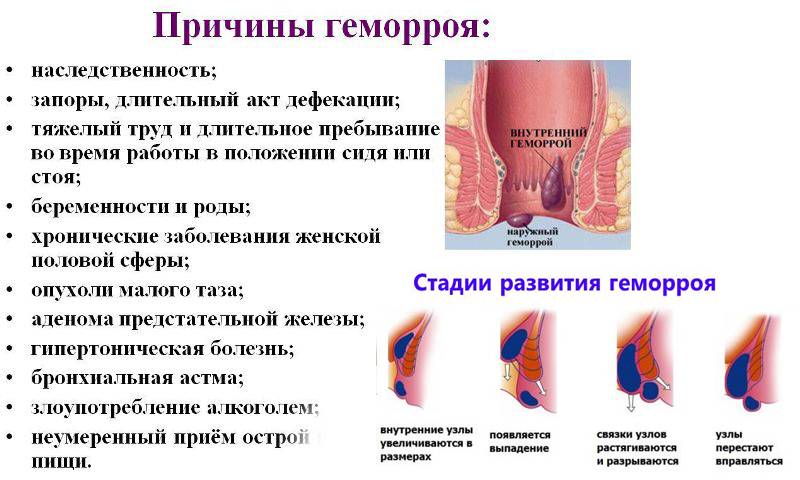
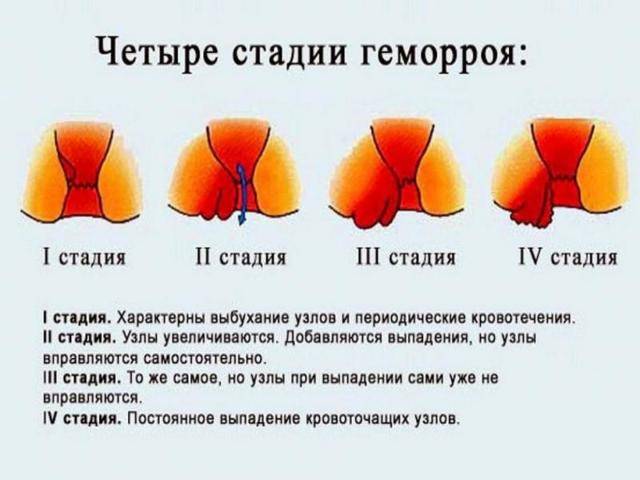
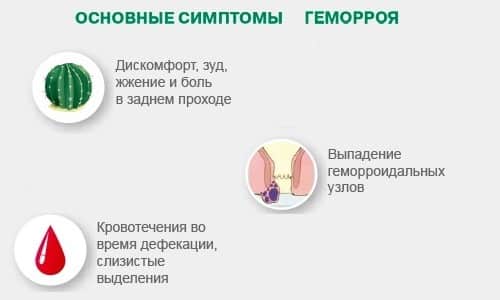
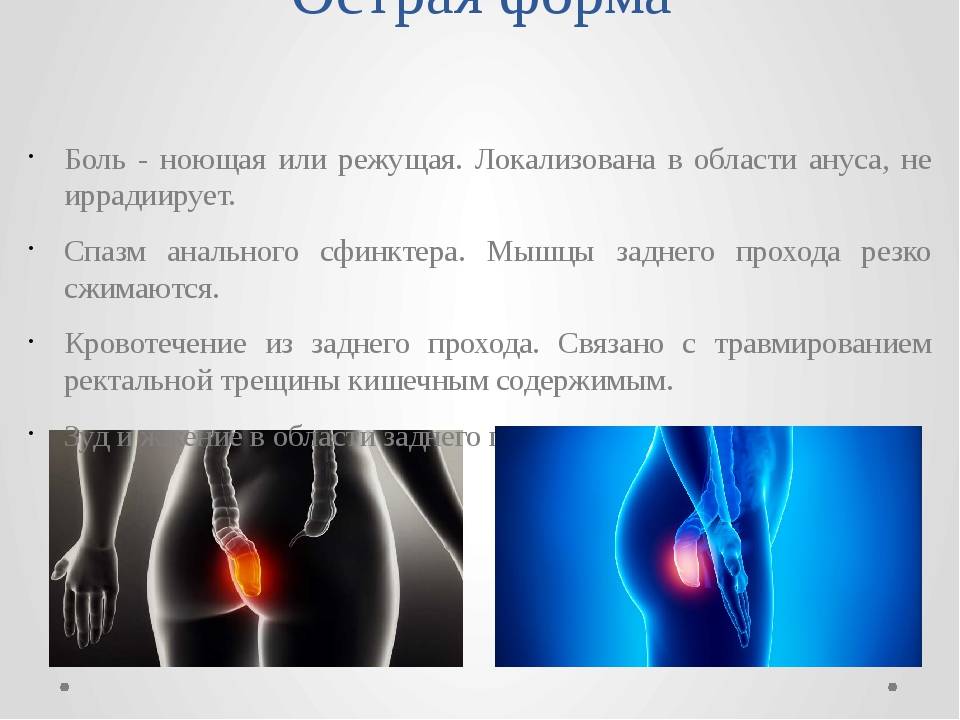
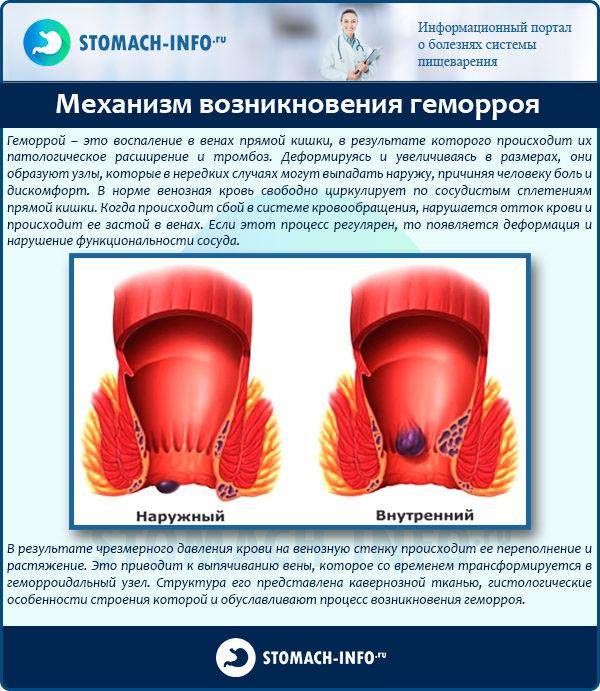
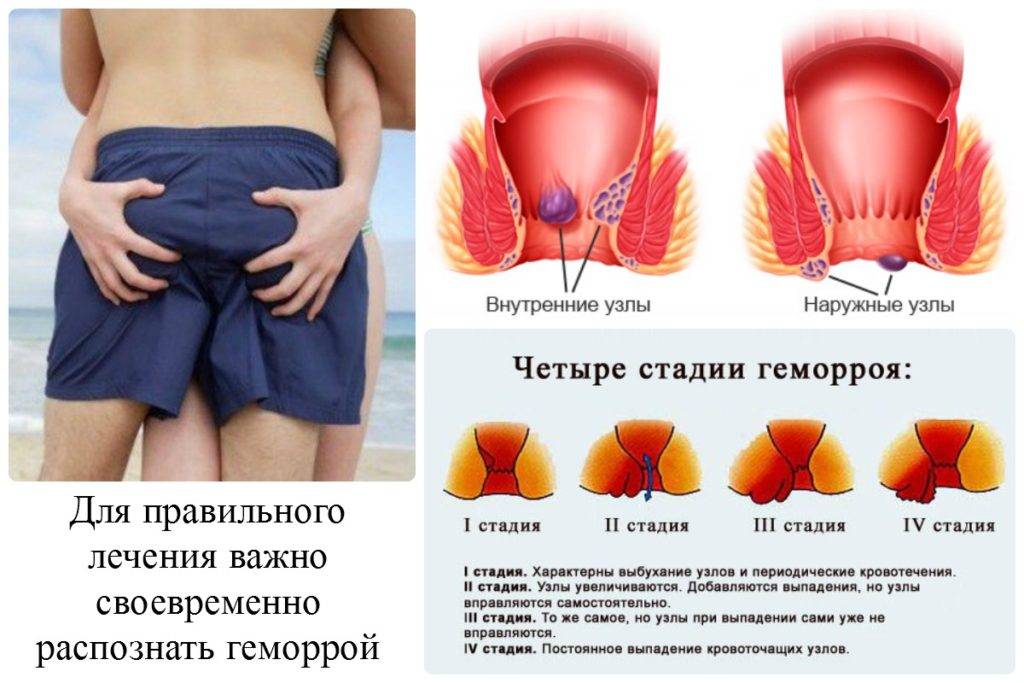
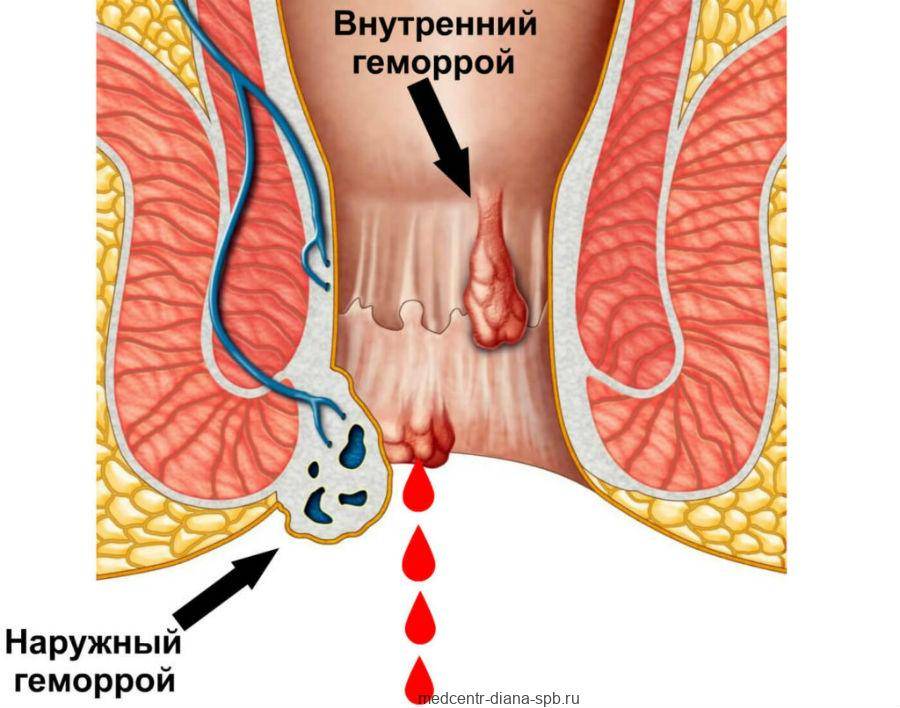
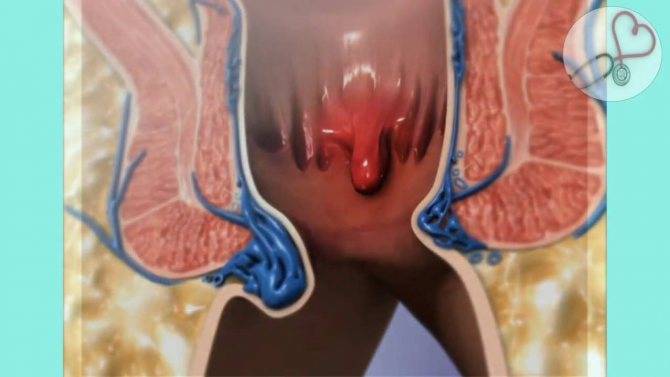
2.Причины хронической боли и факторы риска
Хроническая боль не является следствием самовнушения или симуляцией. Она так же реальна, как любая сигнальная боль. Нередко даже сложно выявить определённую цикличность или связь развития приступа хронической боли с какими-либо факторами или событиями. Изначально боль в той или иной части тела может быть сопряжена с определённым заболеванием. В норме она должна быть ограничена во времени периодом выздоровления. Если же она продолжает проявляться и после излечения, то стоит говорить о развитии хронической боли психогенного характера. В группе риска по этому явлению находятся пациенты, страдающие следующими заболеваниями:
- депрессия;
- астения;
- психозы, бредовые состояния, шизофрения;
- наркомания и алкоголизм;
- истерический тип личности.
Хотя в этом списке мы видим достаточно тяжёлые диагнозы, риск столкнуться с хронической болью имеет каждый. Например, хроническая головная боль весьма распространена как обособленное явление, не связанное с какими-либо органическими нарушениями. Склонность к развитию синдрома хронической боли показывают люди, находящиеся в рамках определённых условий, таких как:
- тяжёлый непроходящий стресс (например, потеря близкого человека);
- высокая степень ответственности;
- тяжёлые условия труда или неинтересная работа;
- затянувшийся конфликт;
- подсознательное желание избегать участия в чём-либо;
- социальная или психологическая зависимость от другого человека.
Кроме того, частой причиной хронификации боли является само ожидание нового болевого приступа при наличии какого-либо заболевания, особенно опасного или несущего риск инвалидизации.
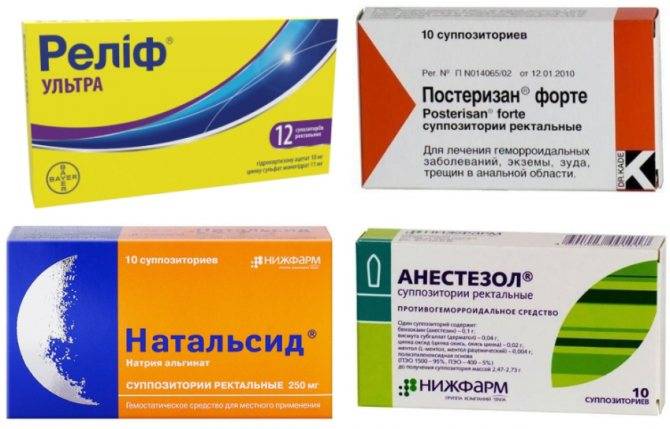
Диагностика боли в заднем проходе у взрослых
- Осмотр анального отверстия
- Пальпация прямой кишки
- Ректоманоскопия
- Анализ гистологический опухоли
Частные клиники Москвы оборудованы современными эндоскопами, позволяющими проводить исследование толстого кишечника максимально щадящими методами (ректоманоскопию). Получить консультацию врача можно посетив клинику или оформив вызов проктолога на дом.
Пальпация и аппаратное обследование проводятся с использованием местной и общей анестезии, выбор которой остается за лечащим врачом и зависит от типа патологий и ее стадии.
Справочная «Ваш Доктор» предлагает пациентам выбор платных клиник, где выполняются все виды диагностики и методики лечения заболеваний прямой кишки.
Полезная информация по теме:
- Боли в заднем проходе у беременных
- Боль в заднем проходе
- Боль в заднем проходе у детей
- Лечение боли в заднем проходе
- Причины боли в заднем проходе
Данная статья размещена исключительно в познавательных целях и не является научным материалом или профессиональным медицинским советом.
Назад в раздел
Симптомы проктита
Все симптомы воспаления прямой кишки можно разделить на местные признаки воспаления прямой кишки и общие (реакция всего организма на воспаление).
Местные симптомы воспаления прямой кишки:
- дискомфорт, чувство переполненности в прямой кишке;
- постоянное стремление к дефекации;
- анальный зуд и боль в области прямой кишки, усиливающая при опорожнении кишечника;
- боли в левой части живота, судороги;
- слизистые и гнойные выделения из заднего прохода, могут быть с кровью;
- боль в области промежности, отдающая в поясницу и половые органы;
- диарея или запор;
- недержание кала (см. недержание сфинктера).
Общие симптомы проктита могут быть следующими:
- повышение температуры тела;
- анемия, слабость, упадок сил;
- внезапное похудение;
- потеря аппетита;
- боль в суставах;
- сыпь на коже;
- воспаление, покраснение глаз, слезоточивость;
- депрессия или частые смены настроения.
Ведение записи БТ (базальной температуры)
Прежде чем начать измерение базальной температуры, необходимо на чистом листе бумаги или в тетради составить сетку для записей, которая будет выглядеть следующим образом:
- календарная дата (день месяца),
- день менструального цикла,
- данные термометра (базальная температура – БТ),
- особые пометки.
Чтобы избежать исправлений и неточностей, можно сначала записать все данные на черновик, а потом уже аккуратно все перенести в график измерений ректальной температуры. Для ведения графика лучше использовать лист с клеточками – это упростит задачу при составлении таблицы. Каждый менструальный цикл записывается на отдельном листе – не стоит следующие записи вести на обратной стороне, это лишь усложнит сравнение и расшифровку данных. Если размеры страницы позволяют, то можно расположить один график под другим. Обычно менструальный цикл у женщины длится в пределах 21-35 дней, самый распространенный – 28-30 дней. Если же он меньше двадцати одного или больше тридцати пяти дней, то это может говорить о достаточно серьезных проблемах со здоровьем, и обязательно требуется проконсультироваться с врачом.
Существует общепринятый масштаб таких графиков, в котором деления производится по клеточкам в высоту и в ширину:
- высота – это показания температуры, где одна клеточка равна 0,1 градусу цельсия,
- ширина – это дни.
На отметке 37° С можно по горизонтали провести жирную линию – это поможет лучше ориентироваться в записях и существенно упростит расшифровку показаний. После того, как все показания будут записаны, их соединяют общей линией, которая и будет отображать график базальной температуры.
Таким образом, если соблюдать все правила при измерении базальной температуры и грамотно вести записи, можно многое узнать о состоянии и функциональности женской половой системы. Но не стоит делать самостоятельно никаких выводов – расшифровкой и постановкой диагноза должен заниматься только гинеколог.
Почему болит живот при месячных
Причины боли при месячных можно разделить на две группы:
- Первичные (наиболее частые)
- Вторичные (развивающиеся на фоне нарушений в малом тазу)
Первичная дисменорея возникает без связи с какими бы то ни было структурными изменениями органов малого таза. Считается, что интенсивные сокращения матки, которые происходят во время месячных, запускаются простагландинами. Простагландины вырабатываются отторгающимся слоем матки – функциональным эндометрием. Воздействие простагландинов и других веществ ведет к сильному сокращению мускулатуры матки, пережиманию кровеносных артерий, проходящих в толще мышечного слоя. Пережимание артерий матки ведет к ухудшению кровоснабжения тканей и развитию ишемии. Ишемия –это недостаток кровотока в ткани. В результате этих процессов стимулируются болевые рецепторы и развиваются боли при месячных. Усугублению симптомов способствует волнение и страх перед месячными. Иногда боль может быть из-за неправильного положения матки или слишком узкого канала шейки матки, через который выходят отторгнутые ткани во время месячных. К факторам риска первичной дисменореи относят наличие подобной проблемы у кровных родственников, раннее начало месячных, курени. Как правило боли при месячных возникают с началом полового созревания и утихают при достижении зрелого возраста. Также часто боли перед месячными исчезают у рожавших женщин.
Вторичная дисменорея характеризуется таким состоянием, когда при месячных болит живот из-за нарушений в малом тазу. К основным причинам такой дисменореи относится:
- Эндометриоз
- Аденомиоз
- Миома
В менее распространенных случаях причиной боли при месячных являются нарушения структуры органов малого таза, кисты и опухоли яичников, воспалительные заболевания малого таза (в том числе ЗППП), застойные явления в венах малого таза и применения внутриматочных спиралей. Иногда боль во время месячных возникает при изгнании отторгнутых участков эндометрия через суженный канал шейки матки. Сужение канала шейки матки может возникнуть из-за рубцовой деформации после процедур лечения эрозии шейки матки и дисплазии шейки матки (при использовании электрокоагуляции, лазера и криодеструкции). Вторичная дисменорея всегда появляется в зрелом возрасте.
Осложнения дисменореи
Несвоевременная диагностика и лечение патологии грозит серьёзными последствиями:
- психосоматические расстройства – возможно развитие психозов;
- риск перехода основного заболевания в неизлечимую форму (онкология и т.д.);
- стойкая утрата работоспособности;
- бесплодие.
Боль во время критических дней не является симптомом непосредственно бесплодия, однако может быть следствием заболеваний, которые снижают способность к зачатию. Неудивительно, что женщины с болезненными месячными порой не могут забеременеть. Обращаясь к врачу для лечения дисменореи, можно избежать и бесплодия, ведь врач диагностирует и будет лечить саму причину.
Какие существуют способы диагностики и лечения мочекаменной болезни?
Мочекаменная болезнь это заболевание, при котором образуются камни в почках и в мочевых путях. Причины возникновения мочекаменной болезни очень разнообразны: это и наследственная предрасположенность, и особенности обмена веществ, и характер питания. Мочекаменная болезнь занимает лидирующую позицию среди всех урологических заболеваний у сибиряков.
Нередко мочекаменная болезнь имеет бессимптомное течение, и камни обнаруживаются случайно при УЗИ почек или рентгенологическом исследовании. Бессимптомное течение мочекаменной болезни зависит не от размера камня, а от его локализации если камень не нарушает оттока мочи, то никаких признаков болезни не будет. Основным симптомом мочекаменной болезни является боль. Боль может быть довольно терпимой, ноющей, а может проявляться почечной коликой в этом случае боль практически невыносима. Сильный болевой приступ сопровождается тошнотой, рвотой, беспокойством. Локализация боли зависит от расположения камня. Только применение специальных методов позволяет точно определить мочекаменную болезнь. Если камень располагается достаточно низко, боль отдает в ногу, головку полового члена, мошонку у мужчин, у женщин чаще всего болезненное мочеиспускание. После окончания болевого приступа иногда появляется кровь в моче.
Я называю это жизнью на пороховой бочке, ведь часто наличие камня в почке или мочеточнике сочетается с опасностью инфекционных осложнений, появлением почечной колики или развитием почечной недостаточности. На ранних стадиях развития болезни можно попробовать избавиться от камней в почках при помощи консервативной терапии, без операции. Существуют препараты для уменьшения камнеобразования.
В более сложных случаях не обойтись без операции. Мы помогаем избавиться от любых камней в мочевых путях, выполняя эндоскопические операции через мочеиспускательный канал или через сантиметровый разрез под нижним ребром. Разрушение камней производится немецким лазерным оборудованием, которому подвластны конкременты любой плотности. Избавление пациента от камней различной локализации в мочевой системе происходит достаточно быстро, малоинвазивно, что сокращает период пребывания больного в стационаре и период реабилитации. Я часто говорю, что, удаляя камень, мы не удаляем мочекаменную болезнь. К сожалению, примерно у трети пациентов мочекаменная болезнь имеет рецидивирующее течение, то есть после лечения камни образуются вновь. Поэтому огромное значение приобретает профилактика дальнейшего камнеобразования: выяснение вида и причин развития камней, индивидуальная диета, профилактические курсы лечения. Такой комплексный подход залог длительного здоровья.
Занимаетесь ли вы онкологическими заболеваниями половых органов?
Да, мы работаем совместно с онкологом. Онкологические заболевания в сфере урологии – при своевременном выявлении – весьма успешно лечатся. В клинике проводятся операции по удалению опухолей всех органов мочеполовой системы как у мужчин, так и у женщин.
Урологические онкозаболевания занимают достаточно большой процент всех случаев обращения пациента к врачу. Самые частые онколозаболевания это рак мочевого пузыря (чаще встречается у женщин), рак простаты, рак почки, рак полового члена, рак яичка.
Симптомы
- появление крови в моче,
- учащенное мочеиспускание,
- ложные позывы на мочеиспускание,
- затрудненное мочеиспускание,
- чувство неполного опорожнения мочевого пузыря,
- прерывистое мочеиспускание,
- изменение формы, увеличение, отек, опухоль, покраснение, изъязвление на половом члене или яичке.
Рост онкоурологических заболеваний велик, отмечается тенденция к увеличению числа пациентов с онкопатологией ежегодно. Поэтому мы еще раз повторяем: регулярные профилактические осмотры необходимы каждому! Если вы обнаружили у себя какие-то из вышеперечисленных симптомов, выявили малейшие признаки патологического процесса – незамедлительно обращайтесь к врачу, ведь выявление любого онкологического заболевания на ранних стадиях это и есть залог успешного лечения.
В нашей клинике имеется все необходимое оборудование для диагностики и лечения онкоурологической патологии: ультразвуковые аппараты экспертного класса, МРТ и КТ самого высокого разрешения, операционные клиники оснащены современным оборудованием, что позволяет выполнять малотравматичные операции, и гарантирует быструю реабилитацию пациента в короткий послеоперационный период, большое значение в клинике уделяется и послеоперационному ведению пациента до полного его выздоровления.
Причины вторичной дисменореи
Возникновение вторичной дисменореи может быть вызвано следующими причинами:
- воспалительные процессы в органах репродуктивной системы, эндометриоз;
- варикозное расширение тазовых вен;
- спайки в малом тазу и маточных трубах, вызванные аднекситом (воспаление труб, яичников) или операциями в прошлом;
- миома матки, кисты яичника, аденомиоз;
- инфекции, передающиеся половым путём;
- диспластические патологии, онкологические заболевания;
- колебания концентраций гормонов;
- установка внутриматочной спирали (способствует усиленному синтезу простагландинов);
- аномалии развития половых органов, затрудняющие отток менструальной крови;
- травмирование, последствие оперативного вмешательства, частых медицинских абортов;
- психологическое и физическое переутомление, постоянные стрессы, нарушение режима отдыха и труда.
У женщин старше 40 лет альгоменорея часто — симптом нарушений обмена веществ и болезней сердечно-сосудистой системы. Болезненные месячные часто возникают и после введения внутриматочных контрацептивов. Это вызвано обострением имеющихся гинекологических патологий из-за применения ВМС.
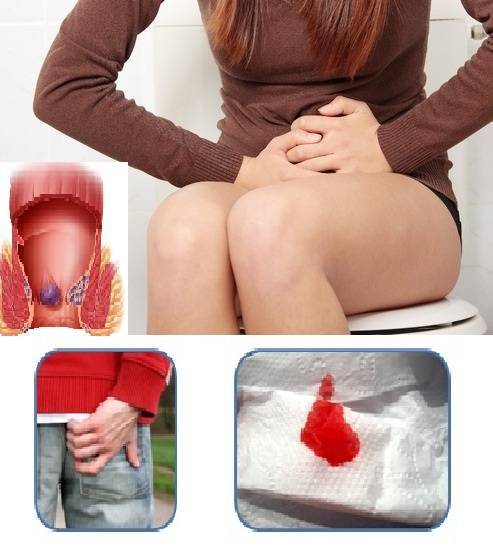
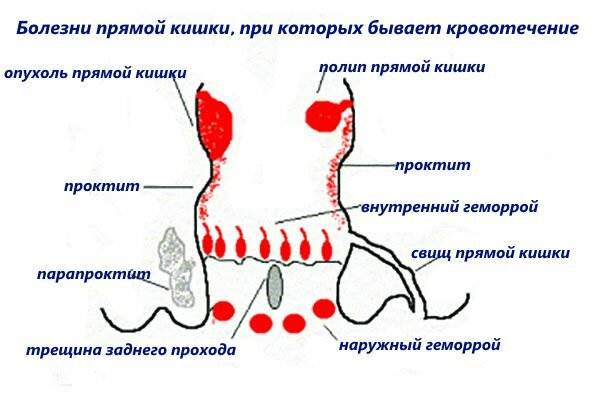
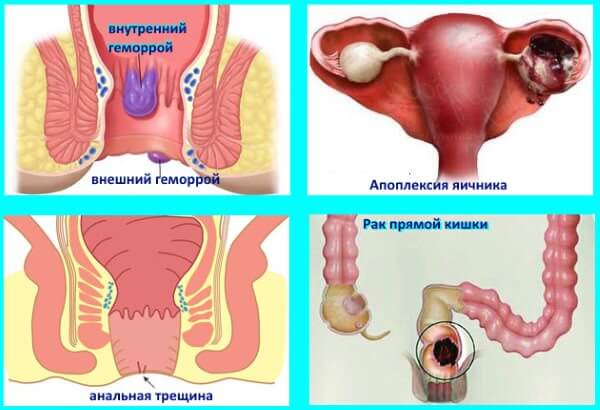
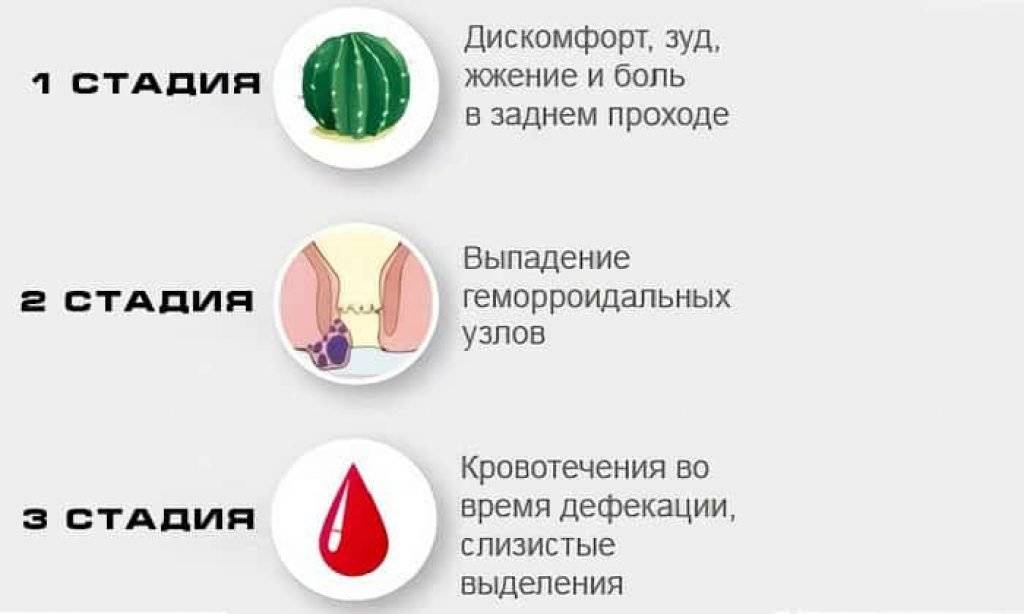
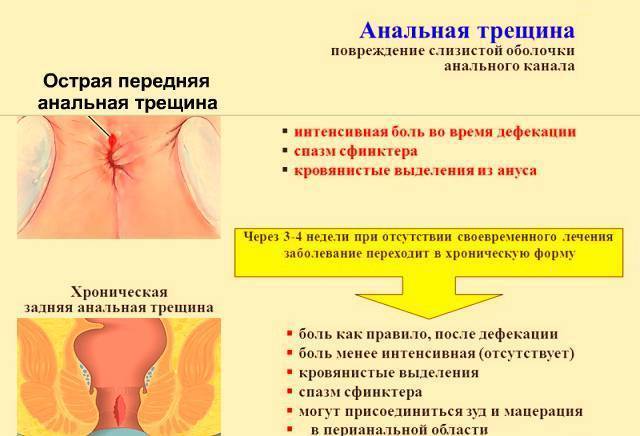
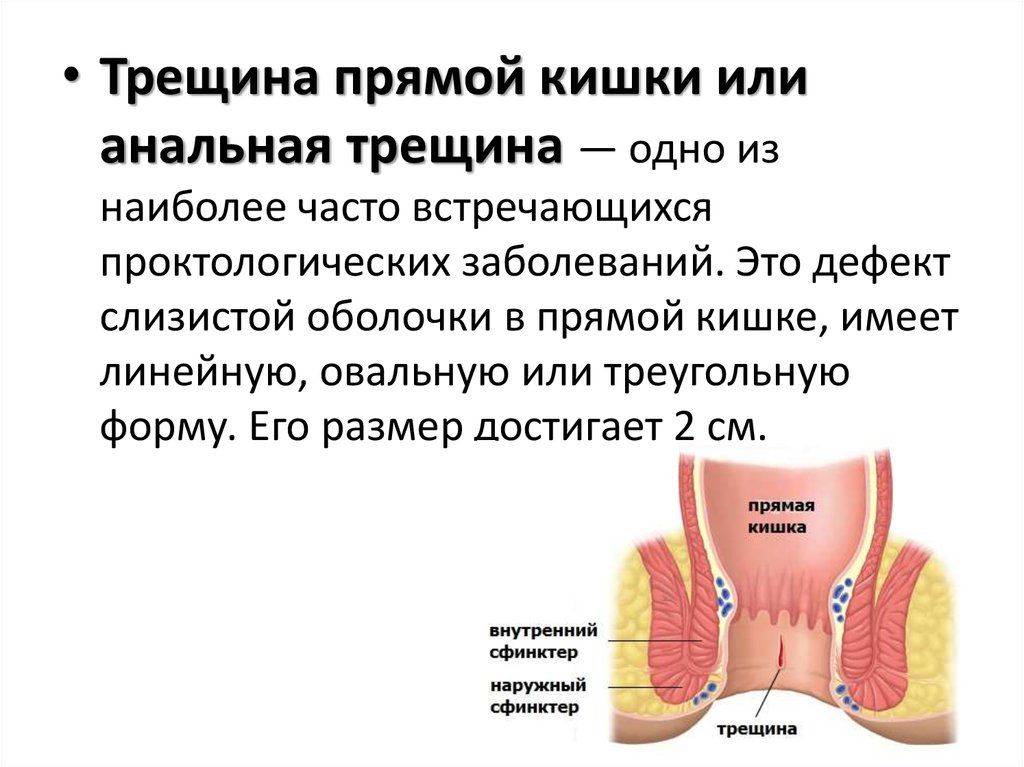
Трещины в заднем проходе
Задний проход у человека может болеть из-за наличия маленьких трещинок в области ануса, то есть небольших и неглубоких надрывов и повреждений слизистой оболочки прямой кишки. Однако для возникновения трещин в заднем проходе существуют несколько основных причин, в числе которых:
- частые поносы, которые вследствие наличия в жидких каловых массах активных ферментов и патологических примесей вызывают «химическое» повреждение слизистой оболочки толстой кишки;
- при «трудном» прохождения твердых каловых масс (особенно при увеличении их объема и частых походах в туалет);
- наличие в каловых массах твердых и жестких опасных посторонних предметов, которые не подверглись перевариванию в желудочно-кишечном тракте (это различные осколки костей, косточек фруктов, шелуха от семечек и многое другое).
Боль может сопровождаться ощущениями мучительного спазма во время или вскоре после окончания акта дефекации (опорожнения кишечника), что приводит к подсознательному барьеру – люди просто бояться ходить в туалет и избегают этого процесса, провоцируя тем самым еще большие запоры, которые отрицательно скажутся на кишечнике и заднем проходе и усилят боли. Существует две формы страдания: острая (когда боль появляется только в процессе акта дефекации) и хроническая (когда боль возникает только после завершения самого процесса дефекации).
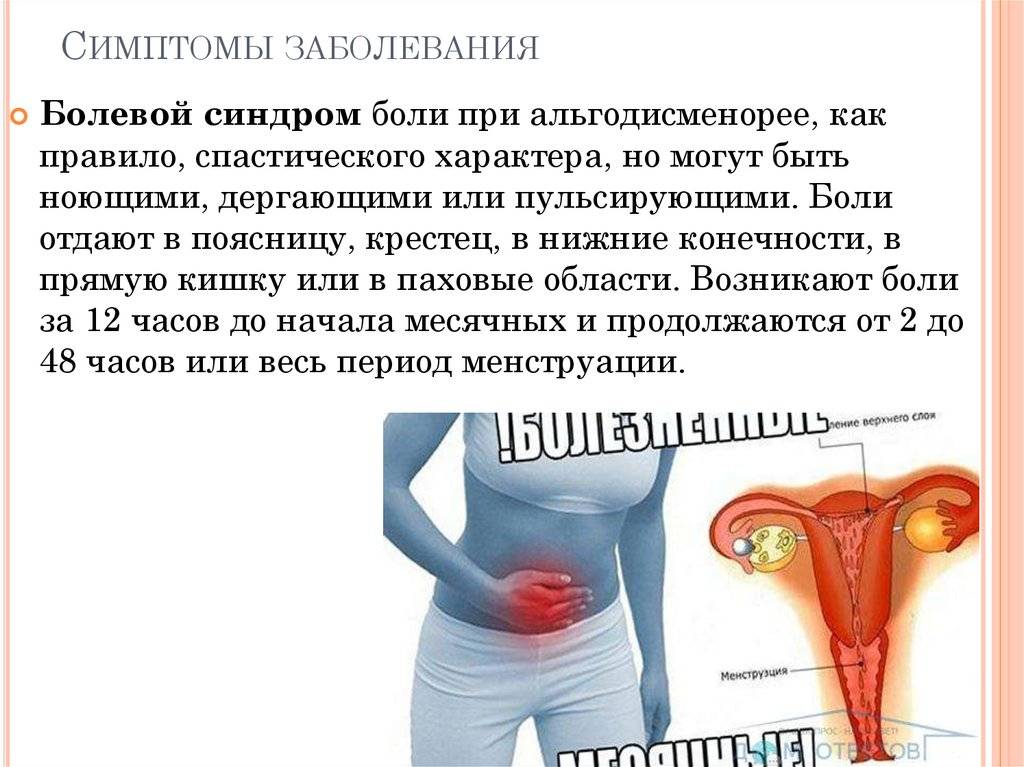
Что такое дисменорея?
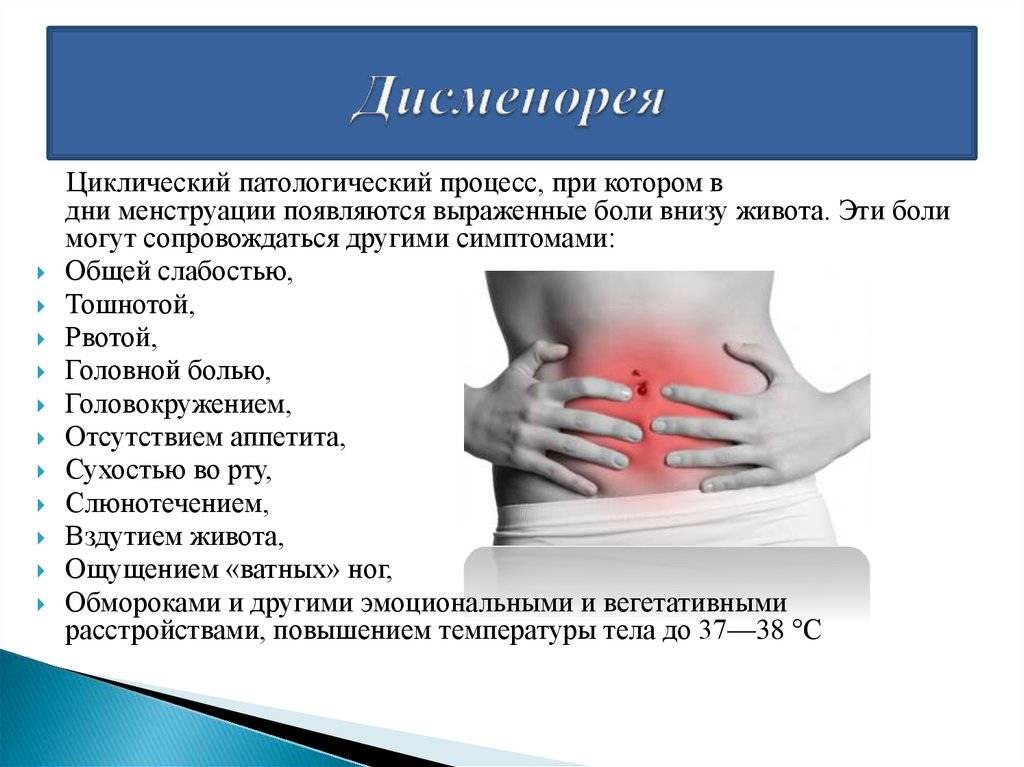
По данным статистики, с небольшим дискомфортом при месячных сталкиваются порядка 80% представительниц прекрасного пола. Однако существует состояние, при котором менструация приносит женщине не просто временный дискомфорт, а значительно снижает качество жизни, оно получило название – дисменорея
Дисменорея характеризуется патологически болезненной менструацией, вплоть до снижения работоспособности.
Зачастую при данном состоянии боль возникает не только в нижней части живота, но и могут отдавать в прямую кишку. Помимо болевого синдрома могут появляться и другие симптомы дисменореи:
- мигрень;
- головокружения;
- тошнота;
- рвота;
- нарушение сердечного ритма;
- изменение артериального давления;
- повышение потоотделения;
- расстройства функции желудочно-кишечного тракта (диарея, вздутие, запор);
- перепады настроения;
- повышение температуры тела.
 Выделяется два основных типа дисменореи: первичная и вторичная.
Выделяется два основных типа дисменореи: первичная и вторичная.
Первичная дисменорея возникает у молодых девушек, обычно, в течение 2 лет после первой менструации (менархе). В этом случае болезненные месячные не являются следствием патологий репродуктивной системы. Боль является лишь результатом повышенной сократительной активности матки по причине не до конца установившегося гормонального фона, характерного для юного возраста. С течением времени уровень болезненности обычно снижается.
Причиной вторичной (приобретенной) дисменореи являются приобретенные гинекологические заболевания. Нарушение наиболее характерно для женщин, достигших 30-летнего возраста.
Медикаментозное лечение дисменореи
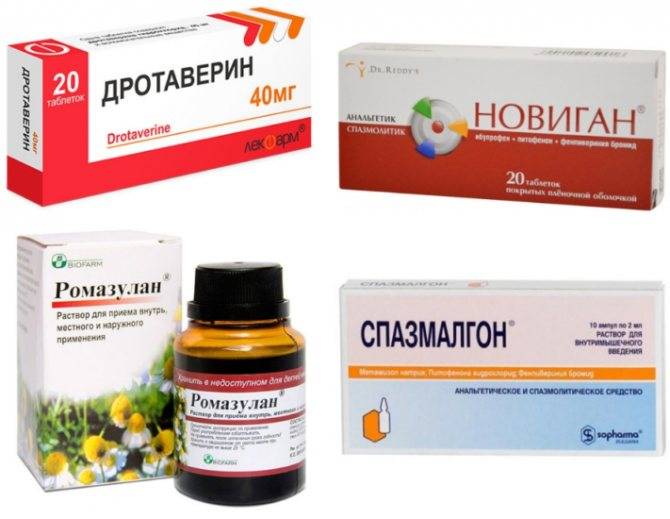
Медикаментозное лечение основано на применении нескольких групп препаратов, снижающих боли при месячных:
- Гестагены – гормональные препараты, применяющиеся для обновления слизистой оболочки полости матки и расслабления её мускулатуры;
- Оральные контрацептивы – подавляют овуляционный процесс, снижают синтез простагландинов, что уменьшает частоту и амплитуду сокращения мышц матки и, соответственно, болевой синдром;
- Нестероидные противовоспалительные средства – препараты, подавляющие выработку простагландинов (аспирин, диклофенак, ибупрофен, нимесулид).
В некоторых случаях целесообразно назначение таких препаратов, как:
- успокоительные средства;
- витаминные комплексы;
- гомеопатические препараты, нормализующие менструальный цикл и облегчающие общее состояние во время месячных;
- метаболические средства, восполняющие дефицит магния и калия в организме;
- спазмолитики, снижающие спазм мускулатуры матки.
Физиотерапия, как правило, назначается женщине в комплексе с медикаментозным лечением и применяется во вторую фазу цикла. Во многих случаях подходят:
- иглорефлексотерапия;
- электрофорез;
- фонофорез;
- массаж;
- ультразвуковая терапия;
- мануальная терапия;
- лечение импульсами электрического тока;
- лечение с помощью ультрафиолета;
- терапия с применением лазерного либо магнитного излучения;
- дыхательная гимнастика;
- психологическая помощь;
- аутотренинг.
Как связаны менструация, тошнота и рвота
Причин, вызывающих эти состояния перед месячными и во время них, множество:
- Повышенная выработка серотонина – гормона, выделяющегося в критические моменты, – менструация, родовая деятельность, травма – и являющегося природным обезболивающим. Но при гормональном дисбалансе, регистрируемом у многих современных женщин, его становится слишком много. Организм реагирует на это тошнотой и жидким стулом, а иногда – непереносимостью запахов и головокружением;
- Увеличение общего количества жидкости, вызванного избытком прогестерона и эстрогена, задерживающих воду в организме, и приводящего к отекам. Повышенное количество жидкости увеличивает внутричерепное давление, что приводит к тошноте и рвоте;
- Обострение болезней, спровоцированное критическим состоянием организма. В этот период может подниматься артериальное давление, вероятно появление приступов мигрени, ухудшение работы почек. Все это нарушает работу организма, приводя к рвоте и тошноте;
- Нарушение работы ЖКТ, вызванное гормональным дисбалансом. Гормоны, вырабатываемые эндокринной системой, «дирижируют» всеми органами. Поэтому при нарушении их секреции, спровоцированном менструацией, страдает и ЖКТ;
- Приём гормональных противозачаточных таблеток, которые женщина купила без консультации врача, основываясь на рекламе, советах подруг и фармацевта. Гормональная сфера очень тонка и ранима, поэтому вторгаться в нее, не имея опыта и элементарных результатов обследования, нельзя. Может нарушиться работа не только половой сферы, но и всего организма. В ответ на гормональный дисбаланс возникают тошнота, рвота, отеки, головная боль, депрессия и другие неприятные явления. Поэтому противозачаточные препараты должен подбирать гинеколог;
- Воспаление яичников (аднексит), которое часто обостряется в критические дни. Женщина чувствует боль в животе и ухудшение общего состояния. Воспалительный процесс вызывает повышение температуры, головную боль, нарушение работы ЖКТ – тошноту, рвоту, урчание в животе. Характерный признак недуга – тошнота, возникающая перед менструацией или во время нее и усиливающаяся при поездках на транспорте (кинетоз);
- Перевозбуждение нервной системы, которая в период критических дней становится более ранимой. У таких женщин наблюдаются истерическая тошнота и рвота, являющиеся признаком невроза;
- Обильные менструации (меноррагия) сопровождаются слабостью и тошнотой. У женщины возникают головокружения и обмороки.
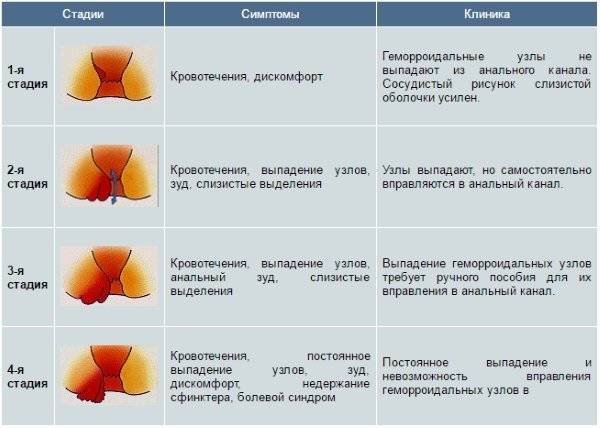
Проктит, его виды
Проктит может быть в острой или хронической форме.
Острый проктит имеет постоянные симптомы, которые проявляются у человека в течение короткого времени. Воспаление прямой кишки в острой форме сопровождается повышением температуры, общей слабостью, недомоганием. Причиной его могут быть острые инфекционные заболевания и травмы прямой кишки.
Разновидности острого проктита:
Катаральный проктит
Катаральный проктит – первый этап воспаления прямой кишки в его острой форме. Характеризуется болями в животе и заднем проходе, появлением капелек крови на туалетной бумаге после дефекации.
Катаральный проктит может подразделяться на:
- катарально-геморрагический проктит (слизистая оболочка прямой кишки красного цвета, отечна, имеет большое количество кровоизлияний);
- катарально-гнойный проктит (на слизистой оболочке прямой кишки появляется гной);
- катарально-слизистый проктит (отек, воспаление прямой кишки сопровождается появлением большого количества слизи).
Эрозивный проктит
Эрозивный проктит характеризуется образованием эрозии на слизистой оболочке. Язвенный проктит – разновидность эрозивного проктита, когда на слизистой оболочке прямой кишки начинают открываться язвы. Бывает язвенно-некротический и гнойно-фиброзный проктиты.
Лучевой проктит
Лучевой проктит появляется в финале лучевой терапии. Характеризуется приступами острой боли, стул сопровождается гноем и кровью, на прямой кишке образуются язвы, может открыться свищ или даже лимфостаз, который, разрастаясь, способен закрыть пространство в прямой кишке.
Хронический проктит
Симптомы проктита в хронической форме проявляются не так интенсивно, но могут беспокоить в течение долгого времени. Периодически повторяются циклы обострения и ремиссии. Этот вид воспаления прямой кишки вызывается хроническими инфекциями, аутоиммунными заболеваниями, злокачественными опухолями прямой кишки, патологией сосудов.
Хронический проктит подразделяется на:
- атрофический проктит (истончение слизистой оболочки прямой кишки);
- гипертрофический проктит (утолщение и разрыхление слизистой оболочки).
1
2
Лечение проктита в МедикСити
3
Лечение проктита в МедикСити
Болит поясница после поднятия тяжести: причины
Если после поднятия тяжести болит поясница, стоит озаботиться этим состоянием и не игнорировать его, поскольку вы могли получить серьезную травму. Таким же образом могут проявлять себя развивающиеся или хронические заболевания.
Травма
Боль в пояснице после поднятия тяжести сигнализирует о том, что получена травма
В этом случае важно не медлить с посещением врача-невролога, чтобы точно определить, насколько травма тяжелая, ее возможные последствия, а также чтобы вовремя обеспечить эффективное лечение. При своевременном обращении за медицинской помощью часто лечение заключается в создании покоя, наложении мазей и повязок.
Перенапряжение или растяжение мышц
Травматические повреждения, когда вы поднимаете слишком тяжелый груз резко, могут именоваться иначе – «сорвал спину», после чего приходится думать, почему при поднятии тяжести болит поясница. Это значит, что в процессе физической работы была повреждена определенная группа мышц, поскольку на них была возложена запредельная нагрузка. Боль может быть сильной и резкой, если растяжение серьезное, а также умеренной, если травма несильная. Она может длиться от нескольких минут до нескольких недель, нарушая нормальный образ жизни и ослабляя работоспособность человека.
Остеохондроз
При наличии остеохондроза нередко после поднятия тяжести появляется боль в пояснице. Это заболевание характеризуется истончением хрящевой ткани, из которой сформированы межпозвонковые диски. За счет этого позвоночный столб частично теряет амортизационную способность, а следовательно, выдерживает куда меньшие нагрузки.
Радикулит
Если у вас после поднятия тяжести болит поясница, что делать, во многом зависит от того, что послужило причиной развития острого болевого синдрома. Проблема может заключаться в радикулите, который представляет собой патологию нервных корешков спинного мозга. Такое состояние требует лечения.
Межпозвонковая грыжа
Резкая боль в пояснице при поднятии тяжести может быть следствием выпячивания нервной ткани, которое возникает из-за того, что нарушена целостность межпозвонкового диска. От того, насколько велико грыжевое выпячивание, зависит интенсивность болей. Часто боль возникает именно при поднятии тяжести, поскольку выпячивание появляется в момент сильной нагрузки.
Почечные боли
Часто причина такого состояния, при котором как у мужчин, так и у женщин после поднятия тяжести болит поясница, кроется в болезнях почек. Это может быть пиелонефрит или почечнокаменная болезнь, которая проявляет себя после нагрузок.
Туберкулез костей
Заболевание является достаточно редким, оно составляет порядка 3,5% от общего числа случаев туберкулеза. При нем требуется срочное лечение болей в пояснице после поднятия тяжестей. Туберкулез костей приводит к разрушению тканей и серьезным нарушениям в работе опорно-двигательного аппарата. Если боли после подъема тяжести в области поясницы незначительные, болезнь скорее всего еще в начальной стадии.