Симптомы невынашивания беременности
Изменения в эндокринной системе после гормональной терапии существенно влияют на первичные признаки беременности после ЭКО. Через две недели после успешного зачатия в сыворотке крови увеличивается концентрация хорионического гонадотропина человека (ХГЧ), который продуцируется эмбрионом. В связи с этим отмечаются изменения в состоянии женщины, к числу которых относятся:
- увеличение молочных желез;
- повышение чувствительности сосков;
- снижение аппетита;
- быстрая утомляемость;
- ощущение дискомфорта внизу живота.
Клинические проявления беременности после ЭКО не имеют существенных отличий от симптоматики, характерной для естественного зачатия. Только некоторые из них выражены более ярко по причине искусственного поддержания в орагнизме необходимого уровня женских гормонов. Типичными проявлениями начала гестации являются:
- частое мочеиспускание;
- токсикоз;
- нарушение моторики желудка;
- головокружение;
- расстройства стула;
- молочница;
- дискомфорт в области промежности.
Основные признаки беременности проявляются через 7-8 дней после искусственного оплодотворения. На фоне естественного снижения реактивности организма увеличивается вероятность обострения хронических заболеваний и развития респираторных инфекций.
Что делать дальше?
После первой попытки ЭКО супружеские пары не должны отчаиваться и впадать в уныние. Первая неудача еще не свидетельствует о невозможности зачатия ребенка в последующих протоколах. Первое, что должны сделать супруги после ЭКО – это успокоиться и начать планирование повторной попытки ЭКО.
Чтобы повысить шансы на успех, специалисты клиники К+31 рекомендуют:
- учесть ошибки, которые были допущены в прошлый раз;
- пройти повторное обследование и гормональную терапию;
- нормализовать режим питания и отказаться от пагубных привычек;
- восстановить менструальный цикл и стабилизировать психоэмоциональный фон.
Для восстановления организма после ЭКО могут использоваться физиотерапевтические процедуры – точечный массаж, водолечение, грязелечение и т.д. Все это способствует нормализации функций жизненно важных органов и репродуктивной системы, благодаря чему повышается вероятность успешного исхода ЭКО.
Что дает углубленная диагностика?
Однако в основе повторных неудач ЭКО могут лежать и другие хромосомные аномалии, в связи с чем некоторым группам пациентов может быть рекомендовано полнохромосомное обследование эмбрионов на наличие или отсутствие всех 46 хромосом. Углубленная диагностика потребуется парам с особенностями собственного кариотипа (хромосомного набора) и с многократными неразвивающимися беременностями после ЭКО-ИКСИ.

Методика проведения такого обследования похожа на обычную ПГД, с той разницей, что биопсия проводится на 4-5 сутки (в этом случае имеется возможность забора большего количества клеток, что необходимо для более четкого генетического анализа), и чаще всего эмбрионы после биопсии замораживаются до момента получения ответа о его генетическом здоровье. В следующем цикле или через цикл здоровые эмбрионы размораживают и переносят пациентке.
Причины неудачи при ЭКО
Результат экстракорпорального оплодотворения и переноса эмбрионов зависит от множества факторов. Имеют значение:
- количество и качество полученных яйцеклеток и сперматозоидов;
- техника забора клеток и подсадки зародышей;
- условия выращивания эмбрионов;
- гормональные препараты и реакция на них женского организма;
- возраст пациентов;
- психологический настрой женщины (пары).
В естественных условиях женские и мужские гаметы проходят жесткий отбор. У женщины одновременно развивается несколько фолликулов, но только один (крайне редко – два) овулирует. Из миллионов сперматозоидов оплодотворяет яйцеклетку один. При этом не все беременности заканчиваются рождением здорового ребенка.

При ЭКО искусственно стимулируют яичники для получения нескольких яйцеклеток. Возможно, ни одна из них не вызрела бы без гормональной поддержки. Отбираются лучшие сперматозоиды, но и они, возможно, не достигли бы яйцеклетки при естественном зачатии. Около 30% наступивших беременностей прерывается из-за пороков развития зародыша. Хромосомные аномалии у эмбрионов выявляют у 25% молодых пациенток и у 43% будущих мам старше 35 лет.
Эмбрион может не закрепиться в матке из-за гипоплазии эндометрия. Зародыш может быть отторгнут как нечто чужеродное. Иммунологические отношения эмбриона с организмом матери активно формируются, когда он перемещается по яйцеводу в матку. Этот этап при ЭКО отсутствует, поэтому срабатывает иммунная защита – и зародыш гибнет.
О переносе эмбрионов
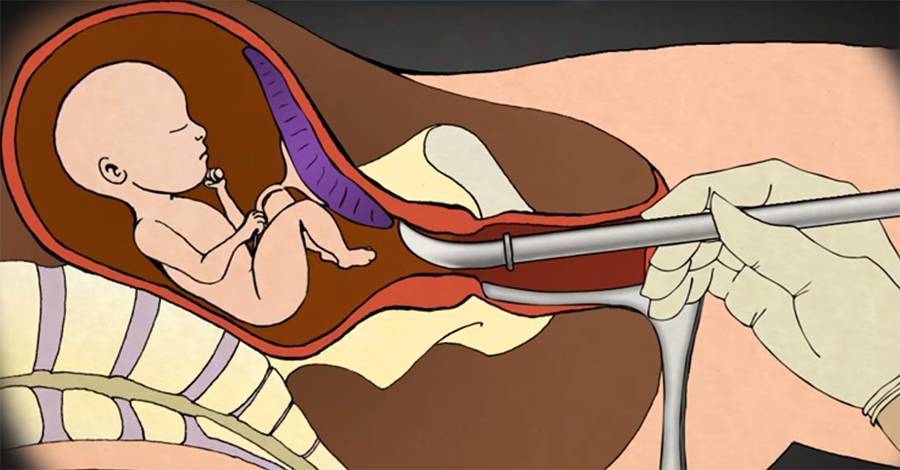
Итак, уже пройден подготовительный этап, выбраны и оплодотворены наиболее качественные яйцеклетки, каждому зародышу уже несколько суток. Наконец, наступает наиболее волнительный и ответственный момент переноса эмбрионов. Врач, убедившись, что организм будущей матери готов принять новую жизнь, при помощи специального катетера вводит два-три эмбриона в полость матки. При этом, вопреки весьма распространенному мнению, процесс имплантации зародышей не сразу происходит: пройдет около двух недель, прежде чем уверенно можно будет говорить о том, что наступила долгожданная беременность, или что в этот раз попытка не имела успеха.
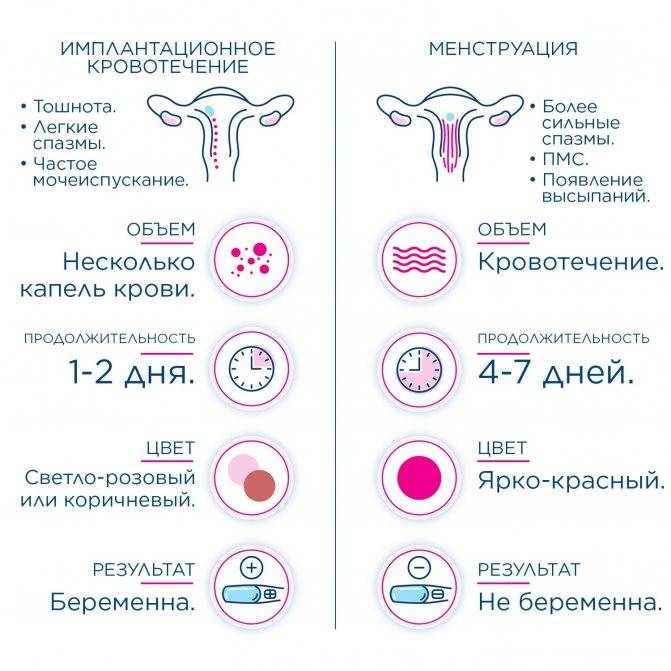
Врачи утверждают, что никаких особых признаков беременности после переноса эмбрионов женщина ощущать не должна. Но при этом у некоторых представительниц прекрасного пола в первые двое суток после процедуры подсадки эмбрионов отмечаются тянущие боли в полости живота. Другие пациентки говорят о некоторых кровянистых выделениях. Когда кровотечение происходит на шестой-двенадцатый день после переноса эмбрионов, тогда, вероятнее всего, это не что иное, так называемое имплантационное кровотечение. Обычно это скудные выделения розовой окраски, которые продолжаются всего несколько часов и говорят о том, что оплодотворенная яйцеклетка смогла успешно внедриться в полость матки. В это время наряду с кровотечением пациентка может ощущать тяжесть в зоне над лобком, дискомфорт и некоторую слабость.
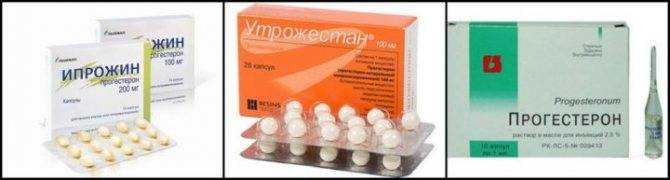
Еще одной причиной появления выделений после подсадки эмбрионов, которые обычно принимают за менструацию, является дисбаланс гормонов в женском организме. Процедура экстракорпорального оплодотворения подразумевает обязательное проведение гормональной поддержки после процедуры подсадки эмбрионов: нужный уровень прогестерона и эстрадиола достигается благодаря приему специальных препаратов. Когда баланс этих чрезвычайно важных гормонов нарушается, могут возникнуть мажущие выделения, а, следовательно, необходимо срочно откорректировать дозировку лекарственных препаратов.
Важно! Фактически во всех случаях сильные выделения крови после процедуры подсадки эмбрионов выступают основным признаком отторжения плодного яйца. В данной ситуации необходимо срочно обратиться к своему врачу-гинекологу, а зачастую требуется даже госпитализация – достаточно часто только наступившую беременность получается сохранить
Причины неудачи
При наличии и так небольших шансов развития беременности эти показатели еще уменьшаются в случае обнаружения любого рода патологий.
Самыми частыми причинами неудачи являются:
- Плохое качество эмбрионов. Для того чтобы манипуляция прошла удачно, количество клеток в эмбрионе должно составлять от 6 до 8 штук. В случае неудачной попытки, которая была связана именно с некачественным материалом, есть смысл поискать более квалифицированного эмбриолога или андролога.
- Патологические состояния эндометрия. Толщина эндометрия в 7-14 миллиметров наиболее подходит для процедуры ЭКО, а наличие хронического эндометрита может помешать успешному ее завершению. Также к таким заболеваниям можно отнести: гиперплазию, небольшую его толщину, наличие полипов.
- Аномалии маточных труб. Если в трубах обнаруживается жидкость, то беременность развиваться не может. Такое состояние требует обязательного лечения.
- Генетический сбой.
- Наличие схожего у обоих родителей антигена HLA.
- Обнаружение у женщины специфических антител, которые блокируют наступление беременности.
- Эндокринные и гормональные патологии.
- Возраст.
- Наличие вредных привычек и лишнего веса.
- Случаи, когда женщина не выполняла указания лечащего врача по приему лекарственных средств.
- Определение поликистозного состояния в яичниках.
- Отсутствие резерва фолликулов, который возник вследствие истощения, воспалительного процесса или оперативного вмешательства.
- Наличие сопутствующих хронических и инфекционных заболеваний разных органов и систем.
- Появление в ходе проведения ЭКО у женщины состояний, которые требуют немедленного вмешательства.
- Спайки в малом тазу.
- Обнаружение наружного генитального эндометриоза.
- Наличие врожденных и приобретенных аномалий.
Самостоятельная беременность после неудачного ЭКО
Некоторые пациентки после неэффективных попыток искусственного оплодотворения, в корне меняют образ жизни. Они соблюдают режим дня, следят за своим рационом и ведут активный образ жизни. В ряде случаев такие позитивные изменения приводят к улучшению гормонального фона. Врачи знают о многих случаях, когда женщина забеременела сама после неудачного ЭКО. На практике опытных специалистов таких спонтанных беременностей может быть несколько. На улучшение репродуктивных функций может повлиять также использование лекарственных препаратов во время протокола и после него. В таком случае естественная беременность после неудачного ЭКО становится логичным завершением гормональной терапии, которая была направлена на поддержание искусственного оплодотворения.
Диагноз «бесплодие» еще не означает, что женщина никогда не станет матерью, а просто говорит, что ее шансы невелики. Медицинская статистика доказывает, что беременность после неудачного ЭКО вполне реальна. Кроме того, роды могут быть не единственные, и не исключена возможность зачатия ребенка естественным путем. Тем не менее, вероятность возникновения спонтанной беременности после ЭКО меньше 2%, поэтому подумайте о том, стоит ли терять месяцы и годы, рассчитывая на чудо? Профессиональный подход поможет Вам быстрее достичь результата, поэтому не затягивайте с обращением в клинику. Приходите в «Центр ЭКО». Ответы на все вопросы, касающиеся беременности после неудачной попытки ЭКО, вам предоставят квалифицированные специалисты нашего медицинского центра. Для записи на консультацию звоните по телефону и приходите в клинику.
Бесплатный прием репродуктолога
по 30 июня 2021Осталось дней: 28
Уважаемые пациенты! Клиника «Центр ЭКО» приглашает вас на бесплатный прием репродуктолога с проведением УЗИ и составлением плана лечения.
Другие статьи
Внимание! Важная информация о работе клиники
Уважаемые пациенты! Забота о вашем здоровье и безопасности – наш долг. «Центр ЭКО» предпринимает все необходимые меры для вашей защиты, в соответствии с рекомендациями Министерства Здравоохранения и Роспотребнадзора по предотвращению распространения вирусной инфекции.
Читать статью
Что такое ЭКО в естественном цикле
Протокол ЭКО в естественном цикле (ЕЦ) – наиболее щадящая процедура из всех программ экстракорпорального оплодотворения.
Читать статью
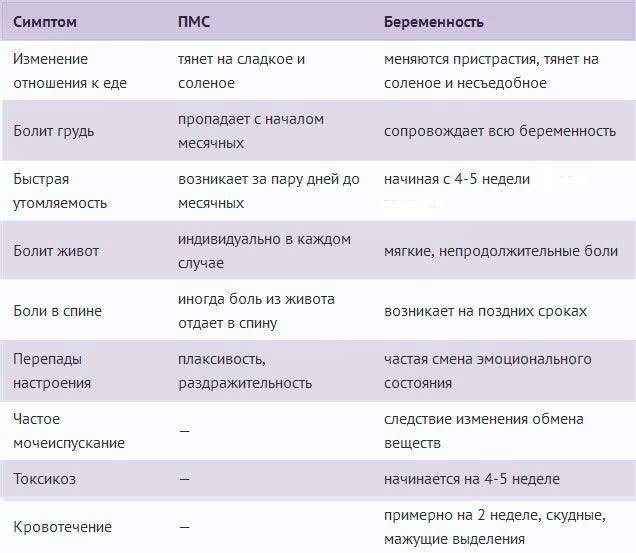
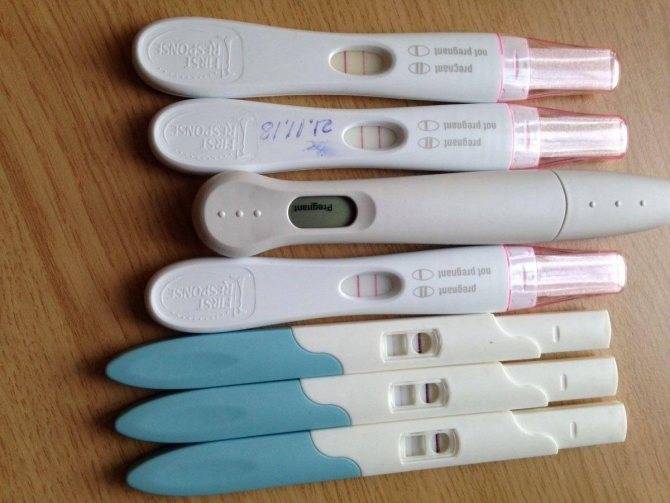
Первые признаки беременности после переноса эмбрионов
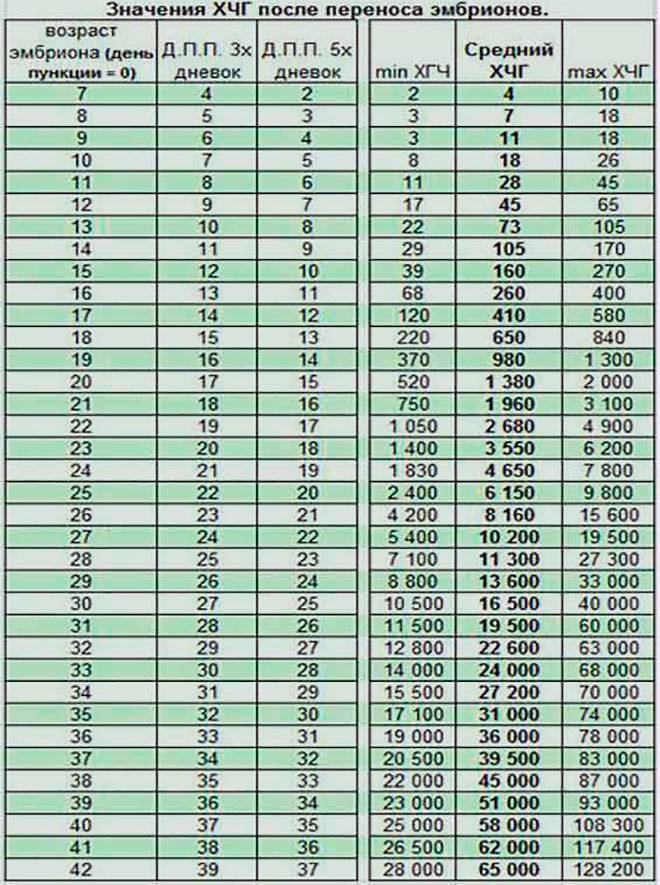
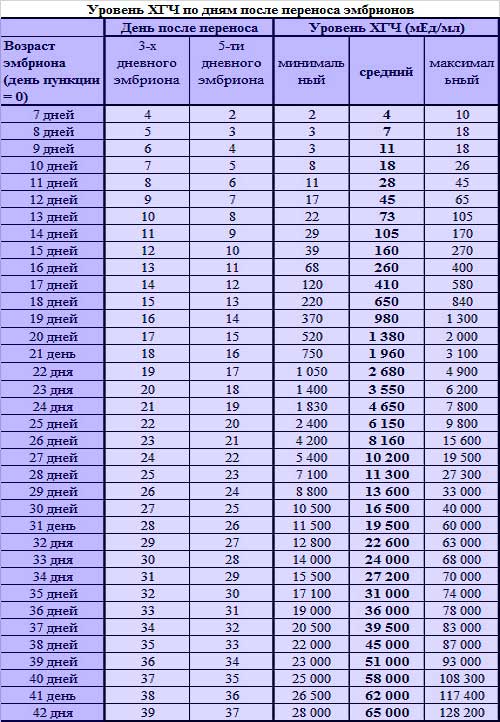
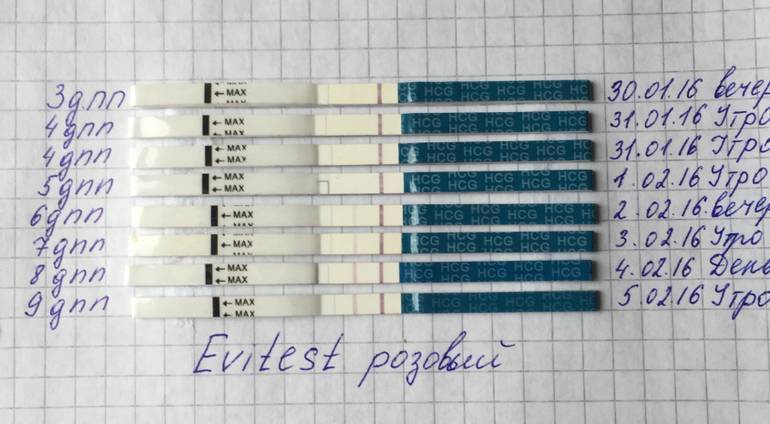
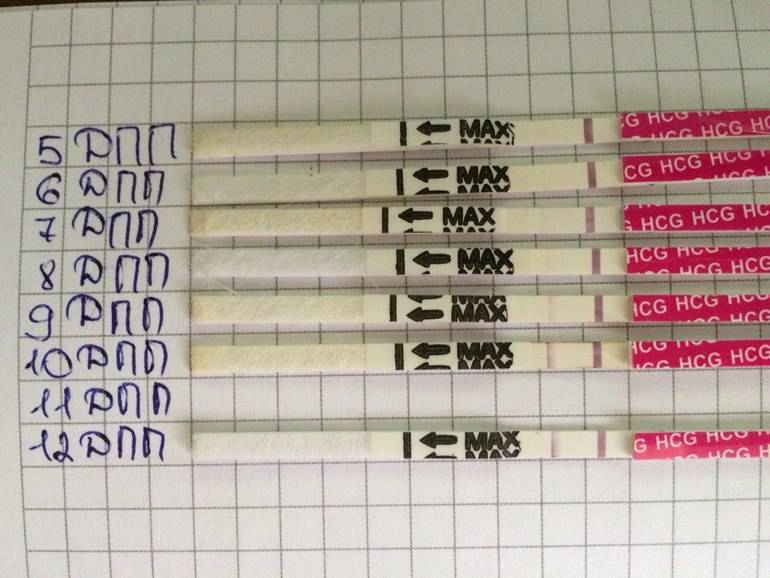
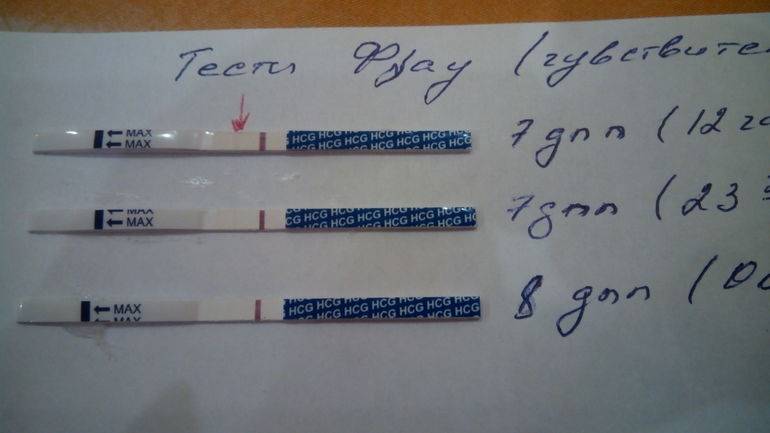
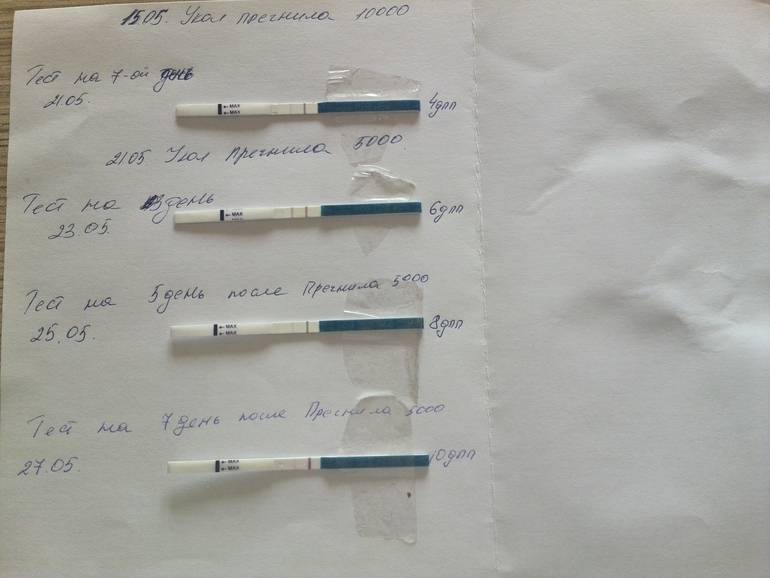
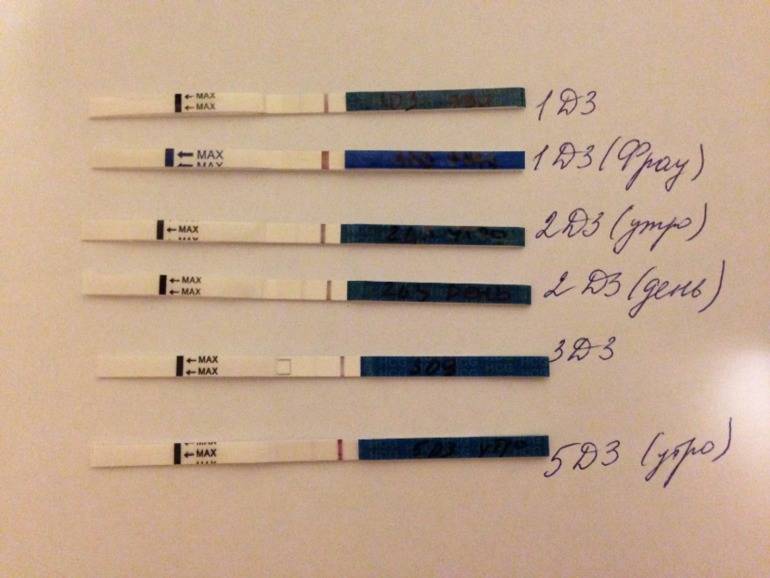
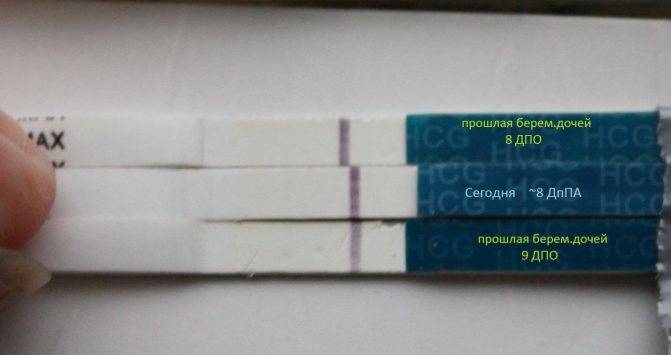
Основным симптомом беременности является задержка очередных месячных. Другими симптомами долгожданного «интересного положения» выступают тошнота и рвота, вкусовые изменение, ощутимое обострение обоняния, головокружение и головные боли, увеличение молочных желез, быстрая утомляемость, учащенное мочеиспускание, а также перепады настроения. Многие пациентки при первых субъективных признаках беременности после подсадки делают домашнее тестирование на беременность. Но следует понимать, что в случае проведения экстракорпорального оплодотворения, уверенно говорить о наступлении долгожданной беременности можно исключительно на основании анализа крови на гормон ХГЧ.
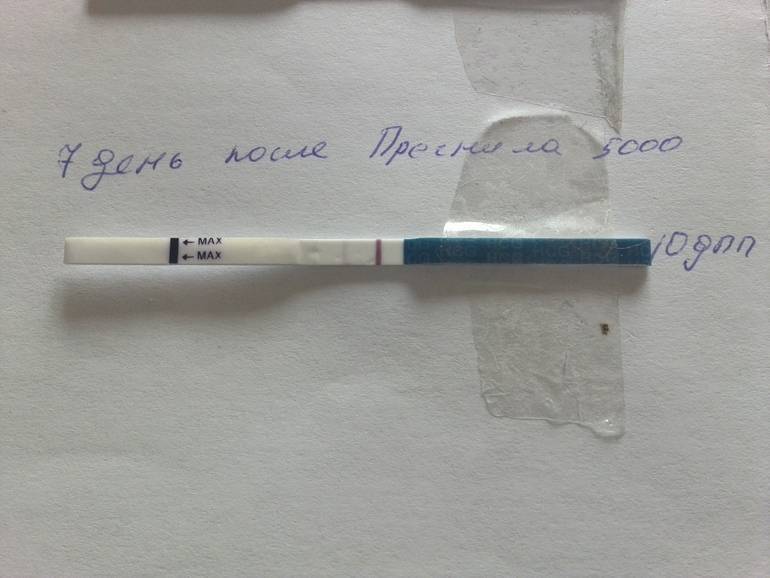
Сдавать его нужно на двенадцатый-пятнадцатый день после манипуляции по подсадке. По результатам данного исследования врачами проводится оценка шансов на успех. Так, когда спустя пятнадцать дней после подсадки эмбрионов содержание ХГЧ составляет выше 100 мЕд/миллилитр, тогда можно смело говорить о том, что состоялось зачатие, и вероятность выносить и родить ребеночка, очень высока. Когда показатель ХГЧ составляет меньше 25 мЕд/миллилитр, тогда не наступила беременность. Если же содержание ХГЧ находится в рамках от 25 до 70 мЕд/миллилитр, говорят о сомнительных результатах (шанс на беременность составляет лишь 10-15 процентов).
Может ли наступить беременность после неудачного ЭКО?
После неэффективного протокола необходимо обязательно выяснить причины неудачи. Снова сдать анализы и пройти обследования. Порой для того, чтобы беременность после неудачного ЭКО наступила, нужно сменить схему лечения и откорректировать протокол стимуляции яичников. Зачастую медики рекомендуют увеличить дозы препаратов, отвечающих за суперовуляцию, заменить ЭКО на ИКСИ или другие методики искусственного оплодотворения.
С точки зрения медицины, беременность после неудачной попытки ЭКО может наступить уже в следующем месяце, но врачи все-таки рекомендуют дать организму отдых, набраться физических и моральных сил для следующего протокола. Чаще всего они советуют сделать трехмесячный перерыв, но окончательное решение всегда остается за женщиной.
3 триместр
В последнем триместре продолжается интенсивное развитие опорно-двигательного и мышечно-связочного аппарата ребенка. По причине увеличения массы плода и поднятия диафрагмы женщины могут жаловаться на:
- затрудненное дыхание;
- повышение артериального давления;
- боли в спине;
- тошноту;
- повышение температуры тела.
Для обеспечения нормального развития ребенка рекомендуется включить в меню белковую пищу и ограничить потребление газированных напитков. Принимают пищу небольшими порциями, чтобы предотвратить усиление тошноты. В день запланированных родов матерями становятся не более 5% женщин, для большинства из них родоразрешение наступает на 10-14 дней раньше или позже рассчитанного срока.
Симптомы невынашивания беременности
Изменения в эндокринной системе после гормональной терапии существенно влияют на первичные признаки беременности после ЭКО. Через две недели после успешного зачатия в сыворотке крови увеличивается концентрация хорионического гонадотропина человека (ХГЧ), который продуцируется эмбрионом. В связи с этим отмечаются изменения в состоянии женщины, к числу которых относятся:
- увеличение молочных желез;
- повышение чувствительности сосков;
- снижение аппетита;
- быстрая утомляемость;
- ощущение дискомфорта внизу живота.
Клинические проявления беременности после ЭКО не имеют существенных отличий от симптоматики, характерной для естественного зачатия. Только некоторые из них выражены более ярко по причине искусственного поддержания в орагнизме необходимого уровня женских гормонов. Типичными проявлениями начала гестации являются:
- частое мочеиспускание;
- токсикоз;
- нарушение моторики желудка;
- головокружение;
- расстройства стула;
- молочница;
- дискомфорт в области промежности.
Основные признаки беременности проявляются через 7-8 дней после искусственного оплодотворения. На фоне естественного снижения реактивности организма увеличивается вероятность обострения хронических заболеваний и развития респираторных инфекций.
Что делать после неудачи
Для достижения цели женщины готовы после неудачной попытки поменять не только клинику, но и страну.
 Депрессия после неудачной попытки
Депрессия после неудачной попытки
В некоторых случаях это может дать результат, ведь опытный доктор является половиной успеха. Практика показывает, что для достижения успеха необходимо придерживаться следующих правил:
Между протоколами необходимо отдохнуть. Для этого не нужно просто лежать на диване, а заниматься специальными упражнениями, которые улучшат кровоток в малом тазу.
При желании можно вернуться к половой жизни не по графику, а по желанию.
Проводится дополнительное обследование, сдаются анализы. Это поможет минимизировать риски при следующих попытках.
Разрешено использовать лечение грязями, массаж, пиявки
Перед принятием решения о применении какого-либо метода необходимо проконсультироваться с врачом.
Важно не культивировать в себе депрессию, психологический настрой – один из важных факторов для достижения успеха. В случае нахождения женщины в состоянии стресса, шансы на благоприятный исход процедуры значительно уменьшаются
Очень часто женщины не могут совладать с собой и обращаются за помощью к психологу.
Сколько ждать после первой квоты
С юридической точки зрения на повторное искусственное оплодотворение есть возможность подать заявку сразу. Но медицинские показатели не разрешают этого делать раньше, чем у женщины пройдет три-четыре менструальных цикла. На практике же, с учетом ограниченного количества квот на регион ждать придется примерно год.
Из-за высоких доз гормональных препаратов, которые приходится принимать женщине при стимуляции овуляции появляются побочные эффекты, такие как ухудшение общего самочувствия, депрессия, проблемы с щитовидной железой, выпадение волос и сбой менструального цикла.
Необходимые перерывы между процедурами — не менее 5 месяцев. Будущим родителям стоит задуматься о возможном успешном завершении второй попытки и необходимых силах, которые понадобятся женщине для спокойного протекания беременности.
Как правильно подготовиться?
Грамотная подготовка – залог счастливой и здоровой беременности после 35. Женщины в этом возрасте уже взвешенно относятся к продолжению рода, а некоторые планируют рожать уже второго или третьего ребенка. Готовится к предстоящей беременности нужно и женщине, и мужчине.
Как подготовиться к беременности после 35 лет:
Вести здоровый образ жизни, отказаться от вредных привычек. Сбалансированный рацион, регулярные физические упражнения, отказ от курения и употребления алкоголя – все это нужно, чтобы организм восстановил свои внутренние ресурсы и был готов к вынашиванию плода и родам.
Принимать фолиевую кислоту за 3 месяца (имеются противопоказания, необходимо проконсультироваться с врачом) до предполагаемой беременности. Это вещество необходимо для нормального формирования нервной системы плода и особенно важен дополнительный прием для женщин старше 35 лет.
Найти квалифицированного гинеколога или репродуктолога (это врач, который занимается именно вопросами зачатия и вынашивания) имеющего опыт ведения беременных старше 35 лет
Важно, чтобы доктор понимал возможные риски такой беременности, но при этом не сгущал краски и делал всё возможное для естественного течения беременности и родов. Он поможет в планировании беременности, проведет осмотр, назначит грамотное лечение имеющихся гинекологических заболеваний.
Пройти общее обследование организма
Проконсультироваться у терапевта, сдать общий и биохимический анализ крови, общий анализ мочи, а также обследовать молочные железы и проверить гормоны щитовидной железы должна каждая женщина, планирующая роды после 35.
Сделать скрининг инфекций, передающихся половым путем. Многие инфекции имеют хроническое течение и практически никак себя не проявляют, но могут препятствовать зачатию и вынашиванию ребенка. Скрининг на такие инфекции должны пройти оба партнера. Также желательно обследоваться на вирусные гепатиты и узнать свой ВИЧ-статус.
Посетить генетика. После 30 лет возрастает риск возникновения различных хромосомных аномалий и генетических дефектов у плода. Поэтому пара должна обязательно проконсультироваться с генетиком, при необходимости сдать анализы.
Очень важен положительный настрой и стабильное психоэмоциональное состояние будущих родителей, поэтому в некоторых случаях (особенно при наличии проблем с зачатием) паре рекомендована работа с психологом.
Некачественные эмбрионы
Для осуществления процедуры лучше всего подходят эмбрионы, состоящие из 6-8 клеток, демонстрирующие высокие показатели деления. Кроме того, должны отсутствовать фрагментации. Низкое качество эмбрионов (и как следствие, неудачное ЭКО) может быть обусловлено плохими яйцеклетками или спермой с недостаточно хорошими показателями.
Если неудачный протокол ЭКО связан именно с качеством эмбрионов, то подумайте о смене клиники по лечению бесплодия. Сделайте следующие попытки ЭКО, обратившись туда, где работают высококвалифицированные эмбриологи. Безусловно, сделать правильный выбор очень сложно, но следует помнить о том, что именно эти специалисты являются главной составляющей успешного исхода экстракорпорального оплодотворения
Опытный эмбриолог способен максимально внимательно отнестись к каждому этапу процедуры, прежде всего, к качеству среды, которая используется для культивации, для замораживания эмбрионов.
Если женщина не забеременела после неудачного ЭКО, нужно спросить врача, который проводил вам неудачное ЭКО, была ли выполнена процедура хэтчинга. Так называется микронадрез оболочки эмбриона, благодаря чему имплантация упрощается. Как правило, опытные специалисты, практикуют хэтчинг тогда, когда несколько попыток ЭКО уже закончились неудачей.
Важно осознавать, что от вас лично на этом этапе практически ничего не зависит. Но именно поэтому следует обращаться только туда, где врачи уже зарекомендовали себя с лучшей стороны
Ведь от врачей-эмбриологов зачастую зависит окончательный успех экстракорпорального оплодотворения, так что постарайтесь договориться, чтобы оплодотворение яйцеклетки, а, также остальные этапы цикла вам провели именно там.
Предварительно следует обсудить это со своим лечащим врачом. Стимуляция овуляция может быть выполнена у него, а этап оплодотворения яйцеклетки с последующей пересадкой эмбриона лучше провести на базе другой клинике по лечению бесплодия, безусловно, предварительно договорившись о визите.
Если проблемы эмбрионов спровоцированы наличием мужского фактора, то целесообразно подумать о поисках квалифицированного врача-андролога. Он поможет выбрать эффективные методы лечения бесплодия, для улучшения качественных показателей спермы, либо посоветует такой способ, как донорство спермы.
Можно ли родить после 40 с ЭКО?
Мировая статистика показывает, что с первой попытки экстракорпорального оплодотворения беременеет примерно 40% женщин в возрасте до 35 лет, между 35 и 40 годами этот показатель падает до 20-30%, а после 40 лет удачное ЭКО наступало лишь в 5-12% случаев. Имеется достаточно много случаев успешного зачатия, вынашивания ребенка и рождения с использованием ЭКО женщинами старше 50 лет. Однако, в подавляющем большинстве случаев их оплодотворение проводилось с применением донорских яйцеклеток.
Влияние возраста на фертильность женщин складывается из следующих факторов:
- Истощение овариального резерва. У каждой женщины имеется ограниченный ресурс половых клеток в яичниках, из которых созревают фертильные яйцеклетки. Этот резерв постепенно истощается за счет ежемесячной овуляции, которая происходит даже в том случае, если она не вступает в половой контакт. На овариальный ресурс также влияет образ жизни, который ведет женщина, ее подверженность различным стрессовым факторам и т. д.
- Гормональные изменения. С возрастом также изменяется функционирование женской эндокринной системы – в том числе желез, вырабатывающих половые гормоны. Из-за этого постепенно угасает функция яичников, матка со временем становится менее приспособленной к имплантации и вынашиванию ребенка. Даже при успешном зачатии и имплантации эмбриона уменьшается вероятность успешного протекания беременности – она часто заканчивается самопроизвольным абортом или замиранием.
- Накопление генетических ошибок. Со временем в половых клетках накапливаются хромосомные ошибки. Как следствие – яйцеклетки у женщин старше 40 лет либо становятся непригодными для оплодотворения, либо повышают вероятность проявления у плода генетических аномалий.
Сделайте первый шагзапишитесь на прием к врачу!
Записаться на прием к врачу
Из-за этих естественных ограничений, свойственных женской физиологии, во многих странах применение ЭКО после 40 лет запрещено законодательно. В России такого запрета нет – фактически, пройти экстракорпоральное оплодотворение может женщина любого возраста. Однако врач сам вправе решить, имеет ли смысл использовать эту дорогостоящую технологию в каждом конкретном случае, оценив реальные шансы пациентки на успешное зачатие и вынашивание ребенка.
Сокращение фертильности может наблюдаться не только с возрастом. У многих молодых женщин проблемы с половой функцией наблюдаются и в возрасте до 35 лет. Однако в этом случае стоит говорить о влиянии каки-либо заболеваний или внешних негативных факторов (стресса, плохого питания и т. д.). В то же время угасание репродуктивной способности после 35 лет является физиологической нормой.
Как восстановиться после процедуры?
После неудачной процедуры женщине требуется восстановление гормональной и репродуктивной сфер. На нормализацию гормонального фона и восстановление работы яичников после суперовуляции требуется 2–3 месяца. По возможности этот период нужно увеличить.
Женщине следует обратить внимание на питание и образ жизни. Полезные для восстановления организма и его репродуктивной функции продукты:
- нежирное мясо (крольчатина, индейка, телятина);
- рыба, морепродукты, икра;
- овощи, фрукты, ягоды (сезонные, растущие в регионе проживания);
- орехи (грецкие, фундук, кедровые);
- оливковое масло;
- перепелиные яйца;
- свежая натуральная кисломолочная продукция.
Чтобы восстановиться, необходимо нормализовать ночной сон, бывать на природе. Благотворно действуют на женское здоровье занятия йогой и восточными танцами. Полезно завести хобби и уделять ему достаточно времени и сил.
![]()
Большинство женщин после постигшей их неудачи погружаются в депрессивное состояние. У 52% таких пациенток выявляют невротические расстройства, у 31,2% из них – депрессию. У 70,7% психические нарушения провоцируют соматические – душевное состояние влияет на физическое здоровье.
Женщины, преодолевшие тяжелое психоэмоциональное состояние после неудачного переноса, в 2 раза чаще достигают успеха при последующих попытках, чем те, кто не сумел с ним справиться. Обращение к психотерапевту ускорит восстановление и повысит шансы на наступление беременности.
Характер месячных после «пролетного» ЭКО
Менструальные кровотечения после попытки экстракорпорального оплодотворения в целом схожи с обычными, но имеются и некоторые отличия:
- Поначалу кровотечения представляют собой мазню, лишь по прошествии определенного времени они приобретают интенсивность и консистенцию, свойственную конкретной женщине;
- Месячные после неудачного ЭКО начинаются как маточное кровотечение с большим количеством крови и сгустков – это связано с тем, что утолщенный эндометрий, подготовленный инъекциями к имплантации эмбриона, начинает слущиваться;
- Если в подготовительный период использовался препарат-корректор гемостазиограммы, кровь приобретает ярко-алый цвет и не содержит сгустков.
Также первая менструация после ЭКО может сопровождаться такими симптомами, как дискомфорт, тянущая боль в нижней части живота, увеличенный срок кровотечений (до 2 недель). В большинстве случаев выделения носят аномальный характер из-за воздействия принимавшихся препаратов. Ко второму циклу эти изменения должны пройти, и менструация примет свой привычный для конкретной пациентки характер. Однако, если последующие месячные после ЭКО идут нерегулярно, необходимо срочно обратиться за врачебной помощью – хотя бы пройти стандартный гинекологический осмотр.