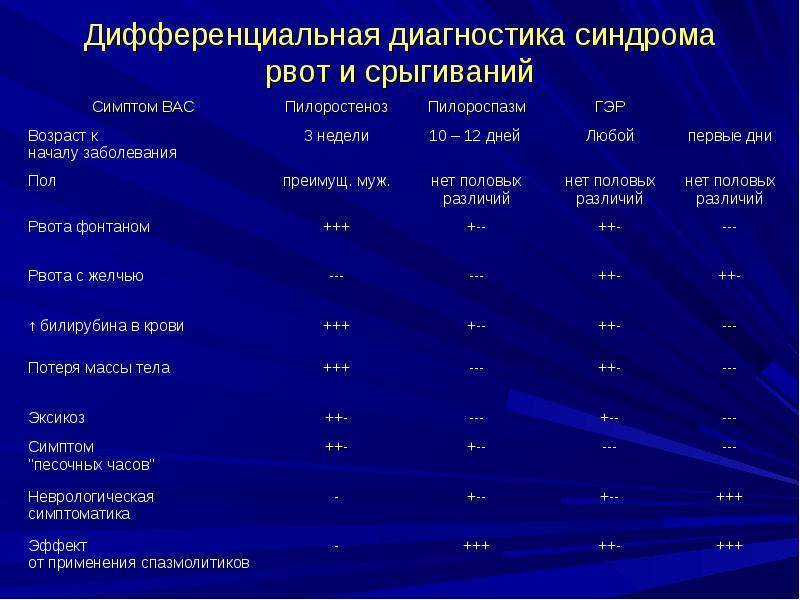
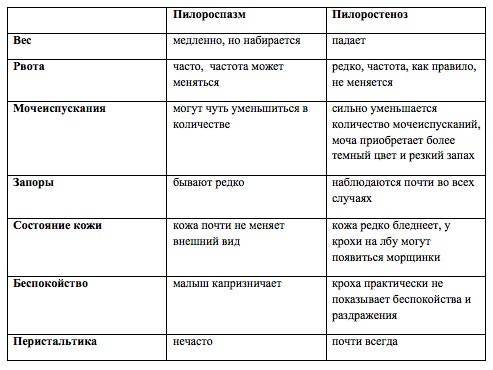
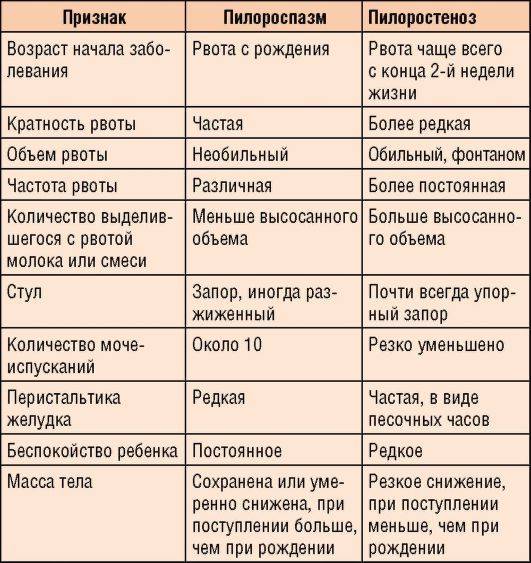
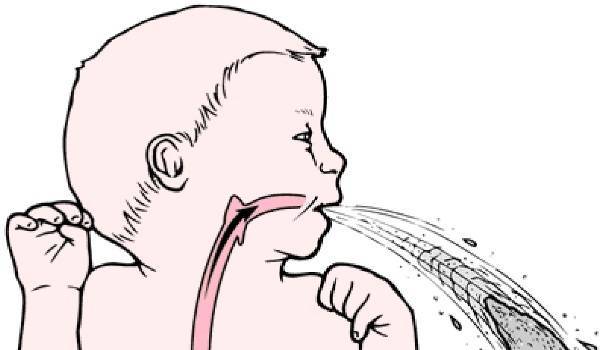
Симптомы Пилоростеноза у детей:
Стадии пилоростеноза:
- компенсация
- субкомпенсация
- декомпенсация
Для данного заболевания характерно прогрессирование симптомов. После еды в эпигастральной области возникает стойкое ощущение переполнения. В начале болезни случается периодическая рвота съеденной пищей. Далее рвота становится более обильной, в рвотных массах четко просматривается еда, которую ребенок принимал накануне. В желудке сохраняется еда, которая не может из него выйти, начинаются процессы брожения и гниения.
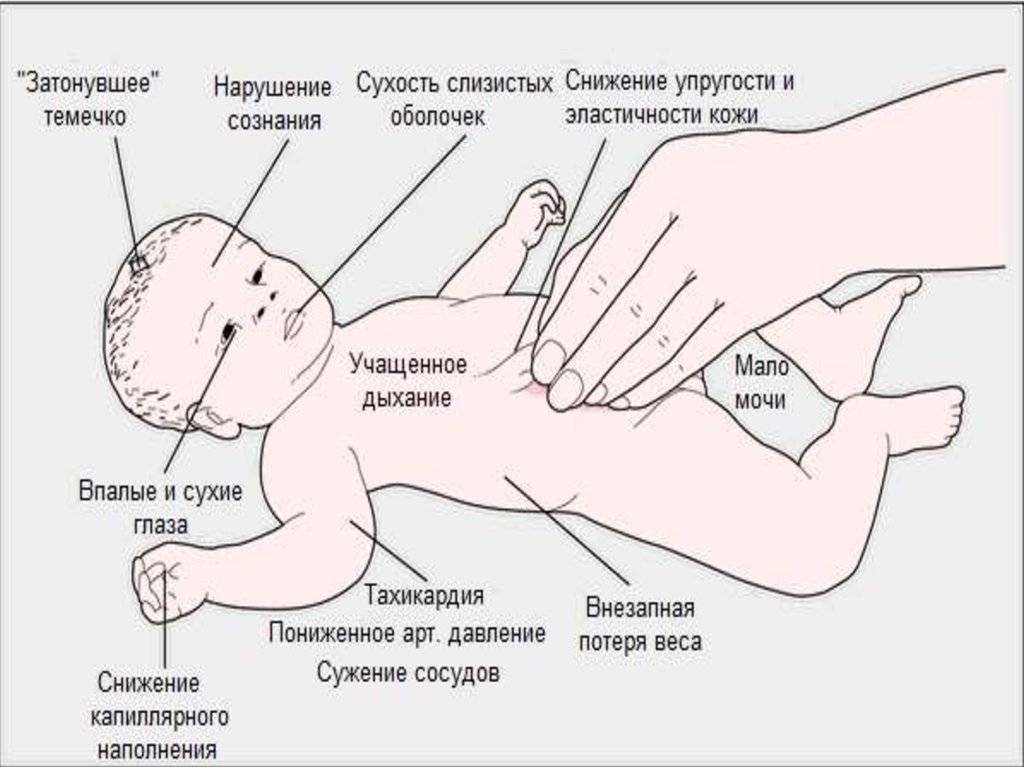
Когда пилоростеноз прогрессирует, общее состояние ребенка становится всё хуже. Он теряет в весе, нет нормально прибавки, которая характерна месяцам или неделям его жизни. Организм обезвоживается, развивается гипокалиемический алкалоз, что приводит к гастрогенной тетании.
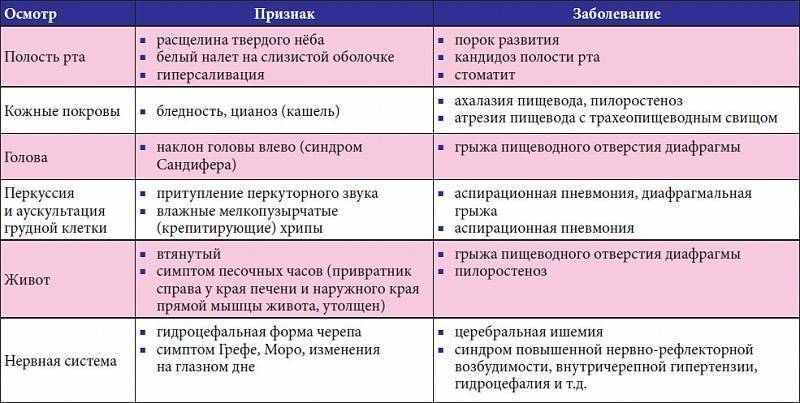
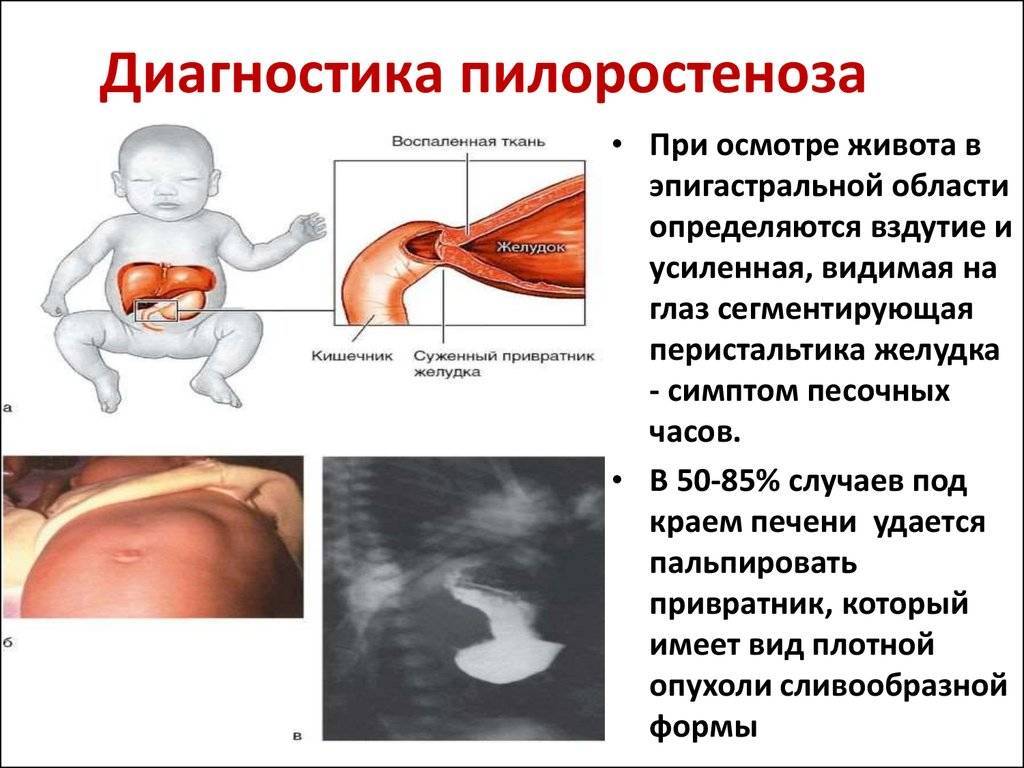
Осмотр показывает ненормальное похудение ребенка, есть симптомы обезвоживания: сухость языка, сниженная кожная эластичность. Если пилоростеноз имеет раковую природу, что иногда случается, то при осмотре выявляют признаки раковой интоксикации. На животе ребенка видны контуры резко растянутого желудка и перистальтическая волна.
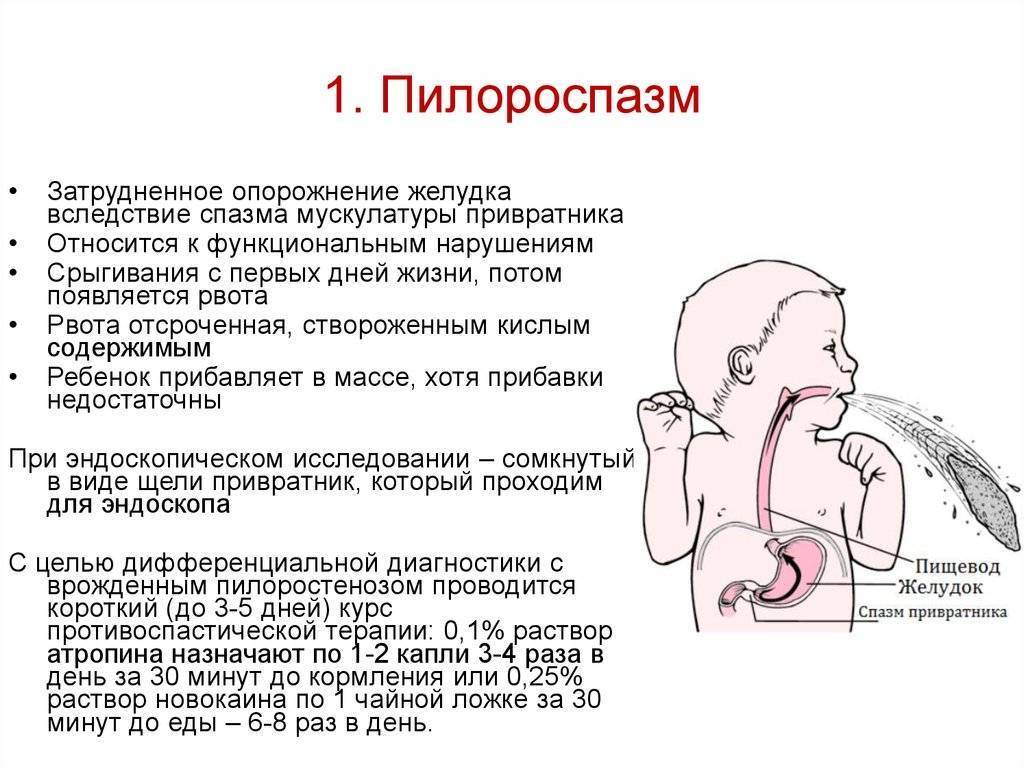
Симптомы пилороспазма у новорожденных
Клиническая картина заболевания проявляется с рождения. При отсутствии лечения происходит постепенное нарастание интенсивности симптомов. По мере совершенствования нервной регуляции, развития органов и систем явления пилороспазма уменьшаются, а к полугоду исчезают без остаточных явлений. Грамотное лечение ускоряет процесс выздоровления.
Характерными признаками пилороспазма у новорожденных считаются упорные срыгивания неизмененным или створоженным молоком. Они непостоянные, возникают после кормления. Их появление связано со стрессом в процессе адаптации ребенка к внеутробной жизни, перееданием. Объем рвотных масс не превышает количество съеденного молока при кормлении.
Рвота фонтаном у новорожденных детей возникает реже. Чувство насыщения приходит с запозданием, так как часть пищи эвакуируется наружу: это проявляется беспокойством, плачем и криком, нарушением сна. Из-за малого объема питания отмечается склонность новорожденного ребенка к запорам. Уменьшается частота и объем мочеиспусканий.
Выраженное сокращение мышц привратника препятствует попаданию в кишечник питательных веществ и жидкости, что проявляется уменьшением массы тела, развитием обезвоживания организма. Возникает дефицит минеральных веществ, витаминов. В тяжелых ситуациях наблюдается западение родничка, снижается тургор кожи, тонус мышц, появляются симптомы поражения центральной нервной системы.
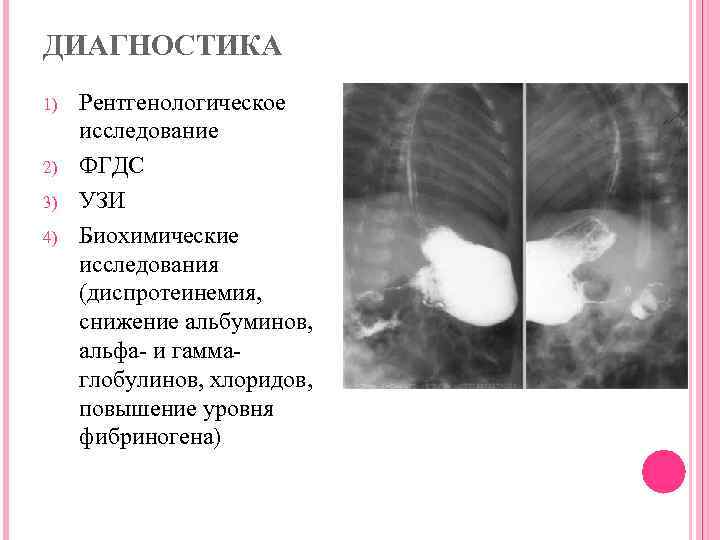
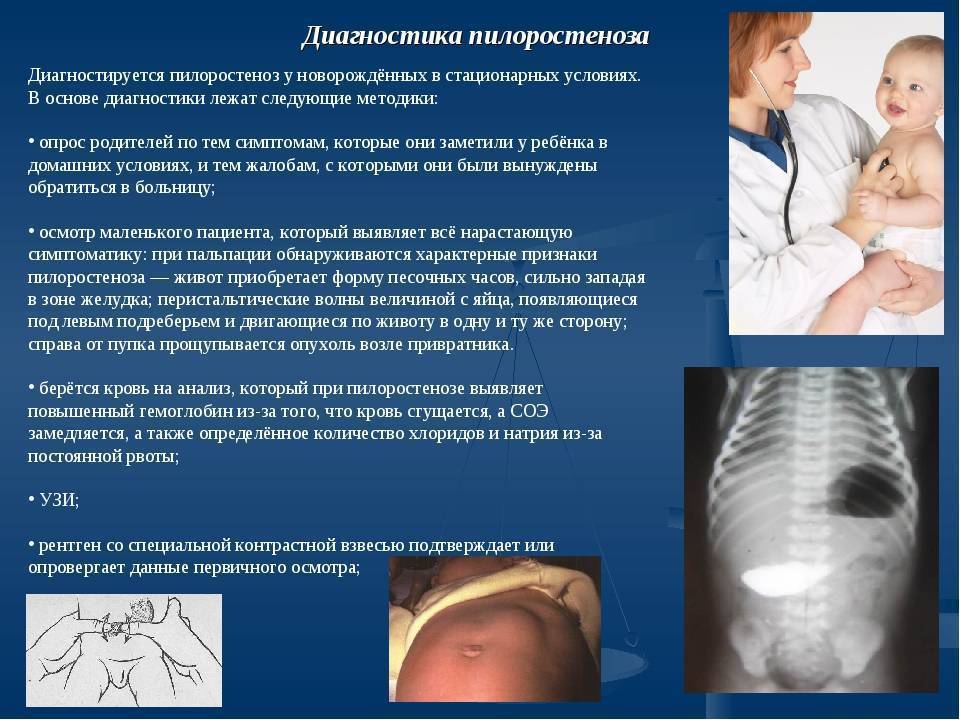
Анализы и диагностика пилоростеноза у новорожденных
Диагностика пилоростеноза у новорожденных и грудных детей включает:
- Характерные жалобы родителей и анамнез заболевания.
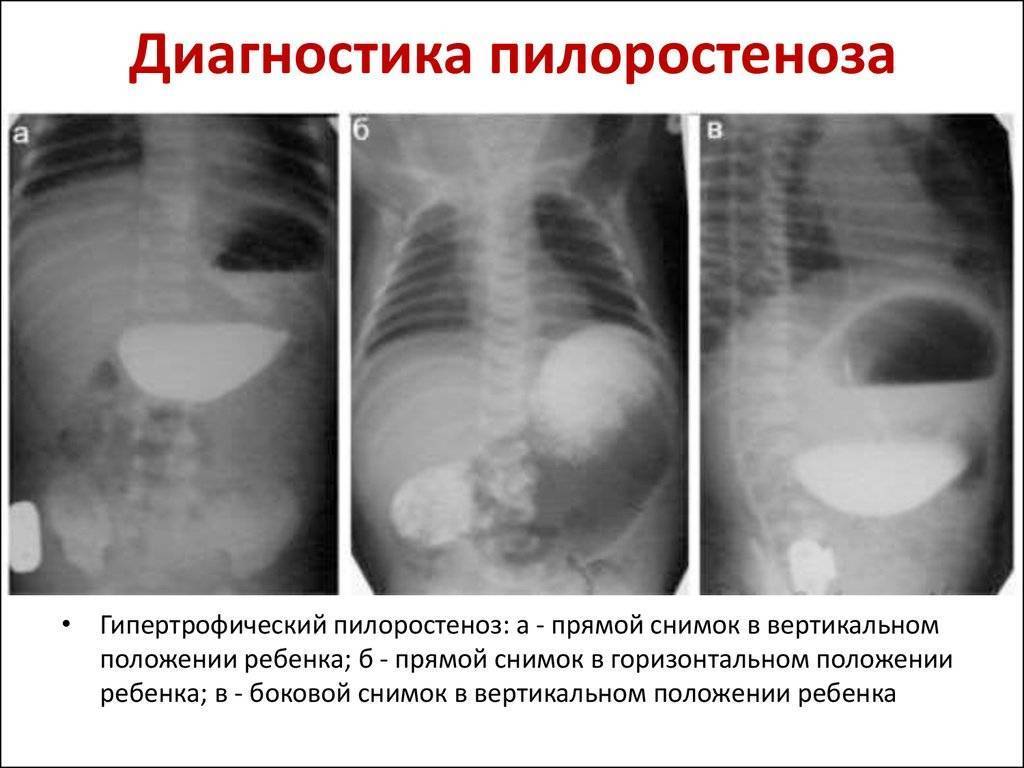
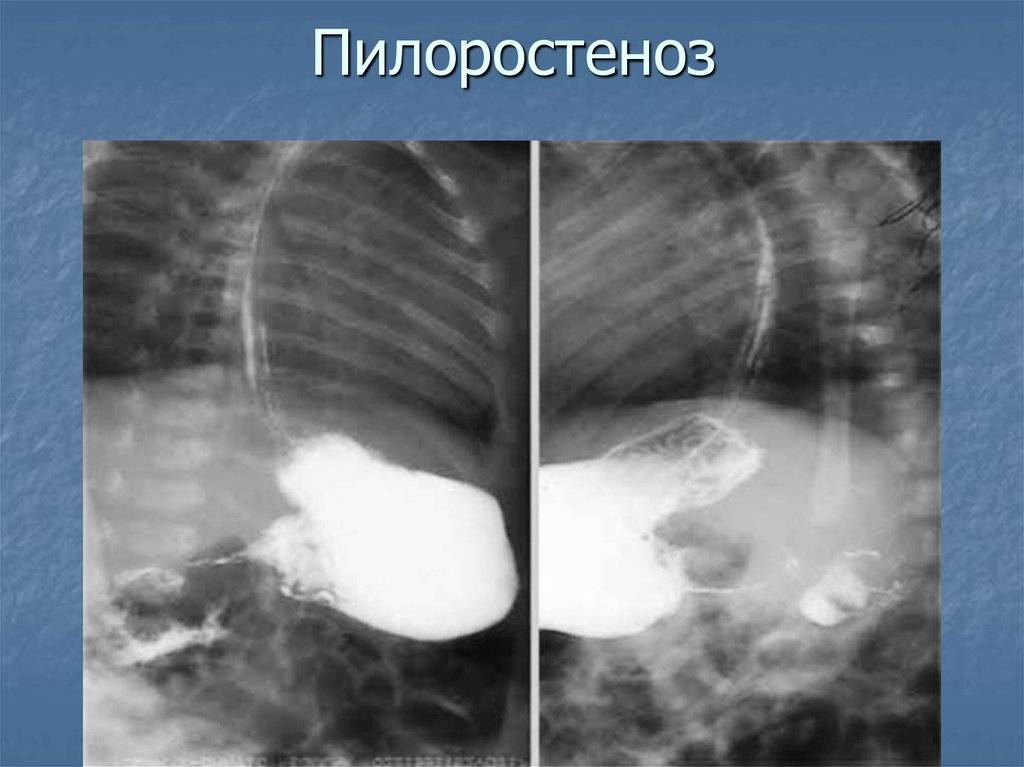
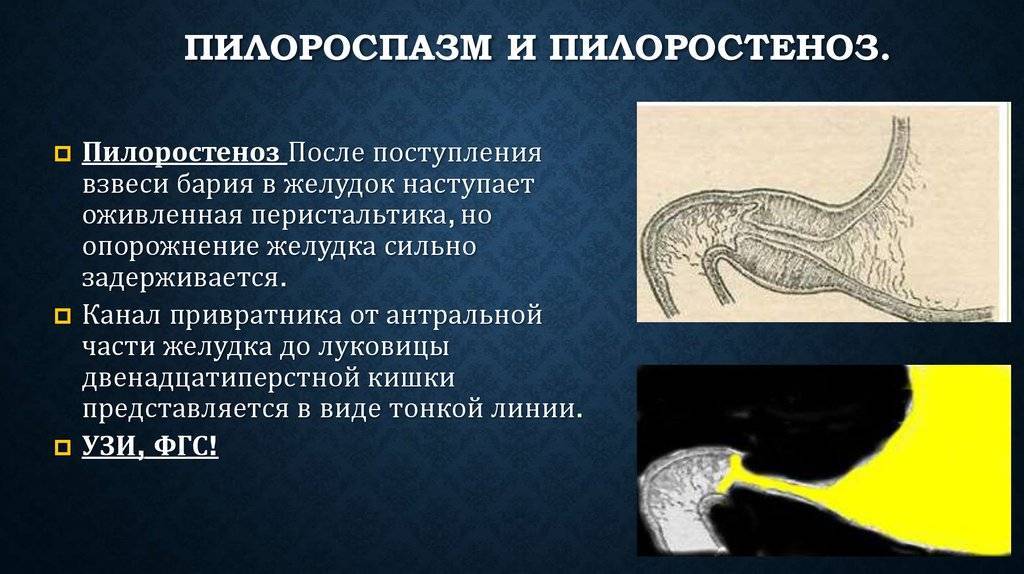
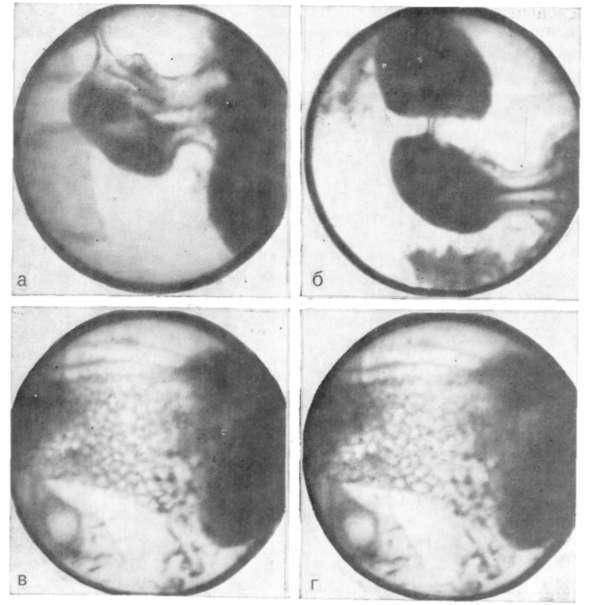
- Рентгенологическое исследование. Его проводят в два этапа. Первый этап — обзорная рентгенограмма органов брюшной полости, проводимая в вертикальном положении ребенка. Обнаруживается растянутый воздухом и содержимым желудок. Дно его находится ниже пупка и даже на уровне костей таза. В кишечнике газа меньше, чем обычно. Решающим в диагностике является рентгенконтрастное исследование, которое проводится на втором этапе после обзорной рентгенографии. Рентгенография с барием целесообразна только для исключения или подтверждения пилоростеноза, если имеются сомнения. В качестве контрастного вещества применяется 10-20% бариевая взвесь с раствором глюкозы или молоком (50-60 мл молока + 2 чайные ложки бариевой взвеси). Контрастное вещество вводится в желудок через тонкий катетер. После введения контраста проводится серия снимков через 20 минут и 3 часа, если необходимо — через 6 часов и 24 часа. Ребенок при исследовании должен находиться в вертикальном положении. Если через 3 часа в желудке имеется больше половины контрастного вещества — это основной рентгенологический критерий пилоростеноза. При пилоростенозе барий остается в желудке больше 24 часов при отсутствии за это время рвоты. Вторым рентгенологическим признаком пилоростеноза является «сегментирующая» перистальтика желудка. На рентгенограмме в боковой проекции суженный пилорический канал выглядит в виде клюва — симптом «антрального клюва». В рентгенологическое исследование используется для выбора той или иной тактики хирургического вмешательства. Пилороспазм также диагностируется рентгенологически — при этом проходимость привратника не нарушена, но желудок от контраста опорожняется через 3-6 часов.
- Ультразвуковое исследование. Выявляет характерные для пилоростеноза симптомы: удлинение привратника (он имеет длину больше 20 мм), утолщение мышечного слоя (больше 4 мм) и сужение просвета канала.
- Эзофагогастродуоденоскопия применяется в таком раннем возрасте ограничено — только для уточнения диагноза. Эндоскопический метод должен применяться как окончательное исследование после рентгенографии и УЗИ. При эзофагогастродуоденоскопии определяется перерастянутый желудок, имеющий выраженную складчатость слизистой в антральном отделе. Отмечается стеноз пилорического канала разной степени выраженности, пилорический канал не раскрывается при раздувании воздухом. Также отсутствует возможность проникновения в 12-перстную кишку даже после введения атропина.
Симптоматика, диагностика и лечение пилороспазма у новорожденных и грудных детей раннего возраста
Зачастую симптоматику данного заболевания можно выявить уже с момента рождения ребенка. В редких случаях диагностика и лечение может затянуться до нескольких месяцев.
Основные признаки могут быть вначале не замечены родителями, так как у только что появившихся на свет детей часто возникают проблемы с вздутием живота, редким стулом, коликами.
Также маленькие дети очень часто срыгивают, поэтому необходимо рассматривать все симптомы заболевания в комплексе.
Основные признаки:
- Обильное срыгивание или рвота фонтаном после каждого кормления. Объем срыгивания в среднем превышает 2 столовые ложки.
- Плохой набор веса
- Нарушение сна
- Общее беспокойство, частый плач
- Колики
- Редкое мочеиспускание
- Запоры
- Бледность, усталый вид
Симптомы пилороспазма у грудных детей можно разделить на две стадии:
- Компенсированная форма. Ее особенность в том, что сфинктер пилорического отдела желудка сужен, но пища через небольшое отверстие может попадать в двенадцатиперстную кишку.
- Декомпенсированная форма. Мышцы привратника полностью сомкнуты и пища не может попадать в кишечник. В таком случае происходит рвота или застоявшаяся переваренная пища подвергается гнилостными процессам.
Пилороспазм может быть как первичным, так и вторичным. В первом случае симптомы заболевания возникают из-за неправильной работы самого привратника. Во втором случае недуг является следствием другого заболевания и подлежит комплексному лечению.
Многие врачи дают классификацию этого заболевания по способу выведения оставшейся в желудке пищи:
- Спастическая форма характеризуется выведением пищи из желудка путем сильной рвоты, часто фонтанирующего характера.
- Атоническая форма не имеет таких резко выраженных признаков, пища вытекает изо рта ребенка постепенно.
Диагностика заболевания
Диагностику и лечение недуга проводит детский гастроэнтеролог. Помимо обычного осмотра назначается также дифференциальная диагностика, которая включает в себя контрастную рентгенографию.
При введении вещества ребенку, можно проверить, как долго пища находится в желудке. Обычно этого исследования бывает достаточно для постановки диагноза. В крайних случаях назначают эндоскопию, УЗИ, КТ, ФГДС.
Задача гастроэнтеролога отличить пилороспазм от других заболеваний, при которых может возникнуть рвота и другие похожие симптомы: кишечная инфекция, менингит, пневмония, аллергическая реакция.
Не стоит также исключать другие причины обильной рвоты:
- Частые перекармливания
- Стеноз пищевода
- Артезия пищевода
- Заглатывание воздуха при кормлении
- Пищеводно-трахеальный свищ
- Врожденные патологии (например, короткий пищевод)
Лечение Пилоростеноза у детей:
Эффективен для лечения пилоростеноза у детей хирургический метод. Операцию проводят через 1-3 суток после установления точного диагноза. Противопоказанием не является слишком большое истощение ребенка, поскольку без операции наиболее вероятен летальный исход.
Если ребенок очень истощен, важно перед проведением операции восстановить водный и солевой обмен. На протяжении 2-4 суток ребенку делают от 2 до 4 переливаний крови или плазмы (количество 10 мл на 1 кг)
Растворы Рингера, физиологический и 5% глюкозы вводят подкожно, внутривенно, в клизмах. В сутки больной ребенок должен получать минимум 500—600 мл жидкости.
Если у малыша есть сопутствующие болезни (отит, пневмония), для лечения также важны антибиотики. Перед операцией проводят переливание крови, общую ванну, с 24:00 ребенку не дают воду и пищу. Если схемы придерживаться до конца, то перед операцией не нужно будет промывать желудок ребенку. Наилучший подход к желудку и привратнику осуществляют через срединный разрез от мечевидного отростка грудины длиной 4—5 см. При правильно сделанном разрезе печень препятствует эвентрации кишечника.
Операция рассечения привратника у детей называется пилоротомия. Она проводится по способу Фреде — Рамштедта. Суть операции – в продольном рассечении серозно-мышечного слоя привратника по бессосудистой линии без вскрытия слизистой оболочки. После разреза края раны привратника раздвигают пинцетами до полного освобождения слизистой оболочки и выбухания ее в рану привратника. Кровотечение, как правило, незначительное. Края раны привратника не сшивают.
На брюшину вместе с апоневрозом накладывают узловые кетгутовые швы с добавлением 2—3 шелковых. Кожу зашивают непрерывным обвивным кетгутовым швом, который способствует лучшему гемостазу. После операции производят переливание крови. Через 2 часа после операции ребенку нужно дать 10 мл 5% раствора глюкозы, еще через 1 час после этого начинают кормление сцеженным грудным молоком через каждые 2 часа с шестичасовым перерывом на ночь.
В первые сутки разовая доза молока ребенку должна составлять от 20 до 30 мл. Если есть рвота или ранение слизистой оболочки, количество молока составляет 5-10 мл. Каждый день суточную дозировку молока для больного ребенка увеличивают на 100 мл. Если на пятые или шестые сутки нет рвоты, ребенка два раза по 5 минут прикладывают к груди. С 7-х суток можно кормить грудью с перерывами длиной в 3 часа.
После операции важна терапия по борьбе с обезвоживанием, истощением и нарушением солевого обмена. Очень скоро после операции исчезают все симптомы – как те, что видны на рентгенограмме, так и те, что ощущаются физически. Прогноз благоприятный при правильном проведении операции. Ребенок развивается согласно возрасту, нарушений в ЖКТ не наблюдается.
Вероятные осложнения (до операции):
- аспирационный синдром
- язвенные поражения слизистой желудка
- нарушение электролитного состава крови и обезвоживание (в организме нехватка натрия, калия, хлора, кальция)
Если вовремя не проведена диагностика и операция, то может быть летальный исход. Дети задыхаются, закупоривая дыхательные проходы рвотными массами, или получают тяжелую форму обезвоживания, при которой организм уже не в состоянии функционировать. Если поздно начать лечение, ребенок может задержаться в росте и развитии, поскольку организму не будет хватать витаминов, питательных веществ, минералов.
Лабораторная диагностика
1. Общий анализ крови, мочи и кала – в большинстве случаев в норме.
2. Биохимический анализ крови – без отклонений от нормы. В запущенных тяжелых случаях может отмечаться гипохлоремия.
3. Кислотно-щелочное состояние – крайне редко развивается метаболический алкалозАлкалоз – форма нарушения кислотно-щелочного равновесия в организме, характеризующаяся сдвигом соотношения между анионами кислот и катионами оснований крови в сторону увеличения катионов.
4. Исследование секреторной функции желудка – довольно часто выявляет желудочную гиперсекрецию и повышение уровня свободной соляной кислоты.
Обнаруживаемые в анализах изменения, как правило, характеризуют основную или сопутствующую патологию.
Причины и факторы риска стеноза привратника
Точные причины стеноза привратника неизвестны, однако известно, что определенный вклад в его развитие вносят генетические и экологические факторы.
Факторы риска
Факторы риска развития пилоростеноза включают в себя:
- Пол. Стеноз привратника чаще встречается у мальчиков, чем у девочек.
- Семейный анамнез. Исследования показали наличие семей с высоким риском пилоростеноза, а также высокий риск развития пилоростеноза у детей, рожденных от матери, у которой уже был ребенок с пилоростенозом.
- Раннее использование антибиотиков. Дети, в первые недели жизни получавшие определенные антибиотики, такие как эритромицин, имеют повышенный риск развития стеноза привратника. Кроме того, дети, рожденные от матерей, которым вводились некоторые антибиотики в конце беременности, также могут иметь повышенный риск развития стеноза привратника.
Лечение
Лечение пилороспазма у новорожденных заключается в консервативном ведении больного. Прежде всего следует:
- Строго следить за кормлением малыша. Необходимо дробное кормление, которое заключается в увеличении количеств кормлений и уменьшении разового объёма. Ребенка нужно кормить каждые 1,5-2 часа и при естественном вскармливании по 5-7 минут.
- Использовать смеси с загустителями. При естественном вскармливании перед каждым кормлением дают по 30 мл специализированной смеси (Нутрилон антирефлюкс, Фрисовом, Нестаргель, Семпер Лемолак).
- Рекомендуется включить в питание щелочное питье. Это может быть щелочная минеральная вода, лишенная газа, которую дают перед приемом пищи по 15-20 мл.
- Обязательно после каждого приёма пищи носить ребенка в вертикальном положении 20-40 минут. Аккуратно придерживая голову, ребенку придают «висячее» положение, при этом нельзя сдавливать живот и перекручивать малыша. По истечении 40 минут его можно положить на живот.
Пилороспазм у новорожденных поддается коррекции не только правильным режимом питания и положением, но и созданием спокойной обстановки и комфортных условий пребывания малыша — отсутствие громкого шума, яркого света, мигания и прочих раздражителей, включая резкие запахи.
В более взрослом возрасте пищу также нужно давать малыми порциями. Обязательно контролировать температуру пищи (исключению подлежит горячая или холодная еда). Лучше и легче усваивается пища в полужидком состоянии, поэтому она должна преобладать в рационе. Исключаются блюда, вызывающие раздражение желудка (соленые, маринованные и жареные). Нужно избегать насильственного кормления ребенка и перекармливания: если он отказывается от еды, не кормите его насильно.
Пилороспазм, как состояние повышенного спазма гладких мышц, сопровождающееся спастической болью, купируется введением спазмолитических средств и анальгетиков. Для устранения спазма и улучшения транзита пищи показано применение холинолитиков и миотропных спазмолитиков.
- Из М-холинолитиков детям рекомендуют атропин в разведении 4-5 раз в день.
- Из миотропных спазмолитиков — Но-шпу в жидком виде, 3 раза в день.
- Нейролептик с миорелаксирующим действием Аминазин.
- Седативная терапия (Валериана, отвар пустырника, Ново-Пассит).
- При обезвоживании назначают солевые растворы внутрь или внутривенно.
- Лечение витамином B1 нормализует тонус и нервно-мышечную передачу. Витамины дают ребенку внутрь или вводят внутримышечно. Питание матери также необходимо обогащать витаминами группы В.
- Рекомендуется согревающие процедуры на область желудка перед кормлением.
- Общий расслабляющий массаж.
Пилороспазм у взрослых также устраняется спазмолитиками и М-холинолитиками, но выбор препаратов более широкий. Миотропные спазмолитики способствуют расслаблению гладких мышц, а это сопровождается снижением тонуса и давления в пилорическом отделе желудка, улучшением кровоснабжения и восстановлением пассажа содержимого. Примером может служить Дюспаталин, который снижая тонус спазмированной мускулатуры, не оказывает влияния на перистальтику.
Показаны также комбинации спазмолитических средств с анальгетиками (Спазмалгон, Реналган, Спазмил-М, Баралгин М, Максиган). Применение транквилизаторов, снижающих тревогу, также дает хороший эффект.
Как мы выяснили ранее, пилоростеноз — это органическая патология. В связи с этим лечение пилоростеноза заключается в оперативном вмешательстве. Для обследования ребенок госпитализируется и на обследование отводится 3-7 дней, в течение которых уточняется диагноз и решается вопрос об операции. Истощенным детям до операции переливают кровь и вводят растворы под кожу и через прямую кишку.
Доктора
специализация: Педиатр / Хирург
Петракова Ирина Адольфовна
4 отзываЗаписаться
Подобрать врача и записаться на прием
- Миотропные спазмолитики и комбинированные препараты: Но-шпа, Дюспаталин, Дроверин, Мебеверин, Необутин, Папаверин, Тримедат, Спазмомен, Спазмалгон, Реналган, Спазмил-М, Баралгин М, Максиган.
- М-холинолитики: Атропина сульфат, Бускопан, Метацин.
- Инфузионные растворы: Натрия хлорид 0,9%, раствор Глюкозы, Дисоль, Трисоль, Ацесоль, Рингера ацетат.
Прогноз
Пилороспазм с возрастом, по мере того как совершенствуется нервная система, срыгивания урежаются, рвота исчезает к 5-6 месяцам. Рвота у некоторых детей может возобновиться при повышении температуры, простудном заболевании или после конфликтной ситуации.
Пилоростеноз можно вылечить хирургическим путем. Пилоромиотомия показывает хорошие отдаленные результаты: дети хорошо развиваются, а рентгенологический контроль констатирует нормальную функцию желудка и хорошее его опорожнение. Рецидивов после операции не отмечается. Летальность при правильном хирургическом лечении минимальна — наблюдается только среди больных, которые поздно оперируются и их смерть связана с истощением и сопутствующими ему осложнениями.
Лечение стеноза привратника
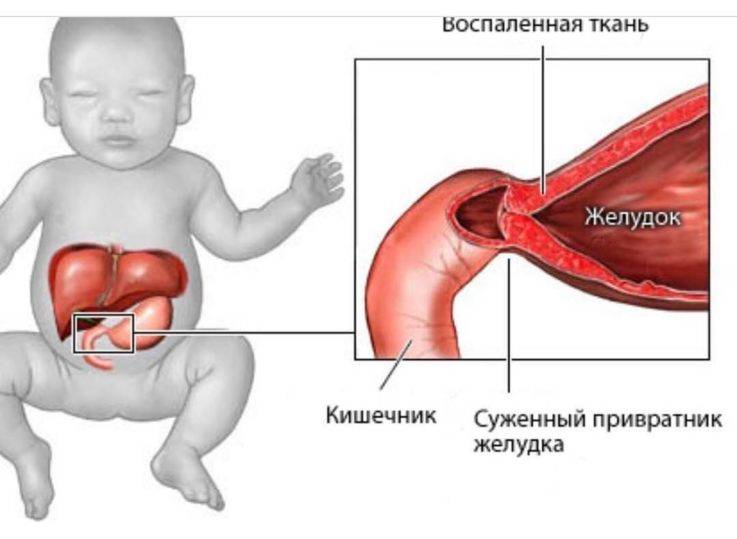
Стеноз привратника обычно лечится хирургической операцией, называемой пилоромиотомией. Хирург подрезает внешний слой утолщенной мышцы привратника вдоль тела желудка, позволяя внутренней подкладке выбухать в разрез. Это открывает канал для прохода пищи в тонкий кишечник (см. картинку №3).
Хирургическое лечение, как правило, не дает никаких осложнений и имеет быстрый заметный эффект.
Хирургическое вмешательство нередко проводят в день выявления диагноза. Если Ваш ребенок обезвожен или имеет электролитный дисбаланс, то он получит внутривенные вливания до начала операции.
Пилоромиотомия часто проводится с помощью мини-инвазивной хирургии. Хирург работает с помощью тонкого инструмента с видеокамерой (лапароскопа), который вводится через небольшой разрез возле пупка Вашего ребенка. Восстановление после лапароскопической операции происходит быстрее, чем восстановление после традиционной открытой операции, и шрам остается значительно меньших размеров.
Техника операции:
Хирург сделает разрез в стенке привратника. Подкладка из привратника начнет выпирать в этот разрез, открывая канал из желудка в тонкую кишку.
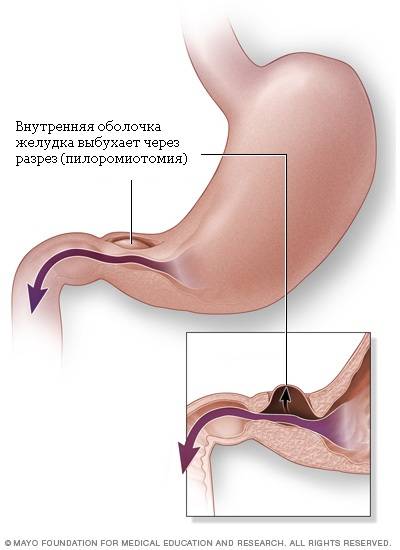
После операции Вашему ребенку может понадобиться внутривенное введение растворов в течение тех нескольких часов, пока он не сможет есть самостоятельно. У многих детей рвота сохраняется несколько часов после операции, это не должно Вас настораживать.
К основным возможным осложнениям этой операции относятся кровотечение и послеоперационная инфекция, однако частота осложнений является низкой. Пилоромиотомия не увеличивает будущий риск заболеваний желудка или кишечника.
Лечение пилороспазма новорожденных
Основой лечения является уменьшение числа срыгиваний, нормализация веса и профилактика возможных осложнений пилороспазма. Стартовой терапией заболевания выступают немедикаментозные методы: они дают желаемый эффект в 80% случаев. Комплексное воздействие на организм с помощью диеты, режимных мероприятий и медикаментозных средств обеспечивает позитивную динамику за 1-2 недели.
Немедикаментозное лечение
Лечение начинается с диеты и постуральной терапии. Рекомендуется увеличить число кормлений, снизить объем разовой порции, кормить ребенка в одно и то же время. Новорожденному на искусственном вскармливании назначаются адаптированные антирефлюксные смеси. При возникновении обильного срыгивания или рвоты ребенка следует докормить.
30-40 минут после кормления рекомендуется держать младенца вертикально, предотвращая появление срыгивания. Положение новорожденного на боку или животе при укладывании помогает профилактировать аспирацию рвотными массами. Дополнительно рекомендуется исключить влияние стрессовых ситуаций на ребенка: нормализовать сон, создать комфортную и тихую обстановку дома. Эффективностью обладает расслабляющий массаж живота, ванночки с успокаивающим эффектом.
Фармакотерапия
Если коррекция образа жизни не дает улучшений, и срыгивания не прекращаются, врачом назначаются лекарственные препараты. Лечение проводится курсом до нормализации состояния ребенка. Критериями эффективности фармакотерапии считают увеличение веса, купирование рвоты, устранение симптомов гипервозбудимости. Лекарства, используемые для лечения пилороспазма у новорожденных:
- Спазмолитики, миорелаксанты. Применяются с целью расслабления гладких мышц, нормализации перистальтических сокращений желудка. Спазм в месте выхода из желудка устраняется, пища беспрепятственно попадает в тонкий кишечник.
- Седативные средства, адаптогены. Помогают восстановить адекватную работу вегетативных узлов у детей с повышенной возбудимостью. При их неэффективности применяются мягкие транквилизаторы.
- Витаминные комплексы. Предпочтение отдается витаминам группы В: препараты улучшают проведение нервного импульса, стабилизируют деятельность ВНС.
Стационарное лечение
При развитии обезвоживания и электролитных нарушений лечение новорожденного осуществляется в условиях стационара. Солевые растворы назначаются перорально или парентерально: выбор пути введения зависит от тяжести состояния ребенка. Хирургическое лечение показано при развитии осложнений, когда имеется гипертрофия мышечных волокон.
Причины
В манифестации симптомов пилороспазма ведущее влияние принадлежит нервной регуляции, несовершенной у новорожденного ребенка. Воздействие стрессовых факторов, изменение питания, режима способствует усилению клинических проявлений заболевания. Причины, способные вызвать пилороспазм у новорожденных:
- Дисфункция вегетативной нервной системы. Проявляется признаками гипервозбудимости: плачем, беспокойством, гипертонусом мышц и тремором конечностей. Спазм привратника у детей некоторые специалисты связывают с преобладанием влияния блуждающего нерва.
- Нарушения питания. Превышение разового объема пищи при нерегулярном кормлении вызывает раздражение слизистой оболочки. Возникает рефлекторный спазм мышц привратника. Дефицит витаминов группы B усугубляет неврологические нарушения и проявления пилороспазма у новорожденного.
- Перинатальное поражение ЦНС. Поражение ЦНС возникает под влиянием гипоксии, травмы, внутриутробно перенесенного заболевания. Развивается синдром вегетативно-висцеральных дисфункций, одним из проявлений которого служит пилороспазм.
Online-консультации врачей
| Консультация оториноларинголога |
| Консультация онколога-маммолога |
| Консультация педиатра |
| Консультация детского психолога |
| Консультация массажиста |
| Консультация дерматолога |
| Консультация нефролога |
| Консультация эндокринолога |
| Консультация эндоскописта |
| Консультация семейного доктора |
| Консультация пластического хирурга |
| Консультация пульмонолога |
| Консультация гастроэнтеролога детского |
| Консультация андролога-уролога |
| Консультация невролога |
Новости медицины
Устройство и принцип работы магнитной мешалки,
26.05.2021
Быстрая доставка лекарств на сервисе mednex.com.ua,
30.04.2021
6 простых привычек, чтобы круглый год не болеть простудами: рекомендуют все врачи,
17.03.2021
Морепродукты становятся вредными для здоровья?,
05.01.2021
Новости здравоохранения
Эксперт назвала три отличия простуды от COVID-19,
05.01.2021
В мире более 86 миллионов случаев COVID-19,
05.01.2021
Скорость распространения COVID-19 зависит от климатических условий,
11.06.2020
Исследователи насчитали шесть разновидностей коронавируса,
11.06.2020
Профилактика
Профилактика заболевания не разработана, но с учетом факторов риска можно полагать, что следующие общие мероприятия будут эффективны:
Рациональное и сбалансированное питание беременной, включающее фолиевую кислоту, витамины и микроэлементы.
Сведение к минимуму стрессовых ситуаций и психоэмоциональной нагрузки во время беременности.
Соблюдение режима труда и отдыха беременной.
Наблюдение в женской консультации для выявления патологии беременности.
Нормализация режима кормления ребенка с целью исключения перекорма и появлений срыгивания.
Создание благополучной обстановки для ребенка.
Взрослым при пилороспазме важно исключить психоэмоциональные нагрузки и стрессы, установить полноценный сон и отдых.
Общие сведения
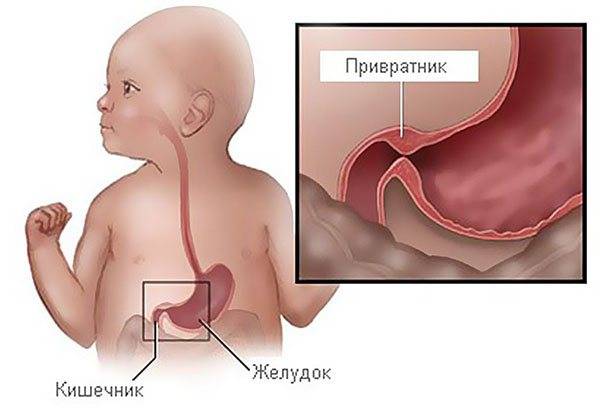
Болезни органов пищеварения у детей занимают второе место (после заболеваний органов системы дыхания). С учетом анатомо-физиологических особенности ребенка дисфункции желудка и кишечника возникают почти у всех детей в раннем возрасте и являются функциональными. Это состояние связывают с адаптацией и созреванием желудочно-кишечного тракта у грудных детей.
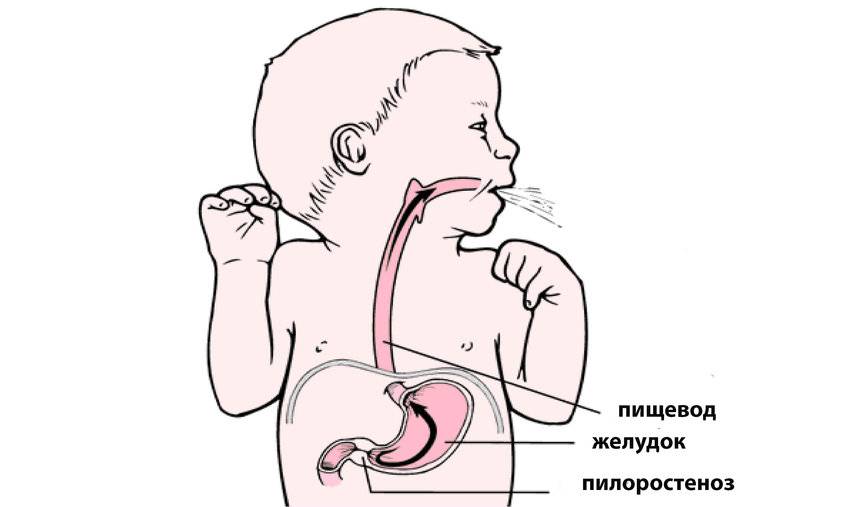
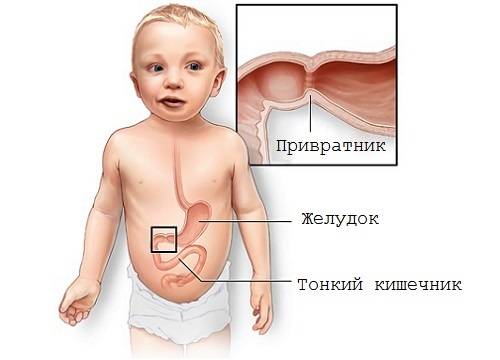
Со стороны верхнего отдела пищеварительного тракта у детей часто встречается спазм пилорического отдела желудка. Пилорический отдел — это граница между желудком и двенадцатиперстной кишкой, а пилорическое отверстие сообщает желудок с двенадцатиперстной кишкой. Сфинктер пилорического отверстия (называется привратник) представляет собой развитый мышечный слой. Сфинктер открывается после поступления в желудок пищи, и перистальтическими волнами пищевой комок продвигается в двенадцатиперстную кишку. Закрытие его происходит после поступления пищи в двенадцатиперстную кишку.
Нарушение тонуса сфинктера в виде повышенного тонуса и спазма вызывает затруднения эвакуация пищи из желудка. Пилороспазм у грудных детей относится к функциональным расстройствам и связан с нарушением вегетативной иннервации и особенностями вегетативной нервной системы у данного ребенка.
Мышцы реагируют спазмом на различные воздействия извне — стресс, избыток пищи, дефицит витаминов, никотин. Функциональные нарушения подразумевают наличие симптомов при отсутствии органических изменений. Группу риска по формированию функциональных нарушений ЖКТ в младенческом возрасте составляют недоношенные дети, функционально незрелые, перенесшие родовую травму и внутриутробную гипоксию. Это состояние проходит самостоятельно к 5-6 месяцам в связи с совершенствованием вегетативного отдела нервной системы и желудочно-кишечного тракта. Спазм привратника, зависящий только от влияния нервной системы, нужно отличать от стеноза привратника.
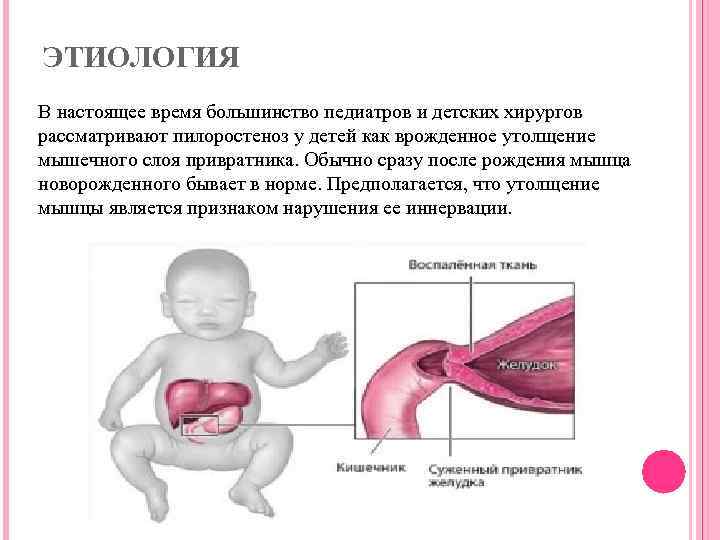
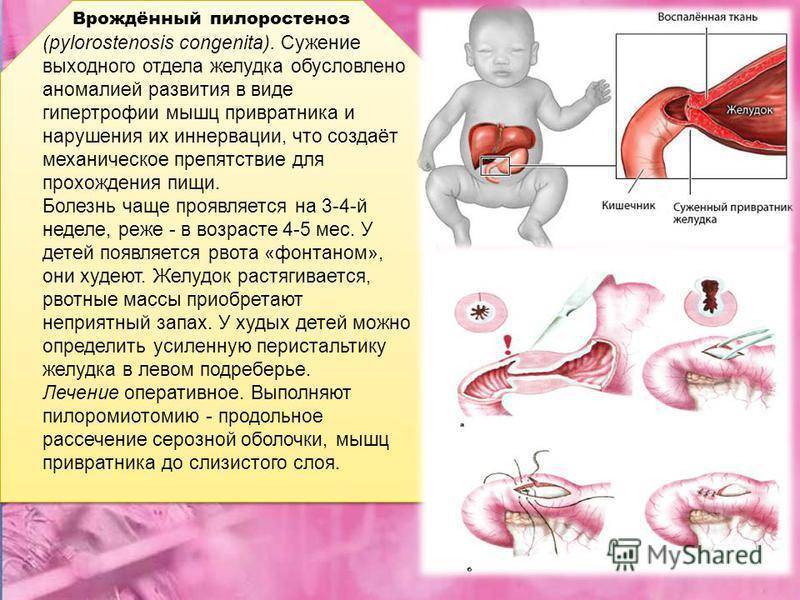
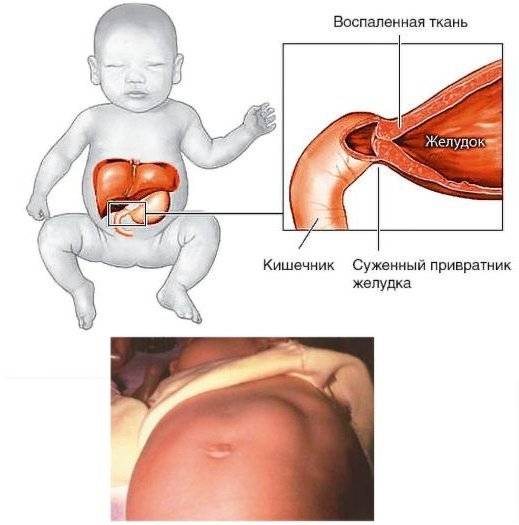
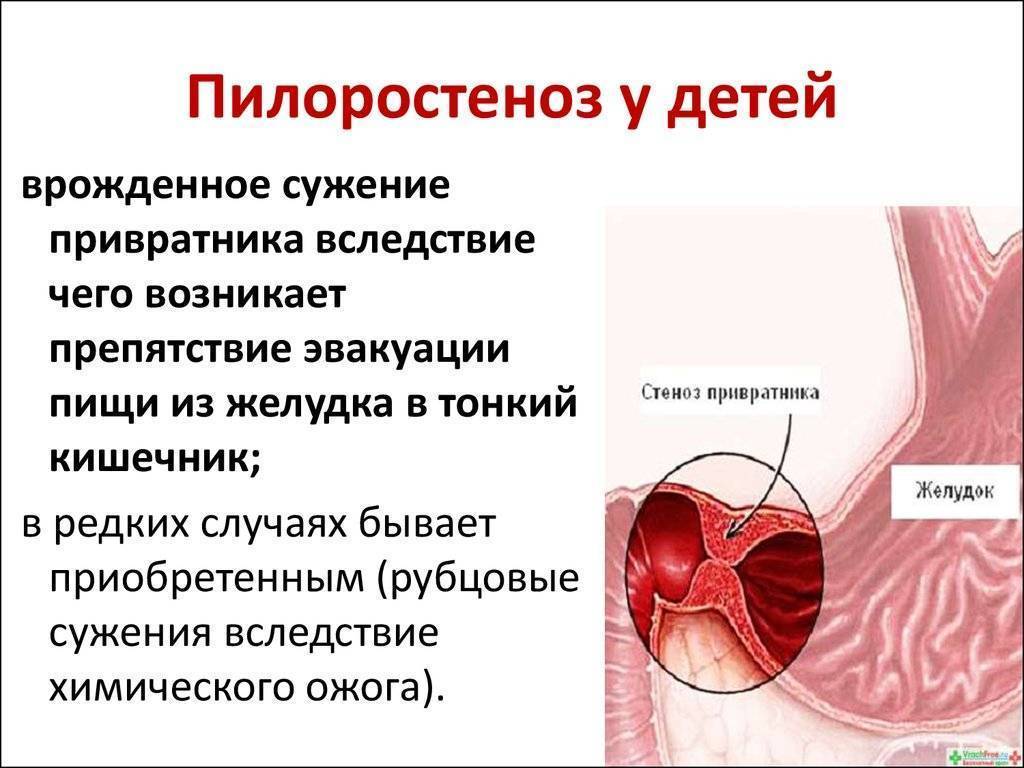
Стеноз привратника желудка или гипертрофический пилоростеноз — это уже заболевание желудочно-кишечного тракта, связанное с гипертрофией (утолщением) мышечной ткани в области пилоруса и ненормальным расположением мышечных волокон, а также избыточным развитием соединительной ткани. Перерождение мышечного слоя развивается на фоне нарушений нейрорегуляторных влияний. Данное состояние самостоятельно не проходит и требует хирургического вмешательства.
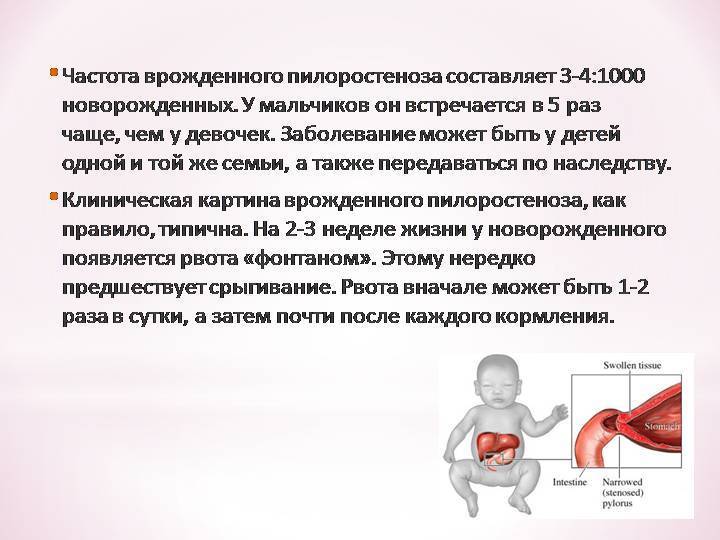
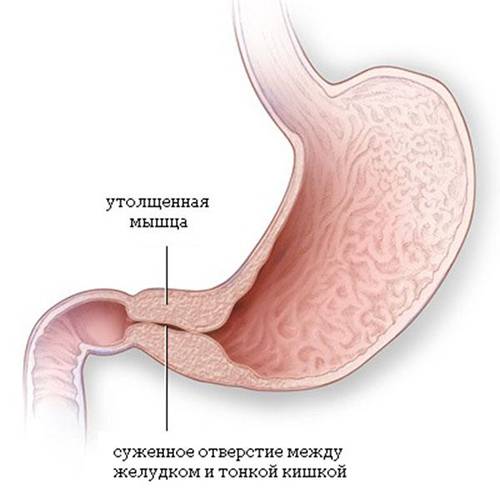 У детей имеет место врожденный пилоростеноз, который относится к порокам развития и в 15% случаев является наследственной патологией, поскольку установлен семейный характер заболевания. Кроме того, имеется связь между частотой заболевания и родством родителей.
У детей имеет место врожденный пилоростеноз, который относится к порокам развития и в 15% случаев является наследственной патологией, поскольку установлен семейный характер заболевания. Кроме того, имеется связь между частотой заболевания и родством родителей.
Доказательством того, что пилоростеноз является дефектом развития, служит сочетание его с другими пороками — атрезия пищевода, диафрагмальная грыжа. Часто пилоростеноз встречается при синдроме Альпера (дегенеративное заболевание коры мозга). Критический период этого порока соответствует началу 2-го месяца эмбриональной жизни.
Пилоростеноз чаще всего проявляется в первые недели жизни младенца иногда позже. Это зависит от степени сужения и компенсаторных способностей желудочно-кишечного тракта. Актуальность ранней диагностики заболевания обусловлена опасностью развития осложнений — нарушение водно-солевого баланса, гипотрофия, сепсис, аспирационная пневмония, остеомиелит, которые являются причиной смерти детей.
Как распознать болезнь?
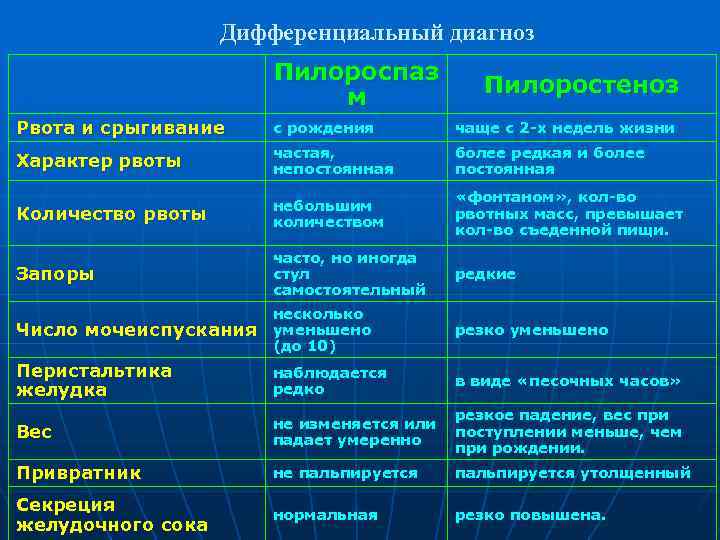
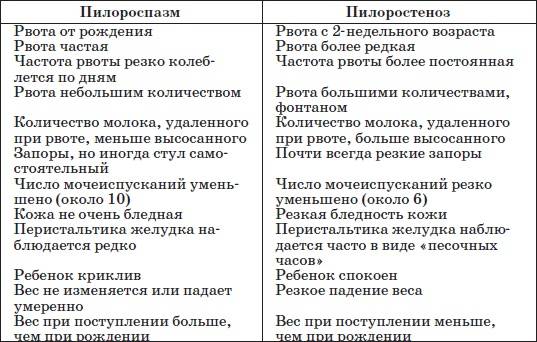
Для эффективной терапии необходимо на ранней стадии определить наличие диагноза “пилороспазм” у грудных детей. Лечение назначает только врач. Проводится дифференциальная диагностика. Ее результаты помогают отличить признаки пилороспазма от других расстройств. Рвота и срыгивание у новорожденных могут возникать по следующим причинам:
- Перекармливание. Наблюдается обильная рвота жидким молоком.
- Повышенное газообразование. Проблему можно обнаружить при помощи рентгена.
- Укороченный пищевод.
- Ахалазия пищевода.
- Стеноз и атрезия.
- Свищ.
- Плохая проходимость ЖКТ.
Результаты обследования помогут врачу назначить эффективный курс лечения, который поможет наладить работу желудочно-кишечного тракта. Итак, если у малыша периодически случается рвотный рефлекс, при котором обильно выделяется творожистое молоко, то необходима незамедлительная консультация специалиста и ультразвуковое обследование желудка и пищевода. Результаты УЗИ помогают выявить пилороспазм у грудных детей.
Диагностика
Диагностику пилороспазма проводит врач-неонатолог или детский гастроэнтеролог. Внешне признаки заболевания распознать трудно, косвенно о патологии говорит низкий вес, малая прибавка массы тела. При тяжелом течении болезни в биохимическом анализе крови определяются сдвиги водно-электролитного состава. Для постановки диагноза проводятся инструментальные исследования:
- Рентгенография желудка с контрастированием. Определяется задержка продвижения контраста из желудка в ДПК: он поступает малыми порциями. Желудок приобретает форму песочных часов. Для дифференциальной диагностики во время рентгенографии вводят спазмолитик: при пилороспазме происходит расслабление волокон привратника, контраст свободно попадает в кишечник.
- УЗИ желудка с водной нагрузкой. Включает два этапа: сначала обследование выполняется на пустой желудок, затем ‒ после наполнения органа. Оценивается анатомическое строение, проводится дифференциальная диагностика с врожденными аномалиями. При пилороспазме визуализируется застойное содержимое, привратник перекрыт.
- Эзофагогастродуоденоскопия. При эндоскопии вход в ДПК сомкнут, привратник визуализируется как щель. При пилороспазме удается провести эндоскоп в двенадцатиперстную кишку, что говорит об отсутствии органических дефектов привратника.
- Компьютерная томография брюшной полости. Оценивается строение желудка, близлежащих органов. Компьютерная томография редко проводится новорожденным, так как требуется предварительное погружение ребенка в медикаментозный сон для достижения неподвижности.
- Нейросонография. Пилороспазм дифференцируют с повышенным внутричерепным давлением. Детям с рвотой и срыгиваниями показана консультация невропатолога с результатами ультразвукового исследования.
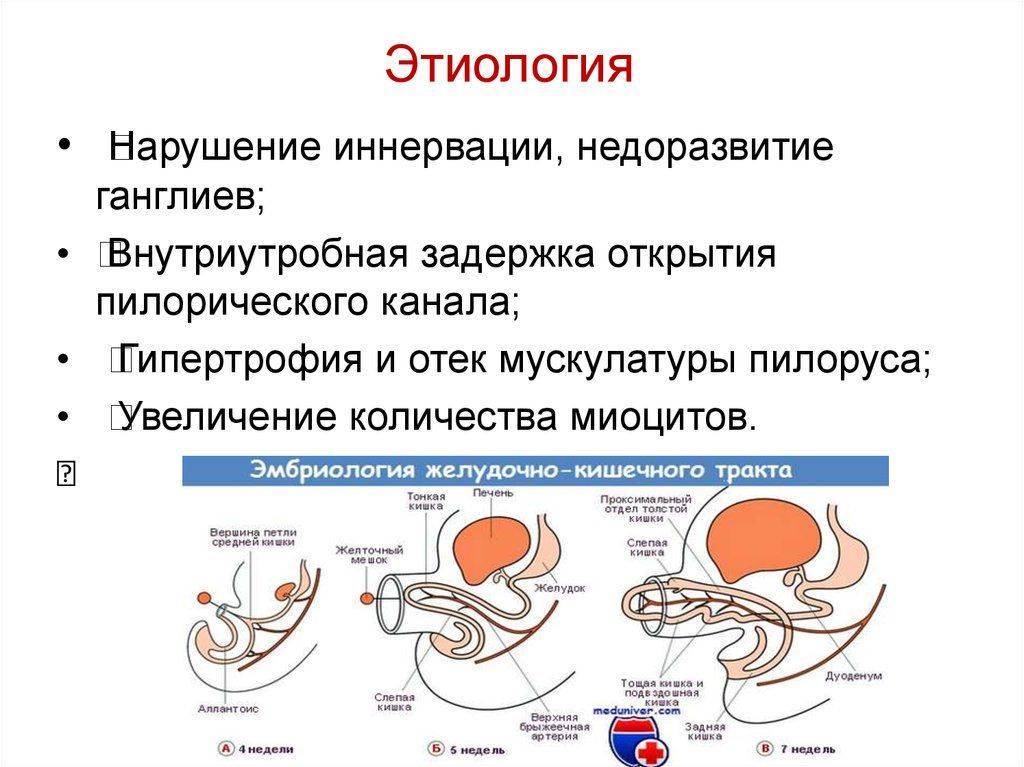
Этиология
Пилоростеноз может быть приобретенные и врожденным. Наиболее часто встречается приобретенный Пилоростеноз, являющийся следствием заболеваний желудка. Врожденный Пилоростеноз, относимый к порокам развития, наблюдается относительно редко, в основном у детей.
Причинами приобретенного Пилоростеноза служат рубцовые изменения, возникающие в результате язвенной болезни (см.) или ожога крепкими к-тами и щелочами, доброкачественные и злокачественные опухоли, локализующиеся в области привратника. К Пилоростенозу могут также привести воспалительные и опухолевые процессы, располагающиеся вне пилорического канала. Возможно развитие Пилоростеноза при туберкулезе и сифилисе желудка (см.). Редкая причина Пилоростеноза у взрослых — врожденная гипертрофия мышечной оболочки привратника.