Послеоперационное восстановление
После иссечения свища в анальном отверстии врач оценивает состояние послеоперационной раны и выполняет перевязки.
Самостоятельная дефекация допустима уже в раннем послеоперационном периоде, поэтому уже на следующий день после операции разрешается есть, но стоит придерживаться специфической диеты
В первые дни после операции важно исключить хлеб, мучные изделия, лучше придерживаться рациона, который не вызовет уплотнения каловых масс. Как правило, меню включает каши, легкие супы, блюда из нежирных сортов мяса и рыбы на пару, некрепкий чай
В дальнейшем по мере восстановления можно добавлять блюда по согласованию с врачом.
Восстановительный период предусматривает проведение мероприятий, которые ускоряют заживление и предупредят возможные осложнения. Рационально использовать профилактическую антибиотикотерапию, назначать обезболивающие препараты. Перевязки проводятся с применением наружных антисептических растворов, заживляющих мазей. Врач также разъяснит правила гигиены анальной области.
Вероятность повторного появления свища прямой кишки есть, однако в силах пациента свести ее к минимуму
Важно обратить внимание на причины развития острого парапроктита, следовать рекомендациям врача и скорректировать образ жизни
Сухость слизистой в интимной зоне после родов
Послеродовой период длится 42 дня, однако в различных случаях процесс восстановления может занять больше времени. В это время происходят изменения не только в половых органах: сокращение матки, формирование шейки матки, уменьшение размера влагалища и отёчность наружных половых органов. На этапе послеродовых изменений организма нередка сухость кожи и слизистых в интимных местах и сопутствующие раздражения, что совершенно не нужно женщине в столь приятный и хлопотный период. Причинами, помимо временных изменений гормонального фона, могут стать патогенные микроорганизмы и, плохое заживание микротравм в родовых путях из-за сниженного иммунитета.
После родов сухость в интимной зоне: почему возникает?
Сухость также может спровоцировать нарушения естественной микрофлоры и применение гормональных препаратов.
Хорошая новость для женщины, ставшей мамой, в том, что гормональный фон восстанавливается после завершения лактации, поэтому дискомфортные ощущения будут преследовать ее недолго. Чтобы ускорить процесс заживления микротрещинок и других послеродовых повреждений половых органов, а также вернуть чувство увлажненности в половых путях, можно принимать регулярно душ с моющим гелем ГИНОКОМФОРТ Увлажняющий, который, помимо этого, может использоваться в качестве лубриканта при половом акте. Комфортный уровень увлажненности в интимных зонах и следование рекомендациям гинекологов – залог быстрого восстановления после родов.
Особенности диагностики
Диагностика свища прямой кишки обычно не представляет затруднений. Врач-проктолог или колопроктолог оценит состояние, выслушает жалобы и задаст ряд вопросов, а обнаружить свищ можно уже на первичном осмотре, включающем пальцевое исследование прямой кишки
Важно рассказать специалисту о недавно перенесенном остром парапроктите, если таковой был
Однако важно не только определить само наличие патологического канала, но и оценить его параметры: расположение, структуру, длину. Женщинам необходимо убедиться в том, что он не сообщается с влагалищем
Для уточнения диагноза специалист нередко назначает дополнительные исследования. Скорее всего, все их проходить не понадобится. В каждом конкретном случае потребуется комплекс методов диагностики с учетом особенностей течения заболевания.
|
Группа методов |
Исследования |
Цель |
|
Методы диагностики в рамках первичного осмотра |
Визуальный осмотр, пальпация околоректальной клетчатки, пальцевое и зеркальное исследование прямой кишки, зондирование патологического хода. Проктоскопия и пробы с метиленовым синим. |
Общая оценка состояния, предварительный диагноз. Определение внутреннего и внешнего отверстия, скрытых карманов, ответвлений. |
|
Лабораторные исследования |
Клинические анализы крови, мочи, биохимические исследования, бактериологические исследования содержимого из внешнего отверстия канала. |
Оценка общего состояния здоровья. Идентификация возбудителя воспаления для подбора адекватной антибактериальной терапии в послеоперационный период. |
|
Уточняющие инструментальные методы |
Ректороманоскопия (в том числе с биопсией), трансректальное УЗИ, фистулография, МРТ, КТ. |
Оценка патологического хода, его взаимного расположения с прямой кишкой, клетчаткой и другими структурами. Диагностика в сложных клинических случаях. |
Обычно зондирования достаточно для того, чтобы определить глубину канала, его связь с прямой кишкой, отношение к анальному сфинктеру, обнаружения расширений и разветвлений. Проктоскопия требуется для оценки измененных крипт и внутреннего отверстия свища. Ректороманоскопия позволяет выполнить биопсию, если есть подозрение на опухоль. УЗИ показано в том числе при выявлении недостаточности сфинктера после перенесенной операции и рецидиве парапроктита.
Лечение
Терапевтические методы лечения должны быть направлены прежде всего на устранение патогенетических факторов.
Пациентам показаны седативные препараты (особенно при интенсивном хроническом зуде), эмоленты (для уменьшения сухости кожи, являющейся как причиной, так и следствием зуда), топические отвлекающие средства (холодные примочки, ментол-содержащие средства и пр.), антигистаминные препараты, которые в подавляющем большинстве случаев являются препаратами первой линии.
Существуют два поколения антигистаминных препаратов: седативные (Супрастин, Тавегил, Диазолин, Димедрол, Фенкарол, Фенистил) и неседативные/слабо седативные (цетиризин, левоцетиризин, лоратадин, дезлоратадин, фексофенадин, эбастин, рупатадин).
Важно отметить, что, несмотря на необходимость приема седативных препаратов, антигистаминные препараты первого поколения (обладающие помимо антигистаминного седативным эффектом) лучше не использовать. Во-первых, сон при их применении нефизиологичный (препараты угнетают фазу быстрого сна)
Во-вторых, множественные побочные эффекты, характерные для этой группы лекарственных средств, ограничивают возможность их применения у большой группы пациентов с сопутствующими заболеваниями. Поэтому в качестве седативных препаратов лучше использовать транквилизаторы, а при выборе антигистаминных препаратов предпочтение следует отдавать блокаторам второго поколения.
Особое место среди них занимает цетиризин.
Причины полипов и папиллом заднего прохода
Задний проход – область, в которой довольно часто наблюдается рост новообразований. Внутри прямой кишки могут образоваться полипы. В перианальной области (вокруг анального отверстия) могут появиться кондиломы (разновидность папиллом, напоминающая своим внешним видом цветную капусту). В некоторых случаях кондиломы могут встречаться и внутри анального канала.
Иногда можно и не подозревать о существовании у себя подобных образований. Распространена ситуация, когда их наличие устанавливается на осмотре (или в процессе эндоскопического обследования) при обращении по поду других заболеваний.
Полип – это разрастание слизистой оболочки в виде грибовидного тела. Своей тонкой ножкой полип сохраняет контакт со стенкой прямой кишки, а само тело свободно свисает внутри канала.
Папилломы (остроконечные кондиломы) вызываются вирусом папилломы человека (ВПЧ). ВПЧ является широко распространённым заболеванием, по разным данным эту инфекцию в себе носит от 70 до 90% людей. Однако в большинстве случаев вирус «спит», а активизируется при снижении иммунитета. Именно тогда происходит активный рост папиллом.
В перианальной области ВПЧ проявляется в виде остроконечных кондилом, которые обычно также поражают и половые органы человека. Нередко кондиломы травмируются, кровоточат. С кровью из поврежденных кондилом может передаваться вирус.
Симптомы проктита
Все симптомы воспаления прямой кишки можно разделить на местные признаки воспаления прямой кишки и общие (реакция всего организма на воспаление).
Местные симптомы воспаления прямой кишки:
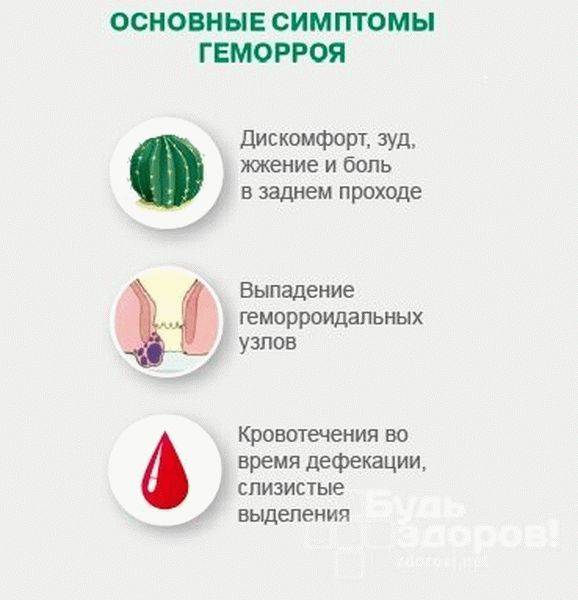
- дискомфорт, чувство переполненности в прямой кишке;
- постоянное стремление к дефекации;
- анальный зуд и боль в области прямой кишки, усиливающая при опорожнении кишечника;
- боли в левой части живота, судороги;
- слизистые и гнойные выделения из заднего прохода, могут быть с кровью;
- боль в области промежности, отдающая в поясницу и половые органы;
- диарея или запор;
- недержание кала (см. недержание сфинктера).
Общие симптомы проктита могут быть следующими:
- повышение температуры тела;
- анемия, слабость, упадок сил;
- внезапное похудение;
- потеря аппетита;
- боль в суставах;
- сыпь на коже;
- воспаление, покраснение глаз, слезоточивость;
- депрессия или частые смены настроения.
Симптомы и проявления
Симптомы свища прямой кишки зависят от выраженности воспалительного процесса, особенностей строения патологического хода, степени поражения тканей. Формирование канала может протекать без проявлений или с легким дискомфортом в области заднего прохода.
Обычно поводом для визита к проктологу является появление заметного наружного отверстия свища. К этому моменту появляются и другие симптомы:
- Сукровичные, гнойные, кровянистые выделения. Пациенты могут отмечать появление точечных пятен на белье.
- Боль по ходу канала. Нажатие может усиливать неприятные ощущения. Отмечается болезненность при дефекации.
- Краснота, отечность кожи в патологическом участке.
Обострение хронического воспаления может приводить к образованию инфильтратов, гноя, сопровождается повышением температуры, симптомами общей интоксикации.
Причины развития зуда в анальной области
Определение причины зуда очень важно для выздоровления пациента. Самый частый диагноз – идиопатический зуд, то есть зуд, причина которого неизвестна
Идиопатический зуд диагностируется более чем у 50% пациентов с анальным зудом. У пациентов с идиопатическим зудом проводится проктологическое обследование. В остальных случаях зуд является вторичным симптомом других заболеваний
Самый частый диагноз – идиопатический зуд, то есть зуд, причина которого неизвестна. Идиопатический зуд диагностируется более чем у 50% пациентов с анальным зудом. У пациентов с идиопатическим зудом проводится проктологическое обследование. В остальных случаях зуд является вторичным симптомом других заболеваний.
К причинам вторичного зуда относятся:
- Аллергия (сенсибилизация). Чаще всего это аллергия на вещества, непосредственно контактирующие с кожей (так называемая контактная аллергия). Такими сенсибилизирующими веществами могут быть стиральный порошок, мыло, крем. Продукты и лекарства (например, антибиотики) также могут быть аллергенами;
- Доброкачественные проктологические заболевания (геморрой, трещина, свищ, выпадение прямой кишки, недостаточность сфинктерной мышцы); При этих заболеваниях экссудат и воспалительные выделения из анального канала раздражают кожу, вызывая жжение и зуд;
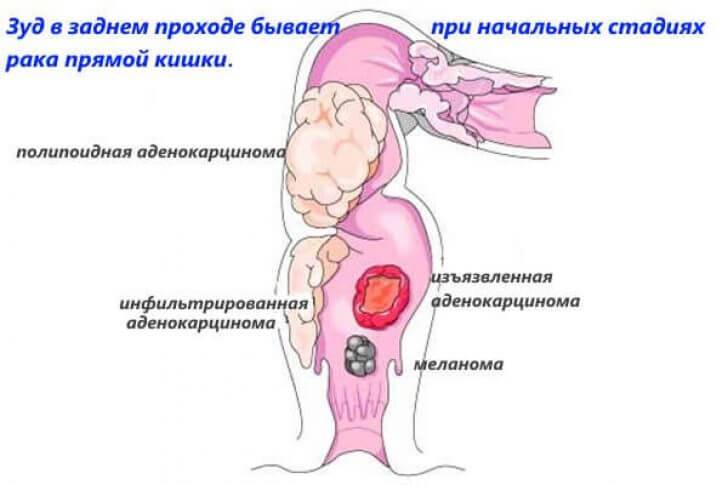
- Опухоли – редкая причина анального зуда;
- Воспалительные заболевания толстой кишки, например язвенный колит;
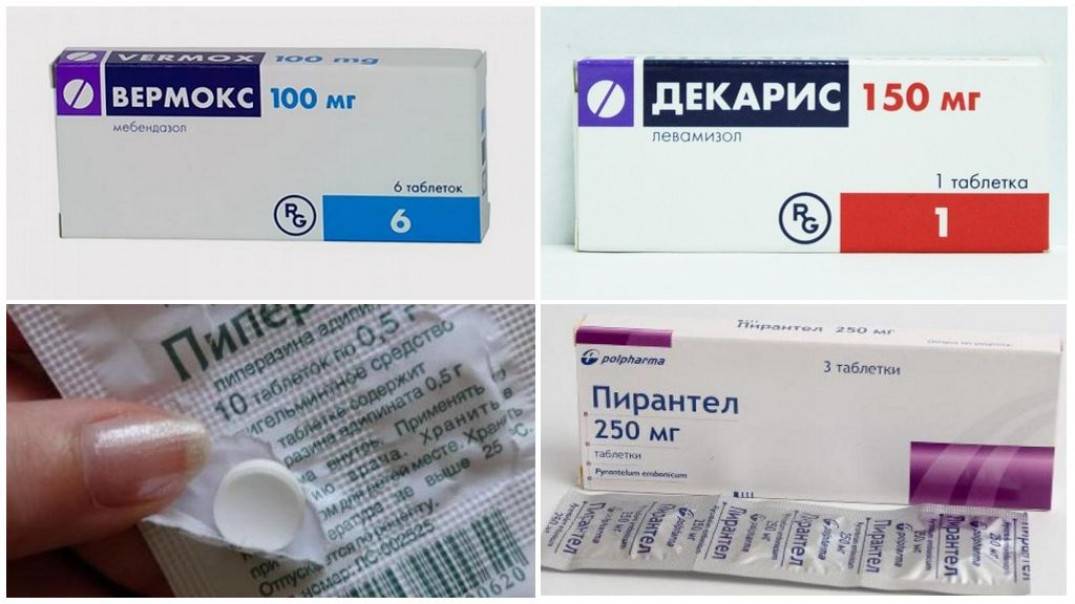
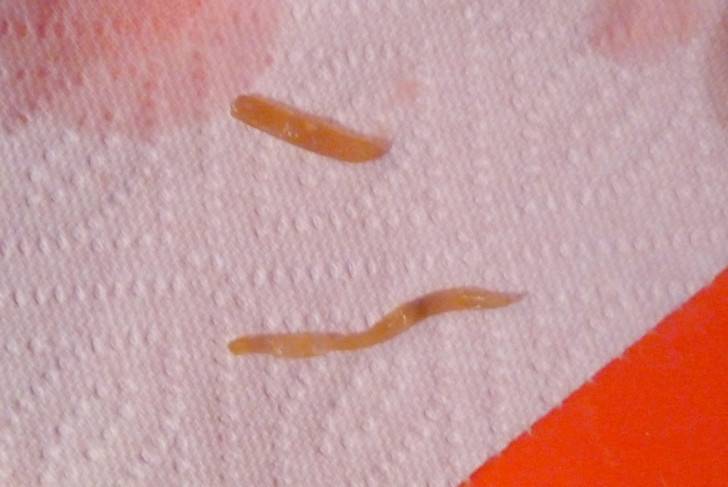
- Паразитарные заболевания (острицы, реже чесотка).
 Язвенный колит
Язвенный колит
Многие пациенты считают острицы основной причиной зуда и спрашивают на приеме рецепты на антипаразитарные препараты. Острицы – одна из причин зуда, который часто встречается у детей. У взрослых они встречаются реже.
Причины зуда у заднего прохода у взрослых:
- Дерматологические заболевания, например псориаз, лишай;
- Инфекционные заболевания (бактериальные, грибковые, вирусные);
- Психогенные причины. Зуд может быть спровоцирован или усугублен конфликтными ситуациями в личной или профессиональной жизни, а также быть симптомом невроза и психического заболевания;
- Системные заболевания (например, заболевание печени, диабет);
- Недостаточная или чрезмерная гигиена;
- Другие причины.
Методы лечения выпадения прямой кишки
Консервативные подходы применяют только на самых ранних стадиях болезни. Главная цель таких мероприятий – нормализовать стул и исключить повышенное внутрибрюшное давление. Клинические рекомендации включают:
- богатую клетчаткой диету;
- обильное питье;
- слабительные препараты;
- лекарства для усиления перистальтики;
- нейростимуляцию, которая помогает вернуть контроль над мышцами при нарушении иннервации.
Хирургические методы лечения приносят результат на более поздних стадиях развития пролапса, а также в тех случаях, когда консервативная терапия не дает положительного эффекта. Есть много операций, которые помогают избавиться от патологии. Они предусматривают:
- иссечение выпавшего отдела прямой кишки;
- фиксацию кишечника;
- пластику анального канала, тазового дна;
- резекцию толстой кишки;
- комбинированные методы.
Резекцию выпавшего отдела чаще преимущественно делают с помощью операции Делорма. Хирург удаляет слизистую оболочку и формирует новый мышечный слой в зоне анального канала. Операция обладает малой инвазивностью и подходит даже для пациентов старшего возраста с серьезными хроническими патологиями. Реже резекцию выпавшей доли делают путем лоскутного отсечения по Нелатону или циркулярного удаления по Микуличу.
Среди методов фиксации самой эффективной считается ректопексия – операция, при которой тазовый отдел кишки прикрепляют к стенкам таза, восстанавливая таким образом правильную анатомию органа. Операцию делают пациентам младше 50-55 лет. В 97% случаев устраняется выпадение органа.
Операции по пластике анального канала помогают сузить задний проход с помощью хирургических нитей и проволоки, синтетических материалов. Однако эта группа методов имеет высокий риск рецидива, поэтому используется редко.
Резекция диастальных отделов толстого кишечника необходима при наличии у пациента солитарной язвы или некроза. Часто такую операцию комбинируют с фиксирующими операциями.
У хирургов «СМ-Клиника» есть опыт проведения разных типов операций по устранению пролапса. Врачи нашей клиники в совершенстве владеют современными методиками хирургии и успешно помогают пациентам избавляться от патологического выпадения кишечника.
Лечение анального зуда
Лечение кожного зуда может быть причинным и симптоматическим. Причинное лечение кожного зуда основывается на устранении его причины. Причинное лечение может быть консервативным или оперативным.
Консервативное лечение включает:
- устранение аллергена при аллергическом зуде;
- противопаразитарные препараты, если причиной зуда паразиты;
- противогрибковые препараты при грибковой инфекции;
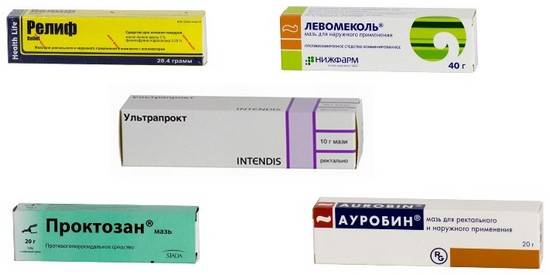
- мази с антибиотиками от бактериальных инфекций;
- лечение диабета или любого другого системного заболевания, которое может вызывать зуд.
 Мазь с антибиотиками от бактериальных инфекций
Мазь с антибиотиками от бактериальных инфекций
Если кожный зуд вызван хирургическими проктологическими заболеваниями (выпадение прямой кишки, полип), выполняются соответствующие операции.
Симптоматическое лечение может быть консервативным или оперативным.
Гигиенические рекомендации:
- Образцовая, но не чрезмерная личная гигиена.
- Подмывание два раза в день теплой водой с лечебным мылом или со средствами с pH 5,5. Большинство пациентов моются слишком часто, так как теплая водяная баня приносит им временное облегчение. Слишком частое мытье может привести к механическим повреждениям кожи, а также к изменению реакции кожи с кислой на щелочную. Кожа кислая, и в этой среде на коже обнаруживаются непатогенные бактерии. При чрезмерном мытье кожа становится стерильной и может быть заражена бактериями, живущими в щелочной среде.
- Отказ от косметических средств, которые могут вызвать у пациента сенсибилизацию. К таким косметическим средствам могут относиться лосьоны, гели для ванн, кремы, интимные дезодоранты и т. д. Если пациент замечает связь между кожным зудом и использованием косметического средства, мыла, стирального порошка, он может устранить ее самостоятельно, даже до посещения врача.
- Использование вместо грубой мягкой туалетной бумаги или салфетки (для сушки, а не вытирания ануса после мытья).
- При ночном зуде пациенту рекомендуется спать в хлопчатобумажной одежде.
Пациенту полезно вести дневник, в котором он записывает степень зуда, время возникновения, и в то же время продукты, которые он употреблял, а также косметику, мыло, порошки, шампуни, которые он использовал в данный день. Часто пациент, а не врач может найти причину зуда, не проводя дополнительных тестов.
Поскольку стиральные порошки могут вызывать аллергические реакции, пациенту рекомендуется стирать нижнее белье с мылом, а не с порошком, и тщательно его полоскать.
Опыт применения
Под нашим наблюдением находилось 75 пациентов в возрасте от 18 до 76 лет (34 мужчины и 41 женщина) с диагнозами «атопический дерматит», «аллергический дерматит», «хроническая экзема в стадии обострения», «красный плоский лишай», «токсидермия» (рис. 2).
Рис. 2. Распределение больных по нозологиям
Все больные получали топическую и системную терапию, включавшую антигистаминный препарат Цетрин (цетиризин) в дозе 10 мг один раз в сутки на ночь. Длительность терапии – от 14 до 21 дня в зависимости от диагноза. Эффективность купирования зуда пациенты оценивали по балльной системе: 0 баллов – отсутствие зуда, 1 балл – слабый зуд (присутствует, но не беспокоит), 2 балла – умеренный (беспокоит, но не мешает ежедневной активности и/или сну), 3 балла – тяжелый/интенсивный зуд (беспокоит и мешает ежедневной активности и/или сну).
Максимальное снижение интенсивности зуда наблюдалось уже через 3 часа от приема препарата в первые пять суток (рис. 3).
Рис. 3. Средняя субъективная оценка интенсивности зуда после применения препарата
В дальнейшем уменьшение зуда или его отсутствие отмечалось к 10-му дню терапии с одновременным уменьшением клинических проявлений заболеваний (рис. 4).
Рис. 4. Динамика клинических проявлений
Полученные результаты демонстрируют высокую эффективность Цетрина (цетиризина) в терапии хронических и острых дерматозов. Цетрин (цетиризин) отличается выраженным противозудным эффектом, а также уменьшает другие клинические проявления аллергодерматозов (инфильтрацию, эритему). Кроме того, в качестве симптоматической терапии препарат может применяться и при соматических заболеваниях.
Список литературы:
- Duncan W.C., Fenske N.A. Cutaneous signs of internal disease in the elderly // Geriatrics. 1990. Vol. 45. № 8. P. 24-30.
- Masmoudi A., Hajjaji Darouiche M., Ben Salah H. et al. Cutaneous abnormalities in patients with end stage renal failure on chronic hemodialysis. A study of 458 patients // J. Dermatol. Case Rep. 2014. Vol. 8. № 4. P. 86-94.
- Abel E.A., Farber E.M. Malignant cutaneous tumors // Scientific American Medicine / eds. E. Rubenstein, D.D. Federman. Section XII. New York: Scientific American, Inc., 1992. P. 1-20.
- Dangel R.B. Pruritus and cancer // Oncol. Nurs. Forum. 1986. Vol. 13. № 1. P. 17-21.
- Bernhard J.D. Clinical aspects of pruritus // Dermatology in General Medicine / eds. T.B. Fitzpatrick, A.Z. Eisen, K. Wolff et al. 3rd ed. Chapter 7. New York: McGraw-Hill, 1987. P. 78-90.
- Смирнова Г.И. Антигистаминные препараты в лечении аллергических болезней у детей. М., 2004.
- Гущин И.С. Цетиризин – эталон Н1-антигистаминного средства // Мистецтво лiкування. 2009. № 5. С. 60-70.
- Belsito D. Second-generation antihistamines for the treatment of chronic idiopathic urticaria // J. Drugs Dermatol. 2010. Vol. 9. № 5. P. 503-512.
- Grant J., Riethuisen J., Moulaert B., DeVos C. A double-blind, randomized, single-dose, crossover comparison of levocetirizine with ebastine, fexofenadine, loratadine, mizolastine, and placebo: suppression of histamine-induced wheal-and-flare response during 24 hours in healthy male subjects // Ann. Allergy Asthma Immunol. 2002. Vol. 88. № 2. P. 190-197.
- Kavosh E., Khan D. Second-generation H1-antihistamines in chronic urticaria: an evidence-based review // Am. J. Clin. Dermatol. 2011. Vol. 12. № 6. P. 361-376.
- Волосовец А.П., Кривопустов С.П., Павлик Е.В. Роль аллергического воспаления в повседневной врачебной практике. Оптимизация противоаллергической терапии // Медицинская литература (Киев). 2010. № 1. С. 70-75.
- Некрасова Е.Е., Пономарева А.В., Федоскова Т.Г. Рациональная фармакотерапия хронической крапивницы // Российский аллергологический журнал. 2013. № 6. С. 69-74.
Болезненность в области прямой кишки
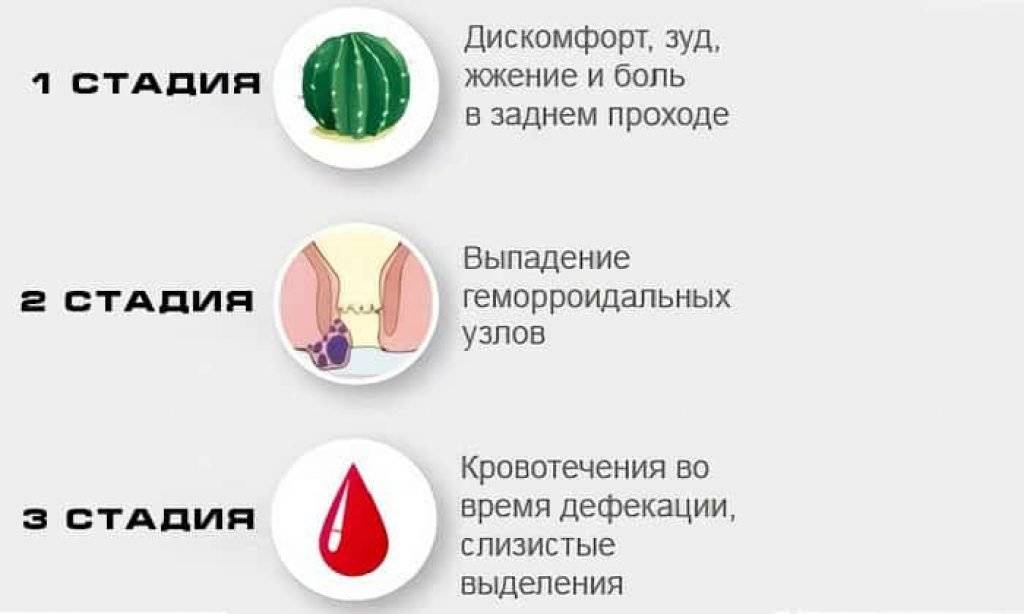
Боль в прямой кишке при геморрое является наиболее специфичным из всех перечисленных симптомов. На ранних стадиях болезни болевой синдром выражается в покалывании и дискомфорте во время акта дефекации. При обострениях болезненность становится интенсивной, возникает не только при опорожнении кишечника, но и в сидячем положении.
Не все знают, как болит геморрой. Если узел воспалился или произошел его тромбоз, боли принимают дергающий, режущий характер, возникают при любом движении. Болевой синдром бывает настолько выраженным, что человек с трудом передвигается
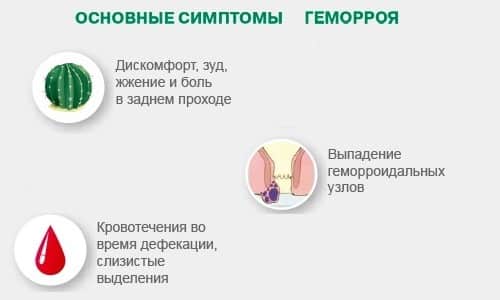
Чтобы узнать, болит ли геморрой или это проявление другого заболевания, следует обратить внимание на сопутствующие признаки. При расширении геморроидальных синусов могут наблюдаться:
- слизистые выделения из анального отверстия;
- наличие выпавших узлов, их отечность и синюшность (признаки воспаления или тромбоза);
- кровотечения из заднего прохода в конце акта дефекации (кровь выделяется каплями, а иногда в виде струйки);
- трещины анального отверстия;
- зуд — при геморрое он обусловлен выделяющейся слизью и раздражающим влиянием кишечного содержимого на поврежденные слизистые.
Если имеется хоть один из перечисленных признаков в сочетании с болезненностью, можно предположить наличие геморроя. Теперь разберем, почему может болеть геморрой. Причинами болевого синдрома могут быть:
- защемление выпавшего узла анальным сфинктером;
- тромбоз узлов;
- инфекционное воспаление геморроидальной «шишки»;
- повреждение узелков каловыми массами, особенно при запоре;
- трещины заднего прохода, обусловленные запором и частым применением свечей.
Как было сказано выше, больные часто затягивают с походом в туалет из-за страха перед болевым приступом. В результате каловые массы уплотняются и в последующем повреждают геморроидальные образования, вызывая еще более выраженные симптомы. По этой же причине возникают трещины, которые долго не заживают и болят.
Причины зуда
Еще одно неожиданное на первый взгляд проявление болезни – головная боль. А она при геморрое довольно часто беспокоит пациентов. Это явление может быть обусловлено анемией, которая развивается при геморроидальных кровотечениях. Кроме того, больные из-за частых болевых приступов и трудностей с опорожнением кишечника становятся раздражительными и нервными, это тоже приводит к головной боли.
Однако боль является хотя и особо неприятным, но далеко не единственным признаком геморроя. О других проявлениях этой патологии вы можете узнать из статьи: Симптомы наружного и внутреннего геморроя.
Теперь вы знаете, какие бывают боли при геморрое и как они возникают. Дополнительную информацию по этому вопросу можно найти здесь:
httpv://www.youtube.com/watch?v=embed/bTulnkihIhM
Диагностика геморроя
Геморрой обычно можно диагностировать на основании простой истории болезни и физического осмотра. Внешний геморрой обычно очевиден, особенно если образовался тромб. Ваш врач может провести пальцевое ректальное исследование, чтобы проверить наличие крови в стуле. Она или он может также исследовать анальный канал с помощью аноскопа, короткой пластиковой трубки, вставленной в прямую кишку с освещением. Если есть признаки ректального кровотечения или микроскопической крови в стуле, может быть проведена гибкая ректороманоскопия или колоноскопия, чтобы исключить другие причины кровотечения, такие как колоректальные полипы или рак, особенно у людей старше 45 лет.
Сухость в интимной зоне при беременности
Сухость и жжение в интимной зоне у беременных женщин – следствие гормональной перестройки организма и изменения микрофлоры в половых путях. Половые пути беременной женщины становятся более уязвимы к микробам и грибкам, в связи с чем возможны воспаления и раздражения . Неприятные ощущения усугубляет то, что не все традиционные антибактериальные и противовоспалительные препараты не разрешены к применению беременными, поэтому многие женщины боятся навредить ребенку и не обращаются за лечением. Тем не менее, такое терпение может навредить самой будущей матери: за зудом, жжением и другими симптомами могут скрываться воспаления, а также инфекции половой сферы путей и внутренних органов.
Сухость в интимной зоне при беременности
Раздражение может быть спровоцировано применением ежедневных прокладок с отдушками, климатическими факторами, стрессом.
Чтобы установить точную причину сухости кожи интимной зоны при беременности, важно оповестить об этом акушера – гинеколога, чтобы провести диагностику и составить план лечения. Важно и не забывать про правила ежедневной интимной гигиены: регулярный туалет половых органов с моющим гелем ГИНОКОМФОРТ Увлажняющий снимут раздражение и вернут беременной женщине возможность наслаждаться ожиданием малыша, а не думать о причинах дискомфорта.
Симптомы остриц
Среди симптомов остриц, которые могут указывать на инфекцию, наиболее характерным является стойкий зуд вокруг ануса.
Пациенты часто раздражительны и имеют проблемы с концентрацией внимания. Часто жалуются на боли в животе и головные боли
Скрежетание зубами – тоже характерный симптом, на который обращают внимание многие родители
Также острицы могут сопровождаться:
- потерей аппетита;
- потерей веса;
- бледной кожей;
- темными кругами под глазами.
Темные круги под глазами
Потеря веса
Стоит отметить, что женщины могут ощущать зуд вокруг влагалища. Острицы могут проникать в женские гениталии и вызывать воспаление. Также известны случаи аппендицита, вызванного острицами. У взрослых симптомы остриц не сильно отличаются от таковых у детей. Однако они часто гораздо менее серьезны.
Лечение зуда. Лечение в клинике «Эхинацея»
Диагностикой причины зуда занимается врач-дерматолог. С осмотра дерматологом мы рекомендуем начать обследование. Если в ходе диагностики причины зуда выяснится, что причиной послужили не кожные заболевания, а неврологические или нарушения в обменных процессах, мы привлечём соответствующих специалистов: эндокринолога, невролога, психотерапевта и др.
Мы проводим лечение зуда в двух направлениях:1. Симптоматическое лечение. Мы используем различные растворы, «болтушки» и противовоспалительные мази для облегчения симптомов зуда. Это лечение будет рекомендовано дерматологом при первичной консультации.
2. Лечим причину зуда. У каждой причины зуда принципиально разное лечение. В зависимости от причины зуда ведением пациента будет заниматься соответствующий специалист.
- Дерматолог. Занимается лечением пациентов с дерматозами: дерматит, экзема, псориаз, чесотка, педикулёз, токсикодермия, дерматиты (контактный, аллергический) и т.д.
- Невролог, психотерапевт. При психоневрозах в лечении зуда целесообразно использование психотерапии.
- Аллерголог – иммунолог, ревматолог подключаются к лечению зуда в том случае, если зуд вызвало аутоиммунное заболевание или аллергическая реакция. В том случае, если зуд вызван кожной аллергией мы поможем не только найти причину, но и, в первую очередь, снять зуд. Зуд при аллергии вызван гиперчувствительностью организма к какому-то компоненту рациона или лекарственному средству. При необходимости мы проведем десенсибилизацию и предотвратим зуд от аллергии.
Важно понимать, что зуд может быть предвестником заболевания и говорить о его приближении еще до появления явных симптомов, поэтому мы рекомендуем обратиться к специалисту при появлении зуда.