Наши медицинские центры
-
Северное отделение (МРТ и КТ)
Удельная
Развернуть
м. Удельная, пр-т Энгельса, д. 33
ПН-СБ: с 8.00 до 22.00ВС: с 9:00 до 18:00 (МРТ)
МРТ и КТ
-
Центральное отделение (Клиническое отделение)
Фрунзенская
Развернуть
м. Фрунзенская, ул. Киевская, д. 5 к.4
ПН-СБ: с 8.00 до 20.00ВС: 09.00 до 17.0002.05.2021 – выходной
Клиническое отделение
-
Центральное отделение (МРТ и КТ)
Фрунзенская
Развернуть
м. Фрунзенская, ул. Киевская, д. 5 к.5
ПН-ВС: с 8.00 до 22.00
МРТ и КТ
-
Южное отделение (многопрофильное отделение)
Ленинский проспект
Развернуть
м. Ленинский проспект, Ленинский пр., д. 160
ПН-ВС: с 8.00 до 0.00 (МРТ)ПН-ВС: с 8:00 до 22:00 (КТ)ПН-СБ: с 8:00 до 17:00, ВС: выходной (клиническое отделение)
Многопрофильное отделение
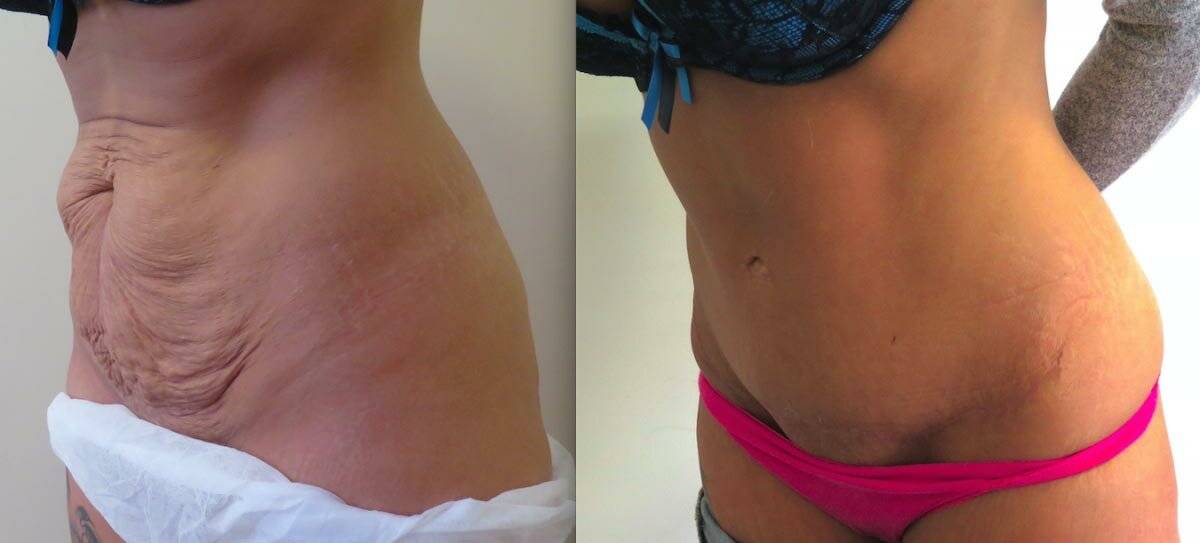
Профилактика появления дискомфорта после родов
Чтобы избежать появления дискомфорта в спине после родов путем кесарева сечения, стоит провести ряд профилактических мероприятий:
- подготовиться к беременности и избавиться от лишних килограммов;
- выполнять ежедневно физические упражнения, направленные на укрепление мышц спины и живота;
- во время вынашивания ребенка не прерывать занятия физкультурой – легкая гимнастика будет полезной, если врач не запрещает;
- в период беременности стараться не набирать большой лишний вес, при необходимости получить рекомендации у диетолога.

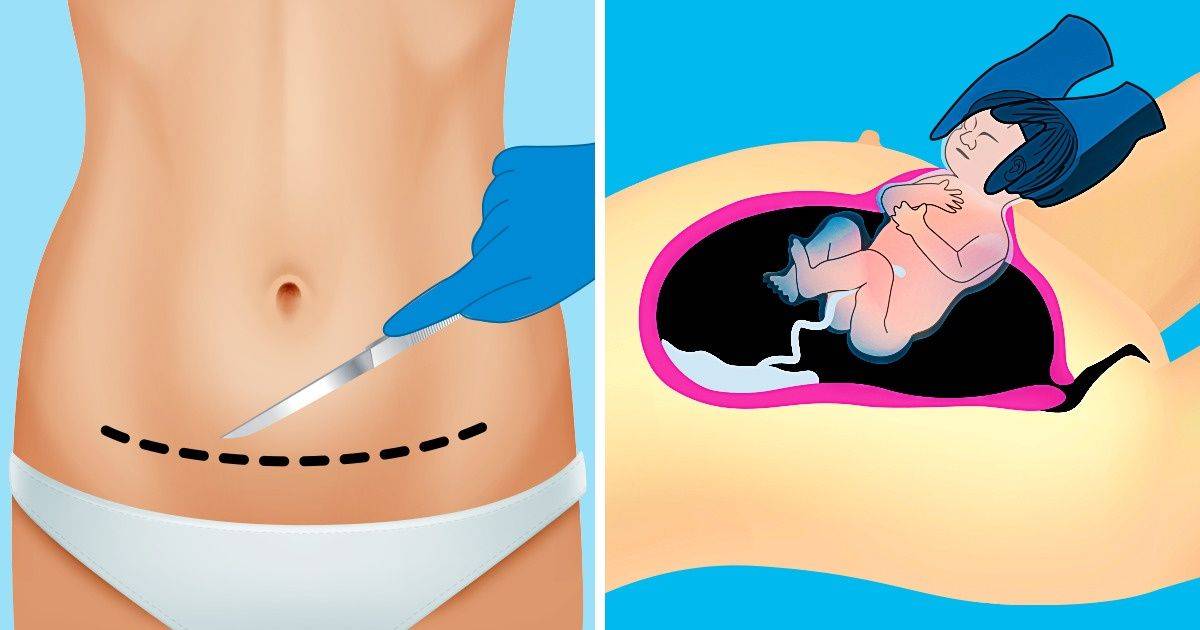
Через 6-8 часов после кесарева сечения можно начинать выполнять гимнастику в положении лежа – поворачиваться с боку на бок, подтягивать ноги к животу (скользя стопой по кровати), выполнять круговые движения руками, поднимать их. А уже через сутки после хирургического родоразрешения можно привстать, спустить ноги с постели вниз, попытаться встать и выполнить несколько шагов.
Но это все допускается только в том случае, если кесарево сечение прошло без осложнений, а в момент вставания рядом присутствуют медицинские работники – женщина может упасть от головокружения после длительного нахождения в горизонтальном положении.
Рекомендуем прочитать о том, какие можно выполнять упражнения после кесарева. Из статьи вы узнаете, через сколько можно начинать тренироваться после КС, разрешенных и запрещенных упражнениях, а также о противопоказаниях к тренировкам. А здесь подробнее о том, когда можно качать пресс после кесарева.
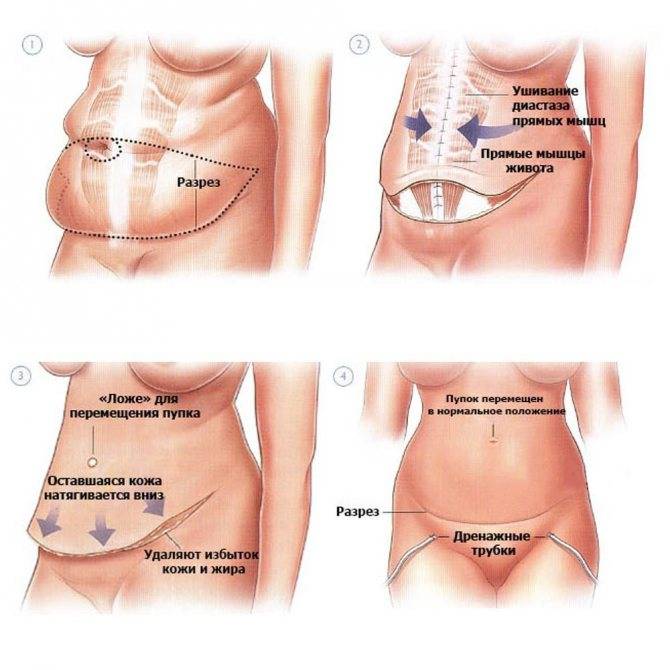
Боль в спине после кесарева сечения может быть связана с естественными и патологическими причинами. Точную информацию даст только врач после обследования женщины, поэтому, в случае сохранения болей на протяжении 2 недель, нужно обратиться за квалифицированной медицинской помощью.
Как вылечить боли в пояснице: основные методы терапии
Лечение поясницы зависит от причины болей. То, что помогает в одном случае, может быть неэффективно в другом. Рассмотрим основные виды терапии и способы, как снять боль в домашних условиях.
Консервативное лечение
Консервативная терапия редко назначается самостоятельно. Обычно она дополняет медикаментозную.
К консервативным методикам в первую очередь относятся физиопроцедуры. Это может быть мануальная терапия, классический или лечебный массаж, иглорефлексотерапия. Для снятия мышечных спазмов и восстановления кровотока часто назначается баночный массаж с кровопусканием в определенных точках-триггерах.
Иногда врачи назначают лечение травами, которые улучшают кровообращение в отделе позвоночника, где беспокоят спазмы.
Все популярнее становится кинезитерапия. Это специальная гимнастика, которую нужно делать на декомпрессионных тренажерах. Такие устройства позволяют разгрузить перенапряженные мышцы, сформировать у человека правильные двигательные стереотипы.
Медикаментозные средства
В большинстве случаев боль в спине не угрожает здоровью и ее можно побороть, принимая определенные лекарства, применяя мази.
В первую очередь пациентам показаны нестероидные противовоспалительные таблетки – «Ибупрофен», «Кетопрофен», «Пироксикам», «Нимесулид», «Диклофенак». Это хорошие обезболивающие средства, которые также снимают воспаление.
Также можно делать уколы от боли. Одним из эффективных препаратов для купирования боли является «Баралгин». Это проверенное и хорошее средство, чтобы быстро снять болевой синдром, который вызван спазмом. Препарат выпускается в ампулах, является ненаркотическим обезболивающим и позволяет купировать даже очень сильную боль.
Куда колют «Баралгин»
В условиях стационара препарат может быть введен внутривенно. Так он действует быстрее и эффективнее всего.
Дома его можно колоть внутримышечно – в ягодицу. Визуально разделите ягодицу на четыре сегмента, проведя две линии – по горизонтали и вертикали посередине. Укол нужно делать в правую верхнюю часть (для правой ягодицы). Одним уверенным движением иглу нужно ввести на всю ее длину и далее впрыснуть препарат, нажав на шприц. Лекарство нужно вводить умеренно быстро. Перед уколом обязательно продезинфицируйте кожу, а после – приложите ватку, смоченную в антисептике, примерно на 5 минут.
Важно! Мы не рекомендуем заниматься самолечением. Перед применением любых препаратов обязательно проконсультируйтесь с врачом!. Вернемся к медикаментозным методам лечения
В некоторых случаях для уменьшения отечности и боли назначают гормональные препараты. Они действуют быстрее нестероидных противовоспалительных. Вводят их под врачебным контролем или строго по назначенной схеме. Дома можно делать внутримышечные уколы или принимать прописанный препарат в таблетках. В стационаре обычно ставят капельницы
Вернемся к медикаментозным методам лечения. В некоторых случаях для уменьшения отечности и боли назначают гормональные препараты. Они действуют быстрее нестероидных противовоспалительных. Вводят их под врачебным контролем или строго по назначенной схеме. Дома можно делать внутримышечные уколы или принимать прописанный препарат в таблетках. В стационаре обычно ставят капельницы.
Также гормональные средства используются для лечебных блокад, то есть вводятся прямо в источник боли. Основные препараты этой группы – «Преднизолон» и «Дексаметазон».
Многие рекламные ролики позиционируют мази и гели самыми эффективными средствами борьбы с болью. Однако на самом деле такой метод введения действующего вещества в организм считается самым малоэффективным, потому что большая часть препарата даже не проходит сквозь кожу.
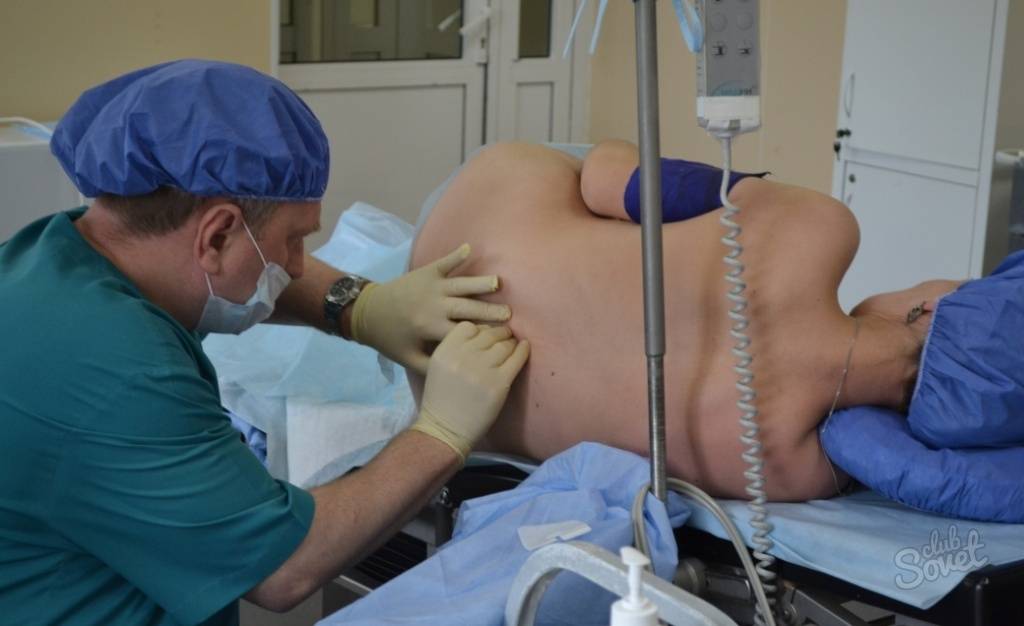
Как проходит диагностика и обследование у врача
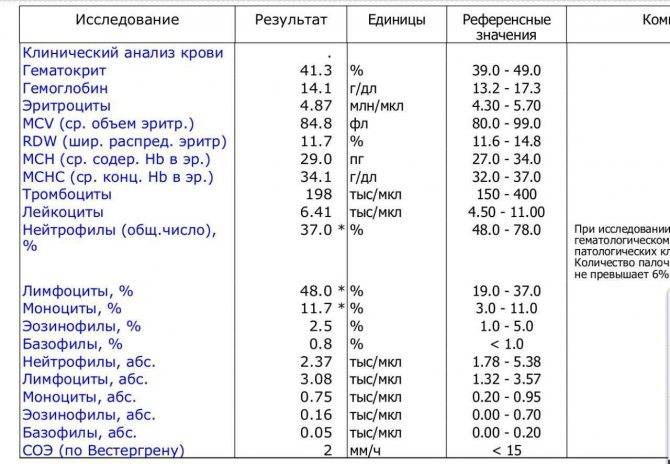
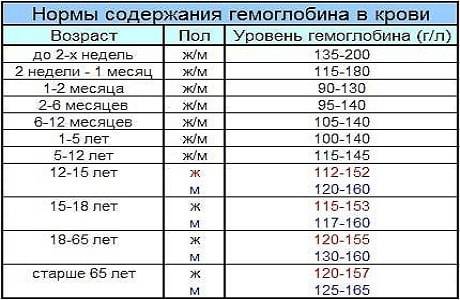
В первую очередь врач должен исключить состояния, которые опасны для жизни. С этой целью проводятся клинический и биохимический анализы крови. Они позволяют обнаружить воспалительные процессы, превышение нормы кальция, что характерно для рака, который дал метастазы в кости. Также анализы выявляют миеломную болезнь и многие другие патологии.
Мужчине, которому больше 50 лет, могут назначить исследование на простатспецифический антиген, чтобы исключить рак предстательной железы.
Обязательно назначается рентгенография, чтобы определить высоту межпозвонковых дисков и выявить остеофиты, если они есть. Последние – это разрастания костной ткани, которые появляются из-за неправильно распределенной нагрузки на позвонки и изменения их формы.
МРТ и КТ нужны, чтобы определить, нет ли выбухания межпозвонкового диска, кальцификатов, стеноза позвоночного канала. Аналогичные изменения можно увидеть на УЗИ, которое все чаще назначается вместо КТ, так как не дает лучевой нагрузки.
Пациенту обязательно нужно проконсультироваться с неврологом и, если нужно, с мануальным терапевтом.
Когда обследование закончено, врач может точно поставить диагноз и определить тактику лечения. Успешность терапии возрастает в десятки раз при раннем обращении.
Адрес нашей клиники: Санкт-Петербург, ул. Большая Разночинная, 27 м. Чкаловская
Диагностика
Женский организм в послеродовой период представляет собой невероятно хрупкую систему, поэтому о самолечении, так любимом многими россиянками, не может даже идти речи. При возникновении тревожащей вас симптоматики обратитесь к врачам из клиники «Энерго». Наши специалисты соберут максимально полный анамнез, расспросят вас, как долго и насколько интенсивно болит копчик после родов, проведут необходимые осмотры, выпишут направления на анализы крови и мочи (если имеется подозрение на воспаление органов мочеполовой системы). Будут использованы и другие методы обследования – например, с помощью ультразвука или на магнитно-резонансном томографе.
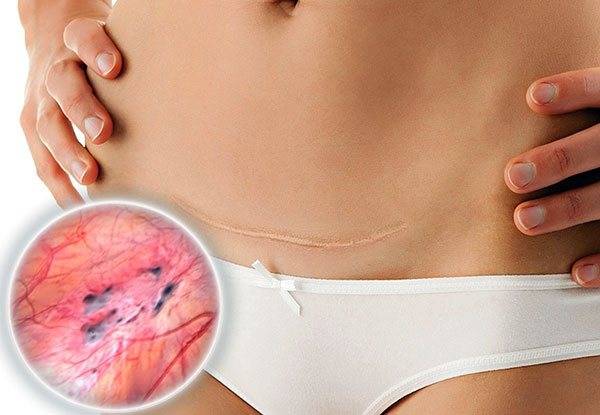
Боли после удаления зуба из-за врачебной ошибки
Сильная боль после удаления зуба может свидетельствовать о некорректной работе стоматолога-хирурга. Существует несколько врачебных ошибок, совершаемых во время удаления зуба и приводящих к длительной невыносимой боли.
Выпиливание кости при помощи бормашины
Если оно проводится по правилам, врач должен использовать специальный наконечник, подающий на область обработки жидкость для охлаждения. Некоторые врачи пренебрегают данным пунктом, из-за чего костная ткань подвергается термическому ожогу, а вслед за ним – поверхностному некрозу. Именно они и вызывают острые болевые ощущения. Реабилитационные мероприятия будут зависеть от состояния зубной лунки. Если воспаление отсутствует и сформировался нормальный сгусток, придется набраться терпения и принимать анальгетик. Если сгустка нет и заметны признаки воспаления, требуется чистка лунки.
Наличие в лунке острых костных краев
Если после извлечения зуба стенки кости слишком острые, они могут травмировать слизистые оболочки и прорываться сквозь них.
Чрезмерно высокая перегородка между зубными корнями может не полностью перекрываться сгустком крови и выступать за его пределы. Такое случается, если врач не удаляет острые края кости и высокие корневые перегородки, не накладывает швы на излишне подвижную десенную ткань с целью сближения раневых краев. Неприятные ощущения в данном случае появляются из-за нарушения целостности мягких тканей, может присутствовать дискомфорт при потреблении холодных и горячих напитков.
Подвижные элементы кости в лунке
После раскачивания зуба для его извлечения врач может не заметить в лунке оставшиеся подвижные части кости. Это может провоцировать луночный воспалительный процесс и болезненность, поэтому их необходимо удалить.
Отсутствие кровяного сгустка в лунке
Это может случиться из-за применения анестезии с вазоконстриктором (вызывает сосудистый спазм в зоне введения). Лунка после этого не сможет заполниться кровью и будет обнажена, а это чревато сильным дискомфортом и осложнениями.
В норме после удаления зуба лунка должна наполняться кровью
Отсутствие швов после хирургических работ
В рамках операции слизистая оболочка вокруг него отслаивается, из-за чего ее края вокруг лунки приобретают подвижность. Некоторые хирурги пренебрегают необходимостью наложения швов, хотя это следует делать даже при извлечении однокорневых зубов. Результат – болезненность и травмирование тканей. Швы помогают снизить вероятность воспаления на 90%, ослабить болезненность на 30-50%, ускорить заживление раны, предотвратить утрату сгустка и возможность кровотечений. Не все врачи самостоятельно проводят данную услугу, поэтому пациенту следует настоять на ее проведении, пусть и за дополнительную плату.
Отсутствие антибиотического лечения после сложного удаления
Если врач не назначил прием антибиотиков после манипуляций, может развиться луночное воспаление и болевой синдром. В данном случае нужно посетить доктора и сообщить о своих жалобах. Принимать следует только назначенные стоматологом медикаменты.
Как лечить боль в спине
Основной задачей лечения является снятие болевого синдрома и подавление перехода остророго патологического процесса в хронический. С этой целью назначают лечение основного заболевания, а также симптоматическую медикаментозную терапию и немедикаментозные методы лечения.
Алгоритм лечение острого болевого синдрома:
- кратковременный постельный режим (2 – 5 дней) в сочетании с медикаментозной терапией и рефлексотерапией (РТ); длительное соблюдение постельного режима способствует переходу острого процесса в хронический; возможно назначение краткого курса ношения ортопедических приспособлений: шейного воротника при патологии в верхней части спины и шее или поясничного пояса;
- полупостельный режим в следующие 7 – 8 дней; курс медикаментозной терапии и РТ продолжается, присоединяют легкие физические упражнения, физиотерапевтические процедуры (электрофорез с обезболивающими лекарственными растворами);
- режим двигательной активности с небольшими ограничениями (10 – 20 день); медикаментозная терапия проводится по показаниям; физиопроцедуры (лазеро- и магнитотерапия), РТ; присоединяют курс мануальной терапии и массажа;
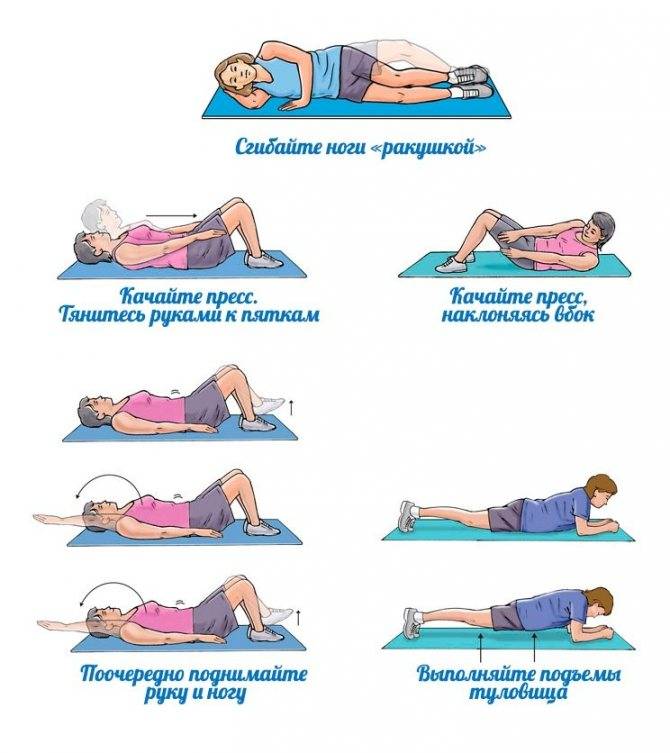
- режим двигательной активности без ограничений (но без поднятия тяжестей) с выполнением специально подобранных упражнений ЛФК;
- профилактика болей – регулярные занятия ЛФК и посильными видами спорта для того, чтобы поднять качество жизни на новый уровень.
Медикаментозная терапия
Так как проведенное обследование не всегда выявляет причины болей, в лечении учитывается ее характер (ноцецептическая, нейропатическая):
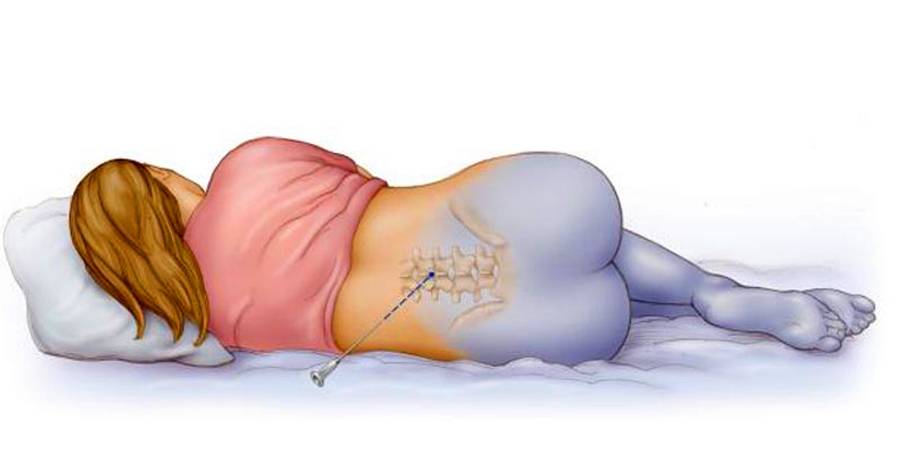
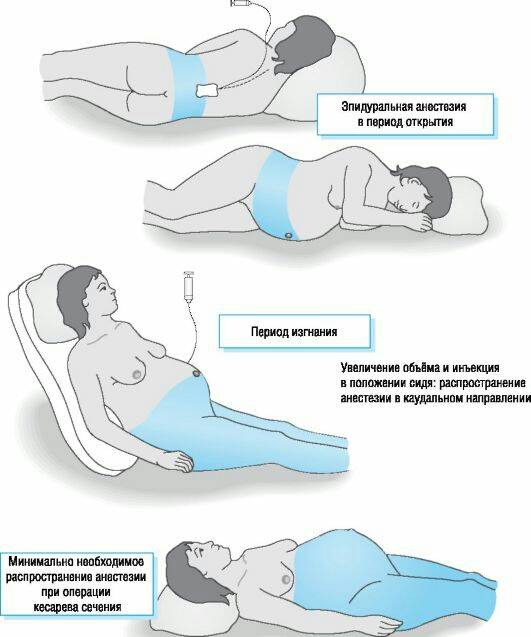
- При очень сильных резких болях проводятся паравертебральные блокады с новокаином. Если болевой синдром не снимается, проводятся эпидуральные блокады – обезболивание путем введения анестетиков в эпидуральную полость, расположенную между твердой мозговой оболочкой и надкостницей позвоночного столба.
- Менее выраденный болевой синдром снимается внутримышечным введением лекарств из группы НПВС. Подбор лекарств проводится индивидуально с учетом свойств препарата и индивидуальных особенностей больного. Самое эффективное средство – Диклофенак, может давать осложнения со стороны ЖКТ, поэтому при наличии у больного заболеваний желудка обезболить спину помогут более современные НПВС (Целебрекс, Найз, Мелоксикам).
- Для устранения спазма мышц спины назначают миорелаксанты – Мовалис, Сирдалуд.
- Витамины группы В (В1, В6, В12) оказывают благоприятное действие на периферическую нервную систему и усиливают обезболивающее действие НПВС. Эти препараты можно вводить в виде инъекций отдельных витаминов или в виде раствора Мильгаммы, в состав которой входят все 3 витамина и обезболивающее средство лидокаин. После улучшения состояния можно принимать внутрь таблетки Мильгаммы Композитум или Нейромультивита.
- При нейропатических болях, связанных с вовлечением в процесс нервных волокон, в состав комплексного лечения вводят антидепрессанты (амитриптилин) и противосудорожные средства (прегабалин). Это средства помогают устранить боль.
Что делать при острой боли в спине
Болевой синдром в области спины периодически возникают у 60-80% населения. Это вторая по частое причина временной нетрудоспособности после острых респираторных вирусных инфекций. Острая боль в спине может начаться внезапно и так же внезапно закончиться, но может слегка стихать и переходить в хроническую. Это не стоит терпеть, лучше сразу же обращаться за медицинской помощью.
Только без паники
Появление сильных болей в спине не означает, что человеку нельзя помочь, в большинстве случаев все это успешно лечится, а значит, не стоит впадать в панику
Но важно знать, как оказать самому себе помощь и уменьшить болевые ощущения, после чего сразу же обратиться к врачу. Обращение к специалисту необходимо, так как болевые ощущения в спине вызывают многие заболевания и они требуют разного подхода к лечению
Как облегчить свое состояние самостоятельно
Иногда болевой синдром настолько сильный, что человек остается в том положении, в котором его застал приступ. В этом случае нужно:
Лечь на спину на твердой поверхности, можно на полу, подстелив одеяло; если не получается распрямить спину, то нужно принять позу, которая доставляет минимум боли.
Попросить близких дать таблетку любого обезболивающего препарата (Анальгин, Парацетамол, Диклофенак, Ибупрофен, Найз и др.), все их можно купить в аптеке без рецепта:
Диклофенак – самый эффективный препарат из группы нестероидных противовоспалительных средств (НПВС); в экстренных случаях лучше использовать ректальные свечи по 100 мг – препарат мгновенно всасывается в прямой кишке и начинает действовать; противопоказан при заболеваниях желудочно-кишечного тракта (ЖКТ), так как подавляет действие веществ, защищающих слизистую ЖКТ от любых нежелательных воздействий;
Найз (нимесулид) – более современный препарат из группы НПВС, практически не оказывает отрицательного воздействия на ЖКТ, но менее эффективен, чем Диклофенак; при острой боли можно принять таблетку 100 мг;
Анальгин (метамизол) – обезболивающее средство; при сильной боли можно принять таблетку 500 мг; осторожно: принимать это лекарство часто нельзя, оно дает много побочных эффектов.
На кожу над болезненным участком нанести любое обезболивающее лекарственное средство для наружного применения: раствор для растирания Меновазин, мазь Диклофенак, гель Пенталгин, эмульгель Вольтарен и др. препараты безрецептурного отпуска:
Меновазин – раствор для растирания содержит два вещества с местным обезболивающим действием (прокаин, бензокаин) + местное раздражающее и сосудорасширяющее средство ментол; раствор наносят на кожу и втирают 2 – 3 раза в сутки;
мазь Диклофенак и эмульгель Вольтарен – содержат активное вещество диклофенак, оказывающее местное обезболивающее действие; наносят на кожу над болезненным местом 2 – 3 раза в день;
гель Пенталгин с активным действующим веществом кетопрофеном из группы НПВС – вспомогательные вещества оказывают раздражающее и сосудорасширяющее действие; наносится на кожу 2 – 3 раза в день.
Вызвать скорую помощь; врач сделает обезболивающий укол (обычно это инъекционные растворы НПВС) и посоветует, как лучше поступить: вызвать врача на дом или обратиться сразу в специализированную клинику
Когда при болях в спине нужно срочно обращаться к врачу
В клинику следует срочно обращаться, если сильный болевой синдром в области спины:
- появился после травмы;
- сопровождается высокой температурой тела, недомоганием;
- на его фоне появилось нарушение мочеиспускания и дефекации;
- сопровождается нарушением двигательной функции конечностей и их онемением;
- имеет опоясывающий характер, охватывая не только спину, но и живот (подозрение на острый панкреатит);
- отдает в левую руку (подозрение на инфаркт миокарда);
- нарастает, не снимается таблетками и мазями.
Самостоятельно помочь себе в таком состоянии невозможно. Чтобы избежать тяжелых осложнений, нужно обращаться к врачу.
Профилактика болей в спине после родов
Предупредить патологии опорно-двигательной системы можно с помощью простых методов профилактики еще до зачатия. Необходимо выполнять и соблюдать некоторые правила:
- контролировать вес;
- принимать витаминно-минеральные комплексы для здоровья костно-мышечной системы;
- заниматься спортом, йогой, гимнастикой для формирования мышечного корсета;
- поддерживать правильную осанку;
- тренировать мышцы, участвующие в родах;
- вовремя выявлять и лечить патологии позвоночного столба.
Чтобы не задаваться вопросом, что делать, если болит спина во время беременности, необходимо соблюдать правила профилактики в гестационный период:
- носить удобную обувь на среднем каблуке;
- не поднимать тяжестей;
- больше гулять, плавать;
- заниматься гимнастикой для беременных;
- поддерживать правильную осанку;
- контролировать вес;
- правильно питаться, употребляя продукты, содержащие кальций, витамины;
- спать на боку, подложив подушку между коленей.

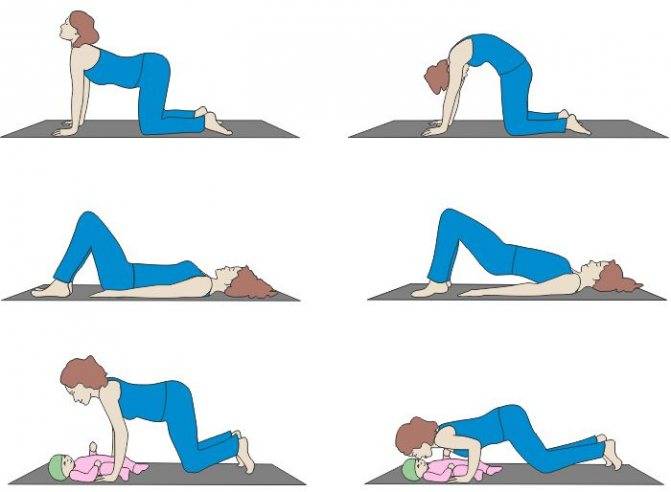
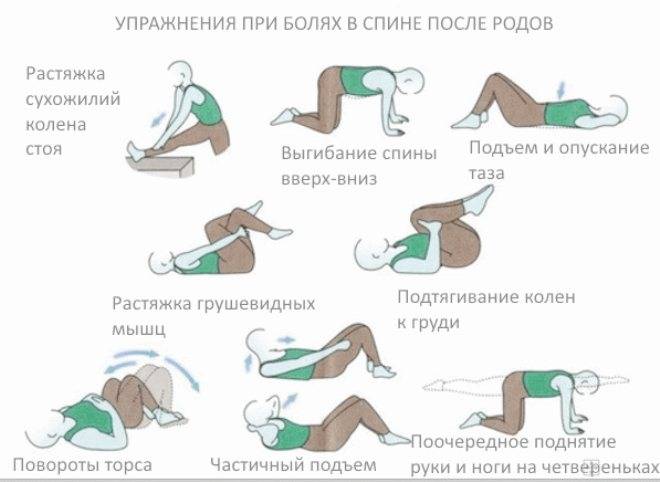
Рис 4. Профилактика болей в спине в послеродовой период
Если после родов болит спина и ноги, то для профилактики патологии женщине необходимо:
- планальный столик, высоту кроватки, подставку под ванночку отрегулировать по своему росту;
- во время кормления малыша занимать удобное положение, давая отдых спине;
- чтобы поднять малыша следует приседать, а не наклоняться;
- распределять обязанности среди домочадцев по укачиванию крохи;
- приобрести удобную переноску, правильно располагать ребенка при ношении на руках.
На всех этапах основной профилактикой являются специальные упражнения. Когда болит спина после родов, упражнения станут неотъемлемой помощью в восстановительном процессе, которые помогут индивидуально подобрать доктора – вертебролог, ортопед, физиотерапевт, реабилитолог Клиники Мануальной Медицины «Galia Ignatieva M.D».
Лечение растяжения мышц спины
Чтобы ускорить восстановление после травмы и снять болевой синдром, используются следующие методы лечения:
- Нестероидные противовоспалительные средства помогают снять боль и уменьшить местное воспаление;
- Миорелаксанты облегчают тяжёлые боли, вызванные мышечными спазмами;
- Разогревающие мази и грелки стимулируют приток крови к повреждённой области и ускоряют заживление тканей;
- Холодные компрессы уменьшают воспаление и используются сразу после травмирования.
Растяжение мышц спины обычно проходит в течение 3–4 недель, но уже через несколько дней после травмирования назначаются специальные упражнения, призванные укрепить мышечный корсет. Если спортом в этот период пренебрегать, мышцы ослабнут, что приведёт к ещё более выраженной боли.
Особое значение в период восстановления имеет массаж. Он улучшает кровообращение, благодаря чему мышцы заживают быстрее, ослабляет спазмы, снимает напряжение и стимулирует обмен веществ. Массаж помогает вылечить растяжение и восстановиться, а также полезен для профилактики многих заболеваний и травм спины.