Изменения в ведении беременности в 2021⚠️
В кабинете гинеколога, к которому ходит женщина, имеется картотека, где хранятся все амбулаторные карты беременных. Доктор отслеживает, кроме того, по компьютерной базе, когда и какая пациентка приходит на приём. Если нет отклонений, посещать гинеколога придётся каждые 2-3 недели. Плюс к этому, регулярно сдавать анализы (крови, урины), проходить консультации специалистов.
Ситуацию осложняет возможная несовместимость резус-факторов матери и ребёнка, тогда необходимо сдавать кровь на определение антител не реже раза в месяц (раз в 4-2 недели в зависимости от срока). Будущей матери придётся побегать, но всё делается ради здоровья малыша и самой женщины. Чем раньше удастся диагностировать возможную проблему, тем быстрее её устранят.
- снизить нормы выработки, обслуживания или перевести ее на работу, исключающую вредные и опасные условия труда с сохранением среднего заработка по прежней работе (ст. 254 ТК РФ);
- не направлять её в служебные командировки, не привлекать к сверхурочной работе и работе в ночное время, в выходные и праздничные дни (ст. 96, ст. 99 и ст. 259 ТК РФ);
- не привлекать её к выполнению работ вахтовым методом (ст. 298 ТК РФ);
- установить неполное рабочее время (ст. 93 ТК РФ);
- сохранить средний заработок при диспансерном обследовании (ст. 254 ТК РФ);
- независимо от стажа предоставить очередной отпуск до истечения шести месяцев с начала работы (ст. 122 и ст. 260 ТК РФ);
- не отзывать из отпуска (ст. 125 ТК РФ).
Например, необходимая для нормального развития плода фолиевая кислота и аскорбиновая кислота выписываются бесплатно во все месяцы стояния на учете. Кроме того предоставляются бесплатно следующие виды медицинских услуг:
Иногда происходит так, что женщина осознанно не регистрируется в поликлинике и посещает врача непосредственно перед родами или во время них. Беременность может протекать хорошо, и малыш родится здоровым. Но если возникнут проблемы, приводящие к выкидышу или патологиям плода, никто не сможет подсказать будущей маме, как действовать. Такое попустительство по отношению к своему здоровью и здоровью ребёнка чревато последствиями.
По закону РФ женщина имеет право на получение бесплатной медпомощи все 9 месяцев вынашивания малыша вне зависимости от того, встала ли она на учёт в ЖК по беременности или нет. Но плановое посещение гинеколога, сдача соответствующих анализов, регулярное и систематическое наблюдение за развитием плода помогает избежать многих проблем и выявлять любые отклонения.
Ситуацию осложняет возможная несовместимость резус-факторов матери и ребёнка, тогда необходимо сдавать кровь на определение антител не реже раза в месяц (раз в 4-2 недели в зависимости от срока). Будущей матери придётся побегать, но всё делается ради здоровья малыша и самой женщины. Чем раньше удастся диагностировать возможную проблему, тем быстрее её устранят.
Больничный оформляется строго по правилам, утвержденным Минздравом. Можно оформить его в электронном виде, если работодатель заключил соглашение с ФСС. Тогда вам нужен только номер больничного листа, все остальное медицинская организация, работодатель и ФСС вносят через информационную систему без вашего участия. Это удобно, но если работодатель с электронными больничными не работает, придется оформлять стандартный на бумажном бланке.
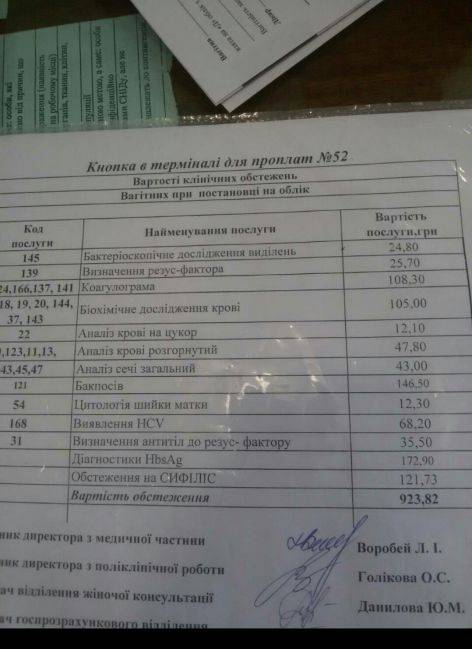
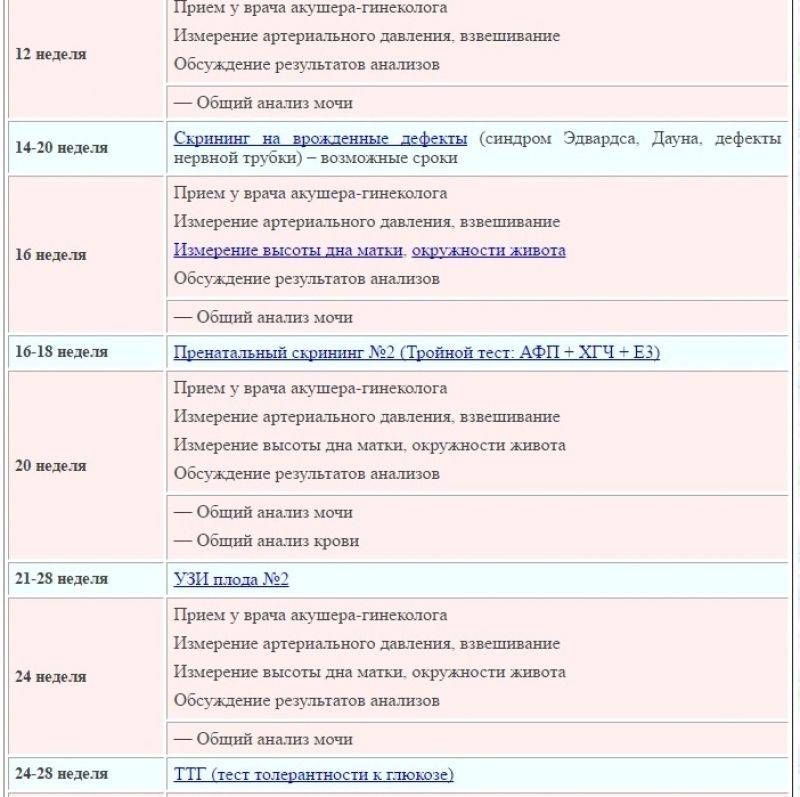
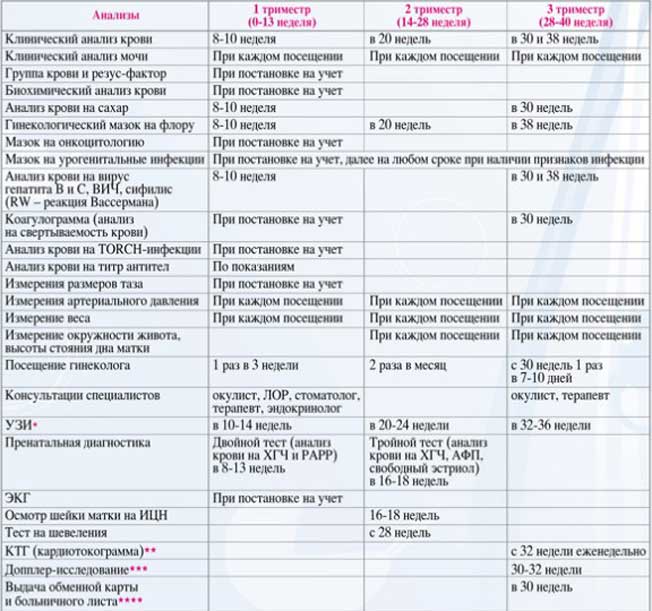
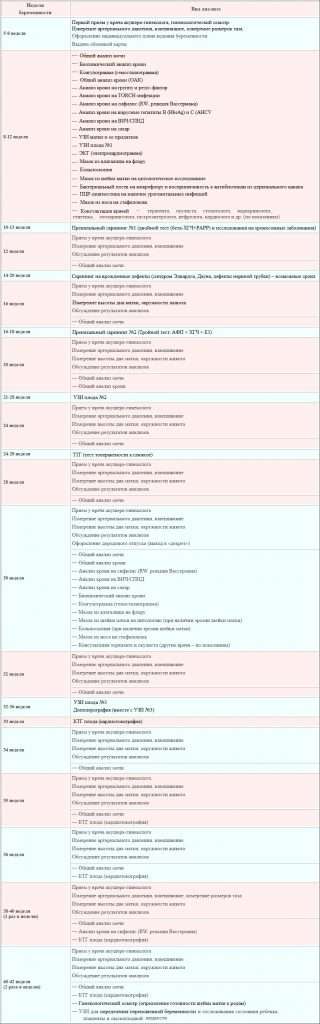
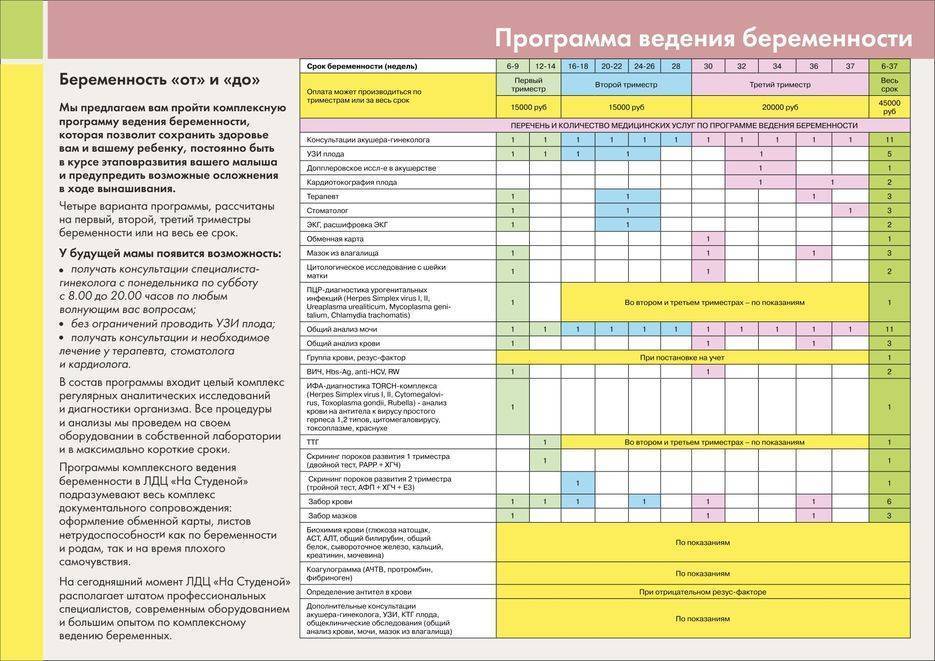
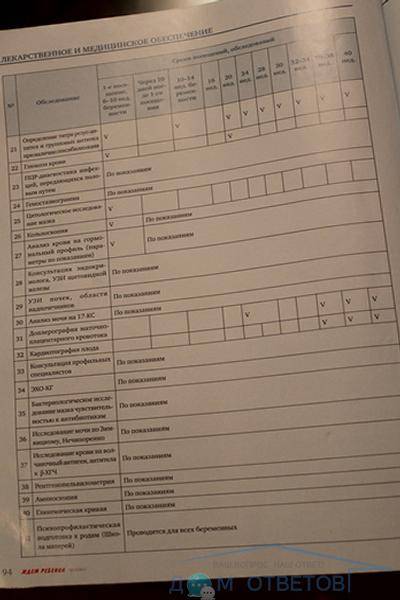
Медицинские обследования после постановки на учет по беременности
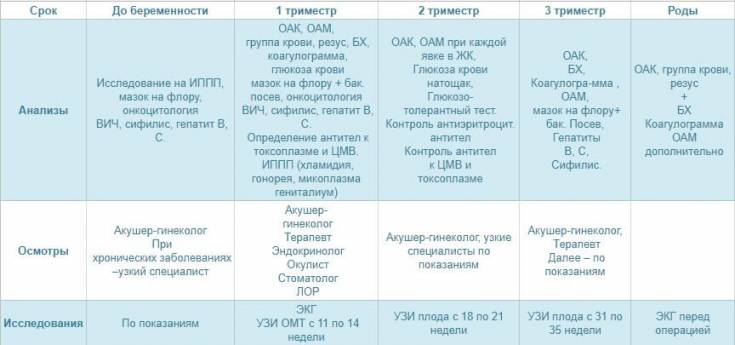
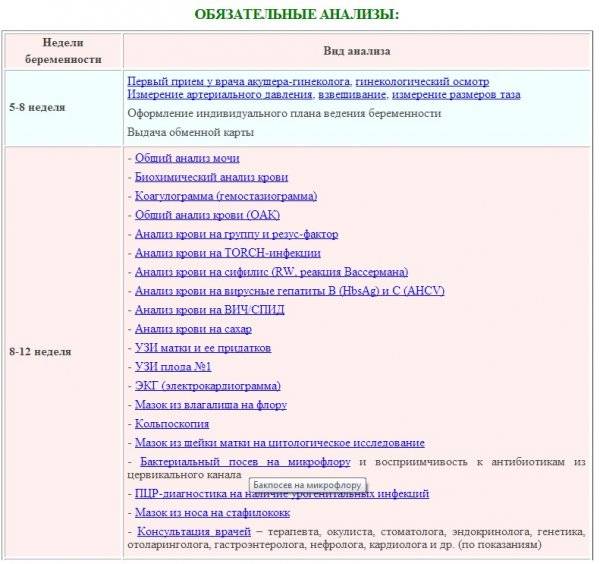
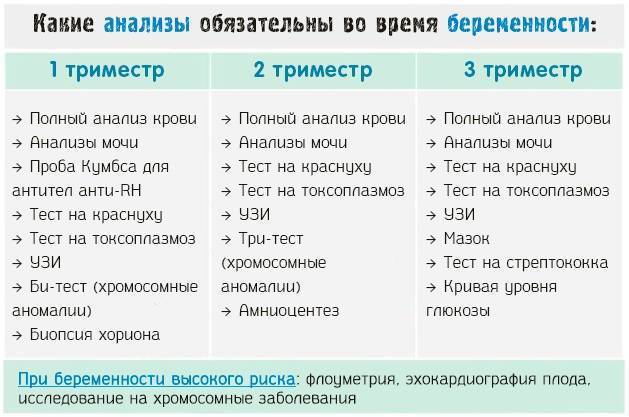
После первой консультации у акушера-гинеколога беременной женщине необходимо пройти комплекс диагностических процедур, включающий:
- Общий анализ мочи (исследование ее органолептических, физико-химических и биохимических свойств, микробиологических характеристик и т. д.);
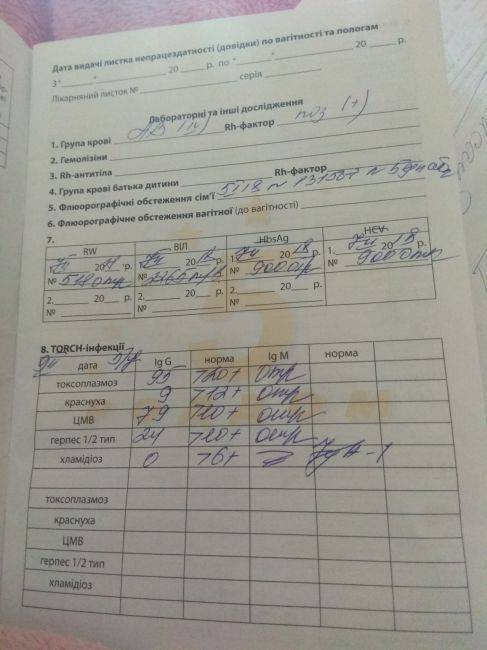
- Анализы крови – в том числе биохимический, на свертываемость, резус-фактор и группу, концентрацию гормона ХГЧ (основной показатель наличия беременности), инфекционные заболевания ВИЧ, сифилис, гепатиты В и С, ТОРЧ-инфекции (краснуху, токсоплазму, цитомегаловирус);
- Исследование микрофлоры влагалища на инфекции, передающиеся половым путем (хламидиоз, гонорею и т. д.);
- Электрокардиограмму – исследование биоэлектрической активности сердечной мышцы для выявления возможных заболеваний сердца и сердечно-сосудистой системы (аритмии, ишемии, нарушений обмена электролитов и т. д.);
- Ультразвуковое обследование (УЗИ) органов малого таза и матки для определения наличия и локализации беременности, количества эмбрионов и их развития;
- Обследования специалистами узкого профиля (анестезиологом, стоматологом, терапевтом, окулистом, оториноларингологом).
Также могут потребоваться дополнительные обследования у других профильных врачей, в том числе генетика, эндокринолога, хирурга и т. д. Обычно они назначаются при наличии у женщины каких-либо патологий, выявленных в ходе основных обследований или при сборе анамнеза – в частности, выкидышей, генетических заболеваний в семье, хронических заболеваний внутренних органов.
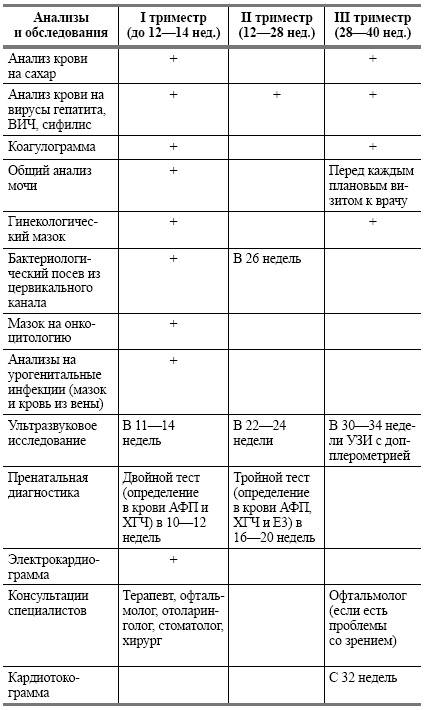
Продолжаем подготовку. Второй триместр (13 – 26 неделя)
«Программа минимум»:
Во время каждого визита к врачу во втором триместре вам будут измерять окружность живота и высоты дна матки. Кроме того, обязательны замеры веса. Это нужно, чтобы врач видел, нормально ли развивается малыш и набирает вес будущая мама.
На 16-й, а потом и 22-й неделе, как правило, назначают следующие УЗИ
Во время них особое внимание так же будет уделяться соответствию размеров плода сроку беременности. Помимо этого, исследование поможет выяснить, нет ли у крохи пороков развития и каково состояние плаценты (толщина, величина, степень зрелости и соответствие степени зрелости сроку) и место её расположения.
На 18-й неделе снова назначают анализ крови на сахар.
Во втором триместре при помощи исследования уровня белков (альфа-фетопротеина и хорионического гонадотропина) выявляются риски хромосомных аномалий и врождённых пороков развития плода
«Программа максимум»:
- В случае, если будущие родители старше 35 лет, кто-то из них (или оба) болен хламидиозом, герпесвирусной инфекцией и т.д. или имеет пороки развития органов, на 17 – 20 неделе врач назначит пренатальную диагностику. Это исследование поможет обнаружить те серьёзные генетические нарушения, которые невозможно определить при помощи УЗИ.
- Исходя из результатов пренатальной диагностики, акушер-гинеколог и врач-генетик принимают решение направлять или не направлять пациентку на исследование околоплодных вод. Амниотическую жидкость для анализа берут через прокол плодных оболочек. Помимо этого, могут назначить и исследование крови малыша. Материал для него берут при помощи кордоцентеза (прокола пуповины).
- Дополнительные исследования могут назначить и в случае, если здоровье будущей мамы внушает опасения (например, есть пороки сердца, болезни почек или сахарный диабет).
Схема обследований и анализов, которые предлагает современная отечественная медицина будущим мамам, позволяет максимально обезопасить как саму женщину, так и малыша.
Каких врачей необходимо пройти при постановке на учет?
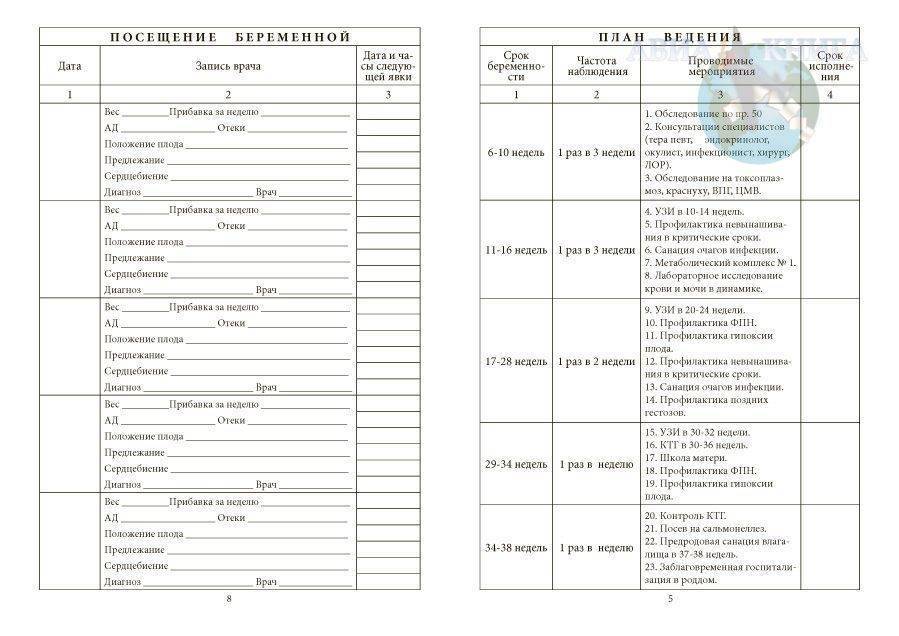
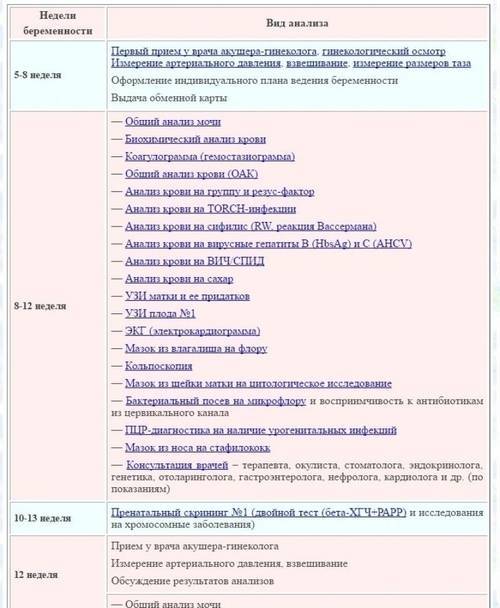
Первый врач, которого должна посетить женщина, будучи беременной, – акушер-гинеколог. Во время осмотра он измерит артериальное давление, вес и рост пациентки, поставит беременную на учет, выдаст обменную карту и назначит план обследований по определенному графику.
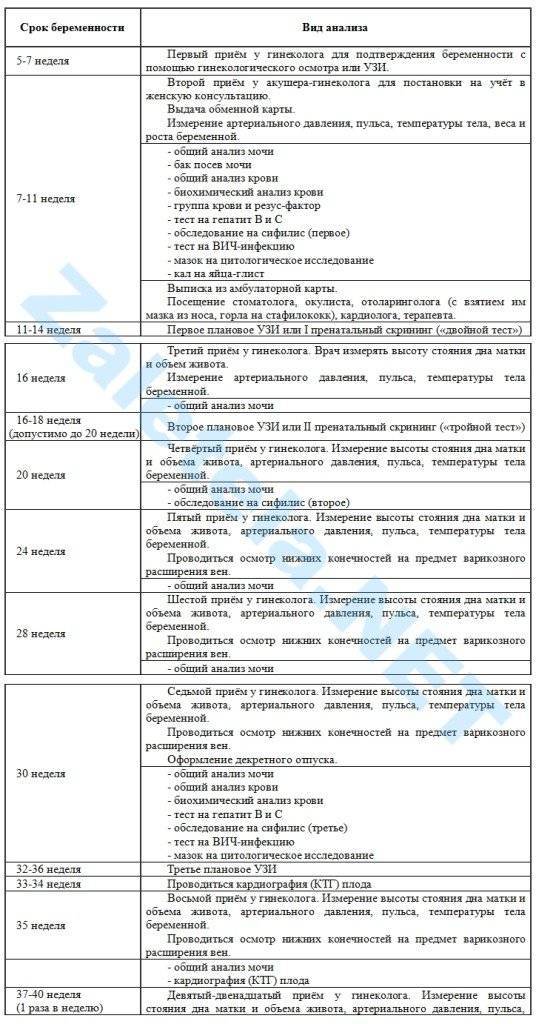
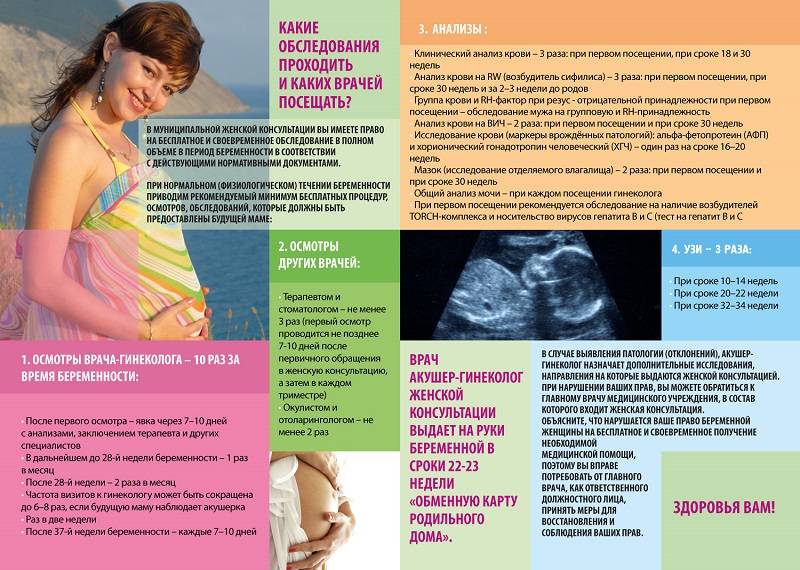
Что нужно, чтобы встать на учет? Беременной необходимо обратиться в женскую консультацию, желательно в 1 триместре, не позднее 10-12 недели беременности. При себе нужно иметь паспорт, полис ОМС и СНИЛС. Акушер-гинеколог будет наблюдать женщину до самых родов. За 9 месяцев беременности врача придется посетить минимум 7 раз. В первом триместре на прием к гинекологу женщина приходит 1 раз в месяц, перед родами – каждую неделю.
Каких еще врачей нужно пройти? При постановке на учет следует получить заключение у ряда специалистов. Перечень и график посещения врачей можно найти в обменной карте.
Обязательные врачи

Согласно Приказу Министерства Здравоохранения РФ, при постановке на учет беременная в обязательном порядке получает заключение от врачей по следующему списку:
- Терапевт. Выявляет наличие хронических заболеваний, степень риска для матери и ребенка. Выдает направление на прием к узким специалистам. Назначает или отменяет некоторые лекарственные препараты.
- Стоматолог. В период формирования костной системы ребенка организм матери расходует кальций, что грозит разрушением и потерей зубов. Стоматолог проводит осмотр полости рта, выдает заключение, при необходимости назначает санацию. Лечение под местной анестезией желательно проводить во 2 триместре.
- Отоларинголог. Организм беременной тратит все силы на формирование и развитие плода, поэтому иммунная система нередко дает сбой. Во время вынашивания ребенка могут обостриться некоторые хронические ЛОР-заболевания – тонзиллит, фарингит, гайморит. Очаги инфекции пагубно влияют на здоровье малыша.
- Окулист. Оценивает состояние глазной сетчатки, определяет степень миопии. Выдает заключение о возможности или невозможности естественных родов.
- Эндокринолог. Недостаток выработки гормонов щитовидной железы может привести к умственной отсталости плода. Эндокринолог по уровню глюкозы в крови беременной может диагностировать гестационный сахарный диабет.
- Кардиолог. Выявляет хронические или острые заболевания сердечно-сосудистой системы матери.
![]()
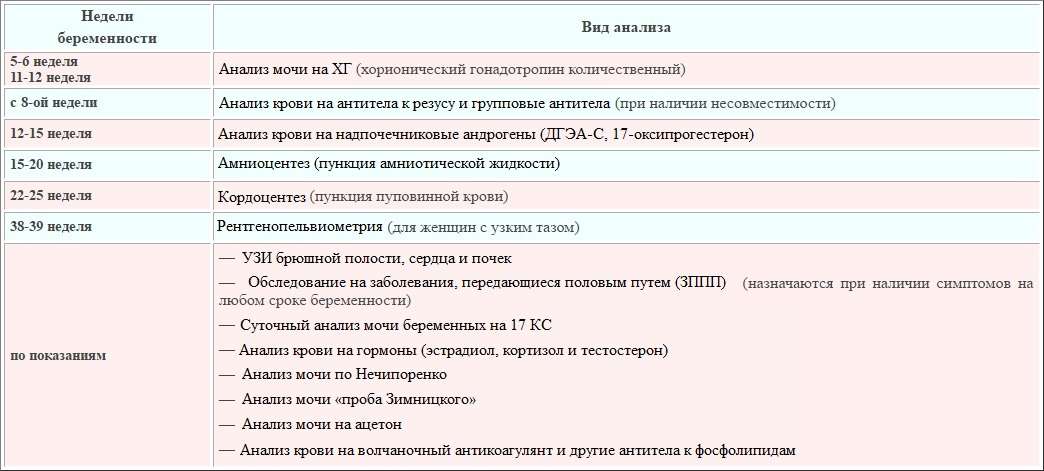
Консультации других специалистов, которых нужно посетить по показаниям
При наличии у будущей мамы некоторых хронических заболеваний, а также с учетом возраста беременной, могут потребоваться дополнительные консультации узких специалистов:
- нефролог – при перенесенном пиелонефрите, нефрозе или гломерулонефрите;
- генетик – его консультация необходима всем беременным старше 35 лет, а также если присутствует наследственный фактор каких либо генетических отклонений среди близких родственников;
- инфекционист – при выявлении краснухи, цитомегаловируса, токсоплазмы и других инфекций в крови матери в острой фазе, которые могут нанести непоправимый вред ребенку;
- гематолог – в случае плохой свертываемости крови или склонности к тромбозам.
Как проходит первое посещение?

В день постановки на учет женщине необходимо подготовить аптечную пеленку, бахилы, а также карандаш или ручку, записную книжку для фиксации важных сведений, которые скажет доктор. Пациентка также может самостоятельно купить одноразовый гинекологический набор, но это не обязательно – такие инструменты имеются в любой ЖК. Постановка на учет сопровождается осмотром женщины, который включает:
- Сбор анамнеза – врач подробно расспрашивает пациентку о ее здоровье, наличии хронических заболеваний, предыдущих родах или попытках забеременеть, сроках начала половой жизни, возможных генетических и других хронических патологий в семье и т. д.;
- Гинекологический осмотр – первичное медицинское обследование, необходимое для предварительного установления беременности и определении примерных сроков вынашивания и родов;
- Заполнение индивидуальной и обменной карт пациентки данными о ее состоянии и возможных генетических заболеваниях в семье;
- Измерение биометрических параметров беременной (роста, массы тела, размеров таза) и расчет максимальной прибавки в весе;
- Консультацию женщины по изменениям в режиме питания и образе жизни (если необходимо) и направление на дальнейшие медицинские обследования и анализы.
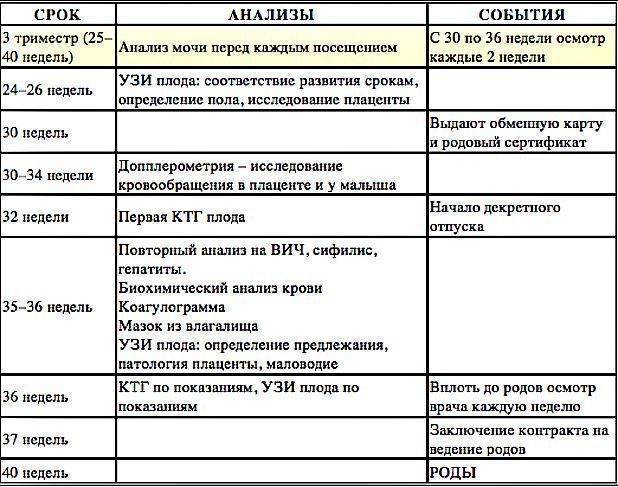
Дело движется к финалу. Третий триместр (26 – 40 неделя)
«Программа минимум»:
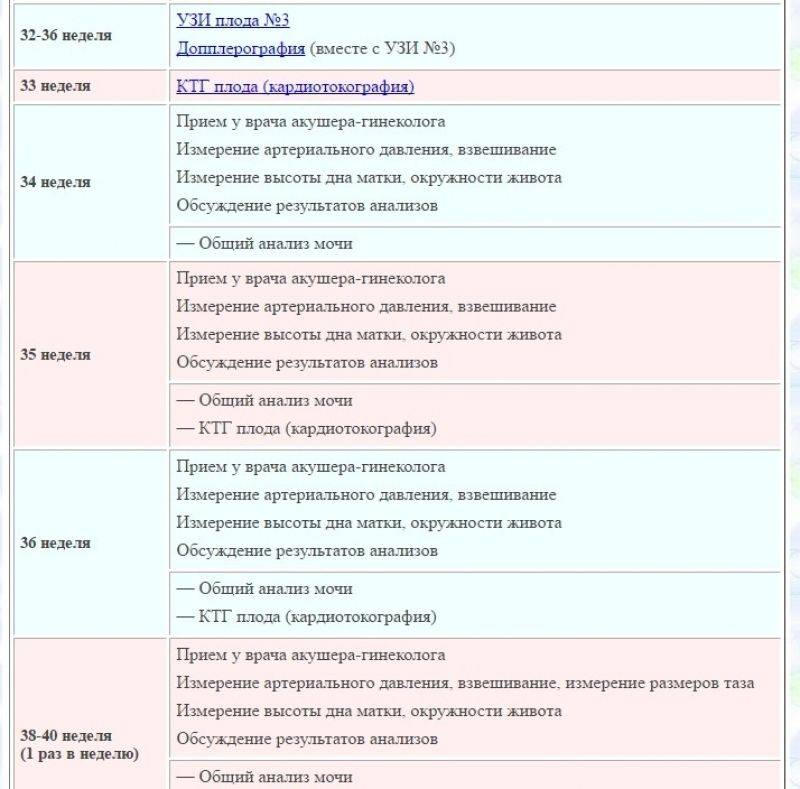
- На каждом приёме врач продолжает проводить измерения окружности живота, высоты дна матки и веса будущей мамы.
- На 26-й неделе проводится очередное УЗИ. Однако если беременная чувствует себя хорошо, а результаты предыдущих УЗИ были в пределах нормы, врач может принять решение не проводить это исследование.
С 28-29 недель проводят допплерометрические исследования. Хотя внешне всё происходящее похоже на обычное УЗИ, этот метод исследования показывает кровоток ребёнка, а это помогает понять, достаточно ли он получает кислорода и питательных веществ.
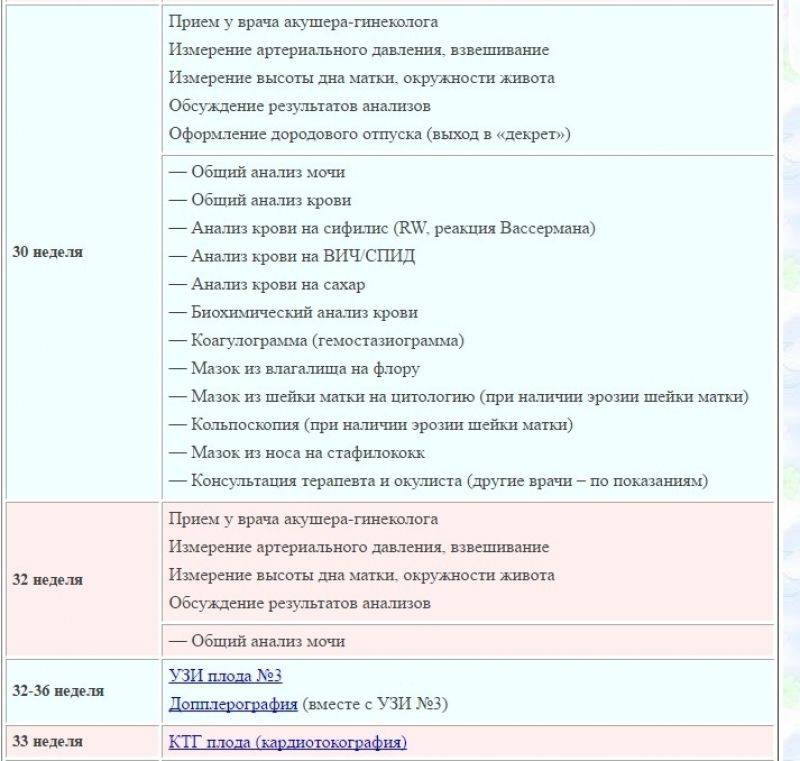
- 33 неделя – время первой кардиотокограммы (КТГ). Она даёт врачам информацию о самочувствии малыша. Ближе к родам исследование повторяют. В этот же период могут назначить ещё одно УЗИ, поскольку именно на поздних сроках ста
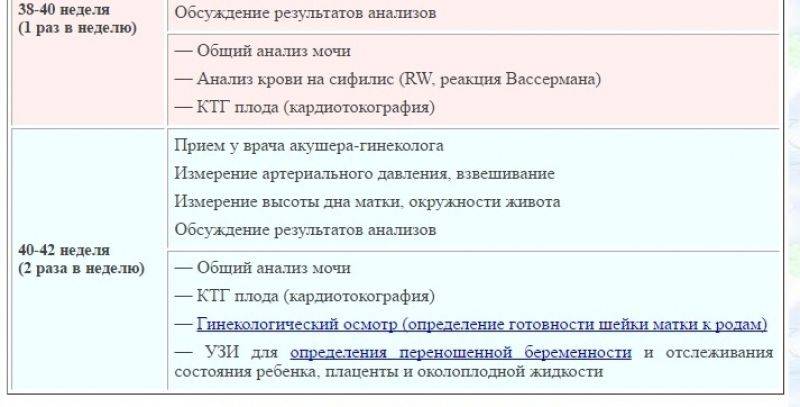
- В 30, а потом и в 36-38 недель назначают повторные анализы крови на ВИЧ, сифилис. Результаты анализов вносят в обменную карту, которую беременная должна взять с собой в роддом.
- На 38 – 40 неделях вам снова сделают УЗИ. Оно покажет положение малыша, пуповины, а также состояние и степень зрелости плаценты.
«Программа максимум»:
В случае, если по результатам КТГ ребёнок чувствует себя недостаточно хорошо и есть необходимость выяснить причины этого, ещё раз назначают УЗ-допплерометрию.
На каких сроках лучше встать на учёт по беременности?
- Выплаты положены не только на рождение ребенка, но и в том случае, если встали на учет в женскую консультацию на сроке беременности до 12 недель.
- Безусловно, сумма выплат невелика, однако любые средства будут полезны.
- Выплаты при постановке на учет сроком до 12 недель беременности обычно производят одновременно с выплатой пособия по беременности и родам. Однако если подали документы на оформление первого пособия позже, то и выплата будет позже.
- С 2021 года пособие платиться через ФСС.
Женщина, вставшая на учет по беременности, может рассчитывать на получение бесплатной медицинской помощи в течение всех 9 месяцев. Наблюдение за развитием плода начинается с момента первичного осмотра. Исследования проводятся систематически, чтобы выявить любые отклонения от нормы.
В женской консультации выдают бумаги, которые нужны при поступлении в роддом, – карту обмена и родильный сертификат. При возникновении осложнений выписывают направление на лечение в стационаре.
- Одним из основных документов, выдаваемых беременной в женской консультации, является обменная карта. Она содержит основные сведения о течении беременности, необходимые для осуществления преемственности между лечебными учреждениями. Выдается обменная карта в 22–23 недели беременности. Будущая мама должна всегда иметь ее при себе на случай экстренного обращения за медицинской помощью. При каждом последующем посещении женской консультации необходимо приносить с собой обменную карту для записи в нее данных осмотров и результатов исследований.
- Лист нетрудоспособности (дородовый и послеродовый отпуск) выдается врачом акушером-гинекологом, ведущим беременность, в 30 недель беременности единовременно на 140 календарных дней (70 календарных дней до родов и 70 календарных дней после родов). При многоплодной беременности лист нетрудоспособности выдается в 28 недель беременности на 194 календарных дня (84 календарных дня до родов и 110 календарных дней после родов).
- Кроме того, при возникновении случаев нетрудоспособности до начала декретного отпуска (например, угроза прерывания беременности) врач акушер-гинеколог женской консультации также выдает будущей маме больничные листы.
Во время первого приема врач акушер-гинеколог выясняет самочувствие беременной, расспрашивает о перенесенных ранее заболеваниях и операциях, наличии хронических заболеваний, о протекании предыдущих беременностей и родов, наличии профессиональных вредностей. Кроме того, задает вопросы о состоянии здоровья отца ребенка и ближайших родственников.
Далее проводится осмотр беременной на кушетке, во время которого врач измеряет размеры таза с помощью тазомера и сантиметровой ленты.
Следующим этапом является осмотр на гинекологическом кресле, позволяющий оценить соответствие размеров матки предполагаемому сроку беременности, ее возбудимость, а также состояние шейки матки и ее придатков. Кроме того, во время осмотра на кресле оцениваются и внутренние размеры таза. Обязательно берется мазок из влагалища на флору.
В конце осмотра врач акушер-гинеколог делает заключение о наличии факторов риска и составляет план ведения беременности, дает будущей маме рекомендации по режиму дня и рациональному питанию. Назначаются витамины, а при необходимости – лекарственные препараты. Беременной выдаются направления на обследования.
Повторный визит назначается через 7–10 дней с результатами анализов, заключением терапевта и других специалистов. В дальнейшем в первую половину беременности (до 20 недель) будущая мама посещает врача 1 раз в месяц, после 20 недель беременности – 2 раза в месяц, после 32 недель беременности – 3–4 раза в месяц.
Наблюдение в женской консультации продолжается до момента окончания беременности (родов).
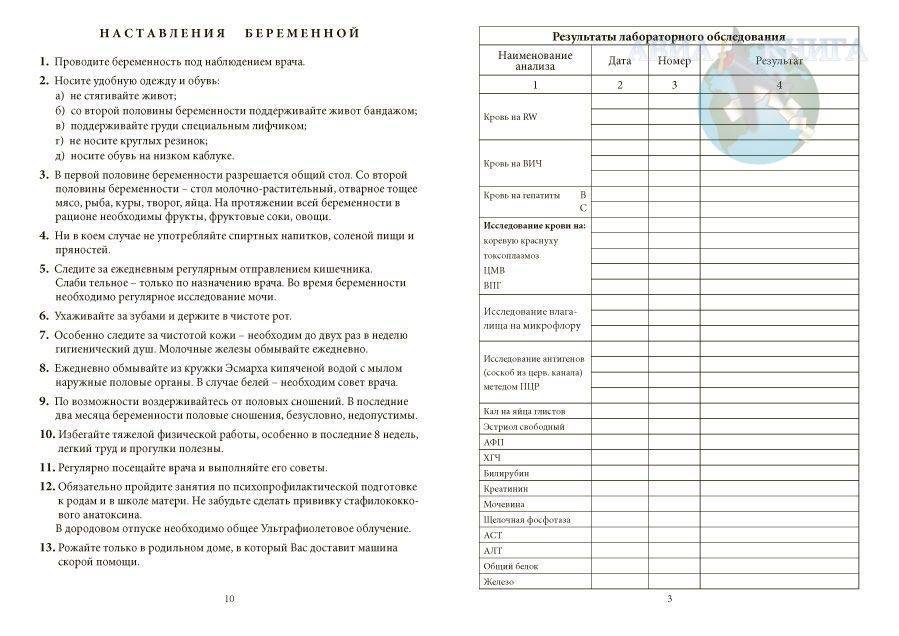
Анализы кала:
-
Нельзя проводить исследования кала раньше чем через 2 дня после клизмы, рентгенологического исследования желудка и кишечника, колоноскопии.
-
Нельзя накануне принимать лекарственные вещества в том числе:- слабительные; — активированный уголь; — препараты железа, меди, висмута; — использовать ректальные свечи на жировой основе.
-
Не допускать попадания в образец мочи или воды.
-
Проводить исследование кала у женщин во время менструации
Собирать кал для исследования следует утром. Если это затруднительно, можно подготовить пробу заранее, но не более чем за 8 часов перед сдачей кала в лабораторию. В этом случае хранить пробу следует в холодильнике (не замораживать).
Тщательный туалет наружных половых органов и области заднего прохода. Предварительно помочиться. Дефекацию производить в сухую, чистую емкость: судно или ночную вазу. Перенести пробу кала объемом 3-5 куб. см в заранее подготовленныйь чистый сухой контейнер для хранения и транспортировки.
Выбрать врача
Также, согласно законодательству Российской Федерации вы можете выбрать себе врача, который будет наблюдать вашу беременность, или сменить врача, который
по каким-то причинам вам не подошел. Для этого тоже надо написать заявление на имя главврача ЖК.
И конечно каждая будущая мама в женской консультации или родильном доме имеет право читать свою медицинскую карту или историю родов, смотреть записи о
проведенных обследованиях. И объяснять, для чего это вам нужно, не надо, достаточно того, что это ваша карта и ваши исследования. Если вам непонятно зачем нужно какое-то назначение или анализ, то доктор в
доступной форме должен все объяснить.
Первый визит к врачу
Ваш первый визит к
врачу может стать и самым длительным. В ходе этого визита должно быть
обговорено многое. Конечно, первым делом, врач должен провести диагностику
беременности.
Если вы посетили
врача еще до того, как забеременеть, то, возможно, многие вопросы уже выяснили.
Смело задавайте
любые вопросы и не думайте о том, какую реакцию они вызовут у врача. Это относится
к любой стадии беременности. Еще лучше, если во время беременности вы будете
обмениваться с ним мнениями, а не просто выслушивать нотации.
Что
вас ждет при первом визите к врачу
При первом посещении врача он захочет собрать о тебе все данные (полную историю). Это касается как общих заболеваний, так и
гинекологических. Вас наверняка спросят о менструальных циклах и о том, какими
противозачаточными средствами вы пользовались. Если вы делали аборт или у вас
был выкидыш, обязательно скажите об этом врачу. Если вы перенесли хирургическую
операцию или лежали в больнице по иной причине, об этом тоже надо сообщить.
Подготовься к этому посещению, просмотри домашние заметки и освежи свою память,
чтобы ответить на следующие вопросы:
— персональные медицинские
данные (хронические болезни, перенесенные серьезные болезни и операции,
лекарства, которые ты обычно употребляешь или употребляла перед беременностью,
аллергические болезни, лекарства, к которым ты особенно чувствительна);
— анамнез семейный (генетические
болезни, хронические заболевания);
— социальный опрос (возраст,
профессия, привычки, такие как курение сигарет, употребление алкогольных
напитков, занятия гимнастикой, диета);
— гинекологический и акушерский
опрос (возраст, в котором наступили первые месячные, продолжительность и
регулярность менструального цикла, прошлые выкидыши – искусственные и
самопроизвольные, живые роды, течение прежних беременностей и родов;
— факторы в твоей жизни, которые
могли оказать влияние на течение беременности.
Физическое обследование: измерение артериального давления крови, которое является основным
измерением, контролируемым во время последующих визитов; измерение твоего роста
и веса тела; контроль нижних конечностей с точки зрения появления шишек (на ногах)
и отечности (опухоли от чрезмерной жидкости в тканях), который служит для сравнения
при последующих визитах; контроль и обследование пальпированием наружных
половых органов; внутреннее обследование влагалища и шейки (при использовании
зеркала); обследование органов малого таза обеими руками (одна рука во
влагалище, другая — на животе), а также через прямую кишку и влагалище; оценка размеров
твоего костного таза.
Если у вас
сохранилась старая медицинская карта, захватите ее с собой.
Лабораторные анализы у вас могут взять
во время первого визита или последующих (список утвержденных МОЗ анализов для беременных).
Когда беременной следует обратиться к врачу и встать на учет
Это один из первых
вопросов, который может прийти вам в голову, как только вы заподозрите, что
беременны (признаки
беременности). Для того чтобы здоровая женщина родила здорового ребенка,
нужен хороший медицинский уход.
Так что отправляйтесь к врачу сразу, как только
у вас появятся веские основания считать, что вы действительно беременны. Обычно
такая уверенность наступает уже через несколько дней после того, как не
наступил очередной менструальный цикл.
Ради здоровья вашего малыша, да и
вашего собственного, следует обратиться к врачу как можно раньше.
На каком сроке беременности женщина должна стать на учет в женской консультации?
По беременности женщина должна встать на диспансерный учет у врача-акушера-гинеколога до 12 недель беременности, а более правильно – чем раньше, тем лучше и для здоровья беременной, и для здоровья будущего ребенка.
С чем это связано? С тем, что формирование органов плода происходит именно в первые 3 месяца беременности, в последующее время происходит рост и развитие всех органов и систем плода.
Образно говоря – каждый день первых трех месяцев беременности происходит «закладка» какого-то органа. Поэтому, если женщина не придерживается здорового образа жизни (особенно в случае непланированной беременности) или имеет неизвестные для нее отклонения в здоровье – это является риском для нарушения формирования органов будущего ребенка.
Каждой женщине необходимо помнить, что на учет по беременности она становится не для врача, а для того, чтобы своевременно пройти полное обследование и предупредить возможные нарушения в здоровье, с целью предупреждения осложнений беременности и родов, охраны плода.
Беременная при взятии на учет должна своей рукой самостоятельно заполнить «Анкету беременной» для того, чтобы дать подробную информацию для врача о возможных рисках для беременности. В случае, если беременная утаивает какое-то заболевание, которое может повлиять на плод, врач не несет за это ответственности.
И еще нужно напомнить, что ответственность за состояние свое здоровья и здоровье будущего ребенка несут будущие родители. Здесь уместно напомнить, что согласно ст. 34 Закона Украины «Основы законодательства об охране здоровья», врач в случае невыполнения пациентом назначений врача, не несет ответственности за состояние пациента, кроме случаев неотложной помощи.
Зачем нужен учет по беременности?

Некоторые женщины, особенно ожидающие ребенка впервые, пренебрегают своим правом на оказание медицинской помощи, полагаясь в период вынашивания на свои силы и помощь близких. Однако, вставшая на учет по беременности будущая мама получает следующие возможности:
- бесплатную высококвалифицированную медицинскую помощь на всем протяжении беременности;
- постоянное наблюдение со стороны врача, фиксирующего малейшие отклонения в состоянии матери и ее будущего ребенка;
- разовую денежную помощь в размере 708 рублей (женщинам, вставшим на учет на сроке до 12 недели).
Согласно российскому законодательству, медицинскую помощь будущей матери в случае возникновения у нее проблем со здоровьем, угрожающим ей или ее нерожденному ребенку, обязаны оказать в любом случае, даже если женщина не встала на учет по беременности. Однако, данная мера позволяет ей постоянно находиться под профессиональным врачебным наблюдением и проходить систематические обследования. Это особенно полезно, если будущая мама входит в группы риска или ее беременность протекает с осложнениями. В таких случаях своевременная и доступная медицинская помощь существенно повышает шансы на успешное вынашивание и снижает вероятность возникновения тяжелых патологий.
Каких врачей проходит беременная
В первом и третьем триместре беременная обязательно проходит:
- Окулиста. Врач оценивает состояние глазной сетчатки. Офтальмолог при беременности назначает роды через кесарево, если есть вероятность потери зрения роженицы.
- Инфекциониста. Врач исключает вероятность развития инфекций в организме женщины для предотвращения выкидышей, возникновения осложнений как у матери, так и у будущего ребенка.
Женщина периодически наблюдается у терапевта при беременности, если ей диагностировали гипертонию, сахарный диабет или заболевания сердечно-сосудистой системы. График посещений обговаривается индивидуально.
При подозрениях на аллергию во время беременности женщина посещает дерматолога. Врач разрабатывает систему питания для беременной, которая исключает пищевые раздражители из рациона питания.
Иногда будущие мамы не хотят проходить стоматолога при беременности. Но это необходимо сделать. При формировании скелета ребенка из организма матери вымывается кальций.
Из-за этого нарушается структура зубов: они крошатся, эмаль стирается, появляется кровоточивость десен. Своевременный визит к стоматологу предупредит развитие перечисленных осложнений.
Не лишним будет посещение отоларинголога с кардиологом. Особенно это касается мамочек за 35 и женщин, у которых в семье есть болезни наследственного характера.
Консультация генетика назначается после проведения ультразвуковых скринингов с допплерографией. Врача проходят беременные с повышенными рисками рождения ребенка с пороками развития.
Смотрите видео о посещениях беременной гинеколога и других врачей:
К остальным узкоспециализированным врачам во время беременности отправляют по показаниям. Например, при частых головных болях женщина посещает невролога для исключения родового осложнения, — разрыва аневризмы.
Перед родами требуется принести гинекологу справку о пройденной флюорографии будущего отца. Беременной назначают ЭКГ, если возникают проблемы с сердечной деятельностью.
Наблюдаться в любом месте
Согласно законодательству Российской Федерации беременная может выбрать любую женскую консультацию (ЖК), а не только ту, к которой она прикреплена по месту регистрации. Это значит, что вы можете жить в одном районе
города, а наблюдаться совершенно в другом: например, рядом с местом работы или просто в женской консультации, которая вам больше понравилась. Причем встать на учет по беременности можно даже в
женской консультации другого города. Главное – нужен полис ОМС, действительный на всей территории России. Чтобы встать на учет в женской консультации не по месту регистрации, нужно написать
заявление на имя главного врача консультации, принести оригинал и копию паспорта, полиса ОМС, страхового свидетельства СНИЛС.
И даже если вы по каким-то причинам перестаете посещать женскую консультацию, а переходите, например, в частную клинику или просто не ходите и все,
снимать вас с учета в ЖК никто не имеет права. И в любой момент вы можете вернуться в свою консультацию и продолжить там наблюдаться.
Список врачей для беременных
Первый и последний триместры беременности – это периоды, когда в обязательном порядке нужно пройти следующих врачей:
окулиста для оценки состояния глазной сетчатки. Этот врач обязательно должен осмотреть будущую роженицу,
инфекциониста для исключения или выявления инфекций, которые пагубно влияют на развитие плода.
Женщина также должна постоянно наблюдаться у терапевта. При наличии таких патологий, как гипертония, диабет, сердечные болезни, посещения должны быть строго по графику, назначенному врачом.
Необходим также и дерматолог, который может обнаружить аллергические высыпания и вылечить их, разработать систему питания при наличии пищевой аллергии.
Некоторые уклоняются от посещения стоматолога, но это важно. Во-первых, формирование костей скелета ребенка «отбирает» кальций у мамы, в результате чего она может лишиться нескольких зубов
Во-вторых, после рождения малыша маме будет очень трудно найти время для визита к зубному врачу, если возникнет острая боль.
Нужно также посетить отоларинголога и кардиолога. Если мама уже не очень молода и в семье есть наследственные болезни, ей могут назначить генетическое обследование в специализированном центре.
Некоторым беременным, особенно тем, у кого в роду были генетические наследственные заболевания, предыдущие дети появились с пороками развития, следует посетить генетика. Еще стоит сходить на консультацию к генетику, если будущей мамочке больше 35 лет, отцу более 40 лет, и имело место проживание в плохих экологических условиях.
В некоторых регионах нашей страны беременных женщин направляют к тубологу, эндокринологу, психотерапевту, хирургу, нефрологу, урологу и так далее. К узким специалистам, как правило, направляют только тех, у кого есть показания к этому.
В некоторых городах просят сделать флюорографию отцу ребенка, ЭКГ будущей маме, если есть проблемы с сердцем.
Прежде чем начинать обследования, женщине надо встать на учет по беременности. Желательно это сделать не позднее 8 – 10-недельного срока. Тогда все плановые и внеплановые обследования, а в случае необходимости лечение, будут проведены своевременно.
(Просмотров: 168 159, сегодня: 1)
голос
Рейтинг статьи
Подведём итоги
Посещать врача во время беременности женщина должна регулярно, не допуская ни одного прогула! Даже если у вас хорошее самочувствие и отличное состояние, анализы надо сдавать так часто, как этого требует ваш врач. Многие болезни и инфекции могут протекать скрыто и бессимптомно, нанося непоправимый вред малышу.
Порой может показаться, что слишком много назначено анализов, слишком много врачей надо постоянно проходить. Некоторые беременные даже в шутку предлагают купить раскладушку и поставить её в свою консультацию. Но только врачи во время беременности способны распознать болячки на ранних сроках и вовремя предотвратить дальнейшее их развитие. Потому не пренебрегайте походами к врачу лишний раз. Теперь вы ответственны за два сердечка, которые бьются внутри вас.