Схема лечения экземы
В клинике «ПсорМак» диагностика экземы проводится в полном объеме для получения более четкой клинической картины заболевания. С этой целью дерматолог изучает жалобы пациента, проводит внешний осмотр на выявление характерных признаков заболевания. Затем обязательно берут соскоб с кожи, чтобы исключить грибковую и бактериальную природу заболевания.
В клинике дерматологии «ПсорМак» экзему лечат при помощи наиболее современных методов и средств, среди которых:
Негормональная мазь на основе растительных компонентов, разработанная по авторской методике доктора В. Ф
Мака.
Психотерапия, направленная на устранение психологических причин заболевания, что важно, ведь экзема часто связана с психосоматикой и стрессами.
Специальная диета с минимумом ограничений.
Иглорефлексотерапия, которая на сегодня считается одним из самых результативных способов лечения экземы.
Гирудотерапия.
Авторская методика терапии кожных заболеваний применяется уже более 25 лет. За это время с помощью нее добились стойкой ремиссии сотни пациентов. Результаты лечения приводятся в соответствующем разделе. Из плюсов методики выделяется возможность лечиться амбулаторно, а еще невысокая стоимость. На первичный прием в «ПсорМак» действует 15% скидка при записи с сайта. Не теряйте времени – записывайтесь прямо сейчас, чтобы быстрее добиться ремиссии заболевания.
КАК ЗАПИСАТЬСЯ НА ПРИЕМ в Институт здоровой кожи «ПсорМак»
1. Нажмите кнопочку, которую Вы видите ниже —
2. Заполните поля в появившейся форме. Обязательно проверьте правильность номера телефона, чтобы наш специалист смог до Вас дозвониться. После заполнения нажмите на кнопочку «Отправить».
3. Дождитесь звонка нашего специалиста. Он ответит на любые Ваши вопросы и согласует дату и время Вашего визита в «ПсорМак».
Первичный прием включает:
- Визуальный осмотр, который позволит специалисту получить общее понятие о состоянии Вашей кожи и о самой патологии.
- Сбор анамнеза — выяснение сведений о развитии болезни, условиях жизни, перенесённых заболеваниях, операциях, травмах, хронических патологиях, аллергических реакциях, наследственности и др. В совокупности с общим осмотром, это позволяет достаточно точно поставить диагноз и выбрать метода лечения и/или профилактики.
Экзема: симптомы и виды
Основной признак заболевания – это покраснение кожи, которое также сопровождается:
- кожными высыпаниями (сыпью) в виде “пузыриков”, которые достаточно быстро вскрываются, создавая “мокрый” эффект, за что заболевание получило название “мокнущая экзема”;
- зудом и шелушением покрасневших мест заражения (зуд может иметь разную степень интенсивности);
- появлением трещин на местах поражения;
- косметическими дефектами;
- утолщением кожного покрова на месте образования покраснений;
- повышением температуры тела в периоды обострений экземы.
Иногда симптомы экземы схожи с признаками других видов заболеваний (аллергия, грибок, псориаз, чесотка и пр.). Это говорит о том, что заниматься самолечением в данном случае нельзя, потому что, от чего лечить и как, может определить и назначить только врач. В противном случае вы только нанесете своему здоровью вред.
Если экзема кожи протекает в легкой форме, то есть с небольшим количеством высыпаний и несильным зудом, то его можно спутать с аллергией, то есть упустить возможность быстро вылечить заболевание и снизить риски неприятных последствий и осложнений.
Виды экземы и их особенности
Классификация экземы базируется в основном на причинах заражения, а вот признаки и схема развития болезни практически одинаковы.
- Истинная (идиопатическая) экзема: может длиться в течение нескольких лет с разной интенсивностью проявлений основных признаков; чаще всего локализуется на лице и тыльной части рук, а без лечения переходит на другие участки тела.
- Микробная экзема: возникает в результате заражения бактериями, чаще всего на ногах, иногда на лице или на местах ран, ожогов или язв на теле; нередко появляется на месте хронических поражений под влиянием каких-либо инфекций.
- Микотическая экзема: поражает кожу в результате заражения грибковой инфекцией, вследствие чего появляется характерное аллергическое воспаление, возникает на конечностях и теле, реже на лице.
- Себорейная экзема: возникает у больных с диагнозом себорея; характерные места локализации – это места на теле, где много сальных желез, например, на лице (веки, брови, носогубные складки), а также на волосистой части головы, на груди и в области межлопаточного треугольника.
- Варикозная экзема: чаще “располагается” на голенях несимметрично и имеет синий или лиловый цвет, вызывается трофическими нарушениями.
- Сикозиформная экзема: ее вызывает бактерия стафилококк. Самые распространенные очаги возникновения – это места на лице с волосяными фолликулами, такие как борода и верхняя губа.
- Монетовидная экзема: имеет сине-розовый цвет, проявляется в виде папул и везикул; высыпания располагаются по кругу, диаметр которого варьируется от 1,5 см до 3 см.
- Дисгидротическая экзема: локализуется на ладонях, стопах, пальцах рук и ног; проявляется пузырчатыми высыпаниями с отеками и узелками.
- Мозолевидная экзема: основные места локализации – это ладони и подошвы стоп с утолщением верхнего слоя кожи на местах поражений и появлением пузырьков, которые потом начинают напоминать мозоли (по своим признакам эта форма экземы схожа с дисгидротической).
В особо тяжелых случаях к экземе “присоединяется” бактериальная инфекция, которая вызывает гнойные воспаления и более сильное распространение заболевания.
Выделяют еще и профессиональную экзему, которая появляется на тыльной части рук и открытых участках тела в условиях труда, “способствующих” развитию инфекции. Также у экземы есть две формы острая и хроническая, отличающиеся степенью и интенсивностью симптоматики. Лечить ту или иную форму необходимо разными путями с применением разных подходов.
Детская экзема возникает довольно часто. Нередко появление экземы у детей связывают с дисбактериозом, реакцией на те или иные продукты питания и с различными отклонениями в работе желудочно-кишечного тракта. Опасность детской экземы заключается в том, что она в наибольшей степени провоцирует развитие осложнений и неприятных последствий.
Дополнительные методы лечения: за и против
Очищение пазух носа помогает уменьшить скопление слизи и гноя, улучшает их отток. Применяют различные виды препаратов – разжижающих слизь, увлажняющих, противовоспалительных и рефлекторных. Они помогают сделать слизь более жидкой, уменьшить отек слизистой и расширить устье гайморовой пазухи, чтобы секрет быстрее выводился.
Прогревания в острой стадии болезни не применяют потому, что они могут усилить отек, образование гноя и воспаление. Физиотерапевтические и тепловые методики допустимы в стадии выздоровления или при лечении хронического процесса вне обострения. В домашних условиях, без согласования с врачом их лучше не использовать.
Экзема у детей и лечение
Лечение назначает аллерголог или дерматолог в зависимости от результатов осмотра и анализов. Правильное определение причин экземы на теле ребенка – это залог успешной терапии. Главное правило – исключить контакт с аллергеном и других провоцирующих или потенциально опасных факторов: домашние животные, цветочная пыльца, бытовая химия для стирки вещей и белья, продукты питания. Если ребенок находится на грудном вскармливании, то причина может заключаться в питании мамы, тогда ей нужно пересмотреть свой рацион. Маленькие дети из-за зуда расчесывают сыпь ногтями. Экзема на руках у ребенка находится в свободном доступе, поэтому повредить кожу легче, чем на спине или ногах. Следите за этим, своевременно делая гигиенические процедуры и уход. Назначенная терапия должна способствовать устранению причины заболевания, снятию или облегчению симптомов, заживлению кожи.
Что входит в состав лечения
Лечение зависит от формы патологии. Например, дисгидротическая экзема у детей лечение имеет местное в виде мазей. Если говорить об общих принципах терапии, в нее входит следующее:
- медикаментозное лечение;
- физиотерапевтические процедуры;
- гипоаллергенная диета;
- нормализация режима дня;
- иммуномодулирующая терапия.
Экзема на ногах и на руках у ребенка, включая другие части тела, у маленьких детей может пройти самостоятельно. Это актуально, если у заболевания легкая симптоматика, нет выраженного зуда и дискомфорта. В таких случаях рекомендуется просто соблюдать гигиенические нормы и наблюдать. При выраженном зуде врачи назначают специальные мази, аптечные болтушки. В холодное время года пятна нужно прикрывать для минимизации агрессивного воздействия температуры, солнца, ветра. Монетовидная экзема у детей и другие формы патологии должны наблюдаться дерматологом, чтобы не допустить усугубления ситуации.
Роль диеты при лечении экземы
Экзема на ногах у ребенка или щеках, спине, груди может развиваться на фоне пищевой аллергии. В этом случае нужно соблюдать принципы диетического питания. Если ребенок в возрасте до 6 месяцев, причиной может стать раннее введение в прикорм коровьего молока. Рекомендуется заменить его на сухой аналог или на козье. Дети старшего возраста могут иметь расширенный список аллергенов. Здесь поможет наблюдение, после каких именно продуктов питания происходит обострение симптомов. Экзема у детей лечение предполагает под контролем врача, но диетическое питание никогда не будет лишним в таких ситуациях. Детям дошкольного и школьного возраста рекомендуется питаться с включением следующих позиций:
- первые блюда в виде различных супов;
- безглютеновые продукты;
- овощные бульоны;
- различные каши;
- минеральная вода и соки светлых тонов;
- свежие фрукты и овощи каждый день;
- кисломолочные продукты (кефир, ряженка, творог);
- сухофрукты.
Причины
Придаточные пазухи, включая гайморовы, созданы как естественный барьер на пути инфекций, фильтр для различных опасных веществ в воздухе. Они помогают согревать воздух, увлажнять его и очищать от примесей перед попаданием в гортань, и ниже по респираторному тракту. Основная причина воспаления и появления признаков гайморита – это проникновение бактерий, грибков или вирусов, аллергенов. Реже инфекция попадает с током крови из других, отдаленных очагов.
Нарушать работу пазух могут патологии иммунной системы, частые ОРВИ, респираторная форма аллергии, носительство патогенных бактерий в носоглотке (стафило-, стрепто- или менингококк).
Среди ключевых причин, которые могут привести к развитию гайморита, можно выделить:
- травматические воздействия, при которых повреждается слизистая пазух;
- неполноценное лечение насморка, простуды;
- заражение различными патогенными бактериями, вирусными, грибковыми инфекциями;
- ожоги слизистой носоглотки и пазух химическими соединениями, горячим воздухом;
- чрезмерная сухость воздуха при нахождении в помещениях;
- последствия тяжелых ОРВИ или гриппа;
- аномалии строения пазух и носоглотки;
- травмы в области носовой перегородки, ее искривление;
- полипозные или аденоидные вегетации;
- наличие аллергии на внешние раздражители, ряд лекарств;
- патологии, снижающие иммунную защиту;
- опухолевые процессы;
- лучевое воздействие;
- нерациональное использование капель и спреев для лечения насморка, что ведет к скоплению слизи и закупорке каналов.
1.Что такое экзема и ее причины?
Экзема – это состояние кожи, вызванное ее воспалением. Как правило, при экземе кожа становится сухой, краснеет и зудит. На ней могут появляться трещины. Экзема может возникать на любой части тела.
Экзема – это хроническая проблема многих людей. Чаще всего экзема встречается у детей, и она нередко проходит до взрослого возраста. Люди с экземой подвержены более высокому риску развития аллергических заболеваний, таких как бронхиальная астма или сенная лихорадка. Видов экземы существует множество, и самый известный из них тип экземы – это атопический дерматит.
Причины появления экземы
Появление экземы может быть связано с наследственным фактором. Некоторые гены человека делают его кожу очень чувствительной. Кроме того, провоцирующим фактором является гиперактивная иммунная система. Дефекты кожных покровов тоже могут способствовать появлению экземы, позволяя влаге или микробам проникать через микроскопические повреждения кожи.
Факторы, которые могут вызвать экзему, могут быть такими:
- Стресс;
- Контакт с раздражающими кожу веществами, к примеру – синтетическими или шерстяными тканями, мылом;
- Тепло и пот;
- Холодный сухой климат;
- Сухая кожа.
Стадии развития экземы у детей
- Эритематозная. На коже появляется покраснение, отечность, возникает зуд и вскоре — первые очаги воспаления (узелки).
- Папулезная. Узелковые образования на воспаленных участках уже не единичные, они увеличиваются в количестве и размерах. Возможно слияние нескольких пораженных зон.
- Везикулезная. Образования превращаются в пузырьки с серозной жидкостью. В этот период кожа малыша особенно подвержена травмированию.
- Мокнущая. Все виды заболевания, которые проходят через эту стадию, называют мокнущая экзема (также у детей бывает сухая экзема). Пузырьки лопаются, и жидкость вытекает на поверхность кожи, образуя корку.
- Крустозная. Лопнувшие пузырьки превращаются в язвочки и со временем подсыхают. На этой стадии наибольший риск инфицирования вторичными инфекциями.
- Сквамозная. Корочки начинают активно шелушиться и отходить. Дерма постепенно обновляется и полностью восстанавливается, принимая здоровый вид.
Формы болезни
В зависимости от особенностей течения экземы, выделяют три ее формы:
- Острая. Сопровождается интенсивным зудом и красноватыми высыпаниями. Образовавшиеся пузырьки быстро лопаются, затягиваются, после чего образуются корочки. Затем у маленьких пациентов наблюдается интенсивное шелушение пораженных мест и достаточно быстрое выздоровление.
- Подострая. Симптоматически проявляется почти также, как и при острой форме, но более мягко. Менее выражены зуд и жжение, сыпь имеет не красноватый, а синюшный оттенок. Возможны рецидивы.
- Хроническая. Течение болезни волнообразное, длительные периоды обострений сменяются ремиссиями. Чаще всего рецидивы случаются в межсезонье (весной и осенью). Симптоматика и степень тяжести зависят от разновидности экземы и индивидуальных особенностей организма ребенка.
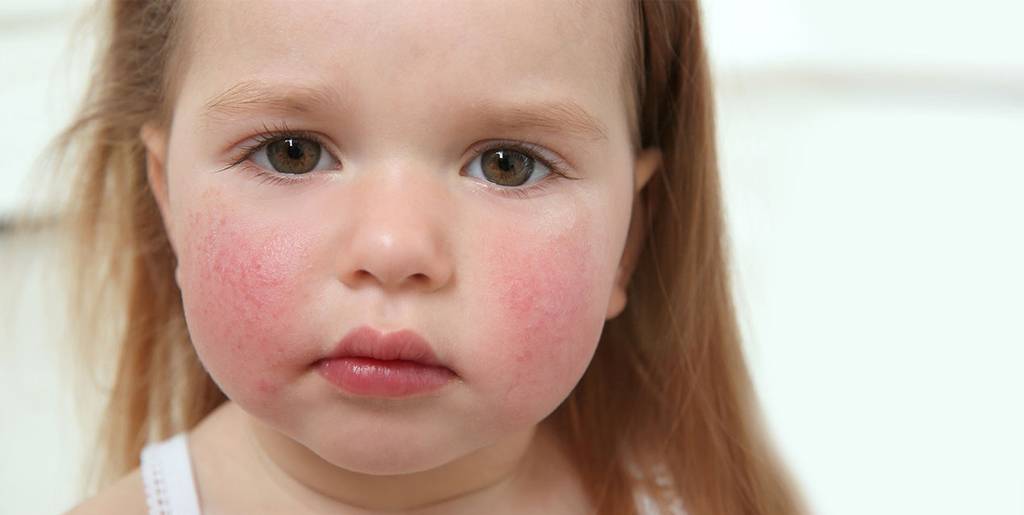
Основные симптомы экземы у детей
Основные симптомы экземы у детей:
- покраснение и отечность кожных покровов;
- зуд и жжение, которое лишает полноценного сна;
- высыпания на теле в виде папул, пустул, пузырьков с четкими краями;
- образование мокнутия или чрезмерной сухости, трещин на коже;
- образование корочек и шелушения на пораженных участках;
- слабость и апатия;
- раздражительность, плохой аппетит;
- психологический и физический дискомфорт;
- увеличение лимфоузлов и высокая температура (при осложнениях).
- Экзема Капоши. Данное осложнение возникает вследствие повторного инфицирования пораженных участков вирусом герпеса 8 типа. Болезнь протекает крайне тяжело у маленьких детей, поскольку многочисленные кожные высыпания превращаются в эрозии и очень болезненны. При экземе Капоши у ребенка диагностируется увеличение лимфатических узлов и повышение температуры тела. Состояние может привести к летальному исходу.
- Остиофолликулит. Это гнойно-воспалительное поражение кожных покровов, которое возникает вследствие воспаления верхней части волосяного фолликула или сальной железы. Осложнение является чаще всего результатом присоединения вторичной стафилококковой инфекции при микробной экземе. Именно стафилококк запускает патологический процесс, в результате чего на теле ребенка возникают единичные или множественные пустулы с гноем. Без должного лечения воспалительный процесс проникает вглубь фолликула и после выздоровления на коже остаются маленькие рубцы.
- Эритродермия. Один из вариантов ухудшения состояния, если пытаться лечить болезнь самостоятельно, а не обращаться за медицинской помощью. Эритродермия — это тотальное воспаление практически всего кожного покрова, а также волосистой части головы и ногтей. У детей дерма становится покрасневшей и отечной, появляются папулы и пустулы с последующим эрозированием, образованием корок и обильным шелушением. В области естественных складок и изгибов тела появляются трещины, часто присоединяется вторичная инфекция. Состояние оценивается как очень тяжелое и требует комплексного стационарного лечения.
- Абсцесс. Это гнойно-некротическое воспаление волосяного фолликула и прилегающих к нему тканей. Может поражать глубокие слои дермы, в особенности в области затылка, лба, бедер. Гнойники могут достигать больших размеров, а после вскрытия и заживления оставлять на теле рубцы. Состояние значительно усложняет течение экземы, усиливая проявление неприятной симптоматики.
Профилактика у взрослых
Для предотвращения острого гайморита или развития хронического есть простые меры профилактики. Прежде всего, нужно полностью долечивать любые простуды, сопровождающиеся насморком и заложенностью носа. При затяжном насморке обязательно нужно обращаться к врачу. Также полезны следующие рекомендации:
- Регулярное посещение стоматолога, своевременное лечение кариозных поражений, болезни десен.
- Отказ от пребывания в пыльных, загазованных помещениях с сухим воздухом, наличием дыма.
- При наличии аллергии – обязательное посещение аллерголога и лора для подбора адекватных препаратов для профилактики гайморита у взрослых на фоне поллиноза или круглогодичного ринита.
- Употребление большого количества свежих плодов (сезонные овощи, различные фрукты, ягоды) для стимуляции, поддержки иммунитета.
- Разобщение с людьми, имеющими признаки различных инфекций, использование в общественных местах одноразовой защитной маски с ее регулярной сменой.
- Использование капель от насморка строго по инструкции, без злоупотреблений. Хотя капли в нос применяются для профилактики гайморита, чтобы не создавать застоя слизи, их длительный прием только ухудшает отечность.
- Употребление как можно большего количества обычной питьевой воды для увлажнения слизистых.
- Промывание полости носа растворами с содержанием морской или обычной соли или использование специальных солевых спреев.
Людям, имеющим склонность к гаймориту или риск перехода в хроническое течение, могут быть рекомендованы таблетки или капли для профилактики гайморита (на растительной основе или с синтетическими компонентами). Им нужно избегать бассейнов с хлором, увлажнять воздух в помещениях, реже бывать на холодном воздухе.
После перенесенного гайморита профилактика строится на тех же принципах. Но при развитии насморка нужно сразу активно его лечить. Промывание носа солевыми спреями, отварами лекарственных трав, прием витаминов и минеральных добавок не позволит инфекции распространяться.
Кроме того, важно немедленное обращение к врачу при наличии первых же признаков обострения воспаления или острого гайморита. Профилактика болезни всегда гораздо лучше, чем ее длительное лечение