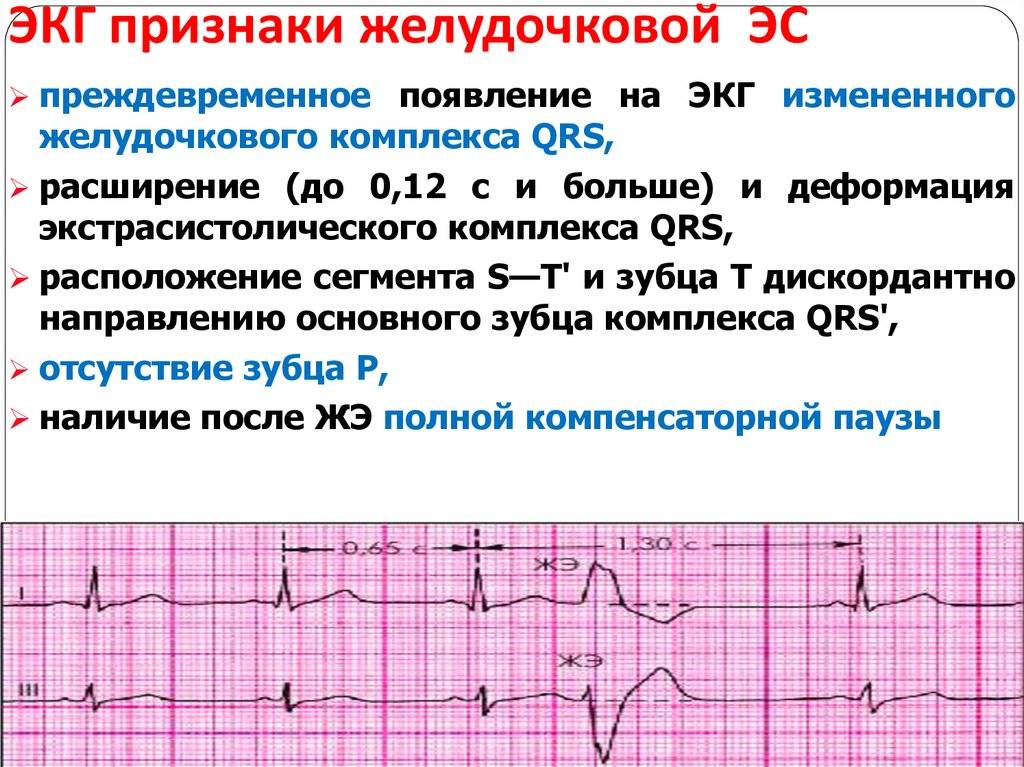
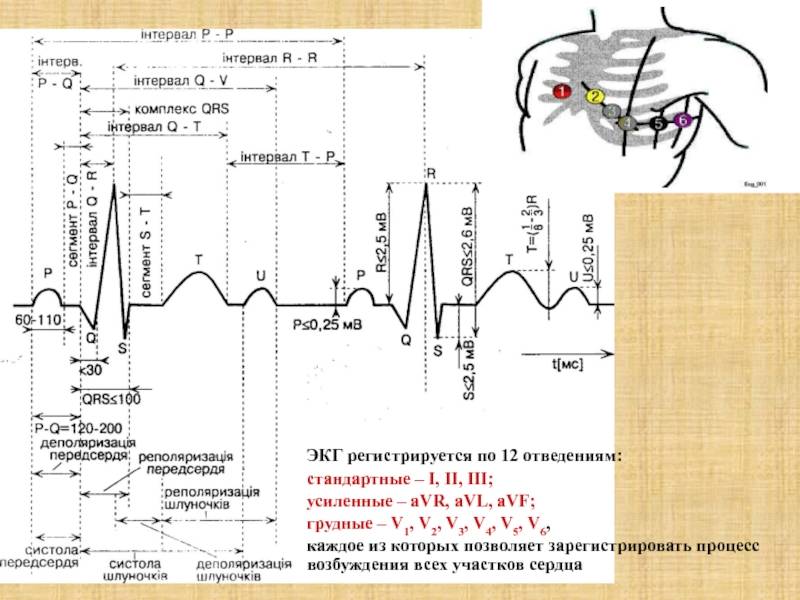
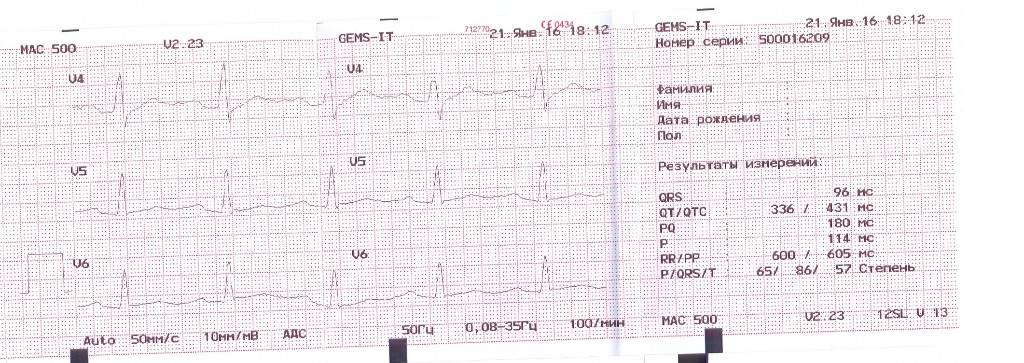
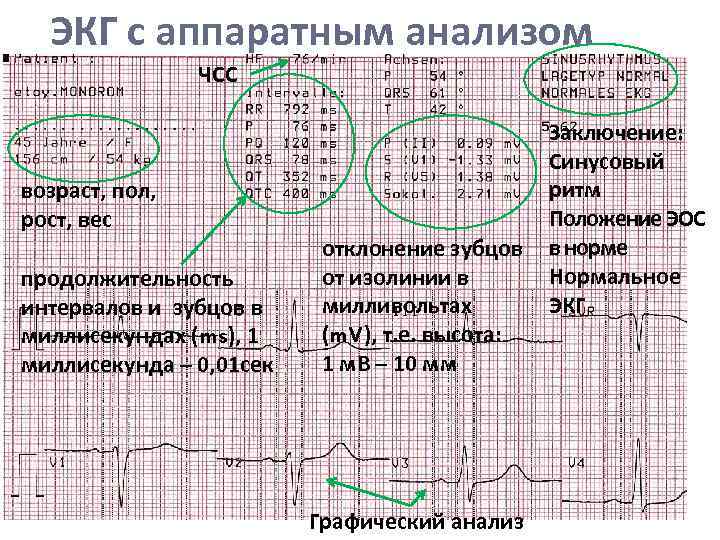
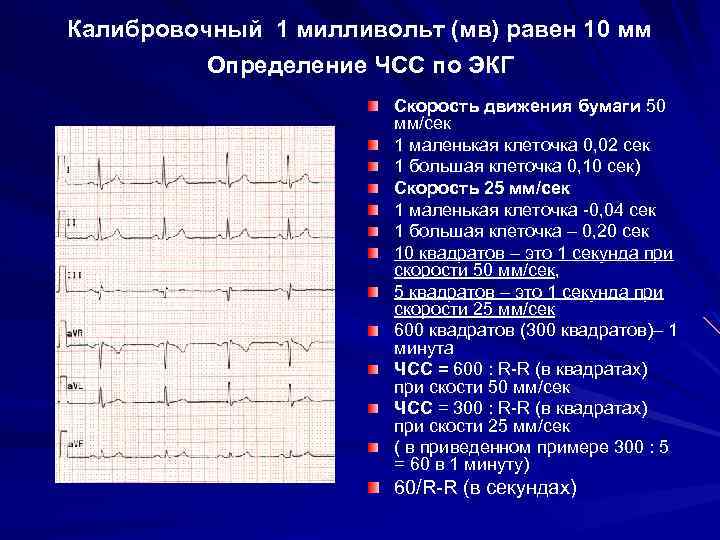
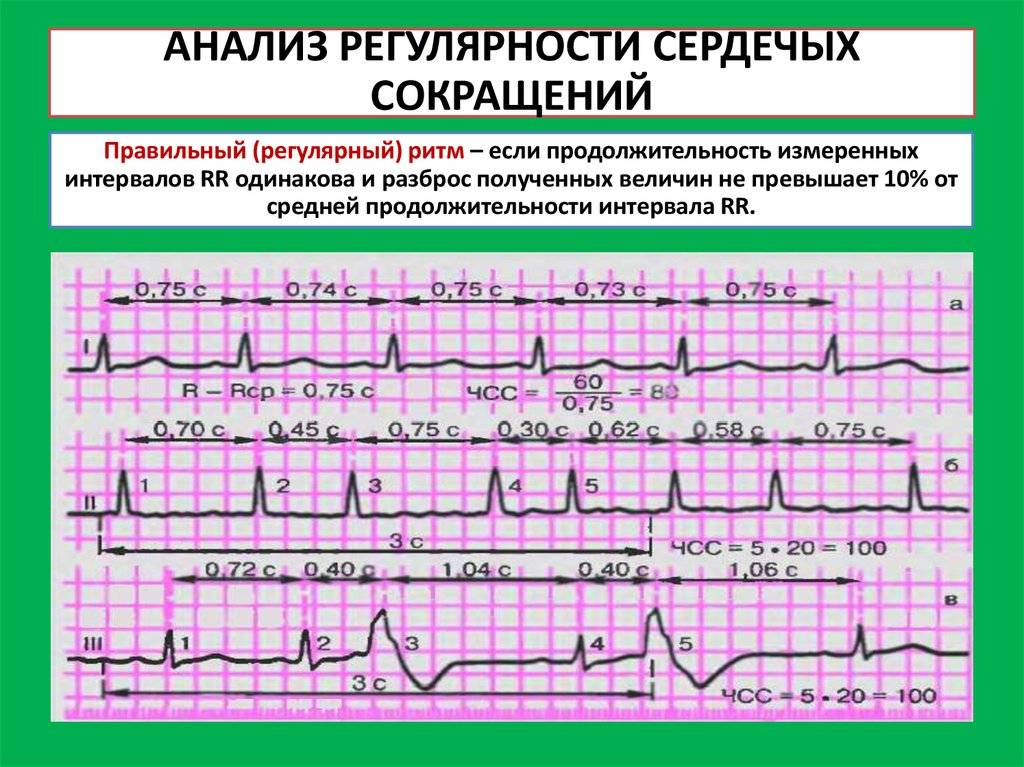
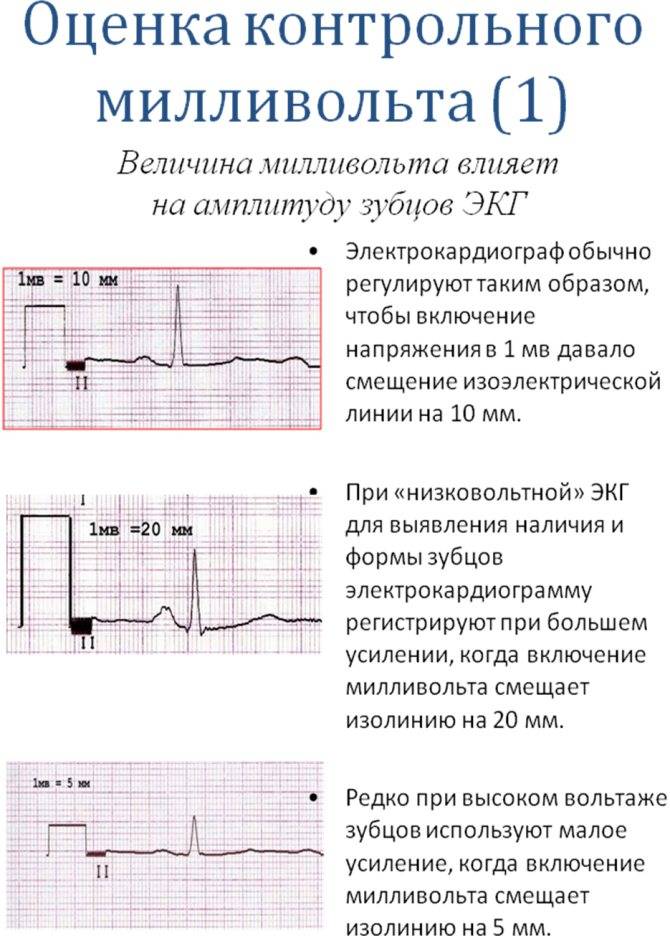
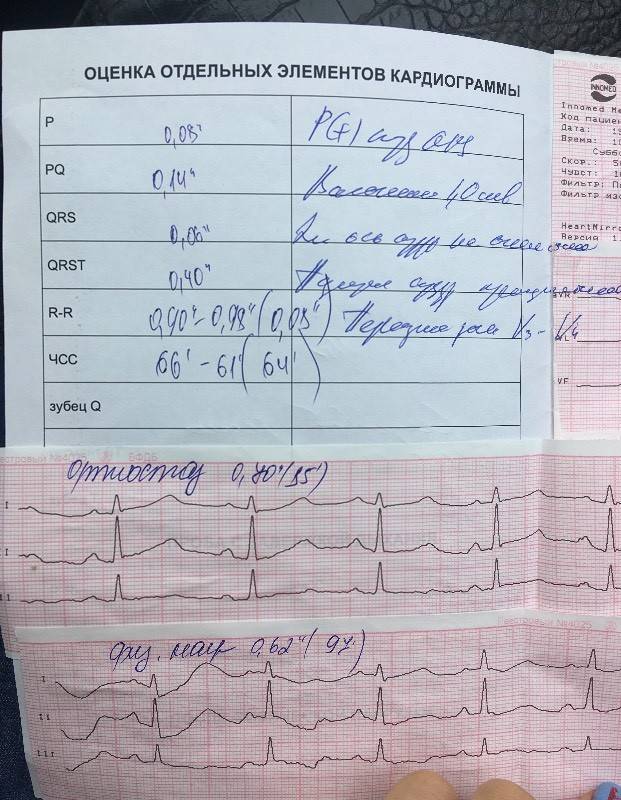
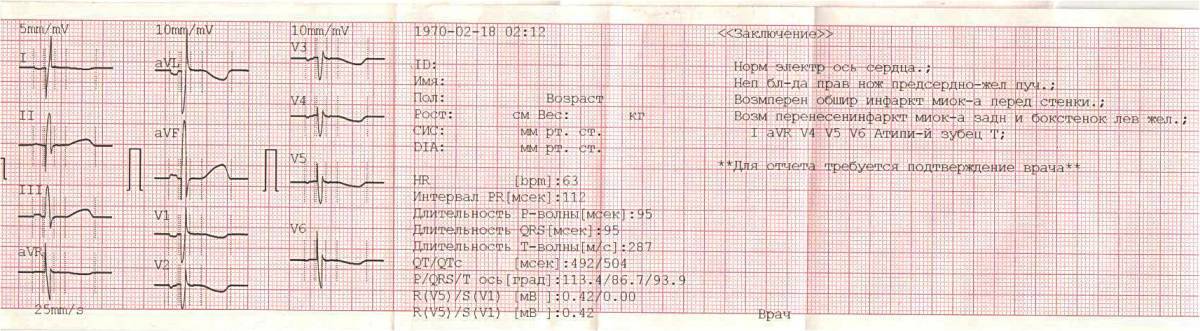
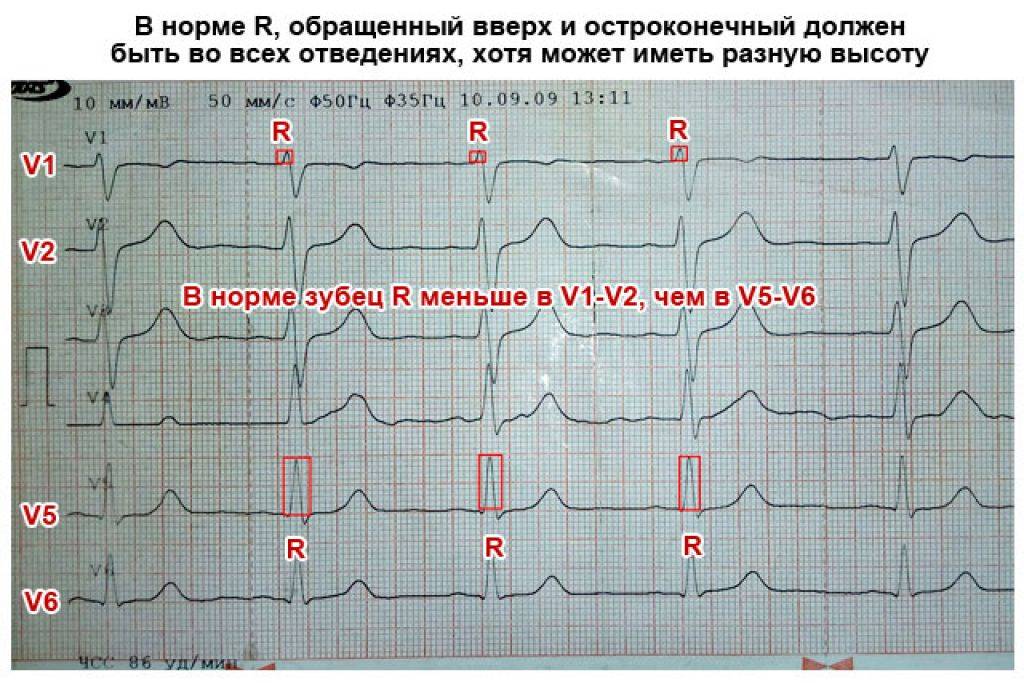
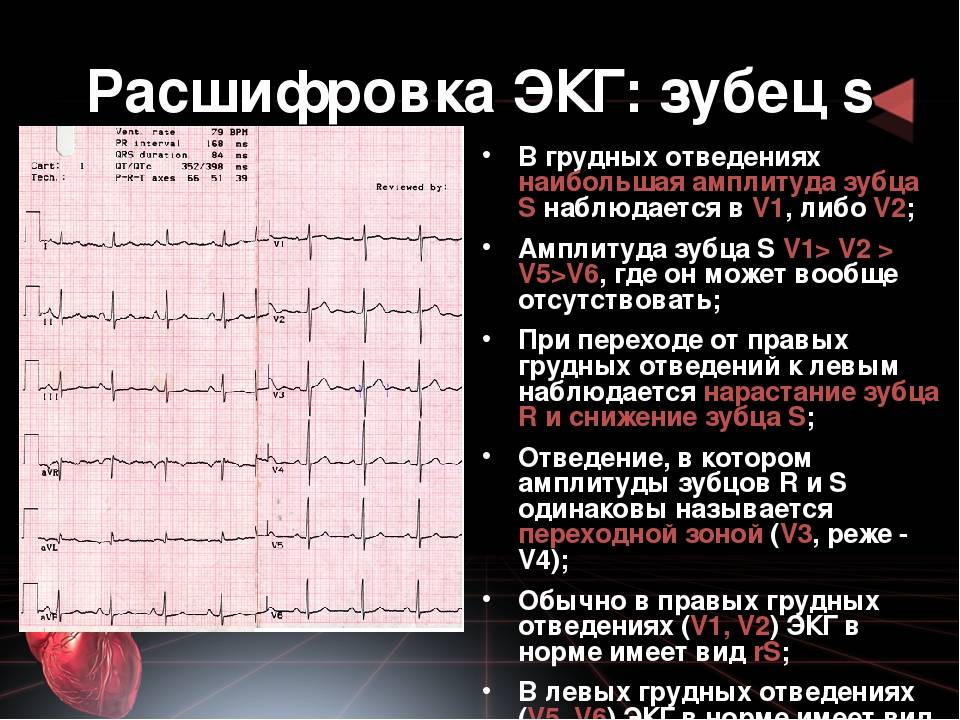
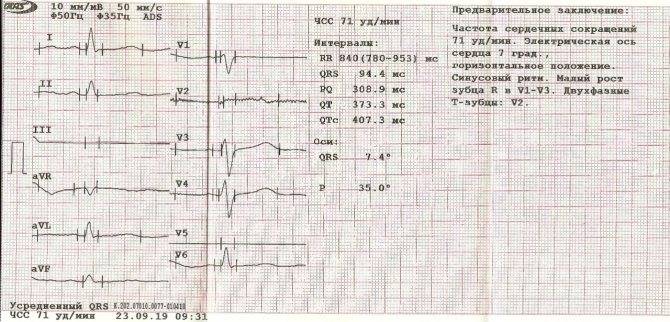
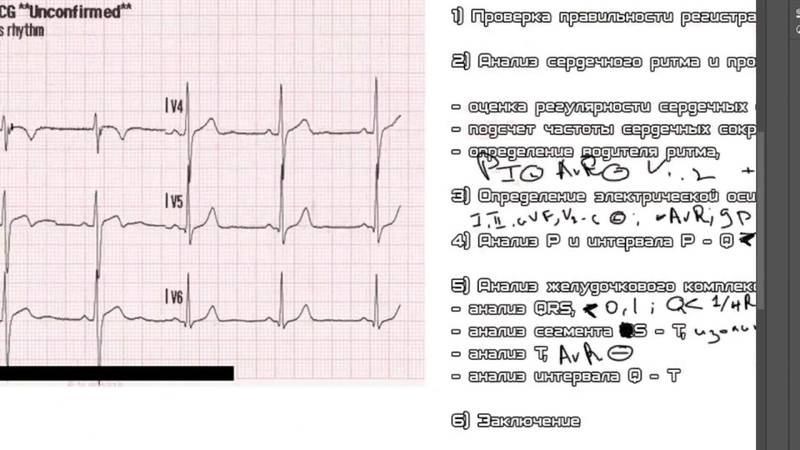
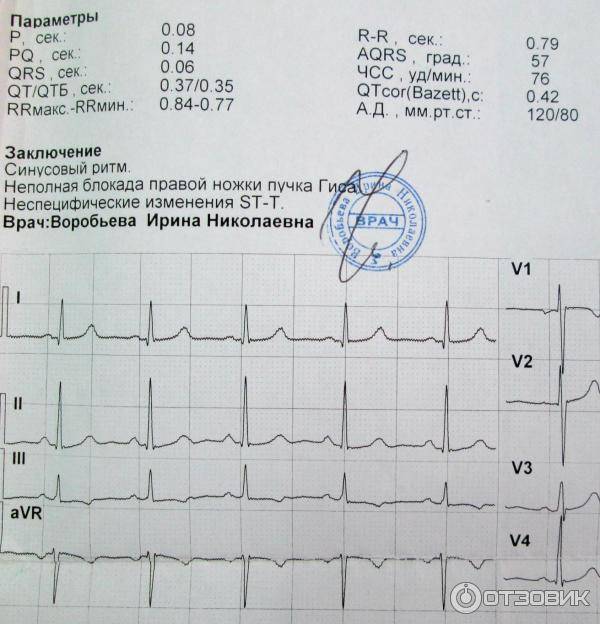
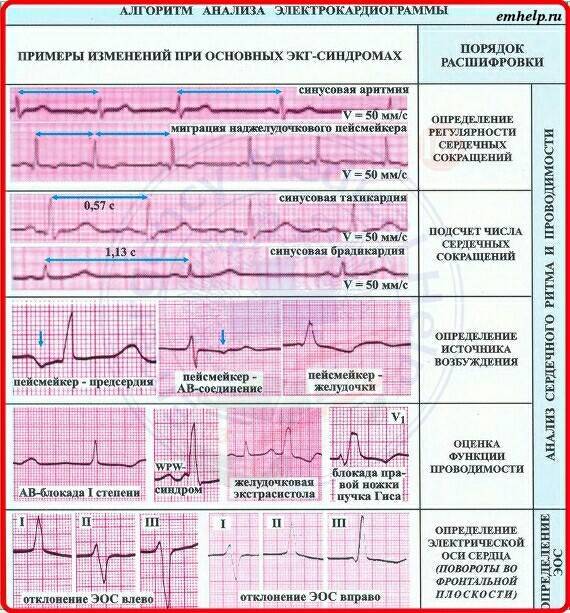
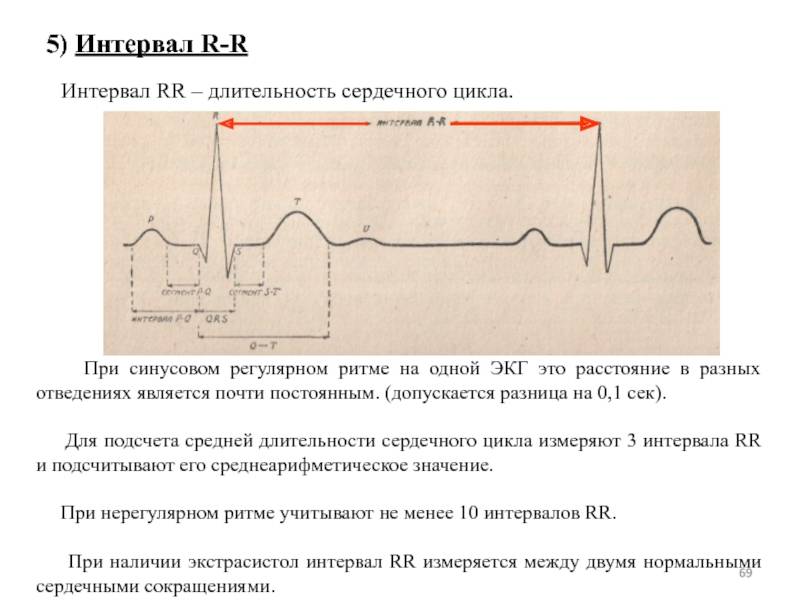
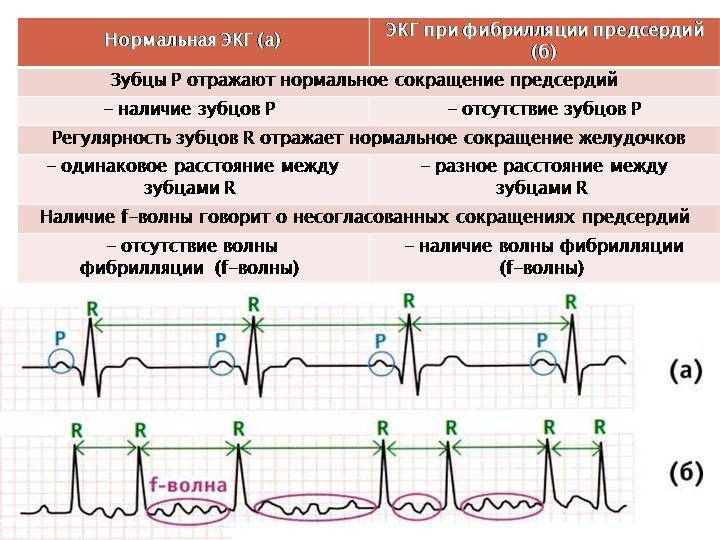
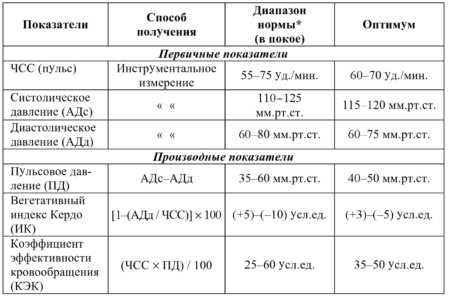
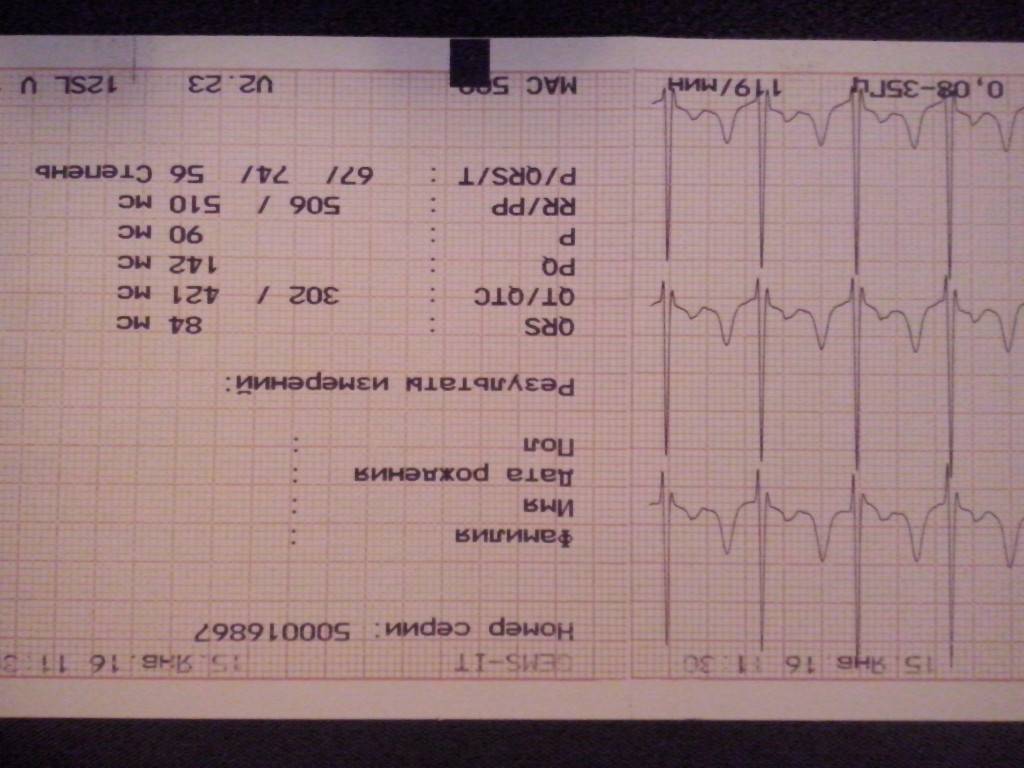
Классификация
Все нарушения ритма и проводимости классифицируются следующим образом:
- Нарушения ритма сердца.
- Нарушения проводимости по сердцу.
В первом случае, как правило, происходит ускорение сердечного ритма и/или нерегулярное сокращение сердечной мышцы. Во втором же отмечается наличие блокад различной степени с урежением ритма или без него.
В целом к первой группе относятся нарушение образования и проведения импульсов:
- В синусовом узле, проявляющееся синусовой тахикардией, синусовой брадикардией и синусовой аритмией — тахиаритмией или брадиаритмией.
- По ткани предсердий, проявляющееся предсердной экстрасистолией и пароксизмальной предсердной тахикардией.
- По атрио-вентрикулярному соединению (АВ-узлу), проявляющееся атриовентрикулярной экстрасистолией и пароксизмальной тахикардией.
- По волокнам желудочков сердца, проявляющееся желудочковой экстрасистолией и пароксизмальной желудочковой тахикардией.
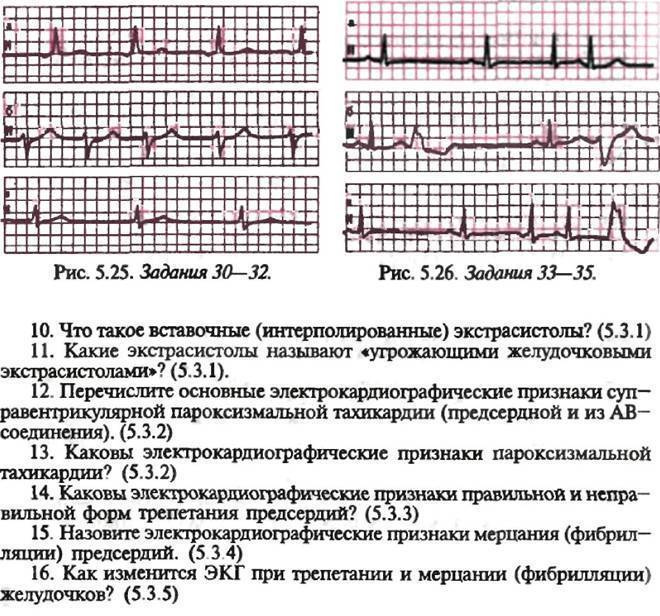
- В синусовом узле и по ткани предсердий или желудочков, проявляющееся трепетанием и мерцанием (фибрилляцией) предсердий и желудочков.
Ко второй группе нарушений проводимости относятся блокады на пути проведения импульсов, проявляющиеся синоатриальной блокадой, внутрипредсердной блокадой, атриовентрикулярной блокадой 1, 2 и 3 степеней и блокадой ножек пучка Гиса.
Подготовка к эхокардиографии сердца
УЗИ сердца не подразумевает специальных приготовлений. Накануне процедуры пациент волен питаться, как привык, и совершать обычные действия. Единственное, чего от него попросят, – это отказаться от спиртного, кофеинсодержащих напитков, крепкого чая.
Если пациент постоянно принимает лекарства, об этом необходимо заранее предупредить, дабы результаты исследования не были искажены.
На каждое последующее УЗИ сердца следует брать расшифровку предыдущего. Это поможет врачу увидеть процесс в динамике и сделать верные выводы о вашем состоянии.
Само исследование занимает от 15 до 30 минут.
Пациент, раздетый до пояса, находится в положении лежа на спине или на боку. На его грудную клетку наносят специальный гель, обеспечивающий более легкое скольжение датчика по исследуемой области (пациент при этом не испытывает дискомфорта).
Специалисту, проводящему ЭхоКГ, доступны любые участки сердечной мышцы – это достигается за счет изменения угла наклона датчика.
Иногда стандартное УЗИ сердца не дает полного объема информации о работе сердца, поэтому применяются другие виды ЭхоКГ. Например, жировая прослойка на грудной клетке у человека с ожирением может мешать прохождению ультразвуковых волн. В таком случае показана чреспищеводная эхокардиография. Как следует из названия, ультразвуковой датчик вводят прямо в пищевод, максимально близко к левому предсердию.
А для скрининга сердечной работы в состоянии нагрузки пациенту может быть назначена стресс-ЭхоКГ. От обычного это исследование отличается тем, что выполняется с нагрузкой на сердце, достигаемой физическими упражнениями, спецпрепаратами или под воздействием электрических импульсов. Используется преимущественно для выявления ишемии миокарда и риска осложнений ИБС, а также при некоторых пороках сердца для подтверждения необходимости хирургической операции.
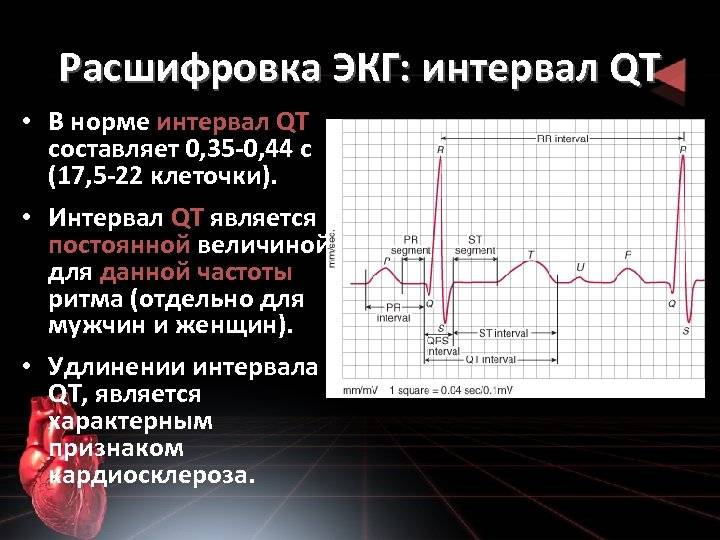
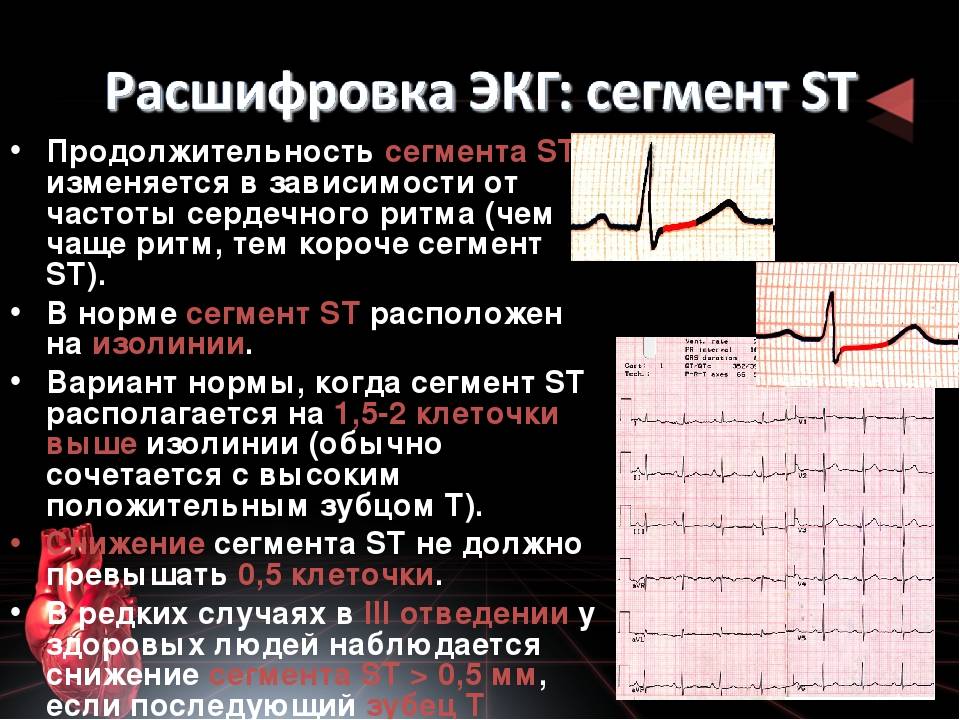
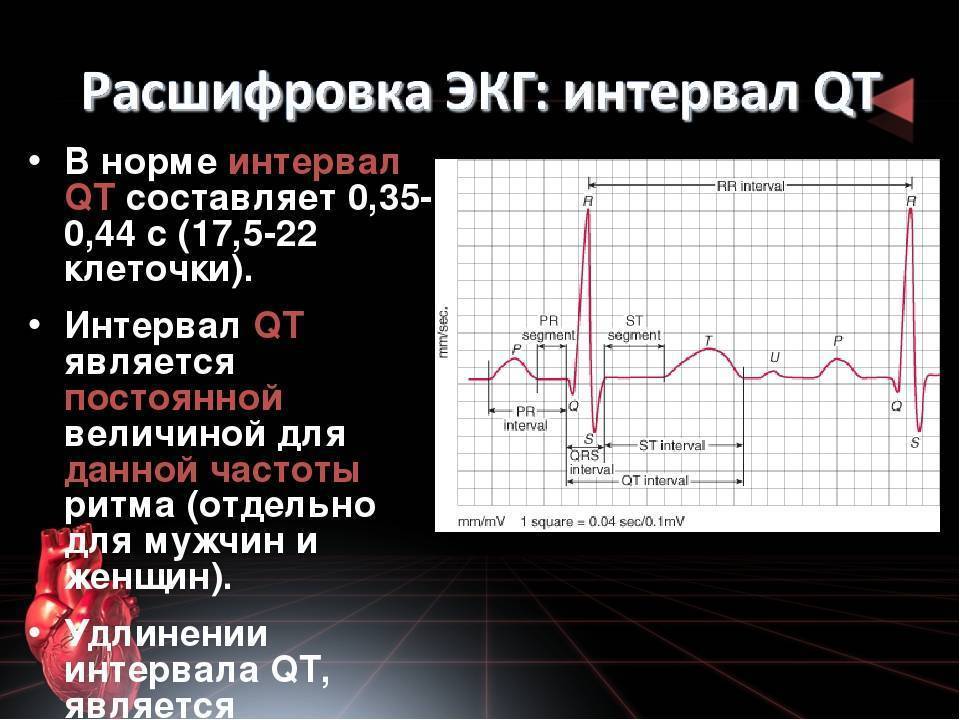
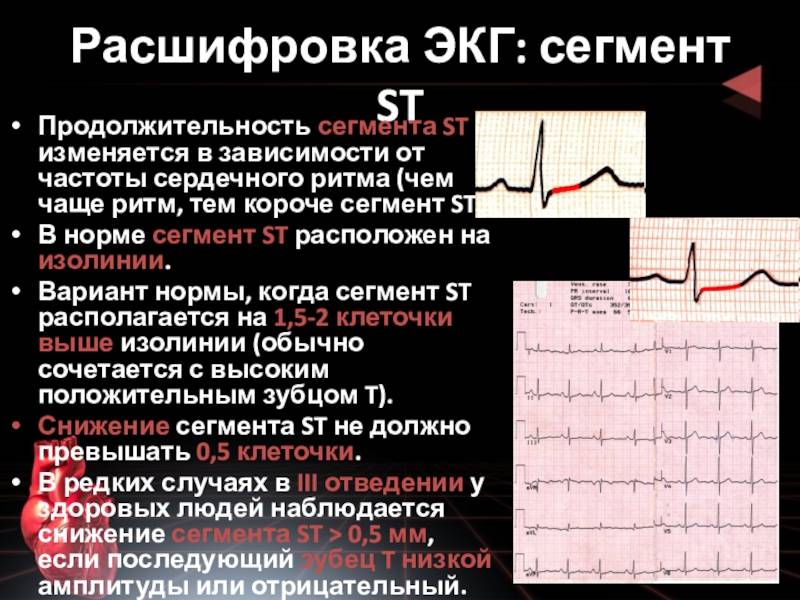
Сегмент ST
Сегмент ST определяют от конца комплекса QRS до начала зубца T. Этот период соответствует времени, когда желудочки полностью охвачены волной возбуждения, а их расслабление (реполяризация) только начинается.
Схема 5. Формирование сегмента ST
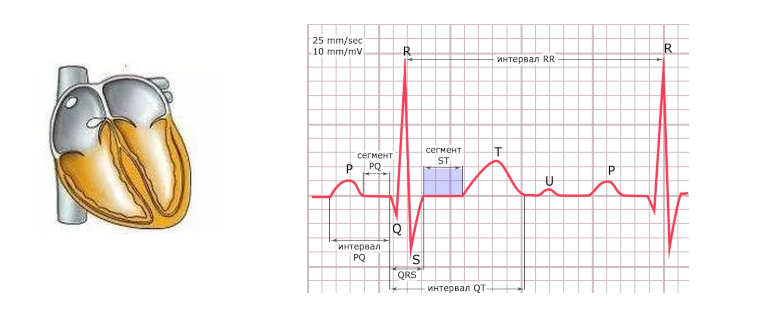
Точка, в которой QRS переходит в ST называется точкой J. Повышение или снижение сегмента ST по отношению к изолинии может быть связано с ишемией, инфарктом или с другой патологией. Отклонение ST обычно измеряют в точке J, а также в точке ST60 (на расстоянии 0,06 с или 1,5 мм от точки J) и в точке ST80 (на расстоянии 0,08 с или 2 мм от точки J).
Считаются нормальными следующие отклонения сегмента ST.
- Снижение (депрессия) ST, измеренное в точках J и ST80 , в норме должно быть меньше 0,5 мм в V2-V3 и меньше 1 мм в остальных отведениях.
- Повышение (элевация) ST, измеренное в точках J и ST80, в норме должно быть меньше 2 мм в V2-V3 и меньше 1 мм в остальных отведениях.
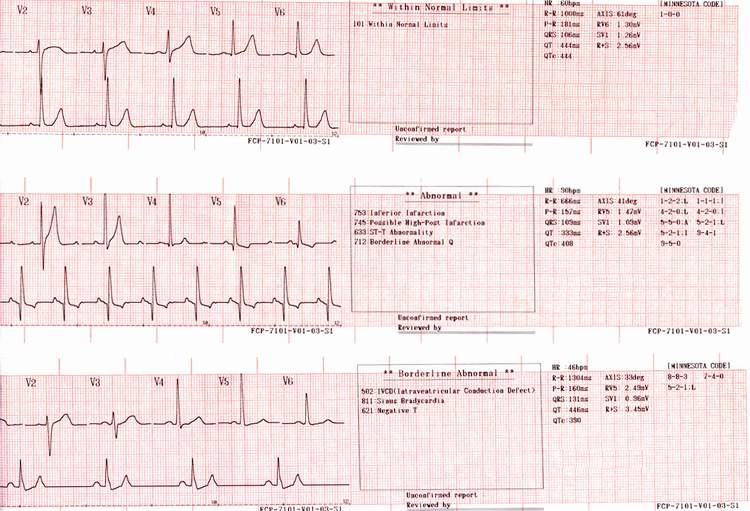
На ЭКГ 2, приведенной выше, представлены фрагменты II и III отведений с нормальным расположением сегмента ST. На ЭКГ 3 в тех же отведениях зарегистрирована элевация ST в сочетании с патологическим Q, что указывает на развитие инфаркта нижних отделов левого желудочка.
Подробнее вопросы положения сегмента ST по отношению к изолинии и диагностическая оценка разных вариантов депрессии или элевации ST рассмотрены в других разделах.
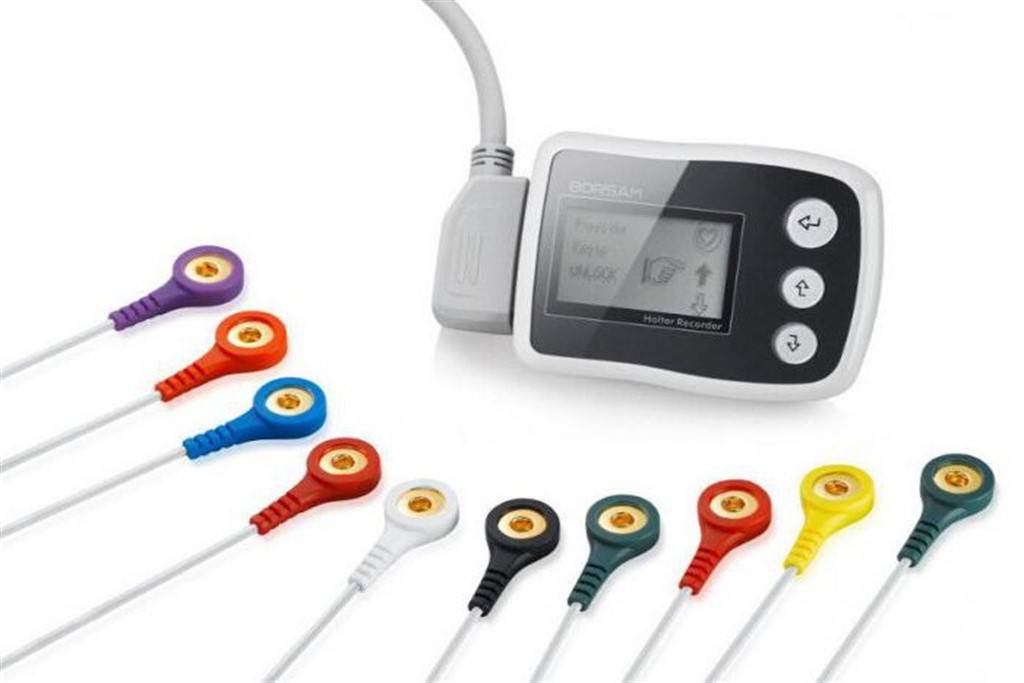
Как выполняется ЭКГ?
Общее время электрокардиографического исследования занимает от 5 до 10 минут, включая прикрепление и отсоединение электродов. Во время исследования Ваш ребенок будет лежать на специальном пеленальном столе или кушетке. Несколько электродов (небольшие пластиковые пластыри с металлическими пластинками) будут прикреплены к груди вашего ребенка, и по одному электроду будет прикреплено к каждой руке и ноге. Электроды будут подсоединены к электрокардиографу проводами. Во время записи ЭКГ ребенок не будет чувствовать ничего неприятного. Электроды – это всего-лишь высокочувствительные датчики, реагирующие на изменения электрических импульсов сердца. Никакой ток ни в коем случае через тело ребенка проходить или пропускаться не будет.
Важно, чтобы Ваш ребенок во время исследования лежал неподвижно, не разговаривал во время процедуры, для грудных детей важно, чтобы малыш был спокоен и не плакал. Вы, как родитель, можете находиться рядом, поддерживать и успокаивать ребенка во время процедуры
Как только запись исследования с датчиков будет завершена, врач или медсестра отсоединит провода и удалит электроды с кожи. После процедуры ребенок может вести свой обычный образ жизни без всяких ограничений. Результаты исследований будут проанализированы компьютером электрокардиографа, и далее — врачом, проводившим диагностику, Вашим педиатром или детским кардиологом.
Электрокардиограмму грудничков из-за ее особенностей (на 1-м году жизни ребенка выделяется 12 различных периодов возрастных норм для ЭКГ) обязательно анализирует сам врач, проводивший исследование.
ЭКГ с нагрузкой или стресс-тест
Зачастую, когда нужно выявить нарушения сердечного ритма, провоцируемые повышением физической активности, применяют ЭКГ с нагрузкой.
Такая электрокардиограмма снимается после предварительно выполненных нагрузочных (или функциональных) проб.
Самый простой и не требующий специального оборудования, кроме электрокардиографа и секундомера, способ диагностики – ЭКГ с приседаниями или метод Мартинэ.
Суть метода: у пациента натощак снимают ЭКГ в покое, затем его просят за тридцать секунд присесть 20-40 раз. Сразу после этого записывается повторная электрокардиограмма, через три минуты – еще одна. Анализ разницы результатов ЭКГ до и после нагрузочного теста дает возможность оценить состояние исследуемого органа.
Беговые пробы аналогичны методу Мартинэ, только вместо приседаний пациент заданное время бежит на месте в максимальном темпе. Этот вид ЭКГ также записывается в покое, на пике активности и спустя несколько минут после завершения.
Сделать ЭКГ могут также при беге на беговой дорожке или ходьбе – на степ-платформе или лестнице с определенной высотой ступеней. Такие тесты используются для выявления стенокардии, нарушений ритма и проводимости электрического импульса сердца, провоцируемых физической активностью. А еще помогают оценить устойчивость организма к физической нагрузке.
В нашей клинике стресс-тест проводится на специальном велотренажере, соединенном с компьютером (см. велоэргометрия). Велоэргометрия применяется для диагностики проблем миокарда, развивающихся на фоне другой серьезной патологии, для выявления ишемии (недостаточности кровоснабжения) миокарда.
Метод имеет ряд противопоказаний, поэтому назначается избирательно.

1
ЭКГ с нагрузкой в «МедикСити»

2
велоэргометрия в «МедикСити»

3
ЭКГ с нагрузкой в «МедикСити»
Показания для проведения ВЭМ
Велоэргометрия назначается:
- при подозрениях на скрытые формы коронарной недостаточности и ишемической болезни;
- для выявления безболевой ишемии миокарда;
- для оценки степени устойчивости организма к нагрузкам при диагностированной ИБС;
- при врожденных и приобретенных пороках сердца;
- при аритмиях, для выявления их связи с физической нагрузкой;
- при тестировании пациентов после инфарктов миокарда и оперативных вмешательств на сердце;
- как метод диагностики ИБС при атипичной стенокардии, кардиалгическом синдроме и изменениях на ЭКГ, не позволяющих исключить ишемию миокарда;
- категориям граждан, у которых высок риск развития ИБС (возраст 40 лет и старше, представители определенных профессий – водители, пилоты, водолазы и проч.).
Также показаниями к ВЭМ могут явиться жалобы на одышку. В качестве профилактического обследования велоэргометрия рекомендуется мужчинам с 40 лет и женщинам с 50 лет.

1
Велоэргометрия в «МедикСити»

2
ЭКГ с нагрузкой в «МедикСити»

3
ВЭМ при заболеваниях сердца
Кому нельзя проходить ВЭМ
Список противопоказаний к велоэргометрии достаточно обширен. В обследовании может быть отказано при таких болезнях и состояниях, как:
- Инсульт (в остром периоде);
- инфаркт миокарда (в остром периоде);
- нестабильная стенокардия (острый коронарный синдром);
- воспалительные процессы в сердце (острый перикардит, острый миокардит);
- наличие тромба в полостях сердца;
- инфаркт легкого, тромбоэмболия легочной артерии;
- тяжелая степень артериальной гипертонии;
- тяжелая, застойная сердечная недостаточность;
- острые инфекционные заболевания, лихорадка;
- тяжелые нарушения проводимости и ритма;
- острый тромбофлебит нижних конечностей;
- аневризмы крупных артерий;
- тяжелая дыхательная недостаточность;
- выраженная артериальная гипотония;
- заболевания или состояния, требующие ограничения физической активности;
- парезы, параличи нижних конечностей;
- тяжелые артрозы и артриты крупных суставов нижних конечностей;
- выраженные заболевания артерий нижних конечностей;
- выраженные нарушения психики;
- отказ пациента от проведения исследования.
Синдром слабости синусового узла
Эта патология возраст не выбирает, однако предпочитает определенные условия:
- Поражения миокарда при ИБС и миокардитах;
- Интоксикацию лекарствами, которые больные подолгу принимают от аритмии или необоснованно повышают дозировку, что случается, если человек, считая, что он все знает о своей болезни, начинает лечиться самостоятельно, без участия врача;
- Инфаркт миокарда;
- Нарушение кровообращения различного происхождения.
Заподозрить синдром слабости синусового узла можно по характерным для него признакам:
- Выраженной упорной синусовой брадикардии, которая не реагирует на атропин и физическую нагрузку;
- Появлению (периодами) синоаурикулярной блокады, во время которой могут наблюдаться эктопические (несинусовые, замещающие) ритмы;
- Внезапным исчезновением нормального (синусового) ритма на очень короткий период и замещение его эктопическим на этот промежуток времени;
- Периодическим чередованиям брадикардии и тахикардии, которые называются «синдромом тахикардии-брадикардии».
Последствием синдрома дисфункции синусового узла является внезапное возникновение приступа Адамса-Морганьи-Стокса и асистолия (остановка сердечной деятельности).
Медикаментозное лечение этого синдрома сводится к применению атропина, изадрина, препаратов белладонны. Однако, учитывая, что эффект от консервативного лечения, как правило, небольшой, больным показана имплантация постоянного кардиостимулятора.
Атриовентрикулярная (АВ) блокада — нарушение проведения возбуждения в желудочки из предсердий, с задержкой или прекращением проведения импульса. Она зачастую является спутницей воспалительных и дегенеративных процессов, происходящих в сердечной мышце, инфаркта миокарда или кардиосклероза. Повышенный тонус блуждающего нерва тоже играет определенную роль в формировании атриовентрикулярной блокады.
Атриовентрикулярная блокада, являясь последствием органических поражений сердца, сама дает еще худшие осложнения, в результате которых значительно возрастает опасность летального исхода. Если атриовентрикулярная блокада 1 ст. лечится путем воздействия на основное заболевание, то АВ блокада может переходить в полную, что нарушает кровоснабжение жизненно важных органов, которое приводит к развитию сердечной недостаточности. А это уже плохое последствие, поэтому лечение откладывать нельзя, больного госпитализируют и назначают препараты, стимулирующие сердечную деятельность в инъекционных растворах с постоянным наблюдением за состоянием пациента. Если брадикардия резко выраженная, отмечается тяжелая сердечная недостаточность, больному в экстренном порядке имплантируют искусственный водитель ритма.
Автор статьи
Диденко Максим Викторович
Cердечно-сосудистый хирург высшей категории; заведующий отделением хирургической аритмологии Военно-Медицинской академии, д.м.н.
Стаж работы : c 2000 года, 20 лет
Реполяризация желудочков – зубец T и зубец U
Во время реполяризации (расслабления) желудочков на кардиограмме регистрируют зубец T и иногда зубец U.
На схеме 6 слева красным цветом показано распространение волны реполяризации по желудочкам, а справа на ЭКГ отмечены зубцы T и U, которые формируются в этот период.
Схема 6. Реполяризация желудочков и формирование зубцов T и U
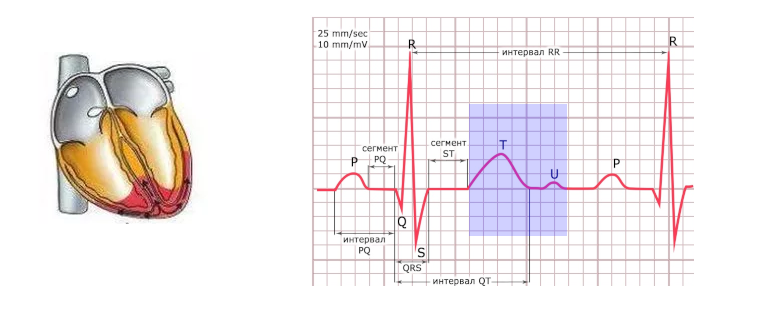
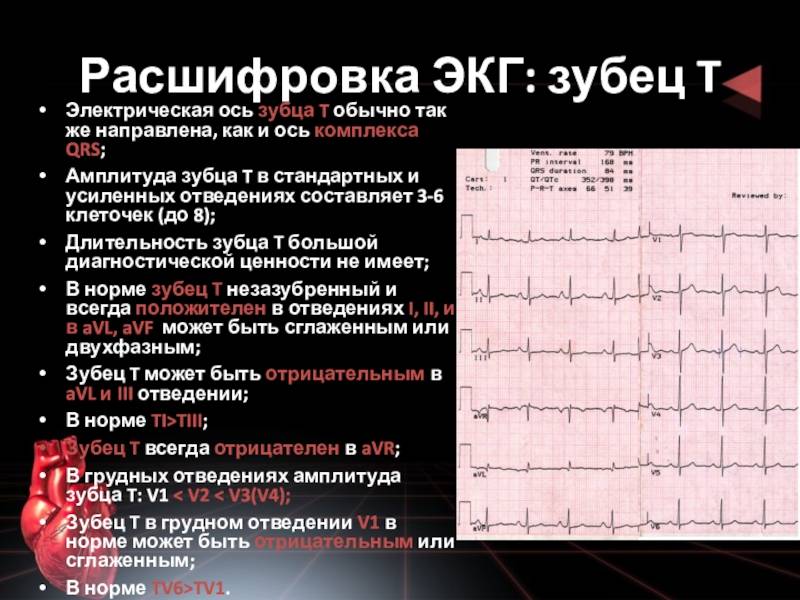
Параметры зубца T в норме:
- Зубец T положительный в отведениях I, II, V3-V6.
- Зубец T может быть отрицательным в отведениях III, aVL, V1.
- В отведениях от конечностей амплитуда T < 5 мм.
- В грудных отведениях амплитуда T < 10 мм.
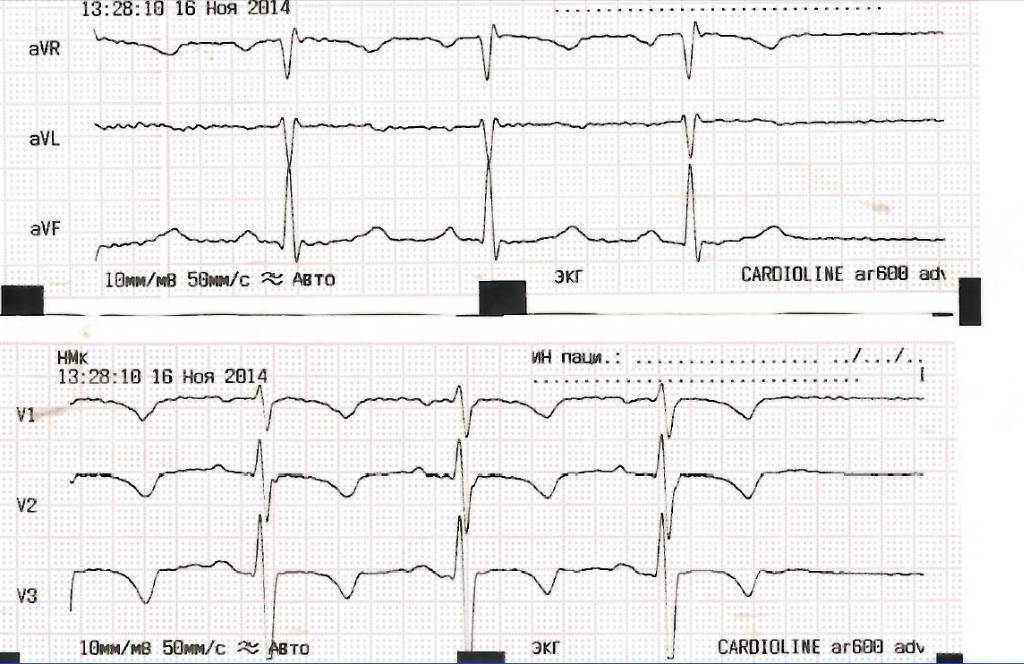
ЭКГ 4. Примеры нормального зубца T в отведениях I, II, III
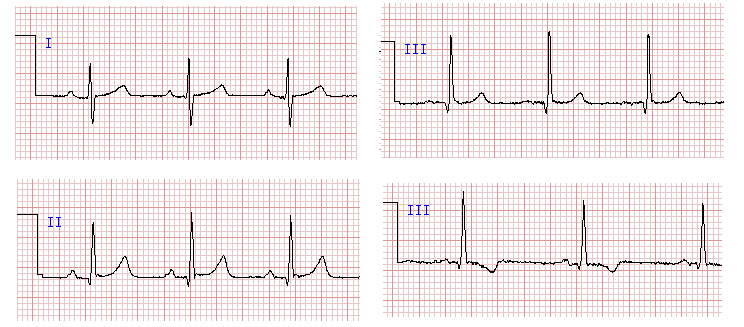
На ЭКГ 4 показаны фрагменты кардиограмм с нормальным зубцом T. Справа положительные зубцы T, зарегистрированные в I и II отведениях. Слева два примера записи отведения III: в одном случае зубец T положительный, в другом отрицательный. В III отведении отрицательный зубец T является вариантом нормы.
Зубец U представляет собой небольшое отклонение на ЭКГ сразу после зубца T. В большинстве случаев он не виден на кардиограмме. Зубец U обычно регистрируют при замедлении частоты сердечных сокращений (при брадикардии).
Параметры зубца U в норме:
- Наиболее выражен в отведениях V2 и V3.
- Амплитуда зубца U < 25% амплитуды зубца T, после которого он зарегистрирован, и как правило не превышает 2 мм.
На ЭКГ 4 не зарегистрирован зубец U, но он есть на ЭКГ 5 в отведениях V2 и V3.
ЭКГ 5. Пример ЭКГ в норме
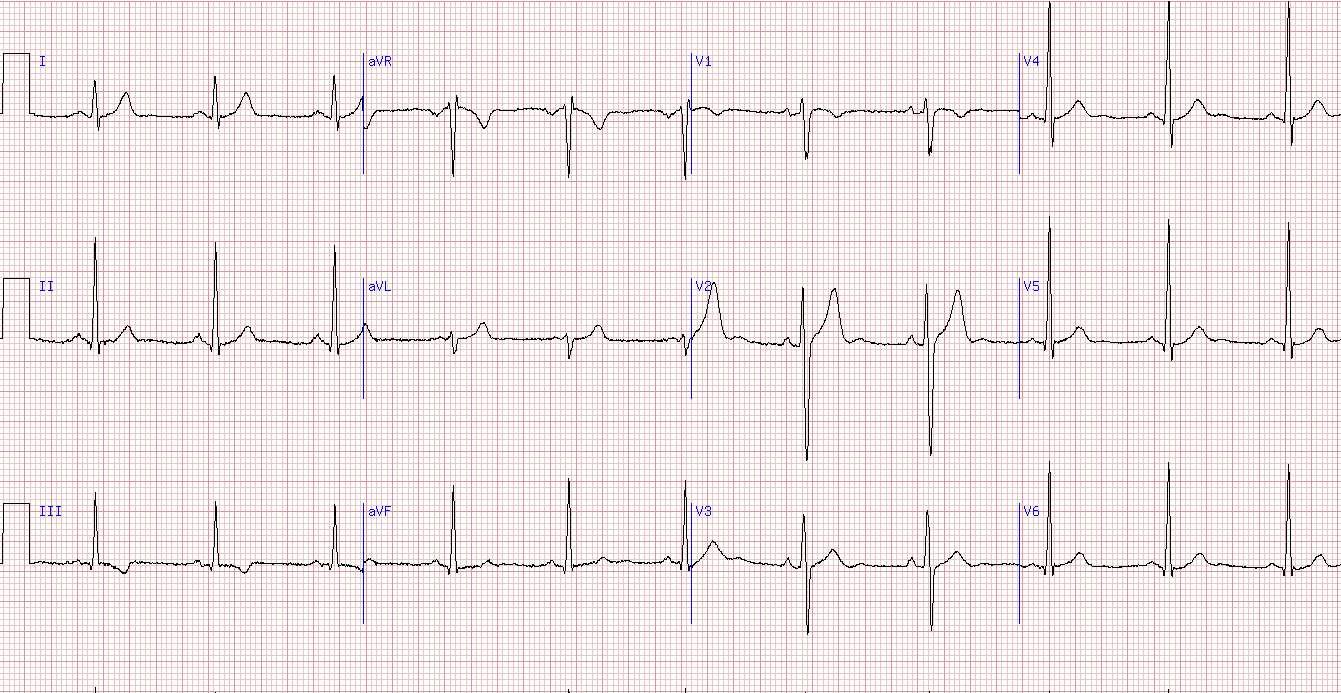
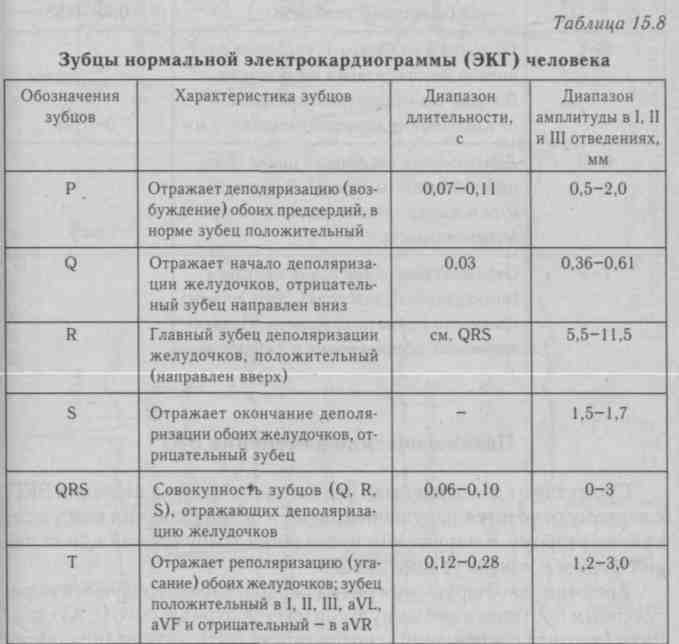
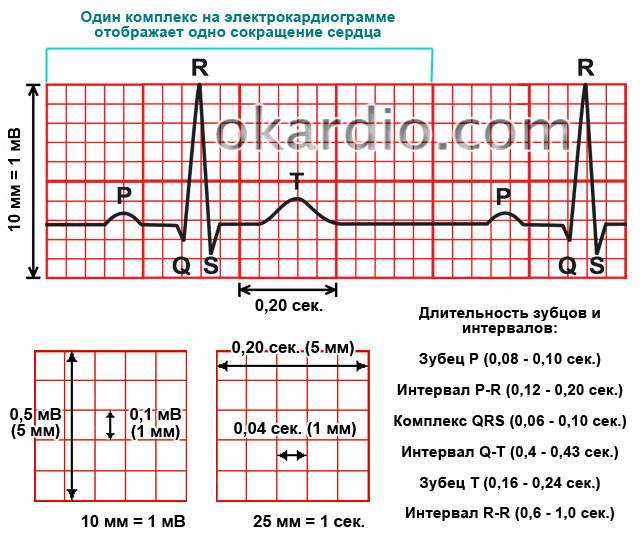
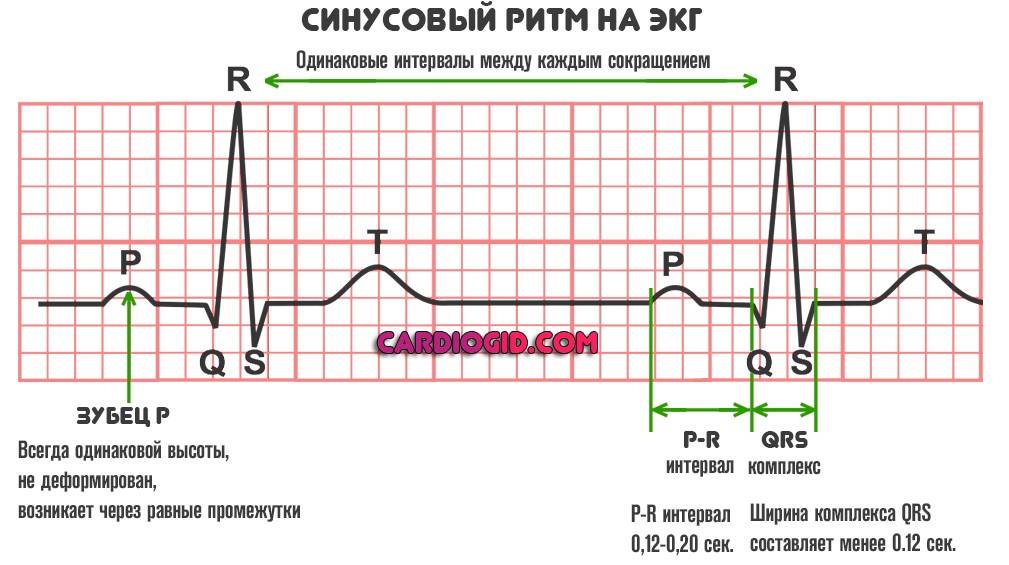
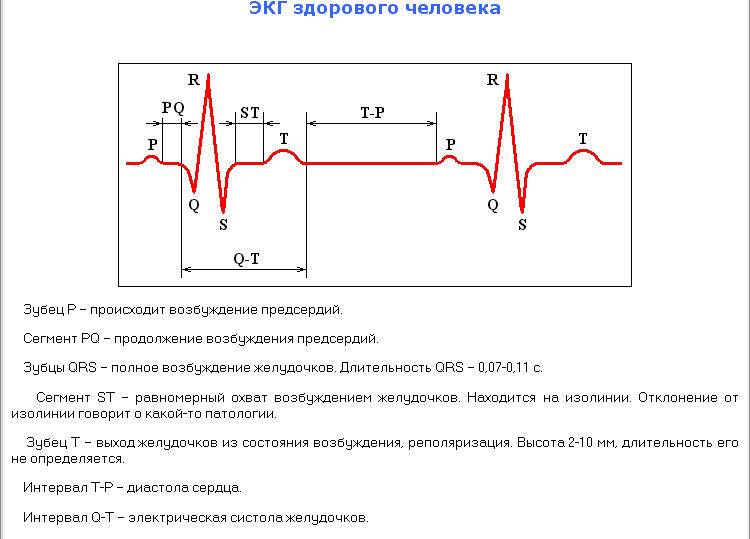
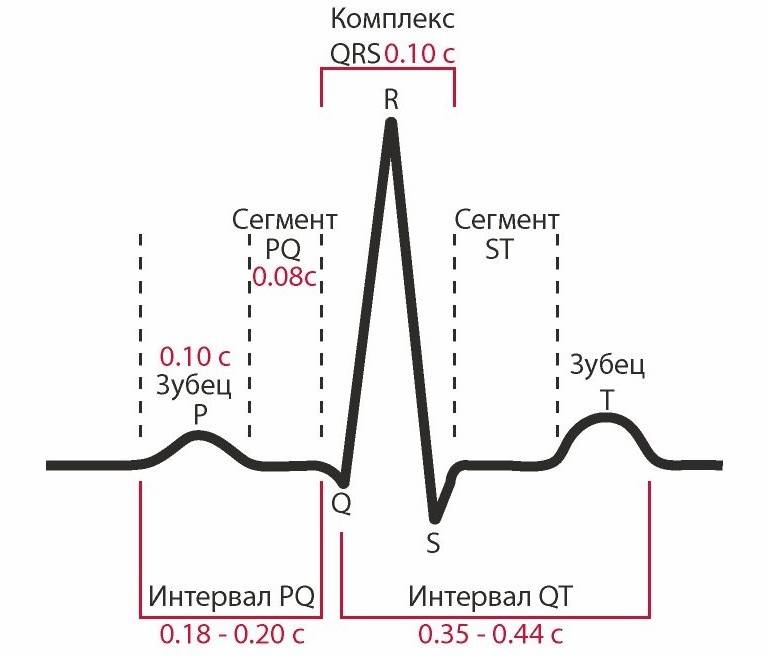
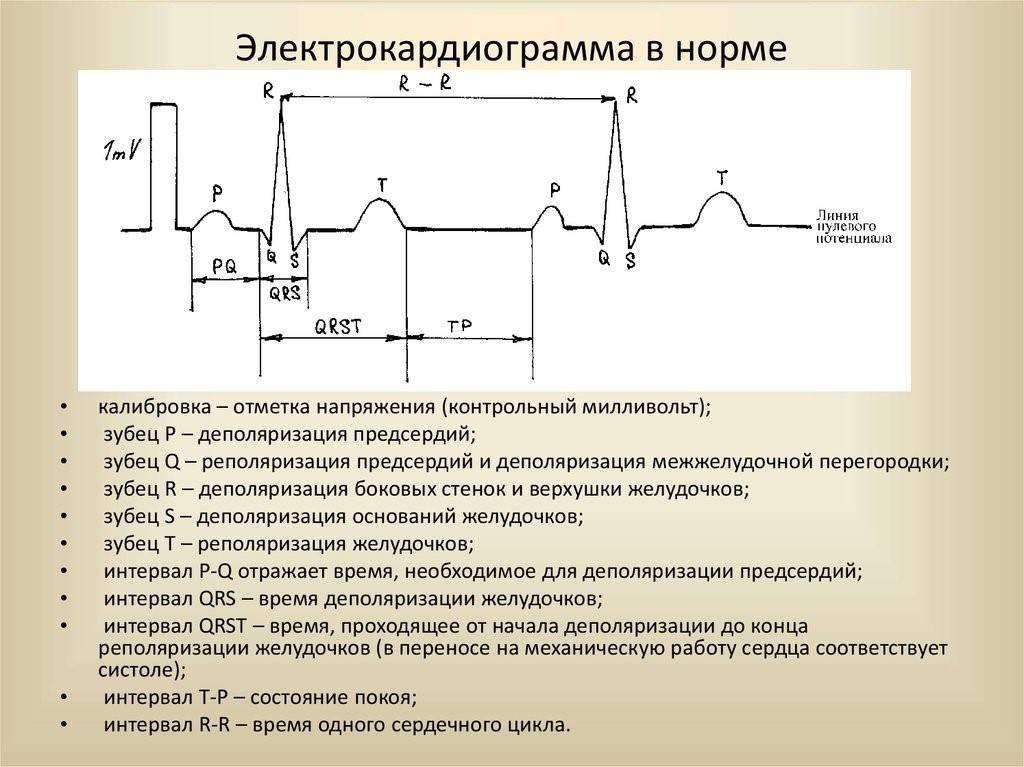
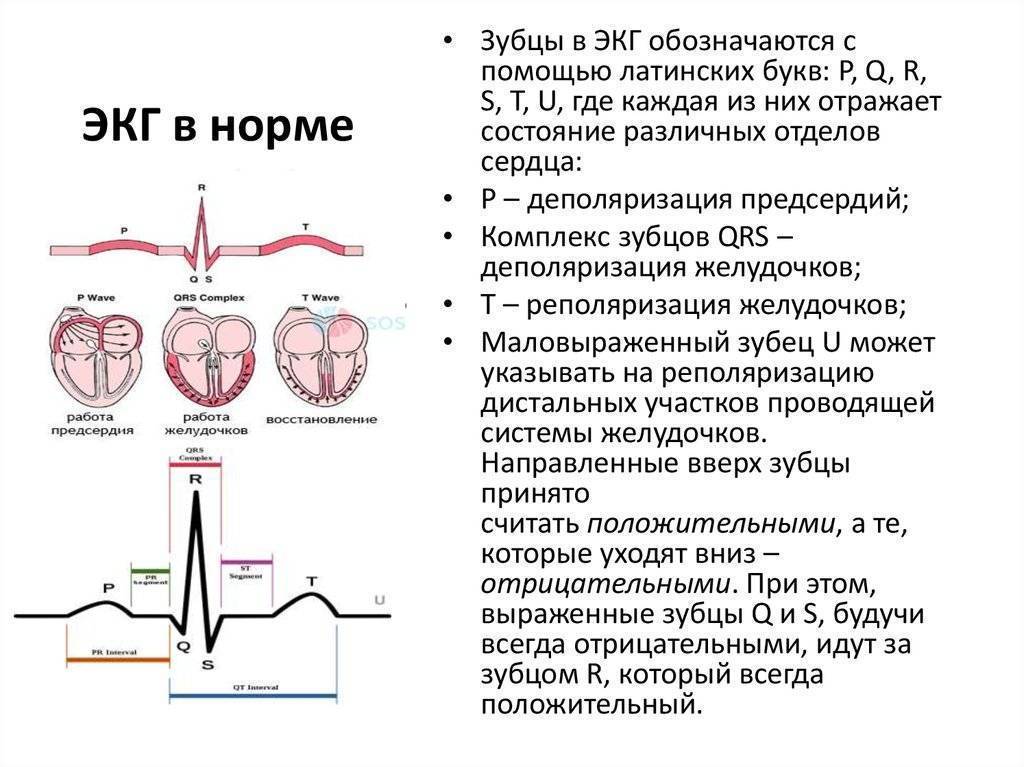
Основые положения по нормальной морфологии сердечного цикла на ЭКГ:
- Сердечный цикл на кардиограмме регистрирует электрические процессы, происходящие в сердце: распространение возбуждения (деполяризация) и восстановление исходных потенциалов (реполяризация).
- Сердечный цикл состоит из зубца P, сегмента PQ, комплекса QRS, сегмента ST, зубцов T и U.
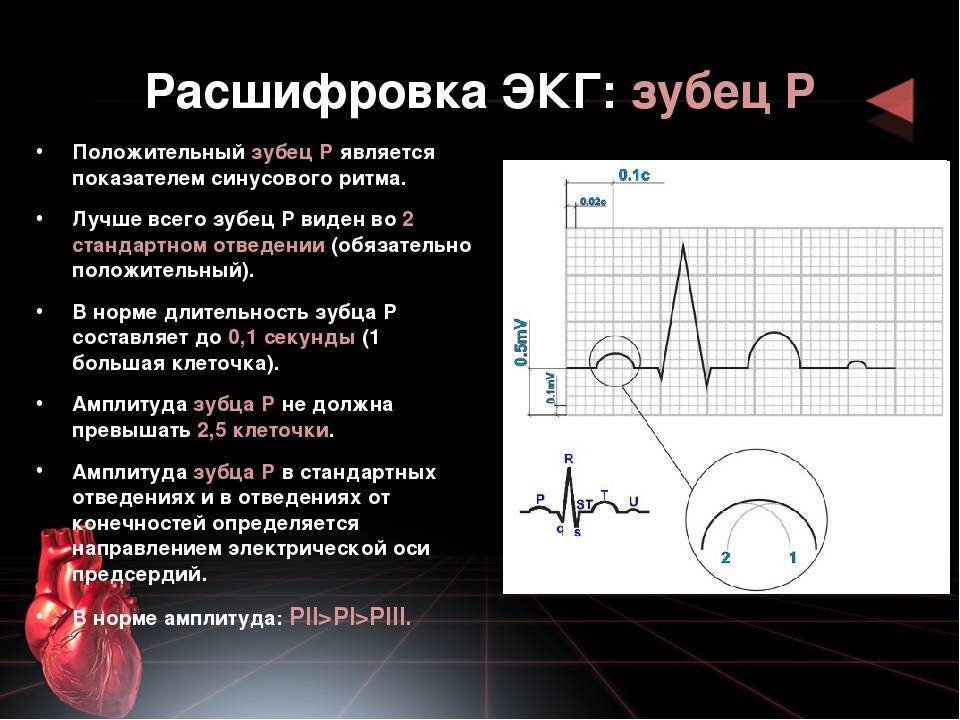
- Зубец P отражает возбуждение предсердий и в нормальных условиях характеризуется следующими признаками.
- Зубец P расположен перед комплексом QRS.
- Зубец P всегда положительный во II отведении и отрицательный в aVR.
- В V1 зубец P может быть положительным или двухфазным, в других грудных отведениях зубец P положительный.
- Амплитуда зубца P < 0,25 мВ (2,5 мм). Если высота зубца P > 0,25 мВ (2,5 мм), это указывает на отклонение от нормы.
- Длительность зубца P < 0,12 с (3 мм). Если длительность зубца P > 0,12 с (3 мм), это указывает на отклонение от нормы.
- Интервал PQ отражает распространение возбуждения по предсердиям и по атриовентрикулярному узлу. Длительность интервала PQ в нормальных условиях составляет 0,12-0,2 с (3-5 мм).
- Комплекс QRS регистрирует возбуждение желудочков и в нормальных условиях характеризуется следущими признаками.
- Длительность QRS составляет от 0,07 до 0,1 с (от 1,5 до 2,5 мм).
- Амплитуда QRS должна быть хотя бы в одном отведении от конечностей не менее 5 мм, и хотя бы в одном грудном отведении больше 8 мм.
- Амплитуда QRS в отведениях от конечностей не должна превышать 22 мм, и 25 мм в грудных отведениях.
- Зубец Q отражает возбуждение межжелудочковой перегородки.
- Нормальный зубец Q характеризуется следующими признаками.
- Глубина Q < 2 мм в отведениях I, II, aVL, aVF, V4-V6.
- Глубина Q может быть больше 2 мм в отведениях III, aVR.
- Ширина Q < 1 мм.
- Патологический зубец Q может указывать на инфаркт миокарда и характеризуется следующими признаками.
- Глубина Q > 2 мм
- Амплитуда зубца Q превышает 25% амплитуды следующего за ним зубцы R.
- Ширина Q > 1 мм.
- Любой Q в отведениях V1-V3 считается патологическим.
- Сегмент ST отражает период между окончанием деполяризации и реполяризацией желудочков. В нормальных условиях ST характеризуется следующими признаками.
- Снижение (депрессия) ST, измеренное в точках J и ST80 , меньше 0,5 мм в V2-V3 и меньше 1 мм в остальных отведениях.
- Повышение (элевация) ST, измеренное в точках J и ST80, меньше 2 мм в V2-V3 и меньше 1 мм в остальных отведениях.
- Зубец T отражает период реполяризации (восстановления) желудочков и в нормальных условиях характеризуется следующими признаками.
- Зубец T положительный в отведениях I, II, V3-V6.
- Зубец T может быть отрицательным в отведениях III, aVL, V1.
- В отведениях от конечностей амплитуда T < 5 мм.
- В грудных отведениях амплитуда T < 10 мм.
- Зубец U необязательный элемент кардиограммы и отражает конечную стадию реполяризации желудочков. В нормальных условиях U характеризуется следующими признаками.
- Наиболее выражен в отведениях V2 и V3.
- Амплитуда зубца U < 25% амплитуды зубца T, после которого он зарегистрирован, и как правило не превышает 2 мм.
Что такое электрокардиография и особенности её проведения?
Принцип этого метода обследования базируется на регистрации электронных импульсов работы сердца, которые возникают при сокращении миокарда. Импульсы, которые возникли, кардиограф считывает, отображая их в виде графической кривой на специальной бумаге.
Порядок проведения:
- Перед процедурой следует снять все украшения;
- Оголить грудную клетку, лодыжки и кисти;
- Лечь горизонтально и расслабиться;
- Перед тем, как наложить электроды, медсестра должна обработать открытые участки кожи ватным диском, который смачивают в воде для лучшей проводимости импульсов.
- После накладывают 4 электрода разного цвета на конечности в определенной последовательности;
- На груди они фиксируются при помощи присосок. Количество последних должно быть 6 штук;
- Электроды подключают к прибору, затем происходит их регистрация.
Кардиограмма необходима при выявлении каких-либо заболеваний сердца, также её назначают при профилактическом осмотре.
С помощью этого обследования можно выявить такие нарушения в работе сердца, как:
- Нарушение ритма сердца, например, тахикардия, аритмия, экстрасистола;
- Расстройство проводимости импульсов, например, антривентрикулярная блокада;
- Нарушение питания миокарда, например, инфаркт, ишемия;
- Врожденные или же приобретенные заболевания, например, нарушения в строении фиброзного кольца, створок, хорды;
- Утолщение миокарда, например, гипертрофия предсердий желудочков.
Лицам, которые достигли возраста 40 лет, ЭКГ необходимо проходить каждый год. Это поможет вовремя выявить нарушения на начальной стадии.
Данное исследование является достаточно информативным, однако, несмотря на это, для уточнения диагноза необходимо выполнить УЗИ сердца.
Исследование является очень эффективным и показательным, однако несмотря на это, для уточнения состояния миокарда необходимо прибегнуть к ультразвуковой диагностике сердца.
Плюсы процедуры
Среди неоспоримых плюсов можно выделить безболезненность процедуры, безопасность, а также возможность получения достоверных данных. Кроме того, к плюсам также можно отнести то, что процедура не отнимает много времени.
Также у процедуры отсутствуют противопоказания, а за счёт мобильности устройства диагностику можно провести вне клиники.
Минусы процедуры:
К минусам процедуры можно отнести такие моменты, как:
- непродолжительная запись;
- отсутствие возможности записать шумы в работе сердца;
- невозможность проведения диагностики порока сердца и различных опухолей;
- чтобы получить достоверные данные, следует проводить процедуру в состоянии покоя или же при нагрузке.
Какие болезни можно выявить с помощью электрокардиографии у детей?
Скрининговая (профилактическая) электрокардиография сердца, проводимая у малышей-грудничков в возрасте 4-5 дней и 3-4 недель жизни, позволяет вовремя выявить электрокардиографические признаки (аритмии, удлинение фазы сокращения желудочков), указывающие на возможное развитие синдрома внезапной смерти (одна из ведущих причин детской смертности на первом году жизни), и вовремя начать профилактическое лечение.
- ЭКГ позволяет выявить гипертрофию сердца малыша, которая может быть вызвана врожденными дефектами сердца, нарушениями работы сердечных клапанов, повышенным кровяным давлением, недостаточно сильной сократительной функцией сердца или нарушениями проводимости.
- С помощью электрокардиографии можно определить нарушения электропроводимости тканей сердца, которые могут заставлять сердце ребенка биться слишком быстро, слишком медленно или с неравномерной скоростью (аритмии), вызывать несоответствия ритма сокращений предсердий и желудочков.
- Электрокардиограмма покажет, насколько хорошо снабжается сердечная мышца кровью, и нет ли нарушений в кровоснабжении отдельных участков, как в покое, так и при физической нагрузке.
- По ЭКГ можно судить о работе сердечных клапанов и о нарушениях в потоках крови из-за их дисфункций.
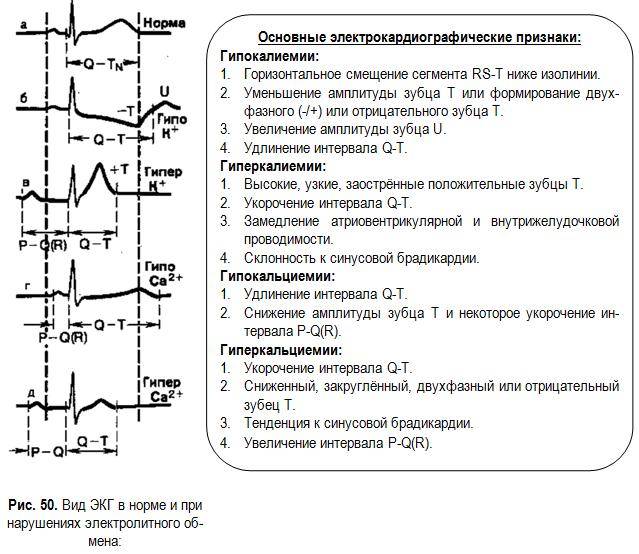
- По результатам ЭКГ можно сделать вывод о дисбалансе в уровне веществ-электролитов в крови ребенка, необходимых для правильного функционирования сердечной мышцы, таких как калий, магний и кальций.
- Электрокардиография способна выявить признаки воспалительных заболеваний сердца (эндокардит, миокардит, перикардит).
- По результатам ЭКГ можно судить о наличии кардиомиопатии — аномалии в самой сердечной мышце.
Как расшифровывается и что можно увидеть?
Расшифровка показателей ЭЭГ головного мозга у детей занимает довольно много времени. Обычно результаты выдаются через несколько дней. Так как анализируются электрические показатели со всех отведений, оцениваются все пики и волны, их синхронность, симметричность.
На руки родителям выдают заключение, распечатка выбранных врачом фрагментов записи и, в специализированных центрах, диск с записью всего исследования. Иногда врач может дать рекомендации по дальнейшему обследованию.
Самостоятельно понять, как расшифровать ЭЭГ головного мозга у детей не получится даже при очень большом желании. Расшифровывать волны электрической активности может только специалист, особенно у детей, у которых даже норма имеет множество вариаций, в зависимости от возраста ребенка.
Принято выделять следующие основные ритмы электрической активности на ЭЭГ:
- Альфа ритм (или предшественник альфа ритма у детей до 5-ти лет). Регистрируется в состоянии покоя, при котором ребенок сидит или лежит с закрытыми глазами и ничего не делает.
- Бета ритм. Выявляется при максимальном сосредоточении внимания: быстрые волны свидетельствуют об активном бодрствовании.
- Тета ритм. При нормальной картине ЭЭГ у здоровых детей 2-8 лет является одним из основных ритмов, представляет из себя волны, по амплитуде несколько превышающие альфа ритм. Появление таких показателей в более взрослом возрасте может свидетельствовать о задержке психического развития, может потребоваться консультация генетика.
Также при расшифровке ЭЭГ у детей оценивается синхронность электрических потенциалов в обоих полушариях. Нарушение синхронизации свидетельствует о наличии патологического очага. Он может быть представлен опухолью, эпилептическим очагом, сосудистой мальформацией и так далее.
Регистрация эпилептиформных паттернов является важной частью исследования. Доброкачественные эпилептиформные паттерны детства сейчас рассматриваются как вариант нормы при отсутствии эпилептических приступов и регресса в развитии ребенка
При множественном появлении разрядов на ЭЭГ необходимо оценивать клинику, возможно будет необходимо проконсультировать малыша у психолога и психиатра. Расшифровывать такие результаты и выставлять диагноз приходится с учетом дополнительных методов исследований.
Электрокардиограмма
Сердце – это наш «электродвигатель». Электрические импульсы формируются в специальной группе клеток в предсердиях. Они заставляют отделы сердца сокращаться. ЭКГ – это запись электрической активности сердца в виде кривой. Чтобы снять показания ЭКГ, на ваше тело накладывают электроды. Для увеличения проходимости электрического тока места под электродами врач-диагност смазывает специальным гелем. Сама процедура длится несколько минут. Проводят исследование обычно в положении покоя лежа или сидя. Есть разновидности ЭКГ: исследование под нагрузкой, суточный мониторинг ЭКГ по Холперу.
Что показывает ЭКГ?
- Нарушение ритма сердцебиения: бради- и тахикардию, экстрасистолию, фибрилляцию предсердий.
- Ишемию миокарада.
- Неправильное проведение импульсов или блокаду.
Недостатком ЭКГ можно считать то, что исследование покажет те нарушения в работе сердца, которые влияют на его работу в момент записи. Не редки для ЭКГ ложноположительные результаты. Если у врача возникают сомнения в достоверности ЭКГ, то он назначает дополнительно УЗИ сердца.
Показания для проведения ЭКГ
Кардиолог назначает электрокардиограмму по показаниям:
- нарушения ритма сердцебиения;
- гипертония;
- инфекция, воспаление или другие патологии сердца;
- злоупотребление алкоголем и курением;
- беременность;
- повышенный уровень холестерина в крови;
- перенесенная ангина;
- повышенные требования к здоровью по профессии для летчиков, водителей, военных, спортсменов и т.д.
Врачи назначают ЭКГ 80 % больных, которые поступают на стационарное лечение. Противопоказаний к исследованию нет. Сейчас снять электрокардиограмму можно даже вне больницы. Например, в аптеке или в тренажерном зале.
Помните! Если вы почувствовали малейший дискомфорт или боли в области сердца – то это повод обратиться к врачу. Берегите сердце и будьте здоровы!
Нарушение и признаки
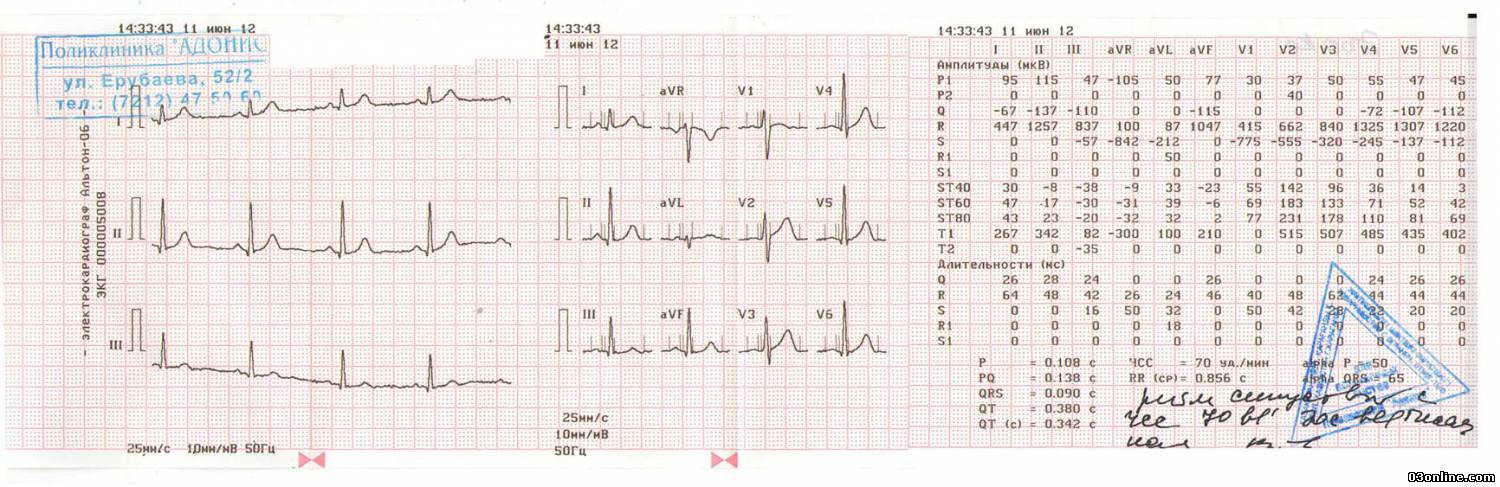
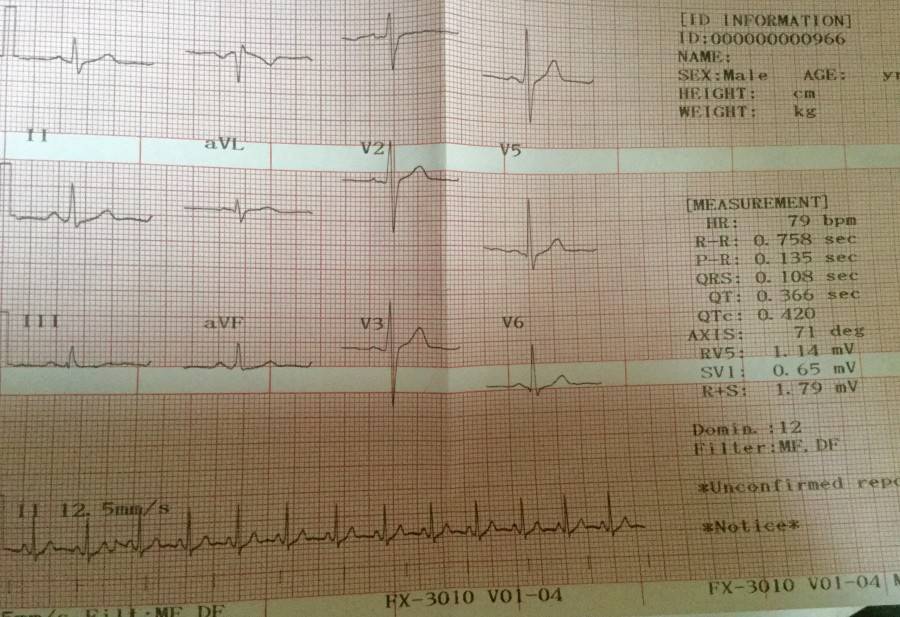
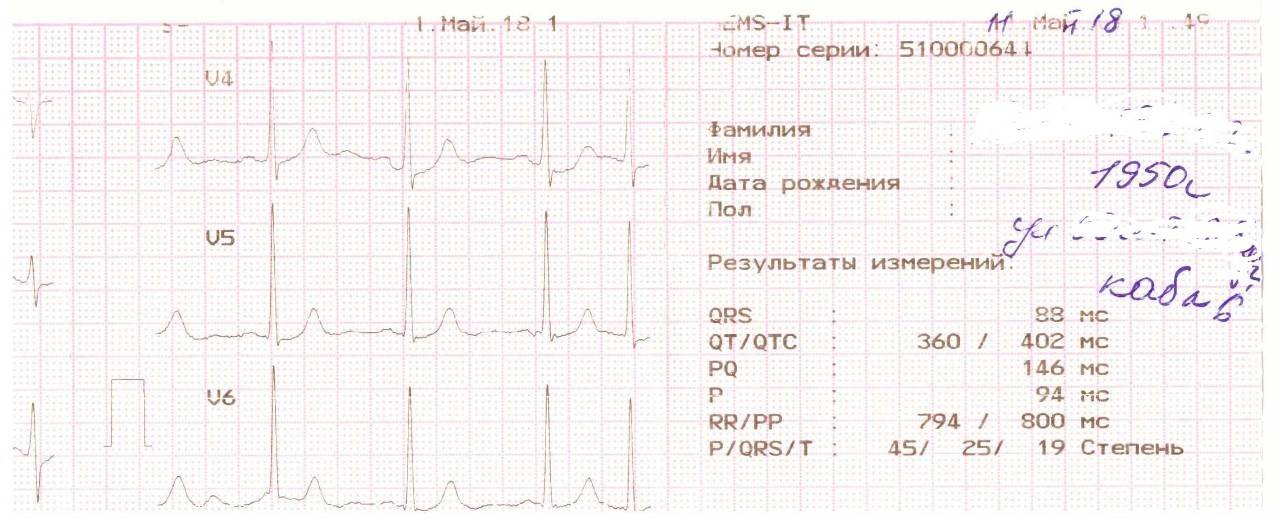
Синдром сердечной слабости выявляется на основании клинических и ЭКГ исследований. Чтобы убедиться в диагнозе аритмия, нужно сравнить текущие результаты кардиограммы с расшифровкой с нормальными данными состояния сердца пациента. Равномерные в одном отведении и положительные зубцы Р, а также однородное расположение на расстоянии 0,11-0,20с перед комплексом QRS.
За одну минуту количество ударов не должно быть больше значения 90. Такой показатель определяется способом деления 60сек. на длительность R – R отрезка. Или количество комплексов произошедших за 3сек. Умножают на 20 ( это примерно 15см ленты).
Заключение ЭКГ синусовый ритм. Расшифровка ЭКГ синусового ритма может отражать такие патологии как:
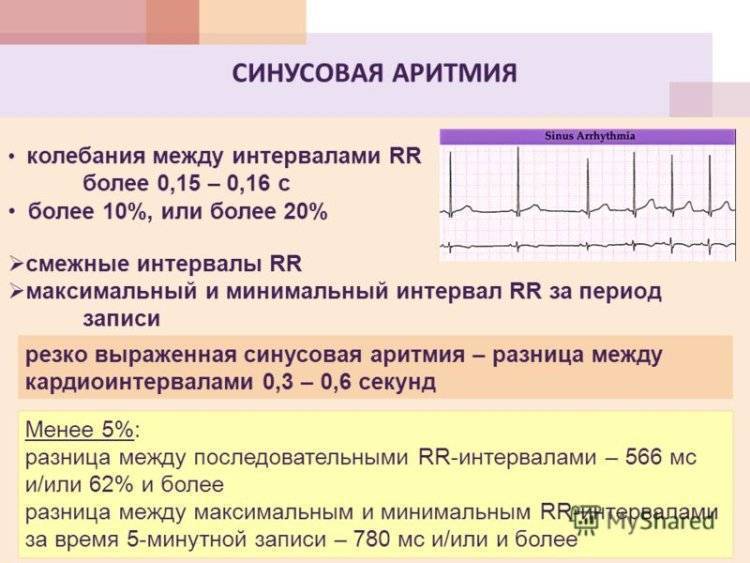
- Аритмия. Интервалы R – R на кардиограмме разнятся на значения, превышающие 0,15 секунд. Тут просматривается прямая связь между количеством ударов сердца и дыхательной деятельности (вдох – выдох);
- Тахикардия. Сокращения сердечной мышцы возрастают до отметки 90 ударов в минуту. Другие параметры ритмичности сохраняются в норме. В подобных случаях часто встречается косая нисходящая депрессия PQ, и восходящая ST . изображение при этой «картине заболевания» напоминает якорь. Если частота сердечных сокращений превышает 150 ударов в минуту, существует угроза блокады II степени;
- Брадикардия. Главные показатели синусового ритма в ЭКГ присутствуют, но снижено количество ударов сердца. Поэтому интервал Р-Р возрастает до 0,21 сек;
- Ригидный. Частота сокращений сердечной мышцы увеличена. Интервал Р-Р имеет разницу до 0,05сек. В данном случае имеет место поражение узла или патология нейровегетативной регуляции.
Кому показана ЭКГ?
Это исследование незаменимо, если:
- у человека диагностирован ревматизм;
- предстоит оперативное вмешательство;
- пациент жалуется на дискомфорт, боли в груди и особенно – в области сердца;
- имеются одышка, шумы в сердце, общая слабость;
- пациент страдает артериальной гипертензией (гипотензией), аритмией;
- есть подозрения на развивающиеся или уже имеющиеся болезни сердца;
- имеются определенные заболевания внутренних органов, сахарный диабет, иные заболевания эндокринной системы;
- обследуемому больше 40 лет;
- пациентка ждет ребенка;
- присутствуют такие отягчающие факторы, как курение, регулярное употребление спиртного, высокий уровень холестерина и т.д.
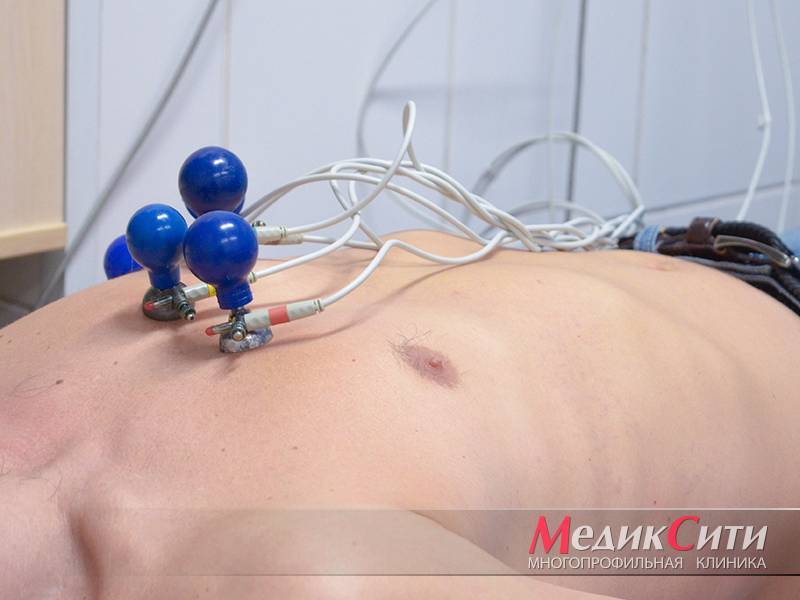
1
ЭКГ в «МедикСити»

2
Электрокардиография в «МедикСити»

3
ЭКГ в «МедикСити»