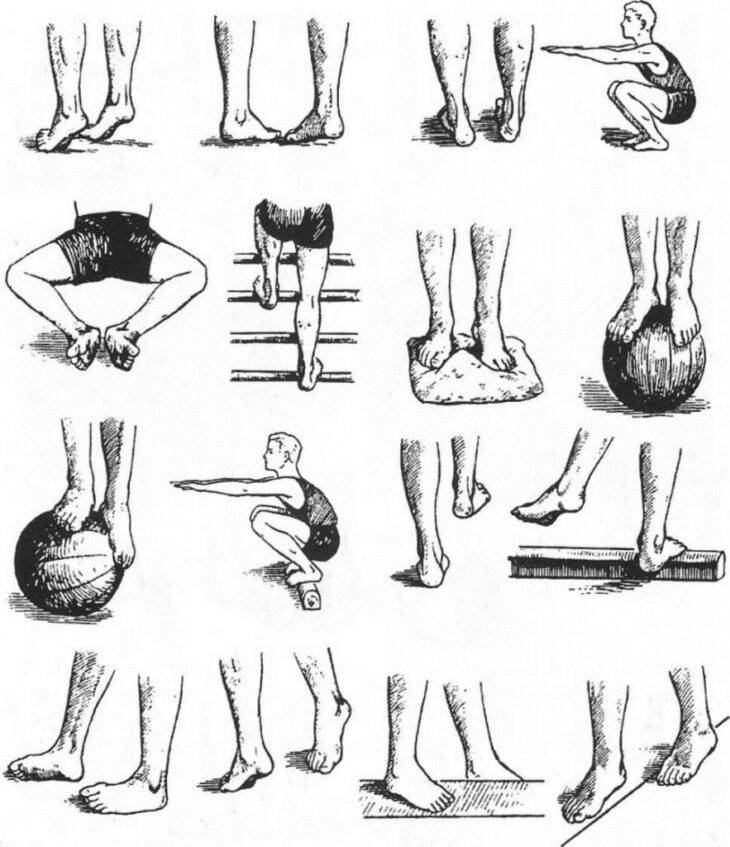
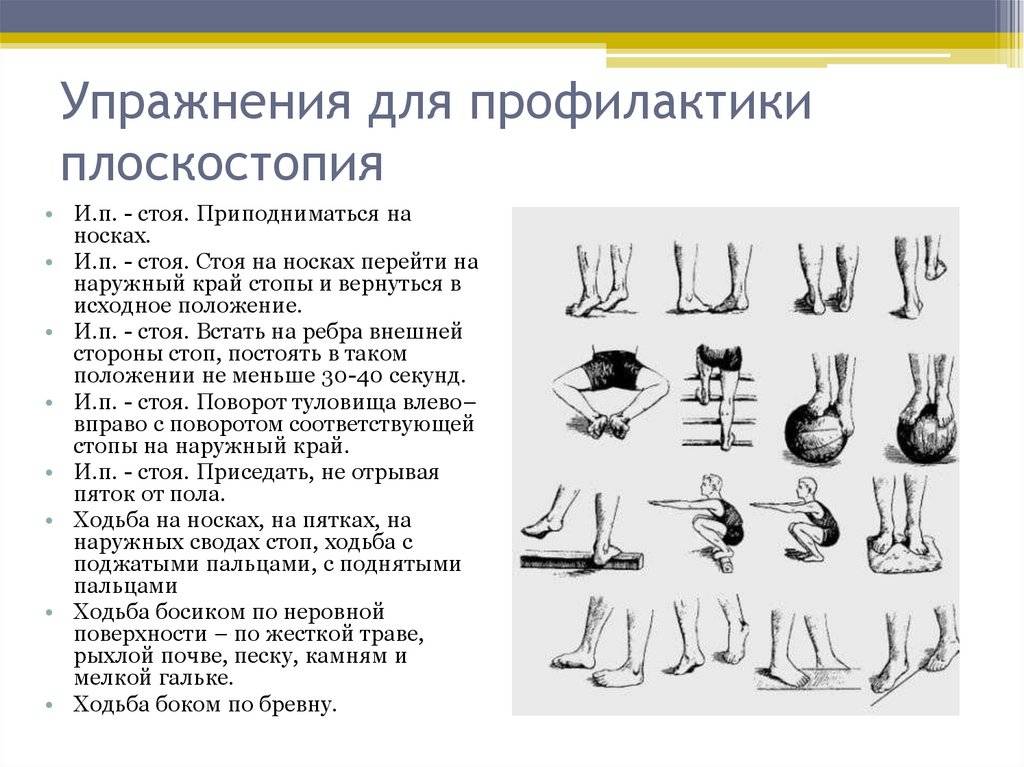
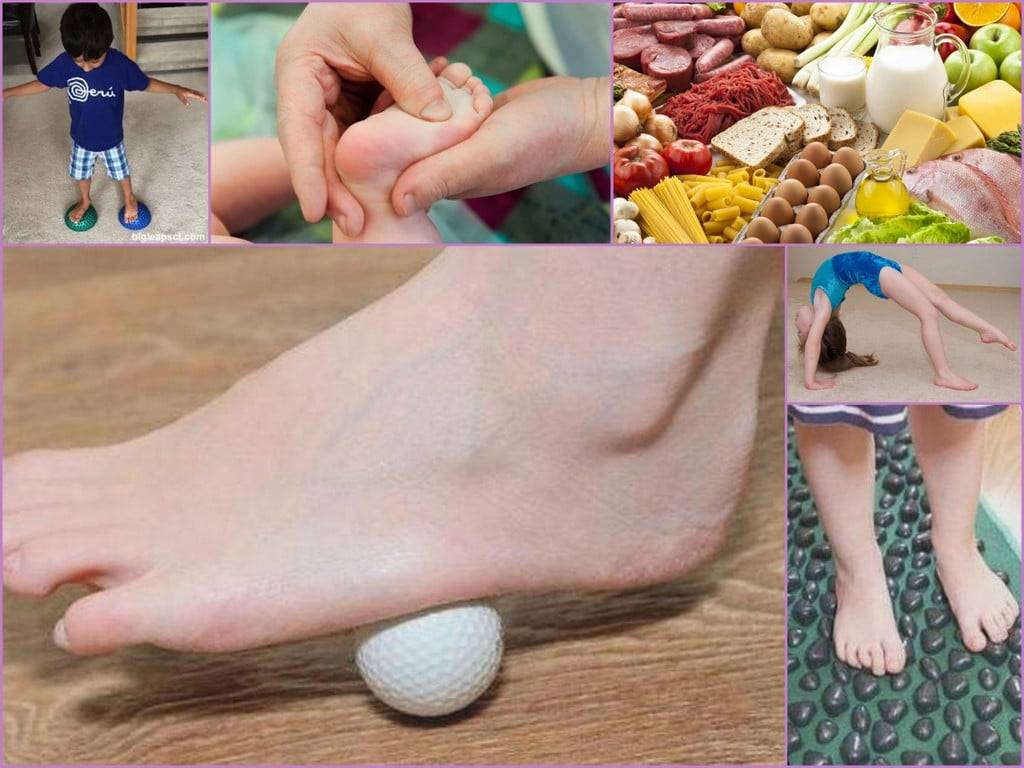
3.Профилактика натоптышей
Для многих людей проблема натоптышей носит хронический характер.
Народные средства, косметические процедуры и уход за ступнями приносят лишь временное облегчение. В этом случае стоит рассматривать проблему как хроническую и подходить к лечению комплексно.
Постоянное формирование натоптышей всегда указывает на серьёзный дисбаланс в организме или нарушения в образе жизни. В этом случае проблема должна решаться двояко – наравне с косметическими методами необходимо сосредоточиться на выявлении причин, вызывающих усиленное ороговение кожи ступней.
Обращение за медицинской помощью нередко включает консультации дерматолога, ортопеда, эндокринолога. Системный подход, изучение анамнеза и образа жизни позволяют выявить основные факторы усиленного отмирания клеток эпидермиса. При обнаружении связи натоптышей с нарушениями в здоровье, лечение основного заболевания всегда способствует и решению проблемы с кожей ног. Ускорить эффективность проводимо й терапии позволяют местные процедуры, направленные на устранение кожного нароста и дальнейшую профилактику:
- Противомозольные пластыри;
- Кератолитический крем;
- Горячие ванночки для ног;
- Натуральные и синтетические пемзы;
- Смягчающий крем с целебными травами.
Лечение плоскостопия у детей в Центре остеопатии и здоровья
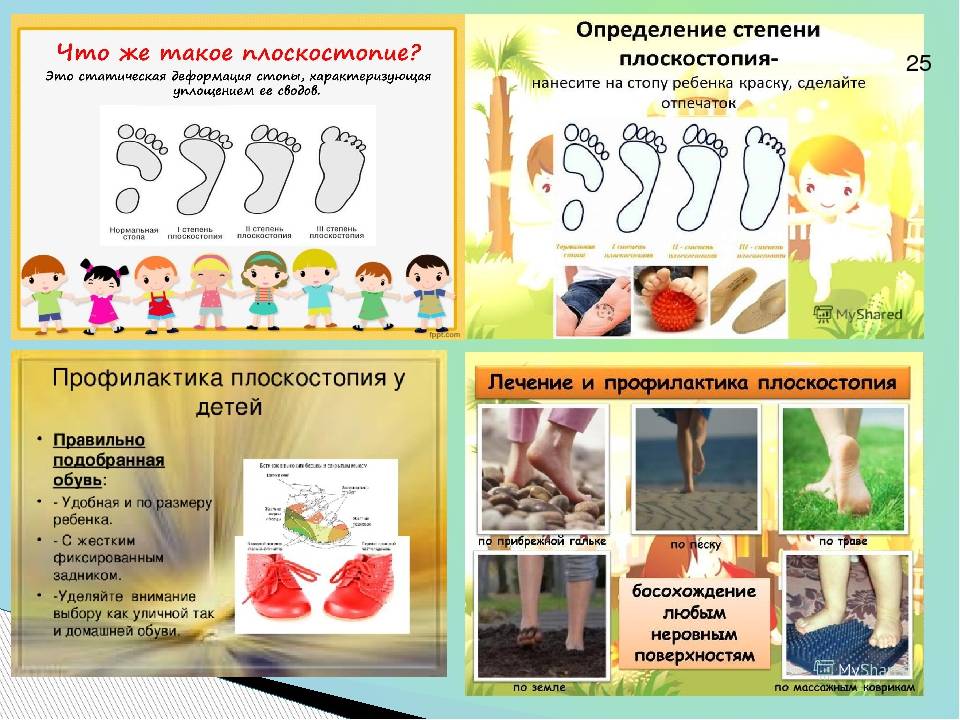
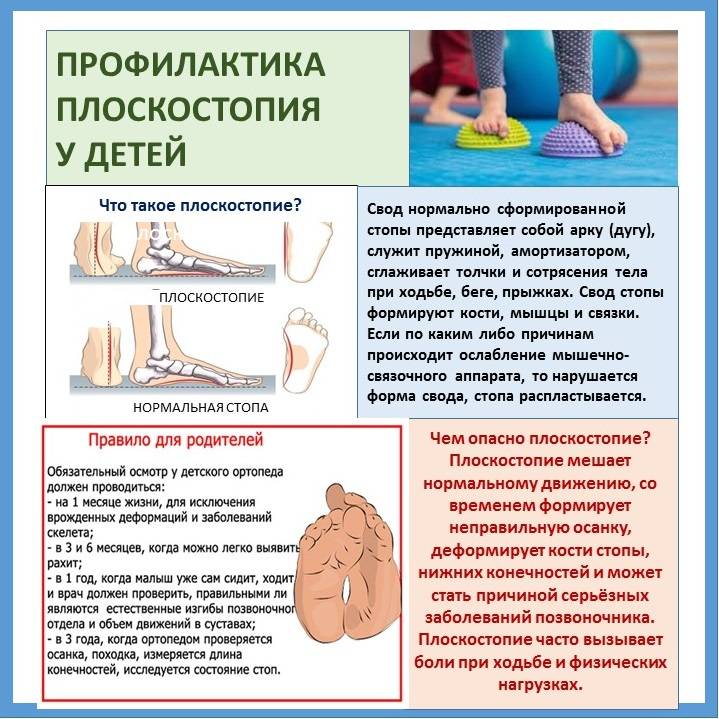
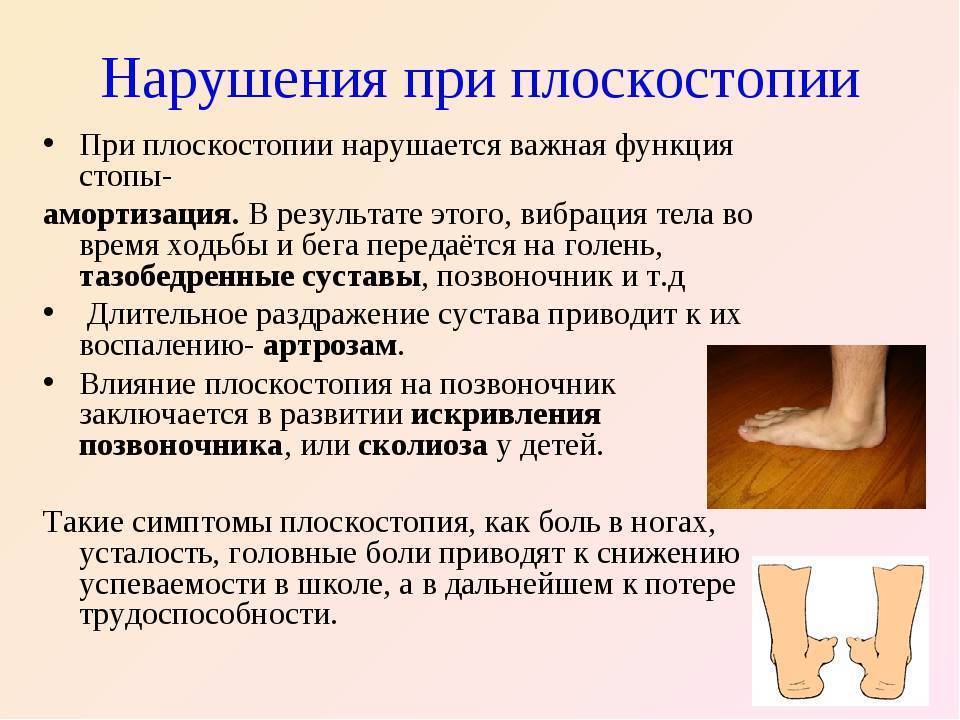
Еще одно распространенное заболевание — это плоскостопие, которое может начать развиваться еще в детском возрасте. Давайте немного разберемся в том, что такое плоскостопие. Дело в том, что неровности стопы имеют определенное значение: внутренний свод стопы является амортизатором, смягчающим удары о поверхность и снижающим нагрузку на кости стопы и голеностопа. Внешний свод стопы обеспечивает устойчивость положения тела в пространстве и при ходьбе. У новорожденных младенцев стопы кажутся плоскими — на самом деле свод уже есть (в будущем он сформируется окончательно), просто он закрыт смягчающей жировой подушкой.
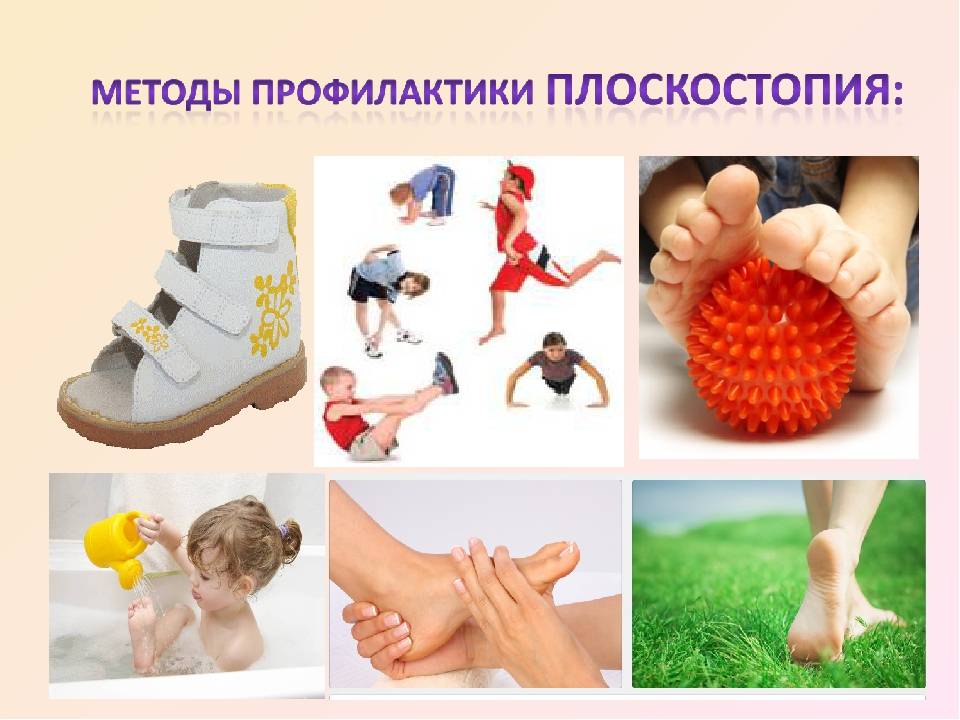
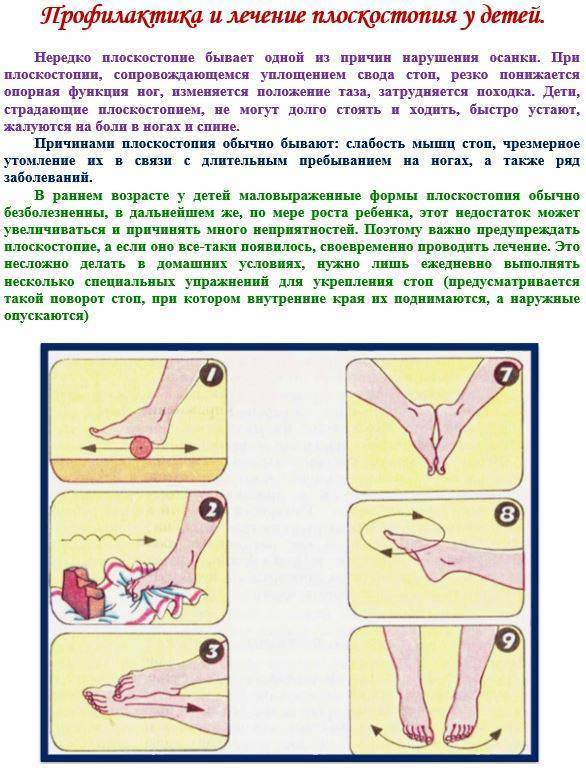
Плоскостопие у детей развивается по многим причинам: неправильно подобранная обувь, отсутствие двигательной активности, направленной на укрепление мышц стоп, простудные заболевания, которые ухудшают общее состояние детского организма. Как лечить плоскостопие у детей? Существует довольно много традиционных методик: гимнастические упражнения, массаж, плавание. Остеопатические техники в Центре остеопатии и здоровья являются одним из самых эффективных методов лечение плоскостопия у детей практически в любом возрасте. Если вы заметили, что ваш малыш неравномерно снашивает обувь — это повод для обращения к детскому остеопату нашего Центра.
Симптомы пародонтоза
Для пародонтоза характерно длительное течение, так что на ранних стадиях выявить симптомы почти невозможно.
Лазерное лечение эффективно уничтожает инфекцию в пародонтальных карманах, а также регенерирует ткани и снимает воспаление и отеки. В качестве самостоятельной терапии пародонтоза лазер не применяется.
Сначала атрофические процессы, характерные для пародонтоза, постепенно уменьшают размер межзубных перегородок. Затем иногда возникает жжение, боль в деснах, зуд, легкая кровоточивость, неприятный запах изо рта. Десны становятся бледными, шейки зубов оголяются, а сами зубы начинают расшатываться.
Стадии пародонтоза
Более точно симптомы пародонтоза можно описать, распределив их по стадиям заболевания.
- Первая стадия. Практически полное отсутствие симптомов. Изменения в пародонте уже происходят, однако не возникает ни боли, ни зуда десен
- Вторая стадия. Межзубные перегородки уменьшаются, и между зубами начинают регулярно застревать кусочки пищи. Десны иногда кровоточат во время чистки. Появляется легкий зуд, иногда боль
- Третья стадия. Околозубные ткани полностью и необратимо разрушены. Кровоточивость и боль усиливаются, на деснах иногда возникают язвы. Зубы расшатываются окончательно, начинают выпадать
Cтадии пародонтоза
Чем опасно плоскостопие?
Если внимательно посмотреть на здоровую стопу, то можно увидеть на ней два свода: поперечный и продольный. Благодаря сводам мы удерживаем равновесие при ходьбе и передвигаемся на дальние расстояния, не уставая.
Когда своды деформируются, человеку ставится диагноз «плоскостопие». Одни пациенты, услышав о своем заболевании, начинают интенсивно лечиться всем подряд, а другие не предпринимают вообще ничего. Оба эти подхода неверные, ведь прежде чем лечить заболевание стоп, необходимо прийти на консультацию к врачу-ортопеду и определить степень и форму патологии. С другой стороны, если плоскостопие оставить без внимания, оно будет быстро прогрессировать, и лечение окажется более сложным.
Сейчас в мире насчитывает от 40 до 60% людей, страдающих плоскостопием. Заболевание может привести к таким осложнениям, как искривления позвоночника, радикулит, остеохондроз, межпозвонковая грыжа, а также заболевания тазовых костей, коленных суставов, искривление пальцев стопы.
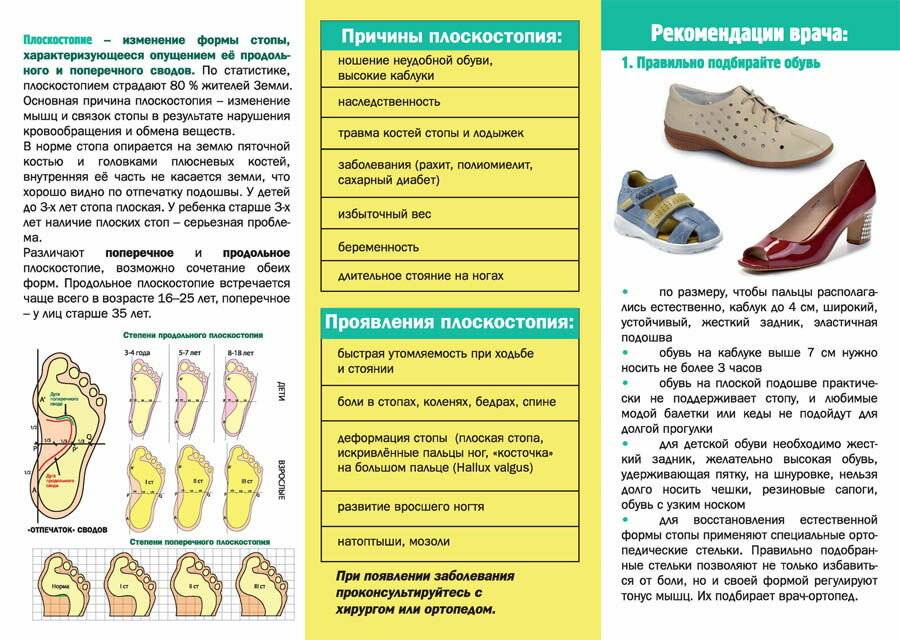
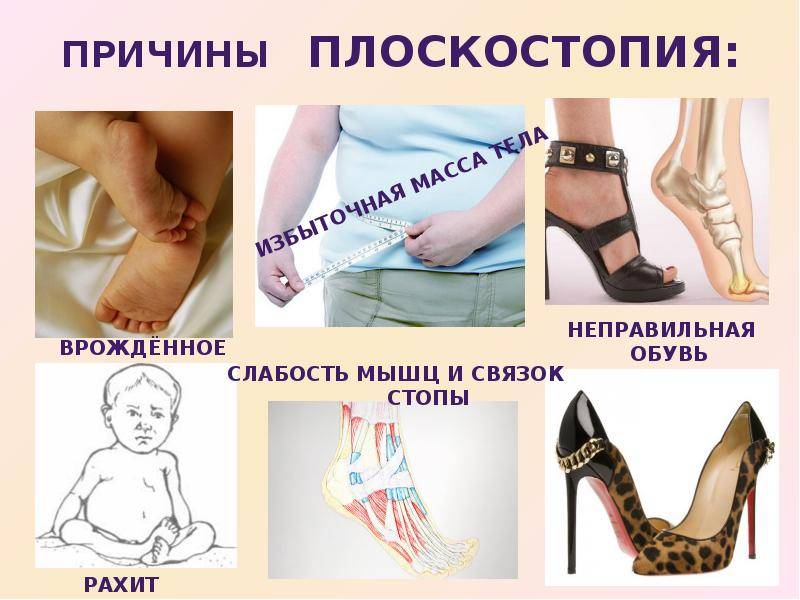
Причины плоскостопия
Часто от плоскостопия и других заболеваний стоп страдают люди, чья профессия связана с постоянными нагрузками на ноги: курьеры, парикмахеры, продавцы и т.д. Ношение узкой обуви или туфель на высоких каблуках также ухудшает состояние стопы, увеличивает нагрузку на ее передний отдел и ведет к подворачиванию стопы внутрь. Поэтому самый оптимальный каблук для взрослых – 3-4 см, а для детей – 1-1,5 см.
Выделим несколько факторов, которые могут привести к данному заболеванию стоп:
- беременность;
- избыточный вес;
- заболевания, ведущие к хрупкости костей (осложнение после гриппа, рахит и т.д.);
- генетическая предрасположенность;
- неразвитость мышечно-связочного аппарата;
- различные травмы (перелом пяточной кости, лодыжек, повреждения связок и мышц, укрепляющих свод стопы).
Изготовление стелек
Основные элементы создания стелек от плоскостопия:
- индивидуальный размер;
- реконструкция свода стопы;
- энергосберегающая амортизация;
- оптимальная терморегуляция.
Методы планирования изготовления стелек бывают механическими и компьютерными. Хотя механические были исторически первыми, сегодня всё чаще в современных клиниках используется компьютерный метод.
Механический способ предусматривает получение слепка стопы. В дальнейшем на его основе делают ортезы. Однако методика имеет один огромный недостаток: она не учитывает нагрузку на стопу при ходьбе. Слепок получают в статичном положении тела. Однако при ходьбе участки перегрузки смещаются, причем у разных людей по-разному. Отрез подгоняют субъективно, на основе ощущений пациента, не объективных измерений.
Компьютерный метод более точный. При помощи специального аппарата выполняется педобарография. Оценивается множество параметров: положение направления центра массы тела пациента, его перемещение при ходьбе. На подошвенной поверхности выделяется 5 зон наибольшей нагрузки:
- пальцевая;
- метатарзальная (плюснефаланговые суставы, ось переката стопы);
- медиальная серединная область;
- латеральная серединная область;
- пяточная зона, являющаяся осевой опорой.
По результатам оценивается структура графиков интегральной нагрузки. Формируется модель стельки для изготовления. После её производства, ортез подгоняется под пациента, исходя не из его ощущений, а из данных педобарографии и фотоплантометрии.
Использование индивидуальных стелек позволяет получить положительные результаты лечения через 1,5 года у 85% пациентов. У них уменьшаются или исчезают боли, утомляемость мышц при ходьбе. Измерения показывают увеличение высоты свода стопы. Дальнейшее лечение может проводиться с помощью других стелек. Заново проводится обследование, изготовление ортезов, так как меняется конфигурация стопы. За несколько лет таким способом человек может полностью вылечиться от плоскостопия, после чего потребность в дальнейшем использовании стелек исчезнет.
Причины
- Генетическая детерминированность.
- Слабый свод стопы может не беспокоить пока человек сидит, но как только он встает на ноги, он может упасть.
- Травма
- Артрит голеностопного сустава стопы
- Разрыв заднего большеберцового сухожилия
- Беременность
- Заболевания нервной системы или мышц – такие, как детский церебральный паралич, мышечная дистрофия, или расщепление позвоночника.
- Сращение костей предплюсны может вызвать уплотнение и плоскостопие. Чаще всего диагностируется в детстве.
- Диабет
- Возрастные изменения. Многолетние нагрузки (бег, прыжки, ходьба) могут иметь негативные последствия. Одним из возможных последствий может быть плоскостопие. Сухожилие задней большеберцовой мышцы может ослабнуть после повторяющихся микронадрывов. Сухожилие задней большеберцовой мышцы является основной опорной структурой свода стопы. Сухожилие может воспалиться (тендинит) после нагрузки или даже порваться. После повреждения сухожилия свод стопы может сглаживаться.
Наличие плоскостопия в детстве не является патологией, так как формирование стопы заканчивается вместе с окончанием формирования опорно-двигательного аппарата. Другими словами, наличие плоскостопия в детстве совершенно не означает то, что плоскостопие сохранится и у взрослого человека. Люди с низким сводом или полностью без свода могут и не испытывать никаких проблем до определенного времени.
Ответы на частые вопросы
Можно ли заниматься спортом (тхэквондо, карате, футбол, лыжи). Каким видом?
Для профилактики плоскостопия можно и нужно заниматься спортом (футбол, плавание, йога, карате, катание на лыжах и т. д.). При любой степени болезни вопрос о допустимой физической активности решается с ортопедом. Некоторые виды спорта, сопряженные с повышенной нагрузкой на стопу и голеностопный сустав (танец, коньки и т. п.), могут быть опасными для несформированной ножки ребенка.
Если у ребенка плоскостопие, его возьмут в армию?
Годен или нет призывник, зависит от степени болезни и вызванных ею осложнений. Ограниченно годен будет юноша, у которого в медицинском заключении стоит один из трех диагнозов:
- плоскостопие 3-й степени, осложненное деформирующим артрозом 2-й стадии;
- плоскостопие 3-й степени продольного типа;
- поперечное плоскостопие 3-й и 4-й степени.
Это будет означать, что ему выдадут военный билет с зачислением в запас.
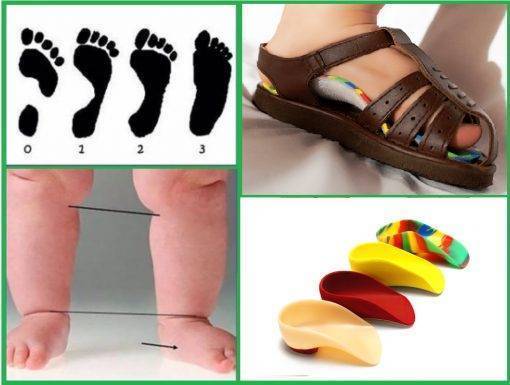
Какую обувь вы советуете покупать детям до 3 лет и старше?
Как выбрать правильную обувь для малыша – есть несколько правил:
- покупать новую;
- строго по размеру;
- из натуральных материалов;
- с невысоким устойчивым каблучком;
- широким носком;
- жестким задником;
- надежной фиксацией застежками;
- гибкой максимально тонкой подошвой;
- с мягкой стелькой, которая поглощает влагу.
Ортопедические стельки и обувь носить без рекомендации врача нельзя.
Разновидности ортопедических стелек
На сегодняшний день специалистами создано два
основных типа ортопедических стелек. Каждый из них подбирается строго по назначению врача. Итак, детально
поговорим о видах изделий.
Первый вариант – это профилактические стельки;
назначают в том случае, если человек не имеет определенных патологий стопы, однако по тем или иным причинам
постоянно испытывает большие нагрузки на ноги (как фактор развития заболевания). Женщины во время
беременности, спортсмены, работники, которые большую часть времени проводят на ногах – вот круг лиц, для
которого предназначены ортопедические профилактические стельки. Зачастую их изготавливают из искусственных
материалов или кожи натурального происхождения. Форма, а также качество стелек позволяет удерживать ногу,
стопу в необходимом положении. Таким образом, нагрузка на опорно-двигательный аппарат в целом понижается,
нивелируется повышенная нагрузка и дискомфорт.
Говоря о лечебных стельках, отметим, что они
предназначены для устранения симптомов заболевания, а также оказывают лечебное воздействие. Пациентам
рекомендуется покупать такие стельки при плоскостопии, пяточной шпоре, а также при вальгусной деформации
стопы.
Правила выбора
Перед тем, как подобрать нужное изделие, важно
понимать, для чего они будут использоваться. Правильно подобранные ортопедические стельки помогут Вашему
телу передвигаться с чувством легкости, устранив неприятные ощущения.. Hallux valgus: какие стельки выбрать
Hallux valgus: какие стельки выбрать
Шишка у основания большого пальца на стопе, иногда
данное заболевание называют «косточкой». Это народное название заболевания Hallux valgus. Данная проблема
очень неприятная и болезненная, в 80% возникает у женщин. Помимо боли, косточка существенно портит внешний
вид ноги. Это самая распространенная патология, скорректировать которую помогают ортопедические стельки для
поперечного плоскостопия, силиконовые валики, а также специальные изделия для отведения первого пальца.
Люди, которые страдают поперечным плоскостопием, знают об усталости,
болевых ощущениях, судорогах, которые приходится испытывать в конце дня. Если заболевание прогрессирует, то
возникают боли в тазобедренном суставе, в коленках, в спине. Чтобы избавиться от неприятностей, о которых
сказано выше, стелька должна оснащаться «метатарзальным валиком» – специальной подушкой, которая удерживает
в нужном расположении поперечный свод, а также перераспределяет по всей стопе нагрузку с передней ее части.
Причины развития заболевания
1. Плоскостопие у взрослых
Приобретенное плоскостопие у взрослых встречается при парезах, параличах, воспалительных поражениях костей и мышц стоп, голени, стопы, даже просто пальца ноги. Как правило, заболевание стоп у человека средних лет зачастую подразумевает поперечное плоскостопие.
Значимыми факторами являются лишний вес и ношение тесной обуви, чрезмерная нагрузка (большой вес на тренировках при том, что спортивная обувь не совсем правильно подобрана).
Женщины страдают от плоскостопия и болезней ног в четыре раза чаще мужчин: это обусловлено ношением обуви на высоких каблуках и давлением на ноги во время работы или при беременности. Недуг возможен из-за слабости мышц стоп и голеней, а также растяжения стоп. В результате у женщин чаще происходит воспалительное заболевание стоп.
Встречается и травматическое плоскостопие – как последствие переломов или вывихов кости ступни.
Комбинированное происхождение плоскостопия приводит к осложнениям болезни и препятствует лечению стоп.

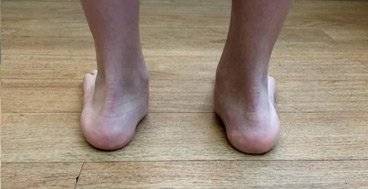
2. Плоскостопие у детей, особенности и признаки.
Болезнь ног и стоп возможно обнаружить даже у самых маленьких детей. Но малыш при рождении в норме имеет плоскую стопу, а формирование кости стоп начинается ближе к году, когда возрастает нагрузка на свод стоп, и продолжается несколько лет.
После осмотра младенца врач не ставит диагноз плоских стоп, скорее всего посоветует ждать лет до 3х.
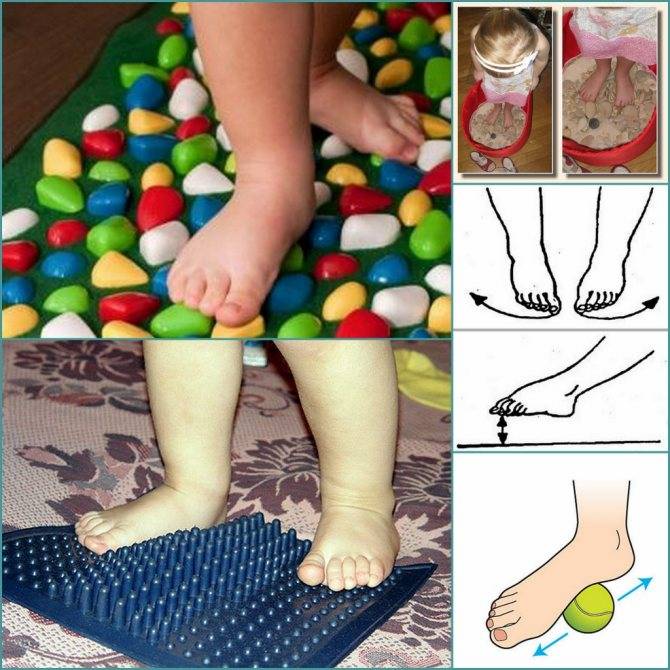
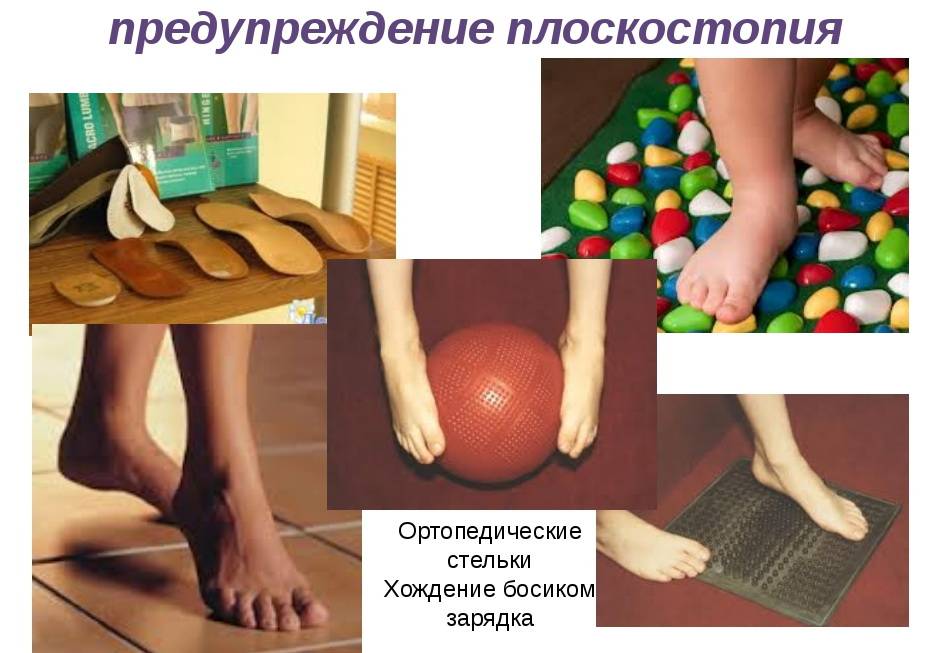
Для профилактики искривления стоп у детей рекомендован детский ортопед, который подберет обувь для формирования формы ступни правильно. Но часто родители получают противоположные назначения для стоп. Один специалист советует ортопедические сандали, другой – хождение босиком дома и по разнообразным поверхностям: по песку, камням.
Возможно, будут назначены процедуры и терапия для профилактики.
Невнятный комментарий врача может либо встревожить родителей, либо лишить их бдительности. Ведь так можно пропустить дефект развития, например, рахит.
Деформация стоп портит жизнь пациента в любом возрасте. Выделяют три степени у детей:
- Начальная степень: ребенок иногда жалуется на боль ног при движении стопы;
- Признак усиления плоскостопия — умеренный дискомфорт стоп и в покое, переходящий на икры ног;
- Интенсивная боль в ногах, косолапость. Быстрая усталость в районе сводов стоп и пальцев при ходьбе.
Плоскостопие в детстве может иметь предпосылки.
- Первый симптом развития заболевания ног: ребенок регулярно жалуется на тяжесть ног, даже сидя;
- Х-образная форма ног, неуклюжесть движения;
- От простого упражнения наблюдаются неприятные ощущения, их вызывает даже массаж на свод стоп сидя и расслабленное хождение;
- Подошва обуви стирается с внутренней стороны стопы;
- Внутренняя часть стоп и пальцы болят от нагрузки;
Уже с трех лет можно провести диагностику отпечатком стоп.
Когда есть признаки плоскостопия, важно не ждать школьного возраста. Рекомендуется осмотр, пока форма кости не сформировалась
Ребенка с дефектом стоп утомляет даже ходьба и привычная активность. Время от времени он жалуется на боль и тяжесть стоп.
Поэтому если кроху утомляет ходьба, он устает от домашних дел, не встает босиком на всю стопу на поверхность, не любит делать массаж на ноги – это повод сделать обследование конечностей.
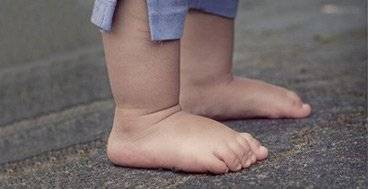
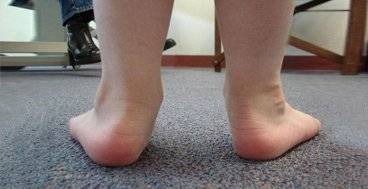

Степени и симптомы плоскостопия.
Оно делает сложной жизнь в любом возрасте: это и болевой синдром в стопах, пятках ног, тяжесть в конечностях, и некрасивая форма стоп.
Для детей заболевание костей ног может стать препятствием для занятий спортом и танцами, активных игр с друзьями, а также помешает правильно развиваться позвоночнику.
Плюс тяжелая, неуклюжая походка нарушает внешний вид, что особенно печалит молодых женщин, как и невозможность ходить на каблуках.
Плоскостопие имеет 3 стадии. Человеку может быть несколько дискомфортно в ногах, но постепенно начинаются настоящие боли.
- Первая степень дает такие симптомы, как боль в стопе и тяжесть мышц области ног во время ходьбы, дискомфорт при давлении на стопу.
- Признаки второй степени — стопа болит день и ночь в любом положении, наблюдается вид плоской стопы. Болезненность касается стоп и голени.
- Особенности третьей стадии плоскостопия — боль в стопах ног и во всем теле в течение дня, форма стоп ног полностью уплощена. При такой степени заболевания стоп просто жизненно необходимо носить правильную обувь и выполнять массаж стопы в положении сидя несколько раз в день. Специальные стельки помогут правильно распределить вес на поверхности свода стоп и придадут стопе правильную позицию и вид, приподнимут свод стоп выше.
Как вовремя обнаружить наличие заболевания
- сглаживаемые своды, которые теряют свою подвижность и упругость, а при длительном бездействии – полностью исчезают;
- гипертонус голеностопа, коленных и тазобедренных суставов, их быстрая усталость;
- варикозное расширение вен;
- артроз, боли в суставах вследствие их изнашивания;
- смена очертаний суставов;
- появление на ступнях шишек, шпор;
- деформирование ногтевых пластин;
- формирование натоптышей;
- смещение костей в стопе;
- нарушение кровообращения в нижних конечностях;
- появление лордоза в поясничном отделе;
- как следствие, начинается остеохондроз.
- 1 – нормальный свод;
- 2 – завышенный свод;
- 3 – сформированная болезнь.
Если не удается зрительно заметить разницу между предоставленными вариантами, необходимо обмакнуть ступню ребенка в гуашь, а потом поставить ее на лист бумаги. Таим образом, можно легко увидеть степень развития патологии.
- травматический вид – перелом лодыжки, пяточной кости;
- паралитический – паралич мышц стопы и голени;
- рахитический – нагрузка тела на слабые кости;
- статический – ослабленные мышцы связочного аппарата.
Как лечить остеохондроз 2 степени
Лечение остеохондроза второй степени обычно проводится консервативными методами и требует комплексного использования фармацевтических препаратов, физиотерапии, лечебной гимнастики, диеты и ортопедического режима. На поздних стадиях и при неэффективности стандартных средств остеохондроз 2 степени лечится хирургически.
Консервативная реабилитация направлена на устранение болевого синдрома, возобновление проводимости нервных импульсов и восстановлении здоровых обменных процессов в позвоночнике. Для реабилитации больных с остеохондрозом требуется от 1 месяца до 1 года, а профилактическое лечение проводится пожизненно
Поэтому важно, чтобы оно вошло в привычку.
Самолечение при остеохондрозе 2 степени чревато тем, что болезнь переходит в запущенную 3-ю стадию, когда для устранения боли требуются гормональные препараты или даже радикальная хирургическая операция. Поэтому не стоит принимать простые анальгетики, маскирующие боль и симптомы, без ведома врача – они убирают дискомфорт, но не причину болезни.
Лечение остеохондроза второй степени требует комплексного подхода и точного исполнения всех предписаний врача.
Физиотерапевтические методики
Физиотерапия проводится по назначению врача курсами по 10-12 сеансов. К наиболее эффективным при остеохондрозе 2 степени методикам относятся:
- магнитотерапия;
- лазерная терапия;
- ударно-волновая терапия;
- УВЧ-терапия;
- детензор-терапия;
- гидромассаж;
- бальнеотерапия и грязелечение;
- мануальная терапия.
Массаж при остеохондрозе 2 степени
Лечебный массаж при остеохондрозе второй степени должен делать только сертифицированный специалист. Ввиду близости крупных артерий и спинного мозга доверять его непрофессионалу опасно!
Для облегчения болей и поддержания мышечного тонуса можно самостоятельно выполнять следующие массажные движения:
- поглаживание кончиками пальцев (для стимуляции нервных окончаний);
- растирание ладонью (кругами, вперед-назад – для расслабления и лучшего кровоснабжения);;
- выдавливание (захват кожи большим и указательным пальцем, выполнение движений, которые напоминают выкручивание или выжимание).
Неквалифицированное разминание с приложением силы (глубокий массаж) противопоказано!
Помимо обычного массажа, эффективен и гидромассаж – безопасная физиотерапевтическая методика, которая улучшает кровоснабжение позвоночного столба и чувствительность нервных волокон.
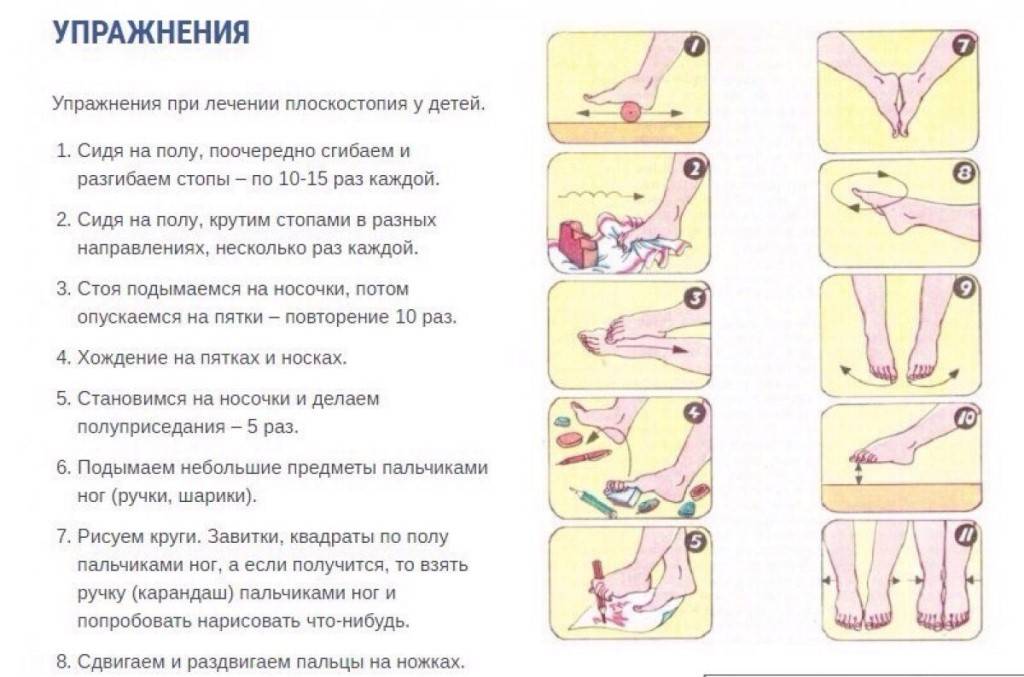
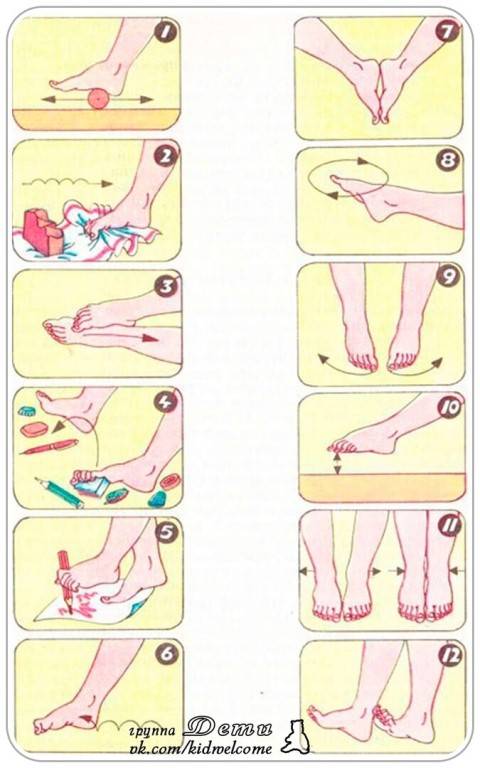
ЛФК при остеохондрозе 2 степени
Упражнения при остеохондрозе 2 степени выполняются ежедневно. Наибольшую эффективность демонстрируют т.н. “физкультминутки”. Во время работы позвоночник подвергается статической нагрузке, которая отрицательно сказывается на обменных процессах и может ускорять дистрофические процессы. Чтобы этого не происходило, желательно каждые 1-1,5 часа прерываться на 5-10 минут зарядки.
Для поддержания мышечного корсета и сдерживания болезни достаточно комплекса из 7-10 упражнений при остеохондрозе 2 степени, которые выполняются утром, вечером и в рабочее время. Например:
- Подведите кисти рук к плечам и вращайте локтями сначала в одну, затем в другую сторону. 10-16 раз.
- Поднимите обе руки вверх и привстаньте на мысках, стараясь вытянуться вверх как можно сильнее. 5-8 раз.
- Сидя на стуле, надавите правой рукой на правое колено и не спеша досчитайте до 3-х. Повторите для левой руки, а затем для обеих рук одновременно.
- Подтяните плечо к уху сначала с одной стороны, затем с другой, затем оба одновременно. 6-7 раз.
- Вращайте плечами сначала вперед, затем назад. По очередь и одновременно. 10-15 раз.
- Встаньте на колени и упритесь руками в пол. Поднимайте голову, одновременно прогибая спину. Затем опустите голову и выгните спину дугой. 10 раз.
- Сидя на стуле, плавно поворачивайте голову на 180°. 5-10 раз.
- Заведя руки за спину, максимально интенсивно и глубоко разомните затылок кончиками пальцев, пока не ощутите приятную пульсацию. Выполняйте упражнение без болевых ощущений.
- Делайте упражнение “мельница”, вращая руками. От 10 раз.
- Сидя на стуле, сдвиньте подбородок назад, пытаясь завести его за линию груди. 7-10 раз.
При остеохондрозе второй степени полезны упражнения на турнике или шведской стенке, направленные на вытяжение позвоночника, а также плавание (в особенности, на спине). Также стоит позаботиться об организации удобного рабочего места и места для сна. Подушка не должна быть слишком высокой (лучше отдавать предпочтение специальным ортопедическим), а матрас – слишком мягким. При нарушениях осанки и плоскостопии рекомендовано ношение ортопедических стелек.
Диагностика плоскостопия
Перечислим методы, которые применяют врачи для постановки диагноза.
Рентген – один из самых точных способов определения вида и степени плоскостопия. Проводится рентгенография обеих стоп в двух проекциях.
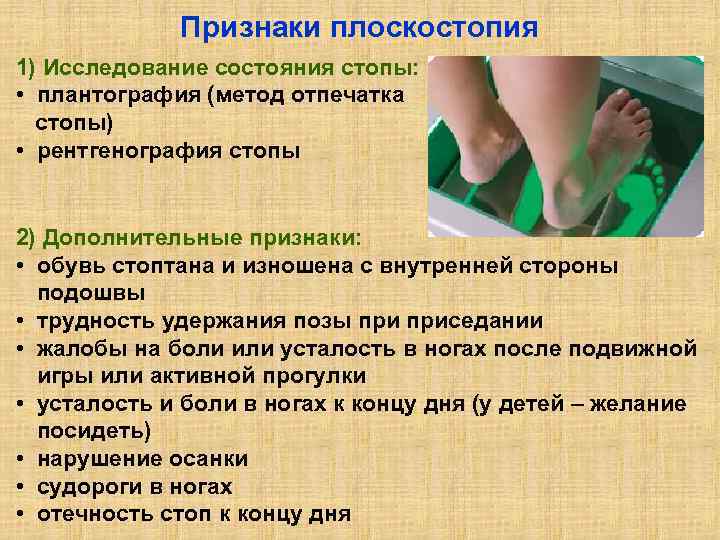
Плантография – методика, которая может проводиться в домашних условиях. На стопы наносится жирный крем, человек встает на лист бумаги обеими ногами, затем просматривается отпечаток стоп. Врачи вместо крема применяют люголь, обеспечивающий более точный отпечаток.
Методика Фридлянда – измерение ширины и длины стопы с помощью подометрического индекса, позволяющего определить вид и степень плоскостопия.
Степени тяжести плоскостопия
Плосковальгусная деформация без надлежащего лечения неумолимо прогрессирует:
- I степень – слабо выраженная. Нормальные по форме ступни отекают, болят после ходьбы, но после отдыха восстанавливаются. Высота свода – 25-35 мм.
- II степень – перемежающаяся. Ступни заметно расширены, продольные и/или поперечные своды опущены до 25-17 мм, причем уменьшение их высоты заметнее к вечеру; походка нарушается, возникает косолапость; вследствие деформации крупных суставов боль становится продолжительнее, распространяется до колена.
- III степень – высота свода ниже 17 мм, наблюдается плоско-вальгусное искривление стопы с опорой на внутреннюю часть, заболевание всего опорно-двигательного аппарата; интенсивность болей выше, переносимость нагрузок минимальная.
Ортопедические стельки при пяточной шпоре
Одними из самых эффективных средств, используемых для лечения и предупреждения образования пяточной шпоры, являются ортопедические стельки. Их применение необходимо с целью разгрузки стопы и улучшения амортизации костно-мышечного аппарата при ходьбе. Наиболее эффективно устраняют боль и разгружают стопы во время движения индивидуальные ортопедические стельки, изготовленные специалистом-ортопедом под заказ. При этом учитывается анатомическая форма стопы пациента, что позволяет точно подобрать и откорректировать форму стелек. Ношение ортопедических стелек обеспечивает максимальный комфорт для пациента, как во время ходьбы, так и в статическом положении.
В медицинском центре «АЛЬФА ТЕХНОЛОГИИ» осуществляется изготовление и подбор индивидуальных ортопедических стелек Formthotics. Для этого врач-ортопед с помощью специального прибора – плантоскопа – исследует состояние тканей стоп, выявляя возможные деформации их продольного и поперечного сводов.
После тщательной плантоскопической диагностики врач изготавливает индивидуальные стельки, максимально точно повторяющие анатомические линии стоп пациента и создающие идеальные условия для функционирования их костно-мышечного аппарата. Стельки нагревают феном с целью придания материалу пластичности, пациент становится на них и врач фиксирует точный отпечаток стоп в статическом положении и во время ходьбы.
Постоянное ношение индивидуальных стелек Formthotics прекращает прогрессирование плантарного фасциита, стимулирует восстановление тканей стопы и способствует их заживлению, ускоряя выздоровление больного.
Подпяточники
Одной из разновидностей ортопедических стелек являются подпяточники. Это ортопедические изделия, представляющие собой амортизирующие вкладыши под пятку. Их изготавливают из различных натуральных или синтетических материалов (кожа, пробковое дерево, гель, силикон) с целью уменьшения ударной нагрузки на стопу и снижения боли в области пятки во время движения.
Диагностика
Так как симптоматика остеохондроза слабо выражены и часто пересекается с другими патологиями, первичный осмотр лучше провести у терапевта или другого специалиста – невролога, ортопеда. Он расспросит вас о болевых и прочих симптомах, проверит подвижность шеи, состояние кожи, равновесие, рефлексы.
Если поставлен первичный диагноз “шейный остеохондроз”, врач дальше направит вас на дополнительные исследования. Самым эффективным из них является МРТ, потом – компьютерная томография. Рентгеновские исследования по сравнению с первыми двумя гораздо менее эффективны, особенно при запущенной болезни. Состояние мягких тканей проверяется с помощью УЗИ. Если у врача есть подозрение на повреждение кровеносных сосудов, вас могут направить на дуплексное сканирование сосудов.
Так как некоторые симптомы пересекаются с признаками стенокардии и ишемической болезни сердца, может понадобиться консультация кардиолога, который направит вас на ЭКГ и эхокардиографию.
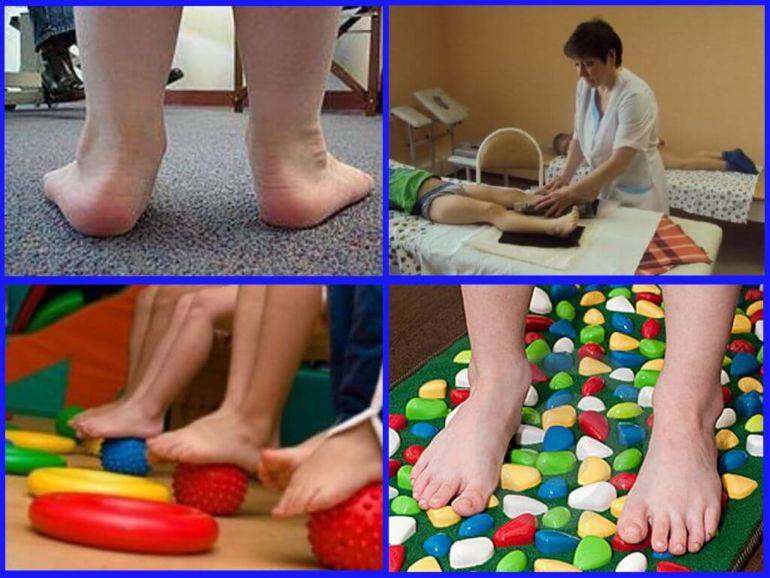
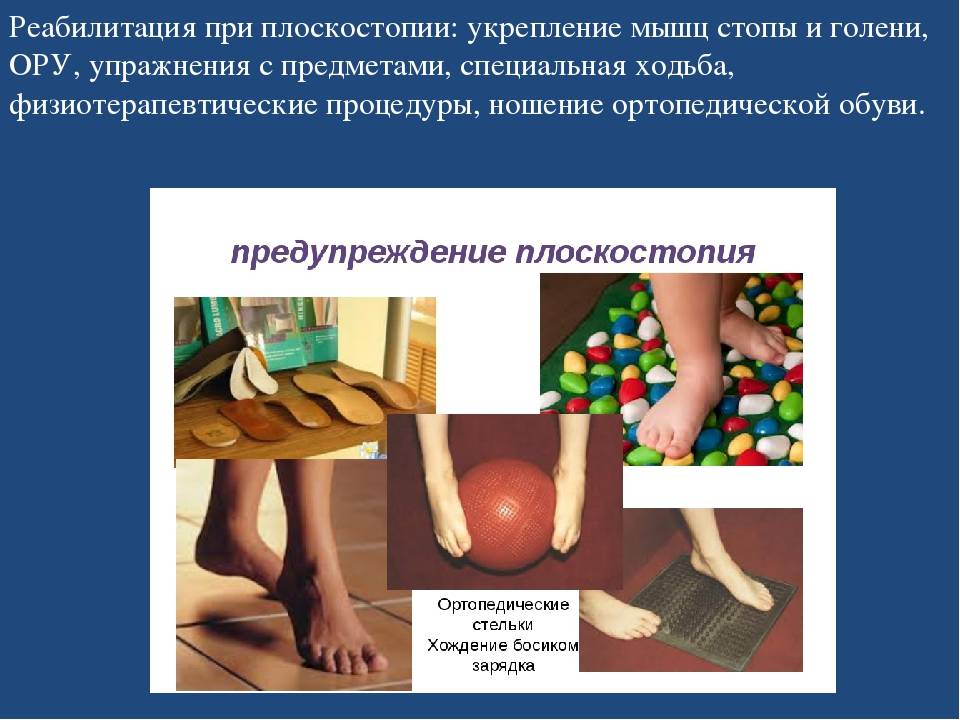
Лечение и профилактика плоскостопия в остеопатии.
Специалист остеопатии видит в плоскостопии проявление общего дисбаланса в организме взрослых и детей. Можно сколько угодно лечить патологии стоп и ног, но упускать из виду глубинное нарушение.
Врач, даже истинный специалист ортопедии, обычно лечит то, что беспокоит, независимо от причины
Если болит спина, будет уделять внимание спине, редко задумываясь о связи с плоскостопием и ногами
Остеопат подходит к диагностике и лечению стоп комплексно. Он учитывает взаимосвязь всех органов и систем, соединяя воедино их части, устанавливая причинно-следственные связи между симптомами и истинными причинами состояния. Остеопатическое лечение при плоскостопии безопасно и эффективно как для новорожденного ребенка, так и для пациента преклонного возраста.
Важно не допустить крайней стадии и не заниматься самолечением стоп. Остеопатия уникальна тем, что за один прием врач способен поставить диагноз и начать лечить
Малыш, у которого еще нет плоскостопия, нуждается в посещении такого врача не меньше, чем взрослый с серьезным запущенным плоскостопием. А порой даже и больше, поскольку остеопатический сеанс в раннем возрасте – это лучший способ профилактики плоскостопия и других патологий опорно-двигательной структуры
Остеопатия уникальна тем, что за один прием врач способен поставить диагноз и начать лечить. Малыш, у которого еще нет плоскостопия, нуждается в посещении такого врача не меньше, чем взрослый с серьезным запущенным плоскостопием. А порой даже и больше, поскольку остеопатический сеанс в раннем возрасте – это лучший способ профилактики плоскостопия и других патологий опорно-двигательной структуры.


Стельки-супинаторы обеспечивают- правильную статическую установку стопы, компенсирование дефектов стопы, правильное распределение нагрузки на мягкие ткани, суставы нижней конечности и позвоночника
Научно-технический прогресс и развитие новых технологий заставляет осуществлять успешное внедрение новых требований для обеспечения комфортного существования различных групп населения с ортопедической патологией, включая заболевания позвоночника, конечностей и стоп.
В последние 15 лет многие компании осуществляют разработку и практическое внедрение новых идей и подходов в консервативном и оперативном лечении патологии стопы.
Научно-практическая деятельность компании Сурсил-орто привела к широкому внедрению в повседневную практику врачей оригинальных стопных ортезов, индивидуальной и серийной ортопедической продукции для детей и взрослых.
Индивидуальные ортопедические стельки Сурсил-орто состоят из верхнего стелечного покрытия кожа или флиз, легкого износостойкого пластического каркаса изготовленных на основе новейших технологий.
Показания к применению
- Профилактика и лечение продольного и поперечного плоскостопия, метатарзалгиях (боли в переднем отделе стопы), быстрой утомляемости стоп, натоптышах. У детей применяются при плосковальгусных стопах, косолапости и пр.
- Обеспечивают- правильную статическую установку стопы, компенсирование дефектов стопы, правильное распределение нагрузки на мягкие ткани, суставы нижней конечности и позвоночника, снижая нагрузки на суставы и способствуя амортизации при ходьбе и беге у здоровых людей и пациентов с патологией стопы.
Наиболее распространенными заболеваниями стоп являются
Плоскостопие у взрослых
В норме стопа у человека не плоская,т.к. мощный связочный аппарат и мышцы удерживают и формируют 3 свода- два продольных( наружный и внутренний) и поперечный. Такая конструкция необходима для уменьшения нагрузки при ходьбе на опорные суставы и позвоночник. При плоскостопии роль амортизатора берут на себя коленные и тазобедренные суставы, позвоночный столб, которые по природе не предназначены на роль амортизаторов. Это приводит к возникновению артрозов суставов и и деформаций позвоночника и проявляется болями в суставах и спине, ограничениями движений, укорочениями конечностей. Появляются такие заболевания как остеохондроз,грыжи дисков, искривления позвоночника.
К сожалению вылечить плоскостопие у взрослых практически невозможно, но комплексное лечение, включающее в себя ношение индивидуальных стелек-супинаторов, ЛФК, массаж позволяет значительно облегчить страдания пациентов, замедлить прогрессирование процесса и улучшить качество жизни.
Плоскостопие у детей
Широко распространенное мнение, что плоскостопие у детей является до 8 лет физиологическим и не требует коррекции, не совсем правильно. Именно да 8 лет, кгда основные точки окостенения не закрыты их легче исправить и предупредить развитие деформации стоп, сформировать правильную походку, нормализуя работу всего опорно-двигательного аппарата и позвоночника.
В большинстве случаев эти проблемы позволяет решить стелька супинатор изготовленная индивидуально. Стелька возвращает стопу ребенка в правильное положение и в течение дня работает как своеобразный тренажер мышц стопы, способствует выравниванию сводов и нормализует положение пятки.
На сегодня плоскостопие это одно из наиболее распространенных заболеваний ног. По статистике до 90 % взрослого идо 70% детей старшего детского возраста приобретают данный недуг.
Стельки супинаторы в нашей клинике врачи ортопеды изготавливают строго индивидуально, используя оригинальную запотентованную в РФ и за рубежом методику изготовления непосредственно на стопе пациента.
1.Что такое «натоптыши»?
«Натоптышами» называют сухие мозоли на ступнях, представляющие собой плотные ороговевшие участки кожи. Защищая от механического воздействия мягкие ткани ног, они, тем не менее, доставляют немалое беспокойство и могут стать причиной более тяжёлых осложнений. Кроме того, стоит ли говорить, что нежная гладкая кожа ступней эстетически более привлекательна, чем огрубевшие потрескавшиеся подошвы…
Наиболее часто кожа на ногах утолщается и подсыхает в области основания пальцев и по внешнему контуру пятки. Поверхностный слой эпидермиса отмирает, образуя грубую корку желтоватого цвета. В этих местах чувствительность ступни снижена. Дальнейшее механическое воздействие в процессе ходьбы может привести к появлению в натоптыше трещин. Если огрубевшие участки не удалять, ношение обуви становится достаточно мучительным. В местах наибольшего разрастания и ороговения кожи ощущается постоянный дискомфорт, боль, жжение.
Трещины могут углубляться до мягких тканей и кровоточить.