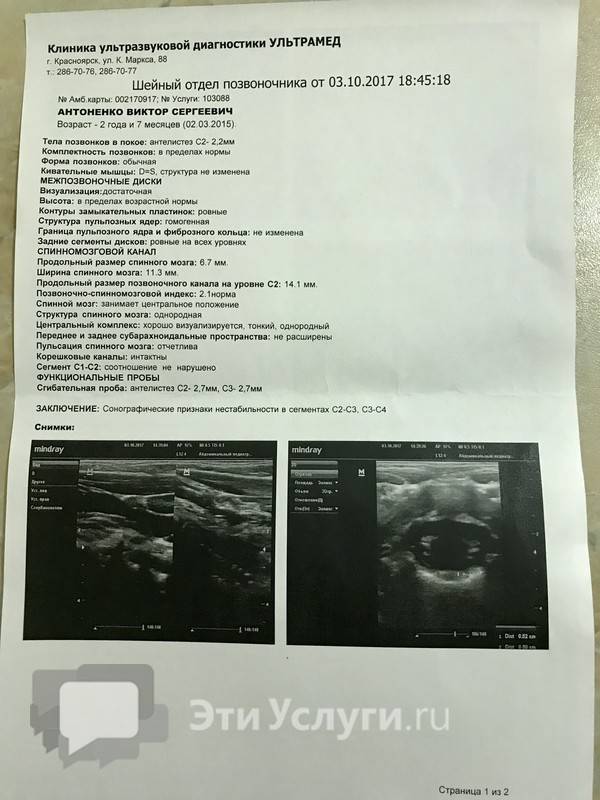
Кистозная гигрома шеи
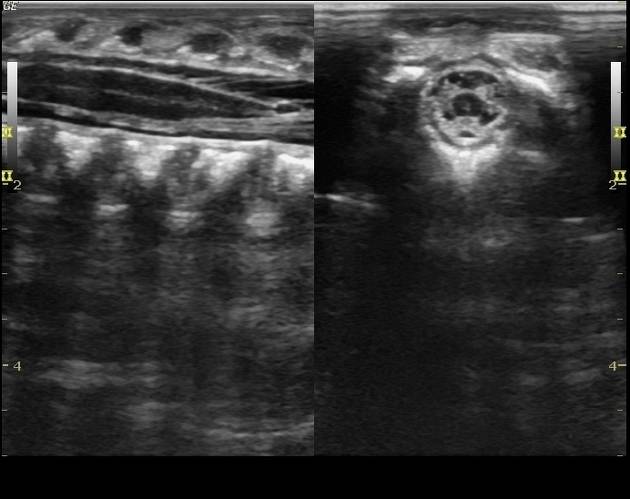
Гигрома на шее у плода (лимфангиома) — это доброкачественная опухоль, которая образуется в результате нарушения формирования лимфасистемы в области шейных позвонков в период эмбрионального развития. Если нарушается лимфаток в месте соединения яремного мешка с яремной веной, образуется киста или несколько кист, заполненных фиброзно-серозной жидкостью. Опухоль локализуется возле шейных позвонков, влияя на развитии плода.
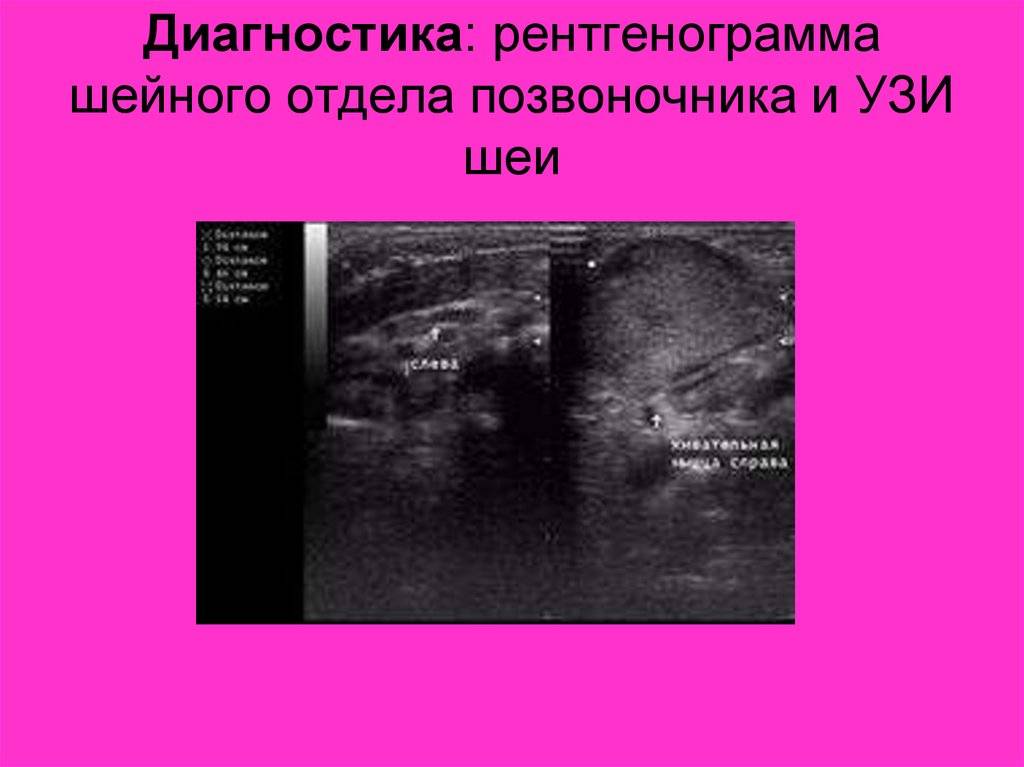
Патологию на УЗИ можно увидеть уже на 1-м скрининге на срок 11-12 недель. Главным показателем будет увеличение толщины воротникового пространства. Гигрома шеи у плода возникает как в результате хромосомных нарушений, так и под влиянием внешних причин – механической внутриутробной травмы, курение и употребление алкоголя матерью, перенесённые во время беременности инфекции.
На 2-м скрининге гигрома визуализируется как ассиметричное новообразование с плотной оболочкой, иногда имеющее перегородки внутри, расположенное в проекции шейного отдела позвоночника. Сама по себе опухоль не представляет угрозы для жизни плода.
На ранних сроках делается биопсия хориона с целью выявления хромосомных нарушений. Если они подтвердятся, женщине предложат прервать беременность. В случае отсутствия генетических отклонений врачи придерживаются выжидательной позиции. очень часто к 18-20 неделе беременности гигрома рассасывается сама собой.
Если этого не произойдёт, то у малыша после рождения вероятно наличие следующих отклонений:
- парез лицевого нерва — обездвиживание мускулатуры лица по причине длительного сдавливания гигромой нервного волокна;
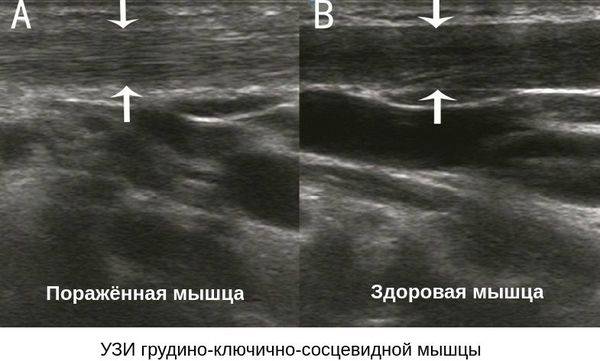
- деформация позвоночника (чаще всего встречается кривошея — искривление шейного отдела из-за воспалительного процесса в шейных мышцах вследствие перенапряжения постоянного давления опухоли);
- деформация затылочной кости и челюсти;
- нарушение глотательной функции;
- обструкция дыхательных путей (непроходимость дыхательного канала из-за перекрытия трахеи гигромой).
Лечится гигрома консервативно после рождения ребёнка. Если причиной патологии не являются хромосомные нарушения, прогноз для малыша благоприятен.
Причины развития патологии
Специалисты выделяют следующие факторы, способствующие возникновению данного заболевания:
- генетическая предрасположенность;
- врожденные патологии позвоночного столба, а также его травмы;
- нарушения обменных процессов (в особенно фосфорно-кальциевого);
- различные инфекции;
- несбалансированное питание;
- наличие лишнего веса;
- гормональные сбои и нарушения;
- неадекватные физические нагрузки и так далее.
В некоторых случаях провоцировать развитие остеохондроза может и комплекс из нескольких вышеуказанных причин
Их выявление крайне важно для правильного определения заболевания и его дальнейшего эффективного лечения
Как проходит процедура?
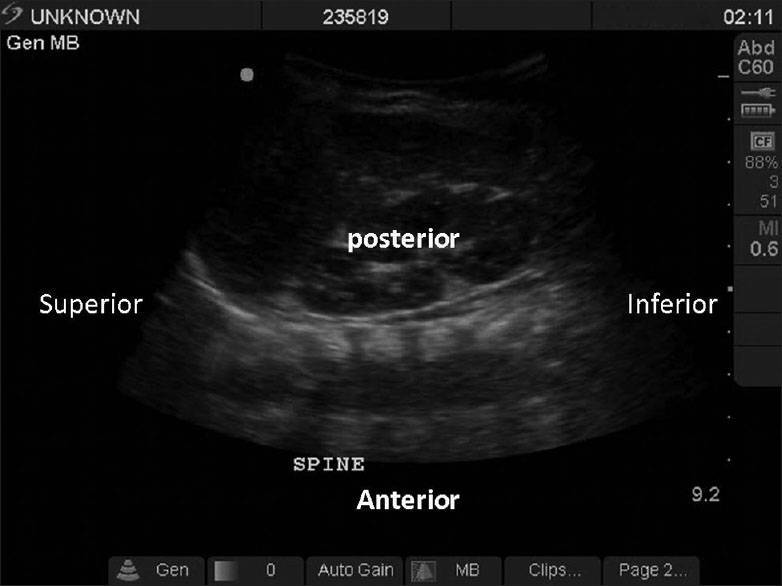
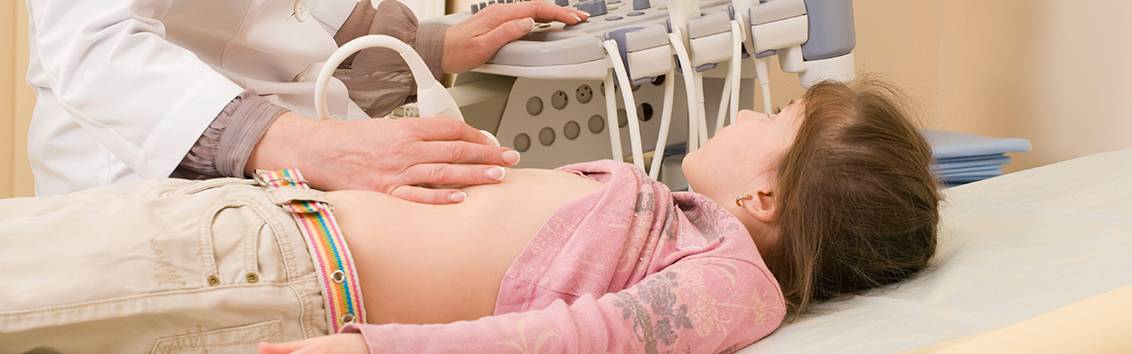
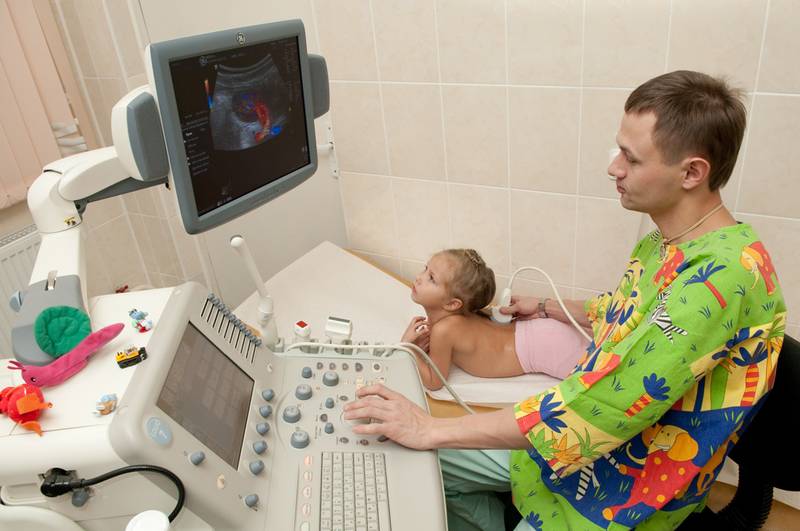
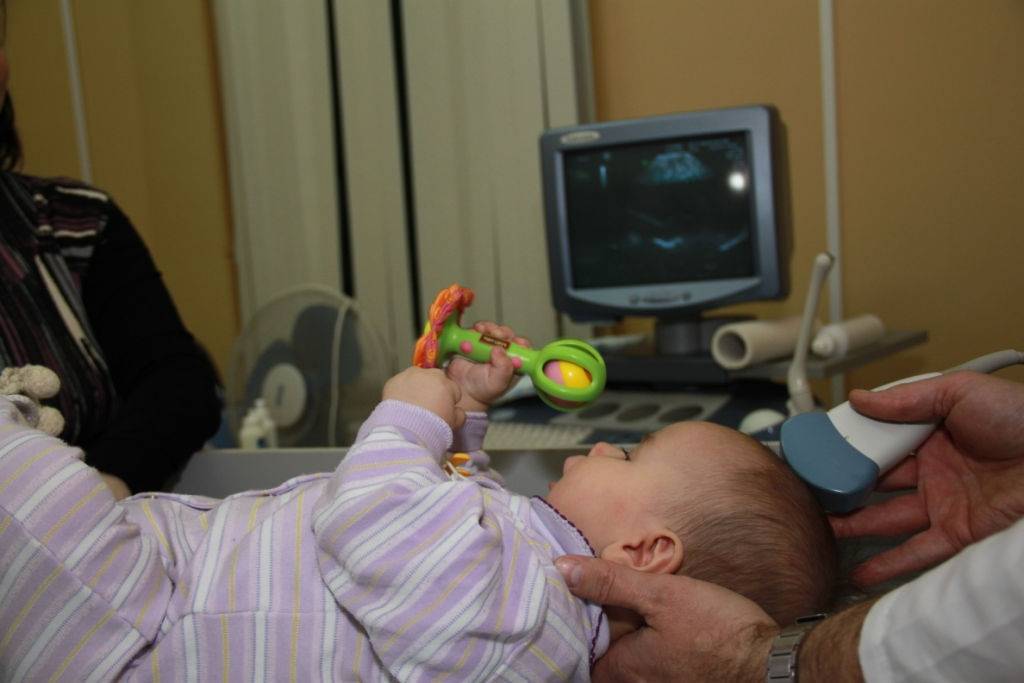
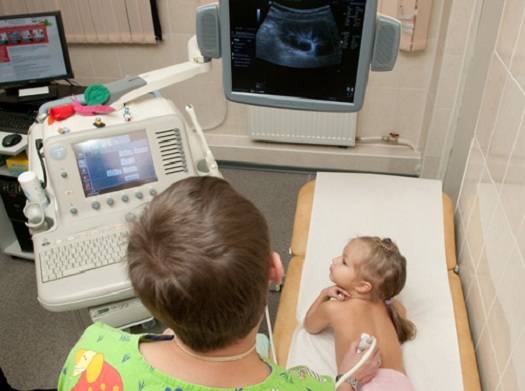
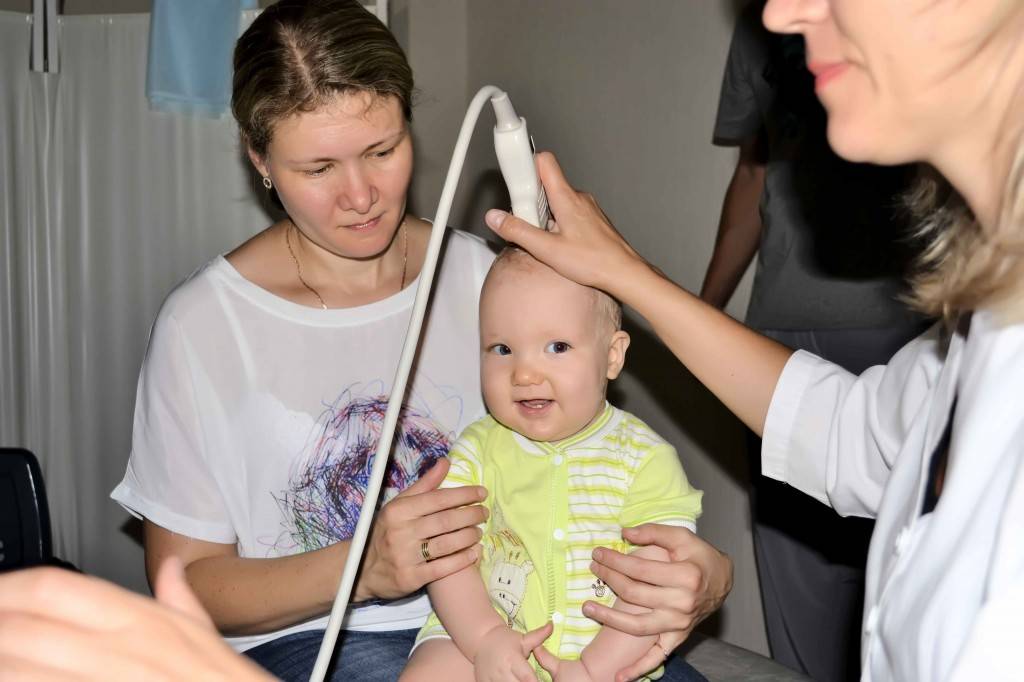
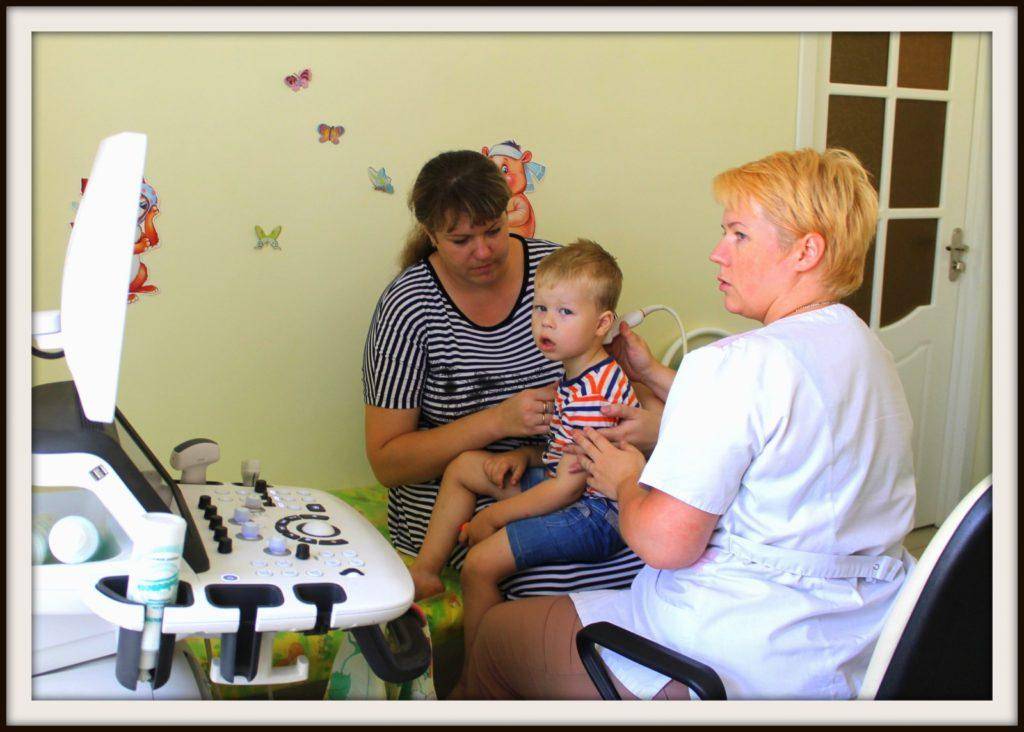
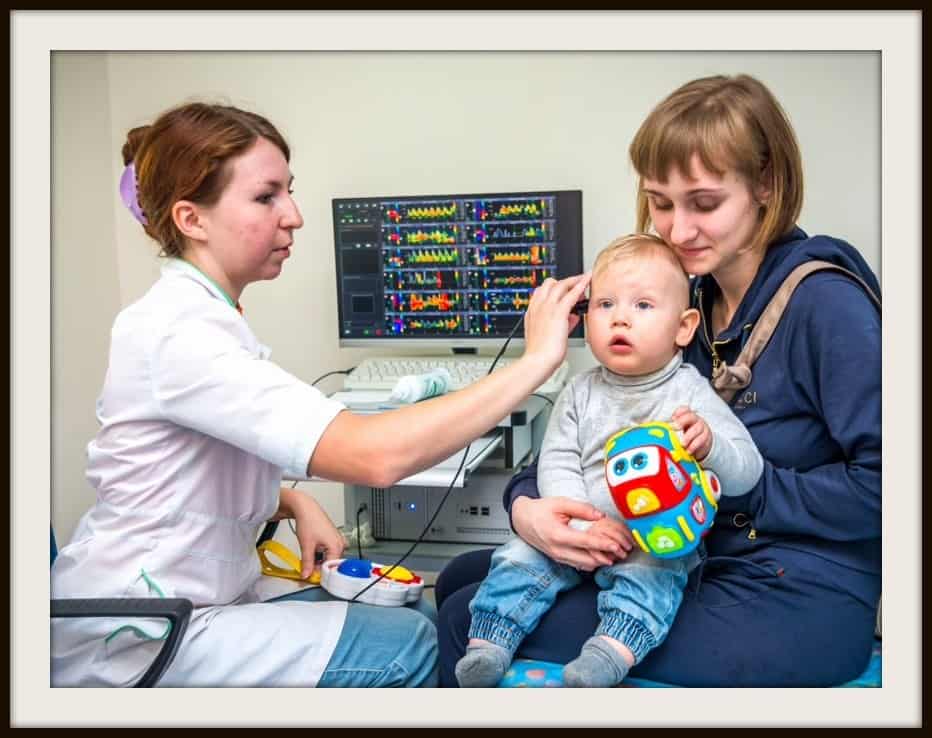
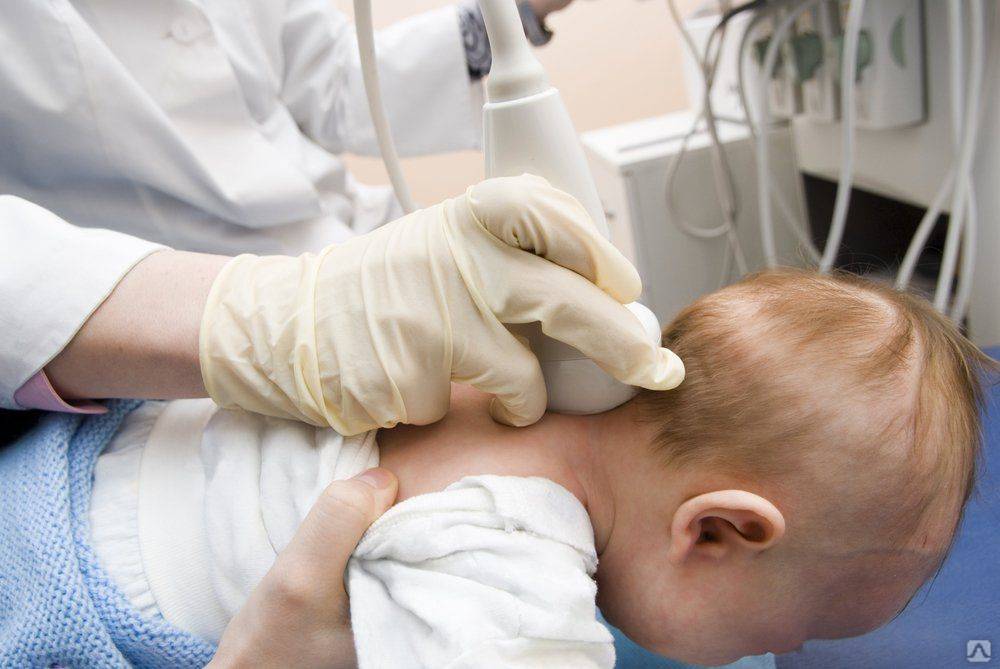
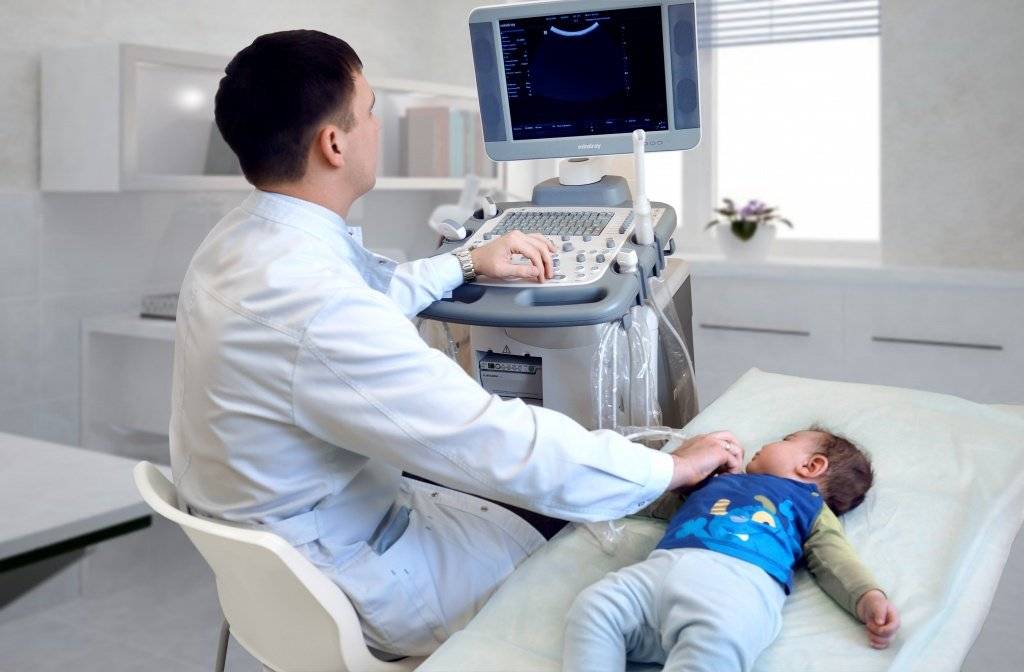
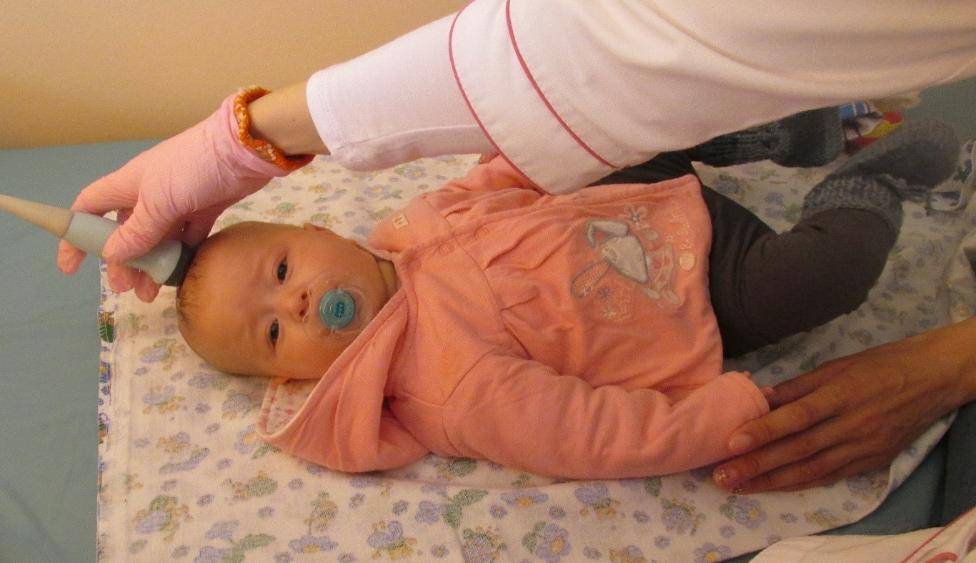
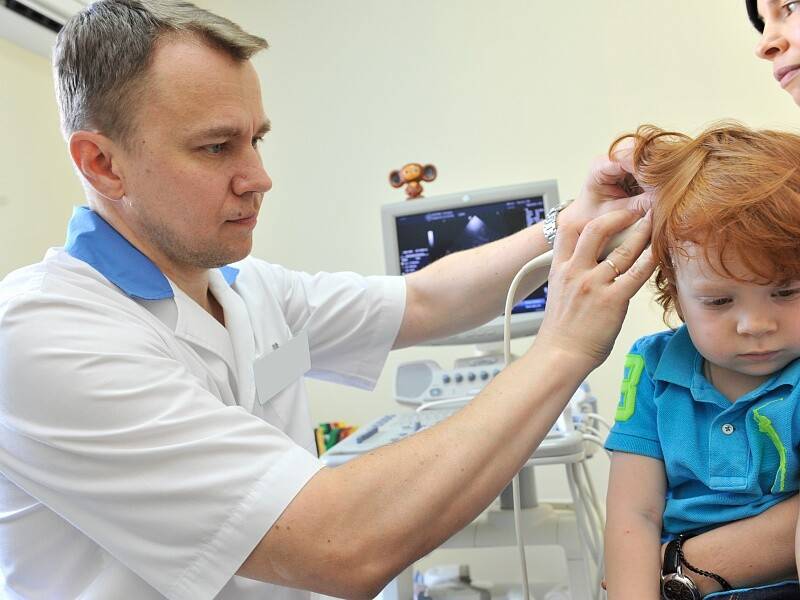
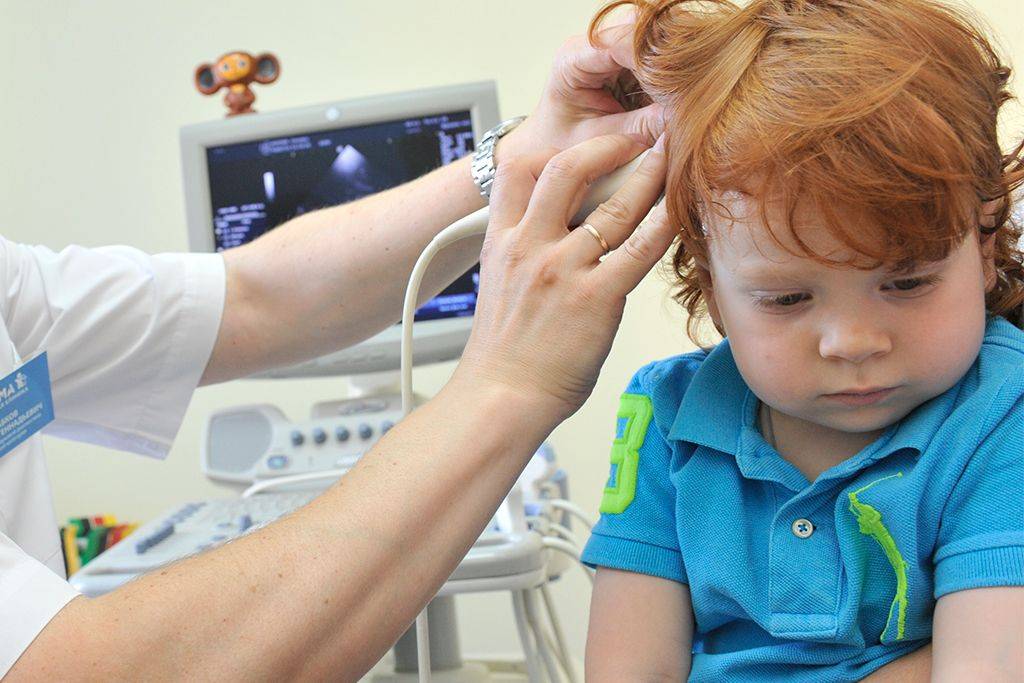
УЗИ или сонография спинного мозга представляет собой исследование спинномозгового канала и спинного мозга с помощью аппарата ультразвуковой диагностики. Врач, проводящий исследование, проводит мягким и теплым наконечником аппарата УЗИ по коже спины Вашего ребенка вдоль всего позвоночника. Наконечник аппарата испускает звуковые волны высокой частоты, которые отражаются от исследуемых структур и обрабатываются компьютером, чтобы построить 2D или 3D-4D изображение спинного мозга и самого позвоночника. Наконечник легко скользит по поверхности кожи малыша, потому что доктор предварительно смазывает наконечник УЗИ аппарата специальным безвредным «акустическим гелем» без цвета и запаха на водной основе, который после процедуры легко удаляется гигиенической салфеткой.
Какие органы можно исследовать при помощи ультразвука
В наше время практически любой орган или ткань можно исследовать методом УЗИ. Метод позволяет выявить различные отклонения или удостовериться в нормальном строении и функционировании того или иного органа. Среди наиболее распространенных видов ультразвукового исследования можно отметить:
- УЗИ сердца ребенку. Позволяет выявить дефекты клапанов и перегородок сердца, определить диаметр сосудов и толщину миокарда, рассчитать показатели кровотока и др. Может выполняться в любом возрасте.
- УЗИ головы ребенку. Данный вид исследования еще называют нейросонография. Оно позволяет выявить отклонения в строении головного мозга. Ввиду анатомических особенностей строения костей черепа, УЗИ головного мозга выполняется только новорожденным. (когда открыт родничок)
- УЗИ почек ребенку. Назначается с целью диагностики кист, врожденных аномалий, пиелонефрита, патологии сосудов почек и др. Одновременно врач может исследовать надпочечники, мочеточники и мочевой пузырь.
- УЗИ тазобедренного сустава у новорожденных. Одна из обязательных процедур, которые должны пройти все дети на первом году жизни. Целью метода является ранее выявление дисплазии тазобедренного сустава. Лечение данного заболевания на ранней стадии дает очень хорошие результаты, поэтому этот вид УЗИ рекомендуется делать всем новорожденным.
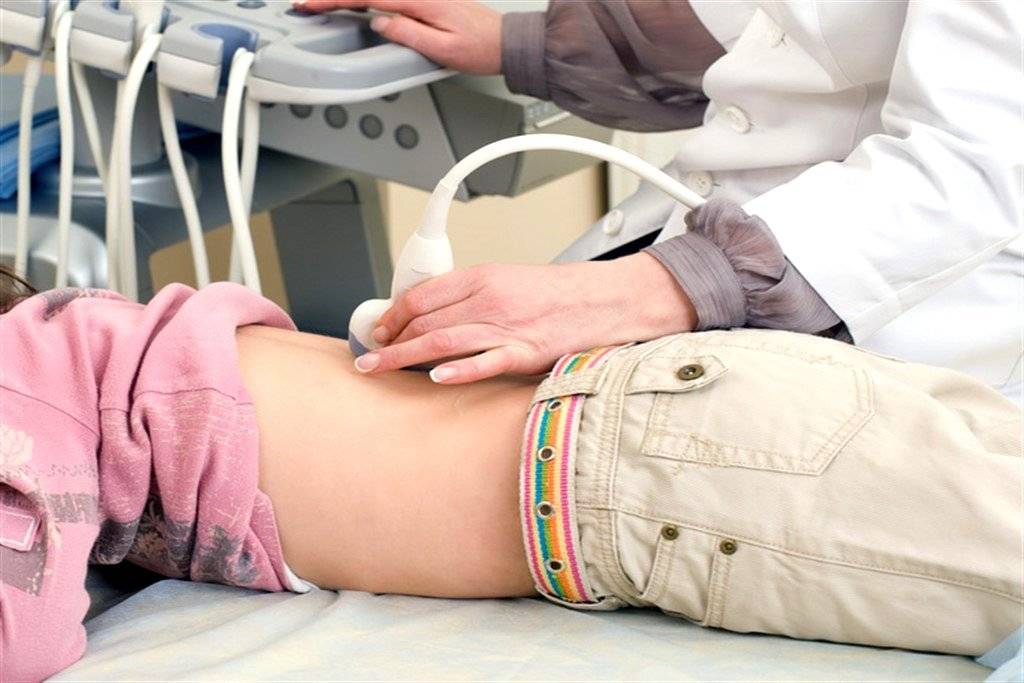
- УЗИ брюшной полости ребенку. Под органами брюшной полости подразумевают печень, желчный пузырь, желчевыводящие пути, поджелудочную железу, селезенку, почки. Исследование требует простой подготовки, суть которой заключается в соблюдении диеты.
Кроме того, при помощи ультразвука можно выявить заболевания таких органов, как щитовидная железа, мягкие ткани, сосуды, органов малого таза, связок, суставов, тимуса (вилочковой железы), кишечника, желудка, слюнных желез.
Как проводится МРТ детям?
Чтобы ребенок дремал во время процедуры, уложите его спать на два часа позже и поднимите на час раньше
С некоторым запасом времени малыш и сопровождающий взрослый (родитель, опекун) прибывают в клинику. Перед процедурой медперсонал оформляет документы (амбулаторную карту, согласие на диагностику), выявляет возможные противопоказания. Сообщите заранее об установленных сосудистых стентах, функционирующих приборах (аппарате для подачи лекарств, слуховом протезе, нейро-, мио-, кардиостимуляторе и пр.), ортопедических конструкциях. Перечисленное рассматривают как противопоказания к воздействию магнитного поля.
Рентгенлаборант укладывает малыша на стол томографа, объясняет правила поведения. Для моральной поддержки родитель может присутствовать в диагностической комнате, одежда должна быть без металлических деталей.
По команде оператора стол перемещает маленького пациента в тоннель агрегата. Аппарат при работе издает технический шум, для комфорта во время процедуры пользуются наушниками. Медперсонал наблюдает за ходом сканирования через окно из смежной комнаты.
Грудничкам, детям младшего возраста нативное и контрастное магнитно-резонансное сканирование выполняют в условиях стационара.
Гематома на МР-скане головного мозга
Основные показания к МРТ детям:
- Судороги, обморочные состояния, отставание в развитии, прогрессирующее ухудшение слуха, зрения, речевые нарушения, неоднозначные данные нейросонографии, необъяснимая цефалгия, ДЦП (детский церебральный паралич), травмы и пр. МРТ головного мозга у ребенка показывает врожденные мальформации, гипоксически-ишемические и геморрагические поражения центральной нервной системы, изменения, характерные для интракраниальных инфекций, гематомы и пр.
- Обильные срыгивания, примесь крови в рвотных массах, нарушения стула, вздутие живота, кашель, вызванный попаданием пищи в трахею и пр. Визуализация при УЗИ изменений, подозрительных на аномалии развития органов желудочно-кишечного тракта – показание к МРТ у ребенка первых недель жизни.
- Беспокойство малыша при мочеиспускании, повышение температуры, отказ от еды, вялость наряду с изменениями в анализах мочи (белок, лейкоциты, эритроциты, бактерии, соли), визуализация на сонограммах гидронефротической трансформации почек, добавочных сосудов и пр. МРТ ребенку выполняют для определения тактики ведения, в рамках предоперационной диагностики.
Исследование используют при подозрении на опухоль любой локализации, для выявления метастазирования, оценки эффективности терапии и пр.
Какие признаки могут говорить о необходимости проведения УЗИ позвоночника?
- обнаружение следов травмы (например, гематомы на спине после родов или после диагностической спинномозговой пункции)
- обнаружение у малыша вероятных признаков врожденных аномалий развития позвоночника и спинного мозга в пояснично-крестцовом отделе: линии потемнений кожи, выбухания или ямки на коже по срединной линии позвоночника или на крестце, гемангиомы (опухоли из кровеносных сосудов), необычный рост волос клоками на спине, наличие необычных подкожных образований
- обнаружение врожденных аномалий в области заднего прохода, половых органов, стоп
- гипертонус или слабость нижних конечностей, нарушения подвижности, вялость ног
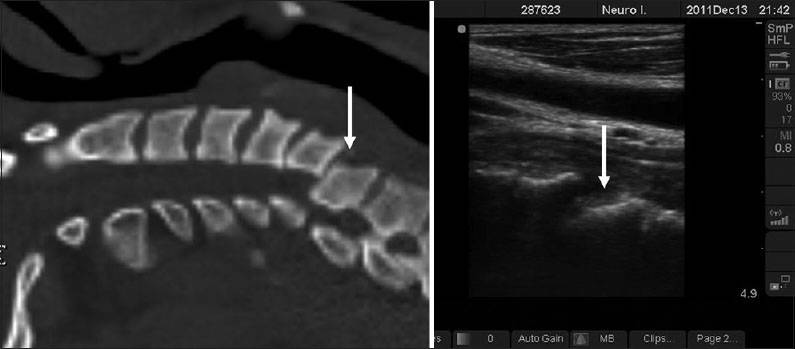
Синдром Клиппеля-Фейля
Синдром Клиппеля-Фейля встречается очень редко, в 1 случае из 120 000 беременностей, и имеет особенность передаваться по наследству.
Патология заключается в аномальном строении шейного отдела позвоночника, при котором позвонки сращиваются между собой. Шея практически отсутствует и, в зависимости от разновидности синдрома, патология имеет и другие нарушения. Наиболее опасна разновидность KFS3, при которой сращены не только шейные позвонки, но и грудные, а также поясничные. Из-за незаращения дужек позвоночника образуются дополнительные рёбра.
Помимо этого у плода визуализируются лишние пальцы, их недоразвитие или сращивание, гипоплазия почек, заращение мочеиспускательного канала, заболевания сердечно-сосудистой системы, отсутствует лёгкое, сбои в работе ЦНС. При любой форме синдрома у плода формируется искривление позвоночника (сколиоз).
Причина патологии — мутация гена GDF6. Выявляется аномалия не раньше 20-й недели беременности. При ультразвуковом исследовании на экране УЗИ заметно следующее:
- укорочение шеи;
- плод не поворачивает голову;
- низкая линия роста волос на затылке;
- асимметрия лица;
- отсутствие одного лёгкого;
- гипоплазия почки;
- срастание или недоразвитие пальцев на руке;
- лишние количество пальцев;
- сращение позвонков в различных отделах позвоночника.
Первые две разновидности синдрома Клиппеля-Фейля поддаются коррекции. Ребёнку проводят операцию, затем он проходит сложную восстановительную терапию. На сегодняшний день полностью восстановить позвоночник не удастся, однако человек сможет жить обычной жизнью, потому что умственные способности не затрагиваются.
При третьей форме патологии женщине предложат прерывать беременность, потому что при срастании позвонков ущемляются нервные корешки, из-за чего развиваются различные заболевания внутренних органов. Дети с формой KFS3 требуют особый уход за собой и всё-равно умирают в раннем возрасте.
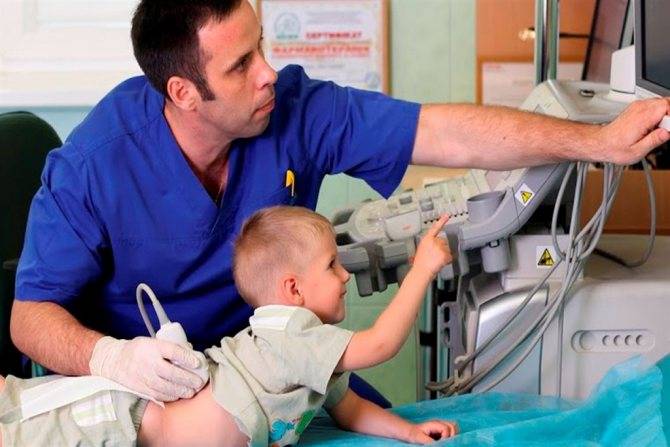
В каких случаях рекомендуется проведение УЗИ позвоночника?
Исследование состояния позвоночника, спинномозгового канала и спинного мозга рекомендуется всем новорожденным в качестве безвредной и высокоточной профилактической диагностической процедуры.
Особенно рекомендуется проверить состояние спинного мозга и позвоночника новорожденным и малышам в возрасте до 6 месяцев в следующих случаях:
- при ранее выявленной патологии головного и спинного мозга у плода
- для незрелых и недоношенных новорожденных
- для новорожденных с ранее выявленными признаками патологии развития
- в случае если врожденными генетическими заболеваниями страдают близкие родственники малыша
- при родах на сроке до 36 недель
- при родах кесаревым сечением
- если у мамы были стремительные или затяжные роды
- при травмах новорожденного, полученных во время или после родов
- при обнаружении патологии при УЗИ головного мозга
Подготовка к диагностике
Никакой специальной подготовки к проведению процедуры не требуется. Перед исследованием рекомендуется покормить и напоить малыша, чтобы он не капризничал.
Какие заболевания можно выявить с помощью данного метода?
Сонография позвоночника новорожденных и грудных детей позволяет выявить широкий спектр врожденной и приобретенной патологии позвоночника и спинного мозга.
Врожденные аномалии объясняются ошибками в развитии спинного мозга на стадиях созревания плода, что может привести приводит к разнообразной патологии, выявляемой с помощью УЗИ диагностики: открытые и закрытые формы дисрафизма (расщепления дужек позвонков с возможным образованием спинномозговой грыжи), случаи патологического приращения конечной нити спинного мозга и другие аномалии развития.
Выявляемая с помощью УЗИ приобретенная патология также может быть последствием родовой травмы (отеки, кровоизлияния, нарушения венозного оттока), роста опухолей, воспалительных заболеваний (менингит).
Безопасно ли это?
В начале использования в медицине МР-диагностики из-за недостатка информации исследование назначали по жизненным показаниям. Более, чем тридцатилетний опыт применения магнитно-резонансных сканирований показал, что опасности для растущего организма нет: под воздействием индуцируемого аппаратом поля не происходит биохимических реакций, отсутствует влияние на иммунную, репродуктивную системы, функции головного мозга и пр.
С анестезией для обеспечения медикаментозного сна малыша связаны определенные риски, поэтому предварительно выполняют электрокардиографию (ЭКГ), оценивают результаты анализов, общее состояние. Врач во время процедуры контролирует пульс, давление, насыщение крови кислородом и другие жизненно-важные показатели.
В центре “Магнит” в Санкт-Петербурге исследование ребенку старше 5 лет сделают по направлению врача и при самостоятельном обращении. Есть возможность пройти МРТ любой области тела в ночные часы, приятным бонусом будут скидки. Диагностику проводят на сканере экспертного класса Siemens, с напряженностью поля 1,5 Тесла. Записаться можно при личном обращении, через форму связи на сайте или по телефону +7 (812) 407-32-31. Несвоевременная диагностика при серьезном патологическом процессе у ребенка опасна для жизни. Приходите – мы Вас ждем!
Spina bifida
Spina bifida или неполное закрытие позвоночного канала, возникающее на ранних сроках беременности в связи с неправильным формированием нервной рубки. Помимо проблем с позвоночником, при Spina bifida имеется недоразвитие спинного мозга. 95% детей с такой патологией рождается у совершено здоровых молодых родителей.
Самой лёгкой формой патологии является Spina bifida occulta – небольшая щель в позвоночном столбе, не сопровождающаяся выпячиванием наружу спинного мозга и повреждением нервных корешков. Дефект внешне практически не заметен, и со стороны сложно сказать, что есть какая-то проблема.
Иногда у новорождённого наблюдаются проблемы с кишечником и мочевым пузырём, имеется сколиоз и слабый тонус ног. Единственным способом диагностики патологии является рентгенография. На скрининговом УЗИ она практически не видна, только при 4D УЗИ можно увидеть неполное сращение дужек позвоночного столба на поздних сроках беременности. Аномалия не требует коррекции, и прерывать беременность женщине не надо.
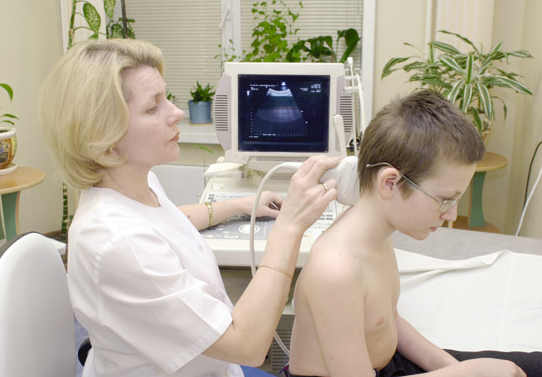
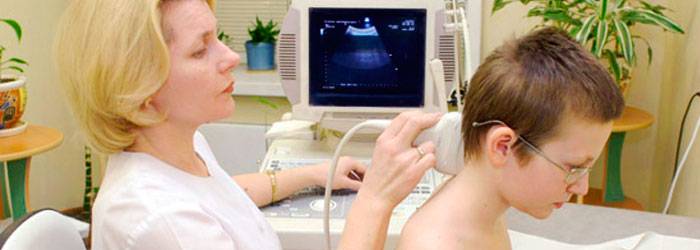
Преимущества УЗИ позвоночника и шеи
В последние годы, в медицине все чаще поднимается вопрос о правомерности понятия «родовая травма» и ее степени распространенности. Определенные научные издания утверждают, что травмы при рождении случаются у подавляющего большинства детей. Западные статистические данные указывают на значительно меньшее количество родовых травм. Также существуют различные мнения о том, какое состояние позвоночника у новорожденного является нормой.
УЗИ шейного отдела является абсолютно безопасным, сделать его можно в любом возрасте. В отличие от рентгенограммы, оно не несет лучевого облучения. Процедуру можно проводить столько раз, сколько необходимо для постановки правильного диагноза. Это не травматичный способ диагностики, а главное достаточно дешевый и доступный для большинства пациентов.
К сожалению, некоторые врачи относятся к ультразвуковому исследованию позвоночника скептически, считая этот метод не информативным и бесполезным. Действительно, еще до недавнего времени с помощью УЗИ изучали состояние исключительно внутренних органов, поскольку жидкость лучше всего проводит УЗ-волны. Но новейшие диагностические методики позволяют с помощью ультразвука сделать качественные исследования костных тканей.
Как подготовить малыша?
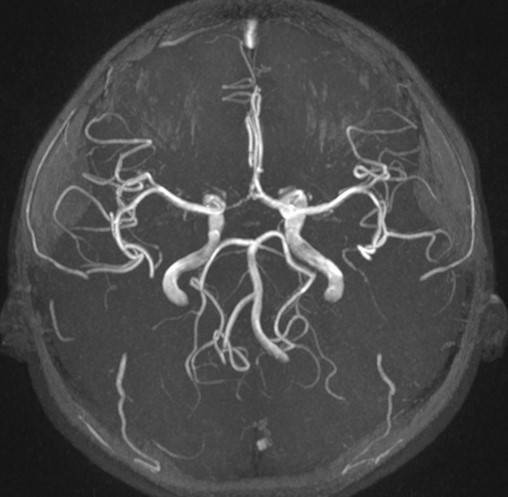
Магнитно-резонансная томография с контрастом демонстрирует нормальные артерии головного мозга у ребенка
От действий родителей во многом зависит успешность диагностической процедуры. МРТ маленькому ребенку проводят под седацией. Погружение в наркоз подразумевает 4-6 часовой голод. Нативное сканирование головного и спинного мозга, исследование костно-суставного аппарата не требует подготовки. Если запланирована оценка органов брюшной полости и ретроперитонеального пространства, за 2-3 суток из рациона исключают продукты, способствующие вздутию живота:
- капусту в любом виде, кукурузу (попкорн), горох, фасоль;
- сырые овощи, фрукты, ягоды;
- кондитерские изделия, какао, шоколад, сдобу и пр.;
- черный хлеб;
- орехи, семечки;
- сливки, жирную сметану;
- газированные напитки, свежевыжатые соки с мякотью и др.
Как подготовить ребенка к МРТ с контрастом:
Последний прием пищи разрешен за 4-6 часов до диагностики, грудничка кормят за 3 часа. За сутки перед контрастированием и после рекомендуют пить больше жидкости: это уменьшает вероятность развития осложнений и способствует более быстрому выведению парамагнетика из организма. Для предупреждения реакций со стороны вегетативной нервной системы за 20 минут до выхода из дома допустим неплотный перекус.
Полезные советы для родителей:
- Объясните ребенку старше 5 лет доступными для понимания словами суть предстоящего мероприятия, можно заранее в форме игры “обследовать” куклу или мишку, показать тематический видеоролик.
- Предупредите, что аппарат во время работы производит звуки, но бояться шума не надо, подчеркните, что болевых ощущений нет.
- Накануне диагностики оберегайте ребенка от физических нагрузок и эмоционального перевозбуждения.
- Обеспечьте полноценное носовое дыхание: при насморке процедуру лучше отложить или по рекомендации врача использовать специальные средства.
- Выберите одежду из натуральной ткани без металлических деталей.
- Возьмите с собой сменный подгузник, гигиенические салфетки, не забудьте документы – свидетельство о рождении, полис, свой паспорт, выписки из стационара, результаты предыдущей диагностики.
Когда нужно сделать УЗИ ребенку
Кроме обследования новорожденных, метод применяется в тех ситуациях, когда необходимо отличить одно заболевание от другого. Многие болезни имеют схожие клинические проявления, поэтому поставить точный диагноз, основываясь на одних только жалобах часто бывает невозможно. В таких ситуациях назначается комплексное обследование, в которое входит и УЗИ детям.
Данный метод может применяться при наличии следующих симптомов:
- Нарушение ритма сердца.
- Одышка.
- Потеря сознания.
- Боли в животе или пояснице.
- Появление крови или гноя в моче.
- Нарушение мочеиспускания.
- Пожелтение кожных покровов.
- Нарушение пищеварения и др.
Сделать УЗИ ребенку в Чебоксарах очень просто. Достаточно выбрать оптимальное время и записаться на диагностику. Для этого не обязательно иметь направление от врача. Ввиду простоты и безопасности метода, УЗИ можно сделать по собственному желанию без специального разрешения специалиста.
Последствия повреждений шейного отдела
Необходимо знать о том, что самые несерьезные и незаметные с первого взгляда нарушения влекут за собой масштабные последствия, которые в будущем могут сильно влиять на качество жизни малыша.
Результатом тяжелой родовой травмы могут стать пережатые артерии в области шеи, такая патология сопровождается нарушением кровоснабжения головного мозга, а также развитием венозного застоя и скапливания жидкости. Все последствия такой травмы крайне отрицательно влияют на развитие малыша и вызывают множество проблем в работе центральной нервной системы. Вовремя проведенная УЗИ диагностика шейного отдела позвоночника ребенка позволяет купировать патологический процесс на самых ранних стадиях развития.
Родовые травмы могут иметь самые разнообразные последствия. Именно в результате тяжелых родов у малыша может развиться эмоциональная лабильность и гипервозбудимость. Сопровождается такое состояние большим количеством бесцельных и беспричинных движений, которые не поддаются психо-эмоциональному контролю окружающих и самого малыша. Вследствие этого, в его поведении появляется суетливость, торопливость, невнимательность, плохая память, что вызывает сложности в подростковом периоде и при дальнейшей социализации.
Печальным результатом родовых травм может стать нарушение в работе нервной регуляции, сбои в физическом росте, развитие заболеваний опорно-двигательного аппарата. Распространенным последствием травм отдела шеи при родах является неправильно сформированные естественные физиологические изгибы позвоночника.
Причины родовых травм
В процессе родов малышу приходится выдерживать серьезные механические и физические нагрузки. Природой предусмотрена идеальная адаптация младенца к нагрузкам во время прохождения по родовым путям и до самого рождения. Но всегда существует вероятность получения родовых травм у младенцев.
К факторам риска относятся:
- тяжелое родоразрешение, с массой плода выше 4.5 кг;
- роды с родовспоможением у детей с весом меньше 3 кг;
- стимуляция родовой деятельности у роженицы;
- применение акушерских щипцов и других вспомогательных способов родоразрешения;
- внеплановое кесарево сечение.
Стоит заметить, что рождение малыша с большим весом практически всегда сопровождается травмированием позвоночного столба, мышечной ткани шеи. При травмах такого типа, рентгенография, как метод диагностики, является слабо эффективным, поскольку рентгеновское излучение не определяет повреждения в мягких тканях. В связи с этим, грудничку с подозрениями на патологии спинного мозга, назначают УЗИ шеи.
Записаться на приём
Имя
Телефон
Вид обследования
Прием врача нейрохирургаПрием врача невропатологаКонсультация ортопеда Консультация нейропсихологаКонсультация логопедаКонсультация эпилептологаПрием врача вертебреологаИсследования головного мозгаЭлектроэнцефалографияУльтрозвуковая доплерография артерий (брахеоцефальных)Ультразвуковое исследование позвоночникаУльтразвуковое исследование суставовУльтразвуковое исследование сердцаНейросонографияУльтразвуковое триплексное сканирование артерий головы и шеиУльтразвуковое исследование внутренних органов(печень,желчный пузырь,поджелудочная железа,селезенка)Ультразвуковое исследование почек и мочевого пузыряУльтразвуковое исследование щитовидной железы]
Время визита
я согласен(на) на обработку персональных данных
Миеломенингоцеле
75% всех случаев аномалий позвоночника у плода занимает миеломенингоцеле (spina bifida cystica). Патология выражается в выпячивании спинного мозга за пределы позвоночной дужки. Иногда мозговая ткань защищена кожей, но чаще выходит наружу вместе с нервными отростками. В последнем случае плод рождается с параличом нижних конечностей, проблемами с кишечником и мочевым пузырём. В 90% случаев у плода диагностируется гидроцефалия (водянка головного мозга).
Характерные признаки миеломенингоцеле на УЗИ:
- на задней поверхности позвоночника визуализируется жидкость;
- через позвоночную щели видно образование с жидкостью внутри;
- черепная ямка имеет меньшие размеры;
- ткани мозжечка смещены;
- выражено искривление позвоночника;
- размеры плода меньше нормы;
- диагностируется гидроцефалия из-за низкого расположения спинного мозга и блокировки спинномозговой жидкости.
При подозрении на патологию женщина сдаёт кровь на специфические ферменты. У неё повышен уровень альфа-фетопротеина, как и при других аномалиях плода. Затем беременную отправляют на 4D сканирование, во время которого можно увидеть объёмное изображение плода. Однако это становится возможным только с 20-й недели беременности.
Миеломенингоцеле — тяжёлая форма расщепления позвоночника, поэтому при подтверждении диагноза на УЗИ женщине рекомендуют сделать аборт. Даже если малыш родится живым, он не сможет ходить, у него будут проблемы с внутренними органами.
Операция по перемещению вышедшего за пределы позвоночного столба спинного мозга со спинномозговыми нервами проводится в течение 48 часов с момента рождения. Выпячивающаяся капсула помещается обратно в позвоночный канал, сверху нашиваются мышцы и кожа.
Такие дети нуждаются в особом лечении, которое существенно не улучшит их качество жизни. Очень низкий процент детей в будущем смогут ходить, но большинство будет нуждаться в инвалидной коляске, потому что нервные окончания повреждаются и не позволяют спинному мозгу нормально функционировать.