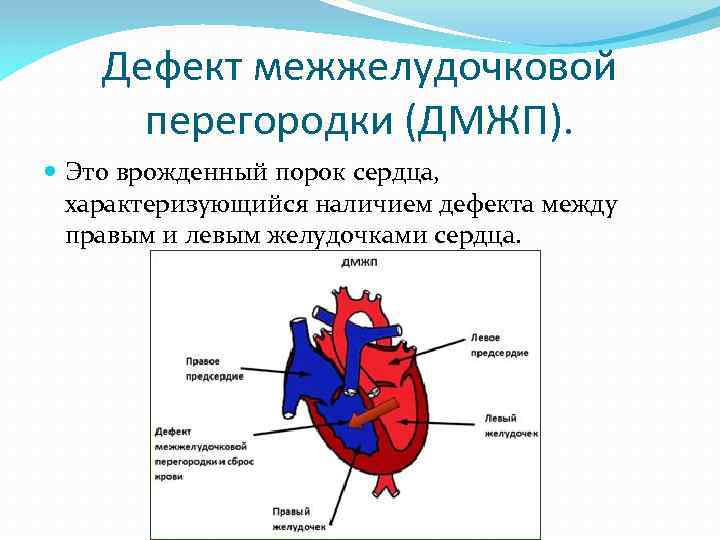
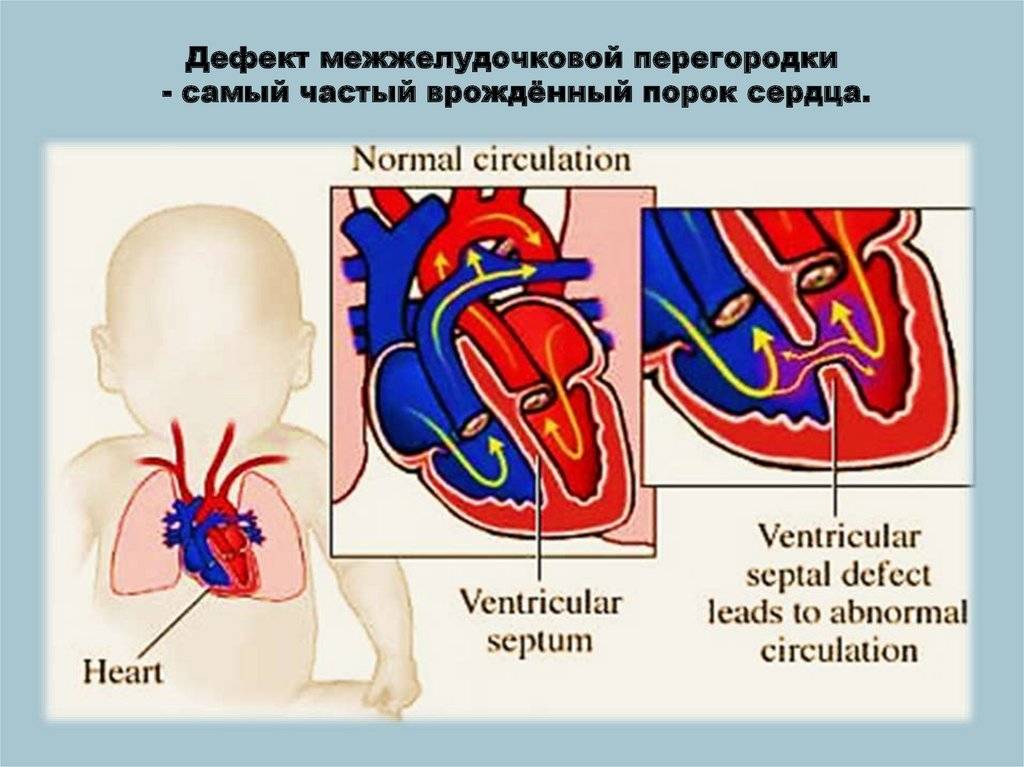
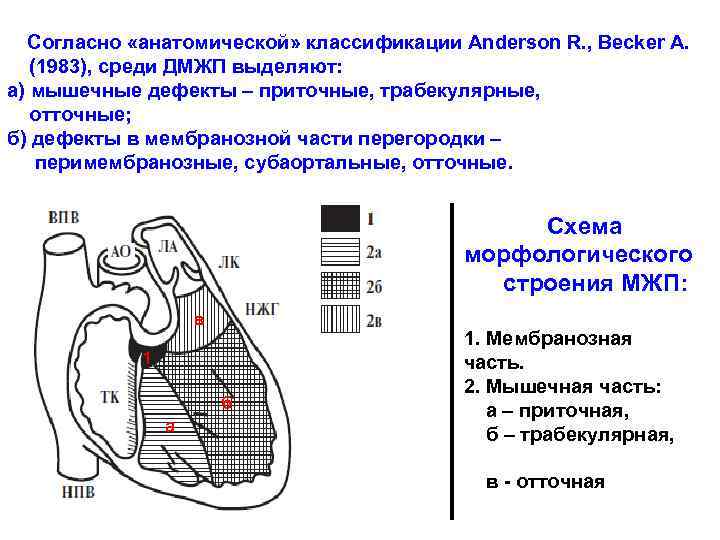
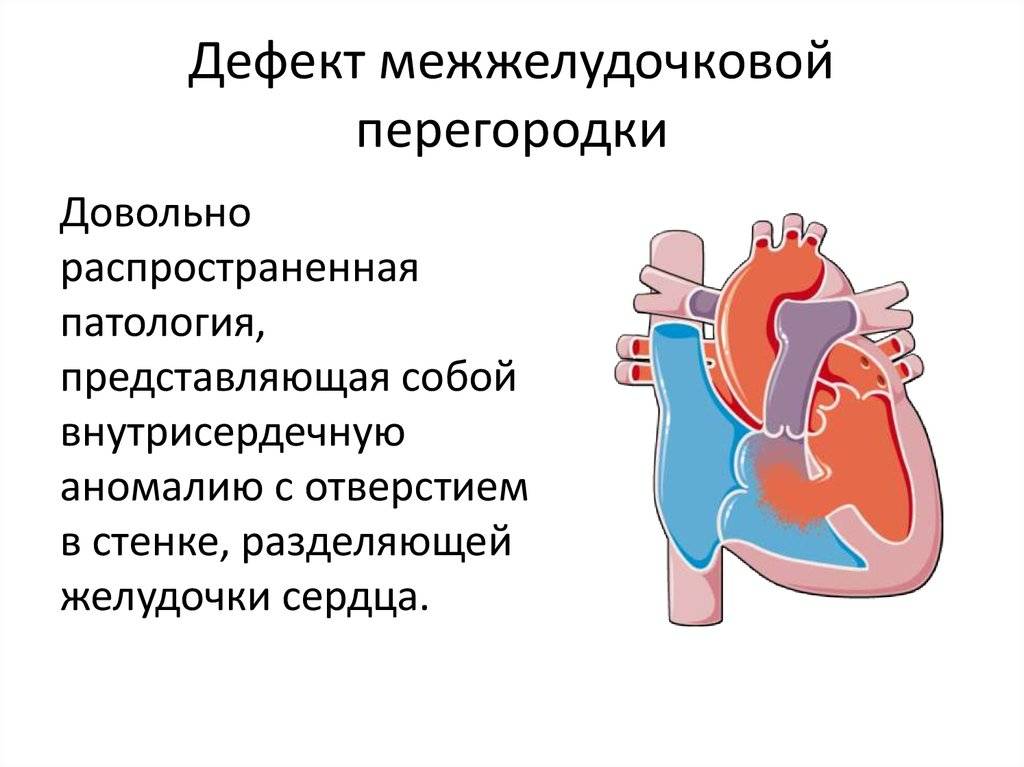
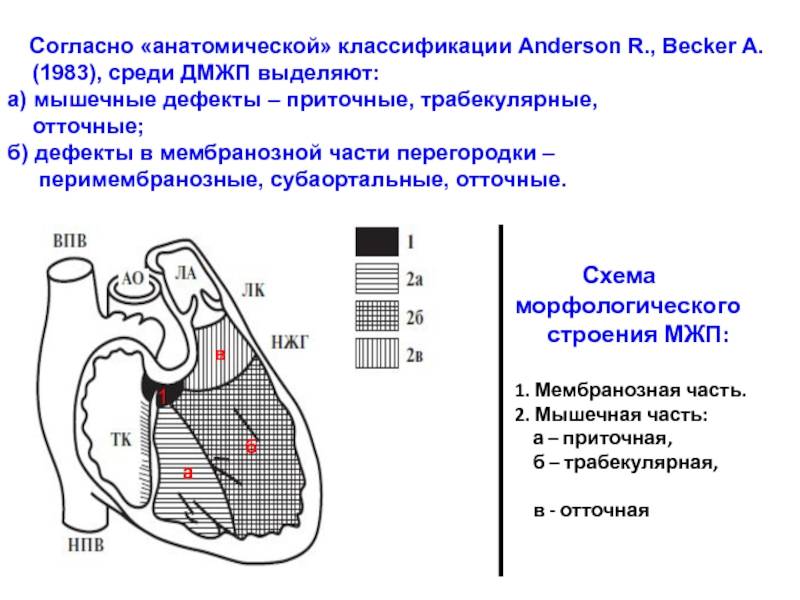
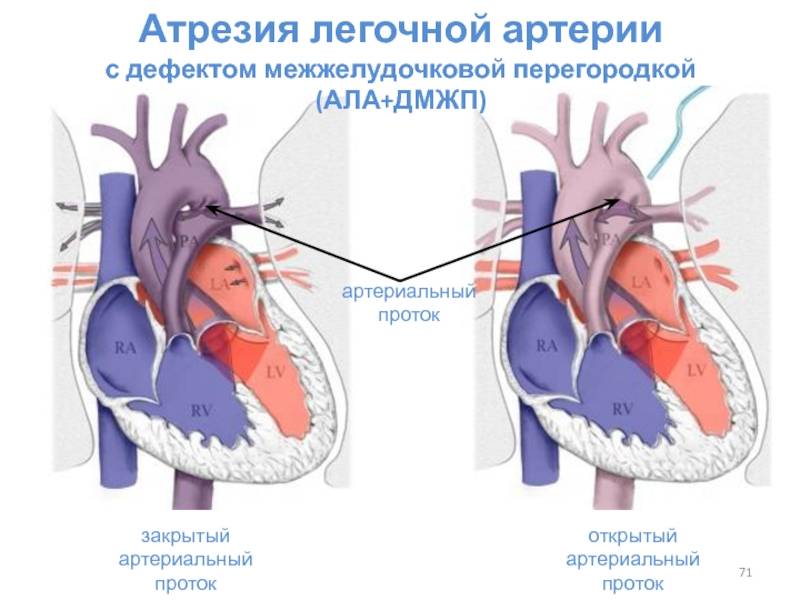
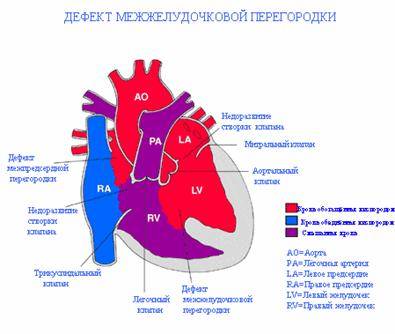
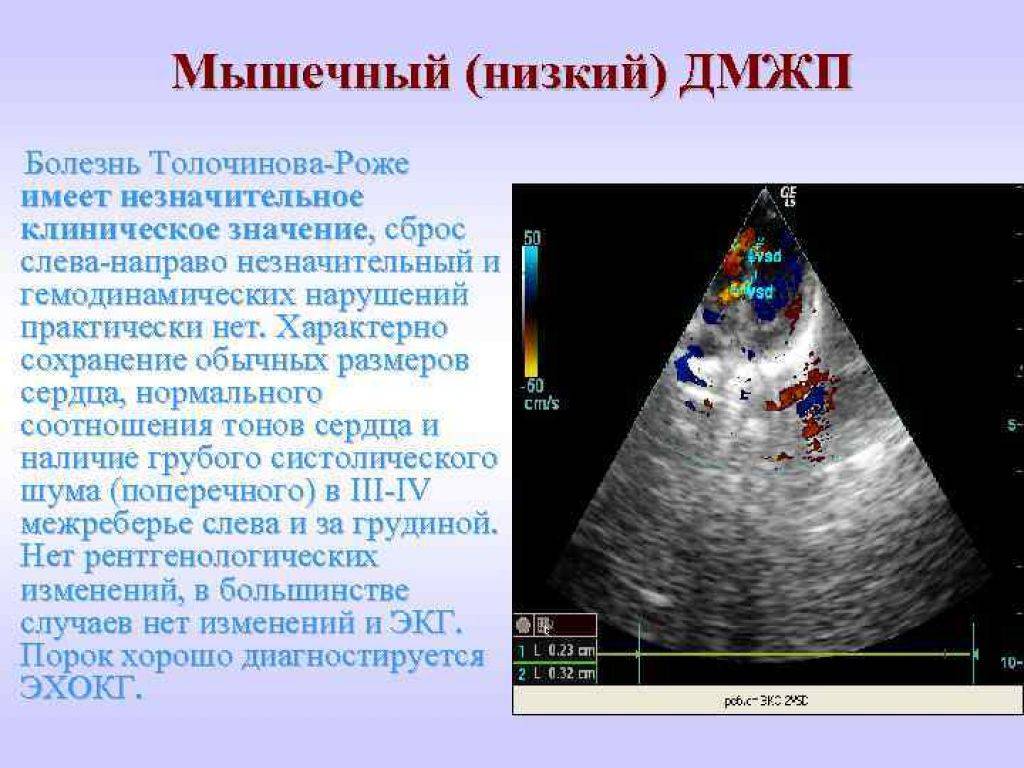
Аномалии положения сердца плода
Среди аномалий расположения сердца выделяют эктопию сердца (размещение вне грудной клетки). К таким патологиям относят декстрокардию (смещение сердца в правую сторону относительно нормального положения) и мезокардию (расположение сердца не с левой стороны грудины, а по срединной линии тела).
Эктопия сердца у плода возникает на сроке 14-18 дней с момента зачатия мезадерма начинает развиваться неправильно, что вызывает неправильное срастание брюшной стенки. У плода либо отсутствует диафрагма вообще, либо нет диафрагмального сегмента перикарда.
Из-за отверстия в стенке между правым и левым желудочком слышны интракардиальные шумы. Также у плода эктопия сердца нередко сопровождается другими аномалиями — гидроцефалией, энцефалоцеле и пр.
Надо сказать, что существует высокая вероятность ошибочного диагноза по установки положения сердца. При тазовом предлежании плода на УЗИ сердца визуализируется справа, хотя на самом деле оно располагается в положенном месте.
В 71% случаев эктопия сердца вызывается плевральным выпотом, кистозным аденоматозным пороком развития лёгкого, диафрагмальной грыжей.
Различают четыре вида эктопии:
- абдоминальная (сердце находится в брюшине);
- грудная (сердце выходит наружу через дефекты грудины);
- торакоабдоминальная (пентада Кантрелла – сложнейшая патология, имеющая комплекс отклонений от нормы);
- шейная (сердце смещается в область сердца).
Грудная эктопия встречается в 55-60% случаев, торакоабдоминальная — в 38%, шейная — почти в 3%. Выживаемость составляет около 10%. В большинстве случаев при эктопии младенец либо рождается мёртвым, либо умирает сразу после рождения.
Патология сопровождается смещением других внутренних органов, которые не защищены от механических повреждений и подвержены инфекциям и вирусам больше обычного.
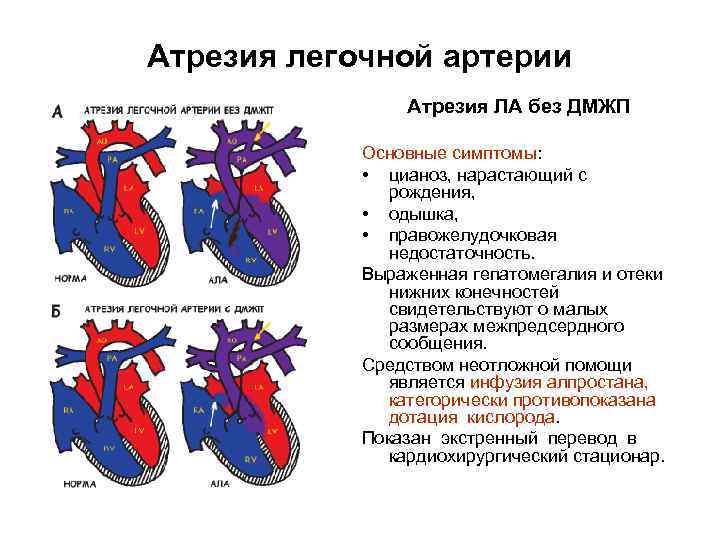
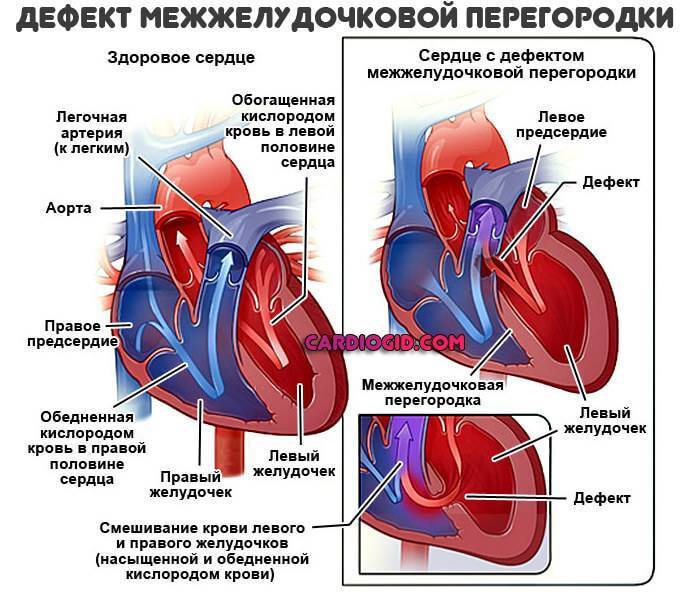
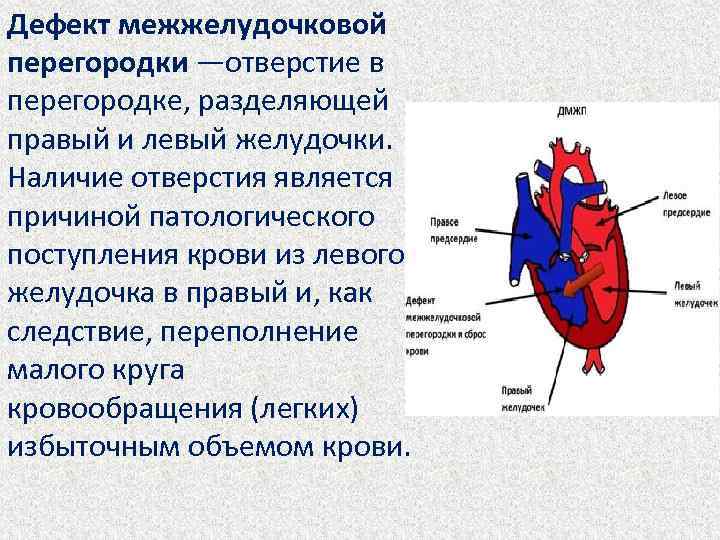
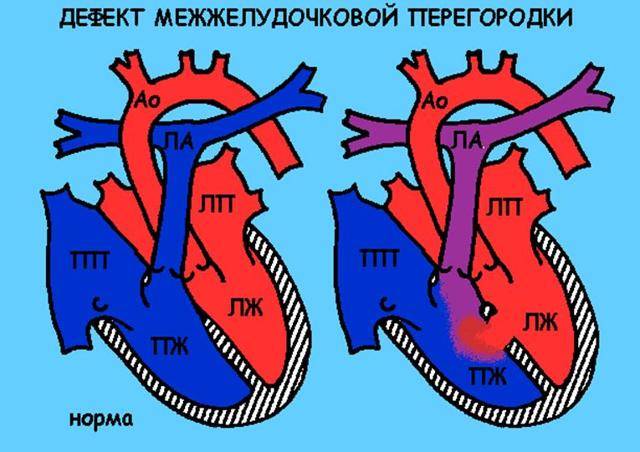
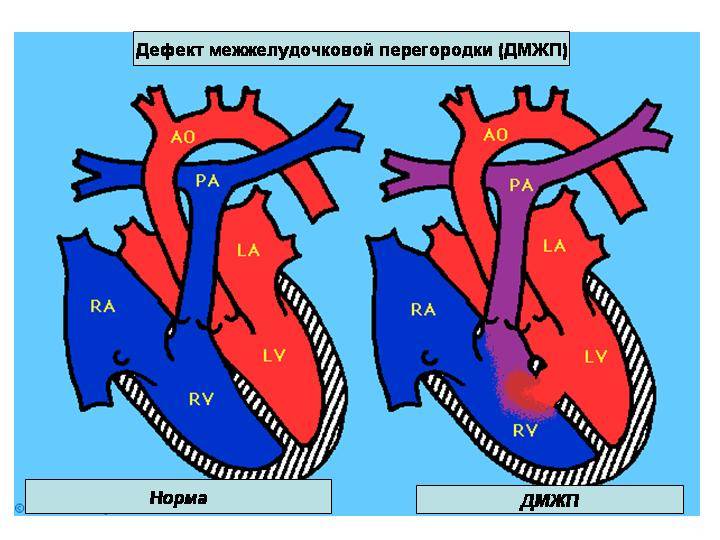
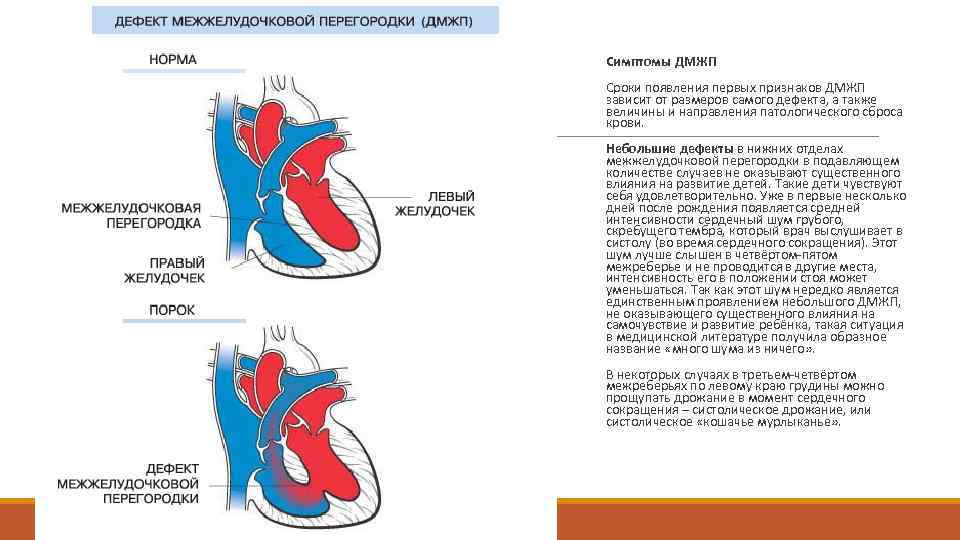
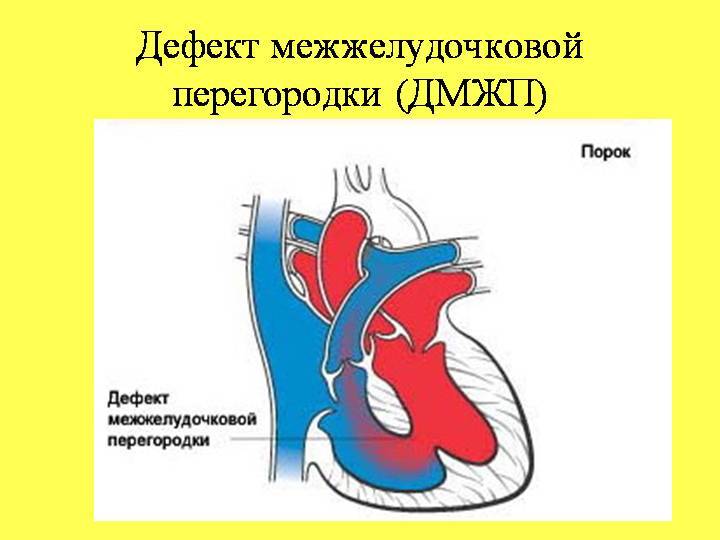
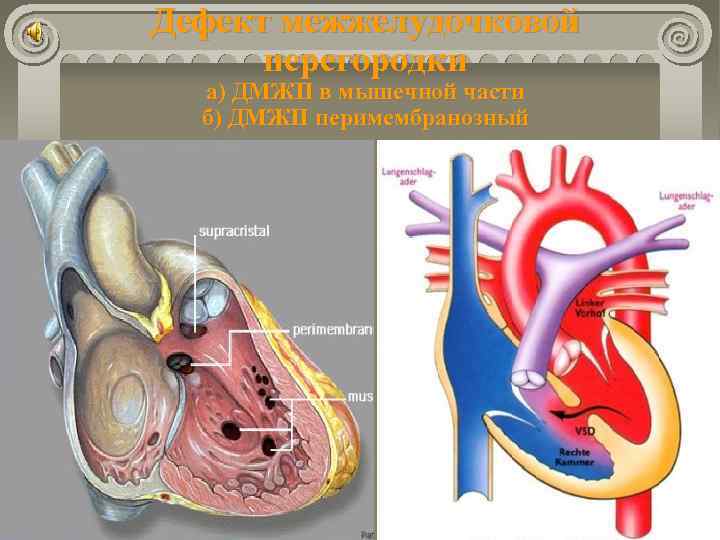
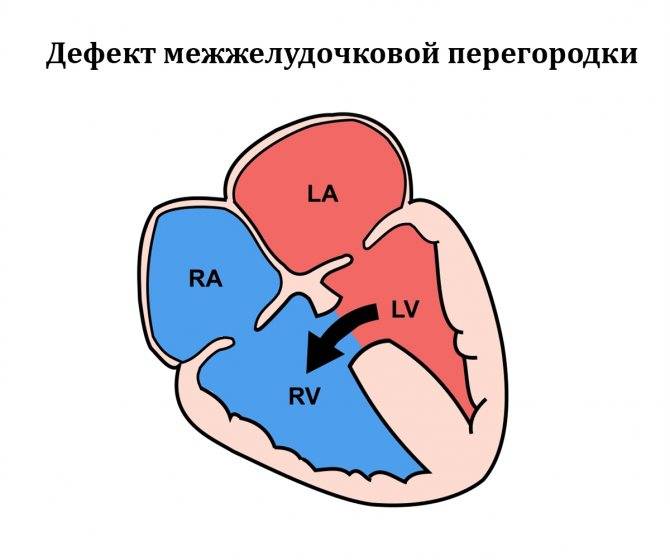
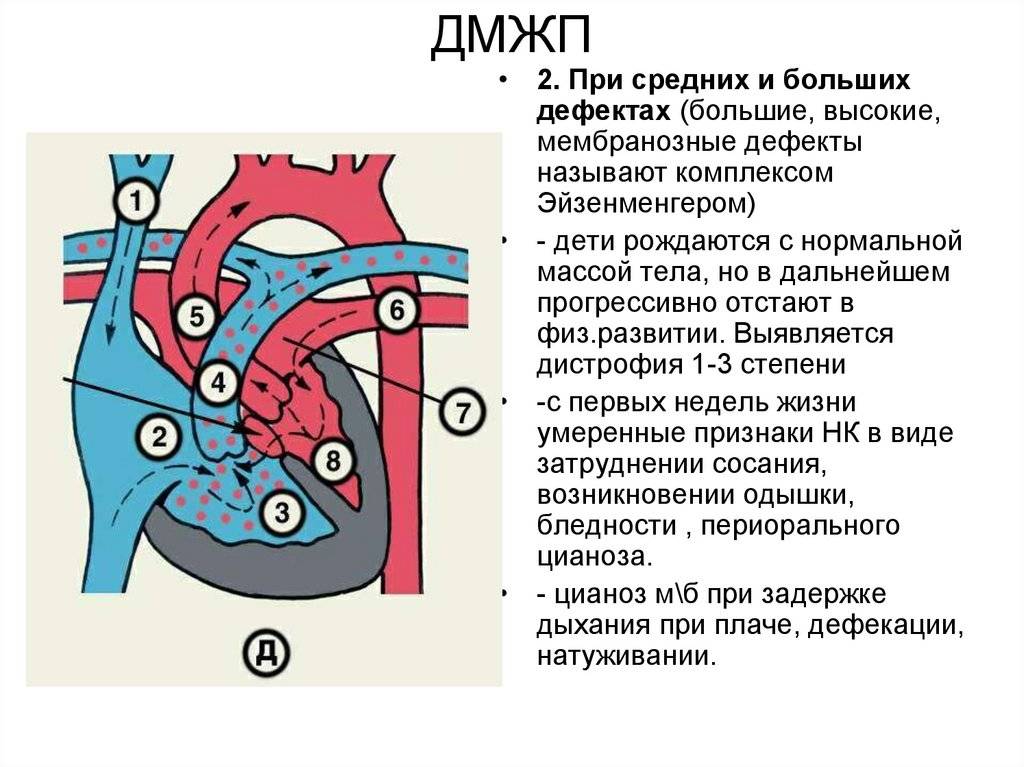
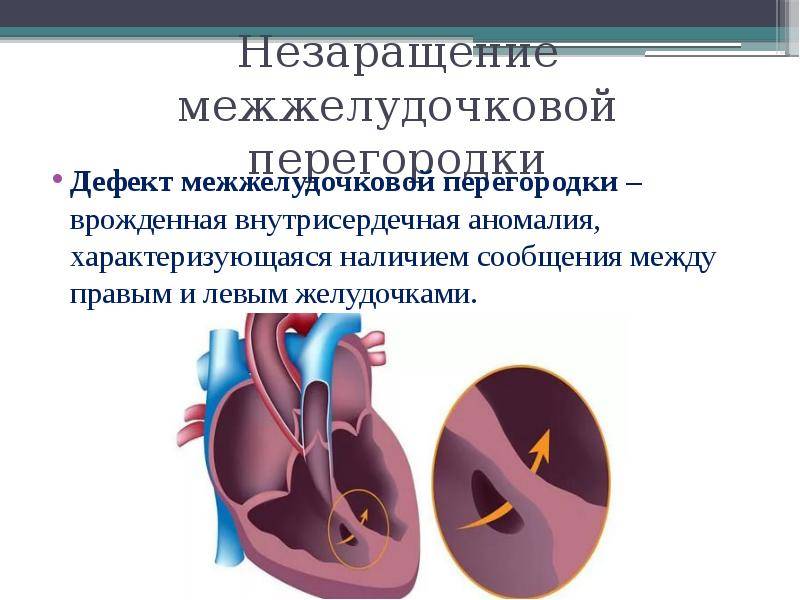
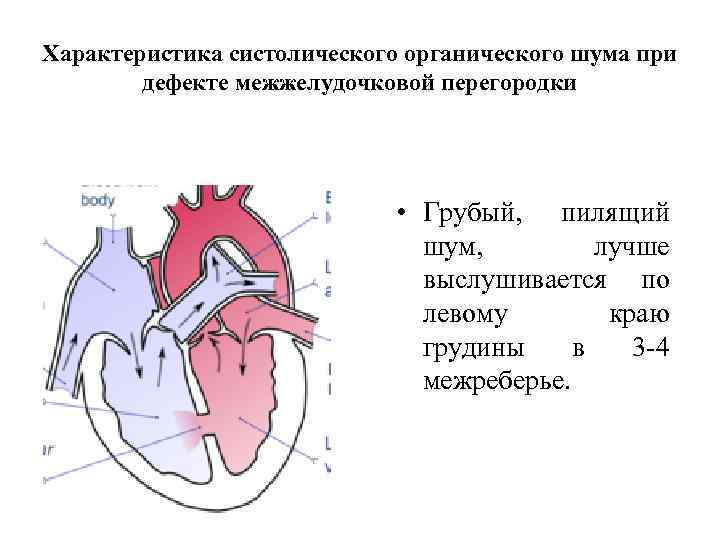
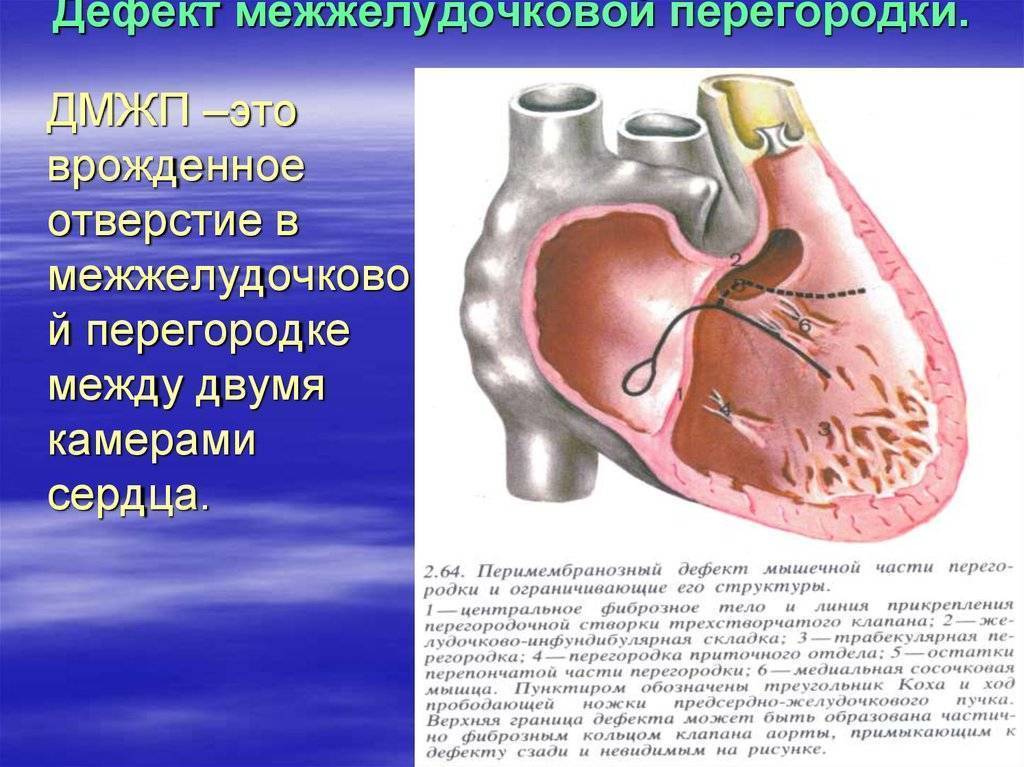
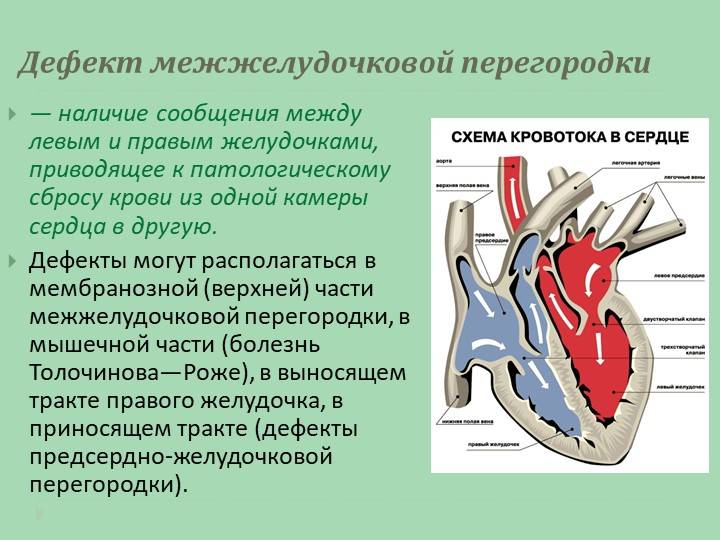
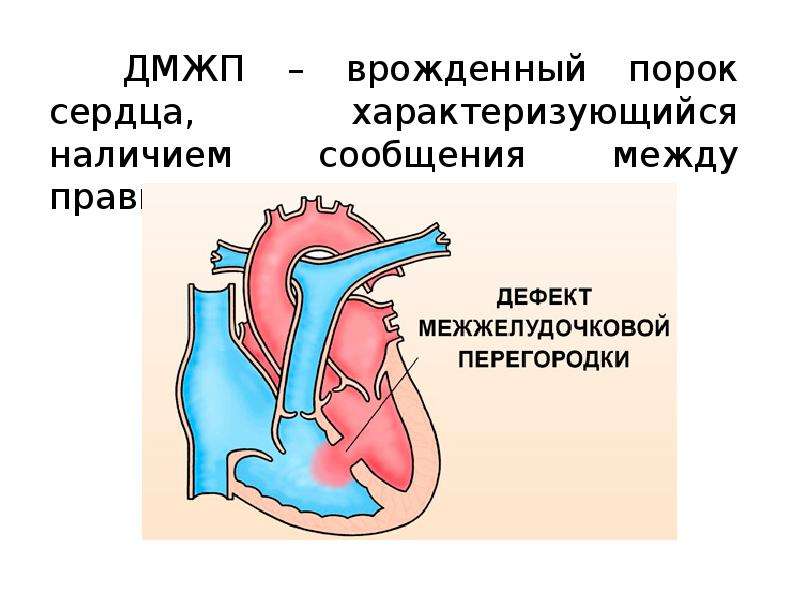
Причины возникновения ДМЖП у ребенка
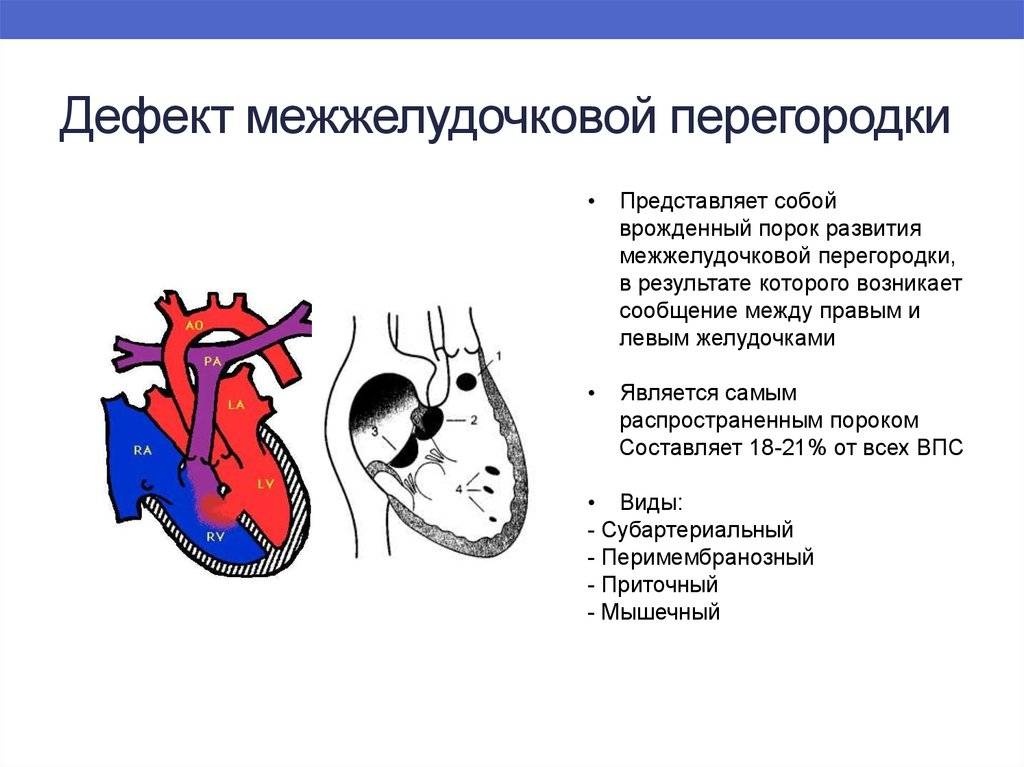
ДМЖП у ребенка — врожденная аномалия, которая формируется внутриутробно. Нередко она развивается параллельно с иными пороками — незакрытый артериальный проток, аортальная недостаточность и пр.
Дефект межжелудочковой перегородки у ребенка может развиваться вследствие таких воздействий на организм матери в период вынашивания:
- гормональный дисбаланс;
- инфекции, вирусные заболевания;
- воздействие радиации;
- употребление алкоголя, курение;
- патологии беременности — угроза выкидыша, токсикозы.
Также ДМЖП у ребенка может возникнуть, если будущая мама перенесла инфаркт миокарда.
Правое предсердие
Функциональная анатомия правого предсердия
Правое предсердие имеет цилиндрическую форму; у новорожденных объем
полости составляет 6,5-10 см3, к концу 1 года жизни – 11-18
см3, в 7-9 лет – 22-36 см3, в 18-25 лет – 100-150
см3.
Правое предсердие изучают в двухмерном режиме из проекции 4-х камер
с верхушки или субксифоидально. При субксифоидальном доступе можно
визуализировать место впадения нижней полой вены, а также ее заслонку
(складка эндокарда высотой 5-10 мм) и межвенозный бугорок (на границе
устьев верхней и нижней полой вены). На латеральной стенке правого
предсердия в ряде случаев удается визуализировать мышечный валик (пограничный
гребень ушка правого предсердия). При дилатации ушка могут визуализироваться
гребенчатые мышцы в виде трабекулярных образований, обычно соединяющихся
с устьем полых вен.
Размеры правого предсердия зависят от возраста: у новорожденных и
детей до года переднезадний размер колеблется от 1,1 до 2,1 см, у
детей 1-6 лет – 1,1-2,5 см, у детей 7-12 лет – 1,3-2,5 см, 13-17
лет – 1,4-2,5 см. Ширина предсердия у новорожденных и детей до 1
года от 1,2 до 1,9 см, у детей 1-6 лет – 1,2-2,3 см, у детей 7-12
лет – 1,3-2,3 см, у 13-17-летних – 1,4-2,3 см.
Двухмерная эхокардиография правого предсердия
Правое предсердие визуализируют в нескольких продольных и поперечных
сечениях. Из субкостального доступа определяют место впадения нижней
полой вены в полость камеры (situs solitus). В проекции 4-х камер
из апикального или субкостального доступа устанавливают форму камеры,
наличие в ней дополнительных образований, взаимосвязь с желудочковой
камерой.
Дилатация правого предсердия
- Идиопатическая аневризма правого предсердия.
- Аномальный дренаж легочных вен.
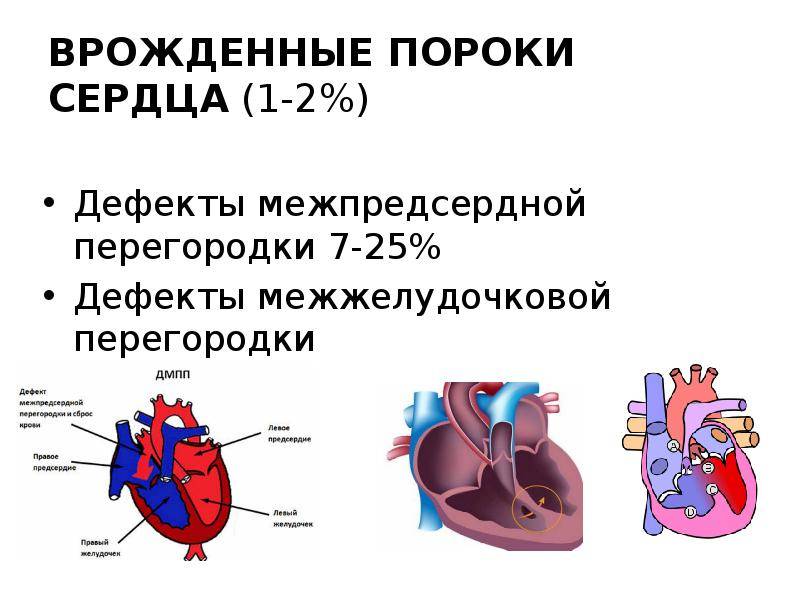
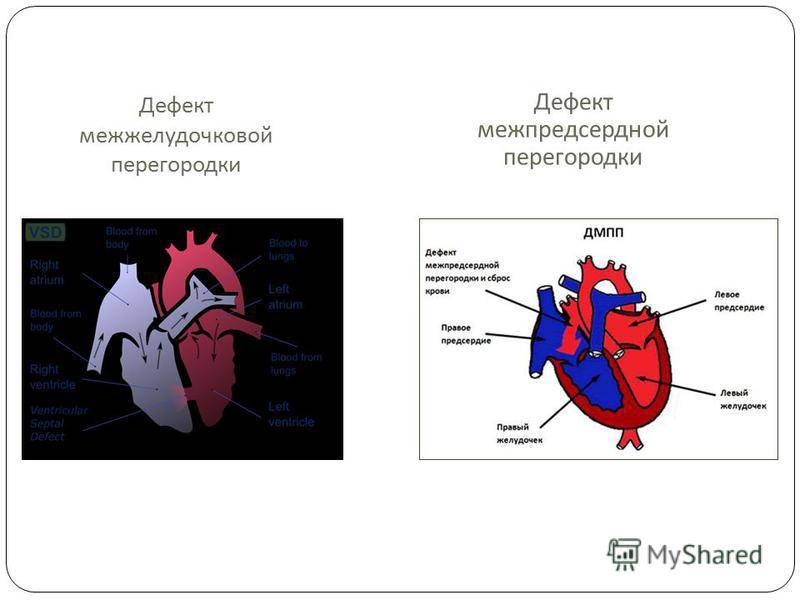
- Дефект межпредсердной перегородки.
- Открытый атриовентрикулярный канал.
- Аномалия Эбштейна.
- Стеноз трикуспидального клапана.
- Недостаточность трикуспидального клапана.
- Опухоль правого предсердия.
- Рестриктивная кардиомиопатия.
- Аритмогенная дисплазия правого желудочка.
- Частичное врожденное отсутствие перикарда.
- Легочное сердце.
- Застойная сердечная недостаточность.
- Констриктивный перикардит.
- Прорыв аневризмы синуса Вальсальвы в правое предсердие.
- Портальная гипертензия.
Уменьшение полости правого предсердия
- Сдавление при опухолях средостения.
- Синдром гипоплазии правого желудочка.
- Большой лево-правый шунт на уровне желудочков (ДМЖП)
или магистральных сосудов (ОАП).
Дополнительные эхосигналы в полости правого предсердия:
- Опухоли правого предсердия (чаще миксомы).
- Заслонка венечного синуса.
- Заслонка нижней полой вены (Евстахиев клапан).
- Заслонка овального отверстия.
- Гребенчатые мышцы ушка правого предсердия.
- Тромб в правом предсердии.
- Пролапс трикуспидального клапана.
- Пролапс клапана нижней полой вены.
- Аневризма межпредсердной перегородки.
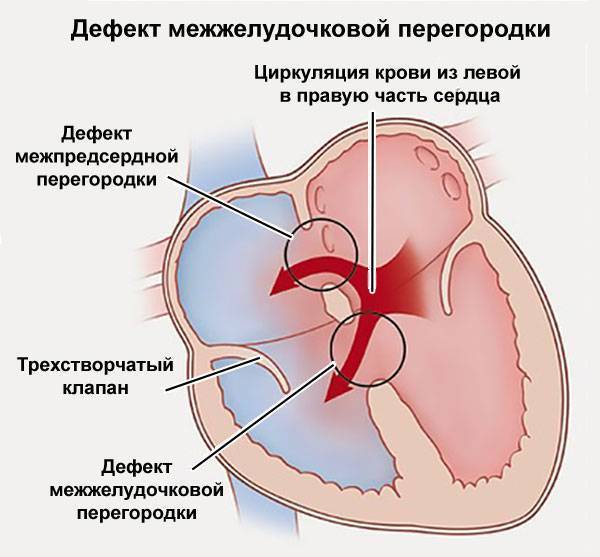
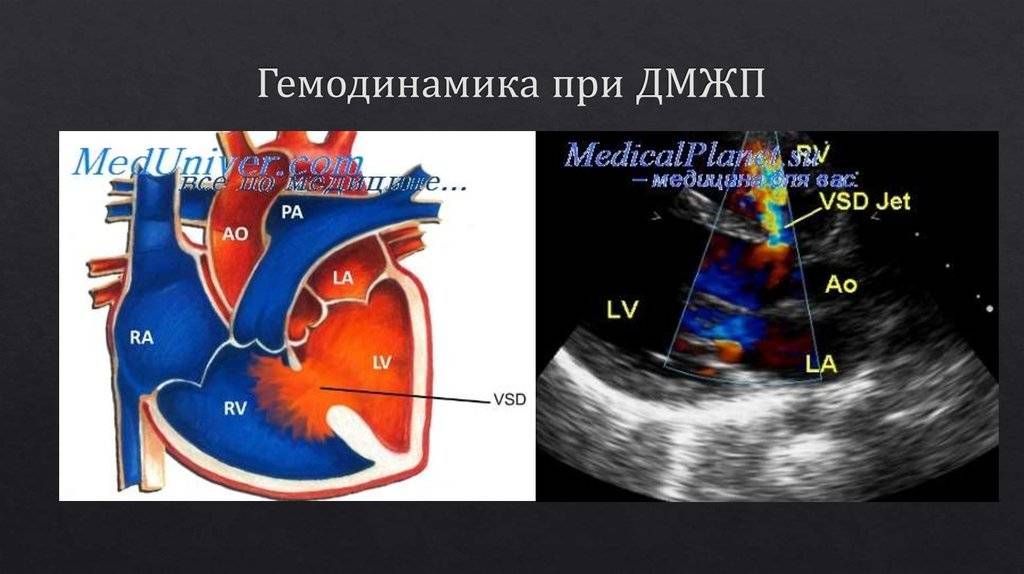
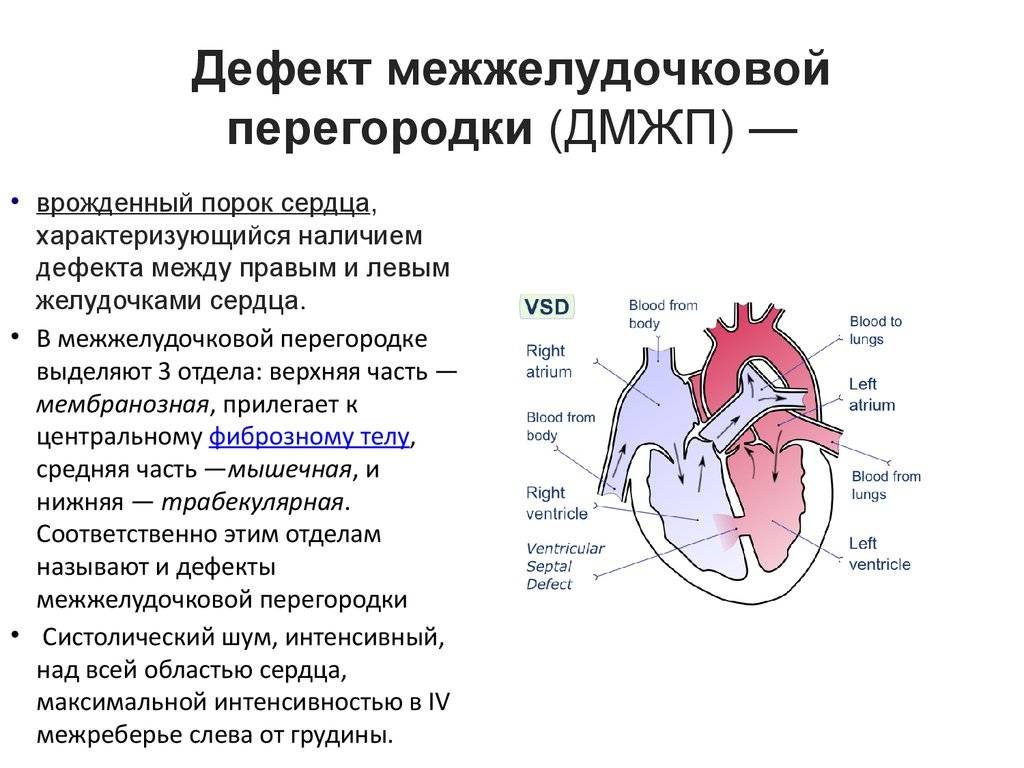
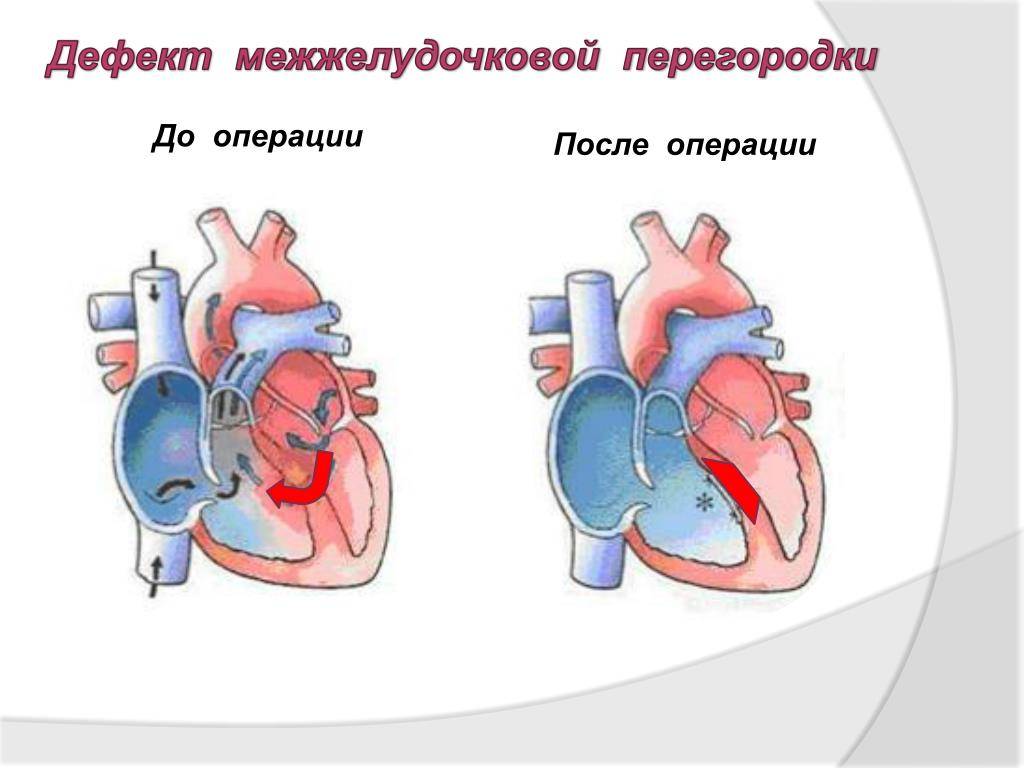
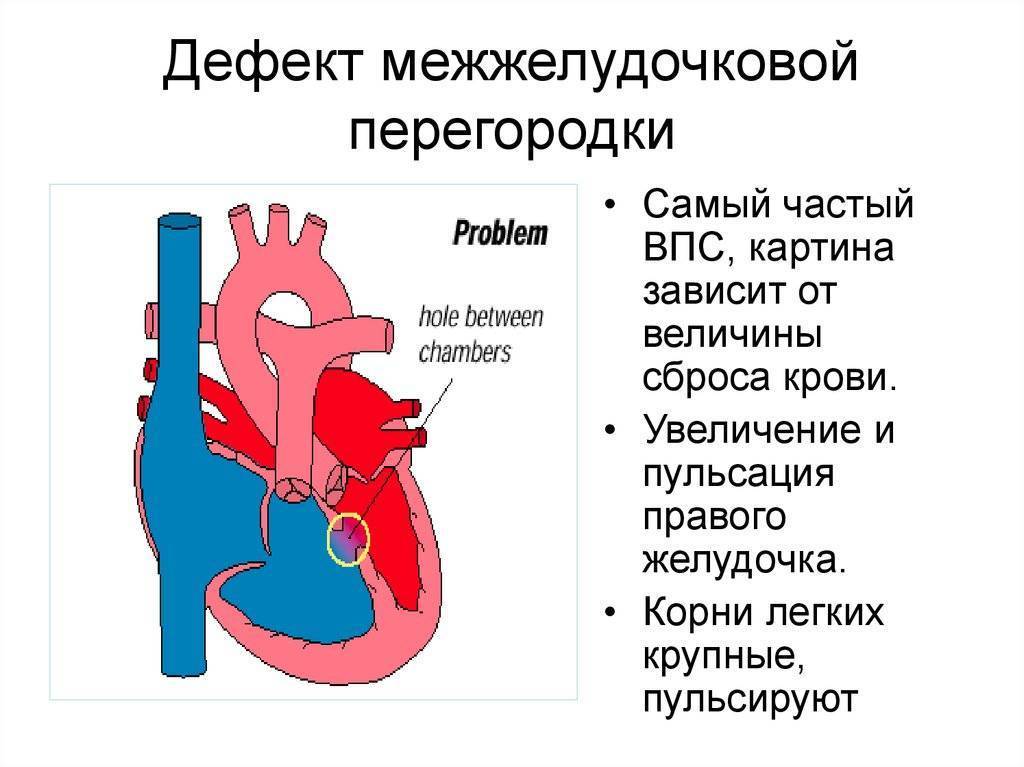
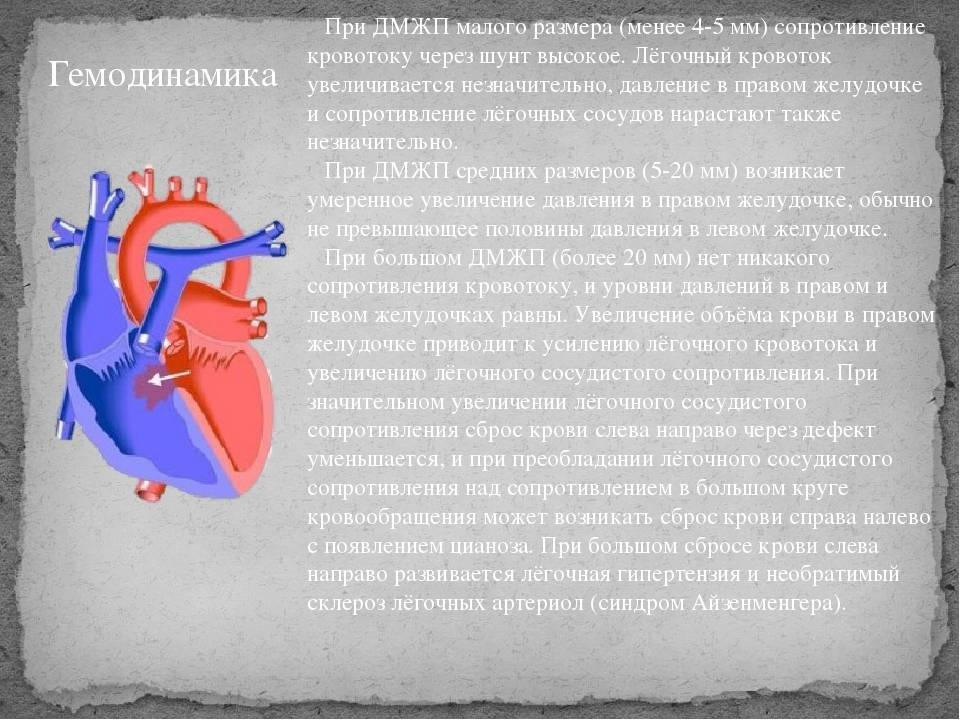
Лечение дефекта межжелудочковой перегородки сердца у детей
Лечебная тактика при такой аномалии подбирается индивидуально. При выборе метода терапии учитывается размер отверстия и состояние ребенка. Дефект межжелудочковой перегородки сердца у детей, не превышающий 10 мм, подлежит наблюдению с периодическим обследованием. В большинстве случаев аномалия затягивается самостоятельно по мере взросления ребенка.
Если присутствуют патологические проявления назначаются медикаменты:
- кардиотрофики;
- антиоксиданты;
- сердечные гликозиды;
- ингибиторы АПФ;
- диуретики и пр.
В случаях, когда дефект межжелудочковой перегородки сердца у детей самостоятельно не затягивается или он имеет большие размеры, проводится хирургическое вмешательство.
Оно бывает двух видов: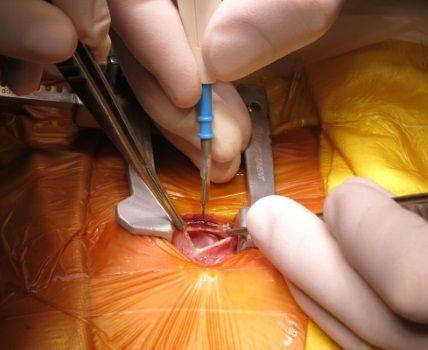
- Паллиативное. Назначается в качестве подготовки к радикальному вмешательству. Используется при значительных дефектах и сопутствующих тяжелых отклонениях.
- Радикальное. Проводится ушивание небольшого просвета между правым и левым желудочком. Значительный диаметр дефекта подразумевает его закрытие с помощью синтетической заплаты.
Лечение патологии откладывать нельзя, так как его отсутствие ведет к неблагоприятному прогнозу.
Современные виды операций при ДМЖП
Каждая из операций имеет свои показания и предпочтительна в определенных клинических ситуациях. Решение о выборе вмешательства принимается коллегиально с учетом всех обстоятельств. Выполняется:
- Традиционная торакотомическая операция с вскрытием грудной клетки и подключением аппарата искусственного кровообращения. Продолжается около 6 часов и требует довольно длительной реабилитации. Но позволяет одновременно устранить другие аномалии сердца и ликвидировать ДМЖП при любом расположении дефекта. В зависимости от положения и размеров его ушивают или накладывают «заплату» из тканей сердечной сумки (перикарда) пациента или синтетического материала.
- Рентгенхирургическая эндоваскулярная (внутрисосудистая) операция показана в шести случаях из десяти. Может быть выполнена, если ДМЖП – единственный порок сердца у ребенка, дефект расположен не ближе нескольких миллиметров от края перегородки, и вес пациента не менее 5 кг. У совсем маленьких детей настолько узкие сосуды, что не позволяют ввести в них катетер и доставить с его помощью к сердцу окклюдер для закрытия дефекта. Это синтетическое приспособление подбирается в соответствии с размером и расположением дефекта, доставляется в катетере к месту назначения в сложенном виде и там расправляется, перекрывая патологический кровоток. На протяжении полугода, пока окклюдер врастает в окружающие ткани, небольшое просачивание крови сохраняется, но оно не имеет существенного значения. А через шесть месяцев отверстие оказывается уже герметично закрытым, и ребенок становится практически здоровым.
- Гибридная операция проводится кардиохирургом и эндоваскулярным хирургом. Выполняется у маленьких детей с узкими для катетера сосудами, на работающем сердце, без аппарата искусственного кровообращения. Кардиохирург вскрывает грудную клетку, делает прокол в сердце для катетера. Далее эндоваскулярный хирург вводит его и устанавливает окклюдер, как при эндоваскулярной операции.
Методы диагностики ВПС
Диагностика ВПС основывается на сборе данных анамнеза (наличие пороков развития, в том числе врожденных пороков сердца, генетических заболеваний у ближайших родственников; информация о беременности и наличии этиологических факторов у родителей).
При сборе жалоб обращают внимание на отставание ребенка в развитии, плохую прибавку в весе, плохой аппетит, вялое сосание из груди либо бутылочки, отказ от груди, цианоз, частые респираторные инфекции.
Физикальное обследование
При физикальном обследовании обращают внимание на цвет кожных покровов, определяют пульс и АД (на правой руки и любой ноге), выполняют аускультацию сердца, легких, обращают внимание на наличие периферических отеков, проводят пульсоксиметрию, определяют диурез.
Инструментальная диагностика
Однако, ведущую роль в диагностике и подтверждении, дифференциальной диагностике ВПС играют инструментальные методы обследований: рентгенологическое обследование органов грудной клетки, электрокардиография, эхокардиография, МРТ, КТ, катетеризация полостей сердца.
Чтобы точно продиагностировать заболевание, запишитесь на прием к специалистам сети «Семейный доктор».
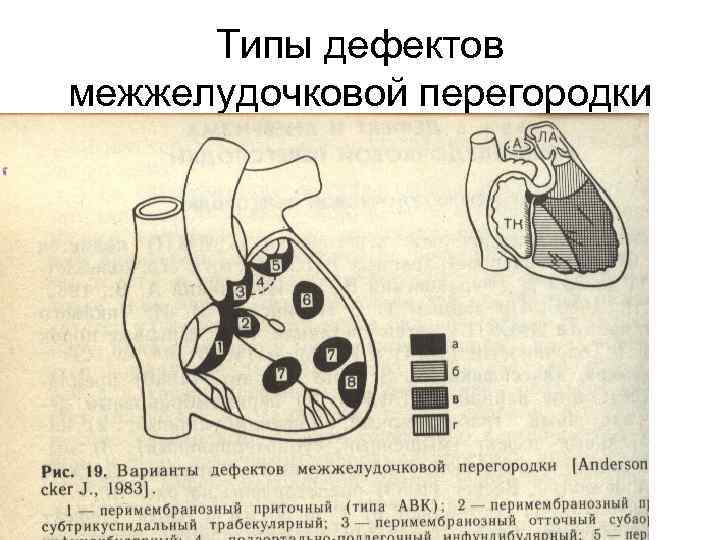
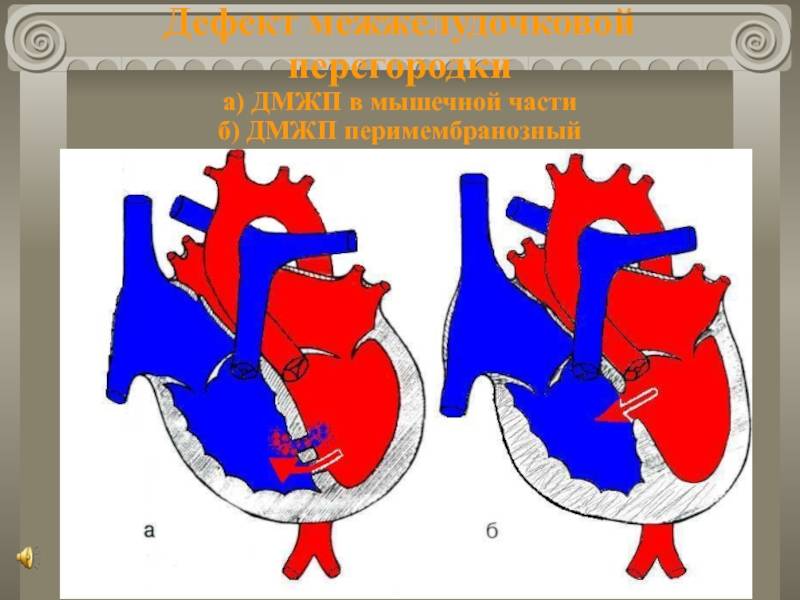
Аневризма мембранозной части межжелудочковой перегородки
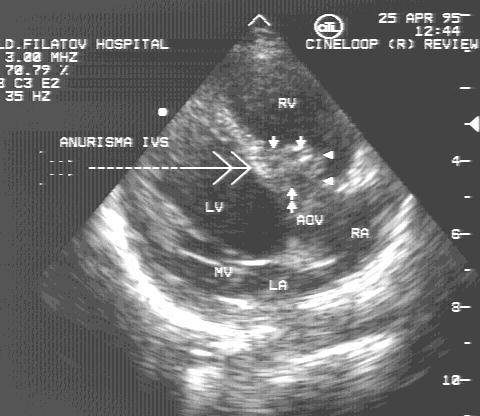
Рис.86.
ДМЖП. Аневризма
мембранозной части
межжелудочковой
перегородки.
Может быть изолированной или сочетаться с другими ВПС
(ДМЖП, аортальная недостаточость, коарктация аорты, открытый артериальный
проток), а также возникает после спонтанного закрытия дефекта.
Одномерная ЭхоКГ:
- Дополнительные эхосигналы в выходном тракте правого
желудочка от межжелудочковой перегородки в систолу, исчезающие в диастолу.
При аневризме образовавшейся после спонтанного закрытия ДМЖП дополнительные
эхосигналы определяются в полости правого желудочка. - Нарушение переднего (аортосептального) продолжения.
- Диастолическое трепетание передней створки митрального
клапана.
Двухмерная ЭхоКГ:
- Выбухание контура перегородки в сторону правого
желудочка усиливающееся в систолу. - Истончение стенки перегородки в области аневризмы.
- Изменение кинетики септальной створки трикуспидального
клапана (аневризма обычно находится под септальной створкой). - Выявление сопутствующих врожденных аномалий.
Допплер ЭхоКГ:
- Определение или исключение лево-правого сброса в области аневризмы.
- Оценка функции трикуспидального клапана (относительная
недостаточность клапана наблюдается в 60% случаев). - Выявление обструкции выходного тракта правого желудочка.
- Выявление сопутствующих внутрисердечных аномалий.
Чем опасна патология?
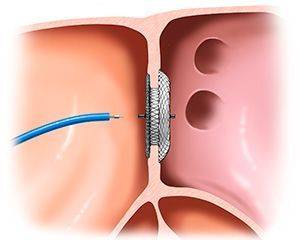
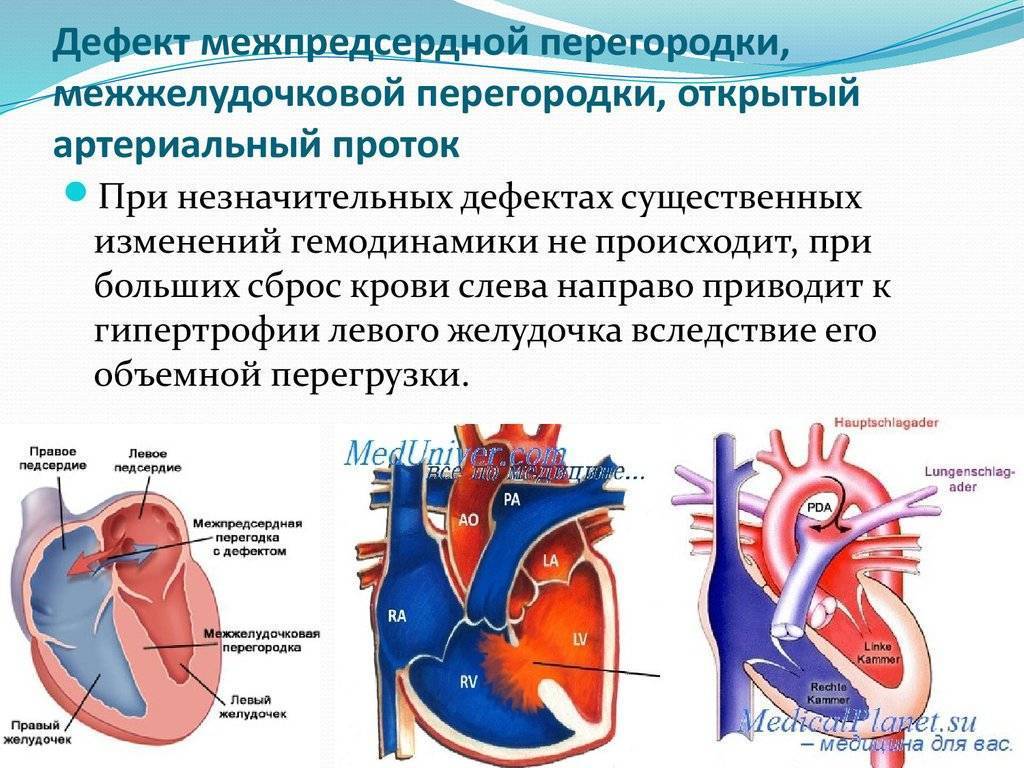
На первый взгляд может показаться, что закрытие дефекта межпредсердной перегородки – это не срочная процедура. На самом деле отделы правой стороны сердца несут повышенную нагрузку, со временем они увеличиваются в размерах. Результат – сердечная недостаточность и аритмия, одышка, постоянная усталость, отеки и дискомфорт в области груди. Они могут привести к развитию хронических заболеваний.
От избыточной нагрузки страдает и легочная артерия, с которой начинается малый круг кровообращения. Это приводит к бронхо-легочным болезням. В особо сложных случаях может развиться склероз сосудов легких – необратимое изменение, которое уже не поддается лечению и является противопоказанием для закрытия дефекта
Поэтому важно вовремя начинать диагностику и лечение, не дожидаясь осложнений со стороны сердца и дыхательной системы
У здоровых людей также существует отверстие в перегородке, которое называется овальным окном – и представляет собой небольшую щель между предсердиями. Она формируется еще в период эмбрионального развития и у некоторых остается во взрослой жизни. Если не наблюдается неприятных симптомов, то окно, сохранившееся во взрослом возрасте, не требует лечения и не считается заболеванием. Но в редких случаях оно может вызывать сосудистые патологии – в таком случае предусмотрено хирургическое лечение.
Эндоваскулярное лечение порока сердца – это наиболее современная операция, которая позволяет закрыть дефект перегородки. Если нет осложнений, то рекомендуется проводить операцию в возрасте до 7 лет. Если дефект выявлен позже, то рекомендуется лечение вне зависимости от возраста. При нарастании симптоматики операцию можно проводить даже совсем маленьким детям.
Показания
- наличие дефекта межпредсердной перегородки;
- симптомы перегрузки сердца,
- увеличение отделов сердца.
Противопоказания
- высокая вероятность тромбоэмболии;
- нарушение свертываемости крови;
- индивидуальные реакции непереносимости антикоагулянтов;
- сочетание ДМПП с другими пороками сердца, требующими более сложного вмешательства;
- наличие отверстий в перегородке больше одного;
- диаметр отверстия слишком большой для заплатки-окклюдера;
- острое инфекционное или воспалительное.
Медикаментозное лечение
При высокой лёгочной гипертензии применяются вазодилататоры – препараты простагландина Е 1.
Механизм действия:
- улучшает микроциркуляцию, кровоток на периферии;
- снижает свёртываемость крови.
Осложнения:
- снижение АД, урежение частоты сердечных сокращений, нарушения ритма;
- остановка сердца;
- остановка дыхания;
- повышение температуры тела;
- судороги, нервное перевозбуждение, вялость, вялое состояние;
- диарея;
- отеки, гематурия, анурия;
- снижение уровня глюкозы и кальция крови;
- нарушения свёртывающей системы крови – ДВС-синдром, кровоизлияние в мозг, кровотечение, снижение количества эритроцитов, тромбоцитов;
- инфекционные осложнения.
У недоношенных детей риск осложнений значительно выше.
Что выявляет УЗИ
В нашей клинике используется современное 4D оборудование, имеющее допплеровский режим. С его помощью можно получить изображение 3-х главных сосудов — верхней полой вены, лёгочного ствола и восходящей аорты. Во время обследования выявляется не только расположение сосудов, но и их диаметр и другие параметры.
На экране монитора будут видны следующие патологии плода:
- Уменьшение диаметра аорты при расширении лёгочного ствола можно говорить об гипоплазии (недоразвитости) левых отделов сердца малыша, отвечающих за начало кровообращения;
- Уменьшение ствола лёгочной артерии в размерах при сохранении в норме диаметров аорты и верхней полой вены указывает на стеноз (сужение) лёгочной артерии. У плода выявляются только выраженные формы;
- Маленький диаметр аорты при нормальном 4-камерном строении сердца является следствием коарктации аорты (сужение аорты сердца в определённом сегменте);
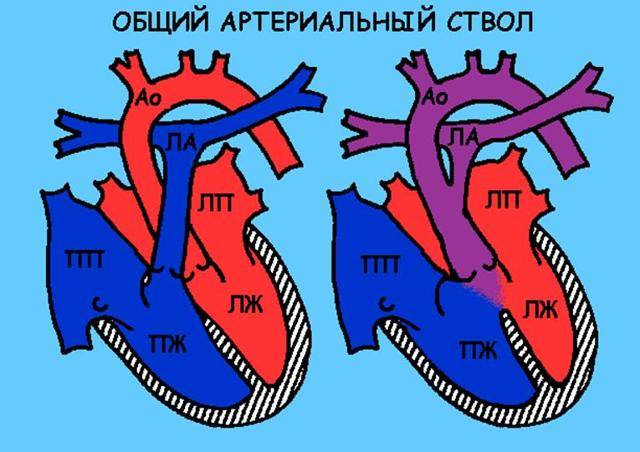
- Визуализация 2 сосудов вместо 3 может быть следствием соединения сосудов в общий артериальный ствол;
- Смещение аорты вперёд или правее лёгочной артерии наблюдается при транспозиции магистральных сосудов;
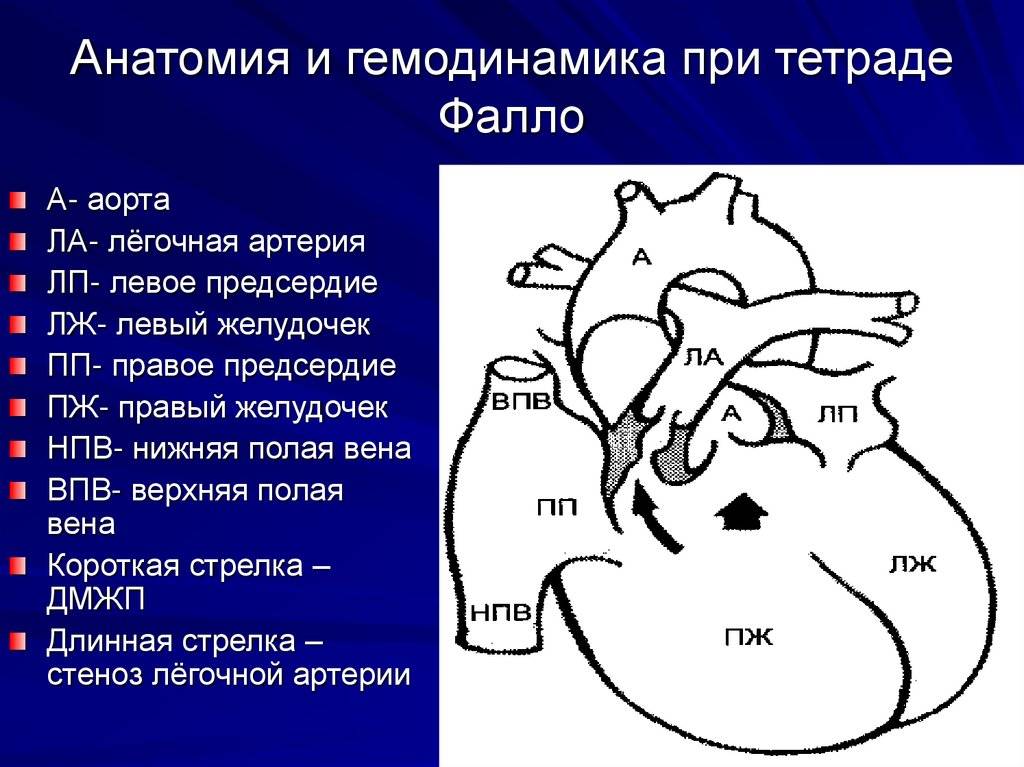
- Диаметр аорты расширен, но при этом сужен диаметр лёгочной артерии, а аорта смещена вперёд. Это может является тетрадой Фалло (очень тяжёлая сочетанная аномалия сердца). Проблема включает в себя стеноз или гипертрофию выходного отдела правого желудочка, дефект межжелудочковой перегородки, декстропозицию аорты (отхождение в правую сторону). Диагностика плода крайне затруднительна, поэтому на помощь приходит допплеровский режим, помогающий визуализировать поток крови в аорту из обоих желудочков;
- Гипоплазия (недоразвитость) правых камер сердца определяется по уменьшению их размеров относительно левых камер. Эта патология сопровождается обычно дисплазией (провисанием или выбуханием) митрального клапана;
- Общий предсердно-желудочковый канал виден как дефект перегородки сердца с расщеплением атриовентрикулярного клапана;
- Гипопластический синдром левых отделов сердца проявляется в виде недоразвития желудочка и митрального и аортального клапанов;
- Единственный желудочек также не является нормой, потому что их должно быть два и они хорошо просматриваются в четырёхкамерном срезе;
- При недоразвитости трёхстворчатого клапана кровь из правого предсердия не попадает в левое, что хорошо видно при допплеровском исследовании;
- Со 2 триместра фиброэластоз эндокарда визуализируется как утолщение миокарда и ухудшении его сокращения;
- Недоразвитие миокарда одного из желудочков (аномалия Уля) заметна на 2 триместре.