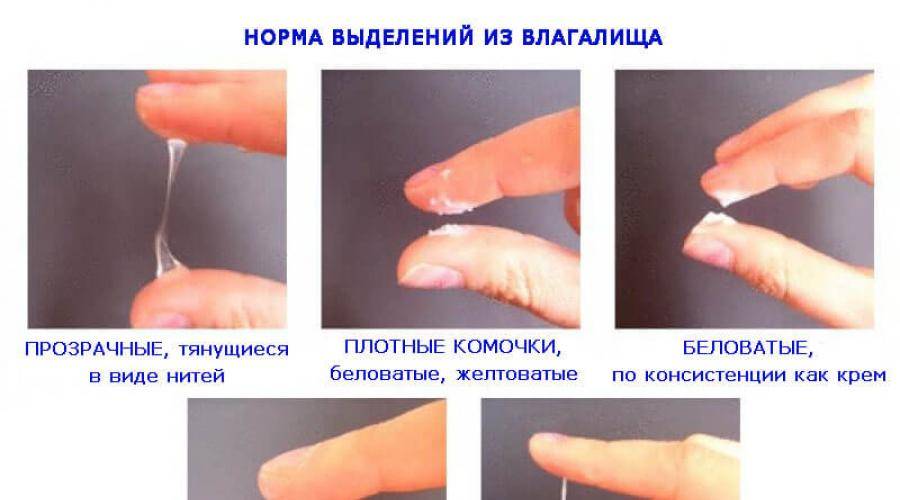
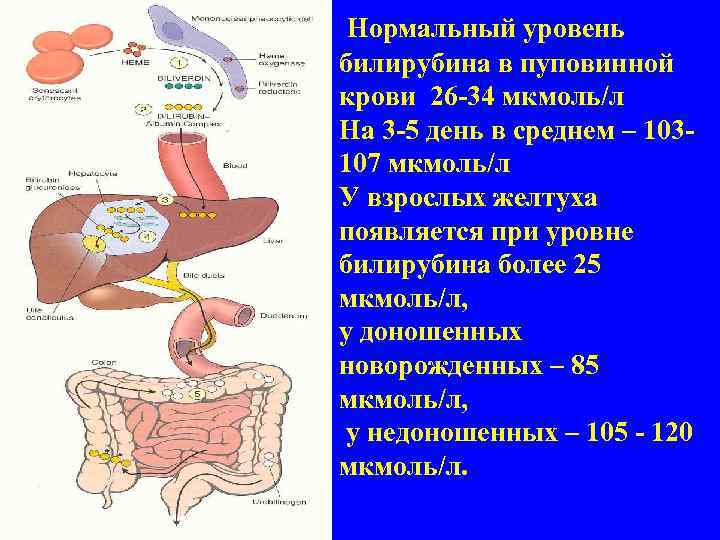
Диагностика
Диагностика у грудничков настолько сложна, что маленький пациент еще не может сказать, что с ним не так. В связи с этим первостепенное значение имеют внешний осмотр, осмотр матери и лабораторные исследования.
При подозрении на пневмонию врач проводит внешний осмотр ребенка, при котором замечает его бледность и сонливость. Кроме того, он измеряет температуру, выслушивает легкие на предмет шума и пальпируетлимфатический узел.
Во время разговора с мамой обращают внимание на изменения в поведении ребенка. Лабораторная диагностика включает следующие методы:
Лабораторная диагностика включает следующие методы:
- Анализы крови — повышение СОЭ и количества лейкоцитов.
- Рентген грудной клетки — выявление очага воспаления.
- Анализ мокроты и слизи из горла — выявляет возбудителя.
Диагноз проводят квалифицированные врачи — педиатр или пульмонолог.
Какие симптомы детского апноэ сна?
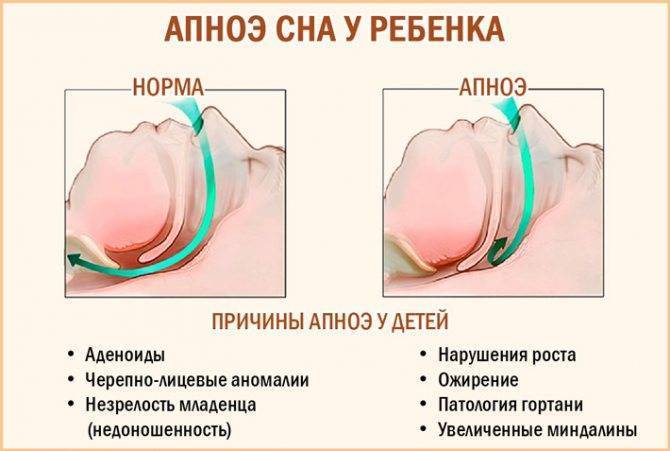
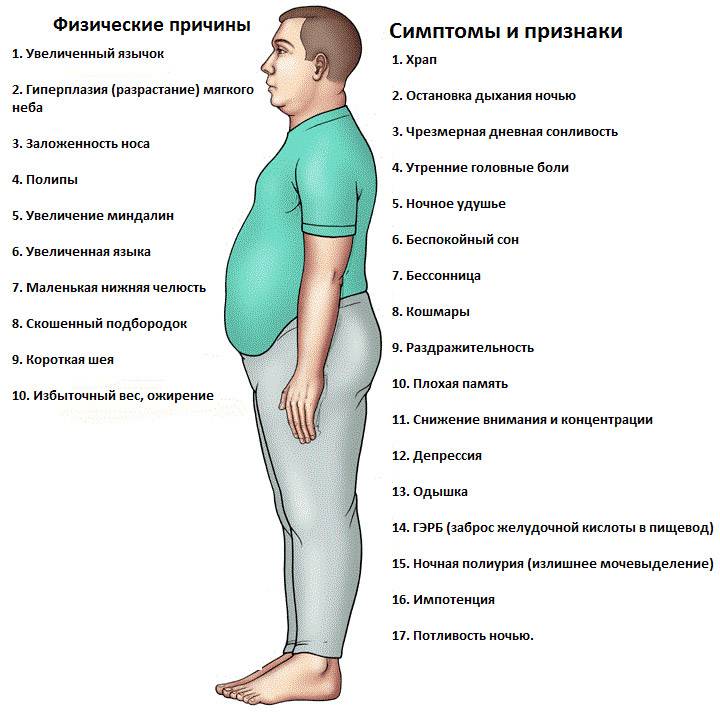
Апноэ во сне (ночной храп с паузами в дыхании) – это основной синдром и причина других злокачественных процессов в организме у ребенка. Поэтому храп с паузами в дыхании необходимо рассматривать как первичный признак патологии у детей.
На какие другие симптомы следует обращать внимание, или когда храп перестает быть просто громким звуком:
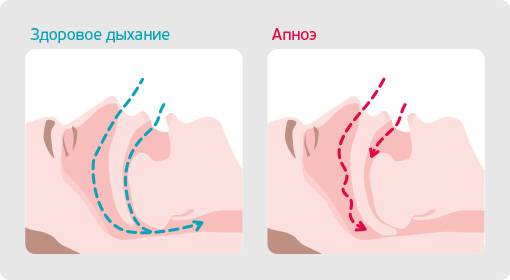
- Оральное дыхание – обычно большая часть дыхания осуществляется через нос как днем, так и ночью. Однако при увеличении миндалин или аденоидов, носовое дыхание становится намного затруднительнее.
- Увеличение ночного потоотделения.
- Нарушение осанки во сне с откидыванием головы (голова запрокинута назад).
- Энурез – невыясненный механизм повышенной гиперплазии миндалин (увеличение миндалин) так же предполагает повышенный риск ночного недержания мочи.
- Беспокойный сон. Сон, как правило, менее спокойный из-за дыхания. Повышенная доля углекислого газа в артериальной крови приводит к усилению дыхательного ритма, что приводит к стрессовой реакции организма.
- Цефалгия (головная боль).
- Дневная сонливость.
- Легочная гипертензия – если адекватное лечение детского апноэ не происходит в течение длительного периода времени, это может привести к повышению артериального давления в малом круге кровообращения. И в свою очередь, это может привести к легочной гипертензии.Это функциональное ограничение может сопровождаться недостаточностью (массивной потерей мощности) в сердце со всеми вытекающими последствиями.
- Проблемы со школьной успеваемостью из-за недостатка сна.
Как лечить лунатизм
Детям, как правило, особого лечения не требуется. Подавляющее большинство страдающих снохождением в детстве, к наступлению периода полового созревания полностью перерастают это нарушение сна. Главное – исключить другие, более серьезные заболевания, с похожей симптоматикой, например, эпилепсию или апноэ.
Основное лечение же состоит в установлении и выработке правильных гигиенических привычек и регулировании времени отхода ко сну. Если ребенок во время снохождения склонен к агрессивным действиям, то во избежание приступа можно пробовать намеренно будить его. Так как циклы фаз сна периодично повторяются, можно просчитать, когда случится новый эпизод, и разбудить ребенка до его начала.
Присутствие какой-либо патологии может выявить только врач-психотерапевт или психолог. В индивидуальном порядке могут быть назначены следующие лекарственные препараты:
- сосудорасширяющие;
- успокоительные;
- общеукрепляющие.
Нечастое, эпизодичное снохождение у детей не является поводом для особого беспокойства родителей. Просто нужно быть к этому готовым и знать как вести себя с ребенком. Начинать бить тревогу нужно, когда проявления лунатизма становятся угрозой для здоровья или жизни малыша.
3.Диагностика апноэ сна
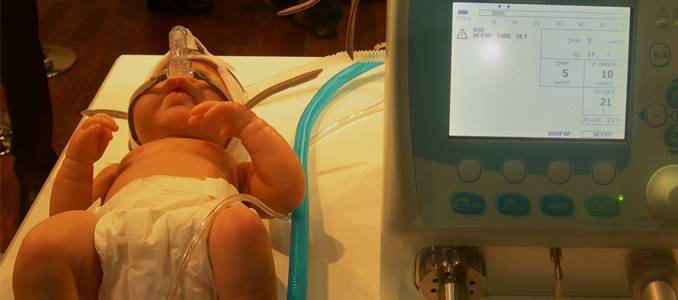
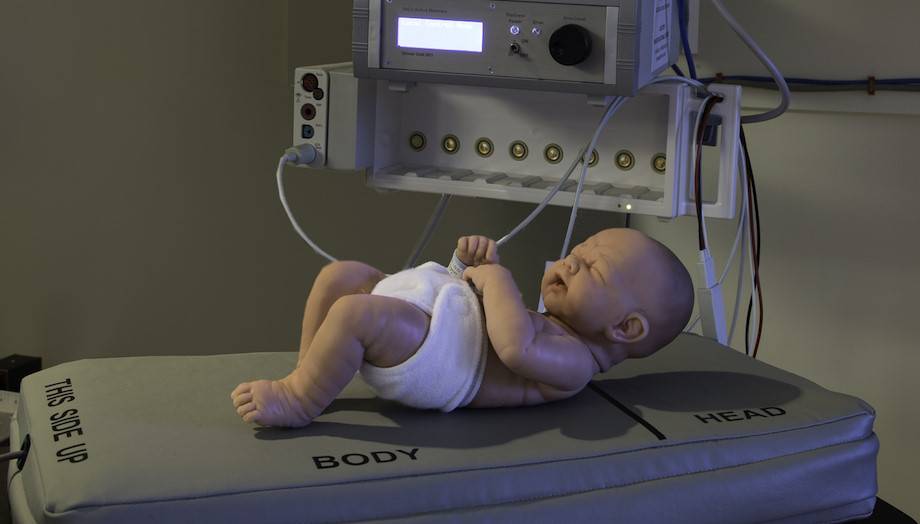
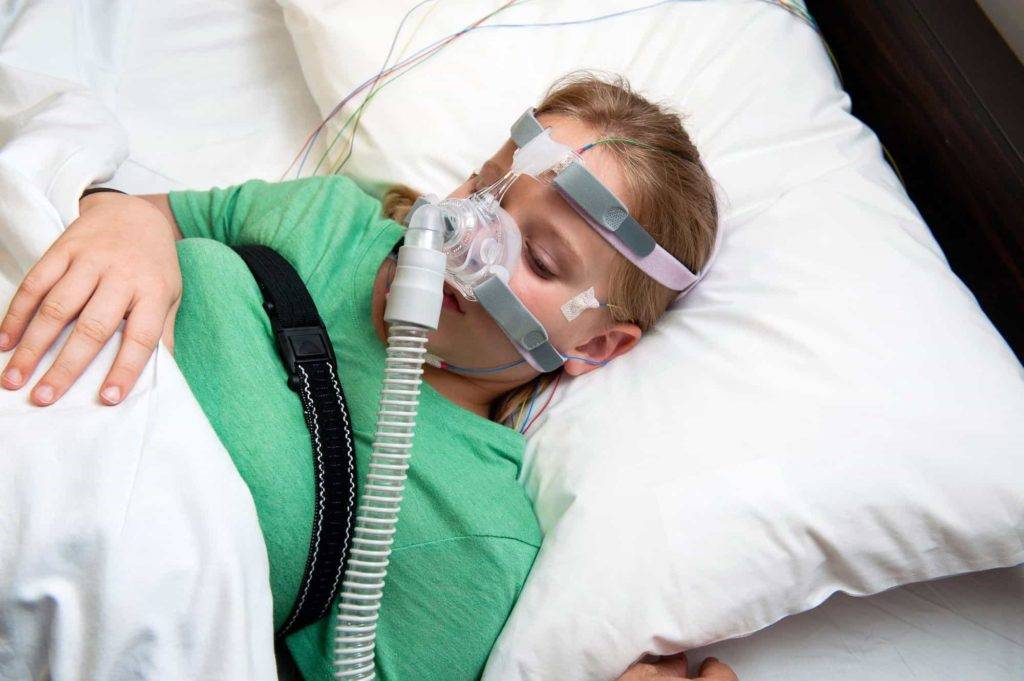
Для того, чтобы избежать серьезных последствий апноэ сна и вовремя начать лечение, необходимо диагностировать болезнь. Помимо изучения симптомов заболевания врач может назначить специальное исследование, называемого полисомнографией. Полисомнография, или исследование сна, это тест, который фиксирует физическую деятельность во время сна. Тест можно пройти в лабораторных условиях или даже дома при помощи портативного оборудования. Во время полисомнографии на кожу лица и к голове прикрепляются электроды, которые помогают зафиксировать сигналы, посылаемые головным мозгом, а также мышечную активность. Кроме того, для контроля дыхания ремни и датчики закрепляются вокруг груди и живота.
Помимо полисомнографии используются и другие методы диагностики апноэ сна:
- ЭЭГ, или электроэнцефалограмма, для измерения и регистрации активности мозговых волн;
- ЭМГ для записи активности мышц (например, подергивания лица, скрежета зубами, подергиваний ног) и определения наличия различных стадий сна;
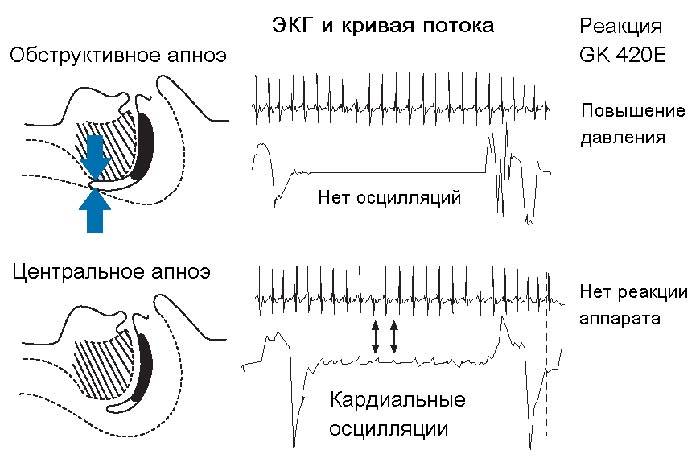
- ЭКГ для записи частоты и ритма сердечных сокращений;
- Измерение потока вдыхаемого и выдыхаемого воздуха при помощи специальных носовых датчиков;
- Запись храпа при помощи микрофонов.
Правильное питание меню для подростков на неделю. Принципы здорового питания
Правильное питание для подростка, даже если он почти совершеннолетний, отличается от того, которое нужно взрослым. Связано это с обменными процессами, которые у детей происходят по-другому. Детский здоровый организм не имеет хронических заболеваний, из-за которых были бы показаны строгие диеты. Поэтому, главная задача – дать организму все полезные вещества, витамины и микроэлементы. Благодаря им, он будет полноценно развиваться, а выросший человек не будет иметь трудностей ни с лишними килограммами, ни о здоровьем.
Иногда, подростки имеют немного лишнего веса. Особенно, это волнует девушек. Но если речь не идет об ожирении, то ситуация не критичная и проблема исчезает по мере взросления. Несколько лишних килограммов менее вредны, чем истязание себя диетами, которое приведет к гормональным сбоям, проблемам с состоянием кожного покрова и волос, ломкости ногтевых пластин и таким заболеваниям, как гастрит или дискинезия.
Здоровое питание должно сочетаться с адекватными физическими нагрузками. Посещение тренажерного зала не рекомендуется, а прогулки в парке, катание на роликах и велосипеде, езда верхом, танцы, плавание будут полезными.
Принципы здорового питания просты:
- Ежедневно, в организм должно поступать необходимое для поддержания сил количество белков, углеводов и жиров.
- В рационе должны присутствовать витамины и микроэлементы.
- Нежелательно употреблять вредные продукты и напитки.
- Размер порций не должен превышать размер кулака.
- Употребляемые продукты должны быть свежими и качественными.
Последний пункт особенно важен в случае с подростками, потому что еда – строительный материал, формирующий их тело на пути ко взрослому состоянию.
Следует заранее распланировать меню на неделю, чтобы успеть купить продукты и подготовить блюда. Большая часть последних готовится в духовке или на пару
Важно разнообразие продуктов. Тогда, ребенок, приходя домой с учебы, будет находить полезную еду и не захочет заменять ее на более доступную вредную
Как и в отношении всего воспитательного процесса, про пищевые привычки можно сказать, что привить их можно только на своем примере. Родители, ведущие нездоровый образ жизни и страдающие от лишнего веса, не смогут мотивировать ребенка есть здоровую еду.
Решив приучать чадо есть правильно, нужно вместе с ним пройти этот путь. В семье, где здоровая пища – норма жизни, дети продолжают следовать принципам правильного питания и в подростковом возрасте, не считая пример сверстников, посещающих фаст-фуды, достойным подражания.
Правильное питание для подростков играет очень важную роль. От рациона ребенка зависит состояние его здоровья, развития и роста организма.
Особенно в подростковом возрасте, когда организм полностью меняется, созревает, важно питаться сбалансировано, получать все необходимые витамины и микроэлементы
Чем опасно обструктивное апноэ
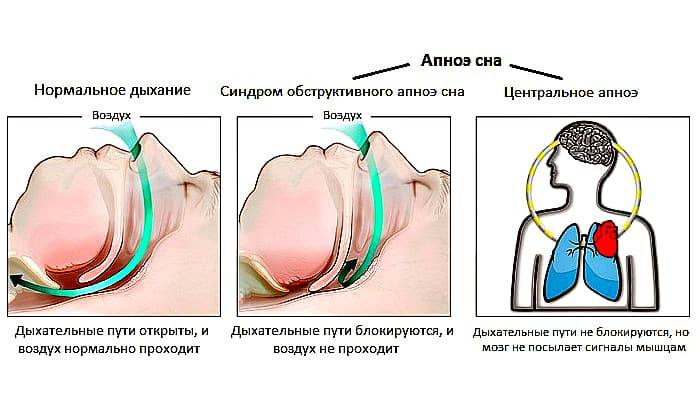
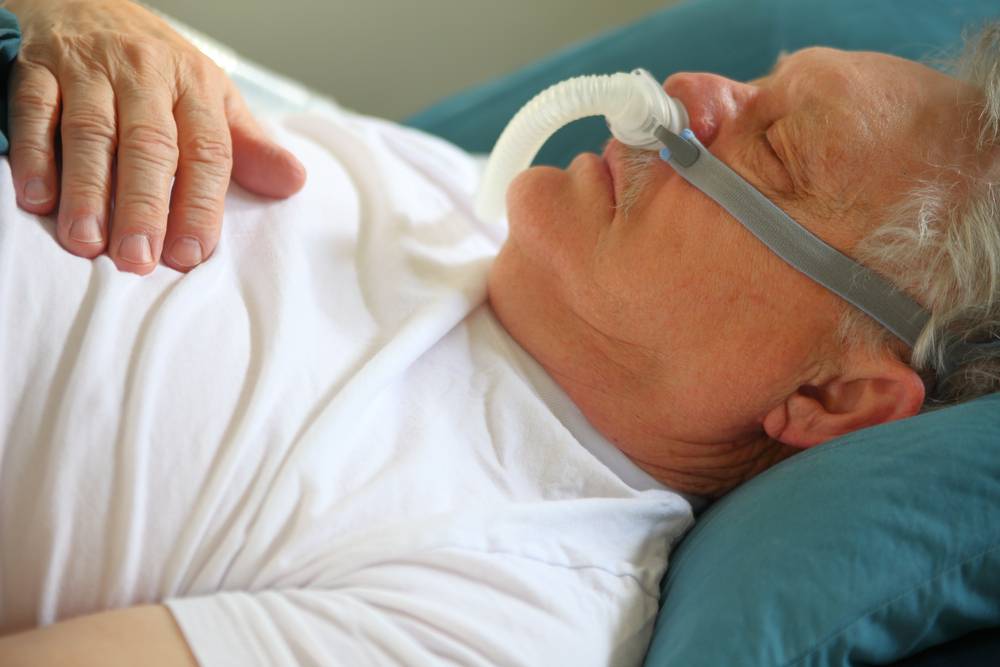
Прекращение дыхания приводит к кислородному голоданию. Это в свою очередь стимулирует мозг, вынуждая его проснуться, дабы избежать смерти от удушья. При этом обычно наступает не полное пробуждение, а кратковременный переход в состояние дремоты, который в большинстве случаев не сохраняется в памяти пациента. Тем не менее, этого времени оказывается достаточно для того, чтобы повысить тонус мышц, восстановить проходимость верхних дыхательных путей и нормализовать процесс дыхания. После того как кровь в достаточной мере насыщается кислородом, человек снова погружается в сон, тонус мышц опять снижается и весь цикл аномальных дыхательных событий повторяется снова и снова.
У пациентов с тяжелой формой ночного апноэ остановки дыхания могут возникать чуть ли не каждую минуту, из-за чего от трети до половины времени, проводимого во сне, человек вообще не дышит и у него может развиваться тяжелая дыхательная недостаточность.
Экстренные микро-пробуждения, позволяющие пациенту с сонным апноэ дышать, представляют для организма стресс, сопровождающийся выбросом адреналина, который вызывает спазм сосудов и перегрузку сердца. В сочетании с кислородным голоданием, вызванным эпизодами остановки дыхания во сне, это приводит к ускоренному изнашиванию сердечно-сосудистой системы.
Кроме того, вызываемые эпизодами обструктивного апноэ микро-пробуждения нарушают нормальную структуру сна, делая его рваным и поверхностным. В результате практически полностью исчезают те глубокие стадии сна, во время которых происходит полноценный отдых и анализ накопленной за день информации. Вместо нормального сна такой человек проводит большую часть ночи в безуспешной борьбе за собственное дыхание.
Влияние апноэ сна на продолжительность жизни
Обструктивное апноэ не только ощутимо ухудшает, но и укорачивает жизнь. Треть из не получивших правильного лечения больных с тяжелой формой синдрома обструктивного апноэ сна умирает в последующие десять лет. По работе я вижу множество пациентов с апноэ сна в возрасте от 40 до 65 лет. А вот среди людей постарше не просто похрапывающие пожилые люди, но пациенты с тяжелой формой обструктивного апноэ практически не встречаются. За долгие годы моей врачебной практики, пожалуй, наберется чуть более десятка пациентов с впервые выявленной тяжелой формой сонного апноэ, которые перешагнули бы 70-летний рубеж. Как вы думаете, куда пропадают все эти люди?
С другой стороны, своевременно начатое эффективное лечение не только существенно улучшает качество жизни, но и радикально уменьшает вероятность опасных сердечно-сосудистых осложнений, создает все предпосылки к тому, чтобы дожить до глубокой и счастливой старости.
Симптомы
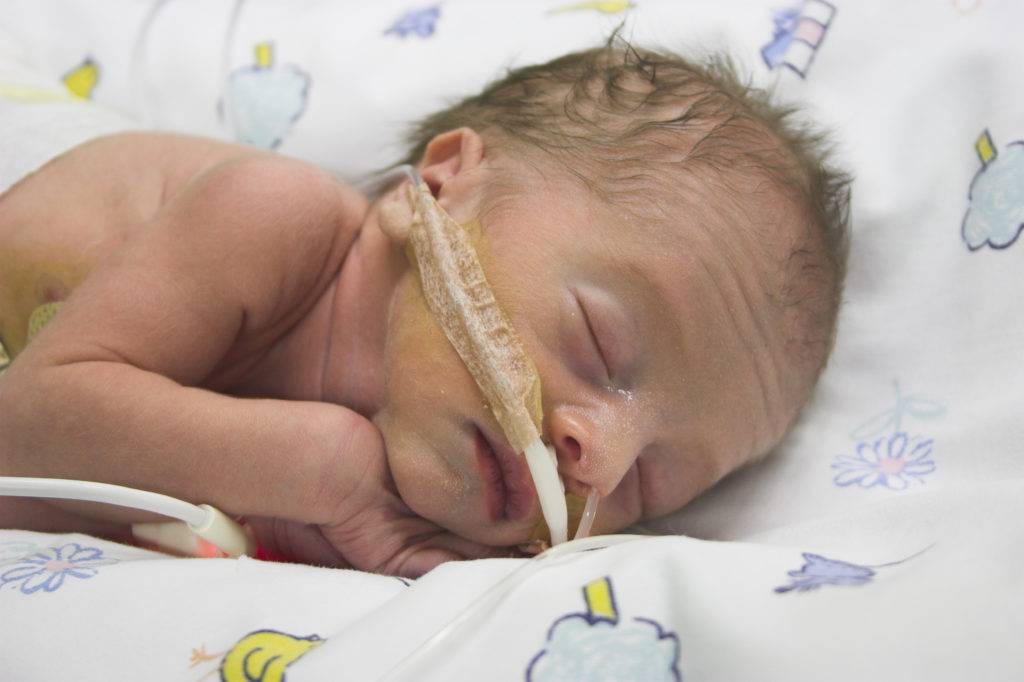
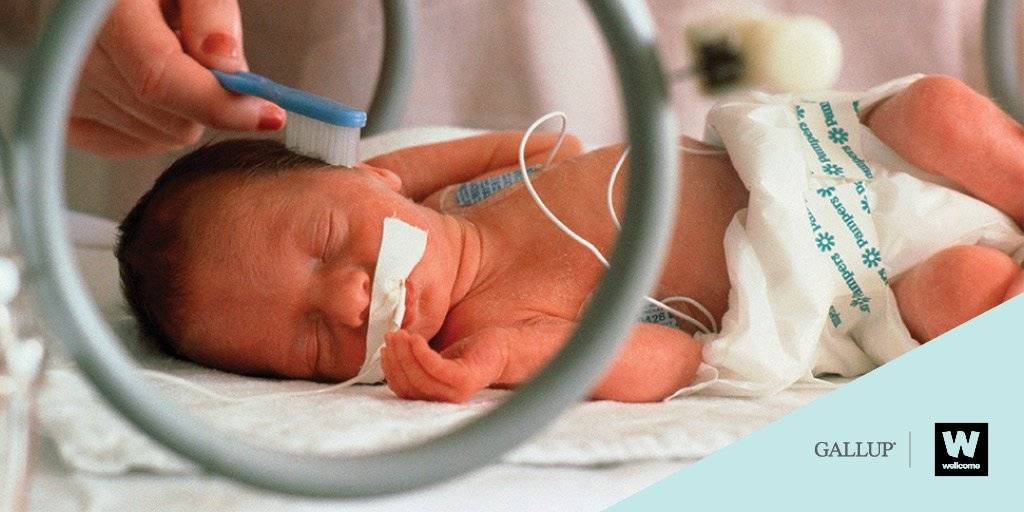
Пневмония у новорожденных протекает очень тяжело. Это связано с ослабленным иммунитетом и его неготовностью справиться с инфекцией.
Первые симптомы воспаления, позволяющие понять, что ребенок болен, неспецифичны:
- отказ от еды;
- срыгивание со рвотой;
- несварение желудка;
- капризность;
- сонливость;
- он много плачет.
Дополнительно заболевание сопровождается симптомами, характерными для пневмонии:
- повышение температуры тела до 40 ° С;
- хрипы в легких;
- нарушение дыхания и ритма дыхания;
- одышка;
- цианоз, усиливающийся в носогубной области при сосании;
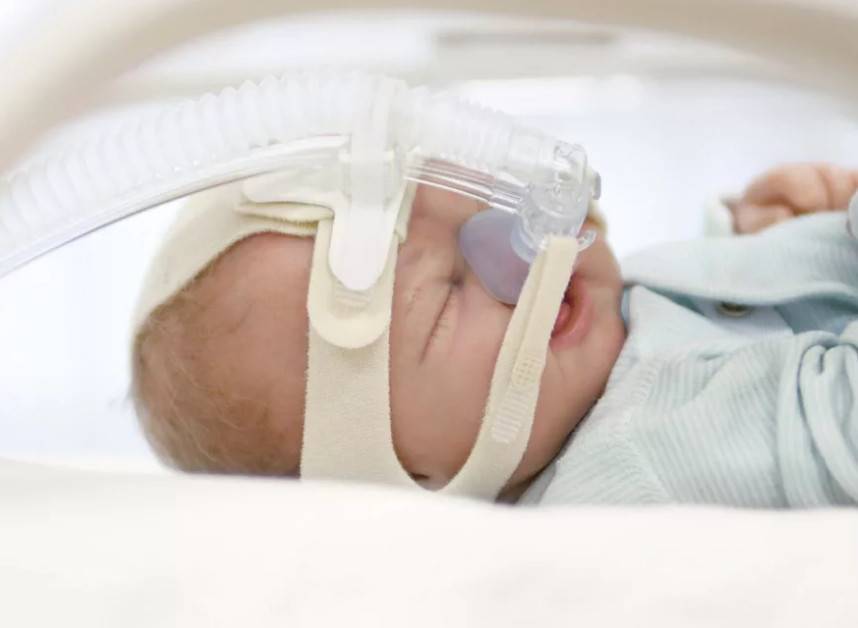
- апноэ;
- кашель с мокротой;
- потеря веса;
- голосовая вибрация при плаче.
При особо тяжелом течении пневмонии возникают судороги с обмороком. Врачи также отмечают, что не у всех детей бывает высокая температура. Это потому, что центр терморегуляции в мозгу еще не созрел. У недоношенных детей после кесарева сечения может быть обратная ситуация — низкая температура.
Развитие болезни начинается с изменения поведения, сонливости, затем следует одышка и нарушение дыхания. Далее следует резкое повышение температуры, кашель и апноэ. Врачи рекомендуют обращаться за помощью на стадии сонливости у ребенка. Чем раньше будет начато лечение, тем больше можно будет избежать осложнений.
Симптомы

Малыш чувствует кратковременную гипоксию, поэтому резко просыпается, начинает плакать, сучить ножками. При часто повторяющемся апноэ появляются недосыпы, капризы, раздражительность, плаксивость.
Родителям заподозрить можно по следующим признакам:
- повышенное потоотделение, потница;
- судорожное дыхание ртом или носом при недостаточном поступлении кислорода;
- одышка по мере восстановления дыхания;
- посинение складок носа, области рта;
- замедление пульса;
- головная боль на протяжении дня;
- бледность покровов кожи;
- ночной энурез (недержание мочи) при нарушении функции ЦНС;
- сужение просвета гортани;
- затруднительное сглатывание слюны.
При апноэ малыш беспокойно спит или засыпает в несвойственных позах. Возможно, запрокидывает голову, пытается перевернуться для нормализации дыхания. В результате он не высыпается. Днем ведет себя вяло, апатично.
При подозрениях лучше поставить кроватку малыша вблизи родительского спального места. Так удастся отслеживать поведение, своевременно обнаружить задержку дыхания.
Лечение
Значительная заболеваемость и смертность, вызванные ОАС, являются несомненным показателем необходимости помощи таким пациентам. «Первая линия» лечения у детей – это хирургия, тонзиллэктомия и аденоидэктомия. В США, например, ОАС у детей является наиболее частым показанием для аденотонзиллэктомии – почти 274 000 случаев в год12. Несмотря на рекомендации ААП, многие дети не проходят тестирование перед операцией. Эффективность аденотонзиллектомии оценивается в 70-100%, однако она не может гарантировать пожизненное излечение. На результат влияет не только методика операции и возраст ребенка, но также состояние оперируемого пациента. Нельзя недооценивать периоперативные осложнения, связанные с ОАС, они могут составлять до 30%12-14. Последние литературные данные говорят о меньшей эффективности аденотонзиллэктомии, чем это считалось ранее, поскольку у некоторых пациентов продолжают отмечаться симптомы нарушения дыхания во сне и после вмешательства13. У очень маленьких детей может отмечаться послеоперационное улучшение, а затем, спустя некоторое время, в подростковом возрасте или старше, у них вновь развивается синдром ОАС. К отягощающим факторам риска относятся краниофациальные аномалии, такие как микрогнатия или ретрогнатия, гипотония и ожирение.
Имеются другие хирургические способы для лечения ОАС (коррекция нижней челюсти и операции на мягком небе), однако невозможно выдать общие рекомендации, лечение должно быть строго индивидуальным. В последнее время набирает популярность использование ротовых устройств для смещения вперед нижней челюсти, они используются у взрослых. Пока нет достаточных данных, чтобы рекомендовать их применение у детей. Фармакологические препараты не использовались систематически, и на сегодняшний день нет данных, позволяющих рекомендовать их12. Использование интраназальных и системных стероидов требует дальнейших исследований. Дополнительная кислородная терапия применялась как временная мера, которая уменьшала гипоксемию и нарушения сна у небольшого процента детей
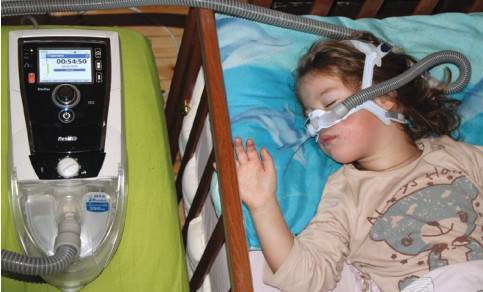
У ряда детей при этом развивалась гиповентиляция, поэтому к данному способу необходимо подходить очень осторожно. Поскольку аденотонзиллэктомия может дать результата у всех детей, применение положительного воздушного давления в форме CPAP становится все более эффективным способом лечения остаточного и продолжающегося ОАС
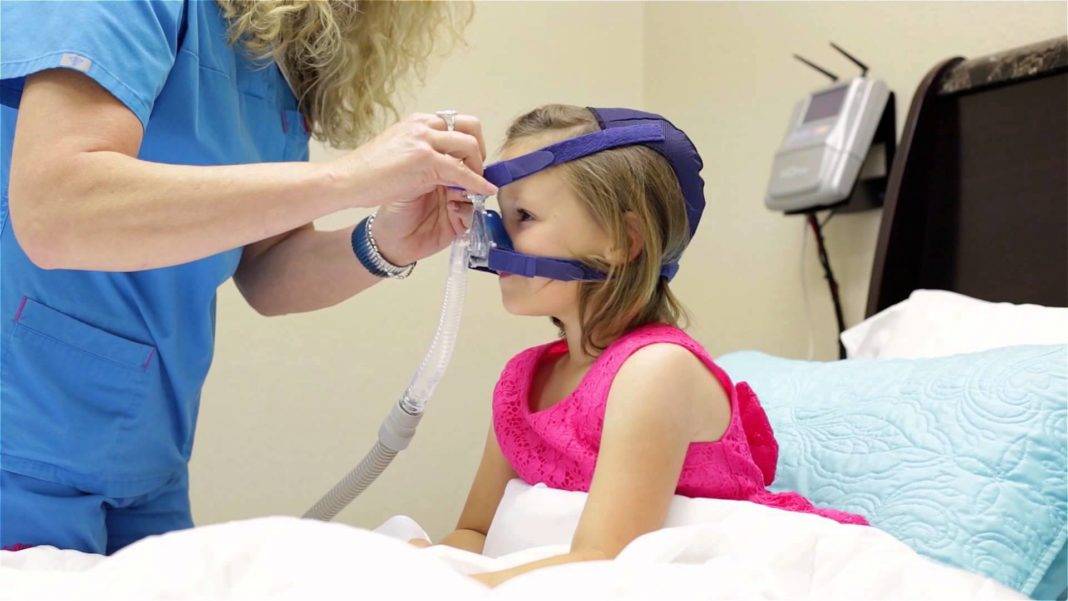
Больше всего CPAP терапия показана детям с краниофациальными аномалиями и ожирением. После появления метода в 1980, он претерпел существенные улучшения. Маски (носовые или лицевые) могут быть адаптированы к различным особенностям лица, больше появилось принадлежностей для детей. Некоторые группы исследователей описывают успешное применение CPAP терапии во всех возрастных группах, включая детей с задержкой развития 17,18.
Причины возникновения и факторы риска
Основная причина развития пневмонии у новорожденного — слабая иммунная система. Положение новорожденных после кесарева сечения осложняется тем, что им не хватает защитной флоры матери. Такие дети часто страдают сопутствующими заболеваниями или являются недоношенными.
Важную роль играет специфика строения легких ребенка в этот период. Ткани альвеол и бронхов сформированы не полностью, что делает их более уязвимыми для патогенной флоры.
Итак, причинами заболевания являются:
- слабый иммунитет;
- ранее существовавшие заболевания;
- преждевременные роды;
- недоразвитие легочной ткани;
- само кесарево сечение;
- Госпитальные инфекции.
Все дети, рожденные с помощью кесарева сечения, подвержены риску развития пневмонии, но в большей степени, чем другие:
- люди с низкой массой тела при рождении;
- рожденные недоношенными;
- с врожденными дефектами.
Причины возникновения
Так что же мешает ребенку спокойно спать всю ночь, лежа в постели? Все дело в том, что нарушается процесс плавного перехода из периода глубокого сна к стадии поверхностного. В нормальном состоянии центры коры головного мозга, отвечающие за двигательные функции организма, во время ночного отдыха должны быть отключены. Но если происходит сбой, нервные импульсы активируют движение, и ребенок бессознательно встает с кровати.
Замечено, что малыши мужского пола намного чаще ходят во сне, чем девочки того же возраста. Чем это обусловлено – точно неизвестно, так показывают наблюдения.
Обстоятельства, от которых зависит вероятность развития снохождения у детей, давно изучаются учеными, но точные так и не определены. Среди них выделяют несколько основных:
- Наследственность. В ходе многолетних исследований удалось доказать, что если хотя бы один из родителей в детстве был лунатиком, то у ребенка шансы им стать возрастают на треть. Ну а в том случае, когда оба родителя страдали подобным расстройством, вероятность возрастает еще вдвое.
- Недосыпание, вызванное нервным перевозбуждением. Это может быть единичный случай, связанный с каким-нибудь событием или систематический недосып. Основанием для него могут служить и положительные эмоции, и негативные факторы воздействия.
- Несоблюдение режима сна. При выработанном постоянном отходе ко сну в одно и то же время вероятность проявления лунатизма снижается в несколько раз.
- Некоторые заболевания ЦНС, в том числе и эпилепсия.
- Случайные обстоятельства. К ним можно отнести приснившийся кошмарный сон или переполненный мочевой пузырь.
- Усталость. Чрезмерные физические нагрузки могут вызывать нарушения сна.
- Черепно-мозговые травмы или прием некоторых лекарственных препаратов. При травматических повреждениях тканей головы последствия могут быть самыми непредсказуемыми. Отдельные лекарства способны вызвать тяжелые нарушения сна, и, как следствие, снохождение. Обычно производители указывают это в инструкции по применению.
При наличии у ребенка синдрома беспокойных ног снохождение развивается гораздо чаще. Расстройству также могут способствовать семейные ссоры накануне или компьютерные игры.
Почему появляется привычка дышать через рот?
Определить единственную причину для каждого случая сложно, но многих пациентов с такой привычкой объединяют следующие факторы:
Обструкция дыхательных путей. Часто привычка открывать рот начинается с невозможности дышать через нос: аллергии, хроническая простуда или заложенность носа, увеличенные аденоиды и гланды, астма, сломанный хрящ носа и многие другие состояния затрудняют правильное дыхание, в таком случае пациент вынужден дышать через рот. Проблема в том, что после устранения причины обструкции дыхательных путей, привычка дышать через рот остается, так как в силу входят выработанные за долгое время неправильные рефлексы дыхания, глотания и речи. Здесь требуется помощь специалиста по миофункциональной терапии (комплекс специальных упражнений, тренирующих у ребенка правильное положение языка в покое, нормальное смыкание губ и носовое дыхание).
Дыхание через рот во сне
Сосание пальцев в детском возрасте. Если в детстве ребенок часто держит пальцы во рту, то мышцы рта и челюсти будут развиваться в соответствии с этой привычкой. Когда во рту находится палец или другой предмет, то губы не могут полностью сомкнутся и формируется рефлекс выталкивания языка во время глотания и речи. Даже если вы отучите ребенка сосать пальцы, это не значит, что привычка к открытому рту уйдет самостоятельно, здесь происходит то же самое что при обструкции дыхательных путей – деформируются рефлексы дыхания, глотания и речи. В таком случае необходимо обратится к специалистам по миофункциональной терапии и ортодонтии.
Короткая уздечка языка. Это врожденная особенность некоторых детей, когда уздечка не позволяет языку свободно двигаться, что влияет на процесс дыхания и развитие речи. Чаще всего этот дефект устраняется в раннем возрасте с помощью простой хирургической процедуры. Но те, кто привык к ограничениям и неправильному положению языка испытывают больше сложностей в устранении ротового дыхания. Таким людям необходима помощь специалиста, который поможет восстановить правильное дыхание с помощью специальных упражнений до и после хирургического вмешательства. По окончании курса лечения процесс правильного дыхания становится легким и естественным.
Диагноз ОАС
Американская Академия Педиатрии (ААП) разработала клинические и практические рекомендации по диагностике и лечению ОАС в 2000г13. Рекомендации сопровождаются глубоким, всесторонним обзором литературы14. ААП рекомендует проводить скрининг на ОАС у всех детей с храпом. Несмотря на эти рекомендации, не все педиатры проводят такой скрининг. Просто клиническое обследование недостаточно для выявления ОАС, поскольку полученные данные от родителей могут варьировать и зависят от множества факторов, включая тревогу в семье, степень нарушения сна у членов семьи, частоту ночных пробуждений от ОАС, влияние на дневную работоспособность членов семьи. Сторонние наблюдатели часто не могут клинически различить детей, которые просто храпят, от тех, у которых имеется ОАС. Результаты обследование ребенка в дневное время может полностью укладываться в норму, несмотря на значительную обструкцию верхних дыхательных путей по ночам, что затрудняет диагностику. Все современные способы детекции обструкции верхних дыхательных путей методом визуализации (боковой рентген-снимок и МРТ) не являются динамическими, и не могут достоверно идентифицировать обструкцию. Ночная полисомнография (ПСГ)15 считается методом выбора для выявления детей с ОАС. Если имеется подозрение на ОАС, в случае отсутствия специализированной детской лаборатории можно обратиться во взрослый центр. Тем не менее, взрослые диагностические критерии не могут использоваться при интерпретации результатов. Недавно были опубликованы новые нормативные значения для детской ПСГ. Отсутствие возможностей для обследования детей и недостатки стандартизации при анализе и интерпретации данных затрудняют эффективное лечение детей, определение необходимости и прогноза того иного способа лечения. Следует отметить также, что ряд исследовательских групп разработали упрощенные методы тестирования ОАС для задач скрининга. Портативные и упрощенные приборы включают пульс-оксиметрию, короткую дневную полисомнографию, и могут быть полезны в идентификации ОАС, однако они не позволяют в полной мере оценить заболевание в целом14,16.
2.Симптомы болезни
Симпотмы апноэ сна условно можно разделить на две группы – те, которые Вы можете заметить сами, и те, которые могут обнаружить Ваши близкие, когда Вы спите.
Какие признаки апноэ сна можно заметить самостоятельно?
- Чрезмерная дневная сонливость;
- Пробуждение с чувством усталости и недосыпа;
- Проблемы с памятью и концентрацией внимания;
- Головные боли утром или по ночам;
- Изжога или кислый вкус во рту по ночам;
- Отеки ног;
- Потливость и боли в груди в время сна;
- Ночные пробуждения для похода в туалет.
Ваши близкие могут заметить следующие симптомы апноэ сна:
- Отсутствие дыхания во сне, которое может повторяться и 5, и более чем 50 раз в течение часа. Частота остановок дыхания свидетельствует о степени тяжести заболевания;
- Громкий храп. Почти все люди с апноэ сна храпят во сне. Но сам по себе храп во сне не обязательно свидетельствует о том, что у Вас апноэ сна.
- Беспокойство во время сна, человек часто ворочается;
- Удушье, нехватка дыхания в сне (человек как будто задыхается).
Внешние проявления и последствия синдрома обструктивного апноэ сна
https://youtube.com/watch?v=ml1qh3GGVe0
Основные признаки данного заболевания – ночной храп и избыточная дневная сонливость, которая является закономерным последствием связанных с апноэ нарушений сна.
Понятие сонливости достаточно субъективно. Поэтому длительно болеющие люди могут частично привыкнуть к своему состоянию и воспринимать его как ощущение усталости, разбитости или утомленности в течение дня, находя для себя объяснение этому в напряженном жизненном ритме и перегрузках на работе. Однако сонливость обычно становится очевидной, когда человек находится в расслабленном состоянии, и проявляется засыпаниями во время отдыха, чтения, просмотра телепрограмм, а в особо тяжелых случаях даже во время активной деятельности и при вождении автомобиля.
Но это не просто плохое качество бодрствования
Кислородное голодание головного мозга во сне в сочетании с сонливостью при бодрствовании приводят к тому, что у человека ослабевают память, внимание, скорость реакции. В результате этого пациенты с тяжелым апноэ сна не только начинают с трудом справляться со своей работой, но и намного чаще других людей подвержены автомобильным авариям, несчастным случаям на производстве и в быту.
Также часто встречаются следующие жалобы:
- повышенная подвижность во время сна;
- кошмарные сновидения;
- пробуждения, иногда с чувством нехватки воздуха;
- ночная изжога;
- учащенное мочеиспускание в ночные часы;
- потливость во сне;
- сухость и неприятный вкус во рту ночью и утром после пробуждения;
- утренние головные боли;
- снижение полового влечения и потенции.
Как уже говорилось выше, обструктивное апноэ крайне отрицательно сказывается на состоянии сердца и сосудов. Прямые последствия синдрома обструктивного апноэ сна включают:
- плохо поддающуюся традиционному лекарственному лечению артериальную гипертонию, в том числе с повышением артериального давления во время ночного сна;
- опасные сердечные аритмии;
- сердечную недостаточность;
- высокий риск инфаркта миокарда и инсульта.
Значительная часть смертей, в том числе внезапных, формально связанных с сердечно-сосудистыми проблемами, на самом деле является прямым или косвенным результатом недиагностированного и, следовательно, нелеченого обструктивного апноэ сна. Результаты многих научных исследований доказывают, что при тяжелой форме сонного апноэ вероятность смерти от сердечно-сосудистых заболевания возрастает в 4-5 раз.
Профилактика сомнамбулизма
Как известно, любое заболевание лучше предупредить, чем потом лечить. Снохождение у детей – тоже не исключение. Профилактические меры, ежедневное выполнение которых направлено на предотвращение лунатизма либо снижения частоты эпизодов до минимума:
- Соблюдение режима дня. Отход ко сну нужно выработать только в определенное время, независимо от дня недели или праздников.
- В спальне не должно быть никаких внешних раздражителей – телевизор, компьютер, яркий свет и т.п.
- Температура воздуха допускается в пределах +20 ºС, именно она считается самой комфортной для здорового сна.
- Питание должно быть полноценным и соответствовать возрасту ребенка. Последний прием пищи желательно произвести не позже, чем за два часа до сна, с питьем тоже не стоит усердствовать. Сладкие, газированные напитки, чай, кофе, шоколад запрещается употреблять в вечернее время.
- Для ускорения засыпания можно использовать негромкую спокойную музыку, спеть колыбельную или почитать книгу. Успокоительный эффект дает обсуждение с ребенком событий прошедшего дня.
- Наладить взаимоотношения всех членов семьи. Ребенок подсознательно чувствует негативную психологическую обстановку и переживает по этому поводу.
Могут также помочь умеренные физические нагрузки. Регулярные занятия спортом, плюс прогулки на свежем воздухе, а потом прохладный душ – залог крепкого и здорового сна. При этом если малыш спит днем, то придется от этого отказаться.
Для лучшего засыпания можно использовать аромосвечи и эфирные масла. Хороший эффект дают ромашка, лаванда, шалфей, мирра, мелисса.
Из, так называемых, народных советов, самым распространенным способом профилактики снохождения считается: помимо всего вышесказанного, нужно каждую ночь стелить перед кроватью мокрое полотенце. Вставая с постели, ребенок соприкоснется с холодной и мокрой поверхностью и проснется. Рассуждая логически, это должно работать, но научно эффективность такого метода не доказана.
Последствия и осложнения
У новорожденных пневмония без правильного или неправильного лечения приводит к серьезным последствиям:
- Пневмоцисты, хламидиоз и другие вторичные инфекции;
- недостаточность кровообращения и дыхания;
- пониженный уровень гемоглобина;
- снижение уровня железа в сыворотке;
- повышенная кислотность крови;
- кислотно-щелочной дисбаланс.
Двустороннее развитие болезни не редкость. Этот вид по праву считается наиболее опасным, так как провоцирует тяжелую легочную недостаточность и чаще приводит к смерти ребенка. Закупорка липкой мокроты и заметный отек легочной ткани усугубляют неудачу. При гнойном воспалении рекомендуется хирургическое вмешательство, с большим риском для жизни новорожденного.
Профилактика
Не допускать апноэ новорожденного во сне необходимо. Для предотвращения сбоев в дыхании, родителям рекомендуют соблюдать несложные правила.
- Проветривать, увлажнять спальное место.
- Подбирать правильные принадлежности для улучшения сна: гипоаллергенный наполнитель для одеяла и подушки, упругий жесткий матрас.
Нельзя перегревать ребенка, распылять по помещению косметические средства, кормить тяжелой пищей за 3 часа до сна
Важно, чтобы голова и позвоночник при засыпании находились примерно на одном уровне
Если выявлено апноэ, то важно держать отслеживать состояние грудничка. Разместить кроватку на безопасном расстоянии
Держать его вес под контролем. Оснастить питание витаминами и микроэлементами. Своевременно лечить неврологические и эндокринные нарушения органов дыхания.
Бездействие или неверные действия родителей при детском апноэ создают угрозу жизни, могут спровоцировать инвалидность по мере взросления.
Неотложные мероприятия при остановке сердца и дыхания:
- восстановление проходимости дыхательных путей;
- начать искусственную вентиляцию легких мешком «Амбу», при отсутствии – экспираторными методами «изо рта в рот» – у детей старше 1 года, «изо рта в рот и нос» – у детей до 1 года. Частота дыхательных циклов зависит от возраста пациента: у новорожденных – 40 в 1 мин, у детей первых лет жизни – 20 в 1 мин, у подростков – 15 в 1 мин.
- Проведение закрытого массажа сердца (ЗМС). Точка приложения силы при компрессии: у детей до 1 года располагается на ширину одного пальца ниже сосковой линии; у детей 1-7 лет – нижняя часть грудины; у детей старше 10 лет – нижняя часть грудины. Глубина вдавления грудной клетки: до 1 года – 1,5 – 2,5 см; 1 -7 лет – 2,5 – 3,5 см; старше 10 лет – 4 -5 см. У новорожденных и детей первого года жизни ЗМС производят 2 пальцами, от 1 года до 8 лет – ладонью одной руки, старше 8 лет – кистями обеих рук. Частота компрессий в 1 минуту: до 1 года – 100 – 120; 1-8 лет – 80 – 100; старше 8 лет – 80. Соотношение между ИВЛ и ЗМС 1 : 5.
Состояние ребенка повторно оценивается через 1 минуту после начала реанимации и затем каждые 2-3 мин. Критерии эффективности ИВЛ и ЗМС – наличие пульсовой волны на сонных артериях в такт компрессии грудины, уменьшение степени цианоза кожи и слизистых, реакция зрачков на свет.
Если сердцебиение не восстанавливается, обеспечить доступ к периферической вене и ввести в/венно:
- 0,18% раствор эпинефрина (адреналина) из расчета 0,01 мл/кг, разводят 1 мл 0,18% эпинефрина на 9 мл 0,9% раствора натрия хлорида и вводят 0,1 мл/кг разведенного эпинефрина, по показаниям эту дозу можно повторять через 3-5 мин;
- 0,1% раствор атропина сульфата из расчета 0,02 мг/кг (0,02 мл/кг), эту дозу можно повторить через 5 мин, но не более 4 раз на всю сердечно-легочную реанимацию (СЛР) (доза 0,1% атропина не должна превышать 1 мг на всю СЛР);
- по показаниям (продолжительность СЛР более 8-10 мин) раствор бикарбоната натрия из расчета 1 ммоль/кг (1 мл/кг 8,4% раствора бикарбоната натрия или 2 мл/кг 4% раствора) в/венно медленно в течение 2 мин и обязательно при адекватной ИВЛ;
- для введения эпинефрина и натрия бикарбоната необходимо использовать разные венозные доступы;
- 2% раствор лидокаина из расчета 1 мг/кг (у новорожденных 0,5 мг/кг) при фибрилляции сердца;
Инфузионная терапия:
- ввести 0,9% раствор натрия хлорида из расчета 10-15 мл/кг (введение растворов глюкозы при СЛР противопоказано);
- пути введения лекарственных средств при СЛР: в/венный, эндотрахеальный.
- 4. электроимпульсная терапия (далее-ЭИТ), показания к применению:
- фибрилляция желудочков и желудочковая тахикардия;
- ЭИТ у детей проводят сериями из 3 разрядов: 2 Дж/кг – 4 Дж/кг – 4 Дж/кг.
Показания к прекращению СЛР: отсутствие положительного эффекта от проводимых в полном объеме реанимационных мероприятий в течение 30 мин в условиях нормотермии.
предыдущая статья
Витамин D и здоровье детей
следующая статья
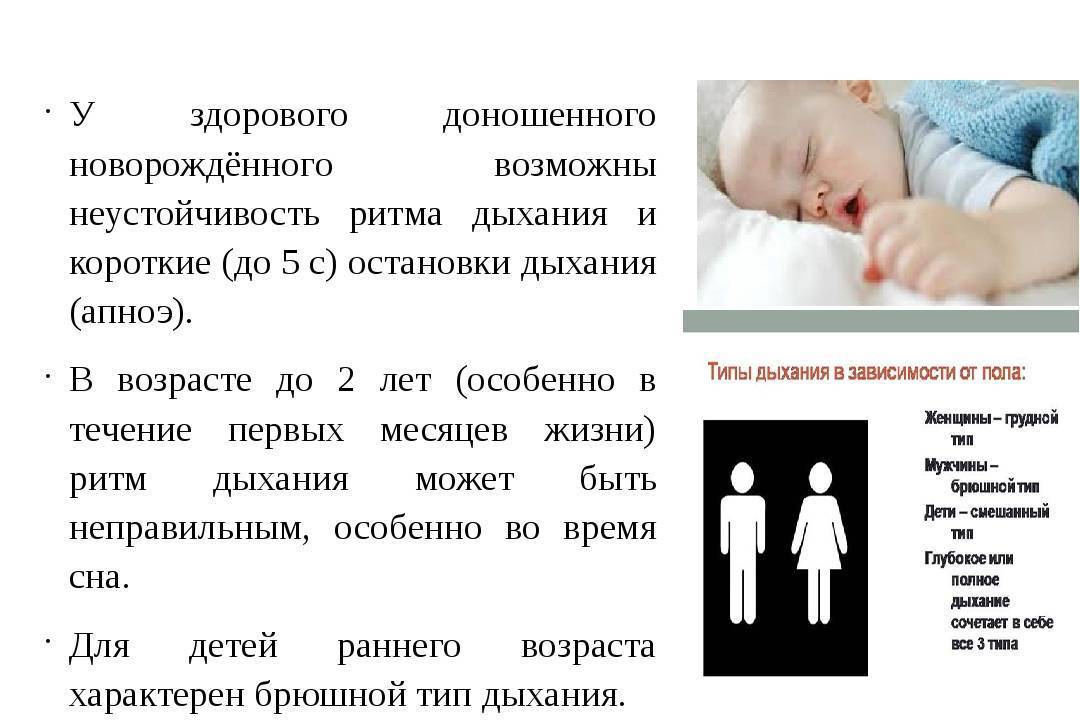
Основные дифференциальные показатели у детей