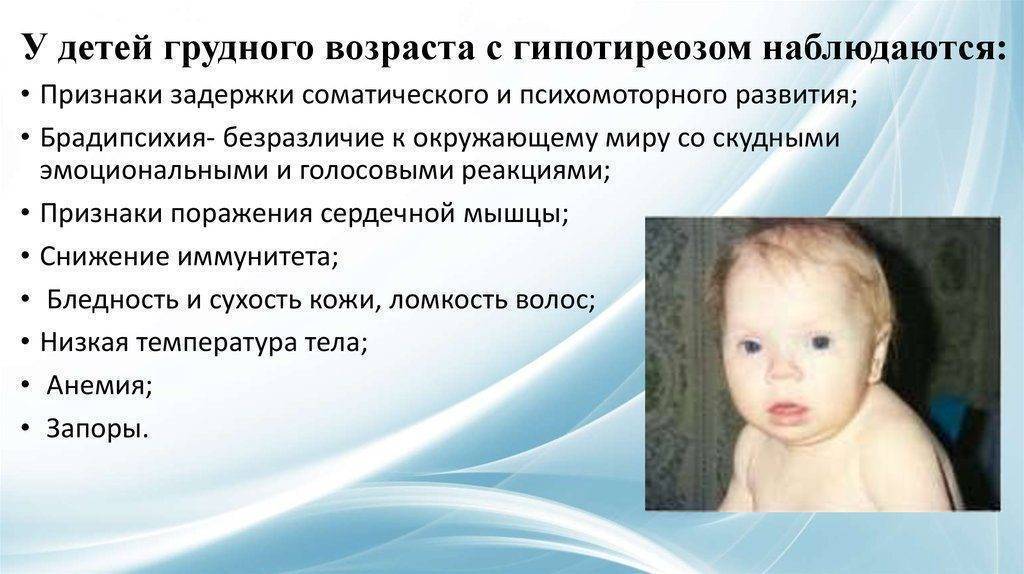
Design NotesEdit
The concept for the Options came to Isuke from shooting games of the time, which usually provide the player’s ship with power-up mechas or «drones» that help with support fire. Even though they went on to become an iconic part of the series, Isuke sees them as a failure since he considers they didn’t contribute much to the gameplay.
Option A was inspired by the bits from R-Type, while its circular pattern was chosen with Hiryu’s jumping in mind: having it travel in a circular motion based off the jump’s parabolic arc, Isuke considered they would be «geometrically intertwined and create an interesting visualization». They were given legs after considering that Hiryu was not a spaceship, but a human that walks through different geographic planes. Options B and C were inspired by the ninja-centric comics of the Sixties, specially Shirato Sanpei’s The Legend of Kamui, whose protagonist employed animals such as dogs and birds as support and to attack enemies. Option B was created with the image of a beast with refined movements in mind, while Option C was to be a bird of prey that’d support Hiryu from above.
While the Options were not included in Strider 2, its main art designer Harumaru still made a few sketches of them and has stated the Saber-Tiger Option is a personal favorite.
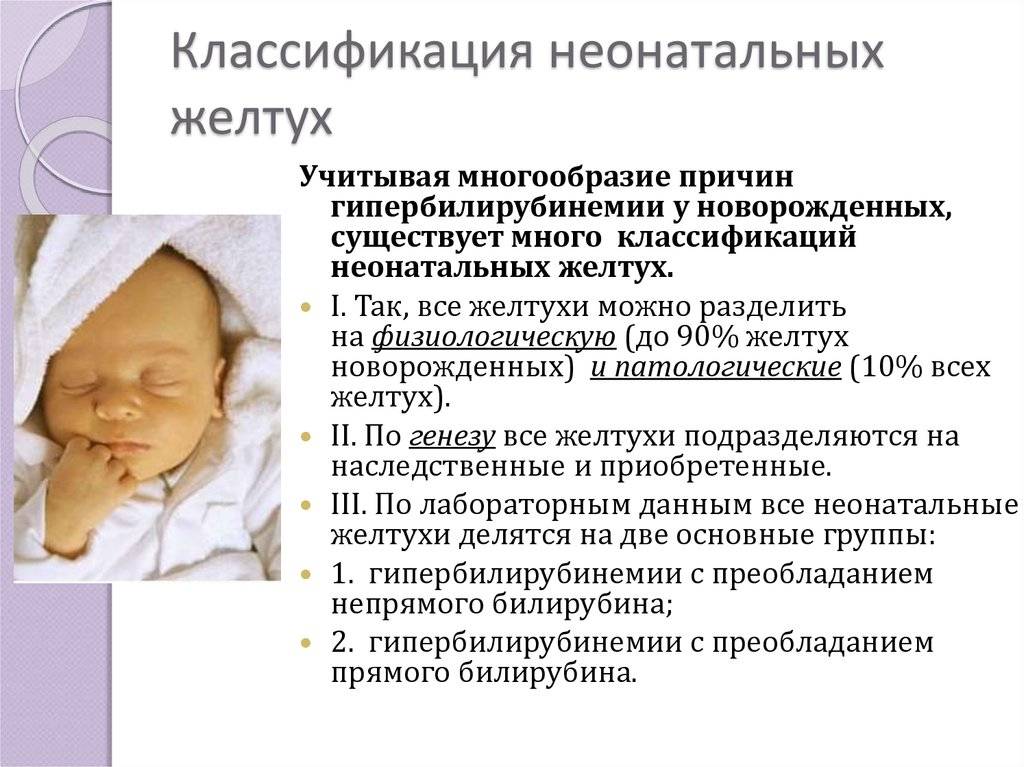
Стридорозное дыхание у детей: провоцирующие факторы, симптомы, 2 метода лечения
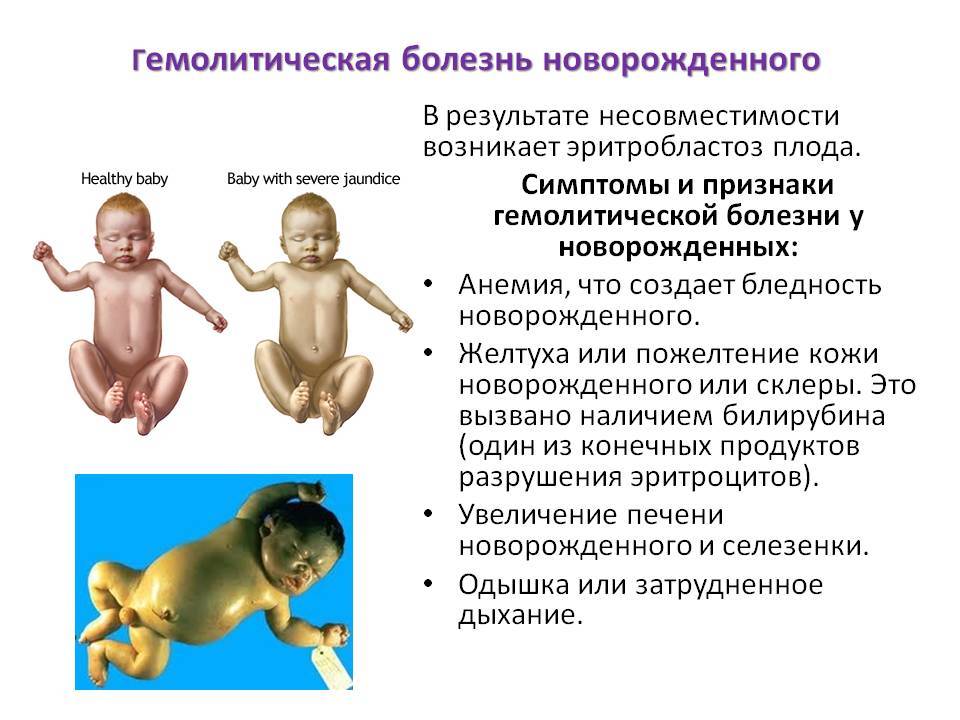
Стридор не является самостоятельным заболеванием, а считается симптомом какого-либо заболевания, проявляющегося стенозом дыхательных путей.
Данный вопрос часто встаёт перед родителями
Ведь перед лечением всегда важно выделить основную причину развития патологического симптома

Предрасполагающие особенности дыхательных путей у детей
Безусловно, стридорозное дыхание в большей вероятности может наблюдаться у детей раннего возраста. Потому что анатомия верхних дыхательных путей несовершенна и существуют некоторые особенности. Гортань у детей имеет небольшой просвет. А ведь главный механизм развития стридорозного дыхания — появление турбулентных потоков воздуха после прохождения его через суженый просвет гортани.
Но важно отметить, что не все дети имеют патологический стридор. Ситуация ухудшается при аномалиях развития верхних дыхательных путей. Если наблюдается слабость хрящевых элементов гортани, то прогибание таких хрящей может вызвать механическое препятствие и появление стридорозного дыхания
Данная патология выявляется у недоношенных детей, больных рахитом
Если наблюдается слабость хрящевых элементов гортани, то прогибание таких хрящей может вызвать механическое препятствие и появление стридорозного дыхания. Данная патология выявляется у недоношенных детей, больных рахитом.
Этиологический фактор
Как было указано выше, стридор является проявлением того или иного заболевания. Причиной появление патологического шума при дыхании могут быть врождённые пороки развития дыхательной системы, желудочно-кишечного тракта, а также сердечно-сосудистой системы.
Доброкачественные и злокачественные новообразования гортани в роли причинного фактора стридора выступают чаще у взрослых. Возможно появление патологического симптома, вследствие травматического повреждения гортани или аспирации инородного тела. А также возможно сдавление гортани извне, то есть опухолью пищевода или воспалением ткани щитовидной железы.
Врождённый стридор наблюдается сразу после рождения ребёнка. Ведущим проявлением является шумное, грубое дыхание. Врождённая патология может проявиться и позже, но это редкость. Механизм возникновения патологических шумов тот же и указывает на появление турбулентности потоков воздуха, проходящего через узких просвет гортани.
Причины врождённого стридора
Основными причинами врождённого стридора являются аномалии развития гортани. Дети, рождённые раньше срока, имеют размягчение хрящей гортани, трахеи, бронхов. Такие пороки развития дыхательной системы образуют механические препятствия для прохождения воздуха.
Лечение косоглазия
Как было сказано выше, при функциональном косоглазии ребёнок не нуждается в терапии. Однако истинное заболевание необходимо лечить, и как можно скорее. Особенным признаком, который помогает выявить патологию органа зрения в раннем возрасте, является снижение подвижности косящего глаза или полное её отсутствие, а при поражении глазного нерва — возникновение расширения зрачка и опущение века.
Даже если заболевание врождённое, при своевременно начатой терапии оно успешно поддаётся лечению. К сожалению, все действенные врачебные методики применимы к детям с двухлетнего возраста. Поэтому с малышами можно заниматься лишь в домашних условиях. Врачи рекомендуют проводить с младенцами игры с фокусировкой зрения (с погремушкой или мячиком, которые расположены на оптимальном расстоянии от глаз — 40 см) и другие упражнения, способствующие полному объёму движений органа зрения (провоцировать на очертание зрачками кругов и восьмёрок, подводить малыша к занятию крайних верхних и нижних положений глаза). Начинать выполнение упражнений нужно постепенно, с двух реакций в день, и к полугоду дойти до десяти реакций.
При подтверждении врождённого заболевания и наличии угла косоглазия свыше 150 зачастую требуется хирургическое вмешательство. Однако подобное лечение разрешено лишь с трёх лет, а оптимальным будет достижение возраста 4–5 лет, когда ребёнок в состоянии выполнять назначаемый после операции комплекс ортоптических упражнений.

Операция по устранению косоглазия назначается в случаях, если другие терапевтические меры не помогают при длительности лечения свыше года
В раннем возрасте применимы другие методы терапии, например, при выявлении амблиопии у младенца ему назначается лечение при помощи метода окклюзии (искусственное закрытие здорового глаза для повышения работоспособности другого).

Так называемый метод прямой окклюзии подразумевает, что на определённое время выключается из работы здоровый глаз ребёнка
Окклюзия осуществима в одном из нескольких видов по назначению лечащего специалиста:
- прямая — с закрытием здорового глаза;
- обратная — с закрытием косящего глаза;
- альтернирующая — в этом случае происходит попеременное закрытие глаз.
Продолжительность исключения глаза из зрительной работы зависит от сложности проблемы. Окклюзия может быть как временной, так и постоянной. Лечение амблиопии при помощи современных аппаратных методов назначается детям в более старшем возрасте, младенцам же такой способ не показан.
А также малышам с проблемами зрения рекомендован массаж воротниковой зоны, способствующий улучшению кровоснабжения головного мозга и положительному влиянию на работу органов зрения. Проводить такой массаж новорождённым может только специалист с медицинским образованием. Обычно ребёнку назначается десятидневный курс массажа с последующим его повторением через 6 месяцев.
Помимо прочего, при наличии косоглазия у малыша важно в первые месяцы его жизни (особенно до полугода) уделить внимание поддержке полноценного грудного вскармливания, без раннего докорма смесями и введения прикорма. Материнское молоко содержит все необходимые элементы для развития зрения малютки
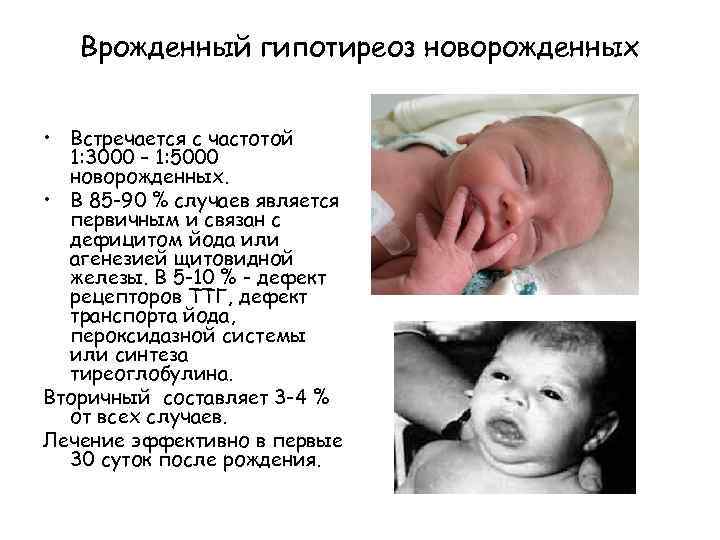
Детская энцефалопатия
Данный психоорганический синдром у детей развивается вследствие наследственного генетического дефекта, гипоксии мозга или травмы в процессе родов. Врожденную энцефалопатию называют перитональной и она является последствиями патологий при беременности и родах, а возникновение ее возможно на 28 неделе вынашивания плода или после рождения – до 7 дня жизни малыша.
Факторы риска:
- прием будущей матерью некоторых лекарственных средств;
- возраст роженицы – до 20 и после 40 лет;
- многоплодие;
- несоблюдение диеты или плохое питание;
- стрессы;
- пневмония, анемия, туберкулез и некоторые другие инфекционные заболевания, перенесенные беременной женщиной;
- вредные привычки;
- поздние или стремительные, преждевременные роды;
- токсикоз;
- осложнения в процессе родов – асфиксия плода, попадание в дыхательные пути вод, длительный безводный период;
- отслоение плаценты.
Перитональную энцефалопатию головного мозга можно распознать еще в роддоме по отсроченному или слабому крику новорожденного, нарушенному сердцебиению, отсутствию рефлекса сосать. Он ведет себя беспокойно, постоянно плачет, запрокидывает голову, неадекватно реагирует на звук и свет, выпучивает глаза. Вовремя начатое лечение (это должно произойти в первые же дни жизни), дает хорошие результаты – в 95% случаев происходит полное избавление от проблемы к возрасту 1 год.
Терапия может производиться как в роддоме, так и на дому или в поликлинике – это обусловлено тяжестью симптомов и реакции новорожденного на лечение. Оно может быть следующим:
- медикаментозным, с целью стабилизации внутричерепного давления, улучшения кровоснабжении мозга и обменных процессов в нем, дезинтоксикации организма;
- восстановительно-развивающие процедуры – электрофорез, массаж, гимнастика, плавание.
Врожденная форма может проявить себя и через какое-то время, причем, достаточно отдаленное. В этом случае ее диагностируют как резидуальную. Провоцируют обострение воспалительные или инфекционные заболевания, черепно-мозговая травма, скачок артериального давления у ребенка. Распознать его можно по капризничанью чада, плохому засыпанию, ухудшению восприятия и психического состояния. У ребенка болит и кружится голова, при ходьбе он шатается, часто плачет, прыгает давление, дают сбой зрение и слух, резко меняется настроение, повышается активность.
При несвоевременной диагностике и лечении возможны обмороки, усиление отклонений функционирования головного мозга, повышение мышечного тонуса, нарушение сухожильных рефлексов, впадение в прострацию, ухудшение памяти, невозможность концентрации внимания.
Говоря об энцефалопатии головного мозга у детей, стоит упомянуть о билирубиновой форме. Вызвана она несовместимостью группы крови матери и ее дитя. Превышение количества необработанного печенью билирубина в крови приводит к отравлению тканей головного мозга. Такие же последствия могут быть и при внутриутробной желтухе, предрасположенности женщины к сахарному диабету.
Признаки билирубиновой энцефалопатии:
- похожие на отравление симптомы – тошнота, слабость, отказ от еды, пониженный тонус мышц. Стандартные меры, применяемые при отравлении, не помогают;
- суставы согнуты, руки стиснуты в кулак, повышенная температура, срыв дыхания – напоминает ядерную желтуху;
- предпринятая терапия дает кратковременный результат, а потом происходит усиление симптомов – радужка глаза закатывается за веко, мышцы спины перенапрягаются, лицо превращается в маску.
При первых же признаках энцефалопатии головного мозга необходимо принять профилактические меры. Необходимо исключить из рациона ребенка шоколад, полинасыщенные жиры, соль. Показаны аскорбинка, витамины, продукты, содержащие йод. Ну и, конечно, следует немедленно показаться врачу, чтобы он поставил диагноз и назначил лечение.
Стридорозное дыхание: лечение и профилактика
Патология в компенсированной и погранично-компенсированой стадии развития обычно не требует серьезного лечения. В большинстве случаев симптомы патологии уменьшаются к шести месяцам жизни, а к двум годам проходят полностью. Специалисты рекомендуют только регулярное наблюдение у отоларинголога.

В ряде случаев требуется хирургическое вмешательство. Возможны несколько вариантов решения этой проблемы: нанесение лазером на надгортанник разрезов, рассечение черпалонадгортанных складок или удаление части черпаловидных хрящей. Во время острых приступов рекомендуется незамедлительная госпитализация. В стационаре новорожденным с диагнозом «стридорозное дыхание» назначают лечение гормональными препаратами, бронхолитиками. При развитии критического состояния рекомендуется трахеотомия.
Симптомы
Как правило, перед выпиской из роддома младенец проходит обширное обследование. Врач неонатолог выявит наличие врожденных пороков и если таковые имеются и сообщит об этом родителям. Это поможет начать своевременное лечение. Если же симптомы обнаружены родителями после выписки, следует немедленно сообщить об этом участковому педиатру. Стадия развития определяется по характеру симптомов и области, в которой локализуются шумы.
Стридор у детей, симптомы:
- шумное дыхание на вдохе или выдохе;
- свистящие, шипящие звуки из гортани;
- неестественный для новорожденного тембр плача (слишком звонкий или наоборот, низкий);
- ощущение, что малышу что-то мешает на вдохе, дыхание затруднено.
При слабо выраженных симптомах младенец не испытывает дискомфорта. Иногда они быстро проходят или остаются незамеченными. Но все же если у родителей возникли хоть малейшие подозрения на патологию дыхательных путей, лучше проконсультироваться с доктором.
В тяжелых формах симптомы выражены более ярко: младенец покашливает, его голос слаб, присутствует некое першение. Может показаться, что новорожденному что-то мешает при глотании или плаче, дыхание стридора у детей затруднено. Симптоматика и характер шумов может меняться в зависимости от положения тела, активности, во время плача.
Врожденный стридор гортани у детей может вызывать сильную отдышку, если малыш заболел. Даже незначительная инфекция приводит к дыхательной недостаточности. Если у ребенка затруднено дыхание, выражена синюшность конечностей и носогубного треугольника, следует немедленно обратиться к врачу, поскольку речь идет о жизни и здоровье.
Найти ближайшую к вам клинику
Детская поликлиника
400074 г. Волгоград, ул. Козловская, 33
понедельник-пятница с 8.00 до 20.00
суббота с 09.00 до 18.00
воскресенье c 9.00 до 14.00
Клиника на Невской
400087, г. Волгоград, ул. Невская, 13а
понедельник-пятница
с 08.00 до 12.00 медицинские осмотры;
с 12.00 до 18.00 оформление справок;
с 14.00 до 16.00 выдача заключений
суббота – с 09.00 до 14.00
воскресенье-выходной
Клиника на Ангарской
400049 г. Волгоград, ул. Ангарская, 13л
понедельник-пятница с 08.00 до 20.00 )
суббота-воскресенье с 08.00 до 20.00
Клиника на Кубанской
400131 г. Волгоград, ул. Кубанская, 15а
понедельник-пятница с 7.00 до 20.00
суббота с 07.30 до 19.00
воскресенье с 08.00 до 18.00
Профилактика

Как говорилось выше, стридор может быть как врожденным, так и приобретенным заболеванием. Задача родителей – защитить кроху от этой неприятности. Для этого следует придерживаться несложных правил в уходе за новорожденным.
Профилактика приобретенного стридора:
- достаточное количество молока, если младенец находится на грудном вскармливании;
- сбалансированное питание для искусственников;
- профилактика и своевременное лечение простудных заболеваний;
- укрепление детского иммунитета методом закаливания, воздушных ванн, физических упражнений соответственно возрасту.
Детский иммунитет недостаточно развит, а потому даже незначительная инфекция может привести к серьезным осложнениям. Своевременное обращение к врачу за медицинской помощью или консультацией способны избежать многих неприятностей, связанных с развитием опасных заболеваний.
Классификация врожденного стридора
По степени нарушения дыхания врожденный стридор классифицируют следующим образом:
- I степень (компенсированная) – врожденный стридор не требует лечения;
- II степень (погранично-компенсированная) – врожденный стридор требует динамического наблюдения и, возможно, лечения;
- III степень (декомпенсированная) – врожденный стридор, требующий лечения;
- VI степень – врожденный стридор, несовместимый с жизнью, требующий немедленных реанимационных мероприятий и хирургического лечения.
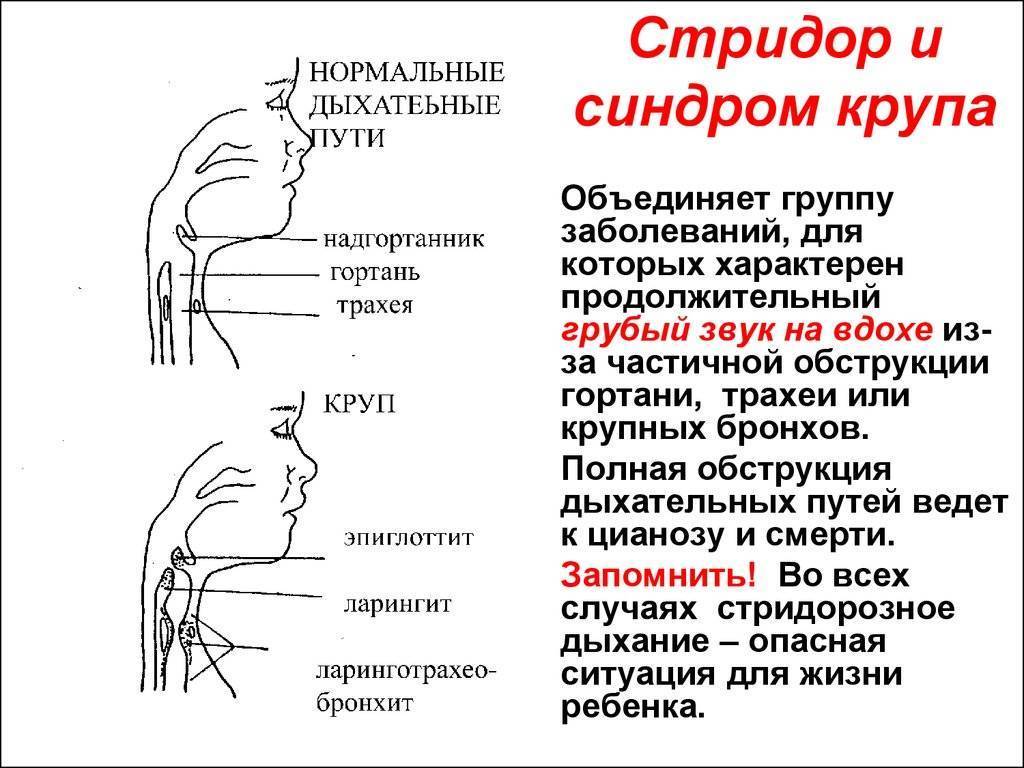
Различают три типа врожденного стридора: инспираторный, экспираторный и двухфазный. Инспираторный стридор развивается на вдохе; при этом образуется стридорозный шум низкого звучания, обусловленный локализацией поражения выше голосовых складок (в области гортаноглотки или верхнего отдела гортани). При двухфазном стридоре имеет место обструкция дыхательных путей на уровне голосовых складок; при этом возникает шумное дыхание высокого звучания. Врожденный стридор экспираторного типа, развивающийся на выдохе, обусловлен обструкцией ниже голосовых складок и характеризуется средней высотой стридорозного звука.
Стридор у новорожденных — что это такое
Врожденный стридор является дыхательной обструкцией, а не самостоятельным заболеванием. Он может иметь острую или хроническую форму.
Патология делится на 4 степени:
- 1-ая степень является компенсированной и не требует лечения;
- 2-ая степень требует систематического наблюдения специалиста;
- 3-ая степень декомпенсированная, ребенку необходимо лечение;
- 4-ая степень – врожденный стридор, в этом случае может быть необходимо хирургическое вмешательство.

Врожденный стридор подразделяется на инспираторный (поражение гортани и гортаноглотки), экспираторный (обструкция под голосовыми складками) и двухфазный (область голосовых складок).
2.Причины
Согласно современным представлениям, врожденный стридор обусловлен генетическими причинами; вопрос о возможном влиянии вредоносных факторов на этапе гестации (вынашивания беременности) нуждается в дальнейшем изучении на обширном статистическом материале.
Слабость наружного кольца гортани (т.н. ларингомаляция, досл. «размягчение гортани») и инфантильность черпаловидных хрящей приводят к западению надгортанника и черпалонадгортанных складок слизистой оболочки в просвет воздухоносного тракта, что и является непосредственной причиной турбулентного дыхания. Нередко врожденный стридор наблюдается у недоношенных младенцев; во многих случаях ему сопутствуют другие врожденные аномалии развития.
Эпидемиология стридора
Говоря об эпидемиологии стридора, необходимо обсуждать отдельно каждую его причину, поскольку частота встречаемости той или иной причины очень различаются между собой. В этой статье мы укажем лишь некоторые общие закономерности:
- Стридор чаще всего встречается у детей младшего возраста из-за миниатюрных размеров дыхательных путей.
- Острый стридор в детском возрасте чаще всего провоцируется инфекциями верхних дыхательных путей.
Дополнительная информация: Простуда (ОРВИ) у детей. Симптомы, диагностика, лечение.
- Хронический стридор у детей обычно связан с врожденными пороками дыхательных путей.
- Стридор у взрослых людей встречается гораздо реже, чем у детей.
- Хронический стридор у взрослых пациентов часто указывает на опасное тяжелое заболевание.
Лечение заболевания
Если речь идет о компенсированной и погранично-компенсированной стадии процесса, то особой терапии, как правило, не требуется. Проявления заболевания могут снижаться к шестимесячному возрасту малыша, а к трем годам полностью исчезают. Такие детки должны лишь проходить регулярное профилактическое обследование у врача-отоларинголога.
Хирургическое лечение заключается в том, что на надгортаннике при помощи лазера делают небольшие надрезы либо иссекают части хрящей. Видео такой операции можно увидеть на сайтах, посвященных заболеваниям дыхательной системы.
Если на фоне простудного заболевания развивается острый стридор, ребенок подлежит экстренной госпитализации. В условиях стационара ему назначают препараты кортикостероидного ряда и бронхолитические средства. Если происходит остановка дыхания, то реаниматологи проводят трахеотомию или переводят малыша на искусственную вентиляцию легких.
Если врожденный стридор вызван опухолью, то лечение заключается в удалении основной причины.
Что делает доктор?
С помощью стридора специалист по медицине уха, горла и носа или врач общей практики являются подходящими контактными лицами. Для детей педиатр также может быть первым специалистом. Для дальнейших исследований, в частности, при хронических заболеваниях легких, можно также обратиться к специалисту по пульмонологии (пневмологии).
Во-первых, врач предоставляет с помощью целевых вопросов обзор возможных триггеров и серьезности стридора. Затем выполняет физикальное обследование (особенно ларингоскоп) и любые дальнейшие исследования.
История болезни
Врач задаст различные вопросы, например:
- Как долго был Стридор?
- Происходит ли одышка? Если да, то в какой ситуации?
- Были ли проглочены какие-либо инородные тела?
- Зависит ли стридор от положения тела?
- Известны ли заболевания дыхательных путей или легких? (например, бронхиальная астма или ХОБЛ)
- Вы в настоящее время страдаете от простуды или это было, когда Стридор впервые появился?
- Голос звучит иначе?
- Вы курите? Если да, сколько и как долго?
- Вы заметили затвердевание, отек или ощущение давления в области шеи?
- Какие лекарства ты сейчас принимаешь?
Исследования:
Чтобы прояснить стридор, существуют различные расследования. Все зависит от предполагаемой причины, какой метод исследования будет использоваться.
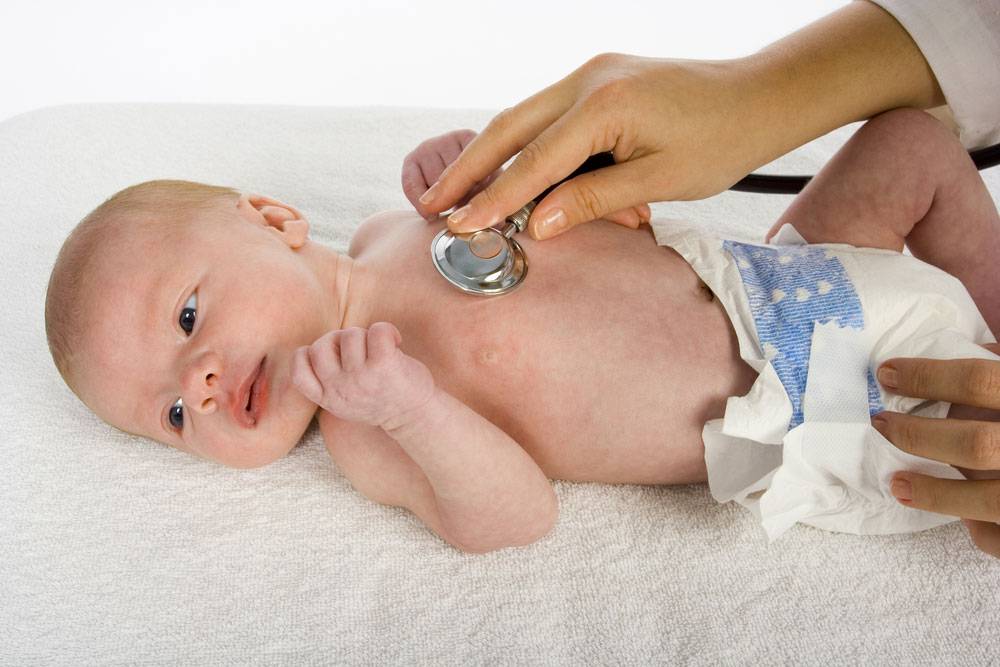
При общем физическом осмотре врач сначала получает общее представление о состоянии здоровья. К ним относятся, например, прослушивание стетоскопа (аускультация) и осмотр горла с помощью фонарика и депрессора языка.
Стридор также требует пальпации гортани и шеи, чтобы обнаружить опухоль или затвердевание.
В случае одышки врач проверит насыщение крови кислородом с помощью пульсоксиметрии. Это работает без потери крови с помощью зажима для пальца.
Если вы поговорите с врачом, он даст вам подсказку о том, звучит ли ваш голос нормально или изменен. Вам также может понадобиться повторить предложения или звуки, чтобы он мог лучше понять функцию вашего голоса.
Внимательный взгляд на гортань позволяет проводить ларингоскопию. Врач осматривает шею непосредственно с помощью зеркала или специальной камеры. Эта процедура используется, когда предполагаемая причина находится в области трахеи или гортани. Обследование очень полезно, так как врач получает прямой обзор голосовых складок и гортани. Вам не нужно бояться ларингоскопии. Когда вы немного расслабляетесь, обычно проблем нет. У детей для обследования обычно используется так называемый носовой фиброскоп. Он работает как ларингоскоп, но вводится через нос под местной анестезией.
Дальнейшие исследования
Иногда Стридор сопровождается дальнейшим расследованием, чтобы определить причину. Они используются для длительных или очень выраженных звуков дыхания. Даже если возникают дополнительные симптомы, такие как одышка, кровохарканье или дисфагия, могут быть полезны следующие обследования:
- Бронхоскопия: это дальнейшее обследование используется, если подозревается причина появления стридора ниже гортани или в бронхах. Гибкий бронхоскоп диаметром несколько миллиметров вводится под местной анестезией слизистых оболочек рта или носа. Легкое снотворное может облегчить процедуру, но общая анестезия необходима редко.
- Обзор функции легких (спирометрия или плетизмография тела)
- УЗИ (сонография) щитовидной железы и области шеи
- Рентген грудной клетки
- Анализ крови
- Забор ткани (биопсия) из слизистой оболочки гортани или бронхов
- Компьютерная томография (КТ) или магнитно-резонансная томография (МРТ) шеи, груди или мозга
Терапии
Терапия зависит от первопричины. При врожденных пороках развития или респираторных заболеваниях хирургическое вмешательство может улучшить ситуацию.
Если в дополнение к стридору также существуют респираторные расстройства, принимаются немедленные меры для защиты дыхательных путей. Они включают вдыхание кортизона и адреналина для уменьшения слизистой оболочки. В случае сильного дыхательного расстройства может потребоваться искусственное дыхание с интубацией.
При хронических заболеваниях легких (бронхиальная астма, ХОБЛ), являющихся причиной стридора, необходима терапия с учетом тяжести заболевания, чтобы предотвратить прогрессирование. Кроме того, обычно используются различные лекарства для ингаляций.
Важные исследования
Эти расследования помогают выяснить причины жалоб:
- выслушивание
- бронхоскопия
- исследование функции легких
- сцинтиграфия
4.Лечение
Как следует из вышесказанного, возможны различные варианты дальнейшего развития событий.
Так, в редких случаях жизнеугрожающего врожденного стридора гортани (при условии, что нет других несовместимых с жизнью врожденных аномалий) немедленно производится хирургическое вмешательство по восстановлению проходимости воздухоносных путей.
В остальных случаях ограничиваются выжидательной тактикой; симптоматически могут применяться бронхолитики, гормональные средства и т.д.
Если подтверждается гипоксия в той степени выраженности, что может сказаться на темпах и качестве психофизического развития ребенка, рассматривают вопрос о плановой хирургической коррекции. На сегодняшний день доступны высокотехнологичные лазерные методики, однако может понадобиться и открытое вмешательство по иссечению складок, частичному удалению черпаловидных хрящей и т.п.
Эффективность хирургического лечения при синдроме врожденного стридора гортани очень высока (по отечественным данным, 96-98%).
Профилактика и прогноз при врожденном заболевании
Примерно к возрасту 2 года гортанные хрящи становятся твердыми, а просвет расширяется, происходит спонтанная регрессия патологии. На данный момент существуют только вторичные методы профилактики данного заболевания.
Во избежание осложнений необходимо регулярно совершать плановые визиты к педиатру (особенно до 6-ти месяцев), беречь ребенка от простудных заболеваний (прием противовирусных во время эпидемии), обеспечить ему рациональное питание и соблюдение правильной диеты, умеренное закаливание организма и спокойствие нервной системы (благоприятная психологическая обстановка в семье ребенка).
Родителям следует помнить, что стридор является симптомом, а не диагнозом. И его наличие может оповещать о целом ряде патологических состояний или болезней
Поэтому важно своевременно выявить точную причину стридора у пациента. Детям с врожденной патологией трахеи и гортани рекомендуется обследование в медико-генетической консультации
1.Общие сведения
Стридорозным называют тяжелое, затрудненное, шумное дыхание с шипящим и/или свистящим призвуком; возможны также многие другие акустические эффекты (бульканье, клокотанье, хрип и т.д.), которые даже неспециалисту позволяют мгновенно отличить патологическое дыхание от нормального. Фундаментальной, физической причиной стридора (стридорозного дыхания) является изменение характера воздушного потока в дыхательных путях: из ламинарного (равномерного, плавного) он становится турбулентным, т.е. вихревым. Очевидно, что при той анатомической сложности, которой отличаются дыхательные пути человека, стридор может быть вызван множеством конкретных факторов, – неблагоприятных, аномальных или патологических.
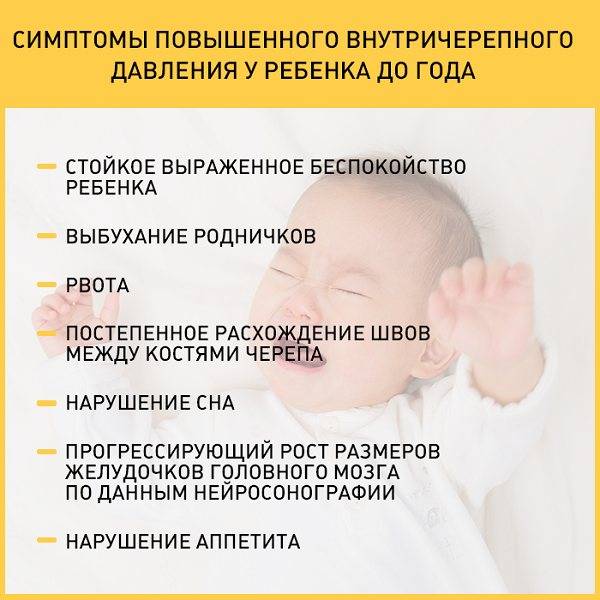
Стридорозное дыхание при рождении само по себе болезнью, строго говоря, не является. Однако в таких случаях обязательна консультация детского оториноларинголога и других специалистов, поскольку в основе аномального дыхания может лежать та или иная обструкция (блокирование просвета) воздухоносных путей, либо особенности строения последних. В Международной классификации болезней (рубрика «Врожденные аномалии органов дыхания) предусмотрен диагноз «Врожденный стридор гортани». Данное состояние встречается в общей популяции с частотой свыше 4%; если же рассматривать все случаи стридорозного дыхания у новорожденных, то на долю врожденного стридора гортани приходится более 40% (по другим данным, до 60-70%). Практически всегда (98%) врожденный стридор сопровождается хронической гипоксией, т.е. кислородным голоданием, – чем и обусловлена необходимость диагностики и, как минимум, наблюдения у специалиста, – однако у большинства детей гипоксия является компенсированной, транзиторной и, таким образом, не требующей вмешательства.
Стадии стридора
Педиатры выделяют следующие стадии стридора:
- Компенсированная, представляет собой легкую форму. Не доставляет неудобств младенцу. По мере его взросления стридор проходит без каких-либо терапевтических мер, самостоятельно. Симптомы стридора обнаруживаются редко.
- Погранично-компенсированная. Данная стадия требует регулярного контроля врача для предотвращения осложнений. Она не сильно мешает младенцу.
- Декомпенсированная. У детей слышны шум, свист во время вдоха. Данное состояние требует постоянного контроля врача, медикаментозной терапии.
- Критическая, характеризуется сильно нарушенным дыханием. Эта стадия требует оперативного вмешательства, в противном случае возникает угроза смертельного исхода.
Кроме стадий у врожденного стридора различают следующие формы:
- Инспираторная, которую характеризует тяжелый вдох с низким звучанием. Патология располагается над голосовыми связками.
- Экспираторная, сопровождающаяся тяжелым выдохом и средним уровнем шума. Звуки слышатся сильней, чем на предыдущей стадии, доставляют ребенку беспокойство. Патология находится ниже уровня голосовых связок.
- Двухфазная (смешанная) форма, при которой нарушено протекание и вдоха, и выдоха. Она считается наиболее тяжелой стадией. Патология располагается в области голосовых связок, ухудшает качество жизни младенца, у него наблюдается тяжелое, шумное дыхание.
Определить форму стридора, область его расположения в гортани поможет контроль за состоянием младенца. Лучше всего провести наблюдение у врача.

Стридор у новорожденных способен вызвать сильную обструкцию при любом ОРВИ
Клиническая картина
- Постоянное шумное (стридорозное) дыхание.
- Шум свистящий, звонкий, напоминающий «воркование голубей», «мурлыканье кошки». Шум постоянный, сохраняется, если зажать нос, надавить на язык шпателем; уменьшается во сне, при переносе ребенка из холодного в теплое помещение, в покое; увеличивается при беспокойстве, плаче, кашле.
- Самочувствие ребенка не изменено.
- Голос не изменен.
Врожденный стридор развивается вследствие аномалии развития хрящей гортани/трахеи: надгортанник мягкий, свернут в трубку, черпалонадгортанные складки приближены друг к другу, образуют надутые паруса, на вдохе они присасываютя и создают шум.
Симптомы
- Голубой или синюшный цвет кожи, губ, ушных раковин.
- Появление синюшной кожи при кормлении грудью, крике малыша.
- Побледнение кожи и похолодание конечностей (при «бледных пороках»).
- Шумы в сердце.
- Признаки сердечной недостаточности.
- Изменения на электрокардиограмме, рентгеновских снимках, при эхокардиографическом исследовании (УЗИ сердца).
Конечно, при таких симптомах обеспокоенные родители немедленно обращаются к врачу, и порок сердца диагностируется в первые месяцы жизни ребенка, либо при рождении во время сопутствующих первых осмотров. Небольшие дефекты проявляют себя иногда только необычными шумами в сердце при прослушивании во время регулярных осмотров у детского врача.
Даже имея врожденный порок сердца, некоторое время после рождения ребёнок может выглядеть внешне вполне здоровым в течение первых десяти лет жизни. Однако в дальнейшем порок сердца начинает проявлять себя: ребенок отстает в физическом развитии, появляется одышка при физических нагрузках, бледность или даже синюшность кожи.
Для установки истинного диагноза необходимо комплексное обследование сердца с применением современного высокотехнологичного оборудования.
Хирургическое лечение является наиболее эффективным, причём операции зачастую делают новорожденным и детям от первого года жизни. Чаще всего вопрос о хирургическом лечении ставится еще до рождения ребенка, если это касается «синих пороков». Поэтому в таких случаях роды должны протекать в роддомах при кардиохирургических больницах. Терапевтическое лечение необходимо, если сроки операции можно перенести на более поздний срок. Если вопрос касается «бледных пороков», то лечение будет зависеть от того, как будет себя вести порок по мере роста ребенка. Скорее всего, все лечение будет терапевтическим.
Симптомы и признаки врожденного стридора
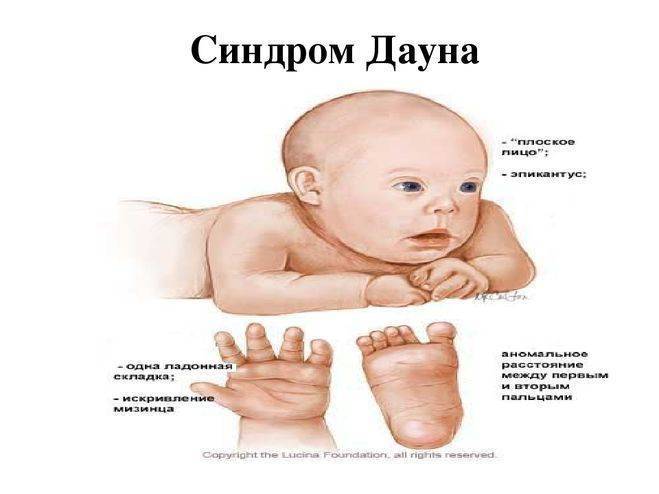
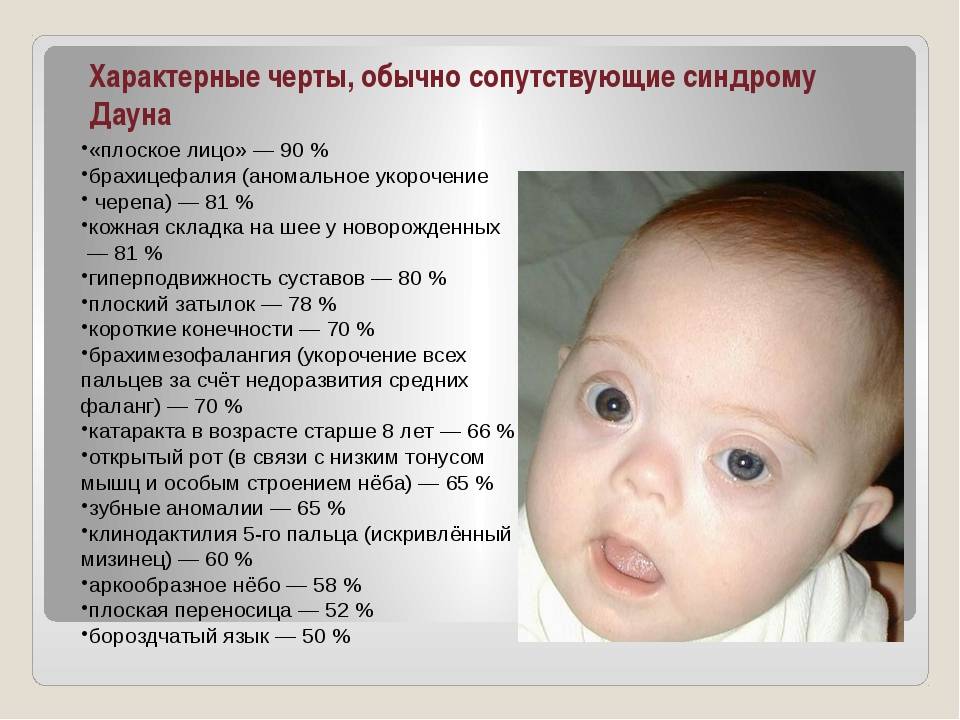
У новорожденных нарушение дыхания может являться врожденной патологией. Стридор проявляется как аномалия дыхательных путей, гортани и трахеи. Возникает он у половины младенцев. В большинстве случаев стридор протекает в легкой форме, проходя уже через несколько часов после рождения ребенка. Сужение гортани и дыхательных путей, их отек возникают по причине ранних родов. Также симптомы могут быть связаны с имеющимся у малыша синдромом Дауна, болезнями сердца, гипотрофией.

Выделяют четыре основные стадии врожденного стридора у новорожденных:
- Первая стадия определяется легко: симптомы проходят бесследно через несколько часов после проявления.
- Вторая: если симптомы не прошли, ребенок обследуется. При наличии заболеваний других органов помимо дыхательной системы, ему назначается лечение.
- Третья: определяется по громкому, шумному дыханию. Требует лечения.
- Четвертая: тяжелая. Если не оказать помощь ребенку, страдающему стридором на этой стадии, может наступить смерть.
При заболевании 2-й и 3-й стадии некоторые специалисты лечение не назначают. С укреплением организма в возрасте от 6-ти месяцев до 2-3-х лет происходит и укрепление хрящевой ткани, расширение гортани, в результате чего ребенку становится проще дышать, и стридор уходит. Если заболевание вызвано не состоянием хряща, а другими причинами, подходить к обследованию ребенка стоит более внимательно. Хрипы могут быть вызваны опухолью, кистой, расщелиной гортани, стенозом трахеи, параличом голосовых связок.
У малышей, страдающих стридором, хрипы всегда проявляются при стенозирующем ларинготрахеите. Усиленное проявление симптоматики может проявляться при вдохе втягиванием межреберных тканей. В такой ситуации помощь врача необходима. Малыши с врожденными симптомами стридора чаще других страдают заболеваниями дыхательных путей: ларингитом, трахеитом, астмой. Если патология выявлена своевременно, и родители соблюдают прописанное лечение, ребенок развивается нормально.