Общие рекомендации
Существует перечень рекомендаций, включающий общедоступные меры профилактики ОРВИ и гриппа у детей, эффективность которых подтверждена опытом обычных людей и докторов, в том числе авторитетного специалиста Е.О.Комаровского.
Налаженный быт
Сложно бороться с микробами и бактериями, когда бытовые условия способствуют их размножению. Чтобы максимально очистить дом от пагубных микроорганизмов, нужно придерживаться следующих правил:
– не допускать температуру в помещении выше 22ºС, в спальне — выше 19ºС; – ежедневно делать влажную уборку;- обрабатывать дверные ручки и выключатели антибактериальным средством;- поддерживать влажность воздуха в диапазоне 50-70%;- сократить количество вещей, задерживающих пыль (мягкие игрушки, ковры, сувениры и т.д.)- регулярно проветривать комнаты.
Кроме того, если кто-то из членов семьи заболел, необходимо снизить количество прямых контактов с ним.
Питание
Физическое состояние напрямую зависит от рациона
Особенно это важно для растущего организма, поэтому при организации питания нужно:
-придерживаться определённого режима приёма пищи;-создать сбалансированное и разнообразное меню;-питаться небольшими порциями, 4-5 раз в день;-ограничить потребление сладкого, а также блюд с высоким содержанием ненатуральных добавок.
Важно помнить, что простые блюда из базовых продуктов и сезонных овощей и фруктов наиболее полезны. Также стоит поддерживать водный баланс в детском организме
Ребёнку необходимо ежедневно потреблять достаточно жидкости (детям старше 2 лет – около 1 литра воды). На начальном этапе, когда появляются первые симптомы, обильное питьё способствует скорейшему очищению организма от патогенных микроорганизмов.
ГигиенаКроме основных правил персональной гигиены нужно добавить особые процедуры, понижающие риск возникновения простудных заболеваний:
– мыть руки чаще (обязательно, если при кашле или чихании прикрывали рот ладонью); – промывать носовые ходы и горло спецрастворами; – не трогать лицо руками и не тереть ими глаза (пользоваться салфетками); – в период эпидемий использовать одноразовую маску в местах, где присутствуют люди; – пользоваться собственными предметами личного обихода (зубная щётка, расчёска, собственная посуда и приборы и др.).
Это общепринятые правила, которыми не стоит пренебрегать, допуская размножение бактерий и вирусов. Если нет возможности помыть руки, можно применять антисептические средства, которые удобно брать с собой.
Режим дняНе менее важно придерживаться распорядка:
– ночной сон должен продолжаться не менее 8 часов; – желательно выдерживать дневной «тихий час», особенно дошкольникам; – обеспечивать достаточные физические нагрузки в течение дня.
Полноценный отдых необходим для активизации защитных функций независимо от возраста.
Прогулки на улицеЧтобы пребывание на свежем воздухе максимально способствовало оздоровлению, необходимо:
– гулять 3-4 часа ежедневно (в зависимости от погодных условий можно корректировать время пребывания на улице); – не допускать переохлаждения, особенно длительного; – одеваться по погоде, учитывая такие факторы, как наличие осадков и температуру окружающей среды, а также степени активности малыша; – если ребёнок промок, как можно скорее вернуться в помещение, переодеть в сухое и дать тёплое питьё.
Для прогулок лучше выбирать парки и скверы, пешеходные зоны и площадки, расположенные вдали от скопления автомобилей. В зимний период желательно избегать многолюдных мест, отдавать предпочтение прогулке в лесу вместо посещения развлекательного центра или кино.
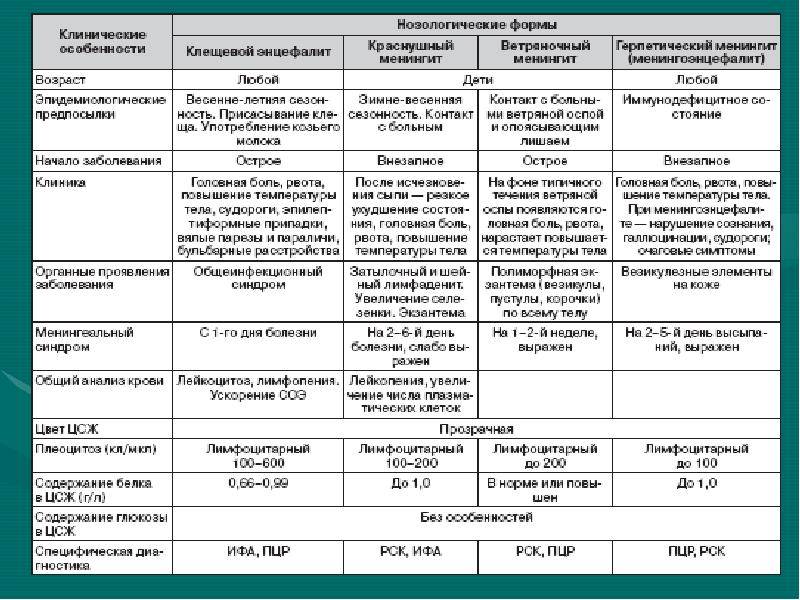
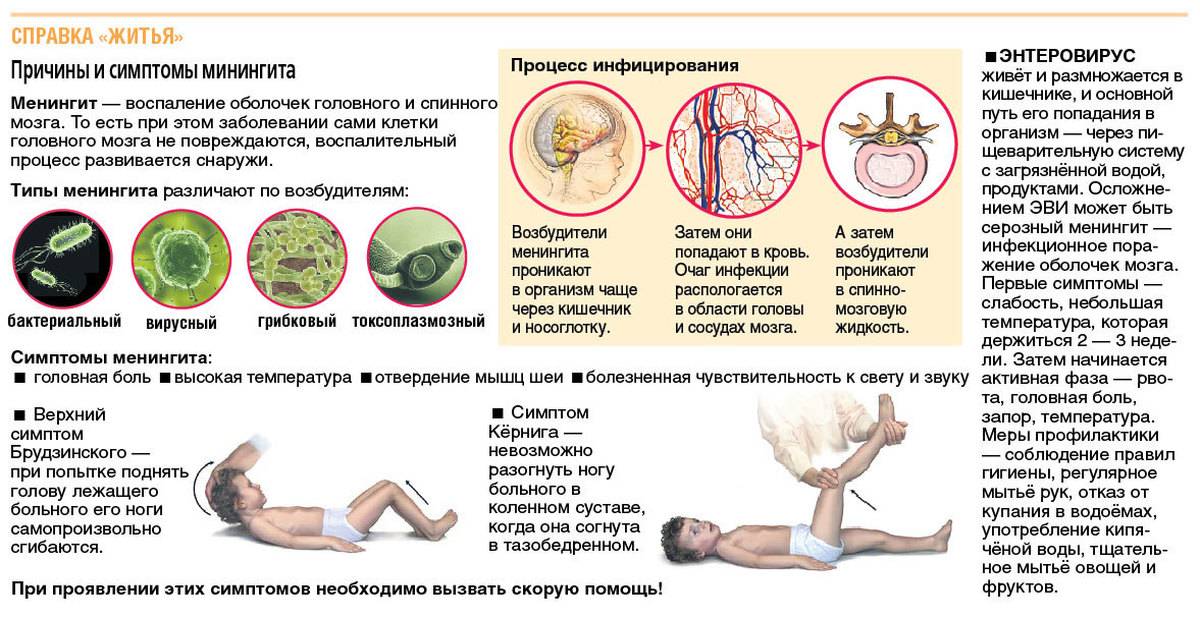
Причины заболевания
Бытует мнение, что дети — это маленькие взрослые, но с точки зрения педиатрии это не так. Возбудители менингита у взрослых и детей различаются.
Причиной менингита являются микроорганизмы — вирусы или бактерии. Во многих случаях менингит вызывается теми же микроорганизмами, которые вызывают обычные респираторные инфекции с насморком, кашлем и болями в горле. Бактериальные менингиты называются еще гнойными менингитами. Обычно они протекают тяжелее всех остальных. Распространенные возбудители — менингококк, пневмококк, гемофильная палочка, стрептококк.
Вирусные менингиты, которые ранее назывались еще асептическими, вызываются разнообразными вирусами, в том числе энтеровирусами, вирусами Коксаки, гриппа, парагриппа, парвовирусами, а также теми, которые называют возбудителями «детских инфекций» — корь, краснуха, паротит и др.
Что может обнаружить врач во время осмотра?
Диагностика вирусного менингита начинается с осмотра врача-невролога. Доктор может обнаружить не только характерные симптомы со стороны нервной системы, но и общие признаки инфекции, вызванной вирусами: поражение слизистых оболочек дыхательных путей (как при простуде), высыпания на коже и пр.
На этом этапе может быть установлен предварительный диагноз. Для более точной диагностики необходимо провести некоторые лабораторные анализы.
Только специальная диагностика в неврологическом центре поможет разобраться в причинах менингита и выбрать оптимальное лечение. Иногда на кону стоит жизнь больного.
Симптомы бактериальных и вирусных менингитов в начале заболевания обычно примерно одинаковые. На основании внешнего осмотра далеко не всегда удается сказать, какой возбудитель вызвал инфекцию.
А вот дальнейшее течение заболевания может сильно различаться. Чаще всего инфекции, вызванные вирусами, проходят через несколько дней самостоятельно, без специальной противовирусной терапии. А если воспаление мозговых оболочек вызвано болезнетворными бактериями, всегда есть риск тяжелых осложнений, вплоть до смертельного исхода.
При бактериальных инфекциях недостаточно одной симптоматической терапии – нужно как можно раньше начинать вводить больному антибактериальные препараты.
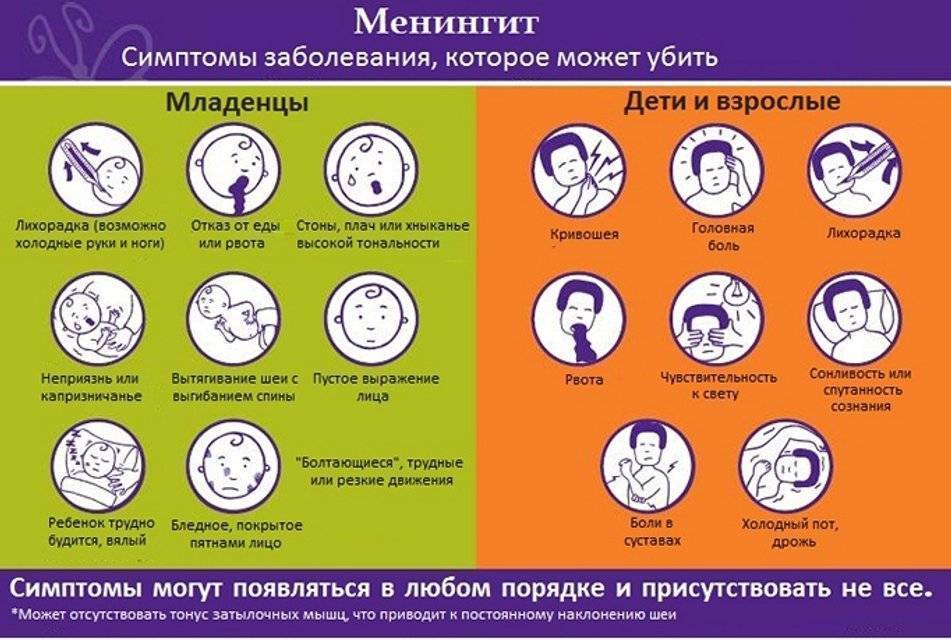
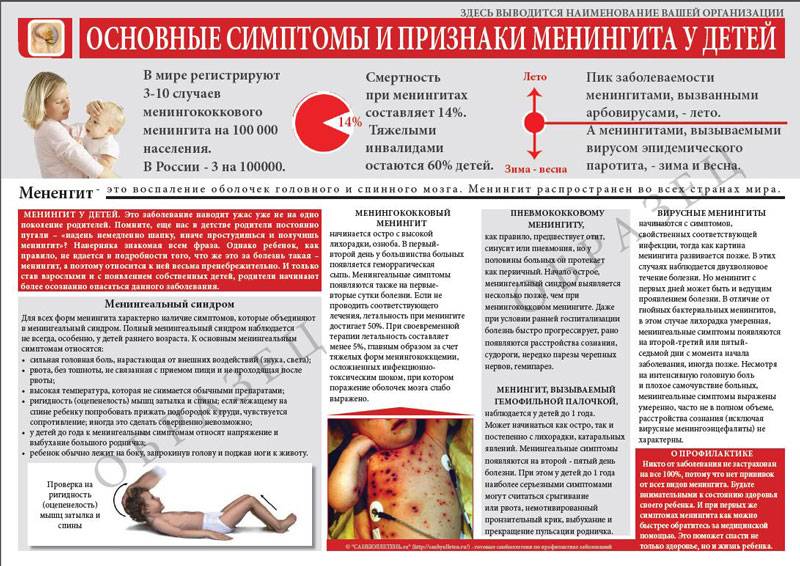
Симптомы заболевания
По опыту могу сказать, что «классических» случаев много, но много и исключений из правил. Поэтому обо всех разнообразных симптомах и тонкостях диагностики этого заболевания рассказать в рамках данной статьи практически невозможно.
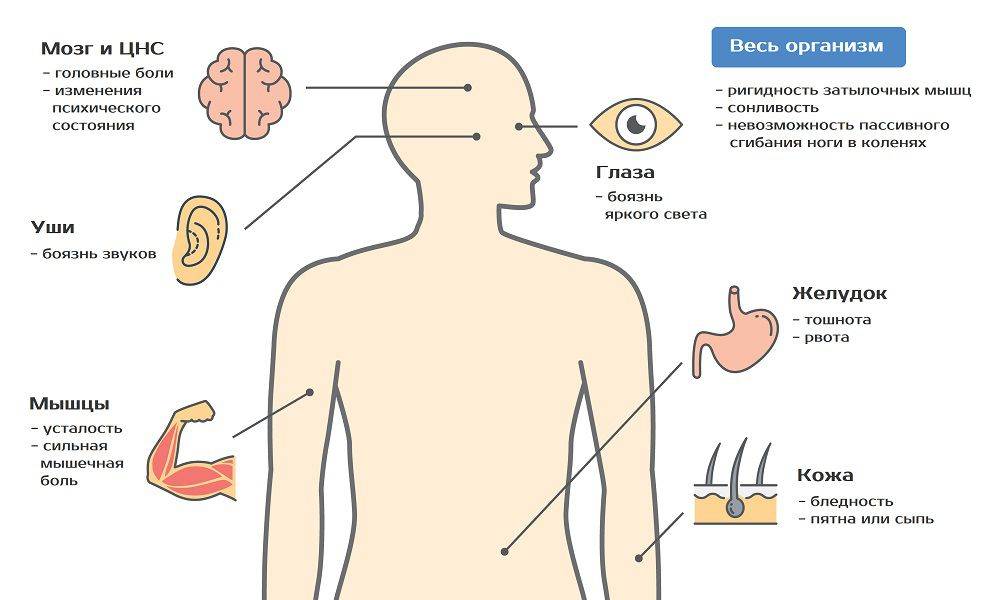
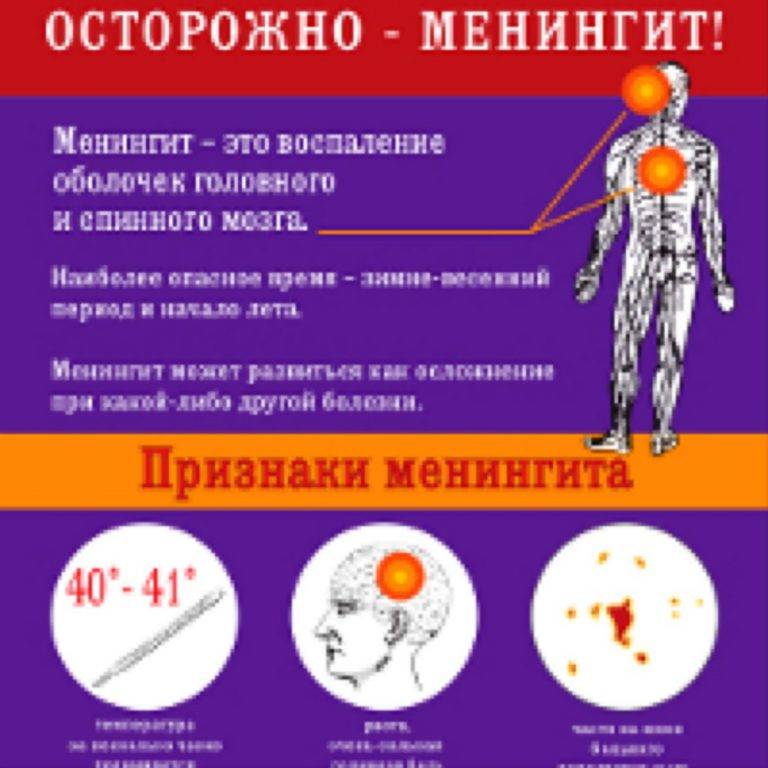
Менингит может начинаться как обычная инфекция с высокой температурой, сильной головной болью, рвотой. Характерным симптомом является напряжение мышц шеи с невозможностью дотронуться подбородком до груди, положение лежа с полусогнутыми ногами, сонливость, светобоязнь; у маленьких детей — запрокинутая назад голова, необъяснимый крик; иногда можно увидеть выбухание большого родничка. Могут ли это быть признаки тяжелой инфекции без менингита? Теоретически да, но в английском языке есть отличная фраза, которая хорошо описывает подход к диагностике в данном случае: «это менингит, пока не доказано обратное». Одним из симптомов менингококковой инфекции, которая вызывает очень тяжелые менингиты, является яркая красная или бордовая сыпь, которая не исчезает при надавливании — любая инфекция с сыпью подлежит обязательному срочному осмотру врачом!
При менингите симптоматика может развиваться очень быстро, поэтому к моменту появления нарушений сознания, судорог и других тяжелых симптомов желательно уже находиться в больнице.
Вирусные менингиты, как правило, протекают легче и чаще без осложнений, но всегда требуют пристального наблюдения, поэтому больных кладут в стационар. Лечение менингитов вообще должно проводиться только в стационарах, причем часто человек госпитализируется в специальные инфекционные отделения. Для правильной постановки диагноза и определения тактики лечения (нужен ли антибиотик, какой нужен и т. д.) существует единственный способ подтверждения диагноза — спинномозговая пункция. В спине делают прокол и берут немного жидкости, которая окружает спинной мозг и оболочки. Следует отметить, что прокол делают в той области поясницы, где спинного мозга уже нет, поэтому задеть сам спинной мозг при этом нельзя. Процедура эта не сложнее взятия крови из вены, но из-за названия родители часто пугаются. Если у вас просят согласие на эту процедуру — не надо отказываться, это значит, что состояние очень серьезное и счет может идти на часы.
Я надеюсь, что эта болезнь обойдет ваших близких стороной, и хочу предупредить — будьте внимательны к своим детям во время болезни, и если вам кажется, что течение инфекции у ребенка необычное, появились указанные выше симптомы, ребенку очень тяжело и становится хуже — вызывайте врача или скорую и не бойтесь услышать упрек в том, что вы слишком тревожные родители. И за врачей не волнуйтесь, они к этому привыкли.
Как выглядит сыпь по мере развития процесса?
Если первоначально элементы сыпи располагаются поодиночке, не возвышаются над поверхностью кожи и имеют ярко-красный цвет, на следующих стадиях заболевания они меняют свой внешний вид. Постепенно они начинают возвышаться над кожей и приобретать более четкие очертания.

Со временем мелкие пятна начинают бледнеть и, как любая эритема, постепенно бледнеют до обычной окраски кожных покровов. Те участки, на которых произошло массивное слияние сыпи, не в состоянии восстановиться. Они претерпевают изменения некротического характера: становятся нежизнеспособными, и могут перейти в язвенно-некротическую форму.
Менингит у детей: симптомы, признаки и причины
Причиной появления менингита у детей могут быть вирусы разной природы – полиомиелита, Коксаки, энтеровирусы и т.д. Также болезнь вызывают и бактерии: стафилококки, менингококки, гемофильные палочки и т.д. Новорожденный может заразиться во время родов.
Риск появления менингита очень высок у таких категорий детей:
- недоношенных, со слабым иммунитетом;
- новорожденных, которые родились с гипоксией, инфекциями и при тяжелом течении беременности у матери;
- дети раннего возраста (чаще всего до трех лет), которые имеют другие очаги инфекции (ОРВИ, тонзиллиты, отиты и т.д.);
- дети, имеющие травмы головного и спинного мозга;
- дети, у которых диагностированы нарушения функций нервной системы.
Особенности сыпи
При продуцировании токсического вещества возбудитель болезни становится ядом для сосудистой системы. Геморрагическое высыпание формируется при влиянии токсинов на кровеносные сосуды, вследствие чего их стенки приобретают максимальную проницаемость.
Почему нашим статьям можно доверять ?
Мы делаем медицинскую информацию понятной, доступной и актуальной.
Все статьи проверяют практикующие врачи.
Берем за основу научную литературу и последние исследования.
Публикуем подробные статьи, отвечающие на все вопросы.
Нередко пятна появляются при генерализированных формах менингококковой инфекции зачастую сразу после инфицирования.
Пятна проявляются на таких участках тела:
- голень;
- область ягодиц;
- стопы;
- кисти рук;
- плечи;
- предплечья.
Внешне они могут выделяться неестественной звездчатой формой. Размер пятен может быть различным.
- Мелкие петехии – маленькие точечные кровоизлияния.
- Большие экхимозы – синяки, в диаметре которые могут доходить до 6 сантиметров и больше.
Образования плотной структуры немного выступают над поверхностью кожи.
Опираясь на характер менингита, врач может определить тяжесть патологии. Иногда по сыпи врач визуально может предвидеть вид возбудителя.
При тяжелом развитии пятна располагаются по всему телу. На конечностях проявляются высыпания в виде незначительных кровоизлияний, которые имеют неровные, но четкие контуры. Внешне изначально они похожи на трупные пятна, а затем цвет сыпи может изменяться от темно-красного до синюшнего оттенка.
Очень тяжелые случаи болезни характерны обширными кровоизлияниями сосудов конечностей, пятна темного цвета. Они формируются от ступней до колен, от кистей до локтей. При таких признаках больной чаще всего погибает.
В большинстве случаев лицо не покрывается сыпью. При этом кровоизлияния могут поражать:
- уши;
- щеки;
- кончик носа.
Кожные покровы между пятнами сыпи имеют бледный оттенок.
На начальном этапе развития болезни геморрагическое высыпание может появляться в виде пятен, узелков, которые спустя 2-3 дня уходят.
Нередко можно наблюдать, что вместе с кожной сыпью формируются кровоизлияния на слизистой рта, склерах, конъюнктиве.
Не везде пятна при заболевании возникают одновременно. Заболеванию свойственно образование новых составляющих сыпи, где участки кожи уже поражены, кровоизлияния увеличиваются.
Спустя время небольшие геморрагические образования пигментируются, а потом исчезают. Если это крупные высыпания, то при развитии болезни они отмирают, покрываясь через время корками. После отделения эти корки оставляют рубцы на коже, которые могут иметь различную глубину.
Менингит: какой врач лечит
Так как менингит – это чаще всего инфекционное заболевание, то лечение назначают врачи-инфекционисты. Они же проводят и диагностику. Причем все это выполняется после госпитализации больного, т.е. в отделении инфекционки. Дополнительно необходимо наблюдение невролога, так как инфекция воздействует на нервную систему.
Даже подозрение на менингит требует немедленной госпитализации до выяснения причин. У этой болезни очень высокий уровень смертности, а еще выше уровень неврологических осложнений. Для профилактики нужно делать вакцинацию, соблюдать гигиену, правильно питаться. Будьте здоровы!
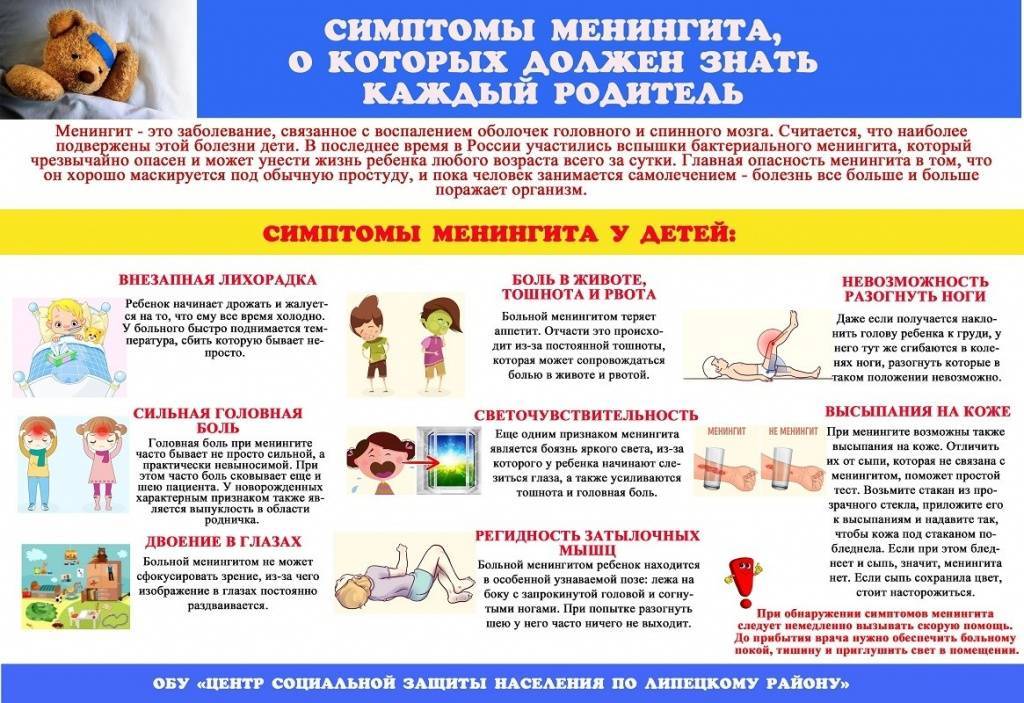
Симптомы менингита
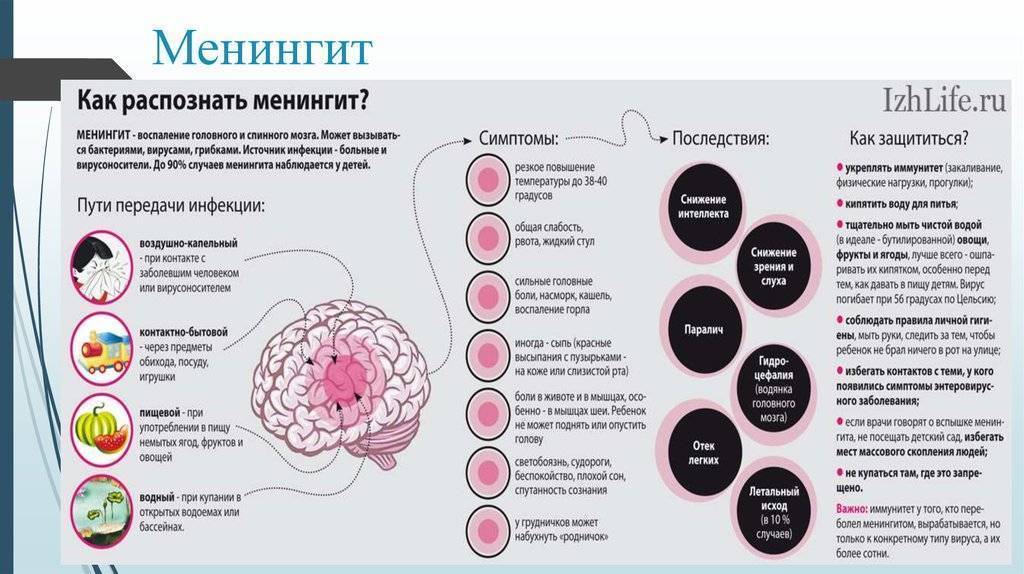
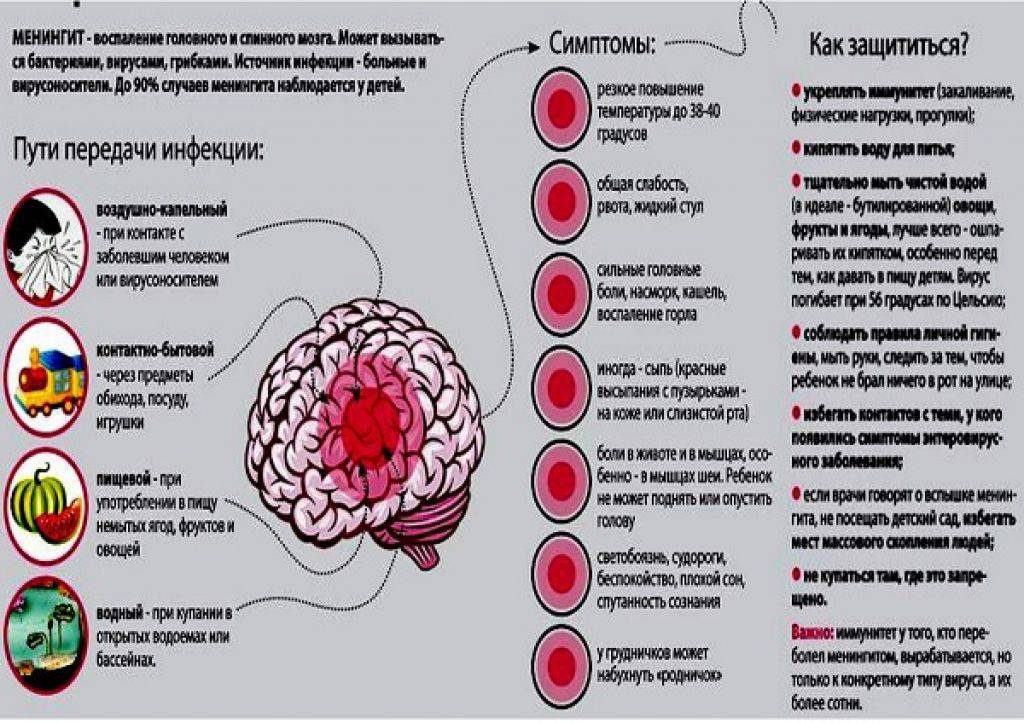
Дети, у которых развивается болезнь, имеют следующие симптомы:
- высокую температуру: от 39 градусов и выше, она сбивается трудно или это сделать вообще невозможно;
- ярко выраженную головную боль, которая усиливается при резких телодвижениях или ярком свете;
- напряжение в области шеи, которое не дает возможности наклонить голову к груди;
- сильную рвоту, длительного действия, которая не приносит облегчения!;
- бывают судороги.
В принципе, симптоматика такая же, как и у взрослых. Только для новорожденных признаки заболевания могут быть не такими яркими. Отмечаются частые срыгивания, отсутствие аппетита, расстройство желудка, вялость, ненормальный сон, изменения в плаче. Любые подобные симптомы – это повод обратиться к педиатру. Яркий узнаваемый признак менингита – это звездчатая сыпь, которая указывает на менингококковую инфекцию.
Как происходит заболевание?
Заболеть может любой человек. Менингиты встречаются чаще у детей до 5 лет и у пожилых людей. Связано это с особенностями реакции иммунной системы.
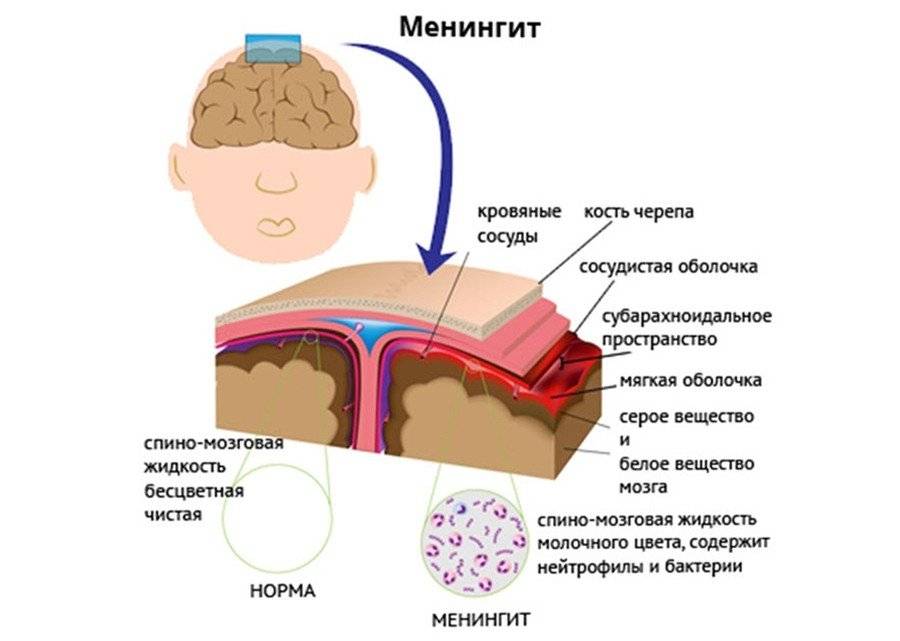
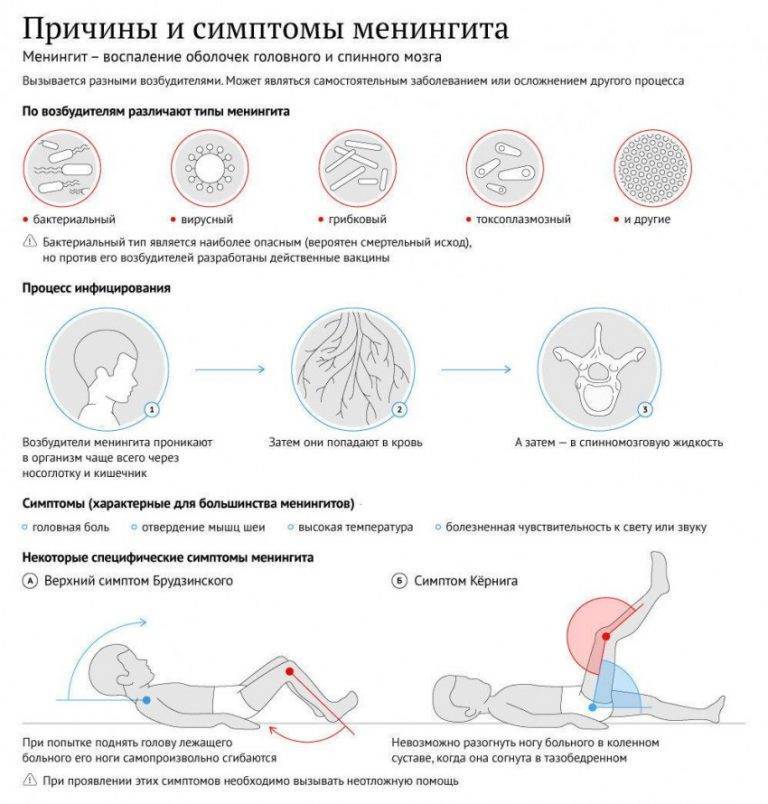
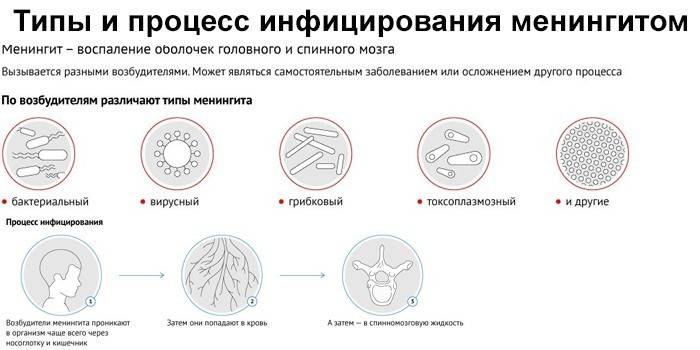
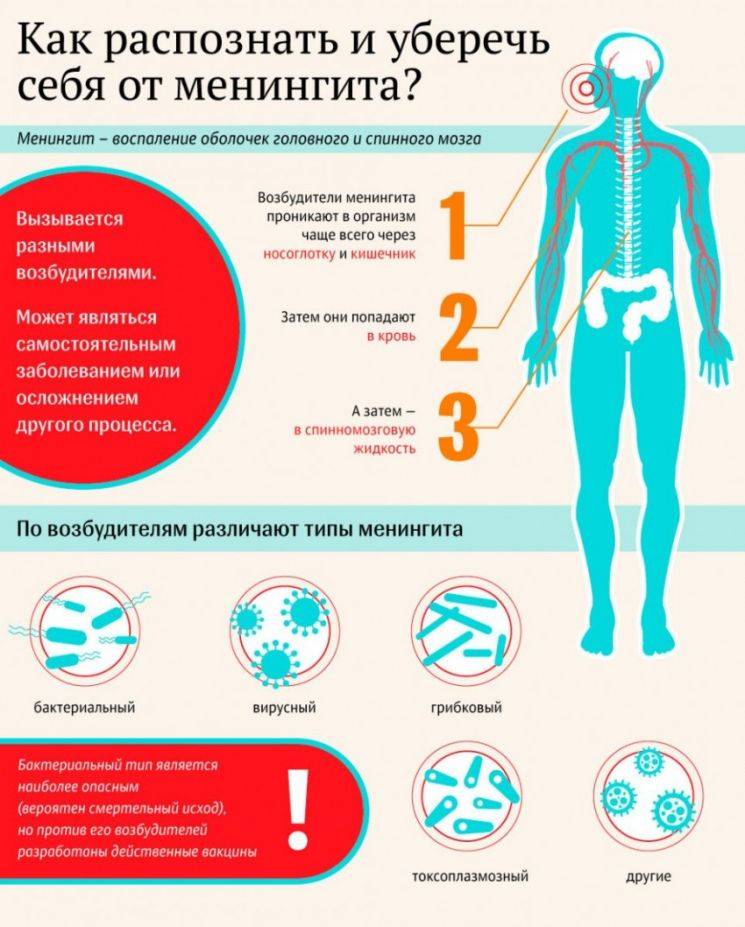
- Первый путь — через кровь. У человека есть так называемый гемато-энцефалический барьер, который не дает инфекции проникнуть из крови в мозг. В некоторых случаях механизм по какой-то причине дает сбой и болезнетворный организм через кровь попадает к оболочкам мозга и начинает там размножаться.
- Другой путь — прямое попадание инфекции при воспалении внутренних структур, которые находятся рядом с мозговыми оболочками: ухо (отиты), воспаление сосцевидного отростка (мастоидиты), воспаление придаточных пазух носа (синуситы). Почему у одних так происходит, а других нет, пока неизвестно. Это зависит от многих факторов, в том числе от генетической предрасположенности.
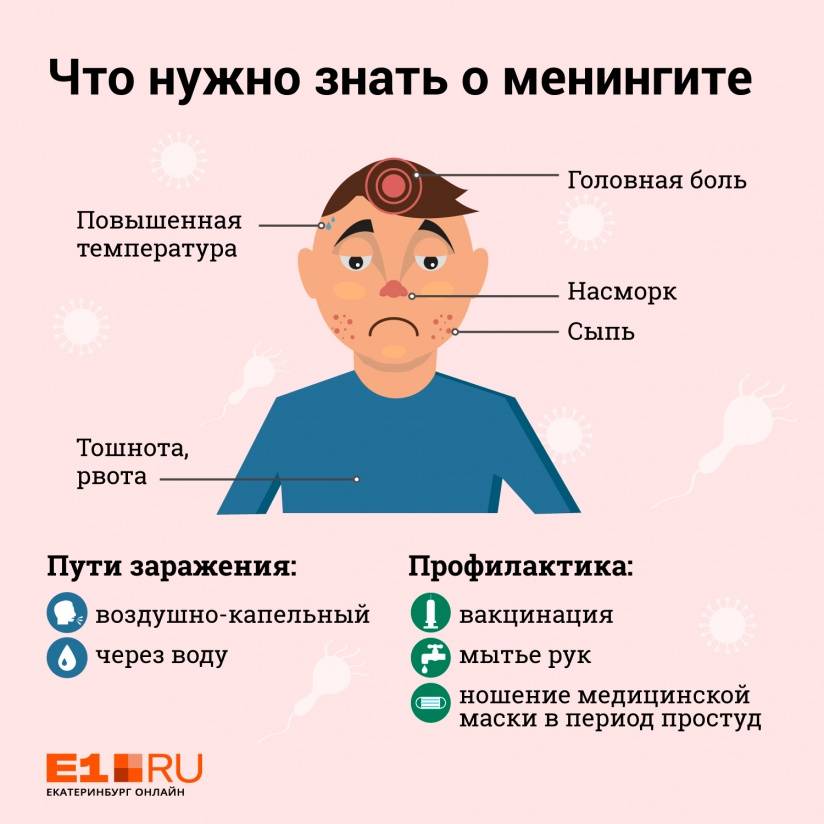
Заразиться можно различными путями, чаще всего это воздушно-капельный путь, через прямой контакт или немытые руки (чихать надо в платок, мыть руки — часто). При этом человек, являющийся источником заражения, совсем не обязательно болен менингитом, у него может быть обычный насморк. Более того, при менингококковой инфекции и болеть не обязательно, многие взрослые и дети являются бессимптомными носителями, то есть постоянно выделяют бактерию в окружающую среду, не зная об этом.
Противопоказания
Для прививки от гриппа существуют противопоказания:
- возраст до полугода;
- наличие аллергии к компонентам препарата;
- тяжёлая реакция на предыдущее вакцинирование.
Можно прививать только инактивированной вакциной детей, у которых имеются:
- аллергия на яйца;
- нарушения работы иммунной системы.
 В любом случае перед прививкой необходимо пройти осмотр у врача и сдать анализы. За две недели до даты вакцинирования желательно отказаться от путешествий. При склонности к аллергии, за три дня до процедуры нужно начать давать антигистаминные средства. Если в течение трёх недель до прививки ребёнок заболел, дату вакцинации рекомендуется перенести на более поздний срок.
В любом случае перед прививкой необходимо пройти осмотр у врача и сдать анализы. За две недели до даты вакцинирования желательно отказаться от путешествий. При склонности к аллергии, за три дня до процедуры нужно начать давать антигистаминные средства. Если в течение трёх недель до прививки ребёнок заболел, дату вакцинации рекомендуется перенести на более поздний срок.
Лечение менингита
Основу лечения менингита составляют антибиотики. С помощью этих препаратов, возможно купировать развитие болезни. Терапия проводится исключительно в инфекционном отделении стационара.
В первую очередь:
- Больному обеспечивается постельный режим и щадящее питание, так как это важные условия, которые необходимо соблюдать для эффективности лечения.
- Помимо антибактериальных средств, в терапию менингита входят противовирусные препараты, а при необходимости производятся реанимационные действия.
- Антигистаминные и противовоспалительные препараты назначаются для облегчения состояния пациента и снятия симптомов.
Курс лечения, больного менингитом человека любого возраста, составляет 10 дней. Если существуют осложнения в виде гноя в полости черепа, то время лечения увеличивается. После выписки из больницы, пациент находится на домашнем лечении еще долгое время. Некоторым людям, переболевшим менингитом нужно около года, чтобы полностью восстановиться.
Профилактика гриппа и ОРВИ в школах
Для снижения вероятности распространения вирусов среди школьников, нужно:
- проветривать учебные классы не менее 5 раз в день;
- по окончании учебного процесса делать влажную уборку помещения;
- ученикам обязательно мыть руки, соблюдая правила персональной гигиены;
- детям с симптомами простуды, надевать одноразовые респираторные маски;
- использовать солевой раствор для промывания носа и полоскания горла.
Если учебное заведение расположено не рядом с домом, но в пешей доступности, лучше пройтись пешком и не пользоваться общественным транспортом. Так можно избежать лишних контактов с потенциальными носителями вируса.
Общие признаки вирусного менингита у взрослых
Обычно вирусный менингит проявляется следующими общими симптомами:
- головная боль;
- повышение температуры тела, лихорадка;
- напряжение мышц шеи, в результате чего возникает кривошея;
- постоянная сонливость;
- больному сложно пробудиться ото сна;
- повышенная чувствительность к яркому свету;
- снижение аппетита;
- тошнота и рвота;
- вялость, ощущение разбитости.
Признаки вирусного менингита в начале заболевания практически невозможно отличить от признаков бактериального. Пока не проведены анализы, нельзя точно сказать, какие возбудители вызвали инфекцию. Даже если вы чувствуете себя относительно хорошо, состояние может сильно ухудшиться в любой момент времени.
Если вас стали беспокоить эти симптомы, нужно немедленно обратиться за медицинской помощью в неврологический центр “Медицина 24/7” в Москве. Если инфекция вызвана болезнетворными бактериями, есть риск того, что она приведет к повреждению головного мозга, нарушению слуха и других функций.
Кроме того, могут возникать признаки, характерные для той или иной инфекции, например, кашель, насморк, высыпания на коже.
Пока вы не знаете причину заболевания, вы не знаете, насколько сильно рискуете. Обычно воспаление мозговых оболочек тяжелее протекает у детей и у людей со сниженным иммунитетом, но даже у крепкого взрослого человека симптомы вирусного менингита ни в коем случае нельзя игнорировать. Всегда есть риск тяжелых осложнений.
Обратитесь к врачу. Специалист осмотрит вас, назначит обследование, разберется в причине заболевания, подберет наилучшее лечение. Наши опытные неврологи обязательно вам помогут, свяжитесь с нами по телефону: +7 (495) 230-00-01
К развитию воспалительного процесса в оболочках головного мозга могут приводить разные вирусные инфекции. С ними в течение жизни сталкивается практически каждый человек, но у большинства людей это не приводит к развитию менингита.
Наиболее распространенные возбудители вирусного менингита: энтеровирусы, арбовирусы, вирус эпидемического паротита, герпеса, лимфоцитарного хореоменингита, кори, аденовирусы, ВИЧ. Поговорим о каждом из них подробнее.
Какие бывают виды менингита?
Этиология менингита бывает разной. Рассмотрим основные причины происхождения болезни.
- Вирусный. Чаще всего вызывают энтеровирусы, вирус паротита, флавивирусы, вирус варицела зостер, вирус простого герпеса. Реже причиной заболевания может стать цитомегаловирус, аденовирусы, вирус лимфоцитарного хориоменингита, ВИЧ, вирус Эпштейна-Барр. Симптомы похожи на грипп, признаки менингита в виде головной боли появляются через несколько дней. Течение болезни не очень тяжелое.
- Бактериальный. Этот вид менингита возникает при попадании в организм различных бактерий: менингококков, гемофильной палочки, стрептококков, в редких случаях кишечной палочки, клебсиеллы. Течение заболевания стремительное, острое, все симптомы проявляются за одни сутки.
- Гнойный. Любое бактериальное поражение организма может перетечь в гнойный менингит. Чаще всего развитию болезни предшествовало инфицирование гемофильной палочкой, менингококками и пневмококками. Появление гнойного менингита у новорожденных зачастую провоцируют стрептококковые инфекции, кишечная палочка и сальмонеллез.
- Туберкулезный. Первые симптомы – это лихорадка, по истечению нескольких дней появляется рвота и сильная головная боль. На мозг болезнь влияет только через две недели.
- Менингококковый. Возникает из-за попадания в организм человека бактерии Neisseria meningitidis. Признаки этого вида менингита: геморрагическая сыпь, лихорадка и озноб. В крови возникают острые воспалительные изменения.
Как предотвратить вирусный менингит?
Против некоторых вирусных инфекций, способных вызывать воспаление мозговых оболочек, таких, как грипп, корь, свинка, существуют вакцины. Однако против энтеровирусов – наиболее распространенных возбудителей заболевания – прививок не существует. Для того чтобы не подхватить инфекцию, нужно соблюдать некоторые общие рекомендации:
- Чаще мойте руки с мылом, особенно если вы прикасались к разным предметам в общественных местах.
- Не прикасайтесь к лицу немытыми руками.
- Избегайте тесных контактов с больным человеком. Не обнимайтесь, не целуйтесь, не используйте общую посуду.
- Во время кашля и чихания не закрывайте рот и нос руками – используйте для этого носовой платок.
- Тщательно мойте и дезинфицируйте предметы, к которым часто прикасается большое количество людей (например, дверные ручки), особенно если среди них есть больные.
Если же вы заметили у себя первые признаки заболевания, нужно немедленно обратиться к врачу. Несмотря на то, что вирусный менингит – относительно «безобидная» форма заболевания, он может протекать в тяжелой форме, вызвать опасные для жизни осложнения. Не откладывайте, обратитесь за помощью в центр неврологии “Медицина 24/7” в Москве: +7 (495) 230-00-01
Вирусные менингиты обычно протекают легче бактериальных, реже приводят к серьезным осложнениям, чаще всего не представляют угрозу для жизни. Инфекция, вызванная вирусом, проходит самостоятельно в течение 5-10 дней, при этом даже, как правило, не приходится принимать специальные противовирусные препараты, достаточно симптоматической терапии.
Однако, всё это не дает повода легкомысленно относиться к своему состоянию и игнорировать первые симптомы заболевания.
Чем опасен менингит?
Менингит — очень опасное заболевание. Оно опасно не только своим течением и высокой смертностью в остром периоде, но и грозными последствиями — глухота, судороги, нарушение умственного развития, параличи и др. До эры антибиотиков из-за вспышки менингита оглохнуть могла целая деревня. Чем раньше поставить диагноз и начать лечение, тем выше шанс избежать последствий. Наибольшую опасность представляют бактериальные менингиты и, в первую очередь, менингококковый менингит. Менингококковый менингит — одно из проявлений генерализованной менингококковой инфекции, осложняющей ее течение в 10-12% случаев. Менингококковая инфекция распространена повсеместно, вызывает заболевания с разнообразной клинической картиной — от небольшого насморка до молниеносного течения инфекции с высокой смертностью и возможными очень тяжелыми последствиями. Наиболее тяжело протекает заболевание у детей до 2 лет.
Основываясь на собственном опыте могу сказать, что менингиты встречаются в практике любого врача, в любом городе, у любых слоев населения и в любое время года. По данным Роспотребнадзора за 2015 год было 608 случаев генерализованной менингококковой инфекции у детей до 17 лет. 10-12% из общего числа заболеваний обычно приходится на менингококковый менингит, то есть где-то 1 заболевший на 2000 детей до 17 лет. Количество заболевших менингококковой инфекцией выросло с 2014 года. Энтеровирусный менингит (самый частый из вирусных) — 25 человек на 1000 детей до 17 лет за 2015 год. Если учитывать, что в школе в среднем учится 500-600 человек, то получается, что встретиться с этим заболеванием вполне реально.

Профилактика заболевания
От главных возбудителей менингитов — менингококковой инфекции, пневмококка и гемофильной палочки группы В есть вакцины. Гемофильная палочка входит в состав многокомпонентных вакцин, которые используются для стандартных прививок в соответствии с календарем, туда же включена и пневмококковая вакцина, которая вводится детям до года с ревакцинацией в 1,5 года. Менингококковая вакцина в настоящий момент не входит в число обязательных прививок, вводится по желанию или когда в окружении человека есть заболевшие. Основываясь на опыте других стран можно утверждать, что массовая вакцинация резко снижает (до 80%) количество случаев менингококковой инфекции, которая вызывает очень тяжелый менингит. Существует несколько видов менингококков. В настоящее время есть вакцина, защищающая от большинства из них — Менактра. Сначала вакцина вводилась только детям старше 2 лет, но в связи с изменениями в ее составе с 2015 года, она может вводиться ребенку уже с 9 мес. Это большой прорыв, так как в группе риска находятся именно дети раннего возраста (самая высокая смертность от менингококка до 2 лет), поэтому эти «дополнительные» 15 месяцев так важны. Очень важным является и то, что современные вакцины от менингококка формируют длительный иммунитет. Недавно появилась вакцина еще от одного штамма менингококка — серотипа В. Пока в РФ ее нет, но надеюсь, что в ближайшем будущем будет возможна полная вакцинация от всех серотипов менингококка.
Менингиты вызывают и другие инфекции — ветряная оспа, краснуха, паротит, грипп, корь, от которых тоже есть вакцины. Благодаря вакцинации мы можем максимально обезопасить себя и своих детей.
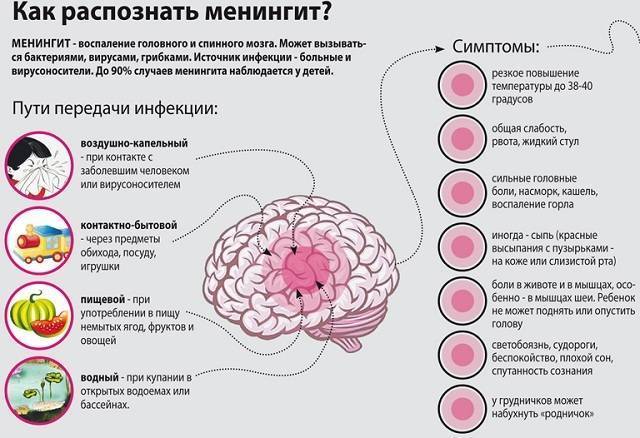
Каков патогенез её появления?
Входным воротами инфекции могут стать:
- верхние дыхательные пути (возбудитель попадает воздушно-капельным путем при контакте с больным человеком либо носителем);
- биологические жидкости организма (так называемый парентеральный механизм передачи, когда возбудитель попадает в организм при нарушении целостности кожных покровов).
Обговаривается и контактно-бытовой механизм передачи, в результате которого заразиться можно при одномоментном пользовании предметами обихода больного. Описаны случаи заражения новорожденных от матерей-носителей во время прохождения по родовым путям.

В качестве этиологического фактора могут быть менингококк, бактерии группы кишечной палочки, псевдомонада аэрогеноза, энтерококк и другие бактерии. Особенно опасен менингококковый менингит, течение которого чаще имеет молниеносную форму и носит название менингококцемии.
Попадая в кровь человека, микроорганизм с её током достигает клеток оболочки мозга, проникает в них и начинает разрушать их структуру. Способен он также вырабатывать агрессивный токсин, который повышает проницаемость стенок кровеносных сосудов и провоцирует выход крови под кожу.

Обратимость такого процесса возможна только при экстренном приеме препаратов, которые лишат возбудителя жизнеспособности и максимально уничтожат его количество в крови.
Кому делать прививку от гриппа
Вакцинируют от гриппа добровольно, обратиться может любой желающий. Рекомендуется ставить прививку:
- детям младше 2 лет, поскольку у малышей отмечают риск развития осложнений;
- детям, посещающим образовательные учреждения;
- людям с хроническими болезнями органов дыхания.
После вакцинирования допускаются небольшие временные отклонения в самочувствии ребёнка, которые могут проявиться в виде:
- повышения температуры тела;
- покраснения в месте укола;
- капризного поведения, раздражительности.
Если реакция не проходит в течение нескольких дней, стоит обратиться к врачу.
В клинике «Медикал Форте» можно записаться на прием к врачу и получить консультацию по профилактике и лечению ОРВИ и гриппа у детей разных возрастов. Опыт и высокая квалификация докторов, современное оснащение кабинетов и внимательное отношение к каждому пациенту позволяют предоставлять качественные медицинские услуги.
Лечение
Если сыпные проявления приводят к развитию гипертермического состояния, сильной боли, то требуется срочная госпитализация, врачебная помощь. Если в ближайшее время не предпринять никаких адекватных действий, то последствия могу быть самыми печальными.
При терапии менингеальной инфекции назначают антибактериальную терапию. Применяя антибиотики, удаётся купировать патогенную микрофлору, которая привела к развитию заболевания. Пациента после госпитализации размещают в стационаре отделения больницы. Далее лечение его сводится к следующему:
- Врач назначает больному постельный режим с щадящей диетой.
- Антибактериальные препараты. Назначают препараты с низкой, средней и повышенной проницаемостью. К самым эффективным стоит отнести: Амоксициллин, Цефуроксим, Кетоконазол, Клиндамицин. Дозировка определяется в индивидуальном порядке. А вот длительность терапии не должна быть дольше 7-10 дней, так как возникает привыкание.
- Кроме антибактериальной терапии назначают противовирусные препараты.
- Сочетание десенсибилизирующей терапии с противовоспалительной позволит облегчить состояние пациента, купировать неприятную симптоматику.
Терапевтический курс для любой возрастной категории составит минимум 10 дней. Если имеются осложненные формы, то длительность лечения может увеличиться. Как только пациента выписали из стационара, то ему стоит подготовиться к продолжительному домашнему лечению. Для некоторых больных с менингококковой патологией на восстановление требуется 1 год. Подробнее про неотложную помощь и сестринский уход при менингите читайте в этой статье.
Существует прививка от менингита. Она может предотвратить развитие этого опасного заболевания. Вакцинацию требуется проводить в тех местах, где происходит регулярная вспышка недуга.
СОВЕТ: Когда кожная сыпь сопровождается высокой температурой и сильной головной болью, то нужно как можно быстрее отправиться в больницу. Подобное состояние означает, что счет жизни идет на часы.