В каких случаях делается КТГ?
Кардиотокография проводится для выявления патологии развития плода на ранней стадии беременности. Исследование проводится в следующих случаях:
- при неблагоприятных в прошлом беременностях (выкидыши, замершая беременность, различная хромосомная патология у плода);
- при гестозе у беременной (это заболевание может привести к нарушению кровоснабжения у плода);
- при резус-конфликте;
- при многоводье или маловодье;
- при наличии хронических заболеваний у будущей мамы (лишний вес, гипертония, сахарный диабет, заболевания сердца, почек, печени);
- изменения в ритмах поведения плода (если ребенок был очень активен в течение дня и вдруг затих, то, возможно, плод испытывает какой-то дискомфорт);
- при переношенной беременности;
- если женщина во время беременности не прекращает курить или употреблять спиртные напитки;
- если беременная женщина заболела ОРВИ, гриппом или другими заболеваниями в острой форме.
1
УЗИ сканер Voluson 10
2
Кардиотокография (КТГ)

3
Кардиотокография (КТГ)
Что делать при положительном результате RW?
При получении положительного результата RW при повторном анализе присутствие возбудителя сифилиса в организме считается подтвержденным. В этом случае необходимо срочно начинать лечение.
Сифилис хорошо поддается лечению, особенно на ранних стадиях. Сохранение возбудителя в организме грозит переходом заболевания в активную стадию и развитием проявлений вторичного и третичного сифилиса. Наличие бледной трепонемы в организме беременной женщины угрожает не только ее здоровью, но и здоровью ребенка: инфицирование плода, как правило, приводит к серьёзным нарушениям развития. Возможен и летальный исход.
Приобретённые патологии плода
Приобретенные патологии возникают под воздействием негативных факторов (радиация, токсическое отравление) и образа жизни матери (алкоголизм, курение, наркомания).
Врождённые пороки органов и костей
Редко у плода развивается один такой порок, обычно это комплекс патологий, затрагивающих несколько жизненно важных органов.
Врождённые пороки имеют следующие разновидности:
- аплазия — полное отсутствие органа с сохранением сосудистой ножки;
- агенезия — полное отсутствие органа без сохранения сосудистой ножки;
- гипоплазия — недоразвитость органа;
- дистопия — расположение органа в неположенном месте.
Ультразвуковая диагностика врождённых пороков проводится трижды:
- 1-я диагностика — 10-13 недель;
- 2-я диагностика — 19-20 недель;
- 3-я диагностика — 31-32 недели.
Исследование позволяет выявить большинство патологий:
- отсутствие или деформацию органа;
- анэнцефалию (отсутствие головного мозга);
- атрезию (отсутствие) конечностей;
- аномалия скелета лица (заячья губа, волчья пасть);
- незаращение спинномозгового канала;
- пороки сердца;
- гидроцефалия (скопление жидкости в головном мозге).
Гипертензионно-гидроцефальный синдром
Это патология, при которой спинномозговая жидкость скапливается под мозговыми оболочками. Осложнение выявляется на УЗИ на поздних этапах беременности.
Характеризуется большим объёмом головы плода, диспропорцией между мозговыми долями, выпиранием родничка. Чем раньше выявлена патология, тем больше шансов на благоприятный исход.
Гидроцефалия
Это скопление спинномозговой жидкости в желудочках головного мозга, в результате чего они увеличиваются в размерах, и возрастает внутричерепное давление.
Гидроцефалию выявляют на 2 семестре беременности. Главным показателем является увеличение высоты тела желудочка головного мозга выше нормы (свыше 1,1 см). При этом снижается эхогенность межполушарной щели при одновременном увеличении ширины щели свыше 5 мм.
Пороки сердца
Пороки сердца у плода — не редкость. На УЗИ они обнаруживаются на 2-м плановом осмотре (скрининговом УЗИ второго триместра).
К ним относятся:
- гипоплазия левой стороны сердца;
- отсутствие сообщения между правыми камерами сердца;
- отсутствие одного из желудочков сердца;
- патология сердечной мышцы;
- аритмия;
- брадикардия;
- сужение просвета аорты;
- сужение лёгочной артерии;
- порок трикуспидального клапана;
- тетрада Фалло (сочетанная аномалия сердца).
Большая часть сердечных патологий исправляется хирургическим путём. Чем раньше проведена операция, тем больше шансов на успешное выздоровление.
Расшифровка результатов анализа крови RW
Результат анализа крови RW может быть:
- отрицательным. Это означает, что антитела к возбудителю сифилиса не обнаружены. В большинстве случаев подобный результат говорит о том, что бледной трепонемы в организме нет. Однако при первичном и третичном сифилисе могут быть случаи отрицательного результата анализа. Поэтому, чтобы быть уверенным, что не являешься носителем заболевания, анализ необходимо сдать несколько раз.
- сомнительным (отмечается знаком «+»);
- слабоположительным («++»);
- резко положительным («+++»).
Сомнительная и слабоположительная реакция возможны и при отсутствии заражения сифилисом. Так, у 1,5% беременных выявляется ошибочная слабоположительная реакция. Ложноположительный результат RW может наблюдать после прохождения вакцинации, а также при туберкулезе, сахарном диабете, онкологических заболеваниях, пневмонии, вирусном гепатите.
Если есть вероятность ложноположительного результата, анализ следует сдать повторно.
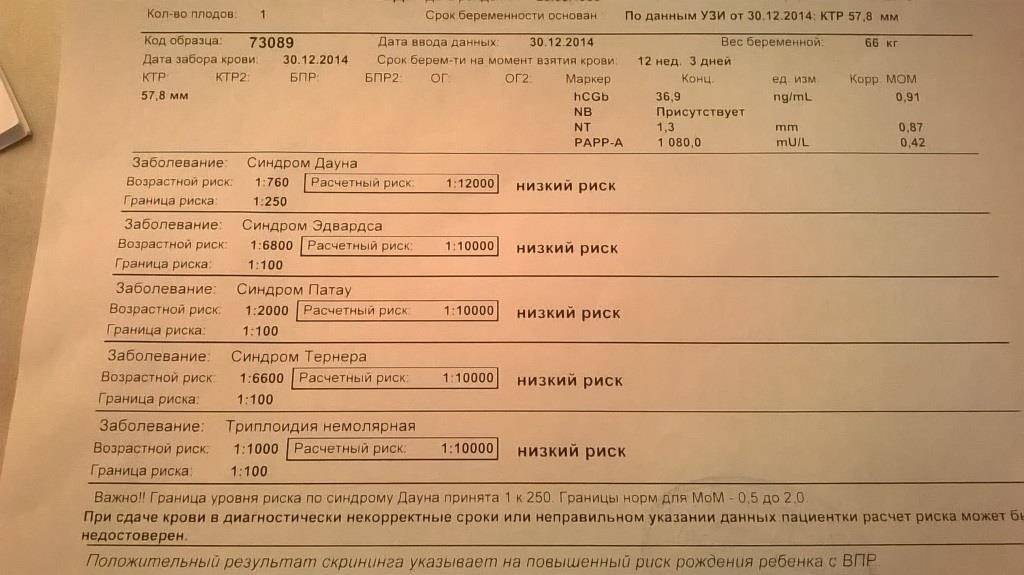
Когда и почему возникают генетические патологии плода: риски по возрастам
Аномалии развития плода закладываются уже в момент оплодотворения сперматозоидом яйцеклетки. Например, такая патология, как триплоидия (наличие трех хромосомом в ряду цепочки, а не двух, как положено), возникает в случае проникновения в яйцеклетку двух сперматозоидов, каждый из которых оставляет по одной хромосоме. Естественно, с таким набором живой организм не может выжить, поэтому на определённом этапе происходит выкидыш или замершая беременность.
В целом хромосомные патологии разделяются на 4 группы:
- Гаметопатия. Патология имеется ещё до зачатия в самом сперматозоиде или яйцеклетке, т.е. это генетическое заболевание — врожденная патология.
- Бластопатия. Аномалии возникают в первую неделю развития зиготы.
- Эмбриопатия. Повреждения эмбрион получает в период от 14 до 75 дней после зачатия.
- Фетопатия. Заключается в формировании патологии развития плода начиная с 75 дня после оплодотворения.
Данные статистики наводит на мрачные мысли. Так, риск рождения малыша с хромосомными аномалиями у 20-летних женщин составляет 1:1667, а у 35-летних уже 1:192. А на деле это означает, что в 99,5% случаев ребёнок у тридцатипятилетней матери родится здоровым.
Как выглядит УЗИ общих патологий плода: фото и расшифровка результатов УЗИ
Генетические патологии бывают как специфические (синдром Дауна, опухоль Вильмса), так и общие, когда внутренний орган развивается неправильно. Для выявления общих аномалий существует анатомическое исследование плода. Оно проводится на 2 семестре начиная с 20 недели беременности. В этот период можно увидеть личико малыша и определить его пол.
Продольная и поперечная проекция позвоночника подтверждает или опровергает правильное расположение костей, можно убедиться в целостности брюшной стенки. Отсутствие патологий сердца подтверждают одинаковые размеры предсердий и желудочков. О нормальной работе желудка говорит его наполненность околоплодными водами. Почки должны располагаться на своём месте, а моча из них свободно поступать в мочевой пузырь. Врач чётко видит конечности плода, кроме пальчиков ног.
Размер опухоли
Размер опухоли чаще всего указывается в сантиметрах или миллиметрах. Этот показатель связан с прогнозом (шансами на выживание) и является частью стадии рака. В большинстве случаев, чем меньше новообразование, тем лучше прогноз.
Маммолог может оценить размер опухоли, почувствовав ее во время физического осмотра. Также для оценки размера опухоли могут быть использованы изображения с УЗИ молочной железы или маммограммы. Однако лучший способ определить размер опухоли – измерить под микроскопом всю опухоль после того, как ее удалили из груди. Патологоанатом запишет данные в отчет о патологии.
Размеры опухоли по стадиям
Профилактика и лечение брадикардии плода
К брадикардии склонны женщины с хроническими заболеваниями сердечно-сосудистой, эндокринной, пищеварительной систем, ожирением, психическими расстройствами. Факторами риска также являются:
- Постоянный эмоциональный стресс – например, из-за напряженной работы, нездоровой обстановки в семье (в том числе физического и сексуального насилия);
- Физический дискомфорт – в частности, регулярное поднятие тяжестей, занятия спортом, работа или проживание в высокотоксичной среде, нарушения питания;
Лечение этого заболевания зависит от его интенсивности, риска для здоровья матери и плода, причин появления. Основная цель терапии заключается в устранении провоцирующего фактора, снижении опасности для женщины и будущего ребенка:
- При легкой брадикардии врач назначает профилактические меры – прогулки на свежем воздухе, малоинтенсивные физические упражнения, прием минерально-витаминных комплексов, диетическое питание и т. д. В этом случае будущая мать не остается на лечении в стационаре, лишь проходит регулярные обследования.
- Тяжелая брадикардия может привести к потере беременности, поэтому пациентка помещается на сохранение в больничный стационар. Врач назначает лечение основного заболевания матери, вызывающего патологию, параллельно стимулирует плацентарный кровоток, чтобы уменьшить или исключить гипоксию плода. Однако, даже если эти проблемы решены, женщина остается под наблюдением до конца беременности. Обычно в таких случаях назначается кесарево сечение, так как естественные роды ребенок может просто не пережить.
Выявление брадикардии плода на ранних сроках – залог успешного лечения этого заболевания. Поэтому всем беременным женщинам, даже если они не входят в группу риска и не имеют видимых симптомов патологии, рекомендуется регулярно посещать акушера-гинеколога и проходить медицинские обследования.
Вредно ли делать УЗИ при беременности? Как часто можно делать УЗИ?
Курганников Андрей Сергеевич
03.12.201815:34
Заместитель главного врача по лечебной работе (УЗД и ФД), врач ультразвуковой диагностики
Здравствуйте! Я врач ультразвуковой диагностики Центра Иммунологии и Репродукции, Курганников Андрей Сергеевич.Тема данного видеоблога — Вредно ли делать УЗИ при беременности? Как часто можно делать УЗИ?Конечно, все мы желаем только самого лучшего своим детям и, наверное, каждая будущая мама перед походом на УЗИ задаётся вопросом, не навредит ли это её ребёнку?
Не секрет, что нет ничего абсолютно полезного или вредного, всё зависит от количества, силы и продолжительности воздействия. Самая чистая родниковая вода со временем точит камень, а если выпить в течение часа более трёх литров воды, то можно умереть от гипергидратации. Ультразвук не исключение. В зависимости от мощности, частоты и продолжительности его можно использовать для резки гранита, отпугивания крыс, дробления камней в почках, лечения суставов, в косметологии. И конечно, на сегодняшний день нет более безопасного метода оценки развития плода, чем ультразвуковое исследование.Тем не менее, теоретически, при длительном воздействии в максимальных режимах, даже диагностический ультразвук может оказывать негативное воздействие на эмбрион. Ультразвуковые волны, испускаемые датчиком аппарата УЗИ, могут приводить к локальному повышению температуры, а тепло является известным тератогеном.Но для того, чтобы температура вокруг эмбриона изменилась даже незначительно, необходима определённая мощность и время.Британское Общество Медицинского Ультразвука разработало Указания по безопасному использованию диагностического ультразвукового оборудования. Согласно этим указаниям все аппараты УЗИ должны в режиме реального времени отображать на экране так называемый Термический Индекс (ТИ) – индикатор, характеризующий потенциальное нагревание тканей.Если TI (термический индекс) – меньше 0.7, а именно этот диапазон рекомендован для получения адекватных изображений в первом триместре, то время исследования практически не ограничено. Нагревание тканей при таких настройках не происходит. При TI в диапазоне 0.7-1.0, исследование не должно превышать 60 минут. TI больше 2.5, вообще лучше в акушерстве не использовать. Во время проведения УЗИ до 11 недель, при использовании пресетов для первого триместра, ТИ находится в пределах 0.3-0.4, а всё исследование не занимает более 10 минут. Согласно рекомендациям Британского Общества Медицинского Ультразвука, никакого нагрева тканей за время исследования не происходит, а значит, нет никакого, даже потенциального вреда для эмбриона.Как часто можно делать УЗИ?На этот вопрос можно ответить с уверенностью – так часто, как это требуется. Ультразвук воздействует на ткани столько, сколько генерируются волны, и не имеет свойства накапливаться в организме
Разумная осторожность — это то чем следует руководствоваться. Не следует рассматривать ультразвуковое исследование, как развлечение, но и бояться его тоже не нужно
В руках грамотного специалиста – это уникальный по своим диагностическим возможностям и безопасности инструмент
А если добавить комфортные условия и внимательное отношение, то ещё и возможность получить положительные эмоции, разобраться в сложившейся ситуации, услышать ответы квалифицированных специалистов на интересующие вас вопросы.Более подробно об этой теме можно почитать в одном из моих блогов на сайте Центра иммунологии и Репродукции.Спасибо за внимание.
Причины патологий плода: что влияет на рождение детей с генетическими отклонениями
К фактором, способствующим рождению детей с генетическими аномалиями, относятся:
- Генетическая предрасположенность. Гены — это информация, закладываемая от обоих родителей. Определяются такие показатели, как рост, цвет глаз и волос. Точно также закладываются и различные отклонения, если у обоих или у одного из родителей имеется повреждённый ген. Вот почему запрещается вступать в брак близким родственникам. Ведь тогда возрастает вероятность вынашивания плода с генетической патологией. С партнером, имеющим противоположный генетический набор, больше шансов родить здорового малыша.
- Возраст родителей. К группе риска относятся мамы старше 35 лет и папы старше 40 лет. С возрастом снижается иммунитет, возникают хронические заболевания, и иммунная система женщины попросту “не заметит” генетически повреждённого сперматозоида. Произойдёт зачатие, и, если у молодой женщины организм сам отторгнет неполноценный плод, у возрастной мамы беременность будет проходить более спокойно.
- Вредные привычки мамы. Практически 90% патологических беременностей проходит при маловодии. У курящей женщины плод страдает от гипоксии, продукты распада альдегидов (спиртов) на начальных сроках беременности приводят к мутациям и отклонениям. У алкоголичек в 46% случаев дети рождаются с генетическими патологиями. Спирты также “ломают” генетические цепочки и у отцов, которые любят выпить.
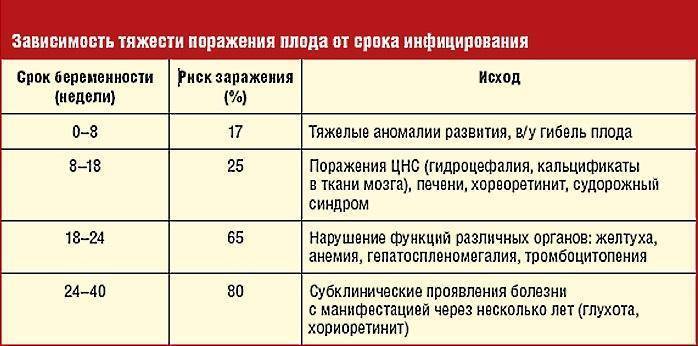
- Инфекции. Особенно опасны такие заболевания, как грипп, краснуха, ветрянка. Наиболее уязвимым плод является до 18-й недели, пока не сформируется околоплодный пузырь. В некоторых случаях женщине предлагают сделать аборт.
- Приём медикаментов. Даже обычный ромашковый чай для беременной женщины является токсичным. Любой приём лекарств должен сопровождаться консультацией врача.
- Эмоциональные потрясения. Они вызывают гибель нервных клеток, что неизменно сказывается на развитии плода.
- Плохая экология и смена климата. Забеременев во время отдыха на Таиланде, есть вероятность вместе с беременностью привезти опасную инфекцию, которая в родных краях начнет медленно развиваться, сказываясь на здоровье малыша.
Разновидности УЗИ исследований
Ультразвуковая диагностика представляет широкий спектр исследований. Существует несколько видов УЗИ, которые с предельной точностью определяют внутриутробные пороки развития малыша.
Стандартное УЗИ. Оно обычно совмещено с биохимическим анализом крови. Оно проводиться не раньше 10 недель беременности. В первую очередь у плода выявляют толщину воротниковой зоны, которая не должна превышать 3 мм, а также визуализацию носовой кости. У малыша с синдромом Дауна воротниковая зона толще нормы, а носовые кости не развиты. Также на увеличение толщины влияют следующие факторы:
- порок сердца
- застой крови в шейных венах
- нарушение лимфодренажа
- анемия
- внутриутробные инфекции
- 3D УЗИ позволяет увидеть цветное изображение малыша, разглядеть конечности, отсутствие сросшихся пальчиков, недоразвитых стоп и пр. Точность диагностики воротникового пространства увеличивается на 30%. Врач может точно сказать, имеются ли патологии развития нервной трубки.
- 4D УЗИ по принципу работы не отличается от более простых вариантов, но обладает массой преимуществ. Врач видит трёхмерное изображение сердца, вид плода с разных ракурсов. Именно 4D диагностика окончательно расставляет все точки над “i”, есть ли хромосомные аномалии или их нет. Со 100% точностью можно утверждать, имеются ли пороки развития нервной системы, скелетная дисплазия, заячья губа или волчья пасть.
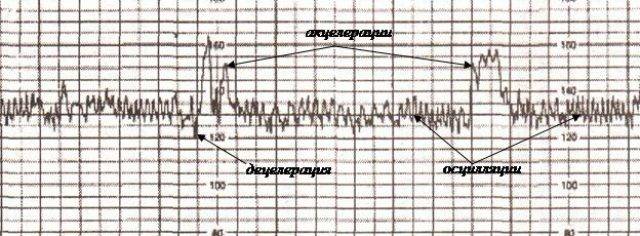
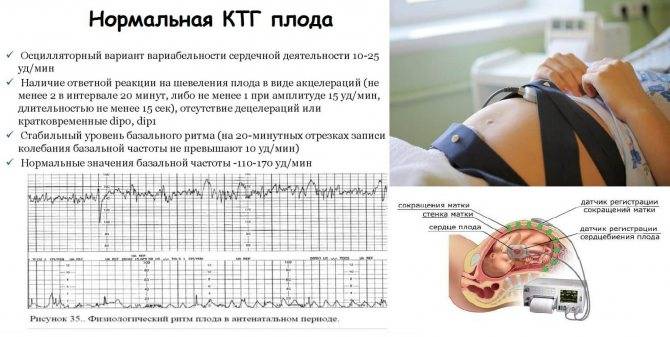
Как проводится КГТ
Для получения точных данных во время кардиотокографии женщине необходимо находиться в правильном положении: полусидя или лежа на левом боку. Если будущая мать будет лежать на правом боку, матка может передавить нижнюю полую вену, что приведет к осложнениям.
Перед началом исследования врач прослушивает стетоскопом живот беременной женщины и находит точку, в которой лучше всего слышно, как бьется сердечко ребенка. Это зависит от того, как повернулся малыш в утробе матери. Лучше всего проводить КТГ в течение 2-3 часов после приема пациенткой пищи. Во избежание получения ошибочных данных не следует делать кардиотокографию ранее, чем через час после внутривенного введения будущей маме глюкозы.
Брадикардия плода: причины и симптомы
Не всякое снижение пульса у человека является аномалией или патологией. Например, оно наблюдается во время сна или при снижении температуры окружающей среды – в такие моменты организм экономит энергию, обмен веществ замедляется. Также подобное явление наблюдается у спортсменов, а у некоторых людей оно имеется с рождения, но не имеет характера патологии. В таких случаях говорят о физиологической брадикардии. Важным ее отличие от аномальной является отсутствие патологических симптомов.
Аномальная брадикардия – это такое снижение частоты сердечного ритма, при котором возникают различные болезненные состояния организма: головокружение, холодная потливость, потеря сознания и т. д. Как правило, они проявляются при сильном сокращении сердцебиения. Если оно незначительно, то субъективных ощущений у человека может не возникать.
Чтобы судить о наличии брадикардии сердца у плода, необходимо иметь представление о физиологической норме частоты сердцебиения. У взрослого человека она составляет 60-80 ударов в минуту, у эмбриона же изменяется в ходе его развития:
- На 3-5 неделе – 75-80;
- На 5-6 неделе – 80-100;
- На 6-7 неделе – 100-120;
- На 7-9 неделе – 140-190;
- На 10-12 неделе – 160-180;
- На 4 месяце – 140-160;
- К 9 месяцу – 130-140.
Указанные значения не являются точными, так как физиологическая норма у каждого ребенка может незначительно различаться. Примерно до 21 дня беременности сердцебиение у эмбриона не прослушивается вообще – на этом этапе у него его собственное сердце еще не начало формироваться, а обмен веществ полностью обеспечивается кровотоком матери.
Однозначно диагностировать патологическую брадикардию у матери и плода можно только во 2 триместре (после 20 недель вынашивания), так как на этом этапе его собственная система кровоснабжения в целом уже сформировалась, поэтому пульс должен стабилизироваться. Врач ставит диагноз в том случае, если в данный период частота сердцебиения составляет менее 110-120 ударов в минуту.
Брадикардия может быть «материнским» заболеванием или наблюдаться только у плода. В первом случае замедление сердцебиения у самой женщины также сказывается на состоянии будущего ребенка, во втором патология эмбриона не сказывается на здоровье матери. Причинами заболевания со стороны матери являются:
- заболевания сердечно-сосудистой системы – атеросклероз, нестабильное артериальное давление, ишемическая болезнь сердца, кардиосклероз, дистрофия или воспаление миокарда (сердечной мышцы);
- общие заболевания организма – нарушение кроветворной функции костного мозга, опухоли, анемия, инфекционные патологии, почечная недостаточность и т. д.
Со стороны плода причинами брадикардии выступают следующие патологии:
- материнская анемия, высокая токсичность окружающей среды, психический стресс у женщины;
- пороки развития собственной сердечно-сосудистой системы плода;
- нарушения репродуктивной системы матери – ранее старение плаценты, аномальное накопление околоплодных вод и т. д.;
- резус-конфликт – несовместимость материнской и эмбриональной крови по резус-фактору;
- интоксикация материнского организма из-за курения, употребления алкоголя или наркотиков, некоторых видов лекарств.
Симптомами брадикардии у матери являются типичные признаки кислородного голодания – головокружение, слабость, головная боль, шум в ушах, боль в груди, пониженное давление, одышка. Если патология наблюдается только у плода, о ней будут свидетельствовать снижение или прекращение его двигательной активности, а также судороги. Особенности эмбриональной формы заболевания в том, что выявить ее по состоянию матери невозможно – только непосредственно наблюдением за самим ребенком с помощью современных средств диагностики.
Беременность у пациенток с брадикардией характеризуется высоким риском гипоксии плода. Продолжительное кислородное голодание способно привести к замершей беременности, выкидышу или необратимым нарушениям в организме будущего ребенка. Особенно сильно от этого страдает его мозг, так как нервные клетки наиболее чувствительны к недостатку кислорода.
Сделайте первый шагзапишитесь на прием к врачу!
Записаться на прием к врачу
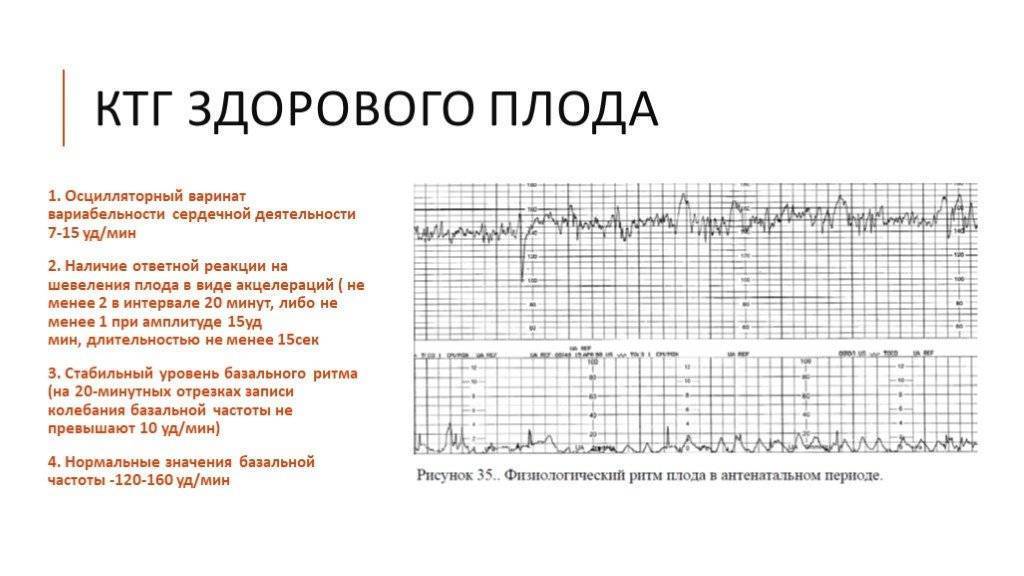
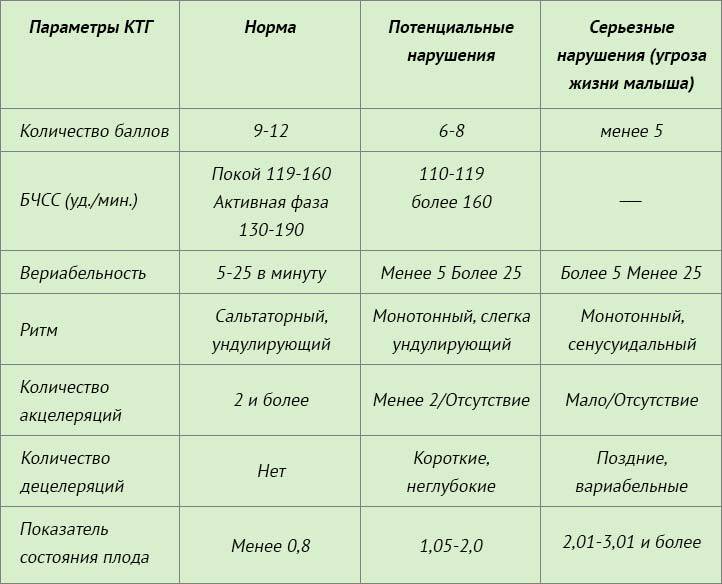
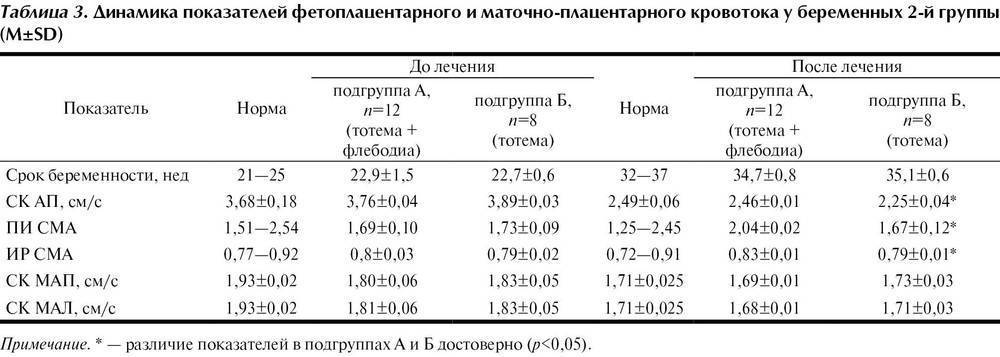
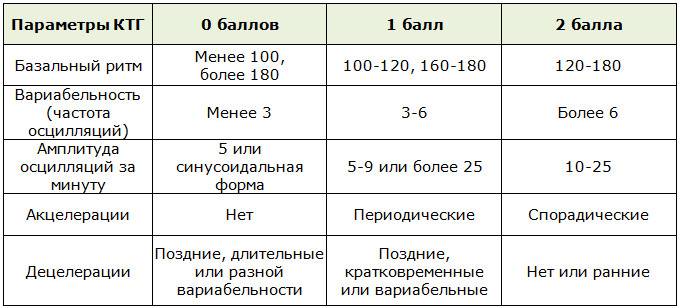
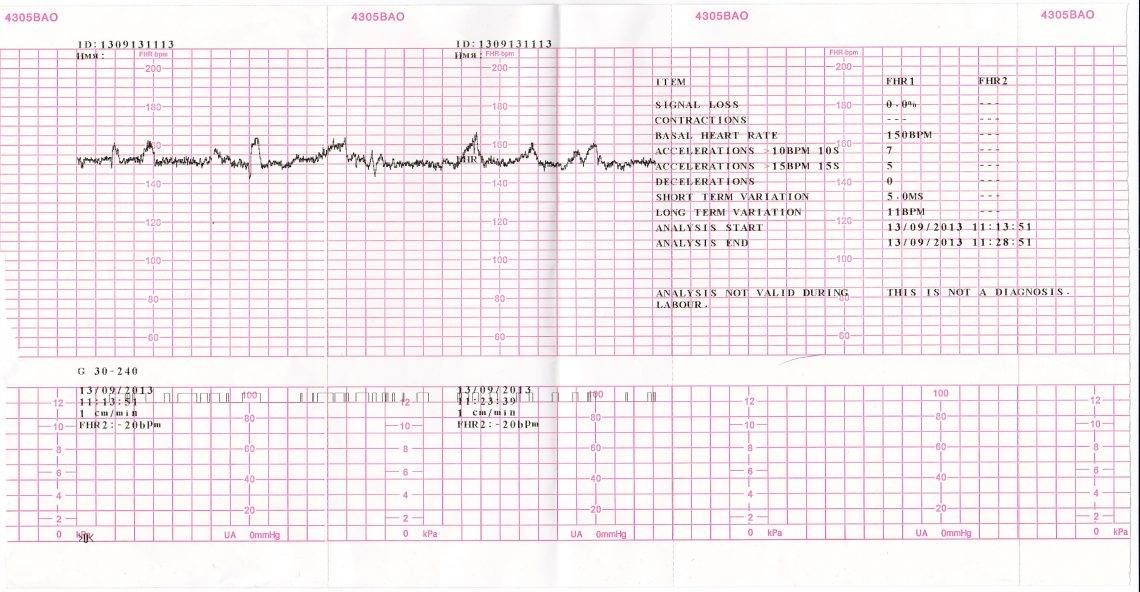
Что такое кардиотокография?
Этот безопасный и высокоэффективный метод диагностики позволяет оценить состояние и развитие плода по характеру его сердцебиения.
Исследование учитывает частоту сердцебиения в зависимости от сокращений матки, активности плода и воздействия внешних раздражителей. КТГ является обязательной составляющей комплексного пренатального скрининга, наряду с ультразвуковым исследованием и допплерографией плода. Результаты исследования могут серьезно повлиять на тактику ведения беременности и самих родов.
КТГ, помимо частоты сердечных сокращений (ЧСС), регистрирует и маточные сокращения (это делается с помощью специального тензометрического датчика).
С помощью кардиотокографии можно увидеть признаки кислородной недостаточности (гипоксии) плода. Кислородная недостаточность очень опасна, поскольку может привести к задержке развития плода, увеличивает риск различных нарушений в процессе родов и послеродовом периоде.
Исследование абсолютно безопасно для беременной женщины и ее ребенка.