Введение
Аномальные маточные кровотечения (АМК) — распространенная патология, которая включает нарушения менструального цикла, связанные с частотой, регулярностью, продолжительностью и объемом теряемой крови у небеременных пациенток .
Частота встречаемости АМК варьирует от 14 до 30%. Такой широкий диапазон обусловлен тем, что исследования по поводу АМК проводятся в различных клинических условиях . Так, было установлено, что частота выявления АМК среди пациенток в возрасте от 30 до 49 лет на приеме у врача общей практики — 5%, у гинеколога — до 30% .
Выявить факт наличия АМК не составляет проблемы. Существенную трудность представляет определение объема истинной кровопотери. В ходе проведения клинических исследований измерение кровопотери требует сбора всех гигиенических прокладок и тампонов, используемых во время менструации. При использовании данного метода необходимо помнить, что кровь в объеме менструальных выделений составляет в среднем 30–50%, остальная часть приходится на серозную жидкость и отторгшийся эндометрий. Таким образом, на объем выделений существенное влияние оказывают питьевой и пищевой режимы пациентки . Кроме того, сбор и хранение использованных гигиенических прокладок и тампонов зачастую затруднительны . Альтернативой является графический способ оценки кровопотери, при котором визуально оценивается объем крови в гигиенических прокладках и тампонах . К традиционным методам, позволяющим определять кровопотерю, относится мониторинг гемоглобина, гематокрита, а также сывороточного железа и ферритина в крови. Однако эти показатели также зависят от рациона питания и приема препаратов железа . Для определения кровопотери описаны радиоизотопные и спектрометрические методы, а также метод определения щелочного гематина, экстрагируемого из высушенных прокладок и тампонов. Последний метод принят в качестве стандарта .
АМК оказывают значительное влияние на физические, психологические, социальные, профессиональные и семейные аспекты жизни женщины наряду с перспективой потери работы из-за невозможности покинуть дом в связи с обильными кровянистыми выделениями, снижением производительности труда из-за частой смены прокладок и тампонов, а также с ограниченной социальной активностью из-за страха и психологического дискомфорта вследствие опасений по поводу загрязнения верхней одежды кровью .
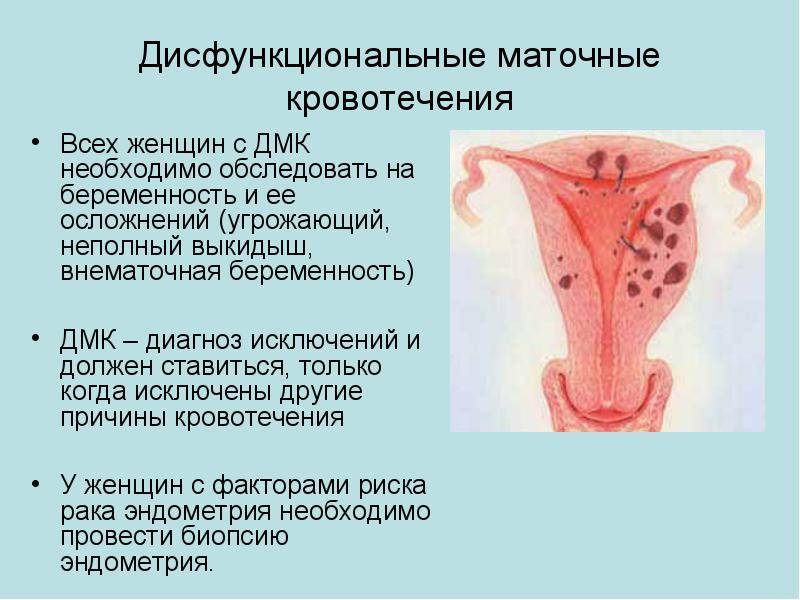
В настоящее время Международной федерацией акушеров и гинекологов (International Federation of Gynecology and Obstetrics, FIGO) предложена следующая классификация АМК — PALM-COEIN. В основу классификации положен этиологический принцип: Р — полип (Polyp); А — аденомиоз (Adenomyosis); L — миома субмукозной или иной локализации (Leiomyoma); М — предраковые и злокачественные поражения эндометрия (Malignancy); С — коагулопатия (Coagulopathy); О — овуляторная дисфункция (Ovulatory dysfunction); Е — эндометрий (Endometrial); I — ятрогенные (Iatrogeniс); N — неклассифицируемые (Not yet classified). Таким образом, PALM — структурная патология матки, СOEIN — «неструктурная» .
Операция, в т. ч. в объеме гистерэктомии, зачастую является основным методом лечения, несмотря на то, что более 50% женщин, получающих лечение по поводу АМК, не имеют никакой патологии матки (т. е. относятся к категории COEIN, описанной выше) . С учетом совершенствования медикаментозной терапии консервативная тактика ведения пациенток с АМК в условиях отсутствия структурной патологии эндо- и миометрия — адекватная альтернатива операции. Для купирования АМК в настоящее время доступно несколько препаратов различных фармацевтических групп, однако на практике до настоящего времени не выработан и не задокументирован в стандартах терапии универсальный поэтапный подход к их применению .
Медикаментозная терапия подразделяется на негормональную и гормональную. Выбор препаратов обусловлен выраженностью симптоматики АМК, репродуктивными планами женщины и т. д.
Возможные причины кровянистых выделений
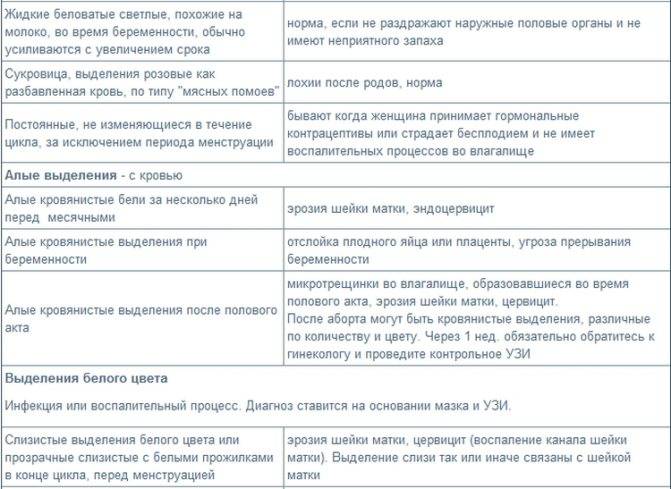
Вы уже знаете, что кровянистые выделения — это скудные кровотечения из половых путей между месячными. Они могут проявляться по-разному у разных женщин или у одной и той же женщины в разное время. Цвет их тоже может отличаться: свежая кровь — ярко-красная, более старая — коричневая или даже черная.
Давайте узнаем, каковы наиболее распространенные причины кровянистых выделений между месячными.
- Гормональные контрацептивы. Если вы начали использовать гормональные контрацептивы (таблетки, пластыри, инъекции и т. д.), в первые 3 месяца у вас могут появляться кровянистые выделения. Врачи называют это прорывным кровотечением. Оно связано с изменениями в слизистой оболочке матки, возникающими под воздействием гормонов, которые вы принимаете. Барьерные методы контрацепции (презервативы и др.) не провоцируют такие выделения.
- Инфекции, передающиеся половым путем (ИППП), например хламидиоз. Распространенность ИППП растет во всем мире, в том числе из-за того, что многие эти инфекции протекают без симптомов. Кроме кровянистых выделений, ИППП могут вызывать аномальные выделения из влагалища, боль в животе, сопровождаемую лихорадкой, боль при мочеиспускании или сексе. Если у вас есть подозрение на ИППП, вам с партнером следует немедленно пройти обследование.
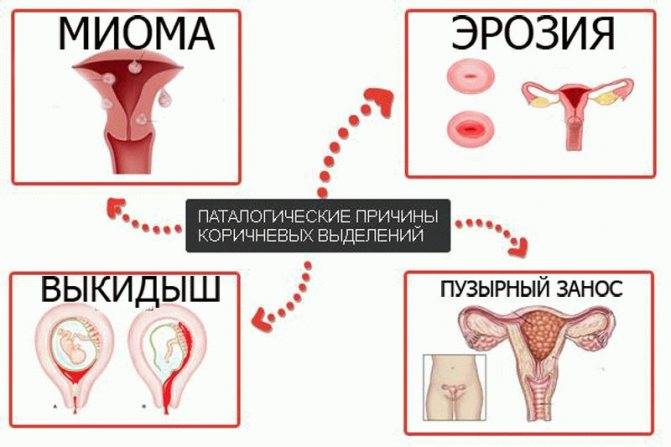
- Миома или полипы матки. Это доброкачественные опухоли, которые образуются в слизистой оболочке или мышцах матки. Полипы проявляются обильными нерегулярными менструациями (разнятся по времени и интенсивности), могут приводить к трудностям с зачатием. Миома матки может давать о себе знать болью, запором, затруднением мочеиспускания.
- Синдром поликистозных яичников (СПКЯ). У женщин с СПКЯ повышены уровни мужских половых гормонов (андрогенов), что приводит к нерегулярным месячным и кровянистым выделениям между менструациями.
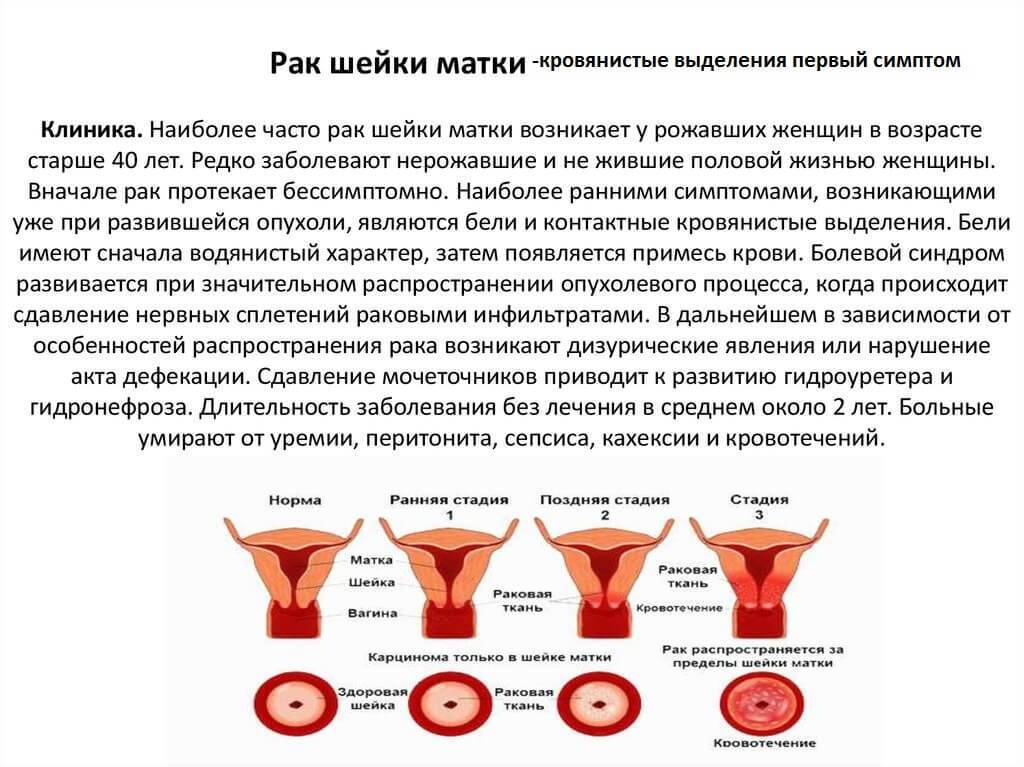
- Онкологические заболевания органов репродуктивной системы. Сюда относится и рак матки. Такие опухоли чаще встречаются после менопаузы, хотя могут быть диагностированы и у молодых женщин. Если вам больше 40 лет и между месячными появились кровянистые выделения, следует обратиться к врачу за консультацией.
- Перименопауза. По мере приближения менопаузы уровни гормонов в организме меняются, из-за чего слизистая оболочка матки иногда становится более толстой. А это может приводить к нерегулярным месячным, кровянистым выделениям и другим симптомам.
В большинстве случаев кровянистые выделения не повод для беспокойства и медицинское вмешательство не требуется. Но в редких случаях они могут говорить о каком-либо заболевании и требовать дополнительного обследования.
Прием лекарственных препаратов
Прием некоторых лекарственных средств может вызывать нарушения свертываемости крови и повышать чувствительность тканей к механическим воздействиям. Кровь после полового акта в середине менструального цикла могут вызвать такие группы препаратов:
- оральные контрацептивы;
- средства, влияющие на работу свертывающей системы;
- гормональные препараты;
- местные средства – вагинальные свечи, тампоны, мази.
 Гормональные таблетки
Гормональные таблетки
 Вагинальные свечи
Вагинальные свечи
 Оральные контрацептивы
Оральные контрацептивы
Статистика показывает, что кровь после полового акта чаще появляется у женщин со спиралью. Неправильная установка ВМС травмирует ткани. Если спираль выделяет гормоны, риск развития этого неприятного осложнения возрастает в несколько раз.
В этом случае избавиться от кровянистых выделений после секса поможет осознанное отношение к приему вредных лекарственных средств, или полный отказ от этих препаратов.
Популярные вопросы
Здравствуйте. Я сдавала анализы на инфекции. Обнаружены: хламидия трахоматис, биовар u.urealyticum T960, биовар ureaplasma parvum, гарднерелла вагиналис, ВПЧ 16 генотип. За первый прием заплатила 3500 рублей. Чтобы назначили лечение надо заново заплатить за прием около 2000. возможности нет заново пойти на прием
Посоветуйте пожалуйста какое-нибудь лечение.
Вам необходимо повторно обратиться на прием к врачу для назначения лечения, потому что при составлении схемы и этапов терапии принимаются во внимание не только результаты анализов, но и данные осмотра с оценкой жалоб, распространенности и длительности заболевания.
Скажите пожалуйста по всем инфекциям написано: не выявлено, а уреаплазма: 10*2.7 Норма ли это?
Уреаплазмы относятся к инфекциям передающимся половым путем. Микробное число может меняться при снижении иммунитета, а так же инфицировать партнёра
Выявленная инфекция требует проведения лечения.
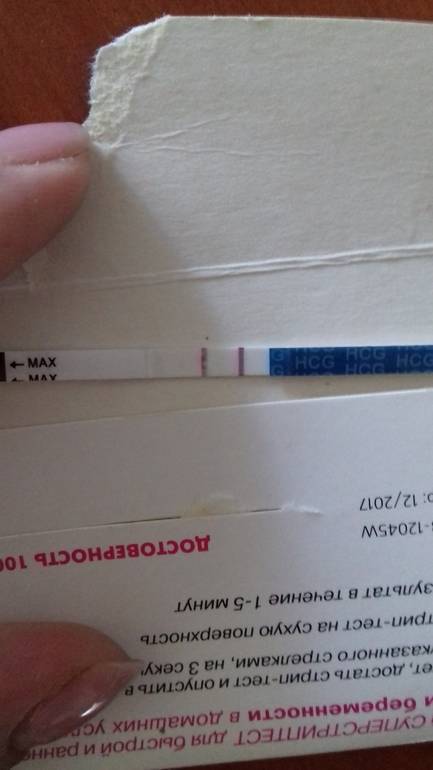
Здравствуйте, какова вероятность достоверной информации анализа ХГЧ (выявление беременности на ранней стадии), если за день до сдачи анализов выпила таблетку гинепристон?Могут ли при осмотре на узи спутать желтую кисту и беременность?
Здравствуйте! Анализ определение уровня ХГЧ является самым достоверным в плане диагностики ранних сроков беременности. Прием препарата не повлияет на показатель, так как экстренная контрацепция применяется с целью не допустить прикрепления оплодотворенной яйцеклетки и не позднее 72 часов после незащищенного полового контакта. Киста желтого тела формируется в яичнике после овуляции и обеспечивает выработку необходимого количества прогестерона во 2 фазу менструального цикла. Перепутать по УЗИ- признакам её с возможной внематочной яичниковой беременностью нельзя.
Здравствуйте. Мой диагноз: хронический активный ВПЧ ассоциированный цервицит. Подострый вагинит. ВПЧ 6,53 тип. ВПГ 2 типа. Дисплазия шейки матки неуточненная. Пока готовлюсь к лечению,принимаю: Юнидокс, Орнидозол, Максилак, флюконазол, вагиферог свечи и виферон. Начало приема препаратов 14 число-конец 23. Поскольку препараты являются антибиотиками, вопрос: можно ли в последний день приёма (23) выпить на мероприятии слабый алкоголь? Не будет ли это фатально? Или 23 числа может не принимать таблетки,а на следующий?
Здравствуйте! Вам следует завершить курс без перерыва. Прием слабого алкогольного напитка в очень малом количестве не сыграет большой роли перед планируемым дальнейшим лечением.
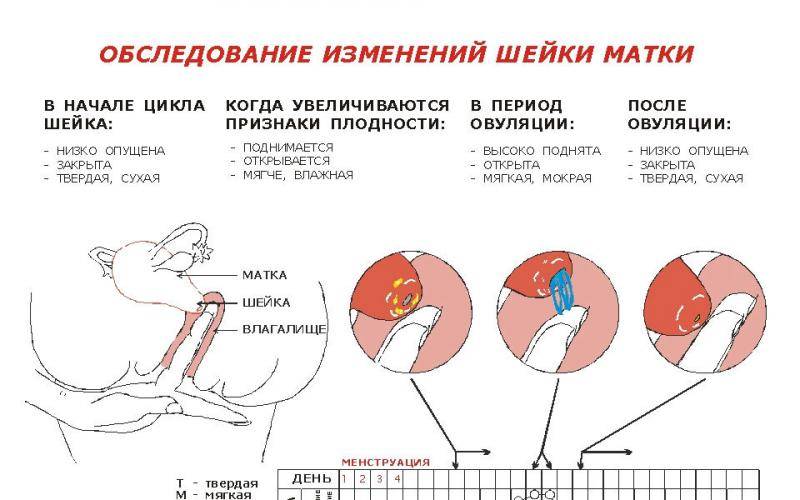
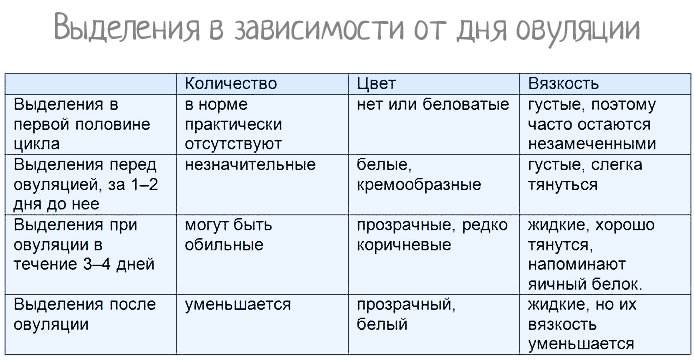
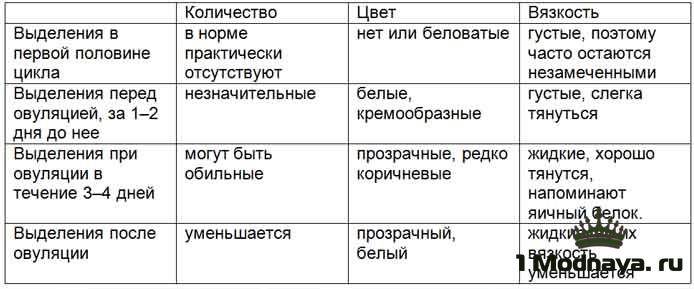
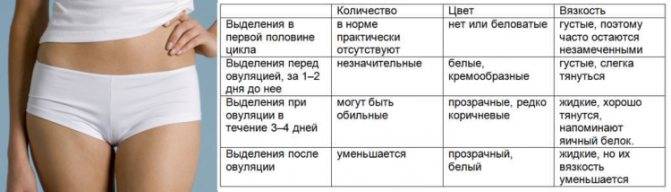
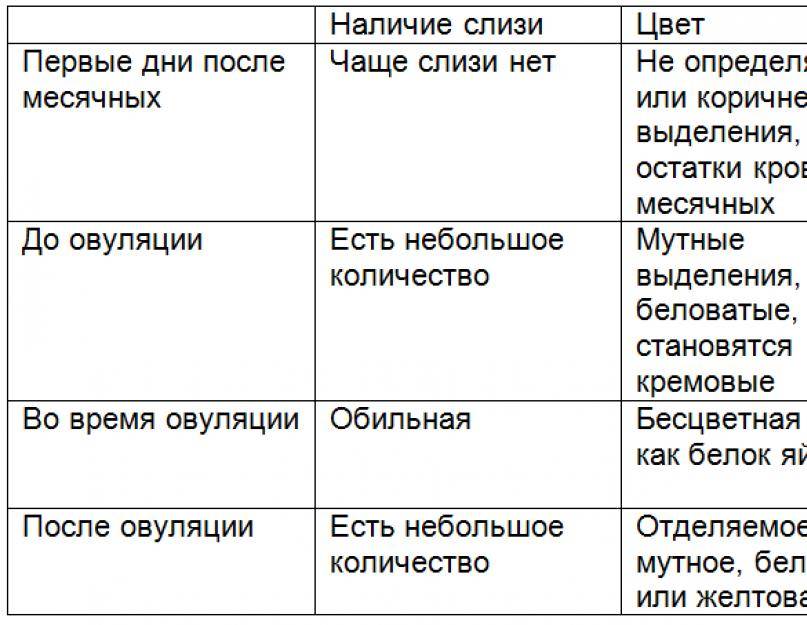
Как должны выглядеть выделения в норме
Если выделяется немного крови, это признак того, что уровень гормонов меняется, и матка готовится к возможной беременности.
https://youtube.com/watch?v=cB28NHWuVqY
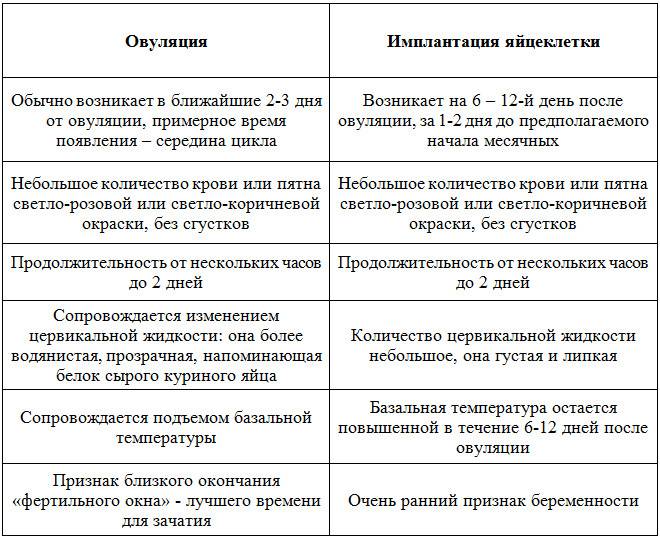
Если в день овуляции пошла кровь, то определить характер процесса можно с учетом цвета, количества, продолжительности выделений, а также с помощью других признаков выхода яйцеклетки.
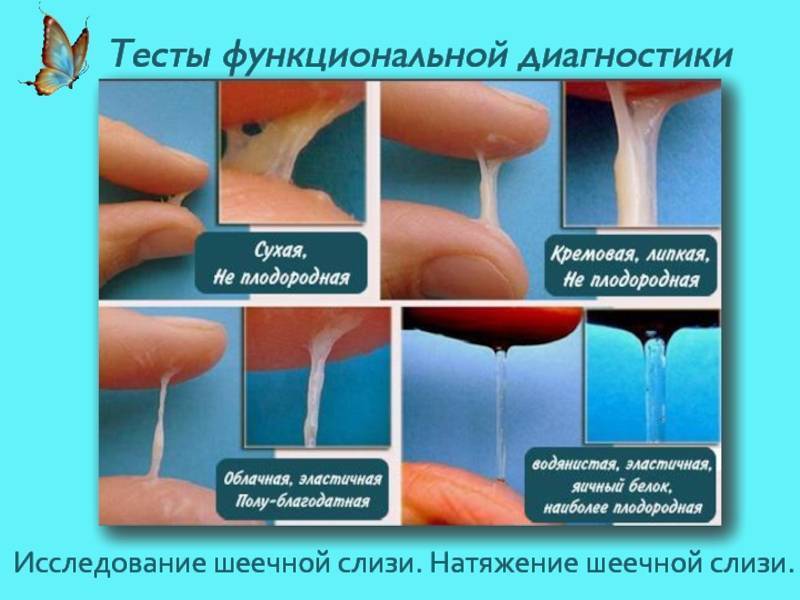
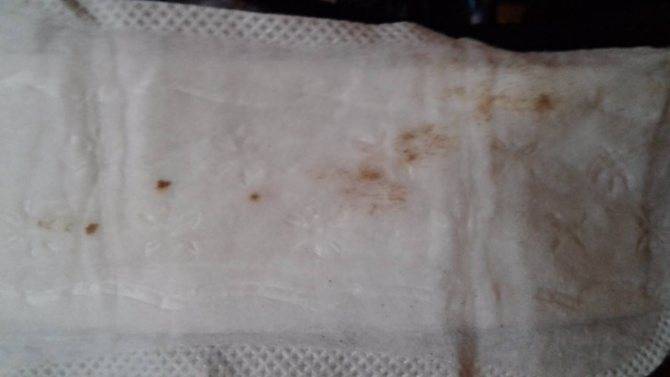
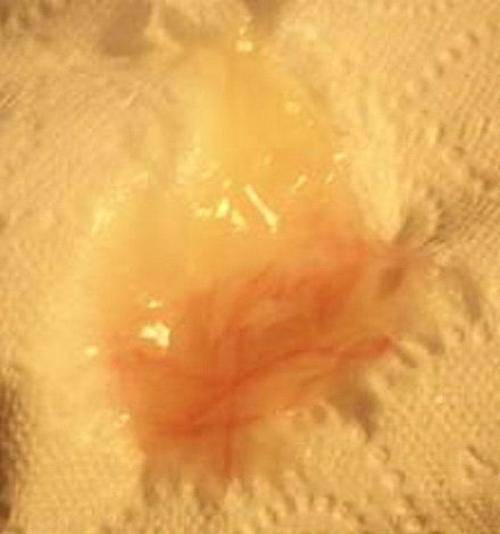
Кровянистые выделения во время овуляции обычно очень незначительные, часто определяется цервикальная слизь с кровью в небольшом количестве. Цвет выделений светло-розовый или коричневый, тогда как типичное менструальное кровотечение имеет ярко-алую окраску.
Такие выделения длятся 1 день, причем многие женщины их не замечают, или они проявляются лишь небольшой полоской на туалетной бумаге или ежедневной прокладке.
Немного крови выделяется во время овуляции, более точно – в день ее наступления и ближайшие 1-2 дня после нее. Если появляются выделения с кровью через неделю после выходя ооцита – это признак патологии, который требует консультации гинеколога.
Также в разделе: Характер выделений при овуляции
Могут ли выделения отсутствовать
Если женщина никогда не замечала кровянистых выделений во время овуляции, услышав об этом, она может быть обеспокоена. Однако причин для тревоги нет.
Отсутствие последних – это нормальная ситуация, характерная для здоровых женщин. У большинства из них она сохраняется в течение всего репродуктивного периода. Поэтому важны не внешние проявления овуляции, а умение прислушаться к своему организму.
Нередко женщина самостоятельно понимает, когда у нее происходит овуляция (по характерным болям в груди или болевым ощущениям другой локализации), даже если этот процесс не сопровождается кровянистыми выделениями. С другой стороны, необычные несвоевременные кровотечения нередко заставляют пациентку обратиться к гинекологу.
Почему так происходит
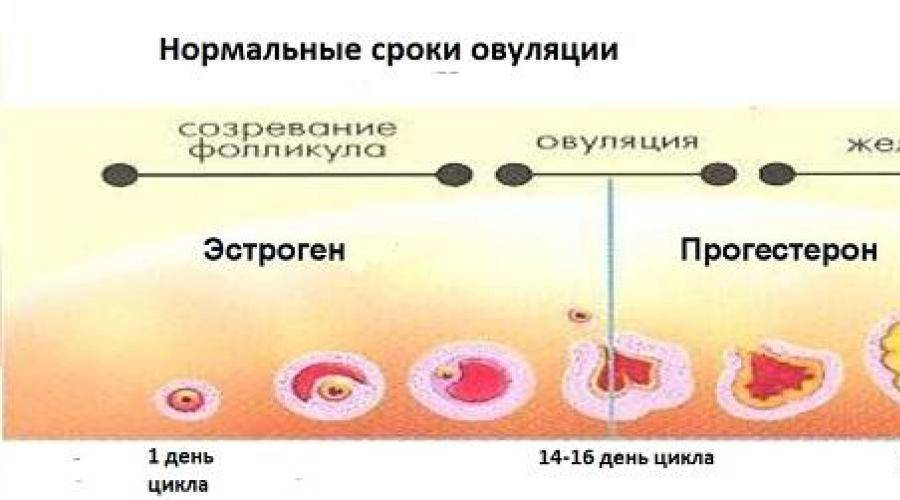
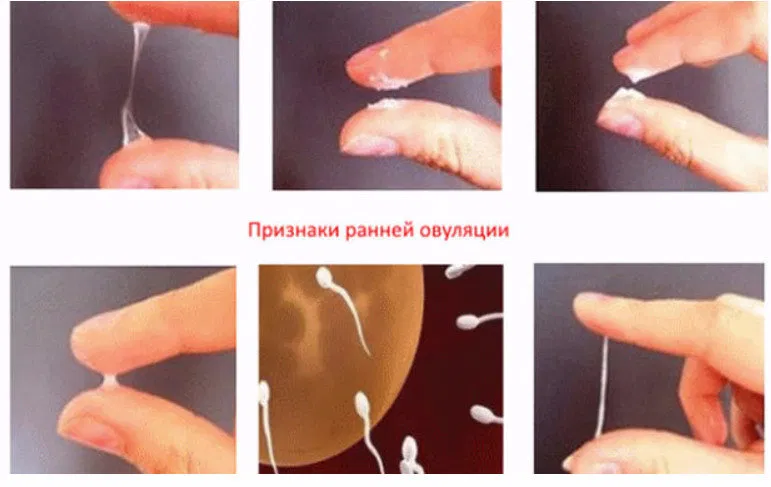
Кровянистые выделения в этот период служат признаком хорошей фертильности. Они возникают в середине менструального цикла, когда зрелая яйцеклетка выходит из яичника и начинает двигаться по направлению к маточной трубе, готовясь к оплодотворению.
Есть две причины, почему во время овуляции выделяется кровь:
- Выход яйцеклетки из фолликула
Чтобы произошла овуляция, ЛГ интенсивно воздействует на поверхность фолликула, расположенного в яичнике. Его стенка ослабевает, и яйцеклетка может свободно выйти. При этом может выделиться немного крови. Незначительное кровотечение также возникает при полном разрушении стенки фолликула, когда яйцеклетка начинает продвигаться по трубе. Эти выделения – то, что большинство женщин замечают во время овуляции как влагалищная жидкость с примесью крови.
- Изменение уровня гормонов.
В других случаях выделения с кровью в период овуляции могут быть вызваны изменением гормонального уровня в женском организме. Когда идет подготовка половой системы к выходу зрелой яйцеклетки, увеличивается уровень эстрогенов. Они стимулируют выброс ЛГ, который вызывает овуляцию. Однако в некоторых случаях после резкого снижения уровня эстрогенов, произошедшего после овуляции, уровень прогестерона увеличивается слишком медленно. В это время возможно небольшое выделение крови, пока уровень прогестерона не достигнет нормальных значений.
Если выделяется не алая кровь, как при обычных месячных, а коричневатая или розоватая, это не повод для беспокойства. Обычно это связано с остатками кровянистых выделений после предыдущей менструации, тогда возникает бурый оттенок. Если кровь разбавляется «яичным белком» цервикальной жидкости, появляется розовый цвет выделений.
Интенсивность выделений может быть разной: от нескольких капель до незначительного кровотечения. Они продолжаются 1-2 дня и не должны вызывать беспокойства.
Признаки нормальных кровянистых выделений при овуляции
По этим признакам можно определить все ли в порядке в организме:
- Выделения должны быть не больше одной чайной ложки в сутки (примерно 5 мл).
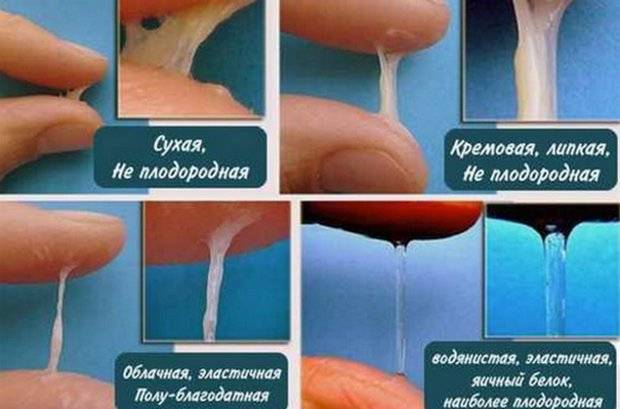
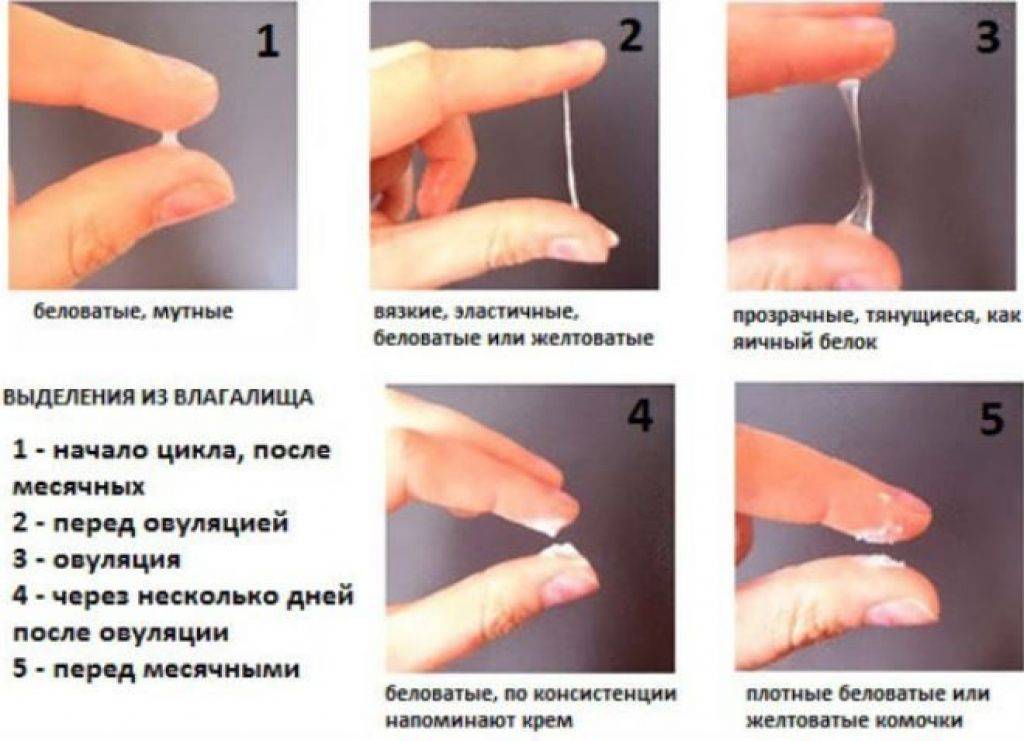
- У слизи консистенция напоминает яичный белок.
- Продолжительность таких выделений не длятся больше трех дней.
- У выделений отсутствуют комочки и хлопья.
Выделения могут быть светло-розовыми, алыми, красными, бежевыми, желтоватыми и коричневыми. Все зависит от соотношения крови и шеечной слизи.
Нормальные выделения с кровью не должны напоминать месячные. В период менструации крови намного больше, в первые несколько дней выделения получаются наиболее обильными. До или после менструаций, обильной крови быть не должно. При нормальных кровянистых выделениях в дни овуляции не требуется использование тампонов и прокладок.
Кровь во время овуляции обычно является признаком изменения в организме или же развитие патологии. В любом случае желательно проконсультироваться с гинекологом, чтобы знать все ли в порядке.
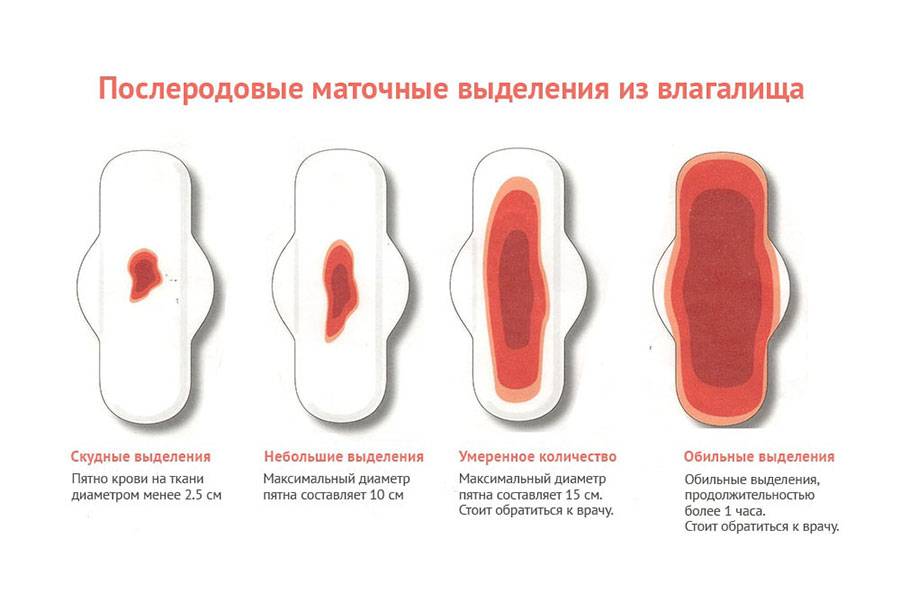
Лохии после родов: норма и патология
Сколько идут лохии после родов
Чтобы вовремя отреагировать на возможные отклонения от нормы, каждая роженица должна знать ответы на следующие вопросы: когда заканчиваются и сколько в норме идут лохии после родов. Это поможет выявить наличие патологии и своевременно обратиться к врачу.
В каких случаях может возникнуть подозрение на отклонение от нормы?
- Скудные лохии после родов (особенно в течение первой недели) могут свидетельствовать о наличии лохиометры – патологического состояния, при котором выделения скапливаются в полости матки. Застой лохий после родов может быть вызван затруднением отхождения через цервикальный канал из-за сгустков крови или его спазма.
- В некоторых случаях цвет лохий со временем не меняется с ярко-красного на коричневый и желтый. Это может быть симптомом нарушения свертываемости крови.
- Неприятный запах лохий после родов, боли в нижней части живота, повышенная температура, слабость, присутствие гнойных примесей – все это может быть признаком эндометрита (Endometritis) или эндомиометрита – воспаления матки.
- Раннее прекращение и возобновление обильных лохий красного цвета со сгустками крови через месяц после родов или раньше может свидетельствовать о маточном кровотечении из-за остатков плаценты или околоплодных оболочек.
- Длительные кровянистые выделения (более 1,5-2 месяцев) могут говорить о недостаточной сократительной способности матки. В таких случаях могут быть прописаны инъекции окситоцина (Oxytocinum) – гормона, способствующего интенсивным сокращениям этого органа.
Мнение эксперта
Если у вас есть сомнения относительно интенсивности, продолжительности, запаха и цвета лохий, обязательно обратитесь к специалисту. Врач проведет осмотр и УЗИ органов малого таза, а также ответит на ваши вопросы по поводу того, какими должны быть лохии после родов.
Врач акушер-гинеколог высшей категории
Оксана Анатольевна Гартлеб
Нормальные выделения после секса
И у мужчин, и у женщин после полового акта могут наблюдаться выделения из половых путей. Это является нормой и не должно вызывать опасения.
У женщин возбуждение и сам половой акт приводит к приливу крови к половым органам, а также вызывает усиление выработки естественного влагалищного секрета. Поэтому во время и после полового акта в норме могут наблюдаться слизистые выделения. Если при этом нет неприятных ощущений, болей, раздражения, выделения не имеют неприятного запаха, то все в порядке.
Если половой акт закончился семяизвержением во влагалище, то в течение некоторого времени могут быть более густые, беловатые или прозрачные выделения – смесь мужского и женского секрета.
Соответственно ситуация обстоит и у мужчин. В течение некоторого времени после секса могут быть незначительные выделения – остатки естественной смазки.
Популярные вопросы
Здравствуйте! у меня периодически бывают выделения из влагалища, то большими комочками белого цвета без запаха, то творожистые с каким-то сладковатым запахом, а иногда вообще неприятным рыбным, всегда по разному. Зуда и жжения нет, к врачу пока не хочу обращаться, скажите, пожалуйста, что может помочь в такой ситуации?
Здравствуйте! Так может себя проявлять бактериальный вагиноз – нарушение микрофлоры в половых путях. Порекомендую воспользоваться гелем Гинокомфорт с маслом чайного дерева по 1 дозе 1 раз в день 7 дней. В составе растительные противовоспалительные компоненты, а также местный антисептик-бисаболол. Это позволит нормализовать микрофлору. Молочная кислота восстановит рН баланс. Если эффекта не отследите, то обязательно обратитесь к акушеру-гинекологу для проведения обследования, направленного на выяснение причины появления таких жалоб.
Здравствуйте. Постоянно белые выделения. То кандидоз, то другие микроорганизмы. Никак не получается вылечится. Врачи просто прописывают лекарства и все. Партнёр также лечится
Могут ли это быть симптомы более серьёзного заболевания?
Здравствуйте! При рецидивировании бактериального вагиноза важно исключить иммунодефицитные состояния, заболевания желудочно- кишечного тракта. После проведения основного курса противовоспалительной терапии обязательно провести этап восстановления микрофлоры в половых путях и баланса рН среды
С этой целью подойдет применение геля Гинокомфорт с маслом чайного дерева. Средство применяется но 1 дозе 10-14 дней . А так же важно при контактах не допускать микротравм слизистых. Это обеспечивается применением лубрикантов. В линейке средств Гинокомфорт с этой целью возможно применять гель с экстрактом мальвы.
Здравствуйте. В последнее время у меня появились выделения, после последнего па. Что это может быть? Запаха нет, менструация идёт ежемесячно, но впервые дни появляется боль в области таза.
Здравствуйте! При появлении необычного характера выделений из половых путей важно как можно скорее обратиться на прием к акушеру- гинекологу и провести обследование: мазок на флору,а при необходимости- обследование на ИППП, бакпосев на неспецифическую микрофлору. Нетипичные выделения могут означать начало воспалительного процесса в органах малого таза, что и обуславливает появление. На этапе ожидания результата можно воспользоваться гелем Гинокомфорт с маслом чайного дерева, что окажет противовоспалительный эффект и не позволит распространиться инфекционному фактору.
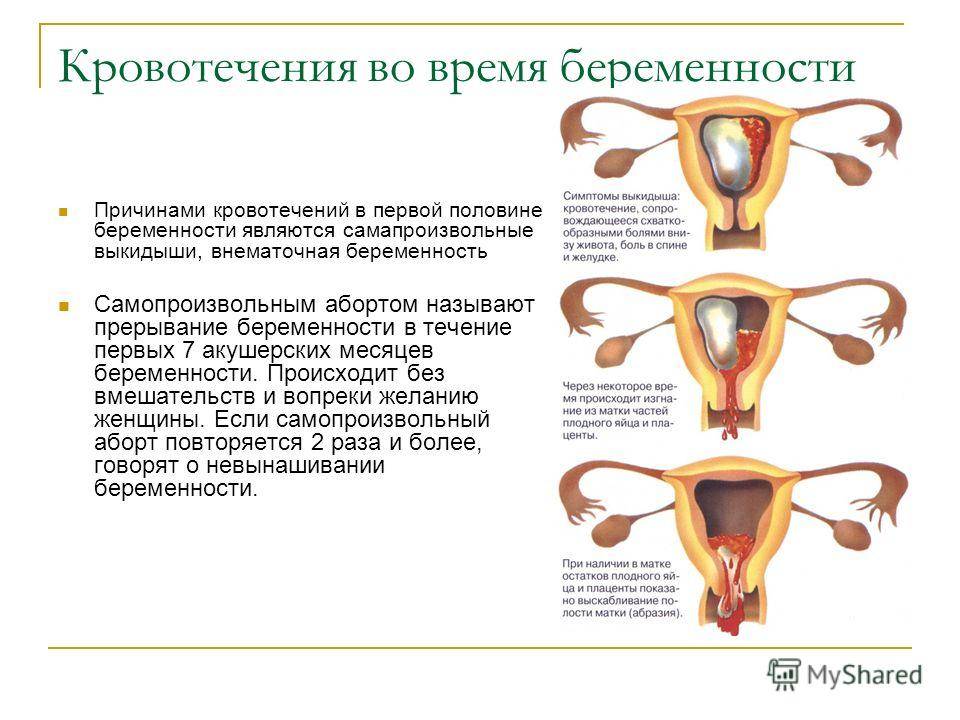
У меня беременность сроком 13 недель и у меня выделения с запахом и коричневого цвета.
Здравствуйте! Появление выделений с примесью крови при беременности – крайне опасная ситуация, которая может быть проявлением угрозы прерывания беременности. Как можно скорее обратитесь на консультацию к акушеру-гинекологу.
Когда тревога не уместна
Состояние женской репродуктивной системы, главным образом зависит от гормонального фона организма. Любые нарушения сразу отражаются на менструальном ритме и появлении крови в выделениях из влагалища.
Конечно, дама понимает, что по виду вагинального секрета можно определить работу своих детородных органов. В нормальном состоянии он должен быть в небольшом количестве и прозрачным на вид. Допустимы беловатые примеси и прожилки крови в середине цикла, если они появились один раз.
Основными причинами такого явления считаются особые процессы в детородной системе:
- овуляция;
- установление менструации;
- закрепление зародыша к маточной стенке;
- послеродовой период;
- последствия медицинского аборта;
- менопауза.
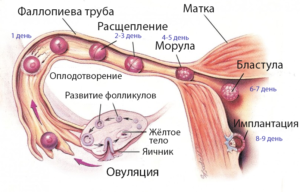
Появление выделений с прожилками крови, независимо от месячных, в момент овуляции или закрепления эмбриона к матке считаются нормальным явлением. Кроме того, после родов или медицинского аборта наружу выходят остатки детского места в виде кровяного секрета.
Когда у подростков происходит установление ритма месячных, такой секрет появляется в промежутках между ними. Подобное наблюдается и при менопаузе у взрослых женщин. Как видно, возникновение вагинального секрета с кровяными прожилками в данных ситуациях соответствует естественным процессам.
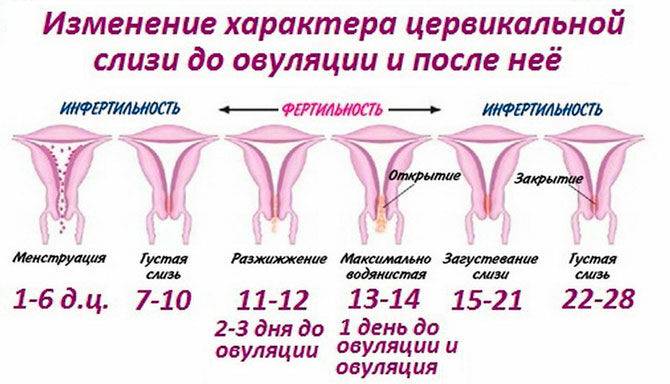
Чтобы женщина могла спать спокойно, важно знать отличительные характеристики нормальных вагинальных выделений. К ним относятся такие показатели:
- тягучие прозрачные выделения, напоминающие яичный белок;
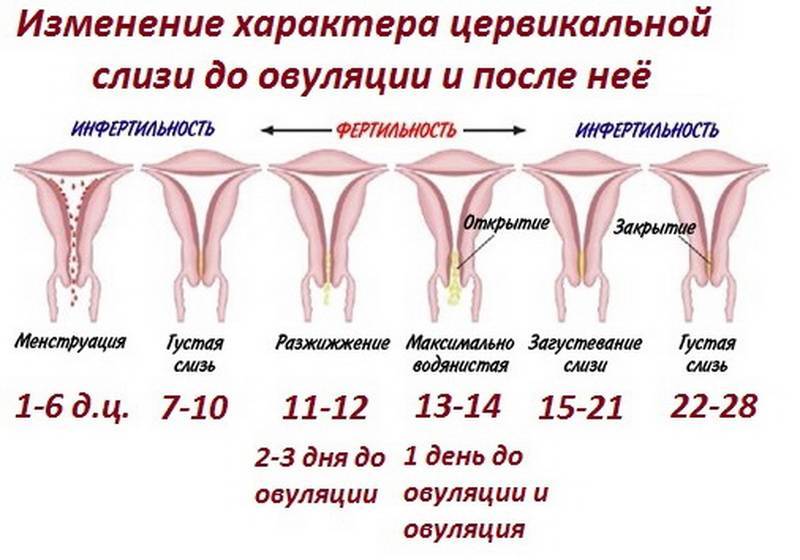
- количество секрета увеличивается в период овуляции;
- уменьшение объёма слизи во второй половине цикла;
- появление кремового секрета непосредственно перед менструацией;
- алая жидкость в начале месячных;
- выделения с кровяными прожилками в середине менструального ритма.
Если вагинальная жидкость соответствует этим параметрам, значит не стоит чрезмерно беспокоиться. Появление же любых отклонений, свидетельствует о наличии патологии.
Какие существуют способы диагностики и лечения мочекаменной болезни?
Мочекаменная болезнь это заболевание, при котором образуются камни в почках и в мочевых путях. Причины возникновения мочекаменной болезни очень разнообразны: это и наследственная предрасположенность, и особенности обмена веществ, и характер питания. Мочекаменная болезнь занимает лидирующую позицию среди всех урологических заболеваний у сибиряков.
Нередко мочекаменная болезнь имеет бессимптомное течение, и камни обнаруживаются случайно при УЗИ почек или рентгенологическом исследовании. Бессимптомное течение мочекаменной болезни зависит не от размера камня, а от его локализации если камень не нарушает оттока мочи, то никаких признаков болезни не будет. Основным симптомом мочекаменной болезни является боль. Боль может быть довольно терпимой, ноющей, а может проявляться почечной коликой в этом случае боль практически невыносима. Сильный болевой приступ сопровождается тошнотой, рвотой, беспокойством. Локализация боли зависит от расположения камня. Только применение специальных методов позволяет точно определить мочекаменную болезнь. Если камень располагается достаточно низко, боль отдает в ногу, головку полового члена, мошонку у мужчин, у женщин чаще всего болезненное мочеиспускание. После окончания болевого приступа иногда появляется кровь в моче.
Я называю это жизнью на пороховой бочке, ведь часто наличие камня в почке или мочеточнике сочетается с опасностью инфекционных осложнений, появлением почечной колики или развитием почечной недостаточности. На ранних стадиях развития болезни можно попробовать избавиться от камней в почках при помощи консервативной терапии, без операции. Существуют препараты для уменьшения камнеобразования.
В более сложных случаях не обойтись без операции. Мы помогаем избавиться от любых камней в мочевых путях, выполняя эндоскопические операции через мочеиспускательный канал или через сантиметровый разрез под нижним ребром. Разрушение камней производится немецким лазерным оборудованием, которому подвластны конкременты любой плотности. Избавление пациента от камней различной локализации в мочевой системе происходит достаточно быстро, малоинвазивно, что сокращает период пребывания больного в стационаре и период реабилитации. Я часто говорю, что, удаляя камень, мы не удаляем мочекаменную болезнь. К сожалению, примерно у трети пациентов мочекаменная болезнь имеет рецидивирующее течение, то есть после лечения камни образуются вновь. Поэтому огромное значение приобретает профилактика дальнейшего камнеобразования: выяснение вида и причин развития камней, индивидуальная диета, профилактические курсы лечения. Такой комплексный подход залог длительного здоровья.
Занимаетесь ли вы онкологическими заболеваниями половых органов?
Да, мы работаем совместно с онкологом. Онкологические заболевания в сфере урологии – при своевременном выявлении – весьма успешно лечатся. В клинике проводятся операции по удалению опухолей всех органов мочеполовой системы как у мужчин, так и у женщин.
Урологические онкозаболевания занимают достаточно большой процент всех случаев обращения пациента к врачу. Самые частые онколозаболевания это рак мочевого пузыря (чаще встречается у женщин), рак простаты, рак почки, рак полового члена, рак яичка.
Симптомы
- появление крови в моче,
- учащенное мочеиспускание,
- ложные позывы на мочеиспускание,
- затрудненное мочеиспускание,
- чувство неполного опорожнения мочевого пузыря,
- прерывистое мочеиспускание,
- изменение формы, увеличение, отек, опухоль, покраснение, изъязвление на половом члене или яичке.
Рост онкоурологических заболеваний велик, отмечается тенденция к увеличению числа пациентов с онкопатологией ежегодно. Поэтому мы еще раз повторяем: регулярные профилактические осмотры необходимы каждому! Если вы обнаружили у себя какие-то из вышеперечисленных симптомов, выявили малейшие признаки патологического процесса – незамедлительно обращайтесь к врачу, ведь выявление любого онкологического заболевания на ранних стадиях это и есть залог успешного лечения.
В нашей клинике имеется все необходимое оборудование для диагностики и лечения онкоурологической патологии: ультразвуковые аппараты экспертного класса, МРТ и КТ самого высокого разрешения, операционные клиники оснащены современным оборудованием, что позволяет выполнять малотравматичные операции, и гарантирует быструю реабилитацию пациента в короткий послеоперационный период, большое значение в клинике уделяется и послеоперационному ведению пациента до полного его выздоровления.
Лечение постменструальных маточных кровотечений
Лечением патологий занимается гинеколог. Чтобы сохранить функциональность репродуктивной системы, категорически противопоказано практиковать самолечение.
Исходя из комплекса диагностических процедур, специалист подберет индивидуальную терапию, направленную на улучшение гормонального фона и устранение причин межменструальных кровотечений.
В зависимости от патологии может быть назначено следующее лечение:
- При дестабилизации гормонального фона назначается гормонотерапия.
- Если на шейке или в матке имеются патологические образования, назначается выскабливание или удаление одним из щадящих методов.
- Для остановки кровотечения используются препараты нормализующие свертываемость крови и увеличивающие эластичность капилляров.
- При наличии физических травм половых органов, лечение будет состоять из наложения швов, постельного режима, холодных компрессов и приема антибиотиков.
- Если маточные кровотечения, связанные с контрацепцией, повторяются в течение 2-х месяцев, средства заменяют.
- Если причина — стресс и нервное напряжение, терапия будет состоять из седативных лекарственных препаратов.
ОНЛАЙН-ЗАПИСЬ в клинику ДИАНА
Вы можете записаться по бесплатному номеру телефона 8-800-707-15-60 или заполнить контактную форму. В этом случае мы свяжемся с вами сами.
Когда паника не к месту?
Каждая женщина репродуктивного возраста должна понимать, что ежемесячно в ее организме происходят различные физиологические процессы, которые могут сказываться на характере влагалищных выделений. Например, появление влагалищного секрета происходит:
- За 3 – 4 дня до начала месячных.
- После окончания менструации.
- В момент овуляции.
- На ранних сроках беременности.


Во всех этих случаях в организме наблюдаются гормональные расстройства, что и является провокатором возникновения выделений. За несколько дней до наступления менструации происходит повышение уровня эстрогена, под влиянием которого матка начинает очищаться от скопившейся в ней крови. А по окончании месячных наблюдается его резкое снижение и активизация прогестерона, ответственного за наступление овуляции. Появление выделений в данном случае происходит из-за того, что этот гормон оказывает разжижающее действие на слизь, которая вырабатывается половыми железа. А появление в них кровянистых прожилок происходит в результате очищения матки от остатков менструальной крови. Как правило, наблюдаются они не более 2 – 3 дней. При этом процесс никогда не дополняется повышением температуры, болями в животе или слабостью.
В овуляционный период слизь с кровью из влагалища выделяется по причине разрыва стенок доминантного фолликула и повреждения его капилляров, которыми была окутана его оболочка. В результате этого в вагинальном секрете отмечается кровь, но примерно через сутки она исчезает. А обильное выделение слизи – это ответная реакция организма на повышенную активность прогестерона.
В случае если женщина в этот момент вступала в незащищенный половой акт, вероятность наступления беременности составляет 70%. И если же она наступила, прогестерон и далее продолжает вырабатываться в больших количествах, так как без него нормальное протекание беременности невозможно.
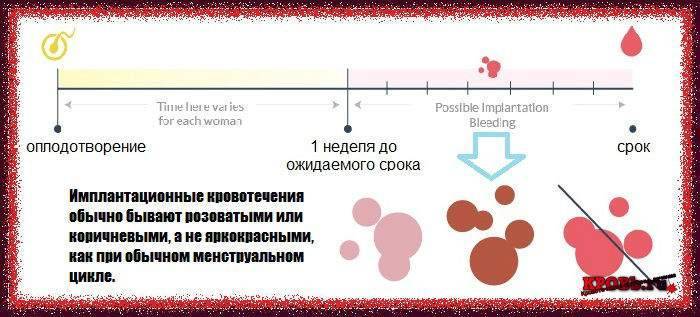
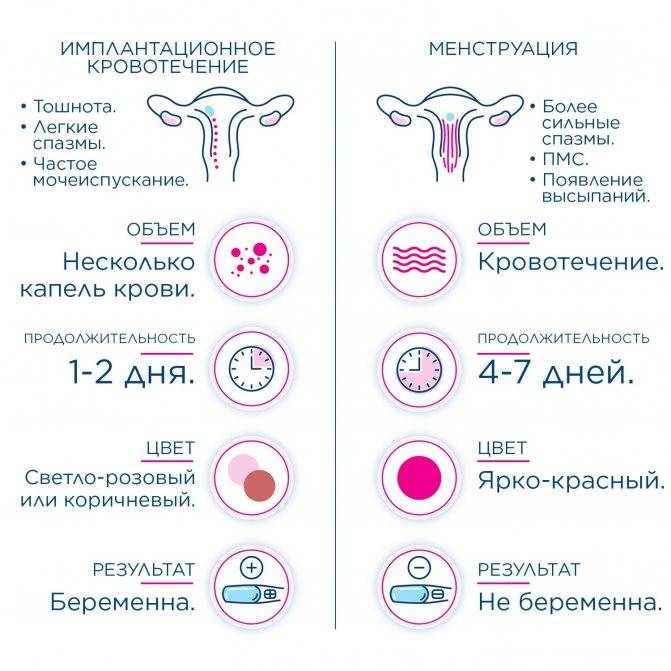
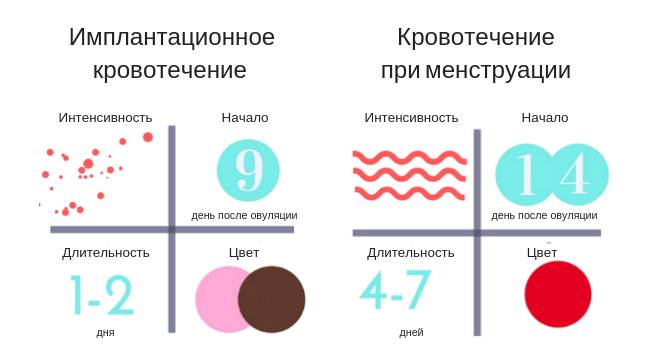
Поэтому главным признаком наступления гестации принято считать появление обильных слизистых выделений. Однако на второй – третьей неделе в них могут отмечаться кровяные прожилки, свидетельствующие об успешной трансплантации плодного яйца в полость матки, при которой также происходит повреждение мелких капилляров органа. В данном случае такие выделения наблюдаются у женщин только в первом триместре (могут появляться еще до наступления задержки) и называют их имплантационное кровотечение.


Если же после овуляции беременность так и не наступила, уровень прогестерона снижается, а на его смену снова приходит эстроген, который подготавливает репродуктивные органы к предстоящей менструации. И буквально за несколько дней до наступления месячных во влагалищных выделениях могут отмечаться красные вкрапления.
Но нужно отметить, что возникновение подобного влагалищного секрета способно происходить и при развитии некоторых заболеваний
А потому, очень важно знать, как отличить естественные выделения, возникающие на фоне физиологических процессов, от патологических. И главной их особенностью является отсутствие:
- Специфического запаха.
- Раздражения в интимной зоне.
- Повышенной температуры.
- Болей в животе.
Если же кровавые выделения сопровождаются хоть одним из этих симптомов, следует обязательно сходить к гинекологу, так как это уже к нормальным физиологическим процессам не имеет никакого отношения.
Инфекционно-воспалительный процесс
Еще одна причина выделения небольшого количества крови после полового акта – развитие инфекционно-воспалительного процесса. Воспаление слизистых оболочек влагалища, шейки матки и матки могут вызывать условно-патогенные микроорганизмы или инфекции, передающиеся половым путем (ИППП). Инфекции повреждают клетки, что приводит к воспалению отдельных участков ткани. В результате развивается вагинит, цервицит или эндометрит. Воспаленные ткани более чувствительны к механическому воздействию и легче травмируются во время секса.
Вызвать воспалительный процесс могут разные микроорганизмы:
- хламидии;
- бледная трепонема;
- гонорея;
- вирус генитального герпеса;
- трихомонады;
- вирус папилломы человека;
- кишечная палочка;
- грибки;
- стафилококк и т.д.
Чтобы выявить инфекции необходимо сдать мазок из влагалища и уретры на флору. Лабораторное исследование методом ПЦР поможет точно идентифицировать возбудителя заболевания. Дополнительное проведение бактериологического посева материала на питательную среду поможет оценить чувствительность инфекции к антибиотикам.
 Заболевание пары ИППП
Заболевание пары ИППП
Классификация дисфункционального маточного кровотечения (ДМК)
Возраст — ключевой фактор, позволяющий точно определить причины возникновения выделений с кровью через неделю после месячных. Различают ювенильную, репродуктивную и климактерическую патологии межменструальных выделений.
- Ювенильные маточные кровотечения. Наблюдаются у девушек в период полового созревания. Спутники недуга — обильные выделения с примесью крови, головокружение, бледность и общее недомогание. В педиатрической и детской гинекологической практике эта патология признана самой опасной, так как связана с воспалением органов малого таза, вызывает анемию и отрицательно сказывается в будущем на беременности.
- Репродуктивные маточные кровотечения. Женщины в возрасте от 18 до 45 лет чаще всего сталкиваются с патологическими межменструальными выделениями, возникающими через неделю после менструации. У них патология обусловлена отсутствием овуляции в середине цикла. Уровень гормона прогестерона в такие моменты ничтожно мал. Этот тип ДМК — следствие дисфункции яичников или надпочечников, продуцирующих гормоны.
- Климактерические маточные кровотечения. Возникают у женщин в период менопаузы. Возникновение патологии обусловлено нарушением свертываемости крови и др. возрастными проблемами.