Группа функциональных нарушений, приводящие к нарушению речевого развития ребенка
1. Неблагоприятных социально-бытовых условий жизни ребенка, приводящих к педагогической запущенности, социальной или эмоциональной депривации (дефиците эмоционального и речевого общения с близкими, особенно с матерью). Для того, чтобы научиться говорить, ребенку необходимо слышать речь окружающих, иметь возможность видеть окружающие предметы, запоминать названия, произнесенные взрослыми.
В сороковых годах прошлого столетия появился термин — синдром госпитализма. Это понятие возникло в домах ребенка, где находились дети — сироты, родители которых погибли во второй мировой войне
Несмотря на хорошие бытовые условия содержания, среди прочих проблем у этих детей отмечалась задержка речевого развития, связанная с недостатком речевого общения – обслуживающий персонал не мог уделить детям такое же внимание, как это делала бы мать
2. Соматической ослабленности — длительно болеющие и часто госпитализируемые дети могут начать говорить позже своих сверстников.
3. Психологических травм, вызванных испугом или стрессом; психических заболеваний, которые могут стать причиной серьезных речевых нарушений — заикания, задержки речевого развития, мутизма (прекращения речевого общения с окружающими под влиянием психической травмы).
4. Подражания речи окружающих людей. Общаясь с людьми, страдающими нарушениями речи, ребенок может усвоить неправильные варианты произношения некоторых звуков, например, звуков «р» и «л»; ускоренный темп речи. Известны случаи появления заикания по подражанию. Усвоение неправильных форм речи можно наблюдать у слышащего ребенка, воспитывающегося глухими родителями.
В дошкольном возрасте речь ребенка ранима и легко может подвергаться перечисленным неблагоприятным воздействиям. На протяжении дошкольного возраста ребенок проходит несколько критических периодов развития речи — в 1-2 года (когда происходит интенсивное развитие речевых зон головного мозга), в 3 года (интенсивно развивается фразовая речь), в 6 — 7 лет (ребенок поступает в школу, осваивает письменную речь). В эти периоды возрастает нагрузка на центральную нервную систему ребенка, что создаёт предрасполагающие условия для нарушения речевого развития или срыва речи.
Однако, говоря об этом, необходимо помнить и об уникальных компенсаторных возможностях мозга ребенка. Рано выявленные речевые нарушения и своевременная помощь специалистов в содружестве с родителями ребенка, позволяет устранить или значительно уменьшить их.
Как проводится обследование
Чем раньше вы обнаружите заболевание, тем выше прогнозы на полное восстановление зрения ребенка. Для постановки окончательного диагноза офтальмолог проводит комплексную диагностику, в которую входят следующие процедуры:
- первичный осмотр;
- прохождение специальных тестов, чтобы проверить остроту зрения, цветовое восприятие и т. п.;
- офтальмоскопия для определения аномалии в глазу;
- биомикроскопия;
- УЗИ (для определения точной степени поражения).
Также врач может назначить ряд анализов, чтобы определить характер болезни, и дополнительные обследования. Процедуры помогают точнее поставить диагноз, подобрать эффективное лечение
Для своевременного выявления амблиопии важно не пропускать регулярные осмотры офтальмолога, начиная посещать врача с самого раннего детства малыша
Причины развития боковой кисты шеи
Боковая киста шеи или бранхиогенная опухоль (название заболевания произошло от греческого слова “kystis”- пузырь) относится к врожденным доброкачественным опухолевым образованиям, которая является следствием патологического эмбрионального развития плода. Многолетние исследования указывают на прямую связь с аномальным внутриутробным развитием плода на начальном сроке беременности.
Уже начиная с четвертой недели беременности происходит формирование у зародыша жаберного аппарата, состоящего из 5-и пар полостей или «жаберных карманов», жаберных щелей и соединяющих их дуг, участвующих в развитии и формировании структур головы и шеи ребенка. При нормальном анатомическом развитии плода жаберные карманы постепенно зарастают, но в некоторых случаях, они сохраняются и образуют различные виды кист (боковая, срединная).
Диагностика боковой кисты шеи
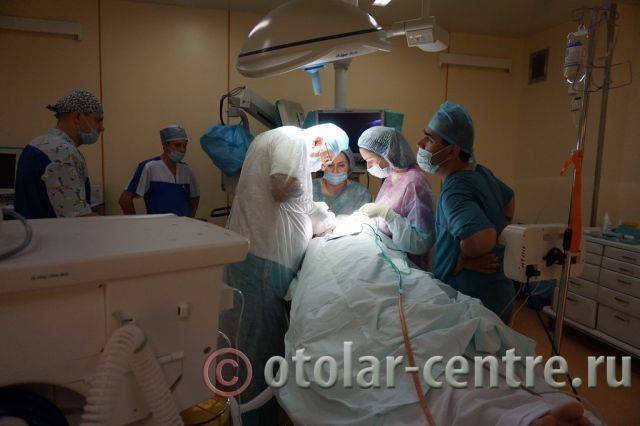 Для подтверждения диагноза «боковая киста шеи» необходим дифференциальный подход к медицинскому обследованию с применением современного диагностического оборудования – компьютерная томография, УЗИ и при необходимости пункция.
Для подтверждения диагноза «боковая киста шеи» необходим дифференциальный подход к медицинскому обследованию с применением современного диагностического оборудования – компьютерная томография, УЗИ и при необходимости пункция.
Как правило, диагностику боковой кисты шеи выполняют при наличии у пациента осложнения, при котором уже наблюдаются заметное увеличение кисты в размерах, флегмона или характерный абсцесс
Очень важно при проведении диагноза кисты шеи исключить другие заболевания в области шеи, имеющие подобные проявления и сходные симптомы. Бранхиогенная киста может дифференцироваться со следующими заболеваниями шеи : липома шеи, лимфосаркома, лимфангиома, тератома шеи, лимфаденит, включая неспецифическую туберкулезную форму, опухоль гломуса ( блуждающий нерв), бранхиогенная карцинома, метастазы при онкологии щитовидной железы
Диагностика боковой кисты шеи состоит из следующих этапов:
– полный сбор анамнеза болезни, включая наследственный фактор;- внешний осмотр с пальпацией области шеи и лимфоузлов;- компьютерная томография шеи с контрастированием для уточнения размеров опухоли, ее локализации, вида свища, содержимого полости;- УЗИ шеи;- пункция кисты ( по показаниям);- фистулограмма или окрашивание свищевого хода.
Лечение боковой кисты шеи
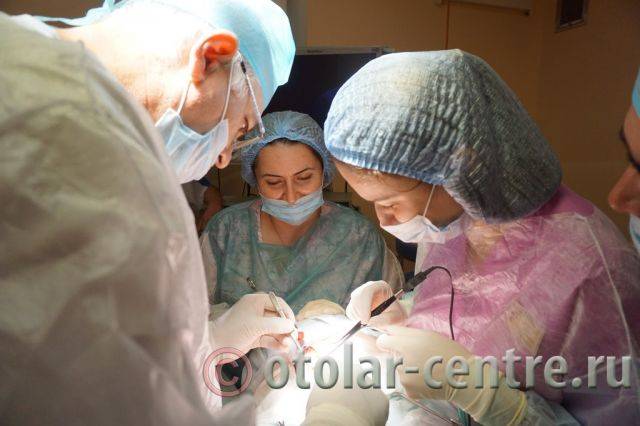 Лечение боковой (бранхиогенной) кисты проводится только хирургическим путем. Во избежание осложнений, развития воспалительных процессов и нагноений, проводить операцию по удалении кисты нужно как можно раньше. В наше время операции по радикальному рассечению кисты не относятся к сложным оперативным вмешательствам, но требуют высокого профессионализма, внимания и опыта, так как оставшиеся частички эпителия новообразования могут в дальнейшем вызвать рецидив с последующим хирургическим лечением.
Лечение боковой (бранхиогенной) кисты проводится только хирургическим путем. Во избежание осложнений, развития воспалительных процессов и нагноений, проводить операцию по удалении кисты нужно как можно раньше. В наше время операции по радикальному рассечению кисты не относятся к сложным оперативным вмешательствам, но требуют высокого профессионализма, внимания и опыта, так как оставшиеся частички эпителия новообразования могут в дальнейшем вызвать рецидив с последующим хирургическим лечением.
Данные операции проводятся под эндотрахеальным наркозом (интубирование трахеи), длительность операции от 30 минут до одного часа в зависимости от локализации опухоли, возраста пациента и сложности случая. По окончании операции пациенту проводят антибактериальное, противовоспалительное лечение. Физиотерапевтические процедуры и УВЧ. Через пять-семь дней после операции снимаются швы. Для исключения рецидива пациент находится на диспансерном наблюдении в течение одного года.
Признаки и симптомы боковой кисты шеи
Боковая киста шеи представляет собой безболезненное образование округлой формы с четкими границами, имеющее плотную и эластичную консистенцию, которая располагается в области так называемого «сонного треугольника шеи». Как правило, кожа над боковой кистой достаточна подвижна и не имеет изменения цвета кожного покрова. Клиническая практика показывает, что боковые кисты могут достигать значительных размеров, что и приводит к сдавливанию в области гортани, трахеи и вызывает не только дисфагию, нарушение дыхательной функции, но и расстройство речи человека. Обычно наличие боковой кисты шеи не представляет опасности здоровью, но тем не менее, вследствие скрытой формы заболевания, шейная киста может развиться в злокачественную опухоль.
Раннюю стадию развития шейной кисты обнаружить бывает крайне сложно. Это связано с тем, что существует довольно много других болезней, имеющих сходную симптоматику. Однако существуют параметры симптомов наличия боковой кисты шеи, проявляющиеся вследствие различных инфекционных воспалительных процессов или травматизации :
– появление небольшой по размерам припухлости в области сонной артерии;- нарушение глотательного процесса пищи;- болевые ощущения вследствие давления на сосудисто-нервный пучок;- ощущение эластичного, безболезненного новообразования подвижного характера при пальпации;- увеличение лимфатических узлов на шее;- смещение гортани;- нарушение дыхания и дикции, наличие стридора ( свистящего звука при дыхании);- нагноение с образование абсцесса в случае инфицирования кисты.
Содружественное косоглазие у детей
- Содружественное косоглазие развивается преимущественно в детском возрасте. Основная причина, по которой оно возникает, — нарушение рефракции, чаще всего гиперметропия и миопия, а также астигматизм. При этом косоглазие подразделяется на несколько видов. В офтальмологии выделяют их для того, чтобы легче было поставить диагноз и назначить соответствующее лечение:
Аккомодационное и неаккомодационное косоглазие. Аккомодационная форма обычно возникает у детей в возрасте 2-3 лет при наличии гиперметропии или близорукости. Хорошо поддается лечению при помощи очков, в том числе сферо-призматических, аппаратной терапии, упражнений для глаз.
Если к аномалии рефракции присоединяются мышечные нарушения, то развивается частично аккомодационное косоглазие. Оно сложнее поддается исправлению. Как правило, в 60% случаев назначается хирургическое вмешательство.
Неаккомодационная гетеротропия (еще одно название косоглазия) диагностируется уже на первом году жизни малыша. Ее основные причины — врожденная аномалия строения зрительных органов, парез мышц, болезни центральной нервной системы, родовые травмы и некоторые другие факторы. Этот вид, как правило, исправляется только с помощью операции. - Сходящееся и расходящееся косоглазие. При наличии дальнозоркости развивается сходящийся страбизм — один глаз или оба по очереди направлены к носу. При близорукости, наоборот, косоглазие расходящееся, то есть один или оба глаза направлены к вискам и косят в стороны от носа. Чем выше степень нарушения зрения, тем заметнее внешне выражена патология.
Альтернирующее и монолатеральное косоглазие. При альтернирующей (перемежающейся) форме заболевания попеременно косит то один, то другой глаз. При этом оба зрительных органа не утрачивают своих функций, и бинокулярность нарушена не полностью. Альтернирующее аккомодационное косоглазие лучше всего поддается исправлению.
При монолатеральном, или одностороннем типе патологии, в сторону отклонен только один глаз — именно в таких случаях развивается амблиопия при косоглазии. Изображение, которое мы видим, проецируется на глаза отдельно. Оно попадает на центральные области сетчатой оболочки, а затем передается в зрительные участки коры головного мозга, где обе картинки сливаются — это называется фузионный рефлекс бинокулярного зрения, или проще — бинокулярность. Благодаря такому свойству человек различает объем предметов, расстояние до объектов и между ними. При монолатеральном типе косоглазия бинокулярность нарушена. Изображение не может слиться в единую картинку в мозгу, так проецируется на диспаратные (несовпадающие) точки сетчатки, отчего возникает диплопия. Мозг при этом «считывает» изображение только с одного правильно работающего глаза, а второй в зрительном процессе не участвует. В результате развивается амблиопия, или синдром «ленивого глаза» — так называют неработающий орган зрения.
Если своевременно не заняться лечением косоглазия и амблиопии, то поврежденный глаз постепенно утратит зрительные функции, причем без последующей возможности восстановления. У взрослого человека амблиопия вообще не поддается исправлению. В этом случае можно лишь зафиксировать состояние зрения, остановить прогресс заболевания на уровне, с которого начиналось лечение.
Различают три типа лимфангиом:
- кавернозные;
- капиллярные;
- кистозные.
В отличие от родственных образований – гемангиом (доброкачественных опухолей кровеносных сосудов) – лимфангиомы не имеют склонности к спонтанной ремиссии по мере роста ребенка. Лимфангиомы сохраняются и продолжают рост.
Хирургическое удаление лимфангиомы
Хирургическое лечение дает положительный результат лишь в том случае, если возможно полное удаление (экстирпация) опухоли. При сохранении даже самых незначительных ее остатков лимфангиома образуется снова.
Нередко хирургическое вмешательство дает побочные осложнения: экссудация тканей, серомы (скопления жидкости), требующие дренажа и регулярных пункций. В определенных случаях операция вообще невозможна из-за риска повредить нервы или важные органы.
Лазерная терапия лимфангиомы
Она применяется в комбинации с хирургическим лечением (для ликвидации остатков опухоли) или самостоятельно. Лазер вполне применим в тех случаях, когда проведение хирургической операции невозможно.
Методики лазерного лечения, применяемые в Германии, во многих случаях дают хороший эффект. Лазерное облучение проводят изнутри, тонким стекловолоконным зондом, введенным прямо в пораженную ткань. Лазерный луч прижигает и прицельным порядком уничтожает опухолевую ткань. Таким образом удается подавить не только основную опухоль, но и мелкокистозные ареалы, которые плохо поддаются хирургическому удалению и после операции становятся причиной рецидивов.
Лазерное лечение переносится легче, чем хирургическая операция, не оставляет заметных рубцов и редко дает осложнения в виде сером. Однако циклы лазерной терапии следует повторять, для полной расчистки кист.
Число таких циклов может быть сокращено, если лазерную терапию комбинируют с медикаментозной склеротерапией.
Лечение лимфангиомы склерозантами
Склерозанты – препараты, вызывающие искусственную склеротизацию (спайку) болезнетворно расширенных сосудов и кистозных образований.
Склеротерапию лимфангиомы проводят с примененением препарата ОК-432 (пицибанил). Он хорош не только для образования спаек и рассасывания склеротизированных кист, но и для иммуностимуляции.
Курс лечения также состоит из повторяющихся процедур. Склерозанты впрыскивают в опухоль, после чего она твердеет и стягивается. Однако следует знать, что мелкие кисты подавить таким образом невозможно – с этой точки зрения склеротерапия не может рассматриваться как замена лазерного лечения.
Дополнительные препараты, применяемые при склеротерапии: этоксискорол, глюкоза, физраствор. Они закрепляют или продлевают действие ОК-432, но не назначаются вместо данного склерозанта (только в комплексе с ним).
Где проходить лечение лимфангиомы ?
Поскольку лечение лимфангиомы носит специальный и узконаправленный характер, то предложить его, ясное дело, может далеко не каждая клиника.
Обращаться следует в педиатрические лечебные учреждения с отделениями ангиологии или васкулярной хирургии.
В Германии действуют клинические центры, особо специализирующиеся на васкулярных пороках, в том числе доброкачественных и злокачественных новообразованиях. Среди них в первую очередь следует назвать Центр васкулярных мальформаций (ZVM) в городе Эберсвальде.
Основные симптомы
При слабой степени на начальной стадии заболевание не всегда удается своевременно обнаружить. У маленьких детей заподозрить наличие патологии можно, если малыш не может сфокусировать взгляд на рассматриваемом предмете.
У ребенка дошкольного и школьного возраста амблиопию распознают по следующим симптомам:
- снижение зрения одного или двух глаз, не поддающееся коррекции очками;
- частые головные боли;
- плохое усваивание визуальной информации;
- сложности с различением цветовых оттенков, объема предметов;
- повышенная усталость;
- проблемы с фокусировкой;
- двоение изображения;
- сложности с оцениванием расстояния до объекта.
Чем опасна амблиопия? Развивающаяся болезнь приводит к значительному снижению зрения. Патология может проявиться не только в детском, но и во взрослом возрасте. Если вовремя не обнаружить и не вылечить амблиопию, появляется высокий риск ослепнуть.
Особенности психосоматики
Как уже отмечалось выше, психосоматические нарушения представляют собой набор симптомов, возникающих в ответ на стрессовую ситуацию. Это могут быть единичные проявления, например, слабость, головокружение или боль в области груди. Но часто психосоматика проявляется в виде отдельных заболеваний. К таким можно отнести язвенный колит, ревматоидный артрит, астму бронхиальную и другие патологические состояния. Под влиянием некоторых жизненных обстоятельств психика человека и его нервная система дает сбой, организм не в состоянии приспособиться к окружающей обстановке, и тогда возникают различные заболевания.
Но как именно возникают психосоматические заболевания? Человеческий организм в стрессовой ситуации начинает ускоренную выработку гормонов, отвечающих за экстренное реагирование в момент опасности. Дофамин, адреналин и норадреналин ускоряют все физиологические процессы (усиливается моторика желудка и почек, ускоряется сердцебиение и дыхание становится более частым). Поскольку органам и мышцам в этот момент требуется больше кислорода, то кровоток, а значит и давление, в сосудах значительно увеличивается.
Когда человек оказывается в безопасности, у него должен произойти выплеск эмоций и нормализоваться работа сердечно-сосудистой системы. Но если таковой разрядки не происходит, то спазм сосудов сохраняется, и развивается артериальная гипертензия. В современных условиях человеку приходится часто сдерживать свои эмоции, особенно негативной окраски (агрессию), что неизбежно сказывается на изменениях во внутренних органах.
Как вылечиться
Если болезнь имеет психосоматическую природу, то у человека страдает и душа, и тело. Психика создает некий порочный круг: наличие заболевания приводит к возникновению чувства беспомощности, а беспомощность и чувство незащищенность, в свою очередь, приводят к прогрессированию и обострению болезни. Чтобы вылечиться потребуется принимать лекарственные средства, предписанные специалистами, но, прежде всего, нужно научиться не просто противостоять жизненным трудностям, а использовать активную стратегию по их преодолению.
Справиться с подобной проблемой без помощи психотерапевта достаточно сложно, ведь психологическая работа должна одновременно решать две задачи:
Понять собственный организм
Психосоматическими проявлениями он пытается привлечь ваше внимание. Психика может провоцировать некоторые симптомы, потому что вы давно не отдыхали
Боль в животе может возникать перед неприятной встречей и т.д.
Построение новой стратегии, направленной на принятие изменений, которые неизбежно появятся после исцеления.
Если отказаться от психотерапевтического лечения в пользу медикаментозной терапии, то решить проблему не получится. Скорее всего, тщательное обследование не выявит нарушений в работе организма, но плохое самочувствие останется.
Существует ли профилактика бранхиогенной шейной кисты?
К сожалению, не существует профилактических мер по предупреждению развития данного заболевания в связи с ее характером аномального внутриутробного зарождения. Скорее всего это вопрос для генетиков, занимающихся проблемами этиологии и патогенеза врожденных аномалий эмбрионального развития. Но, если все-таки боковая киста определена, то малышам рекомендовано динамическое наблюдение до трех лет с периодическими осмотрами раз в 3-и месяца. Дети должны проходить регулярную диспансеризацию с обязательным осмотром ЛОР-врача, который сможет контролировать развитие опухоли и исключить различные риски и осложнения.
Клинический случай в отделении гортани ФГБУ НМИЦО ФМБА России
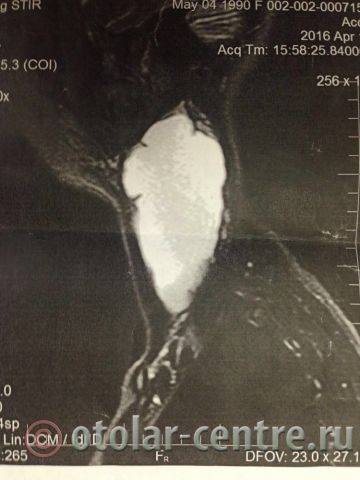
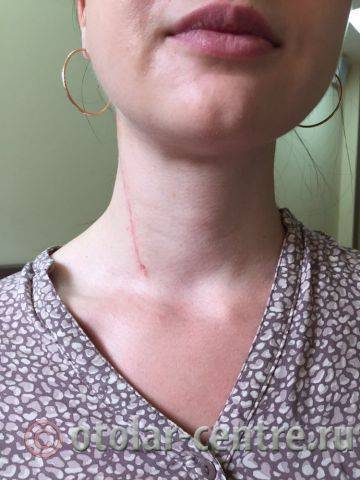
Пациентка М., 26 лет, 20.06.2016 года обратилась за медицинской помощью к специалистам отделения заболеваний гортани ФГБУ НМИЦО ФМБА России с жалобой на наличие образования на шеи справа. Со слов пациентки образование появилось в сентябре 2015 года, был отмечен постепенный рост. После проведения МРТ исследования и УЗИ шеи выставлен диагноз «боковая киста шеи». Справа на боковой поверхности шеи визуализируется контуры кисты от сосцевидного отростка височной кости до ключицы, при пальпации плотная, поверхность гладкая.
 |
 |
 |
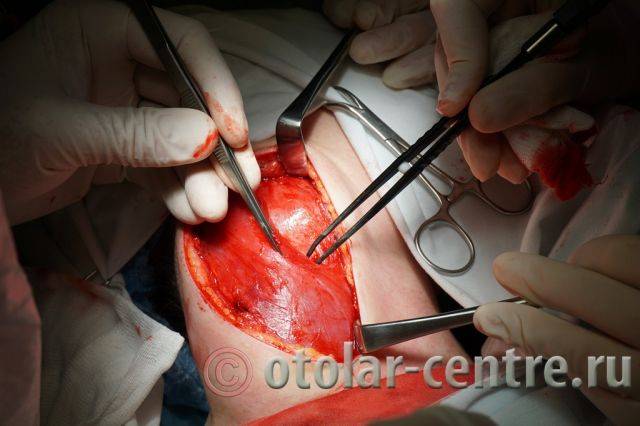
21.06.2016 года пациентке было выполнено удаление доброкачественного образования шеи.
 |
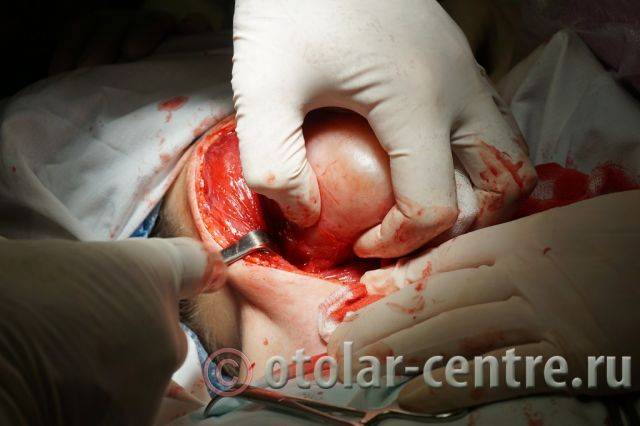 |
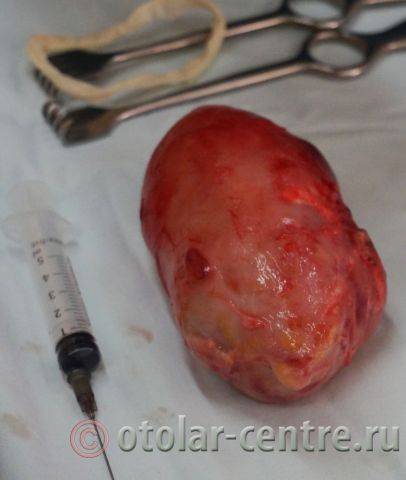 |
Размер удаленной опухоли: 20 см на 6 см
В послеоперационном периоде пациентка М. получала антибактериальную терапию, шов удален на 7-е сутки.
Выписана 29.06.2016 года с улучшением.
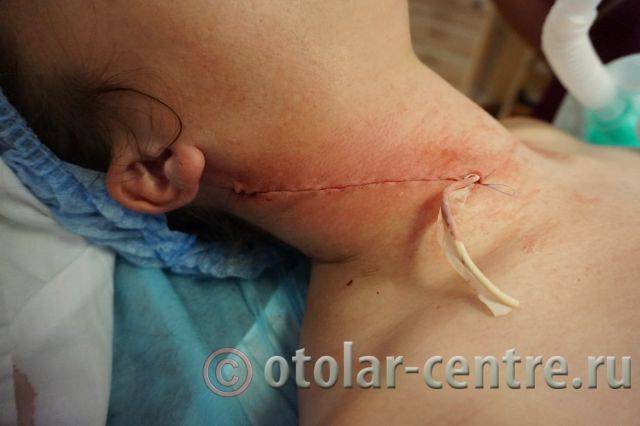 |
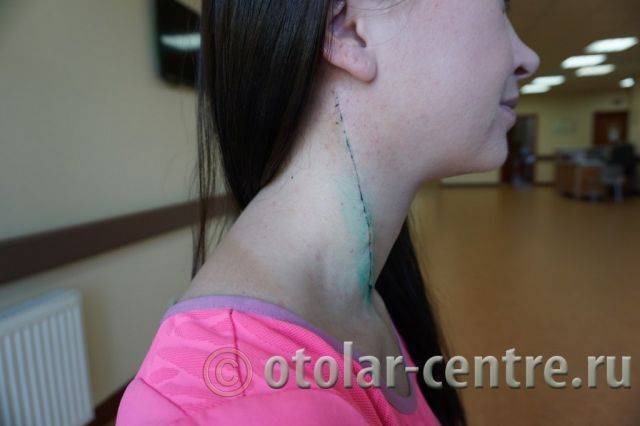 |
 |
 |





