Сколько пластин вы устанавливали большинству своих пациентов?
Изначально метод Насса был разработан для одной пластины. Но все чаще мне приходится использовать 2 и иногда даже 3 пластины. Причина в следующем: у пациентов с вогнутой грудиной создает давление, направленное вниз. Чем глубже вмятина или старше пациент, тем больше она вдавливается внутрь. При использовании единственной пластины для коррекции создается очень сконцентрированное локализованное давление в одном месте, а также есть тенденция к перевороту пластины из-за того, что она находится под сильным натяжением. Поэтому при использовании нескольких пластин ощущения пациента менее болезненны и меньше шансов переворота пластины. Также есть свидетельства, что установка нескольких пластин дает более удачный косметический эффект. Хотя для молодых пациентов с небольшими деформациями одной пластины может быть вполне достаточно.
Показания к хирургической коррекции воронкообразной грудной клетки
Хирургическую коррекцию рекомендуется проводить по функциональным, косметическим и ортопедическим показаниям.
К функциональным показаниям относят нарушения, затрудняющие нормальную работу организма. ВГДК приводит к снижению объема грудной клетки, которое в свою очередь сказывается на основных функциях внутренних органов.
 С точки зрения влияния на сердце воронкообразной деформации грудной клетки можно отметить его «раздражение», возможное сдавление и даже смещение относительно нормального положения. Сердцебиение учащается и сильно ощущается, особенно при нагрузках. Появляется одышка, боли в сердце.
С точки зрения влияния на сердце воронкообразной деформации грудной клетки можно отметить его «раздражение», возможное сдавление и даже смещение относительно нормального положения. Сердцебиение учащается и сильно ощущается, особенно при нагрузках. Появляется одышка, боли в сердце.
Деформация влияет и на легкие пациента – снижается их жизненная емкость, нарушается механика дыхания. После проведения хирургической коррекции система транспорта кислорода в организме больного полностью восстанавливается. Также к функциональным показаниям к коррекции впалой грудной клетки можно отнести обще снижение выносливости и частые простудные заболевания.
Степень выраженности деформации определяется несколькими способами. Например, можно заполнить область деформации какой-либо жидкостью, тем самым измерив объем. Этот метод нагляден, но не стандартизирован. Для того, чтобы определить, нужна пациенту операция или нет, применяется индекс Галлера (ИГ). Для этого пациенту делают компьютерную томографию грудной клетки (РКТ, МСКТ) и вычисляют соотношение длины грудной клетки по средней линии (а) и расстояние от средней линии до самого глубокого места деформации (b). Если a/b составляет более 3,25 – пациенту необходима операция.
К косметическим показаниям относят, прежде всего, недовольство пациента (или его родителей) эстетическим состоянием грудной клетки. Часто воронкообразная деформация грудной клетки сопровождается психологическими нарушениями, наличием глубоких комплексов и внутренней неуверенности. Особенно это актуально для подростков, болезненно реагирующих на мнения окружающих. Однако, перед проведением операции лишь по косметическим показаниям необходимо более тщательное обследование пациента с целью выявления и сопоставления всех возможных рисков и результатов.
Ортопедические показания к операции являются наиболее спорным показанием. Они связаны с влиянием вогнутой груди на позвоночник. Исследования доказали наличие тех или иных нарушений в позвоночнике у пациентов с ВГДК, однако они связаны больше с мышечным напряжением, нежели с изменениями в позвоночнике. Тем не менее, успешно проведенные хирургические коррекции благоприятно сказываются на осанке пациента.
Что касается возраста проведения операции – оптимальным считается период перед пубертатом (от 12 до 15 лет), как только деформация начала себя активно проявлять. Выбор именно этого возраста связан с относительной мягкостью и эластичностью грудной клетки в этот период – поэтому и сама операция и послеоперационный период проходят гораздо легче. Кроме того, при вовремя проведенной коррекции можно избежать тяжелых психологические последствий и развития ощущения собственной неполноценности у пациентов с ВДГК. Если же по каким-либо причинам провести операцию вовремя не удалось – сегодняшние технологии позволяют провести операцию в любом возрасте.
Спешка в проведении операции может стать причиной различных осложнений, а также повторного возникновения впалой груди. Если операция проводится в раннем детском возрасте – риск рецидива остается довольно высоким. Кроме того, в раннем возрасте ребенка деформация редко бывает настолько выраженной, чтобы сформировать у ребенка комплексы и психологические нарушения. Поэтому спешить с проведением оперативной коррекции ВГДК не стоит.
Вопросы пользователей (13)
-
Иван
2017-03-02 16:21:20День добрый, а где в Красноярске проводят операции по исправлению килевидной деформации грудной клетки? Может быть, подскажите конкретного хирурга, который этим занимается? И еще вопрос… -
Лариса
2016-11-27 19:29:17Здравствуйте! мне 40 лет,у меня килевидная деформация грудной клетки, выпячивание на грудями,похожее на куриную грудь, подскажите к какому доктору я могу обратится в г.Пермь. -
Дарья
2016-11-13 01:38:42Добрый вечер!мне 22 года..у меня кдгк со смещением в лево, сделала регтген, во вторник пойду на УЗИ молочных желез. Следующим моим этапом- это хирург- онколог( по направлению ортопеда) Нужно ли к… -
Даша
2016-07-17 21:42:28Мне 24 года, у меня кдгк , где в Архангельске или рядом можно сделать операцию ? -
Виталий
2016-06-30 19:02:29Мне 13 и у меня килевидная грудная клетка (выперает по середине грудной клетки). Можно ли в Екатеринбурге сделать опирацию и с чего начать вообще? Платно это или нет? -
Вячеслав
2016-06-08 19:38:42Добрый день. Мне 30 лет и у меня килевидная грудь первой степени. Деформация появилась лет в 15. В принципе мне она не мешает. Жена даже не знала об этом пока я ей не сказал. А вопрос мой, может ли… -
Дима
2016-04-14 16:49:42Мне 15 у меня кдгк как исправить без операции? -
Алёна
2016-03-19 01:52:53Здравсвуйте, у меня врождённая КДГК, если не делать операцию в дальнейшем осложнений никаких небудет? -
Иван
2016-02-27 02:49:06У меня килевидная грудь с рождения ,выпячивание только с переди(возможно ,искривление позвоночника) как исправить хирургическим путем ,а главное к кому вообще обратиться в городе Тольятти? -
Елена
2016-01-09 21:00:41Добрый день! Подскажите, пожалуйста, у моего 14 летнего сына килевидная грудь 2-3 степени. Где в Краснодарском крае (или в этом районе) можно сделать операцию качественно и не очень дорого. Вернее… -
Александр
2015-12-22 03:32:51Добрый день , мне 20 лет , у меня килевидная деформация грудной клетки с левой стороны.Подскажите пожалуйста , делаются ли операции по исправлению данного дефекта в Астрахани?Либо , если нет , то в… -
кирилл
2015-07-06 21:20:25Здравствуйте. у меня такой вопрос, можно ли ,сделать операцию по исправлению килевидной грудной клетки в Калининграде. Если да то где конкретно. Ну а если нет таких клиник подскажите пожалуйста… -
саша
2015-05-30 19:40:38у меня с рождения килевидная деформация грудной клетки меня очень гложет вопрос о исправлении данного дефекта …с левой стороны выпячивание ребер и между грудей небольшое выпячивание
Клиническая картина воронкообразной деформации у детей грудного возраста
Деформация чаще проявляется вскоре после рождения в виде малозаметного вдавления. Характерным признаком воронкообразной груди у детей этой возрастной группы является симптом «парадокса вдоха» (западение грудины и ребер при вдохе), который наиболее ярко проявляется при крике и плаче.
Увеличение деформации, которая постепенно приобретает более выраженный характер, уже в первое полугодие может привести к нарушению функции органов грудной полости, склонности к катарам верхних дыхательных путей, пневмониям, стридорозиому дыханию.
Ravitch (1956) наблюдал у нескольких детей упорное срыгивание и затруднение при глотании, прошедшее после устранения воронкообразной груди. У детей с выраженной деформацией и резким симптомом «парадокса вдоха» рано развиваются хронические пневмонии, с трудом поддающиеся обычной терапии. У детей грудного возраста изменений со стороны сердца, кроме некоторого смещения его влево, обычно пе отмечается.
Следует помнить, что не исключена возможность сочетания воронкообразной груди с врожденным пороком сердца. Физическое и психомоторное развитие детей первого года жизни с воронкообразной деформацией грудной клетки обычно протекает без какой-либо видимой разницы но сравнению со здоровыми детьми.
Разделы медицины
- Лечение в Израиле
- Лечение рака в Израиле
- Андрология
- Урология
- Проктология
- Флебология
- Кардиология
- Пластическая хирургия
- Маммология
- Гинекология
- ЛОР заболевания
- Офтальмология
- Нейрохирургия
- Ортопедия
- Стоматология
- Кардиохирургия
- Вертебрология
- Онкология
- Бариатрическая хирургия
- Лечение избыточного веса
- Хирургия ожирения в Израиле
- Бариатрическая хирургия в Эстонии
- Торакальная хирургия
- Восстановительная медицина
- Медицинский check up
- Лечение в Германии
- Кардиология в Германии
- Нейрохирургия в Германии
- Онкоцентр София в Москве
- Протонная терапия
- Хирургия роботом Да Винчи
- Санавиация
- Лечение в Турции
- Лечение в Индии
- Европейская онкоклиника в Москве
- Клиника неврологии и онкологии в Москве
- Лечение в Финляндии
- Лечение в Швейцарии
- Хирургия в Германии – Больница Саксенхаузен
Диагностика и лечебно-диагностические тактики вогнутой груди. Лечение воронкообразной грудной клетки
Диагностика воронкообразной деформации грудной клетки осуществляется на основании визуального осмотра, рентгенологического исследования, а также компьютерной томографии грудой клетки с 3D-реконструкцией ребер. Оценивается состояние хрящей, ребер, соединительной ткани (для исключения наличия у пациента синдрома Марфана и других нарушений). Помимо этого диагностика помогает определить степень деформации, центр депрессии, степень смещения сердца. Все эти данные помогаю точнее наметить тактику лечения.
Вопреки распространенному мнению, воронкообразная деформация не может быть полностью исправлена никакими другими методами, кроме хирургического. Плавание, ношение специальных ортезов, лечебная физкультура, массаж, разрабатывание легких и другие упражнения, безусловно, улучшают ситуацию, но к сожалению, не дают ощутимых результатов. Хирургическая же коррекция на сегодняшний день является безопасным и эффективным методом исправления воронкообразной деформации грудной клетки.
Операции по коррекции ВГДК проводятся с 1911 года, в России – с 1949 г (у взрослых пациентов) и с 1961 г. (у детей).
На сегодняшний день очень хорошо зарекомендовал себяметод Насса – операция по Нассу, относящийся к миниинвазивным методам коррекции деформаций грудной клетки. Он применяется уже более 10-ти лет и на данный момент актуальной альтернативы методу по его эффективности и безопасности не существует.
Метод состоит во введении пациенту металлической пластины (иногда двух), помогающей выправить грудную клетку. Через 3-4 года пластину извлекают, разрезы при этом проводятся в тех же местах, что и при установке пластины. После извлечения пластины (пластин) пациент считается абсолютно здоровым, а грудная клетка исправленной. Но это не значит, что все 3-4 года пациент живет в щадящем режиме – уже через 6 месяцев после проведения операции можно вернуться к привычному образу жизни и даже занятиям спортом.
Высока также и удовлетворенность пациентов результатами операции (до 98%), всего у 2% наблюдается остаточная деформация, это связано с отклонениями от технологии проведения загрудинного канала в ходе операции. В качестве основных преимуществ метода необходимо отметить также его малотравматичность, небольшой реалибитационный период в сравнении с другими устаревшими операциями коррекции ВДГК и отсутствие заметных послеоперационных рубцов, т.к. произведение небольших разрезов по бокам позволяет полностью исправить деформацию.
Кроме того, метод Насса допускает проведение повторных операций в случае, если первая операция не позволила достичь желаемого эффекта, а также в случае исправления рецидивов, или исправления дефектов, вызванных проведенной в раннем возрасте коррекций грудной клетки другими методами.
Как исправить деформацию грудной клетки
В лечении позвоночника и суставов различают консервативные и оперативные методики терапии. Тактика выбирается, исходя из степени тяжести патологии и наличия сопутствующих заболеваний дыхательной и сердечно-сосудистой системы. Лечение деформации грудной клетки в домашних условиях включает выполнение комплекса упражнений, который укрепляют мышечный корсет, лечебно-физкультурные комплексы, дыхательную гимнастику, занятия плаванием, ношение корсета, курс массажа. Консервативные методики не в силах исправить ситуацию полностью, но способны значительно замедлить процесс и сохранить нормальную функцию внутренних органов. Лечение должно проводиться под постоянным контролем врача-ортопеда. Медикаментозная терапия направлена на устранение тех проблем, которые возникли во внутренних органах в результате их деформации под давлением костного скелета.
В травматологической практике различают три стадии деформации. С возрастом патология у ребенка будет прогрессировать, поэтому консервативное лечение может дать результаты только на первом этапе. На второй и третьей стадии консервативные методы не показывают эффективности, поэтому врачи рекомендуют провести реконструкцию грудной клетки оперативным путем. Таким образом можно избежать дальнейшего ухудшения и создать нормальные условия для функционирования сердца и легких. Как правило, оперативное вмешательство проводится при достижении ребенком 7-летного возраста. В лечении деформации грудной клетки у подростка последние несколько лет активно используется метод помещения двух магнитных пластин. Одна имплантируется за грудину, а вторая помещается на специальный корсет. Внешняя пластина притягивает внутреннюю за счет магнитного поля, и происходит постепенное изменение положения костей.
Симптомы болезни
Дефект грудинно-реберной системы может проявляться визуально. При воронкообразной деформации («грудь сапожника») кость киля вдавлена вовнутрь по направлению к позвоночнику, что обусловлено недостаточным развитием хрящей, соединяющих ребра. В области диафрагмы образуется впадина, а ребра подняты и выступают вперед.
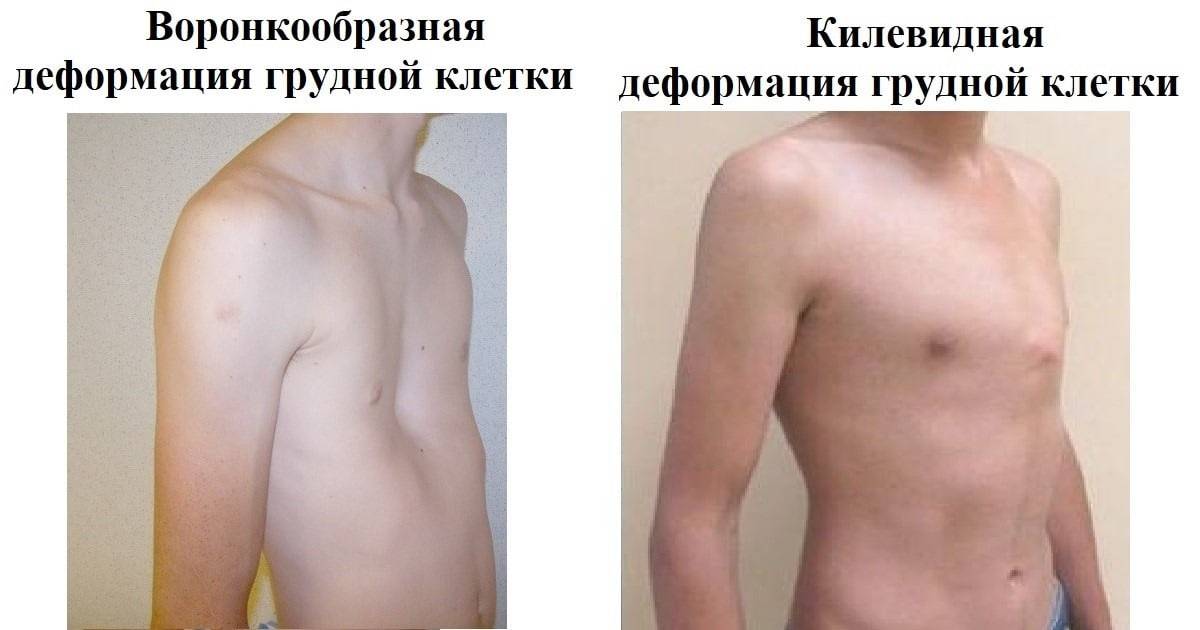
Рис. 1. Виды аномалии воронкообразная (первое изображение), килевидная (вторая фотография).
При килевидной патологии грудина выступает вперед в виде киля («куриная грудь»):
- передняя часть диафрагмы отсутствует;
- бочкообразная грудь;
- плечи выступают вперед;
- лопатки приподняты.
Такое отклонение вызывают разросшиеся хрящи V-VII ребер.
Кроме косметических дефектов, патология провоцирует нарушения в работе органов средостения:
- сердечно-сосудистая патология;
- дыхательная недостаточность, одышка;
- вегетативно-дистонические нарушения.
При «груди сапожника» происходит сдавление легких. Такие дети часто болеют простудными заболеваниями, которые осложняются инфекционными болезнями:
- трахеитами;
- бронхитами;
- воспалением легких;
- плевритом.
Ребенок быстро утомляется, страдает:
- одышкой;
- повышенной потливостью;
- болью в сердце;
- тахикардией;
- гипертонией.
Нарушение сказывается и на позвоночнике, вызывая его искривление, кифоз.
«Куриная грудка» реже сопровождается органной патологией. Выступающий киль приводит к косметическому дискомфорту. Реже отмечаются симптомы нарушения функций дыхательной и сердечно-сосудистой систем. У 15% детей обнаруживается сколиоз.
При раннем выявлении болезни терапия эффективнее, менее травматична. Воронкообразная или килевидная деформация грудной клетки у детей, лечение которой в подростковом или взрослом возрасте требует оперативного вмешательства, у детей младшего возраста ограничивается методами консервативной терапии. Современные методы диагностики позволяют выявить аномалию на самом раннем этапе развития.
Лечение
- При легкой деформации лечение не проводится.
- Лечение этого состояния требуется при наличии у пациента симптомов или при нарушении функции органов грудной полости на основании рентгеновских снимков
- Лечение следует проводить в возрасте не менее 8 недель; самый молодой пациент, получивший лечение, был в возрасте 7 недель.
- Существует два способа лечения этого состояния:
- Хирургическое удаление пораженного сегмента грудины и замена имплантатом.
- Наложение лангеты с шовным материалом вокруг грудины (см. ниже).
- Сначала стекловолоконной лангете придают нормальную форму нижней части грудной клетки.
- Затем протягивают шовный материал вокруг пораженных сегментов грудины (начиная с каудальной части; при продевании каждой следующей нити натягивают предыдущую, чтобы оттянуть грудину от легких и сердца); на грудную стенку накладывают кусок пластика (пластиковый пакет) такого же размера, как лангета, точно на то место, где будет располагаться лангета (две черные линии на груди обозначают расположение заднего края лангеты); на пластиковом шаблоне делают метки, показывающие места, где будут проходить нити через лангету.
- Пластиковый шаблон накладывают на стекловолоконную лангету.

- В лангете сверлят отверстия для шовного материала.
- Нити шовного материала протягивают через отверстия в лангете.
- Нити завязывают, перемещаясь спереди назад; затем закрепляют лангету на месте с помощью наружной повязки, накладывая ее в форме восьмерки вокруг передних конечностей.
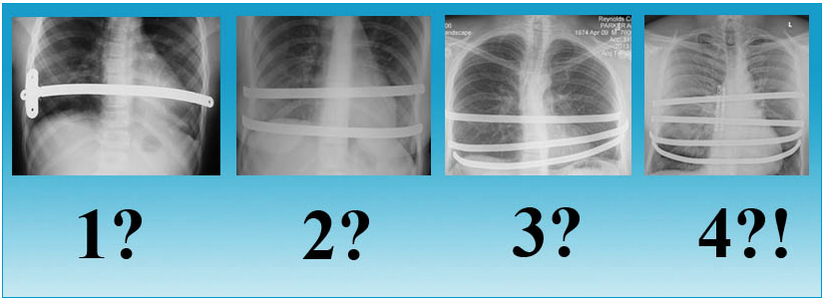
- Рентгеновские снимки грудной клетки до и после процедуры; “S” означает положение воронкообразного углубления до и после операции.
Сколько операций на пациентах моего возраста вы сделали?
Данный вопрос самый важный, так как операция по Нассу у 14-летнего ребенка и 30-летнего взрослого человека требует разный подход. Большинство торакальных хирургов, которые проводят операцию Насса, работают только с детьми. Детский хирург, который будет применять на 35-летнем пациенте те же методы, что и на ребенке, скорее всего потерпит неудачу. Опытным можно считать хирурга, который провел более 75-100 операций на пациентах данной возрастной группы. Бывают, конечно, и настоящие «Pectus-специалисты», которые делают более 100 операций ежегодно, но таких единицы. Если ваш хирург делает 2-3 операции в год, то лучше поищите другого врача. В данном случае даже умелые руки не заменят опыт, который приобретает специалист именно на таком типе операций.
Мое животное не ест после операции. Что можно сделать?
- Большинство животных отказывается есть свой обычный корм после операции, особенно если он сухой.
- Предложите животному домашнюю еду с соотношением белков и углеводов 1:1. Источником белка может быть любое вареное мясо (например, куриная грудка, грудка индейки, нежирный говяжий шницель) низкой жирности (удалите весь жир после варки мяса). В качестве источника углеводов можно использовать макаронные изделия, картофель или белый рис.
- Попробуйте консервированный корм для собак; для повышения привлекательности можно добавить очень малое количество чесночного порошка, либо куриный или говяжий бульон (продукты Chicken-in-a-MugTM или Beef-in-a-MugTM).
- Попробуйте детское питание из протертого мяса Gerber (например, из курицы, говядины, индейки или телятины).
- Попробуйте корм Hills A/D, который продается в большинстве ветеринарных клиник.
- Кормление с руки: поместите небольшое количество корма в рот собаки, чтобы она почувствовала вкус.
- Слегка подогрейте корм в микроволновой печи, чтобы сделать его более ароматным; перемешайте корм перед тем, как давать животному, и проверьте его температуру нижней поверхностью запястья; он должен быть слегка теплым.
- Помните, что большинство животных, перенесших операцию, не ест первые 1-2 дня после возвращения домой.
Кошки
- Предложите корма с запахом, содержащие рыбу (например, тунец или другие сильно пахнущие корма для кошек).
- Попробуйте детское питание из протертого мяса Gerber (например, из курицы, говядины, индейки или телятины).
- Кормление с руки: поместите небольшое количество корма на небо кошки; мягкий корм можно давать с помощью шприца.
- Слегка подогрейте корм в микроволновой печи, чтобы сделать его более ароматным; перемешайте корм перед тем, как давать животному, и проверьте его температуру нижней поверхностью запястья; он должен быть слегка теплым.
- Некоторые кошки едят только сухой корм, попробуйте предложить кошке гранулы, если она обычно ела такой корм.
- Регулярно гладьте и ласкайте кошку, чтобы помочь стимулировать аппетит.
- Помните, что большинство животных, перенесших операцию, не ест первые 1-2 дня после возвращения домой.
- Могут помочь стимуляторы аппетита, такие как ципрогептадин.
- Если кошка отказывается от любой еды в течение 7 суток, следует установить желудочный или носо-желудочный зонд для кормления во избежание серьезных нарушений печени (липидоза печени).
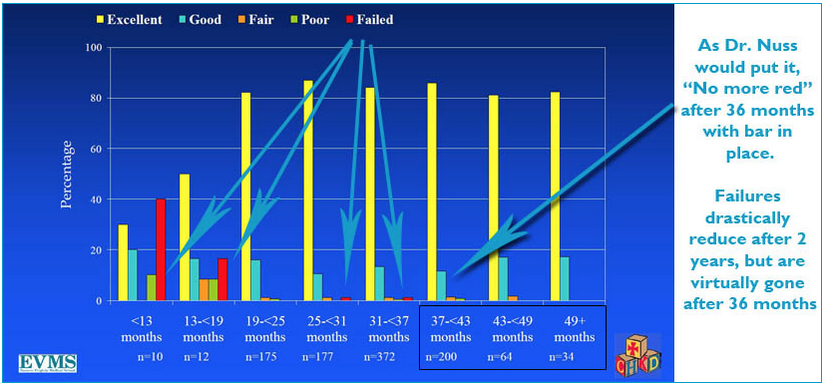
На какой срок вы устанавливаете пластины?
Исследования, проведенные в Госпитале Норфолка (Children’s Hospital of the Kign’s Daughters), где впервые начали делать операцию Насса, показали, что 2 года – это абсолютный минимум для всех детей и подростков. Большинство хирургов сейчас удлиняют этот срок до 3 лет. Для взрослых пациентов рекомендуется ставить пластины на 3 года. Иногда оставляют даже до 4 лет.
Не самый лучший вариант – оставлять пластины навсегда. Могут возникать осложнения, такие как эрозия грудины. Кроме того, может быть трудно и опасно удалять пластины, которые крепко срослись с костью. Нельзя также забывать о риске проведения в последующем операций на сердце и легких, в такой ситуации наличие пластин может затруднить проведение операции или даже сделать ее невозможной.
Воронкообразная деформация грудной клетки (впалая грудь)
Воронкообразная деформация грудной клетки (впалая грудь) на сегодняшний день является наиболее распространенной деформацией грудной клетки и встречается в 1 случае из 400 новорожденных. Килевидная деформация, как вторая наиболее распространенная форма деформации, встречается в 5 раз реже, чем воронкообразная грудная клетка.
Этиология развития воронкообразной деформации
Существует несколько теорий, объясняющих развитие этой деформации, но до конца этиология остается неясной. Некоторые авторы считают, что развитие воронкообразной деформации может быть связано с чрезмерно быстрым ростом реберного хряща, который вытесняет грудину кзади. Аномалии диафрагмы, рахит, или повышенное внутриматочное давление также предположительно способствуют смещению задней части грудины. Частое ассоциация воронкообразной деформации с другими заболеваниями опорно-двигательного аппарата, такими как синдром Марфана, дает возможность предполагать, что в определенной степени деформации обусловлены аномалиями соединительной ткани. Генетическая детерминированность встречается также у 40% пациентов с килевидной деформацией.
Клинические проявления
Воронкообразная грудная клетка может проявляться как в виде небольшого дефекта, так и выраженного дефекта, при котором грудина доходит почти до позвонков. Возникновения дефекта является результатом 2 факторов: (1) степенью задней ангуляции грудины и степенью задней ангуляции реберного хряща в зоне прикрепления ребер к грудине. Если же, кроме того имеются дополнительно ассиметрии грудины или хрящевые ассиметрии, то в таком случае оперативное лечение становится более технически сложным.
Воронкообразная деформация возникает, как правило, при рождении или вскоре после рождения. Деформация часто прогрессирует, и глубина вдавления увеличивается по мере роста ребенка. Впалая грудь чаще встречается у мужчин, чем у женщин, в соотношении 6:1 Впалая грудь может сочетаться с другими врожденные аномалиями, включая аномалии диафрагмы. У 2% пациентов, впалая грудь связана с врожденными аномалиями сердца. У пациентов с характерным габитусом тела, можно предположить диагноз синдром Марфана.
Существует несколько методов количественной оценки тяжести деформации при воронкообразной груди, которые обычно включает измерения расстояния от грудины к позвоночнику. Возможно, наиболее часто используемым методом является метод Халлера, который использует отношение поперечного расстояния до переднезаднего расстояния, полученные на основании КТ. В системе Haller, оценка 3,25 или выше свидетельствует о тяжелом дефекте, который требует хирургического вмешательства.
Воронкообразная грудь вообще не оказывает особого физиологического воздействия на младенцев или детей. Некоторые дети испытывают боль в области грудины или реберного хряща, особенно после интенсивных нагрузок. У других детей возможно сердцебиение, что может быть связано с пролапсом митрального клапана, который обычно имеет место у пациентов со впалой грудью. Некоторые пациенты могут чувствовать шум движения крови, который связан с тем, что легочная артерия находится близко к грудине и во время систолы пациент может отмечать шум выброса крови.
Иногда у пациентов с воронкообразной грудью встречается астма, но отмечено что деформация не оказывает явного влияния на клиническое течение астмы. Воронкообразная деформация оказывает влияние на сердечно-сосудистую систему и наблюдения показали, что после оперативной коррекции деформации происходит значительное улучшение функций сердечно-сосудистой системы.
Диагностика патологии
Диагностика заболеваний, связанных с костным корсетом грудины, обычно не представляет сложностей и может быть проведена при изучении внешних проявлений. На начальном этапе специалист назначает рентгенографическое исследование в двух проекциях, дающее полную картину искривления и степени тяжести болезни. Далее может быть назначена компьютерная томография, по результатам которой будет ясна не только степень деформации костей и хрящей, но и характер смещения средостения, сердечной мышцы, насколько сдавленно легкое. Магнитно-резонансная томография дает полное представление о состоянии костных, хрящевых и мягких тканей.
Норма цервикального канала при вынашивании плода
В норме наружный зев цервикального канала и сама шейка матки при беременности сомкнуты в плотное кольцо. Это позволяет организму женщины удерживать плод внутри матки на протяжении всего срока гестации.
Когда женский организм начинает готовиться к родам, происходит постепенное размягчение и сглаживание шейки матки, направленное на облегчение прохождения малыша по родовым путям. Одновременно с этим начинается расширение цервикального канала, который при беременности оставался плотно закрытым. С началом схваток цервикальный канал раскрывается постепенно с 1-2 до 10 см. Подробнее о том, как раскрывается шейка матки перед родами→
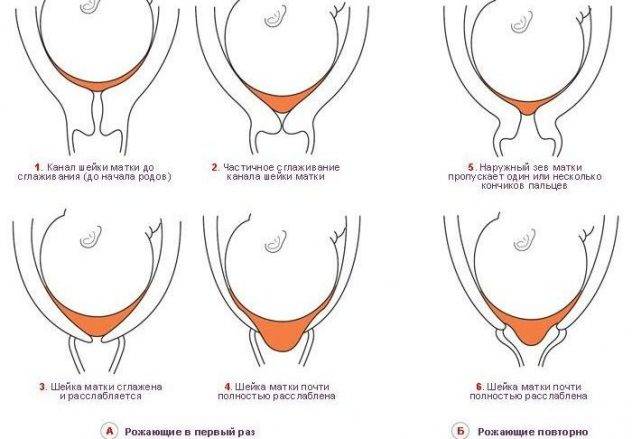
В зависимости от степени открытия шеечного канала, врачи определяют предполагаемое время родов и анатомическую готовность женщины к ним. Когда ширина цервикального канала достигнет 10 см, формируется единый родовой путь, состоящий из матки, канала шейки матки и влагалища.
История исправления воронкообразной деформации груди
До начала 21 века практически все формы воронкообразной деформации грудной клетки оперировали, использую высокотравматичный метода Равича, заключающийся в резекции передний хрящевых отрезков рёбер и выведения западающей грудины на естественный уровень. Однако данный метод имел большое количество как ранних, так и среднесрочных осложнений, так и поздних осложнений и последствий . В 1998, Nuss с коллегами сообщили о своем 10-летнем опыте работы использования минимально инвазивной методики для коррекции ВДГК. Сегодня малоинвазивное восстановление ВДГК (MIRPE) хорошо зарекомендовало себя и является “золотым стандартом” хирургического лечения ВДГК у подростков и взрослых пациентов обоих полов.
Более подробно о воронкообразной деформации грудной клетки вы можете ознакомиться на нашей странице Пластика воронкообразной деформации грудной клетки в Краснодаре
Клиника «Здрава» вместе с пластическими и торакальным хирургами является пионером нехирургического лечения воронкообразной и килевидной деформаций грудной клетки (синонимы первой – грудь сапожника, впалая грудь, pectus excavatum; синонимы второй – куриная грудь, килевидная грудь) на Юге России. Мы гордимся тем, что добились положительных результатов для наших пациентов с различными видами деформаций грудной клетки. Мы благодарны, что несколько наших пациентов и их родители разрешили нам поделиться своими снимками и историей обращения в клинику «Здрава».
Минимально инвазивная видеоассистированная операция установки пластины или пластин под грудину с целью коррекции грубой воронкообразной деформации грудной клетки имеет достаточно жёсткие показания к проведению хирургической коррекции ВДГК, главным из которых является значение индекса Галлера более 3.25 и желание пациента выполнить именно хирургическое лечение ВДГК.