Каковы симптомы и признаки чесотки?
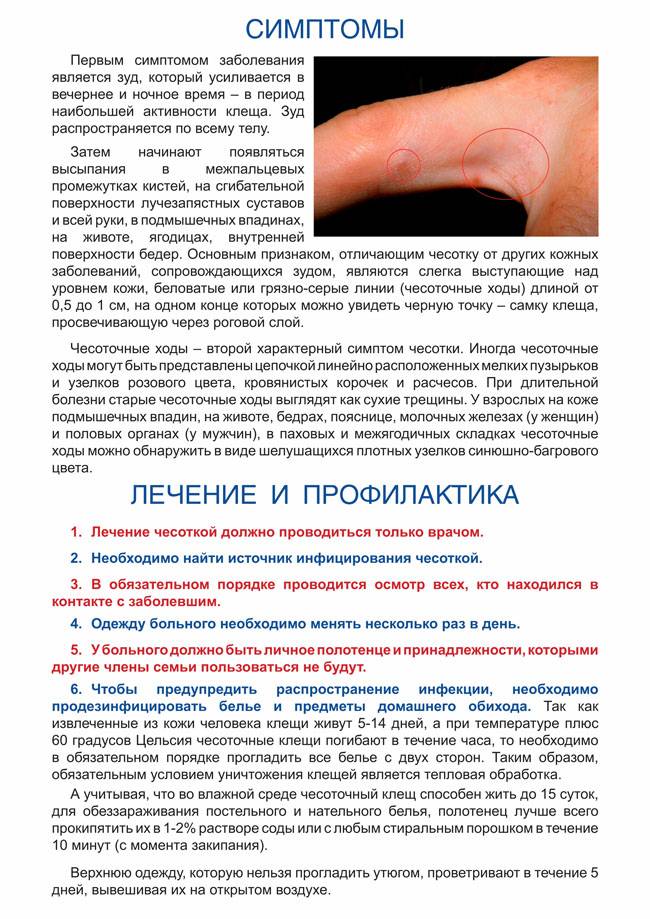
Клещевые ходы (тоннели). Они могут быть замечены на коже в виде мелких, темных или серебристых линий длиной около 2-10 мм (с точкой входа и точкой выхода). Наиболее часто они встречаются на участках кожи между пальцами рук, на внутренней поверхности запястья. Тем не менее, они могут возникнуть на любом участке кожи. Вы можете не заметить ходы, пока не начнется сыпь или не появится выраженный зуд.
Фото 4. Чесоточный ход
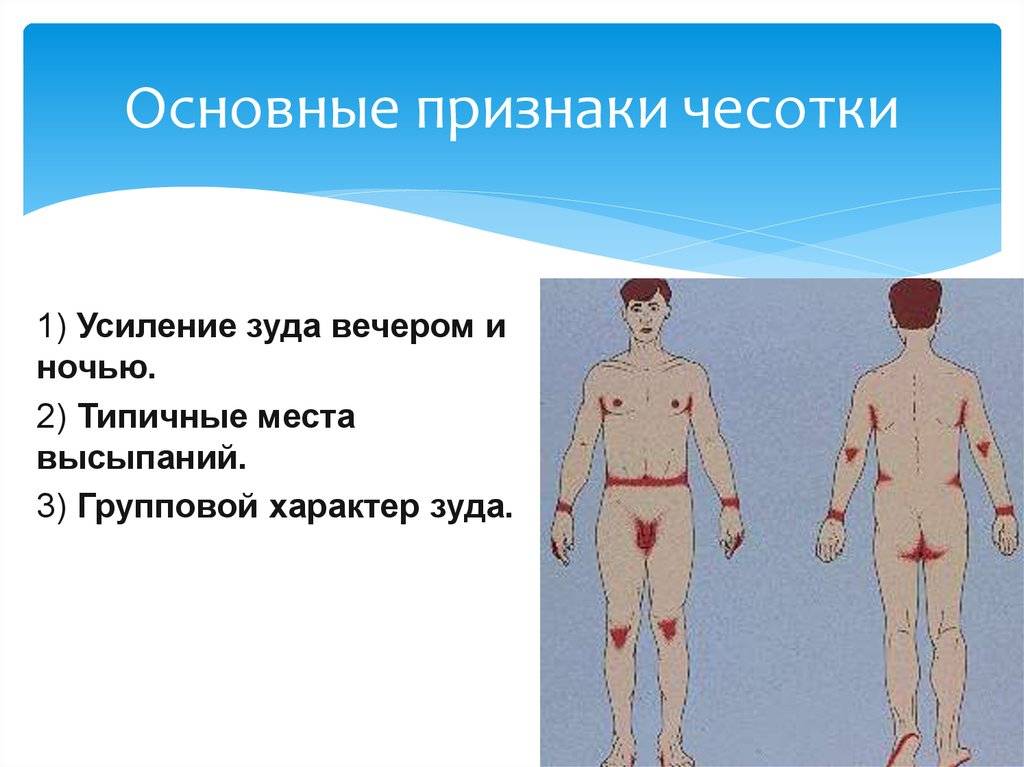
- Зуд. Это наиболее тяжелый симптом, начинающийся обычно с какой-то одной области (руки) но быстро распространяющийся на другие места. Зуд, как правило, усиливается в ночные часы и после горячей ванны. Вы можете иметь сильный зуд, даже если заражены всего несколькими клещами.
- Сыпь. Сыпь обычно появляется вскоре после начала зуда. Как правило, это пятнисто-папулезная красная сыпь, которая может появиться на любом участке тела. Сыпь наиболее заметна на внутренней поверхности бедер, на животе и ягодицах, в подмышечной области и вокруг сосков у женщин. Сыпь обычно весьма характерная, и врач легко поставит по ней диагноз. Тем не менее, у некоторых людей сыпь бывает совершенно нетипичной, похожей на совсем другие заболевания кожи, отсюда иногда случаются ошибки в диагностике и терапии чесотки.
Фото 5. Чесоточная сыпь на ягодицах
 Фото 6. Сыпь при чесотке в подмышечной впадине
Фото 6. Сыпь при чесотке в подмышечной впадине

Расчесы. Расчесы связаны с интенсивным зудом и представляют собой поверхностные повреждения кожи ногтями самого пациента. В некоторых случаях эти повреждения кожи инфицируются болезнетворными бактериями – и возникает вторичная бактериальная инфекция кожи. Такие участки кожи становятся гиперемированными, воспаленными, горячими и болезненными.
Обострение ранее существовавших заболеваний кожи. Чесотка может ухудшить
симптомы других заболеваний кожи, особенно болезней, изначально сопровождавшихся зудом, например: атопическая экзема, псориаз и тд. Диагностика чесотки в таких случаях нередко бывает чрезвычайно трудной.
Примечание: зуд и сыпь при чесотке обусловлены аллергической реакцией на чесоточных клещей (или их слюну, фекалии или яйца). Первые симптомы чесотки обычно возникают через 2 – 6 недель от заражения. Зуд и сыпь может развиться на любом участке кожи, а вовсе не только в тех местах, где непосредственно повреждает кожу чесоточный зудень. Помните, что Вы могли быть заразны до появления симптомов, и задолго до того, как Вы узнали, что больны чесоткой.
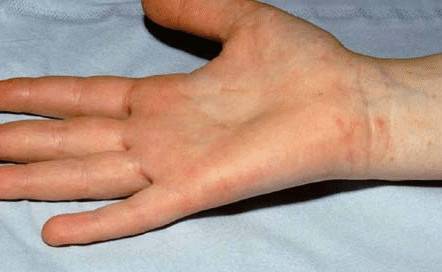
На фотографии показано несколько типичных чесоточных тоннелей по обе стороны от запястной складки кожи. Этот пациент сфотографирован еще до появления типичной сыпи, возникающей в ответ на укусы клещей.
Сама сыпь, в классическом варианте, выглядит так:

Высыпания, локализованные в типичном месте – межпальцевых промежутках кисти:
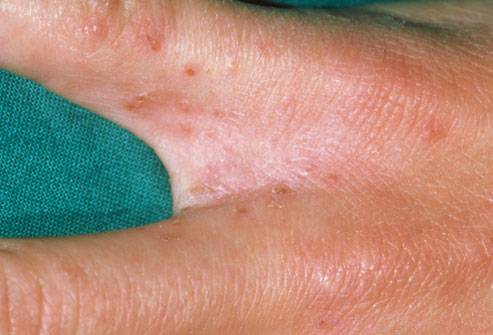
А на этой фотографии отлично виден типичный “тоннель” от чесоточного клеща:

Профилактика заболеваний щитовидной железы
Профилактикой любого заболевания щитовидной железы является исключение дефицита йода в организме. Правильное функционирование данного органа напрямую зависит от количества суточного потребления йода.
Согласно данным Всемирной организации здравоохранения (ВОЗ) человеку в сутки необходимо потреблять не менее 200 мкг. Для беременных женщин эта норма составляет 250 мкг. Для того, чтобы обеспечить организм таким количеством вещества необходимо насытить свой рацион продуктами им обогащенными:
- морская капуста;
- фейхоа;
- пикша, кальмар, минтай и другие свежие морепродукты;
- немного содержится в домашних куриных яйцах и молоке.

Также к профилактике заболеваний щитовидной железы относят:
- ежегодное проведение УЗИ на выявление заболевания щитовидной железы у мужчин, женщин и детей;
- сдача анализов на гормоны;
- нормализация веса (лишний вес пагубно влияет на здоровье щитовидки);
- отказ от курения и злоупотребление алкоголем;
- ведение активного образа жизни;
- отсутствие дефицита витаминов и минералов в организме.
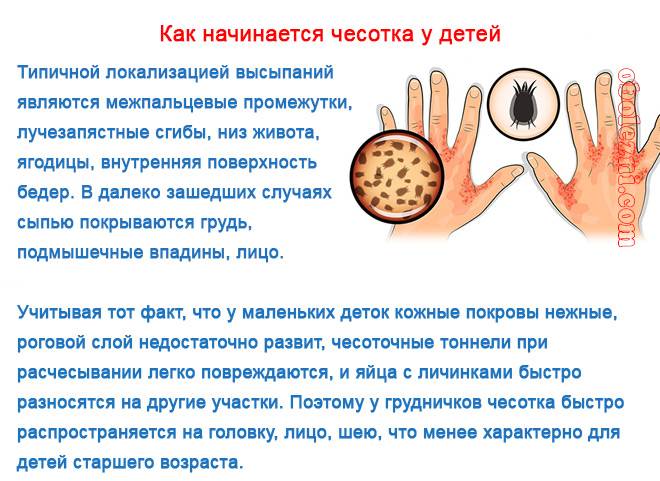
Чесотка у детей
Дети наиболее чаще подвержены заболеванию, чем взрослые. Это обусловлено тем, что они находятся большую часть времени в большом коллективе и в контакте – в детском саду, в школе, на общей детской площадке. При заболевании одного ребенка, заражение, порой, достигает эпидемических показателей.
Признаки, по которым можно заподозрить у ребенка чесотку:
- трудности с засыпанием, ребенок просыпается часто и плачет;
- вялость и капризность в течение дня;
- трещинки на поверхности кожи – старые ходы клеща;
- небольшие высыпания розового или телесного цвета в местах укуса паразитов.
Если у взрослых клещ ищет наиболее тонкие места, например, между пальцами, то у ребенка все тело покрыто нежной кожей. Поэтому внедрение клеща может быть на любом участке тела, даже на лице, ладошках, волосистой части головы. А у подростков-мальчиков в том числе в области гениталий.
Если ребенок сам по себе аллергичен, у него сложно диагностировать клещевую инвазию. Поскольку врачи часто принимают чесотку за аллергическую реакцию и не сразу назначают необходимые исследования.
При лечении чесотки у детей врачи подбирают специальные препараты, разрешенные для малышей в возрасте до 3 лет.
Методы диагностики кожных заболеваний:
- Диагностика кожных заболеваний
- Диагностика кожных заболеваний на дому
- Диагностика аллергических заболеваний кожи
- Диагностика бактериальных заболеваний кожи
- Диагностика вирусных заболеваний кожи
- Диагностика заболеваний волос
- Диагностика заболеваний ногтей
- Диагностика новообразований на коже
- Пузыри на коже
- Дерматоскопия
- Анализы на демодекс
- Диагностика половых инфекций
- Анализы на грибы
- Соскоб с кожи
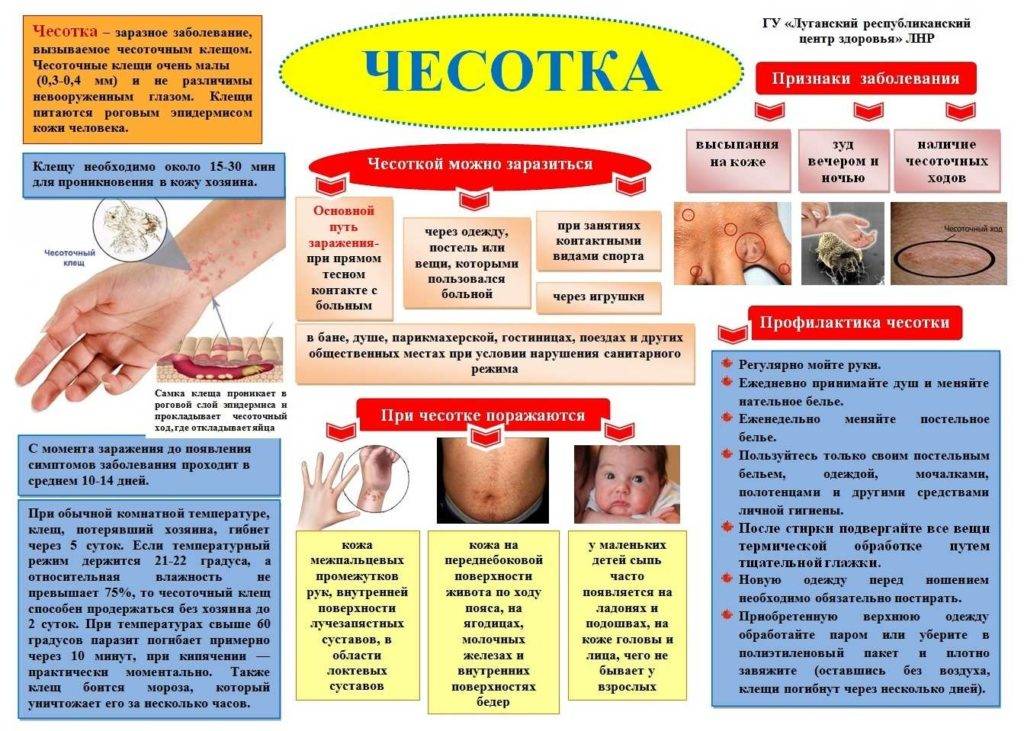
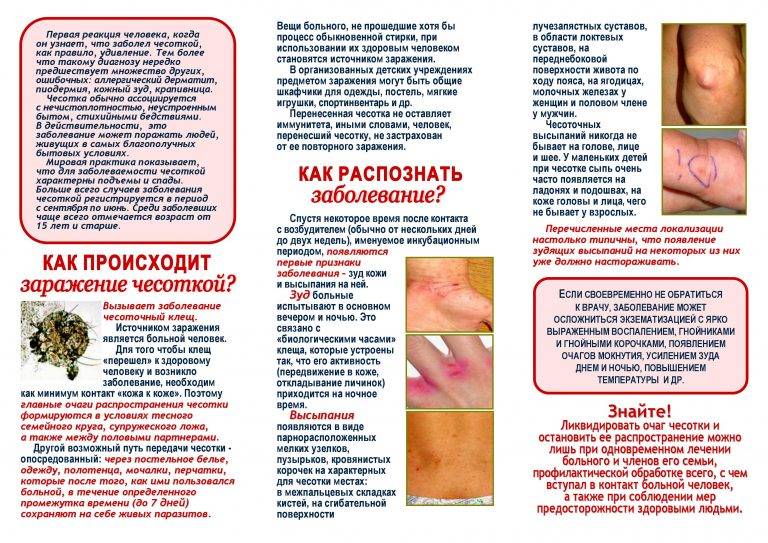
Профилактика чесотки
Чтобы не заболеть чесоткой, каждый должен соблюдать некоторые меры предосторожности. Вот несколько правил, если есть опасность заражения:
- принимать ванну или душ с использованием дегтярного мыла не менее 2 раз в день;
- следить за состоянием ногтей, подстригать их вовремя;
- избегать случайные половые связи;
- пользоваться только личными средствами гигиены;
- избегать контактирования с больными;
- после посещения общественных мест тщательно мыть руки с мылом;
- регулярно проводить влажную уборку в жилом помещении;
- избегать использования многоразовых полотенец, мыла в общественных местах;
- если в семье больной, надо изолировать его в отдельное помещение.
Профилактика со стороны медицинских и карантинных служб строится с учетом особенностей возбудителя и масштабов очага заражения.
Она состоит из нескольких этапов:
- Выявление больных. Это можно сделать во время профилактических осмотрах в детских садах, школах, на производствах.
- Установление очага заражения. Врач интересуется, где произошло возможное заражение, с кем заболевший был в контакте. Определяется круг лиц, которым рекомендовано профилактическое обследование. А это в первую очередь члены семьи больного.
-
Организация и проведение дезинфекции
в очагах болезни входит в обязательный план мероприятий. Необходимо обеззаразить полотенца, постельные принадлежности, одежду. Это достигается путем кипячения, использования стирального порошка, хлорсодержащих средств. Используются также специальные распыляющие средства для уничтожения клеща на поверхности мебели, дверных ручках, стульях. Двусторонней обработке подвергают подушки, матрасы, одеяла.
При использовании аэрозолей для обработки бытовых предметов, важно, чтобы дети, животные и даже растения были временно удалены из помещения.
Лечение чесотки
Чесотку невозможно вылечить самостоятельно без помощи врача. Помощь можно получить амбулаторно или на дому. Задача дерматолога – устранить симптомы болезни, уничтожить паразита, не дать болезни распространиться дальше.
Для этого проводится лечение:
- Специфическое – с применением определенных препаратов и мазей. Назначается при клиническом подтверждении диагноза.
- Профилактическое – по эпидемиологическим показаниям, когда определен круг контактирующих с больным лиц. При этом симптомы болезни могут отсутствовать, однако лечение проводится одновременно.
- Пробное – назначается тогда, когда врач может подозревать наличие чесотки, но при диагностировании клещ не был обнаружен. Если лечение принесет положительную динамику, тогда диагноз подтверждается.
Для детей до 3 лет применяют препараты, разрешенные к применению именно для маленьких пациентов.
Народные средства от чесотки
Издавна чесотку лечили кремами, настоями, отварами, которые готовили знающие люди. Вот некоторые рецепты:
- Смешать по 1 ст.л. мела, топленого жира, зеленого мыла и березового дегтя. Замешать в виде кашицы и мазать пораженные места 2-3 раза в день в течение 5 дней.
- Несколько головок чеснока залить 100 мг горячего масла и проварить 12 минут. Затем чеснок надо растолочь до кашицы, смешать с тем же маслом и наносить 2-3 раза в день.
- Простейший метод – это нарезать кусочками обычное хозяйственное (черное, коричневое) мыло, взбить до густой пены и нанести на кожу. Смыть через 30 минут. Можно добавить к смеси зубчик чеснока. Такое средство совершенно безвредно и подходит даже для беременных женщин.
- Столовый уксус втирать в кожу 2 раза в день на протяжении 2 недель. Он уничтожает клещей и личинок.
- Листья лавра предварительно измельчить и смешать с небольшим количеством сливочного масла. Втирать в кожу 2 раза в день.
- Натирать пораженные участки соком брусники.
- Смешать 100 г корней девясила с 4 стаканами горячей воды и настаивать отвар в течение 4 часов. Смесь натирать в пораженные места 2-3 раза в день. Это быстро помогает уничтожить клещей.
- Мази лучше наносить в ночное время, когда клещ наиболее активен.
Народные средства не могут заменить традиционное медицинское лечение. Но их использование также принесет пользу и будет способствовать быстрейшему выздоровлению. В любом случае перед применением народных средств надо посоветоваться с лечащим врачом.
Как лечить псориаз на локтях
Лечение псориаза на локтях лучше начинать как можно раньше. И проводиться оно должно по назначению врача-дерматолога. Врач обязательно дает общие рекомендации, разработанные для больных:
- избегать стрессов и тяжелых нагрузок;
- не курить, ограничить употребление алкоголя;
- носить белье из натуральных тканей;
- стараться минимально травмировать кожу в области локтей; при постоянной работе за компьютером можно надевать хлопчатобумажные нарукавники;
- во время мытья под душем не растирать кожу жесткими мочалками;
- после душа наносить на кожу увлажняющее гипоаллергенное средство;
- при работе со средствами бытовой химии (стиральными порошками, чистящими средствами и т.д.) надевать резиновые перчатки;
- правильно регулярно питаться.
Методы лечения псориаза локтей
Полезно знать
- Лечение псориаза на голове
- Лечение псориаза на ногах
- Лечение псориаза на ногтях
- Лечение псориаза на руках
- Лечение псориаза на лице
- Лечение ладонно-подошвенного псориаза
В лечении псориатических процессов все большее значение приобретают немедикаментозные методики, основанные на современных достижениях медицины и тысячелетнем опыте китайских и тибетских врачей. Эти методы можно применять как во время обострения для устранения основных симптомов и ускорения наступления ремиссии, так и во время ремиссии для предупреждения обострения. В лечении псориатических высыпаний на локтях применяют следующие методы:
Рефлексотерапия – древнейший метод воздействия на определенные точки на теле человека с целью восстановления нарушенного здоровья. При псориазе на локтях проводятся следующие курсы лечения:
- иглоукалывание – воздействие на акупунктурные точки (АТ) на теле иглами;
- прижигание – воздействие на АТ полынными сигаретами;
- точечный массаж – воздействием на АТ массажем;
- аурикулотерапия – воздействие на точки, расположенные на ушной раковине;
- вакуум-терапия – воздействие на АТ при помощи разреженного воздуха (специальными банками или аппаратом).
PRP-терапия – активизация защитных сил организма путем введения в места поражения на коже собственной плазмы пациента, обогащенной тромбоцитами; новейший метод, отлично зарекомендовавший себя в лечении псориаза.
Аутогемотерапия – метод, давно применяемый в лечении псориаза, положительно влияющий на работу организма в целом; пациенту внутримышечно вводят его же взятую из вены кровь.
Гирудотерапия – курсы терапии пиявками. Особенно эффективны для профилактики обострений.
Фитотерапия – широко используются лекарственные растения. Подбору таких средств специалисты обучаются по европейским и восточным методикам.
Локализация высыпаний при чесотке
Кроме зуда у больных появляются на теле высыпания в виде прыщиков небольшой величины. Они покрывают покрасневшую воспаленную кожу.
Чесоточным клещам присущи определенные участки тела, где они селятся:
- Чесоточная сыпь у взрослых появляется чаще на руках, особенно между пальцами. А также в кожных складках запястий, на локтях, коленках, на ягодицах, животе, в околососковой зоне, на пенисе, на мошонке, в подмышках, на лопатках, на линии пояса. Клещ не поражает у взрослых лицо, ладони, подошвы, верхнюю часть спины.
- У малышей клещи атакуют поверхность ладошек, стопы, голову, лицо, шею.
- Наиболее часто у взрослых и детей прыщики возникают между пальцев на руках. В процессе прогрессирования болезни сыпь может покрыть все тело. Исключение составляют только лицо и волосистая часть головы у взрослых. Но у малышей и эти участки тела могут быть усыпаны прыщиками.
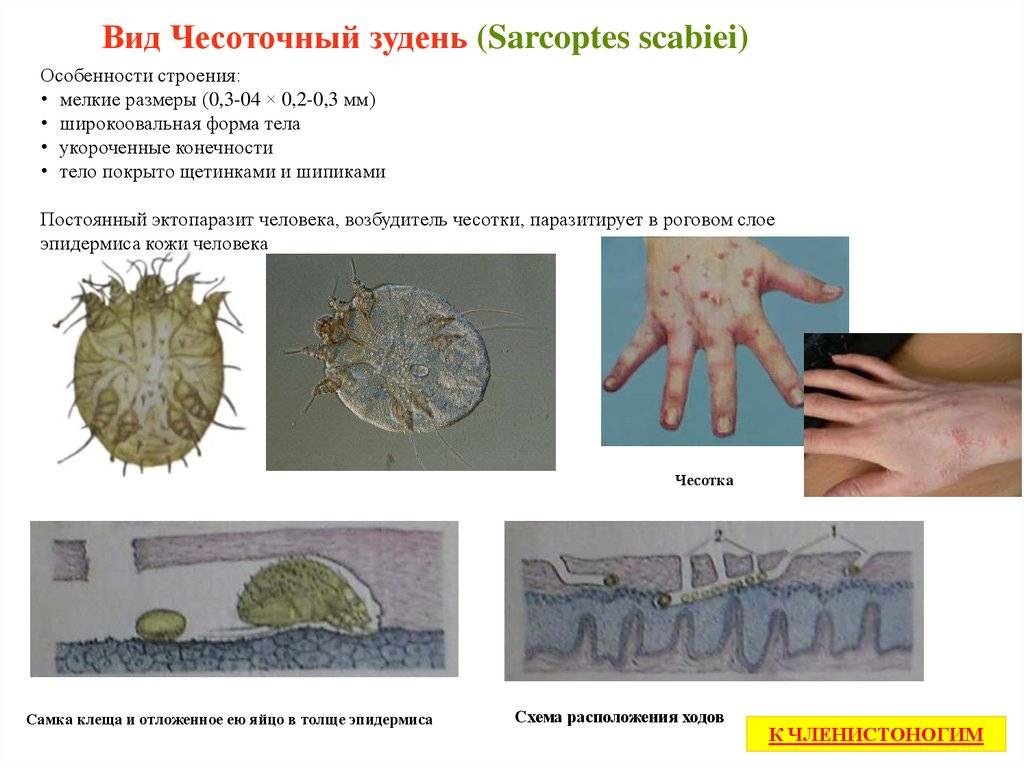
Возбудитель чесотки
Чесоточный микроскопический клещ Sarcoptesscabiei (L.) является тем паразитом, который вызывает чесотку. Большую часть жизни он проводит в коже человека. На поверхности он появляется только на период спаривания.
Различают женскую и мужскую особь. Самки строят ходы и откладывают яйца. Функция самцов – оплодотворять самок. После спаривания самцы сразу погибают. Чаще соотношение самок к самцам 2:1.Для спаривания самки выходят на поверхность кожи ночью и перемещаются со скоростью 2,5 см за минуту.
Размер взрослой особи примерно 100 мкм. Паразит имеет мощный челюстной аппарат, чтобы вгрызаться в кожу и проделывать там тоннели. По бокам ото рта имеются две ножки с присосками. Две задние лапы – на брюшке. У самок на задних лапах есть щетинки, а у мужских особей на всех четырех лапах присоски.
Яйца паразита имеют овальную форму. У вылупившейся личинки три лапы.
В организме своего хозяина возбудитель чесотки живет не долго – от 4 до 6 недель, затем погибает и разлагается. За свою жизнь одна самка откладывает до 90 яиц.
Днем самки клеща не активны, они начинают свою жизнедеятельность в вечернее время и прогрызают тоннели на 2-3 мм за ночь. За ночь самка откладывает 2-4 яйца. Но только 10 % яиц благополучно «доживают» до взрослого клеща. Питается клещ отмершими клетками эпидермиса.
Паразит быстро гибнет при температуре выше 55 градусов, а при нагревании до 80 градусов гибнет мгновенно. Для него также необходима определенная влажность. Самка сохраняет подвижность до 6 дней при комнатной температуре и влажности 60 процентов.
Лечение
Щитовидная железа по праву считается королевой эндокринной системы, ведь она контролирует работу большинства органов за счет выработки гормонов
Ввиду того, что она влияет на весь организм, то ее лечением необходимо заниматься крайне осторожно и только под присмотром врача
В зависимости от причины заболевания щитовидной железы, поставленного диагноза и индивидуального анамнеза пациенту назначается лечение. Основными видами лечения выступает:
- заместительная терапия гормонами;
- назначается дополнительный прием йода;
- диета обогащенная витамина и минералами;
- хирургическое вмешательство.
Норвежская чесотка
Этот тип чесотки является довольно редким и необычным.
Это наиболее тяжелая форма чесотки, возникающая из-за гиперзаражения чесоточными клещами. При такой форме на человеке обитает несколько тысяч, или даже миллионов клещей, что вызывает чрезмерное шелушение кожи. Чрезмерная десквамация плюс огромное количество клещей – приводят к чрезвычайной заразности такого больного. Обильна сыпь, корки, тяжелые вторичные бактериальные инфекции кожи – делают эту форму болезни очень тяжелой для пациента.

Норвежская чесотка обычно встречается у лиц с резко ослабленным иммунитетом: у пациентов с ВИЧ/СПИДом, пациентов, получающих химиотерапию, у истощенных пациентов пожилого возраста и т.д.
Норвежская чесотка чаще, чем обычная, передается через контакт с полотенцами, постельными принадлежностями и тканью, покрывающей мягкую мебель. Клещи, распространяющиеся от больного норвежской чесоткой, способны выживать вне кожи человека до недели. Даже люди, имеющие минимальный контакт с больным норвежской чесоткой, такие как работники химчисток, способны заражаться, и потому должны получать лечение при устранении вспышки. Вспышка норвежской чесотки в здании, в котором в тесном контакте находится много человек с ослабленным иммунитетом, например в доме престарелых, является чрезвычайно сложной проблемой. В таких ситуациях абсолютно каждый человек, посещавший здание: престарелый пациент, персонал или родственники пациентов, нуждаются в активном лечении.
При контакте с больным норвежской чесоткой, у здорового человека с неповрежденной иммунной системой, развивается обычная чесотка. Чесотку у лиц с ВИЧ-инфекцией бывает очень сложно искоренить, нередки рецидивы даже после нескольких, самых тщательных курсов лечения.
Мази от чесотки
Наиболее часто применяют:
- цинковую мазь;
- перметриновую мазь;
- мазь Вишневского;
- бензилбензоат;
- серная мазь;
- кротамитон;
- медифокс;
- спрегаль.
Каждая мазь имеет свою специфику и отличительные свойства. Например, цинковая мазь не имеет запаха, не аллергична. Перметриновая мазь эффективно убивает клеща и даже личинки. Но может вызывать аллергию и отеки. Серная мазь отлично справляется с уничтожением клещей, но имеет сильный запах и окрашивает одежду. Мазь Вишневского помогает снять воспаление, уничтожает клеща, способствует заживлению повреждений на коже.
Самостоятельное лечение мазями не рекомендовано. Необходимо учитывать различные особенности течения болезни и состояния больного, чтобы определить, какой вид мази ему подходит. Этим занимается врач-дерматолог.
Средства для лечения чесотки
Чесотка обычно легко излечима. Стандартная терапия чесотки – это кожные препараты, содержащие 5% перметрина (Медифокс, Ниттифор и др). Перметрин – это инсектицид, который убивает чесоточных клещей. Если перметрин не может быть использован (например, из-за аллергии на него), то применяется 0,5% водный раствор малатиона (Пара плюс). Высокоактивным также является сочетание препаратов esdepallethrine + piperonyl butoxide (Спрегаль)
Все эти препараты просты в применении, и обладают высокой эффективностью.
Препарат против чесотки наносится на кожу дважды – в первый день терапии, и на седьмой день от первого нанесения
Такая схема гарантированно убивает всех чесоточных клещей на коже человека и внутри нее.
Обратите внимание, что ежедневные горячие ванны, с мылом или гелем для душа НЕ способны вылечить Вас от чесотки. Использование вышеуказанных инсектицидов – обязательно.
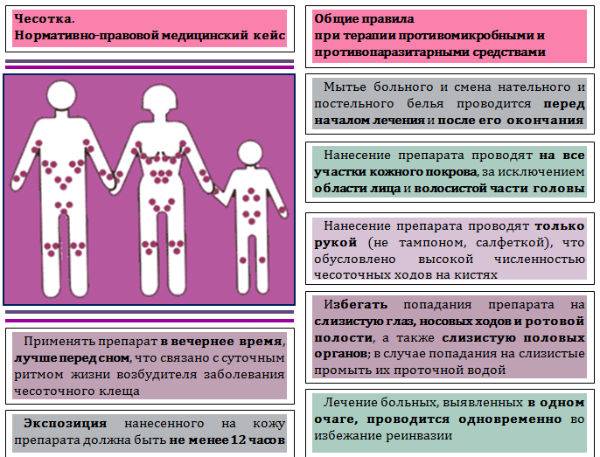
Правила использования препаратов против чесотки
Прочтите инструкцию к выбранному препарату, уточните для каких участков кожи он разрешен
Некоторые препараты применяются на всех участках тела включая кожу головы и лица, в то время как другие должны быть применены только для кожи ниже шеи.
Не забудьте обработать труднодоступные места, такие как перианальная область, спина, подошвы ступней, межпальцевые промежутки рук и ног, подногтевые ложа и гениталии.
Обратите особое внимание на те области, где чаще всего бывают клещевые тоннели: запястья и локти, кожа в складке под женской грудью, подмышечные впадины, а также область вокруг сосков у женщин.
Взрослому человеку необходимо не менее 30 г крема или 100 мл лосьона для достаточного намазывания на все участки тела. То есть для двукратной обработки одного взрослого человека необходимо приобретать не менее 60 г крема или 200 мл лосьона.
Наносите крем или лосьон на сухую, не распаренную кожу (не после горячей ванны).
Крем или лосьон следует оставить на коже столько времени, сколько рекомендовано в его инструкции
Например, средства на основе перметрина следует оставлять на коже 8-12 часов. Средства на основе малатиона не следует смывать 24 часа.
Дети не должны посещать школу или детский сад, пока не пройдут первый день лечения.
Если в день лечения вы моете руки, или любую другую часть тела – после мытья необходимо повторно нанести крем или лосьон на вымытые участки кожи.
Матери, кормящие грудью, должны смывать лосьон или крем с сосков перед каждым кормлением младенца, а после кормления – повторно наносить его.
При лечении ребенка раннего возраста – следует надевать ему варежки на ручки, чтобы предотвратить слизывание ребенком лекарства.
Одежда, полотенца, и постельное белье, которые соприкасались с заболевшим, должны быть постираны при температуре не ниже 50 ° С сразу после первого курса лечения. Такая температура убивает чесоточных клещей. Если какую-то вещь нельзя постирать в горячей воде, заверните ее в полиэтиленовые мешки и оставьте без использования не менее 72 часов – клещи погибнут от голода. Допустимо также с целью дезинфекции (дезинсекции) проглаживать ткани горячим утюгом, или помещать в горячую сушилку на 10-30 минут. Однако помните, что обработка высокой температурой предметов мебели, жилых помещений, или домашних животных – нецелесообразна и опасна.
Некоторым пациентам, имеющим симптомы вторичной бактериальной инфекции кожи, могут также понадобиться антибиотики.
Правила детской гигиены при лечении конъюнктивитов
В период приема антибактериальных средств важно особое внимание уделять соблюдению личной гигиены ребенка — это поможет максимально ускорить выздоровление. Лучше завести для него на это время отдельные предметы гигиены: мыло, полотенце. Каждый день нужно менять постельное белье, особенно наволочки, производить влажную уборку комнат в доме
На период терапии лучше отказаться от посещения общественных мест, походов в бассейн, сауну. Желательно оставаться на домашнем режиме до полного выздоровления
Каждый день нужно менять постельное белье, особенно наволочки, производить влажную уборку комнат в доме. На период терапии лучше отказаться от посещения общественных мест, походов в бассейн, сауну. Желательно оставаться на домашнем режиме до полного выздоровления.

Если ребенок носит контактные линзы, лучше во время лечения перейти на использование очков. При этом за их чистотой также надо тщательно следить, так как на них легко могут попасть бактерии с рук и глаз.
Из рациона целесообразно исключить сладкое, острое, копченое и ввести больше продуктов, богатых витаминами A, B, C, селеном, цинком, полезных для здоровья глаз. Следите также, чтобы ребенок не проводил много времени с гаджетом или за компьютером во избежание сухости и раздражения слизистой оболочки. Большой процент успеха в лечении зависит от соблюдения этих несложных правил.
Виды
По течению заболевания различают несколько видов чесотки:
Типичная чесотка;
это самая распространенная форма заболевания, протекает с патогномичными (однозначными) признаками чесотки.
Чесотка без ходов;
характерной особенностью данной формы заболевания является отсутствие главного признака – чесоточных ходов. Вместо них наличествуют везикулы около 2-3мм в окружности. Эта разновидность болезни встречается у тех людей, которые имели контакт с больным, но инфицирование произошло не взрослыми клещами, а их личинками.
Чесотка «чистоплотных»;
эта форма заболевания характерна для людей, которые имеют привычку часто мыться, либо же существует необходимость в учащенном мытье по роду трудовой деятельности. Протекает данный вид чесотки так же, как и типичная форма, но симптомы менее выражены вследствие механического удаления большей части клещей.
Норвежская чесотка;
самая тяжелая и особо заразная форма заболевания. На коже больного паразитирует до миллиона взрослых клещей, тогда как при обычной чесотке их количество не превышает 15-20 особей. Напоминает своим видом псориазоподобный дерматит, ярко выражен гиперкератоз кожи (разрастание верхнего слоя эпидермиса), а зуд отсутствует. Она часто диагностируется у лиц с ослабленными защитными силами организма (ВИЧ-инфицированные, туберкулезные больные), а также у людей с психическими заболеваниями и у наркозависимых.
Узелковая чесотка;
характеризуется образованием на коже синюшных или коричневых затвердений, которые достигают 2-20мм в диаметре и сохраняются в течение нескольких недель даже после проведенного лечения. Клещи в узелках при этом отсутствуют.
Псевдосаркоптоз (псевдочесотка);
эта форма заболевания присуща лицам, заражение которых произошло не от человека, а от животных. Основной признак – выраженный зуд и отсутствие чесоточных ходов. Данная форма самоизлечивается после того, как человек прекратил контакты с инфицированным животным.
Осложненная чесотка;
это форма типичной чесотки, лечение которой не производилось, характеризуется присоединением вторичной инфекции.
Диагностика
 Фото: сайт кафедры дерматовенерологии Томского военно-медицинского института
Фото: сайт кафедры дерматовенерологии Томского военно-медицинского института
Необходимо проводить дифференциальный диагноз чесотки, чтобы отличить ее симптомы от почесухи, нейродермита, тромбидиаза, чесотки зерновой и псевдочесотки.
Для диагностики заболевания используются лабораторные методы исследования, с помощью которых устанавливается наличие чесоточного клеща:
- извлечение чесоточного зудня традиционным способом – с помощью иглы – и последующее рассматривание его под микроскопом;
- тонкие срезы рогового слоя кожи в районе чесоточного хода, позволяющие определить как клеща, так и его яйца;
- послойные соскабливания в районе слепого конца хода до тех пор, пока не появится кровь, после чего полученный материал рассматривают под микроскопом;
- нанесение на кожу щелочного раствора, в результате она мацерируется (размягчается), производится ее забор и микроскопия.
Помогает обнаружить чесоточные ходы и настойка йода. При окраске поврежденных кожных покровов ходы приобретают коричневый цвет и выглядят как темные линии на более светлом фоне кожи (она светло-коричневая). Также можно осмотреть места предполагаемой локализации ходов видеодерматоскопом (увеличение в 600 раз).