Лечение диффузной алопеции у женщин: медикаментозное, аппаратное и даже с помощью новейших разработок трансплантологии
Методы, которые будут использоваться для лечения диффузной алопеции у женщин, зависят от того, насколько запущено заболевание. Если вам повезло, и удалось обнаружить проблему на ранних этапах ее развития, то при верной постановке диагноза высока вероятность того, что вам удастся ее решить с помощью медикаментозной терапии и легких аппаратных процедур, оказывающих стимулирующее воздействие на волосяные фолликулы.
Медикаментозное лечение диффузной алопеции у женщин будет, скорее всего, состоять преимущественно из гормональных препаратов, направленных на выравнивание дисбаланса между эстрогенами и тестостероном. В ряде случаев назначают противозачаточные препараты вроде «Диане-35» и др. Если с помощью гормональной терапии удается повернуть заболевание вспять и рост волос возобновится, то проблема (при достижении стойкого эффекта) можно считать, решена.
В качестве местного лечения возможно применение препарата «Миноксидил» – его раствор наносится на поврежденную кожу головы. Однако, с ним нужно быть очень острожными из-за выраженных побочных эффектов. Назначать его может только и исключительно врач!
При дисбалансе витаминов и питательных веществ в качестве лечебных мер рекомендуется коррекция питания и прием витаминно-минеральных комплексов, устраняющих дефицит железа и (или) цинка и селена в организме женщины.
Лечение лазером и стимуляция роста волос с помощью слабых электрических токов являются, скорее, дополнительными, чем основными методами лечения диффузной алопеции у женщин.
Профилактика диффузной алопеции у женщин. Правила, которым стоит следовать ежедневно
В первую очередь в целях профилактики диффузной алопеции у женщин следует помнить о том, что «мы то, что мы едим». Это значит, придерживаться здорового питания с достаточным количеством белков и витаминов в рационе и не забывать о занятиях спортом (в целях сохранения и здоровья, и подтянутости фигуры) вместо того, чтобы изнурять себя вредными диетами, среди побочных эффектов которых есть и диффузная алопеция у женщин.
Непосредственный уход за волосами также очень важен. При неправильной гигиене волос и кожи головы могут возникать воспаления, излишнее высушивание или наоборот повышенная жирность волос. Все это не способствует их нормальному росту и развитию. Поэтому приобретайте в целях профилактики диффузной алопеции у женщин качественные шампуни и не забывайте о масках, питающих кожу головы и волосяные луковицы
Также с осторожностью подходите к выбору красок для волос (лучше, если это будут экокраски) и химическим завивкам. Столь агрессивное воздействие уж точно здоровья волосам не прибавит.
Помимо этого следует постоянно контролировать общее состояние здоровья. Это значит, что ежегодное обследование на возможное наличие заболеваний должно стать для вас нормой жизни.
Если же ничто не помогает, и диффузная алопеция прогрессирует, ничего не остается, как прибегнуть к трансплантации волос. Этого пугаться не стоит, поскольку традиционную травматичную пересадку сегодня успешно заменяет новейшая трансплантационная методика HFE. Использование тончайших инструментов позволяет не только обойтись практически без крови при подсадке здоровых волосяных фрагментов, но и без последующего приема антибиотиков. Процедура HFE довольно длительна по времени по причине того, что каждый волосок специалист подсаживает вручную, отдельно. А это лишний раз говорит о контроле качества пересадки. После нее пациент сразу же отправляется домой и может вести обычный образ жизни, разумеется, выполняя рекомендации, полученные от врача после окончания процедуры HFE.
Заместитель Главного Врача, врач-трихолог
Квалификация
В 2012 году окончила ДонНМУ им.Горького по специальности «Стоматология».
С 2007-2011 года посещает кружок по специальности «Хирургия» на базе кафедры «Оперативная хирургия» ДонНМУ.
Клиническая Ординатура по специальности «Хирургия» на базе ФГБУ им. Бурназяна по специальности «Стоматология хирургическая».
В 2018 году курс профессиональной переподготовки на базе Учебного Центра Дополнительного профессионального образования «Образовательный стандарт» по специальности «Организация здравоохранения и общественное здоровье».
Соискатель ученой степени кандидата медицинских наук.
Дипломированный специалист, постоянный участник международных и российских тематических профессиональных семинаров, форумов, конгрессов по вопросам эстетической медицины.
Как лечится гормональный сбой
| Проблема | В чём риск | Препараты, средства | Как воздействует |
| Понижен эстроген | Увеличивается хрупкость костей, кожа становится морщинистой и сухой, риск инфаркта и инсульта увеличивается | ПремаринПрогиноваКрасная щётка | Борется с остеопорозом, риском развития сердечнососудистых заболеваний. Курс лечения не должен превышать 2 лет, чтобы не вызвать онкологию |
| Повышен эстроген | Разрастание эндометрия и риск развития злокачественных опухолей груди, матки и яичников | ТамоксифенКломифен | Препараты блокируют эстрогеновые рецепторы, тестостерон прекращает превращаться в эстрадиол. Соответственно, выработка эстрогена останавливается |
| Повышен тестостерон | Нарушается работа яичников, увеличивается секреция сальных желез, появляются прыщи и угри | ЛеупролидСпиронолактонГозерелин | Снижают выработку тестостерона, уменьшают выработку кожного жира, лечат угревую сыпь, борются с излишней волосатостью |
| Понижен тестостерон | Нарушается выработка эстрогена, теряется объём мышц, они становятся дряблыми, набирается лишняя масса тела | НебидоСустанон 250EstratestАндрогель | Способствует выработке гормона тестостерона естественным путём |
| Низкий прогестерон | Сильные менструальные кровотечения, невозможность зачатия | ДюфастонУтрожестанКринон гель | Нормализует менструальный цикл, снимает угрозу выкидыша |
| Повышен прогестерон | Опухоль или киста яичника, возникновение хорионэпителиомы – злокачественной опухоли у плода в период беременности | ТамоксифенКломифенМифепристон | Используется как средство медикаментозного аборта, снижает выработку прогестерона, борется с новообразованиями |
| Снижен инсулин | Свидетельствует о развитии сахарного диабета 1 типа | Инъекции инсулина | Восполняет недостающий в организме гормон, расщепляет сахар в крови |
| Инсулинорезистентность | Глюкоза не поступает внутрь клетки, развивается диабет 2 типа | ГлюкофажСиофор | Глюкоза поступает в клетку в виде энергии, снижается уровень сахара в крови |
| Повышен кортизол | Снижается процент мышечной массы при увеличении количества жировой ткани, повышается уровень глюкозы в крови, развивается остеопороз | Медикаментов не существует, кортизол снижается диетой, спортом и лечением последствий стресса | Организм не находится в состоянии стресса, нормализуется работа ЦНС и надпочечников |
| Понижен кортизол | Тёмные пятна на коже, потеря веса, снижение жизненного тонуса, раздражительность, низкое давление | Инъекции кортизола (только при критическом минимуме гормона в организме) | Нормализуется работа надпочечников, снимаются раздражительность и апатия |
Как определить гормональный сбой: методы диагностики
Гормональными нарушениями в женском организме занимается гинеколог-эндокринолог. Он собирает анамнез, и проводит осмотр на гинекологическом кресле. Для точной диагностики проводится ряд лабораторных анализов. Для этого нужно сдать анализы на определенные виды гормонов: женские гормоны (ХГЧ, пролактин, прогестерон), гормоны щитовидной железы (ТТГ, свободный тироксин) и уровень свободного тестостерона. Для этого нужно сдать кровь натощак.
Также врач может назначить дополнительное обследование:
- Внутривагинальное УЗИ.
- Кольпоскопию.
- УЗИ эндокринных желез, надпочечников.
При выявлении нарушений требуется консультация других узких специалистов — терапевта, невролога, психотерапевта.
Причины хронических запоров во время беременности
Хронические запоры при вынашивании ребенка могут развиваться под влиянием как внутренних, так и внешних факторов. В зависимости от триместра, выделяют такие главные причины задержки стула:
- Первый триместр. Диарея при беременности на ранних сроках является распространенной проблемой, но и хронические запоры не являются редкостью. Главной причиной запоров при беременности в 1 триместре, является повышенный уровень гормона прогестерона в организме. Этот гормон отвечает за сохранение беременности за счёт снижения тонуса гладкой мускулатуры матки. Кроме расслабления матки, прогестерон воздействует на мускулатуру кишечника, в результате чего у беременной женщины развиваются атонические запоры. Изменение вкусовых пристрастий на фоне беременности, может привести к дефициту растительной клетчатки в рационе будущей матери. Недостаточное содержание растительных волокон в потребляемой пище, является одной из потенциальных причин развития запора.
- Второй триместр. Если будущая мать не столкнулась с проблемой запоров в 1 триместре, проблема может возникнуть во 2 триместре. Причиной запоров при беременности во 2 триместре является глобальная перестройка гормонального фона, дефицит жидкости в организме, а также снижение физической активности. Во втором триместре беременным женщинам нередко назначают витамины группы B, препараты магния, кальция и железа, которые могут повлиять на регулярность естественного опорожнения кишечника.
- Третий триместр. Растущий плод и увеличивающаяся в объёме матка, оказывают механическое давление на кишечник, в результате чего нарушается его перистальтика. И матка и кишечник иннервируются тазовым нервным сплетением. Во время беременности, нарушается процесс иннервации, расслабляется гладкая мускулатура матки и мускулатура кишечника, в результате чего развиваются запоры. На поздних сроках гестации женщине тяжело проявлять достаточную физическую активность, поэтому гиподинамия играет не последнюю роль в возникновении запоров при беременности в 3 триместре. Очень часто, наряду с запорами, в третьем триместре беременности, у женщин развивается геморрой. Таким образом, формируется порочный круг, в котором геморрой ухудшает течение запоров, а запоры провоцируют обострение геморроя.
К дополнительным факторам, которые могут вызвать запор и геморрой после родов, можно отнести дисбактериоз, синдром раздражённого кишечника, дискинезию желчевыводящих путей, а также воспалительное поражение кишечника (болезнь Крона, неспецифический язвенный колит).
Важно помнить, что для нормализации процесса опорожнения кишечника не рекомендовано злоупотреблять слабительными препаратами, так как к этим медикаментам возникает быстрое привыкание и развивается состояние под названием “ленивый кишечник”
Что стоит за вашим самочувствием: гормональные изменения
Природа не дает мамам заскучать и обеспечивает им смену настроений и ощущений. К ним нужно относиться с пониманием и не паниковать
Для начала важно знать о том, что и как происходит
После родов в организме идет стремительная «смена власти»: баланс химических веществ резко изменяется. Редко эта «перестройка» протекает гладко. Чаще всего резкий выброс гормонов влечет за собой не самое прекрасное самочувствие, прибавку в весе, стресс и даже депрессию. Без паники! Через этот процесс в той или иной степени проходят все мамы.
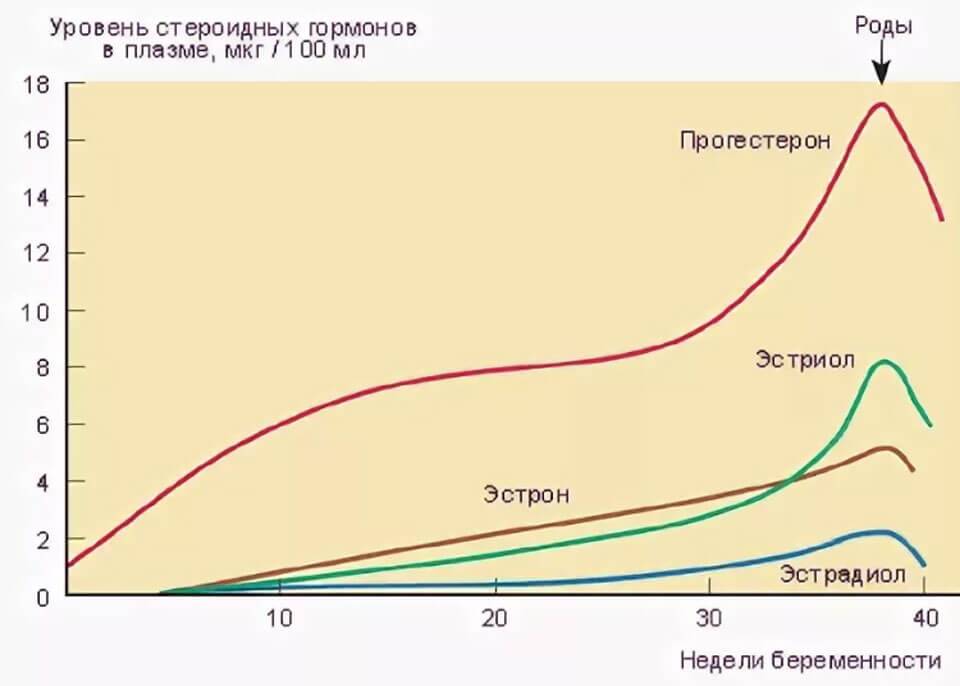
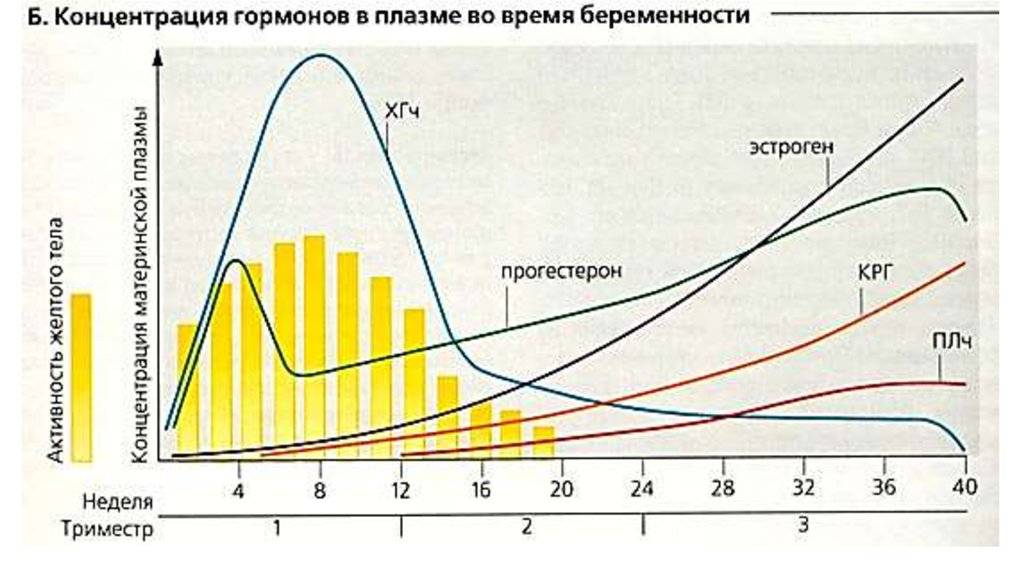
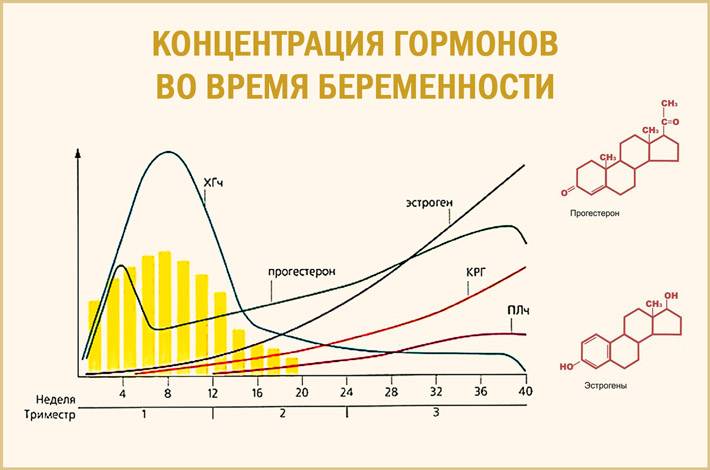
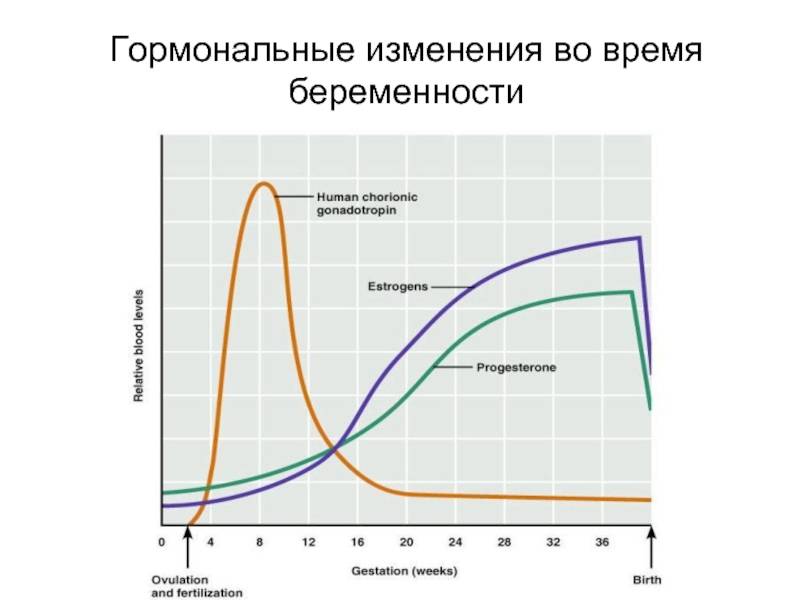
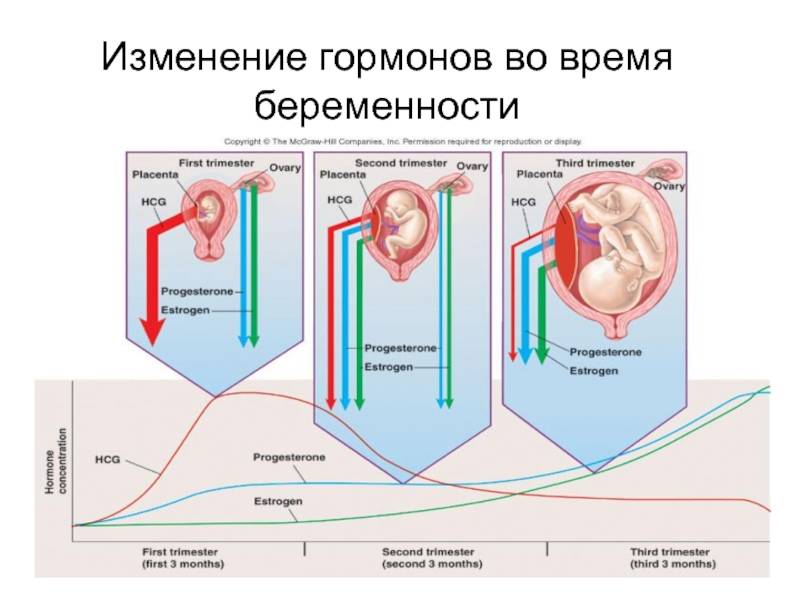
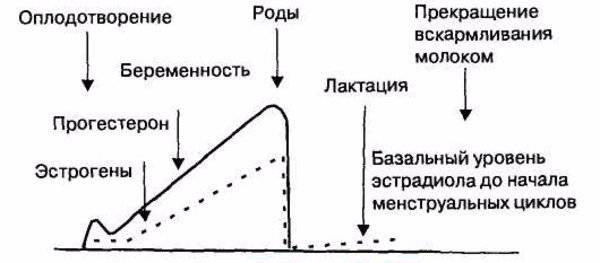
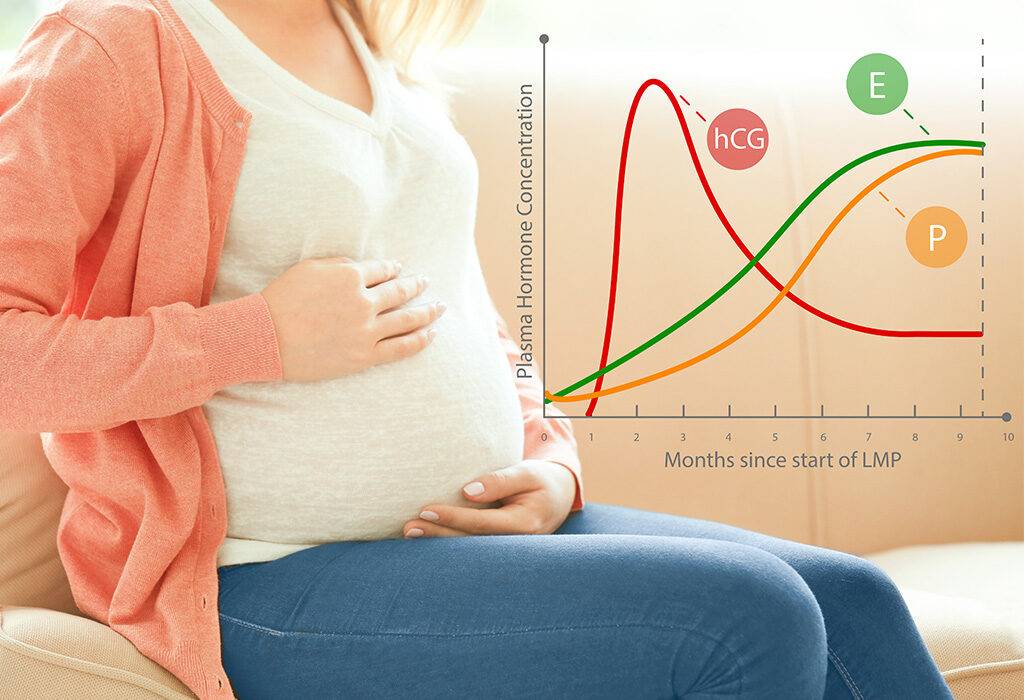
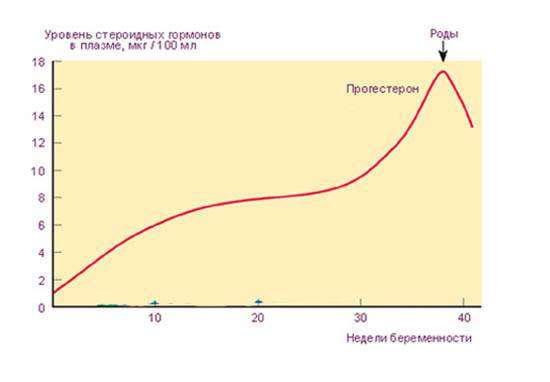
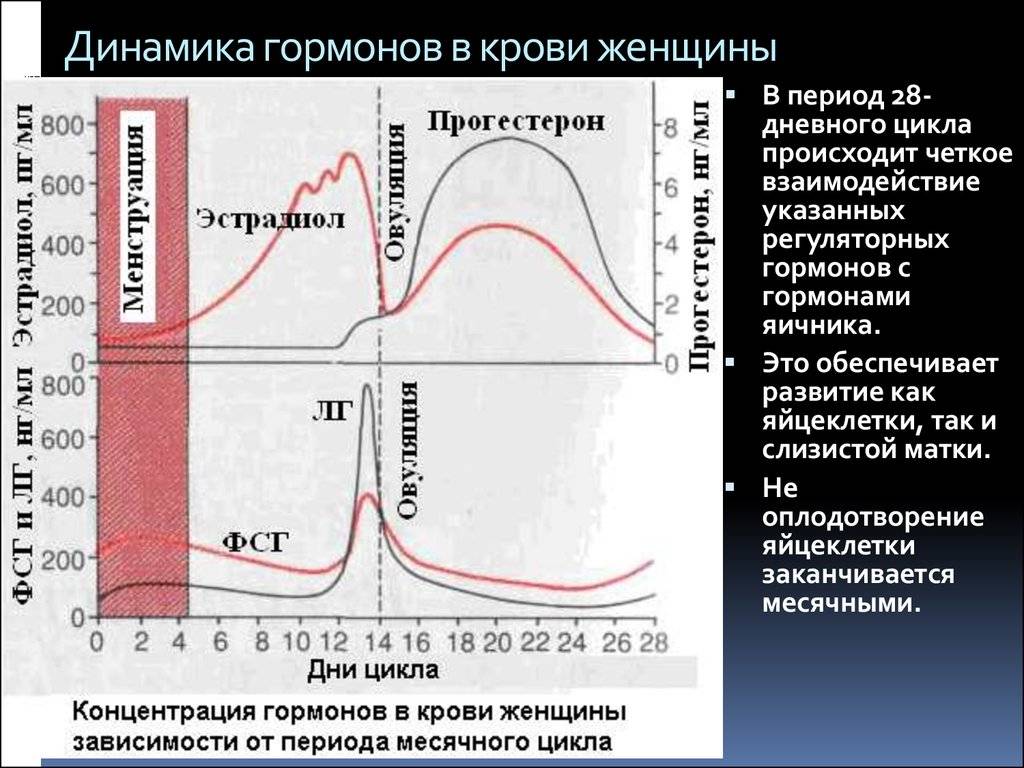
Во время беременности будущие мамы сдают анализы, и многие, как азбуку, запоминают названия гормонов: прогестерон, эстроген, ХГЧ… Гормоны помогают родить здорового ребенка, готовят нас к родам, а затем — к грудному вскармливанию и даже к испытанию бессонными ночами.
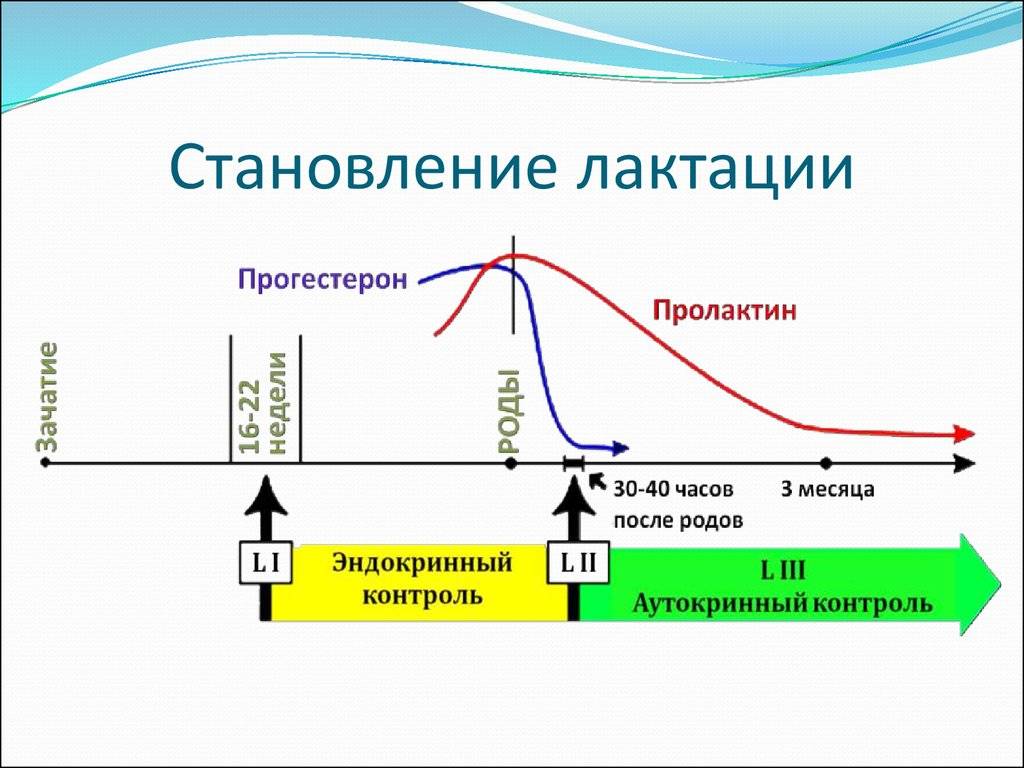
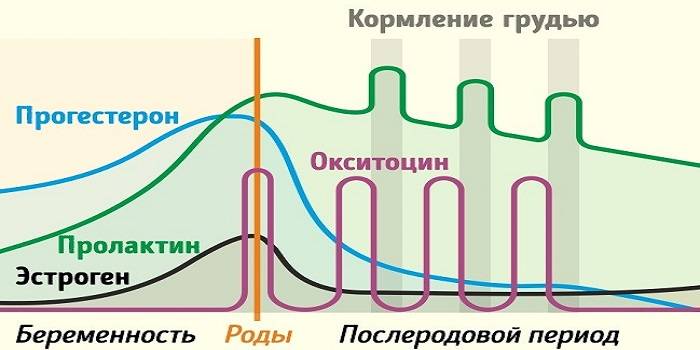
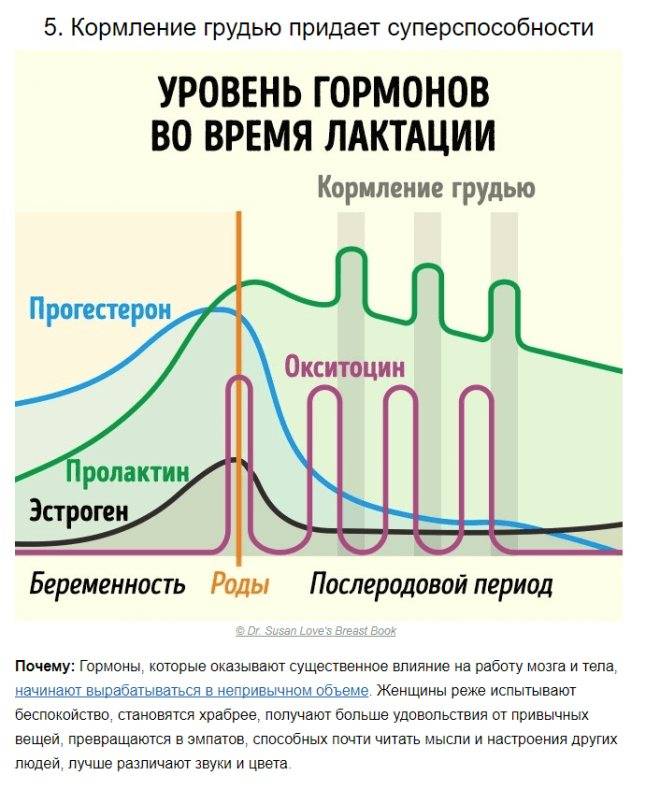
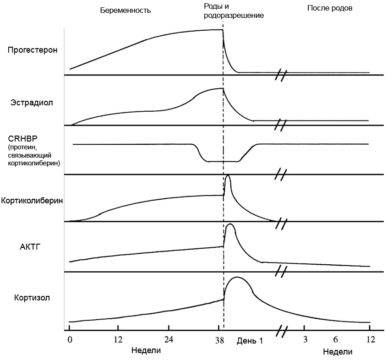
Сразу после появления малыша на свет уровень «главных гормонов беременности», прогестерона и эстрогена, резко падает, равно как и уровень гормона щитовидной железы.
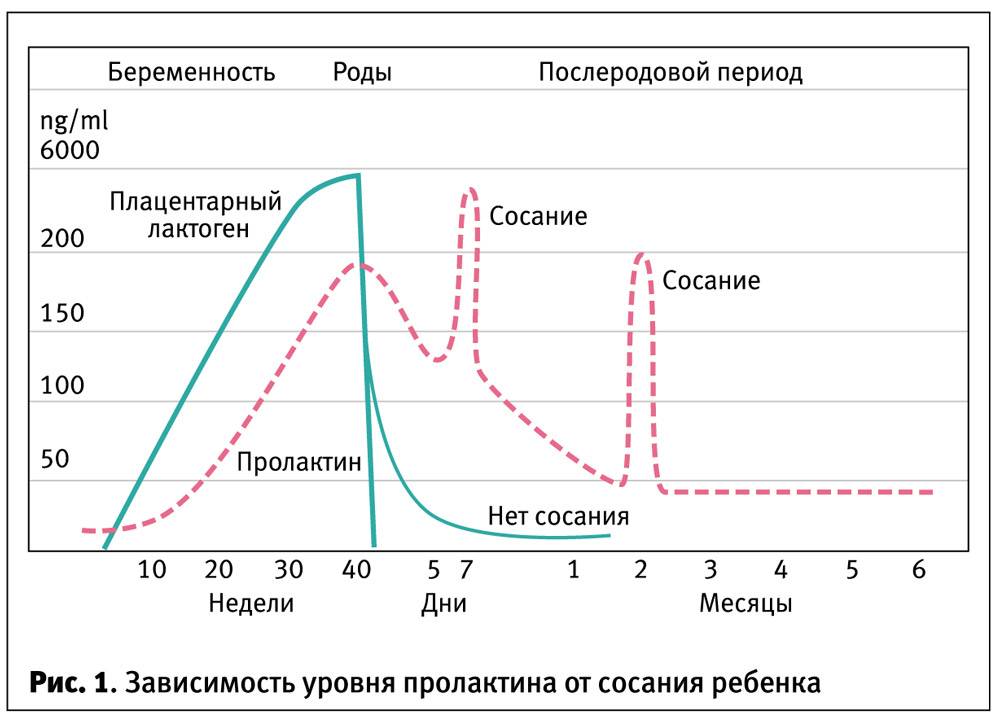
Теперь начинают активно выделяться окситоцин и пролактин. Если малыш регулярно сосет грудь, то уже само это действие способствует выработке названных гормонов, которые нужны для образования молока и его выведения из груди, а также для сокращения матки.
И это замечательно! Окситоцин вызывает у мамы положительные эмоции в процессе кормления и позволяет молоку не застаиваться, облегчая сосание ребенку и снижая риск лактостаза и мастита.
Как определить, что произошел серьезный гормональный сбой.
Многие мамы сталкиваются и с более серьезными проблемами, и не всегда хватает ресурсов справиться с ними самостоятельно. Это нормально! Для их решения уже выработаны эффективные методы: не пытайтесь лечить себя, а сразу воспользуйтесь опытом и поддержкой специалистов, которые и существуют как раз для того, чтобы вам помогать.
Вот основные признаки серьезного гормонального сбоя:
- Частые немотивированные смены настроения, раздражительность, апатия;
- Постоянные нарушения сна — сонливость или, наоборот, бессонница;
- Резкие колебания веса;
- Резкие изменения состояния кожи — внезапно возникшая сухость или, наоборот, жирность кожи;
- Повторяющиеся мигрени;
- Скачки артериального давления;
- Появление отеков;
- Внезапно появившиеся проблемы со зрением;
- Непроходящий кожный зуд;
- Нетипичный рост волос на теле;
- Повышенное потоотделение.
Не паникуйте, все это решаемые проблемы! Просто знайте, что одновременное проявление сразу нескольких из этих признаков — повод незамедлительно обратиться к врачу. Скорее всего, доктор назначит обследование, в которое будут входить общий анализ крови, анализ крови на гормоны, УЗИ яичников, щитовидной железы и молочных желез. После этого врач назначит необходимое лечение.
Почему после родов нарушается гормональный фон
Изменения гормонального фона и менструального цикла на фоне беременности и родов не являются патологическими. В течение нескольких месяцев после рождения ребенка происходит постепенное изменение баланса женских половых гормонов (эстрогенов, прогестерона), андрогенов и пролактина, которые регулируют работу яичников, выработку грудного молока и другие физиологические процессы. Важную роль играет и производство окситоцина: при его недостаточном синтезе возникает нарушение привязанности к новорожденному и ухудшение психологического состояния матери.
Причинами послеродового гормонального сбоя могут стать:
- высокий риск самопроизвольного аборта во время беременности;
- преждевременные, стремительные и осложненные роды;
- кесарево сечение;
- послеродовой стресс;
- тяжелые инфекционные заболевания в постродовой период;
- прием некоторых медикаментозных (в частности, гормональных) препаратов;
- нарушение выработки грудного молока;
- наследственная предрасположенность к гормональному дисбалансу;
- манифестация имеющихся эндокринных нарушений (заболеваний щитовидной и поджелудочной железы, надпочечников и др.) на фоне беременности.
Неправильное питание в послеродовом периоде, наличие вредных привычек, неблагоприятная психологическая обстановка, плохая экология и недостаток сна, связанный с заботой о новорожденном, усугубляют проблему и влияют на клиническую картину эндокринного нарушения.
Гормоны и беременность
Зачем и куда идти к гинекологу – эндокринологу при гормональных нарушениях
Даже пройдя анализы и выяснив, какие гормоны стали причиной гормонального нарушения, принимать самостоятельно никакие таблетки нельзя. Гинеколог рассматривает не только анализы, а все состояние организма женщины, опираясь на свой опыт и знания.
Также очень важно рассчитать дозировки и дополнить базовые препараты сопутствующими. Ведь повышение или снижение нормы гормональных веществ, даже до нормальных показателей, опять-таки влияет на интенсивность выработки других гормонов — этот процесс должен быть контролируемым
Сдать анализы на гормоны и получить эффективное лечение гормональных сбоев, вы можете в клинике Диана в Санкт-Петербурге. Цены в нашей клинике одни из самых низких. На комплексное обследование предоставляется скидка.
Справляемся с послеродовой депрессией

Почему после родов может возникать депрессия? Как с ней справиться и как узнать, что у вас действительно это состояние и его пора лечить?
Важно понимать, что эти состояния имеют гормональную природу, то есть физиологически обусловлены. Дело вовсе не только в психологии! Ведь во время беременности в кровь женщины регулярно впрыскивался концентрированный «гормональный коктейль», вводивший будущую маму в состояние плавной безмятежности
И когда химический фон меняется, нервная система распознает это как нехватку или лишение. Можно сказать, что химически обусловленной радости теперь действительно стало меньше.
Молодая мама ощущает колебания настроения, подавленность, раздражительность, тревожность, постоянную усталость и плаксивость. И тут совсем неуместна никакая критика или, тем более, намеки на то, что «она плохая мать», советы «взять себя в руки».
Не терзайте себя самообвинениями, не считайте себя «неправильной» мамой и, главное, найдите смелость обратиться за помощью к врачу-психоневрологу или психиатру. Депрессия — это болезнь, которую надо брать и лечить. А вот волевым усилием с ней не справиться, и даже общение с малышом тут не поможет. Ведь ваш ребенок вовсе не универсальное лекарство от уныния, а одна из его причин. И вам просто необходимо вернуть себе хорошее настроение и душевное спокойствие.
Что чувствует женщина во время послеродовой депрессии
Послеродовая депрессия может появиться в первый месяц после родов, а на то, чтобы она исчезла, в некоторых случаях требуется от 6 месяцев до года.
Ощущение потери
Почему возникает такое состояние? Молодая мама может чувствовать, что как будто «потеряла право» на свое время, свободу, будущее, даже на свое собственное тело, ведь теперь его задача — помогать расти ребенку. При этом не всегда окружающие понимают, какой это огромный труд, и считают, что женщина занимается естественным для себя делом. Становится понятно, что теперь не получится делать то, что хочется, и вольно планировать свою жизнь. По крайней мере сейчас. Приходит осознание, что ребенок — это навсегда, и для некоторых женщин такое переживание ощущается как шоковое. И хотя это состояние временное, справиться с ним непросто.
Страх
Молодые мамы часто боятся то одного, то другого. Как это — впервые купать, пеленать и кормить? Потом-то это легко! Но сначала страшно ошибиться. Они боятся уронить младенца, прислушиваются к его дыханию во сне, боятся, что он захлебнется во время купания или кормления. Напряжение мешает хорошо отдыхать и высыпаться.
Врачи считают, что если в течение 2 недель вы замечаете минимум 5 симптомов из этого списка, а один был «ведущим», то вам нужно обратиться к специалисту — чем раньше начать лечение, тем скорее вы почувствуете себя гораздо лучше!
Как узнать: это усталость или послеродовая депрессия?
- Плохое настроение («ведущий» симптом);
- Вялость («ведущий» симптом);
- Отсутствует аппетит;
- Нарушен сон (бессонница или сонливость, «недосып» и «пересып»);
- Вы не можете получать удовольствие от чего-то, что раньше гарантированно радовало;
- Пессимизм;
- Низкая самооценка;
- Отсутствие чувств («я ничего не чувствую»);
- Мысли о смерти или суициде;
- Трудности с концентрацией внимания;
- Замедленность или, наоборот, суетливость (хаотичная двигательная активность);
- Постоянная усталость, нехватка энергии;
- Плаксивость;
- Раздражительность.
Что делать в первую очередьЗаписаться к врачу, а до приема использовать такие средства:
Принять помощь близких людей — бабушек, сестер, подруг или наемных специалистов (чтобы распределить груз ответственности и снизить страх ошибки);
Проявить внимание к режиму дня, который должен включать 4 – 5 регулярных приемов пищи и 2 – 3 периода сна; спать вместе с ребенком — правильный выбор;
Устраивать прогулки на свежем воздухе;
Временно игнорировать бытовые вопросы — пусть квартира какое-то время не блестит, зато блестят ваши глаза;
Общаться и преодолеть изоляцию и синдром «белки в колесе».
Если послеродовая депрессия — ваш случай, помните, что вы не «бракованная» и не «плохая». Вы — чувствительная. Так случается, и вашей вины в этом точно нет. Кстати, согласно исследованиям, риск того, что следующие роды также повлекут за собой послеродовую депрессию, гораздо ниже.
Сухость влагалища: как она проявляется и в чем ее причины?
Среди предпосылок, вызывающих сухость в интимной зоне, выделяют:
- Сокращение количества гормонов эстрогенов. Оно может быть связано с наступлением менопаузы и возрастной атрофией стенок влагалища, с фазой менструального цикла или гормональными нарушениями.
- Дисбактериоз влагалища.
- Воспалительные процессы, локализующиеся в уретре и вагине.
- Эндометриоз.
- Прием некоторых медицинских препаратов (антигистаминных, антидепрессантов, средств для понижения АД), прохождение курса химиотерапии.
- Общее снижение защитных сил организма, ухудшение местного влагалищного иммунитета.
- Использование определенных средств контрацепции (некоторых оральных контрацептивов, латексных презервативов).
- Недостаточная или излишне тщательная гигиена половых органов, применение неподходящих средств для интимной гигиены.
- Стрессовые ситуации, депрессивные состояния.
- Нарушения функций вегетативной нервной системы.
- Курение.
- Хирургические операции, связанные с женской половой сферой – например, удаление яичников.
- Беременность, кормление грудью, послеродовой период.
- Аллергическая реакция на отдушки и красители, входящие в состав туалетной бумаги, порошков для стирки.
- Купание в сильно хлорированной воде (в бассейне).
Увлажнение влагалища позволяет устранить неприятные симптомы, вызванные его чрезмерной сухостью. К ним относятся жжение и зуд, боли во время мочеиспускания, появление микротрещин на стенках, болезненные ощущения во время полового акта. Подобные проявления сухости не только причиняют беспокойство самой женщине, но и затрагивают ее полового партнера: из-за неприятных ощущений во время секса женщина может и вовсе отказываться от интимной близости.
Мнение эксперта
Важно понимать, что сухость влагалища может спровоцировать микротравмы и расчесы слизистой, которые являются входными воротами для инфекции. Чтобы не допустить этого, необходимо эффективное увлажнение влагалища.. Врач акушер-гинеколог высшей категории
Оксана Анатольевна Гартлеб
Увлажнение влагалища
Врач акушер-гинеколог высшей категории
Оксана Анатольевна Гартлеб
Увлажнение влагалища
Средства для восстановления гормонального фона
В норме восстановление гормонального фона после родов происходит в течение нескольких месяцев. Стабилизация менструального цикла занимает более длительное время с учетом периода кормления младенца.
При длительном гормональном дисбалансе или появлении патологических симптомов пациентке назначаются медикаментозные и народные средства.
Медикаментозные
Для коррекции баланса гормонов могут быть назначены следующие виды препаратов:
- антиандрогены (Андрокур, Флутамид);
- эстрогены (Джес, Диане-35, Регулон, Эстриол);
- препараты, подавляющие выработку пролактина (Циклодинон);
- тироксин (L-тироксин, Эутирокс) и др.
Данные средства следует принимать только по назначению врача, четко соблюдая указанную дозировку и рекомендуемое время применения.
Симптоматическая терапия гормональных нарушений может включать следующие группы средств:
- НПВС (Диклофенак, Найз, Нимесил, Нурофен);
- успокоительные препараты (Барбовал, Новопассит);
- антидепрессанты (Флуоксетин, Сертралин);
- диуретики (Фуросемид, Верошпирон) и др.
Народные методы
Купировать проявления гормонального сбоя помогают также народные средства: отвары трав, содержащие фитоэстрогены, успокоительные и противовоспалительные компоненты. К ним относятся:
- крапива;
- шалфей;
- гусиная лапчатка;
- ромашка;
- мелисса;
- хмель (шишки);
- душица и др.
Гель «Гинокомфорт» с экстрактом мальвы – ваш надежный помощник в борьбе с сухостью!
Специалисты фармацевтической компании ВЕРТЕКС разработали Интимный увлажняющий гель «Гинокомфорт» с экстрактом мальвы, который не только устраняет проявления сухости, но и оказывает противовоспалительный эффект, регенерируя поврежденные участки слизистой. Также он подходит для увлажнения влагалища при половом акте. Средство прошло клинические исследования и хорошо зарекомендовало себя как среди акушеров-гинекологов, так и среди их пациенток. Гель имеет все необходимые документы и сертификаты качества.
- МЕНОПАУЗАЛЬНЫЙ СИНДРОМ. Доброхотова Ю.Э. // Лечебное дело. – 2004. – №1. – С. 3-8.
- ТЕРАПИЯ УРОГЕНИТАЛЬНЫХ РАССТРОЙСТВ, ОБУСЛОВЛЕННЫХ ДЕФИЦИТОМ ЭСТРОГЕНОВ. Серов В.Н. // Акушерство, гинекология и репродукция. – 2010. – №1. – С. 21-35.
-
Комплексное лечение и профилактика эстрогензависимых урогенитальных расстройств: клинические аспекты и фармакоэкономический анализ. Ледина А.В., Куликов А.Ю. // Фармакоэкономика. – 2009. – 1: С. 13-18.
-
Терапия эстрогендефицитных состояний в климактерическом периоде. Лихачев А.В., Галянская Е.Г., Шевлягина Л.С., Полянская И.Б. // Акушерство, гинекология и репродукция — ОРЖИН. – 2008. – 1. – С. 4-6.
-
Лечение атрофических вульвовагинитов у женщин в постменопаузе. Ледина А.В., Прилепская В.Н., Костава М.Н., Назарова Н.М. // Гинекология. – 2010. – 12(4). С. 14-17.
Популярные вопросы
Врач гинеколог назначила свечи тамистол от дисбактериоза и обилии кокковой флоры. Появились сильные боли внизу живота, общее недомогание. Может ли это быть причиной такого состояния..Повышение уровня пролактина приводит к снижению эстрогенов, что может неблагоприятно отразиться на структуре слизистых половых путей – приводит к истончению, ранимости, сухости, уменьшению численности лактобактерий и снижению защитных свойств. При выявленных нарушениях гормонального фона следует провести коррекцию, что поможет справиться с проявлениями дисбиоза. При этом дополнительно можно воспользоваться гелем Гинокомфорт с маслом чайного дерева, что позволит избежать присоединение воспалительного процесса и стабилизирует баланс рН среды за счет входящей в состав молочной кислоты. Гель применяется по 1 дозе 1 раз в день на протяжении 7-10 дней.
У меня такой вопрос. У меня дисбактериоз влагалища постоянно рецидивирует. Беспокоит зуд. ИППП – отрицательные. Сдала анализы на гормоны, в итоге – гиперпролактинемия и низкий прогестерон. Может ли из-за изменения баланса этих гормонов происходить изменение в микрофлоре?В составе свечей антисептический препарат мирамистин, обладающий широким спектром противомикробного действия. Появление болей с их использованием не связано. Это, вероятнее всего, прогрессирование воспалительного процесса. Вам необходимо повторно обратиться на прием к специалисту.
Здравствуйте! Вчера приобрела средство для подмывания и восстанавливающий гель. Печь не перестало. Еще мало времени или они мне не подходят?
Здравствуйте! Гели линейки Гинокомфорт используются для достижения эффекта на протяжении 7-10 дней.
Здравствуйте! Какую лучше выбрать смазку для увлажнения в интимной близости при беременности на 9 месяце?
Здравствуйте! После 32 недели беременности рекомендуют воздерживаться от половых контактов, так как это может спровоцировать преждевременные роды. Уточните у акушера-гинеколога женской консультации возможно ли в Вашей ситуации продолжать интимные отношения. С целью увлажнения подойдет гель для интимной гигиены линейки Гинокомфорт с экстрактом мальвы.
Что произойдет с размером стопы
У многих людей размер ноги со временем немного увеличивается. У женщин после родов это тоже нередкое явление. Все дело в гормонах, которые отвечают за мягкость связок и мышц, а также подвижность суставов перед родами. Увеличение веса во время беременности способствует тому, что стопа становится немного больше. Также доказано, что аналогичный эффект вызывает ношение слишком узкой обуви и обуви на каблуке во время беременности.
Иногда после беременности могут возникать проблемы с суставами или развиваются «шпоры» — не стоит терпеть дискомфорт или заниматься самолечением. Специалист-ортопед поможет вам справиться с проблемами.