Лечение эпилепсии
Сейчас для лечения эпилепсии широко применяют противосудорожные препараты. Их назначают в малых дозах, постепенно доводя до концентрации, достаточной для прекращения приступов. Препарат отменяют в случае, когда приступы не повторяются более 4-ех лет при нормальных показателях ЭЭГ. Иногда лекарства приходится принимать пожизненно, сочетать два и более препаратов, однако это оправдывается существенным повышением качества жизни больного.
Если было выявлено, что причиной судорожных припадков являются новообразования в мозгу, проводится хирургическое лечение.
В клинике «Семейный доктор» предоставляют все необходимое для диагностики этого опасного заболевания:
- консультацию профессионального невролога-эпилептолога;
- электроэнцефалографию (ЭЭГ) бодрствования и дневного сна;
- видео-ЭЭГ мониторинг дневного сна (ВЭЭГМ);
- ультразвуковое обследование;
- лабораторные анализы;
- дополнительную консультацию специалистов для уточнения причины возникновения судорожных припадков (психолога и психиатра, кардиолога, эндокринолога, гастроэнтеролога и других).
ЭЭГ и ВЭЭГМ могут быть проведены в один и тот же день. В этот же день можно записаться на консультацию эпилептолога.
Не откладывайте визит к врачу, диагностику необходимо проводить после первого же приступа! Чем раньше начато лечение, тем больше вероятность, что ваш ребенок сможет излечиться.
В клинике «Семейный доктор» прием ведет опытный эпилептолог – врач-невролог, специалист, способный вовремя распознать судорожный припадок и назначить эффективное лечение. Он знаком с особенностями протекания заболевания у детей самого раннего возраста.
+7 (495) 775 75 66
Симптомы и признаки височной эпилепсии
К клиническим проявлениям височной эпилепсии относят разнохарактерные приступы, вид которых зависит от того, в какой части височной доли расположен очаг: простые фокальные, сложные парциальные и вторично-генерализованные припадки. Больше чем у половины пациентов эпиприступу предшествует аура – состояние, по которому пациент может догадаться о надвигающемся припадке. Проявления ауры, так же как и форма приступа, зависит от местонахождения патологического очага.
Выделяют следующие виды ауры:
- зрительная – искажение визуального восприятия мира (искры, временная слепота или ухудшение зрения, зрительные галлюцинации);
- вкусовая – больной может чувствовать разнообразные вкусы во рту;
- обонятельная – пациент ощущает запахи, которых нет на самом деле;
- слуховая – в виде слуховых галлюцинаций.
Припадки не одинаковы в своих проявлениях. Наиболее интересными с точки зрения науки являются простые парциальные приступы, при которых больной остается в относительно ясном сознании, во время и после приступа может описать свое состояние. Классифицируют следующие разновидности приступов:
- моторные в виде судорог;
- сенсорные – сумма слуховых, вкусовых и тактильных галлюцинаций.
Как правило, пациенты из раза в раз испытывают одинаковые ощущения, т.е. один и тот же запах, вкус и т.д., с характерной негативной окрашенностью, например, запах гари.
В иных случаях сами пациенты описывают свои чувства во время эпиприступов как сон наяву: мир кажется искаженным, присутствует характерная для сна нереальность происходящего, нарушается восприятие времени и пространства.
Во время сложных парциальных приступов сознание отсутствует. На первый план выходят автоматизмы – однообразные движения: потирание ладоней, перебирание пальцами, комканье одежды. Возможны и более сложные случаи, когда больной в состоянии самостоятельно одеться или даже уйти из помещения.
Бессрочная инвалидность
При стойкой утрате трудоспособности (I или II группа инвалидности), бесперспективности реабилитационных мероприятий после 5 лет наблюдения группа инвалидности устанавливается бессрочно.
Пример из практики. Положена ли инвалидность по эпилепсии в данном случае?
Ребенок 1,5 лет. Дебют эпилептических приступов в 6 месяцев. Приступы в виде фокальных моторных со вторичной генерализацией – клони в руке, затем падает, клонико-тонические судороги, длительность 1-2 минуты. Частота приступов 1 раз в неделю. Затем эпиприступы в течение 1 месяца участилась до ежедневных (1-2 раза в день). На фоне терапии в условиях стационара приступы стали реже (1-4 раза в неделю), короче (по 3-15 секунд), менее сильные – только клони в руке. Получает два противоэпилептических препарата. Продолжается подбор терапии амбулаторно.
В неврологическом статусе – легкий спастический тетрапарез до 4 баллов. Темповая задержка моторного развития: голову держит с 1 месяца, сидит с 10 месяцев, ходит с 1 года 5 месяцев неустойчиво. В речи к 1,6 году – 3 слова (легкое отставание в речевом развитии).
На МРТ головного мозга – аномалия развития головного мозга (дисгенезия лобной доли).
Диагноз: Симптоматическая фокальная эпилепсия, фокальные моторные со вторичной генерализацией приступы. Органическое поражение ЦНС, на фоне аномалии развития головного мозга (дисгенезия лобной доли), легкий спастический тетрапарез, задержка темпов моторного и речевого развития.
Итак, дадут ли инвалидность по эпилепсии в данном случае?
На фоне терапии сохраняются простые фокальные моторные эпилептические приступы средней частоты — 1-4 раза в неделю. Есть легкие двигательные нарушения (спастический тетрапарез до 4 баллов), легкая темповая задержка психомоторного развития (ребенок ходит неустойчиво, говорит только 3 слова), есть стойкие выраженные изменения по МРТ головного мозга (дисгенезия лобной доли).
Учитывая совокупность этих факторов, особенно сохранение эпиприступов средней частоты, несмотря на проводимое лечение, в настоящее время есть основание для направления на МСЭ и решения вопроса оформления инвалидности данному пациенту.
У детей инвалидность не делится на группы, присваивается категория ребёнок – инвалид.
Причины височной эпилепсии
Височная эпилепсия возникает, как правило, по двум причинам. К ним относятся перинатальные, то есть страдание головного мозга плода во время беременности, и постнатальные причины, то есть повреждение центральной нервной системы в первые годы жизни ребенка.
К перинатальным причинам так же относится:
- Гипоксия плода;
- Внутриутробная инфекция;
- Нарушения в формировании коры головного мозга.
К постнатальным причинам относится:
- Нарушения кровообращения мозга;
- Реакция на вакцины;
- Опухоли;
- Нейроинфекции (энцефаломиелит, энцефалит);
- Черепно-мозговые травмы.
Из-за своего расположения височная доля претерпевает наибольшее воздействие при родах. Во время конфигурации головы, в родовом канале происходит сдавливание гиппокампа. В этих защемленных участках может развиться ишемия и склероз. Это и становится причиной патологической электрической активности мозга.
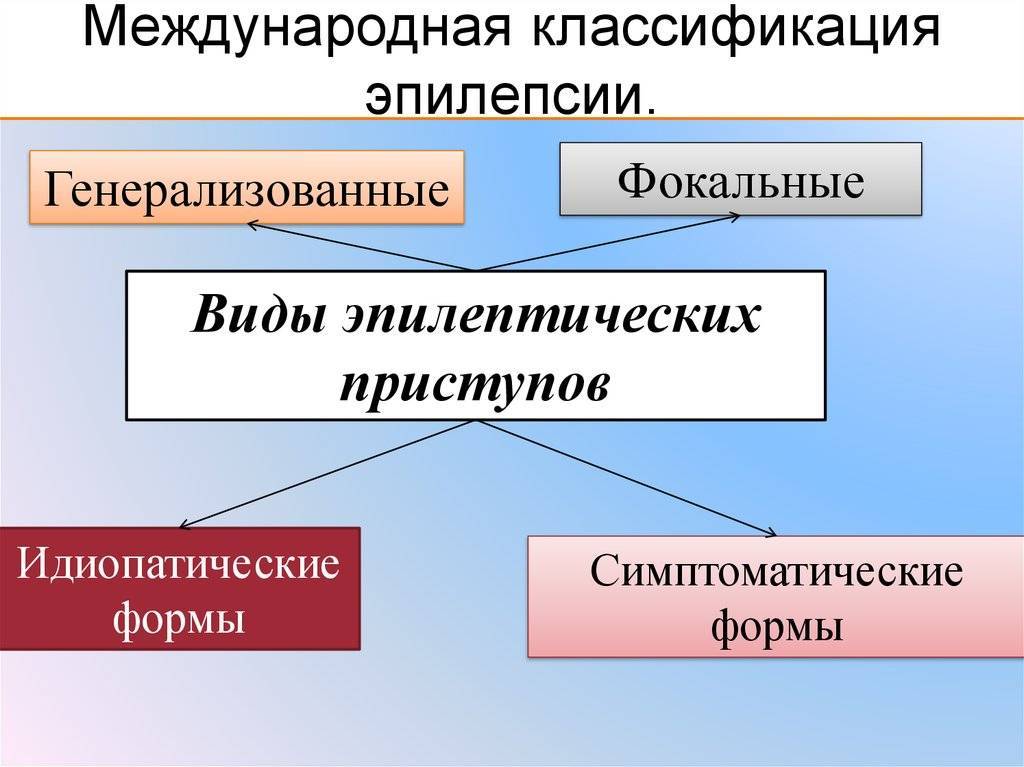
Определение идиопатической эпилепсии
Идиопатическая генерализованная эпилепсия – это форма эпилепсии, при которой судорожная активность фиксируется со всех участках головного мозга. Формы, при которых возникает вторичная генерализация припадков, включать в эту группу нельзя. Если все-таки наблюдается локальный компонент, то вероятность принадлежности заболевания к группе идиопатической генерализованной эпилепсии низкая.
К группе ИГЭ относятся:
- Детская эпилепсия с абсансами;
- Юношеская абсансная эпилепсия;
- Юношеская миоклонус-эпилепсия;
- Эпилепсия с изолированными генерализованными судорожными приступами.
Эпилепсия и беременность
При эпилепсии противопоказаний для беременности нет, однако лучше спланировать ее заранее из-за слегка повышенного риска осложнений. Если готовиться к беременности заблаговременно, вероятность осложнений можно снизить.
Основной риск заключается в том, что некоторые средства от эпилепсии повышают вероятность тяжелых нарушений развития плода, таких как спина бифида (неполное закрытие позвоночного канала), расщепление губы (заячья губа) и врожденные пороки сердца. Конкретные риски зависят от типа лекарственного препарата и его дозировки.
При планировании беременности необходимо проконсультироваться со специалистом по лечению эпилепсии (неврологом), который может подобрать другой препарат. Обычно его назначают в минимальных дозах, стараются избегать комбинации различных препаратов от эпилепсии. Чтобы снизить опасность врожденных аномалий у ребенка врач может назначить женщине ежедневный прием фолиевой кислоты.
Чем отличаются ночные приступы эпилепсии от парасомний:
- парасомнии чаще возникают в раннем детстве (с 1-3 лет до 12 лет), а ночные эпилептические приступы развиваются позднее и могут начаться в любом возрасте;
- парасомнии более длительные (в среднем длительность 5-30 минут) по сравнению с ночными эпиприступами (в среднем длительность 20 секунд – 5 минут);
- парасомнии более вариабельны, эпиприступы во сне более стереотипны (похожи друг на друга);
- парасомнии постепенно прекращаются самостоятельно или на фоне седативной терапии к 12 годам; эпиприступы во сне отвечают только на противоэпилептическую терапию;
- после парасомний редко наблюдается дневная сонливость, а после ночного приступа эпилепсии вялость, сонливость, «разбитость».
Диагностика
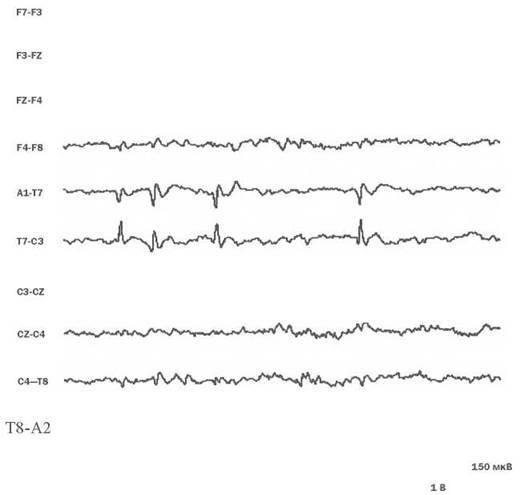
Больной с впервые возникшим парциальным приступом должен тщательно обследоваться. Необходимо исключить церебральные патологии: сосудистые мальформации, опухоли, корковые дисплазии. Невролог собирает анамнез. Выясняет частоту, последовательность, длительность эпиприступа. Уточняет неврологический статус. При симптоматическом характере ФЭ он помогает установить примерную локализацию очага возбуждения.
Инструментальная диагностика включает:
- Электроэнцефалографию. Эта форма эпилепсии регистрируется даже межприступный период. При малой информативности обычной ЭЭГ показано обследование с провокационными пробами и проверка в момент приступа.
- Субдуральная кортикография позволяет установить точную локализацию пораженного участка.
- МРТ помогает выявить морфологический субстрат. Чтобы диагностировать малейшие структурные изменения, необходима минимальная толщина срезов. При симптоматической ФЭ можно установить основное заболевание и отметить диспластические трансформации. При отсутствии отклонений во время магнитно-резонансной томографии диагностируется криптогенная или идиопатическая фокальная эпилепсия.
- ПЭТ головного мозга помогает выявить участок гипометаболизма церебральной ткани, соответствующий очагу.
- ОФЭКТ участка проверяет зону гипердиффузии во время приступов и гипоперфузии в межприступный период.
Эпилепсия во сне или нарушение сна
Как отличить ночные приступы, являются ли приступы проявлением эпилепсии во сне или это нарушение сна?
Дифференциальный диагноз пароксизмальных событий во сне
Для уточнения характера ночных приступов объективным методом исследование является проведение видео ЭЭГ-полисомнография. Вариантом диагностики эпилепсии во сне является видео ЭЭГ – мониторинг, исследования более информативно после проведения депривации сна.
Если во время пароксизма одновременно регистрируется эпиактивность на ЭЭГ сна, то эти пароксизмы эпилептического генеза, то есть это эпилептические приступы во сне.
Ночные приступы могут быть короткими, и не сопровождаться эпилептиформными ЭЭГ разрядами, то эти нарушения не эпилептического генеза, относятся чаще к разряду парасомний.
Нарушения сна часто привязаны к определенным стадиям сна и имеют характерную клиническую картину.
На приёме эпилептолога встречаются и такие варианты, когда у пациента есть ночные приступы и эпиактивность, но это не эпилепсия.
Приведём клинический пример приступов во сне, сопровождающихся эпилептиформной активностью на ЭЭГ, но не относящихся к эпилепсии.
Обратился на приём мальчик, 3 лет, с ночными пароксизмами в виде снохождения, сноговорения. Со слов мамы: «Через 2 часа после засыпания встаёт с кровати говорит, идёт по квартире. Как- будто он что-то ищет. Чаще что-то невнятно. Часть слов понять можно, связаны со сном, с событиями дня. Иногда сын смеётся, плачет, стонет, боится, торопится. Глаза открыты, но взгляд неосознанный или «дикий». Через минут 10 мне удается его успокоить, уложить. Он спокойно засыпает. После лечения успокоительными препаратами был перерыв в его лунатизме 4 месяца, а затем постепенно участились до 2-4 раз за месяц». На ЭЭГ у пациента есть эпиактивность типа доброкачественных эпилептиформных разрядов детства в небольшом количестве в фоне и во сне. При проведении ЭЭГ с депривацией сна: во время записи сна нейрофизиологами описан пароксизм (сел на кровать, не реагировал, сказал несколько слов), но в этот момент эпиактивности по ЭЭГ не отмечалось. Поставлен диагноз: Парасомнии (снохождение, сноговорение). Сопутствующий диагноз: Доброкачественные эпилептиформные нарушения детства. Данных за активную эпилепсию в настоящее время нет. Противоэпилептические препараты никогда не назначались этому пациенту. Делался акцент на необходимости соблюдать рациональный режим дня. В терапии он получал седативные препараты или ноотропы в возрастных дозах виде монотерапии (пантотеновую кислоту, адаптол, атаракс, фенибут, отвар седативных трав, новопассит) курсами на 1-2 месяца, 1-3 курса в год. Ответ на такую терапию всегда хороший: вышеописанные парасомнии полностью прекращались на 4-8 месяцев или значительно уменьшались; могли носить стертый характер (садится на кровать во сне, сидит 3-5 секунд, сам ложится и спит дальше; не чаще 1-2 раз в месяц). Ребенок наблюдается у эпилептолога в течение нескольких лет. С течением времени постепенно жалоб на нарушение сна становится всё меньше. По ЭЭГ эпиактивность типа ДЭРД персистирует: в разных записях может быть в небольшом индексе или отсутствует.
Особенности клинических проявлений эпилепсии в зависимости от локализации патологического очага
Височная форма фокальной эпилепсия является самой часто встречаемой. Эпилептогенный очаг расположен в височной доле головного мозга. Височная фокальная эпилепсия характеризуется припадками с потерей сознания, наличием автоматизмов и ауры. Приступ длится в среднем 30-60 секунд. Оральные автоматизмы присущи детям, а автоматизмы по типу жестов – взрослым. Пароксизмы височной фокальной эпилепсии имеют вторничную генерализацию. Постприступная афазия фиксируется при поражении доминантного полушария височной доли головного мозга.
Эпилептический очаг лобной фокальной эпилепсии расположен в лобной доле головного мозга. Данный очаг провоцирует кратковременные пароксизмы, которые могут проходить сериями. Для лобной ФЭ не характерна аура. Симптомы лобной ФЭ: поворот глаз и головы в одну сторону, сложные автоматические жесты, эмоциональное возбуждение, крики, вздрагивания, агрессия. Если очаг патологии находится в предцентральной извилине, то появляются двигательные пароксизмы джексоновской эпилепсии. Эпилептические приступы лобной фокальной эпилепсии возникают во время сна.
При расположении очага в затылочной доле головного мозга происходят эпилептические приступы, сопровождающиеся нарушением зрения. Например, сужение зрительных полей, зрительные галлюцинации, иктальное моргание, транзиторный амавроз и др. Длительность зрительных галлюцинаций – 13 минут.
Расположение очага эпилептической активности в теменной доле является редкостью. Теменная доля поражается в случае наличия опухоля или корковой дисплазии. Теменная фокальная эпилепсия характеризуется простыми соматосенсорными пароксизмами: кратковременная афазия или паралич Тодда. Если зона эпилептической активности локализуется в постцентральной извилине, то могут происходить джексоновские припадки.
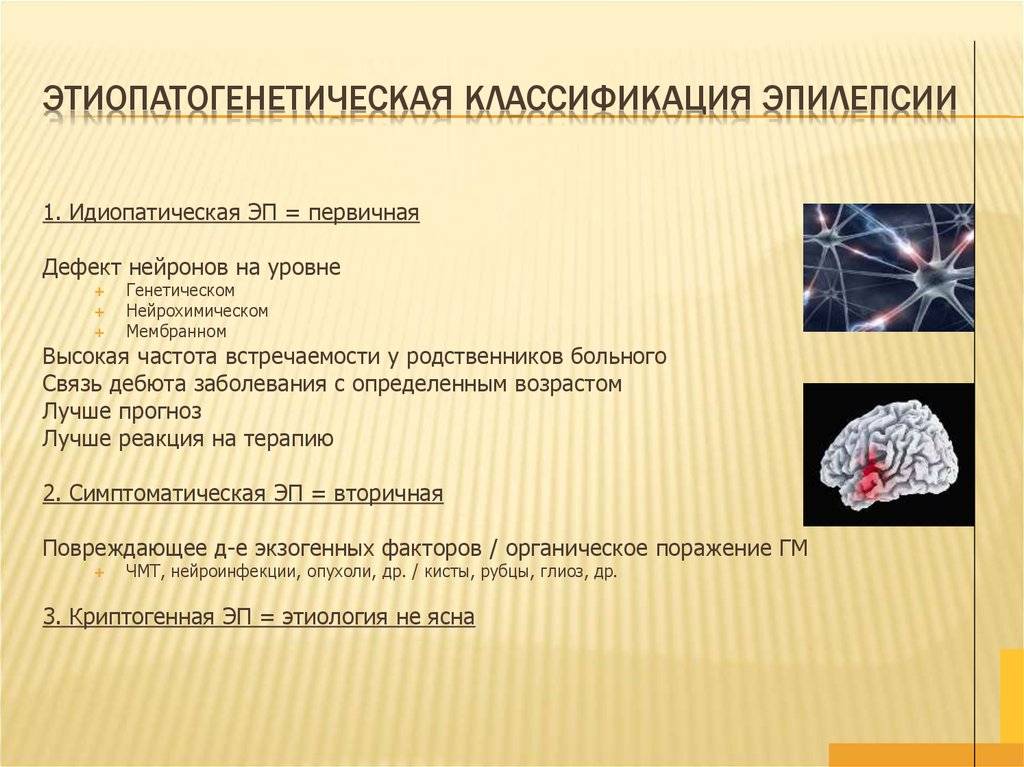
Причины идиопатической эпилепсии
Весьма затруднительно выявить объективный этиологический фактор, способствующий возникновению и развитию данного заболевания. В ряде экспериментальных исследований было обнаружено, что одной из причин является генетический фактор, что обуславливает наследственный характер патологии. Однако, вместе с этим было выявлено и то, что различным формам заболевания соответствуют мутации в различных участках генома человека.
Факторы, которые могут спровоцировать эпиприступ:
- Излишняя физическая или умственная нагрузка;
- Резкое прерывание сна;
- Употребление алкоголя;
- Психическое и эмоциональное напряжение.
Генерализованные эпилепсии и сон
Приступы во сне характерны для идиопатических генерализованных эпилепсий. Объясняется эта связь повреждением таламокортикальных структур.
При идиопатических генерализованных эпилепсиях депривация сна стимулирует эпиактивность и увеличивает вероятность эпиприступа.
Приступы чаще возникают при засыпании или пробуждении, особенно при раннем насильственном пробуживании.
Так, в первые 15 минут – 1 час после подъёма у пациентов с ювенильной миоклонической эпилепсии отмечаются эпиприступы: миоклонии (чаще по типу подергиваний в руках) или, особенно при неэффективной терапии, генерализованные тонико-клонические приступы.
При эпилептических энцефалопатиях с электрическим статусом медленного сна (ESES), даже по названию видно, что проявления заболевания связаны со сном. Особенностью этих форм эпилепсии является наличие продолженной эпилептиформной активности с высоким индексом эпиактивности (более 80%) в фазу медленного сна. А в фазу сна быстрого движения глаз индекс эпиактивности снижается.
Ночные приступы при эпилептических энцефалопатиях с электрическим статусом медленного сна могут быть в виде: фокальных моторных приступов во время сна, генерализованных тонико-клонических приступов. Возможны также и дневные приступы как фокальные, так и генерализованные.
Симптоматическая вторично-генерализованная эпилепсия меньше зависит от циклов сон-бодрствование. При этой форме эпилепсии эпилептиформная активность и эпиприступы могут быть в любое время суток с равной вероятностью.
Online-консультации врачей
| Консультация педиатра-аллерголога |
| Консультация гастроэнтеролога |
| Консультация офтальмолога (окулиста) |
| Консультация семейного доктора |
| Консультация психоневролога |
| Консультация диагноста (лабораторная, радиологическая, клиническая диагностика) |
| Консультация ортопеда-травматолога |
| Консультация сурдолога (аудиолога) |
| Консультация нефролога |
| Консультация психолога |
| Консультация специалиста по лазерной косметологии |
| Консультация андролога-уролога |
| Консультация оториноларинголога |
| Консультация репродуктолога (диагностика и лечение бесплодия) |
| Консультация вертебролога |
Новости медицины
Устройство и принцип работы магнитной мешалки,
26.05.2021
Быстрая доставка лекарств на сервисе mednex.com.ua,
30.04.2021
6 простых привычек, чтобы круглый год не болеть простудами: рекомендуют все врачи,
17.03.2021
Морепродукты становятся вредными для здоровья?,
05.01.2021
Новости здравоохранения
Эксперт назвала три отличия простуды от COVID-19,
05.01.2021
В мире более 86 миллионов случаев COVID-19,
05.01.2021
Скорость распространения COVID-19 зависит от климатических условий,
11.06.2020
Исследователи насчитали шесть разновидностей коронавируса,
11.06.2020
Признаки и симптомы криптогенной эпилепсии
Припадки являются основными клиническими проявлениями эпилепсии. При синдроме Веста первые проявления эпилепсии можно зафиксировать на первом году жизни ребенка. Судороги появляются после пробуждения ребенка, и имеют свои характерные особенности. Происходит сокращение мышц шеи и головы с обеих сторон, совершая как бы «кивательные движения», называемые «сааламовы судороги».
При синдроме Леннокса-Гасто приступы наблюдаются с 2 лет. Проявления данного синдрома чаще фиксируются у мальчиков. Припадки имеют характерную симптоматику. Происходят тонические судороги с вегето-сосудистыми реакциями (учащается сердцебиение, появляются отдышка и покраснения). Из-за потери тонуса ребенок падает, происходят мышечные подергивания.
Абсанс – это бессудорожый эпиприступ, не сопровождающийся потерей сознания.
Эпилепсия с миоклонически-астатическими приступами.
Миоклонически-астатическая эпилепсия (МАЭ) – одна из форм криптогенной генерализованной эпилепсии, характеризующаяся, преимущественно, миоклоническими и миоклонически-астатическими приступами с дебютом в дошкольном возрасте.
Дебют МАЭ варьирует от 10 мес. до 5 лет, составляя, в среднем 2,3 года. В 80% случаев начало приступов приходится на возрастной интервал 1-3 года. У подавляющего большинства пациентов заболевание начинается с ГСП с последующим присоединением миоклонических и миоклонически-астатических приступов в возрасте около 4-х лет.
Клинические проявления МАЭ полиморфны и включают различные виды приступов: миоклонические, миоклонически-астатические, типичные абсансы, ГСП с возможностью присоединения парциальных пароксизмов. “Ядром” МАЭ являются миоклонические и миоклонически-астатические приступы: короткие, молниеносные подергивания малой амплитуды в ногах и в руках; “кивки” с легкой пропульсией туловища; “удары под колени”. Частота миоклонических приступов высокая, особенно, в утренние часы после пробуждения пациентов. ГСП наблюдаются практически у всех больных, абсансы – у половины. Присоединение парциальных приступов возможно в 20% случаев.При ЭЭГ-исследовании характерно замедление основной активности фоновой записи с появлением генерализованной пик- и полипик-волновой активности с частотой 3Гц. У большинства больных наблюдаются также и региональные изменения: пик-волновая и медленноволновая активность.
Лечение начинается с монотерапии препаратами вальпроевой кислоты. Средние дозы – 50-70 мг/кг/сут с постепенным увеличением до 100 мг/кг/сут при отсутствии эффекта. В большинстве случаев эффективна только политерапия: сочетание вальпроатов с ламотриджином или бензодиазепинами или сукцинимидами.
Контроль приступов достигается у большинства пациентов, однако, полная ремиссия возможна лишь в 1/3 случаев. Присоединение парциальных пароксизмов значительно ухудшает прогноз; данные приступы наиболее резистентны к терапии. Возможна трансформация МАЭ в синдром Леннокса-Гасто.
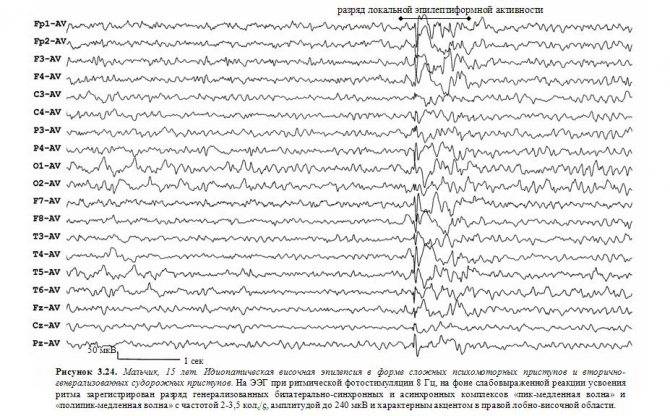
Диагностика Височной эпилепсии у детей:
Диагностировать височную эпилепсию достаточно сложно, поскольку простые и парциальные приступы могут быть незамеченными на раннем сроке. Но шанс установить своевременный диагноз в детском возрасте выше, чем во взрослом, поскольку дети проходят обязательный врачебный осмотр и консультацию.
Рутинная межприступная ЭЭГ (электроэнцефалограмма) при височной эпилепсии имеет невысокую значимость, так как у многих пациентов (до 40%) может не отличаться от нормы. На ЭЭГ в межприступном периоде описаны следующие патологические изменения: пики, острые волны или пикволновая активность региональная, чаще в передневисочных отведениях или битемпорально, замедление основной активности фоновой записи, генерализованнаяпикволновая активность с частотой 2,5-3 Гц. Во время приступа на ЭЭГ отмечается низкоамплитудная быстрая (3) активность или продолженное замедление в височных отведениях. В последнем случае латерализационное значение может иметь лишь более высокая амплитуда медленных волн на стороне очага. Существенное значение для определения патологической активности может иметь проба с депривацией сна, это осуществляется во время полисомнографии. Другие провокационные пробы менее значимы.
МРТ и КТ – обязательные методы исследования при впервые возникших приступах височной эпилепсии. Диагностическая значимость МРТ для исключения органического поражения головного мозга высока, в связи с чем должна проводиться каждому больному с подозрением на приступы височной эпилепсии. МРТ помогает диагностировать наличие медиального височного склероза, кортикальных дисплазий, опухолей, сосудистых мальформаций, кист, атрофических изменений височной доли, которые служат причиной возникновения височной эпилепсии.
Диагностика лобной эпилепсии
Диагностика данного вида эпилепсии осуществляется с помощью МРТ. Магниторезонансная томография в 60 % случаев выявляет очаг патологии. Так же используются функциональные методы нейровизуализации, которые помогают добиться локализации фокуса. Результаты интериктальной и иктальной ЭЭГ, как правило, будут нормальны.
В большинстве случаев прогноз частоты возникновения приступов на фоне принимаемой терапии не внушает оптимизма.
Очень высока вероятность ошибочной дифференциальной диагностики — гипермоторные приступы расценивают как психогенные приступы, семейные пароксизмальные дистонические хореоатетозы, пароксизмальные кинезиогенные хореоатетозы, эпизодические атаксиии. Симптоматические лобные абсансы за счёт схожих клинических проявлений и ЭЭГ-характеристик ошибочно классифицируют как типичные абсансы.
Лечение Височной эпилепсии у детей:
В терапии височной эпилепсии главными задачами являются снижение частоты приступов, достижение ремиссии заболевания, так называемого полного прекращения приступов.
Лечение начинается с монотерапии. К препаратам, которые применяются, относятся карбамазепин, в случае его неэффективности назначаются вальпроаты (депакин), гидантоины (дифенин), барбитураты, бензодиазепины, ламотриджин.
Если лечение одним препаратом было безуспешным, тогда назначается политерапия из нескольких вышеуказанных средств.
Если височная эпилепсия не поддается медикаментозной терапии, рассматривается оперативное вмешательство. Чаще всего производится височная резекция, реже – фокальная, селективная гиппокампотомия или амигдалотомия.
По прогнозам ремиссия достигается в 35%. Чаще всего лечение приводит к тому, что приступы становятся редкими. Хирургическое лечение помогает в 30-50 %, а в 60-70% случаев приступы становятся редкими. Но стоит отметить, что после операции могут наблюдаться осложнения, такие как гемипарез, мнестические нарушения, расстройства речи.
Общие сведения о фокальной эпилепсии
Определение «фокальная эпилепсия» соединяет все формы эпилептических пароксизмов, которые возникают из-за наличия локального очага повышенной эпи-активности в церебральных структурах. Эпилептическая активность начинается фокально, но может распространяться от очага возбуждения на окружающие ткани головного мозга, что обуславливает вторичную генерализацию эпиприступа
Важно дифференцировать пароксизмы ФЭ и приступы генерализованной эпилепсии с первично-диффузным характером возбуждения. Помимо этого, существует мультифокальная форма эпилепсии
При этой форме эпилепсии имеются несколько локальных эпилептогенных зон в головном мозге.
Примерно 82% от всех эпилептических синдромов составляет фокальная эпилепсия, причём в 75% случаев она начинается в детском периоде. Чаще всего она возникает на фоне травматического, ишемического или инфекционного поражения, нарушений развития головного мозга. Вторичная фокальная эпилепсия подобного характера диагностируется у 71% всех пациентов, страдающих эпилепсией.
ЛЕЧЕНИЕ ИДИОПАТИЧЕСКИХ ГЕНЕРАЛИЗОВАННЫХ ЭПИЛЕПСИЙ
Лечение идиопатических генерализованных эпилепсий представляет собой сложную задачу так, как часто в ней имеется пожизненная необходимость.
Вальпроат натрия – один из наиболее эффективных препаратов в лечении всех типов приступов ИГЭ. Эффективность монотерапии достигает 75%. Вальпроат натрия предотвращает развитие статуса абсансов и эффективен при миоклонических абсансах, а также устраняет фотосенситивность. Однако его фармакокинетические свойства и спектр побочных эффектов могут ограничивать его применение. Клоназепам также эффективен в отношении всех типов приступов при ИГЭ, но его применение ограничивают побочные эффекты и относительно быстрое развитие привыкания. Ламотриджин эффективен в контроле абсансов и ГТКП, однако в отношении миоклоний его эффект непредсказуем. Этосуксимид эффективен при типичных абсансах, но не может предотвращать генерализованные тонико-клонические приступы и миоклонии. Поэтому этосуксимид может быть препаратом первого выбора при ДАЭ, но не при ЮАЭ, где высок риск генерализованных тонико-клонических приступов. Из препаратов новой генерации свою эффективность при ИГЭ продемонстрировали топирамат и леветирацетам. Клинических исследований высокого класса в отношении выбора лечения синдромов ИГЭ у детей и подростков все еще недостаточно. Исходя из имеющихся сегодня данных последовательность антиконвульсантов при ИГЭ представляется следующим образом (табл. 4.)
Таблица 4
Препараты выбора для лечения идиопатических генерализованных эпилепсий у детей и подростков
Абсансы:
- Вальпроаты и/или этосуксимид или ламотриджин
- Топирамат или клоназепам или леветирацетам
- Политерапия
Миоклонии:
- Вальпроаты или леветирацетам
- Топирамат или клоназепам
- Пирацетам или политерапия
ГТКП:
- Вальпроаты или топирамат или ламотриджин
- Барбитураты или клоназепам или карбамазепин
- Политерапия
Противопоказано применение карбамазепина, фенитоина, вигабатрина, тиагабина, габапентина и прегабалина, которые могут увеличивать частоту абсансов и миоклоний, способствуют развитию статуса абсансов.

Рис. 1. Характерный ЭЭГ-паттерн типичного абсанса – генерализованные билатерально-синхронные ритмичные комплексы пик-волна частотой 3 Гц.
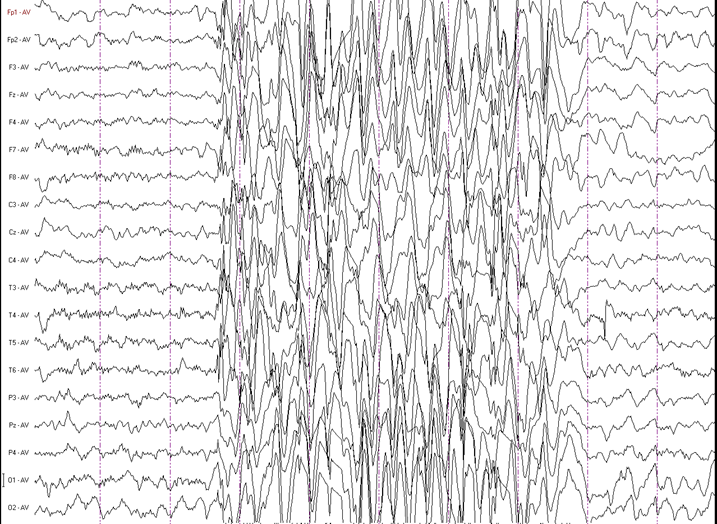
Рис. 2. ЭЭГ-паттерн атипичного абсанса – генерализованные билатерально-синхронные аритмичные комплексы пик-волна частотой менее 3 Гц.
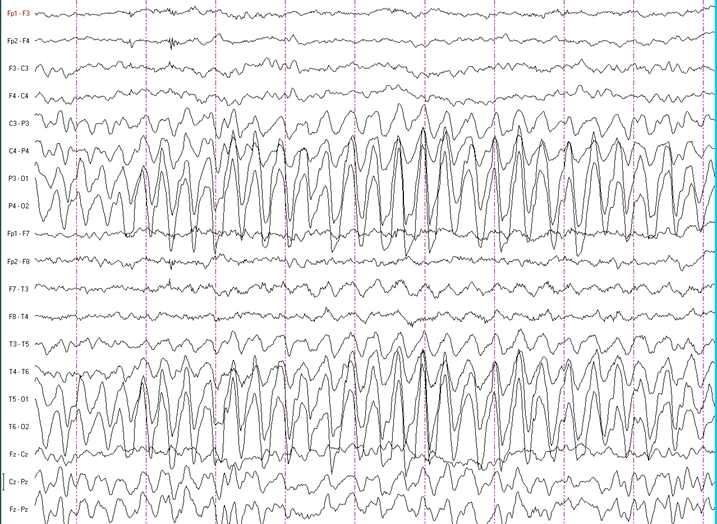
Рис. 3. Биокципитальная дельта-активность у больного с детской абсансной эпилепсией.