Разберемся с терминами
Что скрывается под понятием «детская матка»?
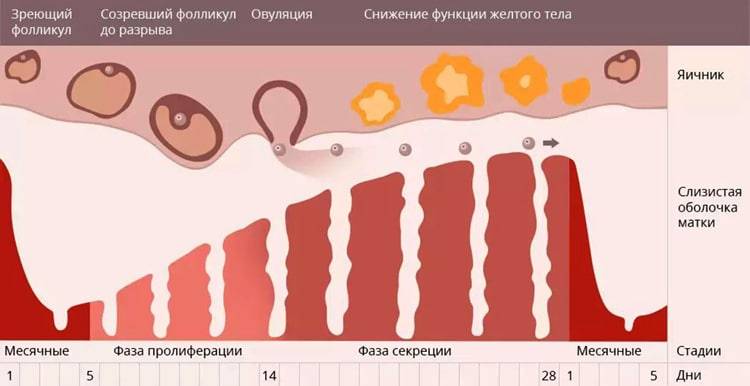
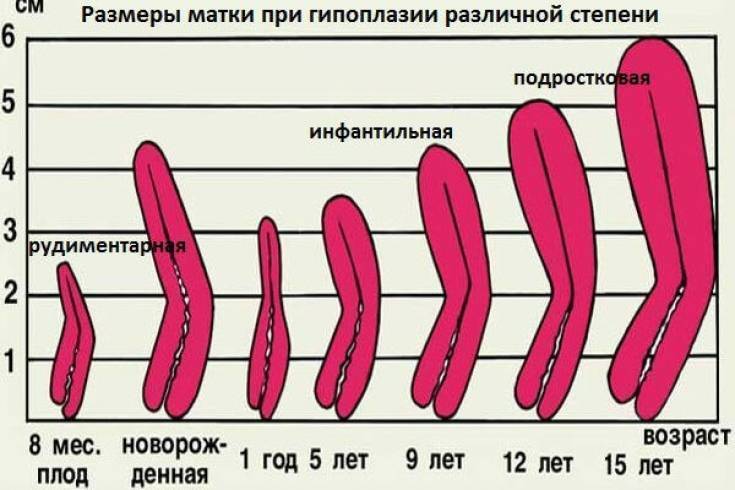
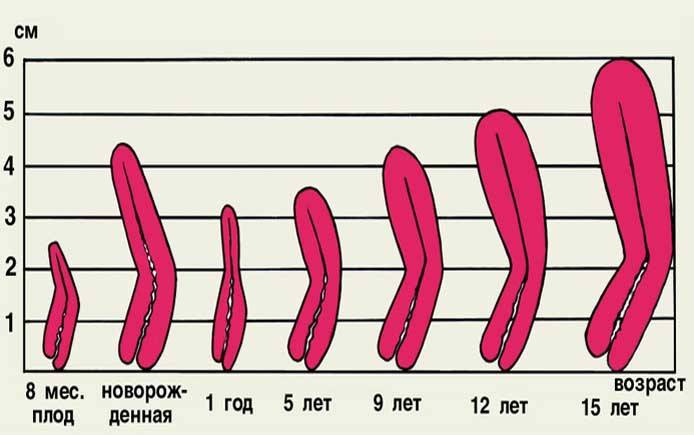
Матка, яичники и маточные трубы начинают формироваться еще во время внутриутробного развития. Когда девочка рождается, у нее уже есть матка длиной примерно 4 см, и она растет по мере взросления ребенка. К пубертатному периоду, то есть к 13-14 годам мы имеем сформировавшийся орган – 7-8 см в длину и 4-5 в ширину.
Если под воздействием каких-либо внутренних или внешних факторов размеры матки не соответствуют норме, то ее могут называть «детской». На практике мы используем более научное определение — гипоплазия матки.
Как ставится такой диагноз?
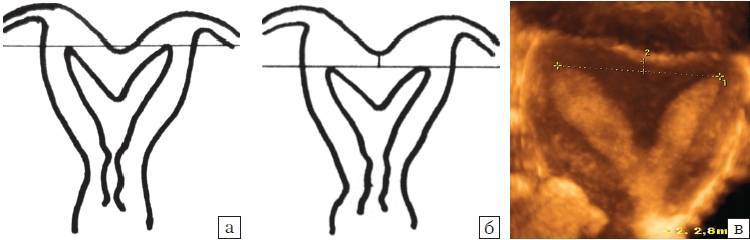
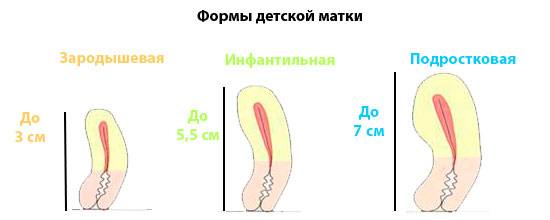
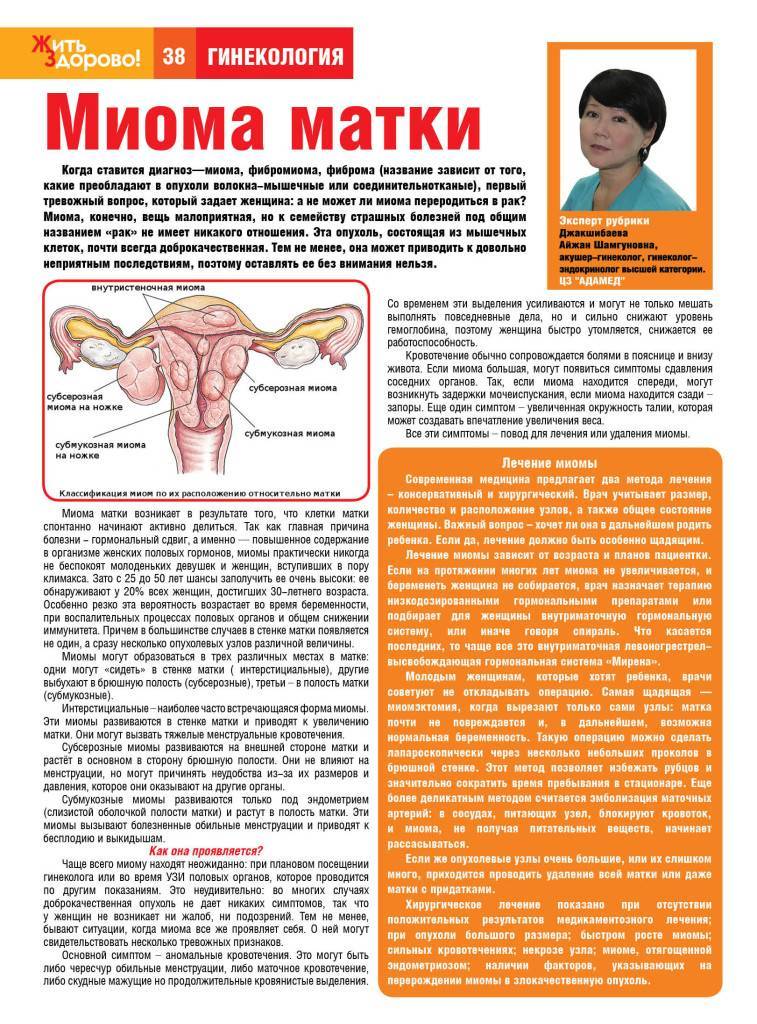
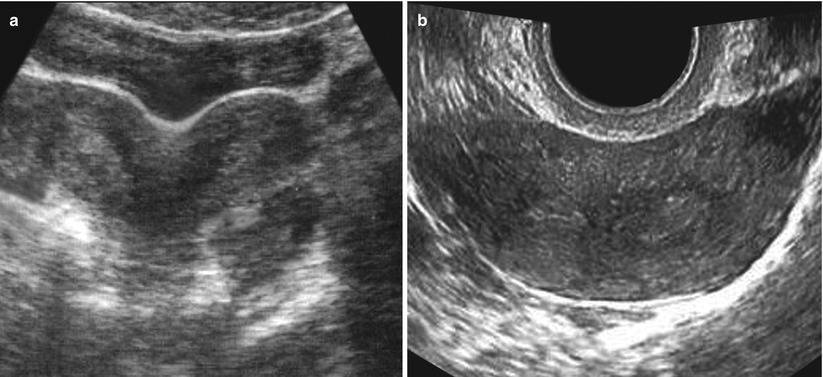
Заподозрить неладное гинеколог может еще во время осмотра. Окончательный диагноз ставится по результатам ультразвукового обследования. Во время УЗИ специалист оценивает длину матки, ее соотношение с шейкой и определяет степень патологии. Всего их 3:
- При 1 степени длина матки — не больше 3 см, и из них половина — это шейка. Такое встречается, к счастью, крайне редко и фактически не лечится.
- При второй стадии, ее еще называют инфантильной маткой, длина органа — 3-5 см.
- На третьей же — 5-7 см. Эту стадию еще называют подростковой.
Также для понимания всей картины заболевания гинеколог назначает анализы крови на гормоны.
Симптомы гипоплазии матки
Заподозрить это заболевание можно только с наступлением полового созревания. Одним из важных проявлений является отсутствие у девушки менструации до 15-16 лет, а также слабое формирование вторичных половых признаков.
Обычно при таком диагнозе наблюдается и физическое отставание в развитии. Диагностируется рост и вес значительно ниже возрастной нормы, чрезмерно узкие тазовые кости, астеническое телосложение и слабо развитые молочные железы.
К другим симптомам недоразвития матки относятся:
- Нерегулярные болезненные менструации со слабыми выделениями.
- Отсутствие либидо.
- Проблемы с зачатием ребенка.
- Отсутствие волосяного покрова или слабое оволосение в зоне лобка.
- Частые воспалительные заболевания половых органов.
- Невынашивание беременности. Выкидыши всегда происходят на ранних сроках.
- Слабая родовая активность матки.
- Возникновение более 2 раз подряд внематочной беременности.
- Аноргазмия.
Проявления зависят от степени недоразвития репродуктивного органа. Наиболее тяжелой является 1 степень. Здесь менструация полностью отсутствует. Либо выделения скудные и возникают с большими временными промежутками.
Отчего возникает патология
Главными причинами приобретенной гипоплазии являются гормональные нарушения. В выработке половых гормонов участвует гипофиз, яичники и гипоталамус. Любые сбои в их работе способны привести к остановке или замедлению полового созревания девочки.
Все факторы, которые могут вызвать привести к гормональным сбоям, можно разделить на 2 большие группы:
Внешние:
-
- хирургические манипуляции на половых органах в детском или подростковом возрасте;
- нарушения работы ЦНС в результате травмы или заболевания;
- тяжелые физические нагрузки, например профессиональный спорт;
- неполноценное питание, диеты в период полового созревания;
- вредные привычки, особенно опасен подростковый алкоголизм.
Внутренние:
-
- заболевания эндокринной системы;
- злокачественные образования;
- врожденные пороки печени, сердца;
- почечная недостаточность;
- аутоиммунные болезни;
- недостаточность яичников;
- неблагоприятная наследственность.
Также возможно возникновение врожденной патологии. В этом случае это связано с влиянием неблагоприятных факторов на организм беременной женщины. Половые признаки у плода начинают формироваться уже спустя несколько недель после зачатия. В этот период женщина еще может не знать о беременности. Поэтому курение, алкоголь, прием лекарств или инфекционные заболевания могут стать провоцирующими негативными факторами, которые способны вызвать нарушения в процессе формирования половой принадлежности плода.
Сильные эмоциональные потрясения также способны нанести вред гормональной системе, и вызвать сбои.
Недоразвитая матки со временем может деформироваться. У нее развивается перегиб верхней части, а шейка приобретает вид конуса.
Основные медикаменты и другие методы лечения
Прежде всего, следует выяснить причину такого положения и подобрать комбинацию лечебных мероприятий для её устранения.
В качестве лекарственной терапии могут быть:
- противовоспалительные средства (при воспалении яичников или тела матки);
- антибактериальные средства ( при инфицирование органов репродуктивной системы);
- рассасывающие, ферментативные средства;
- гормонотерапия;
- витаминные комплексы для поднятия иммунитета;
- обезболивающие, спазмолитические средства;
- гели для интимной гигиены, позволяющие снизить риск развития бактериальной микрофлоры во влагалище, например, гигиеническая серия гелей от бренда Гинокомфорт.
- УВЧ;
- грязевые ванны и обертывания;
- электрофорез, размягчающий спайки и снимающий болевой синдром;
- гинекологический аппаратный и ручной массаж.
Мнение эксперта
Курс лечения может достигать шести месяцев. Если использовать все доступные возможности восстановления и лечения, то в итоге матка принимает нормальное положение и естественное зачатие становится доступным.
Врач акушер-гинеколог высшей категории
Оксана Анатольевна Гартлеб

При отсутствие эффекта от консервативных мероприятий проводится хирургическое лечение. Приоритетным считается эндоскопический (лапороскопический) доступ. Операция делается через два-три небольших разреза, поэтому не требует длительного восстановительного периода и оставляет минимальный косметический дефект. Операция устраняет следствие патологических процессов, но не устраняет причину, а это значит, что со временем загиб матки может вновь появиться
Важно в послеоперационном периоде провести лечение факторов, вызвавших заболевание и не допустить рецидива.
Диагностика и лечение гипоплазии матки
При детской или подростковой матке нередко возникает недоразвитие внешних половых губ. Во время осмотра гинеколог фиксирует эти нарушения, а также изучает анамнез пациентки. Проводится измерение физических данных: рост, вес, объем бедер.
Точно определить размер матки и степень развития патологии можно только с помощью вагинального ультразвукового исследования. Обязательно назначается гормональные исседования, которые помогут точно установить уровень половых гормонов.
Также врач может назначить следующие виды диагностики:
- МРТ.
- Рентгенограмму кисти — для определения костного возраста.
- Зондирование полости матки.
- Кольпоскопию.
Для определения причины возникновения гипоплазии часто требуется консультация смежных специалистов — эндокринолога, невролога, уролога.
Консервативному лечению поддается только 2 и 3 степень недоразвития матки. Основа — гормональная стимулирующая терапия. Лекарства подбираются только врачом. При этом учитывается возраст пациентки, размер органа, а также нарушения менструальной и репродуктивной функций. Для уменьшения выраженного болевого синдрома или ПМС назначается симптоматическое лечение.
Параллельно используются физиотерапевтические методы лечения. Эффективны следующие процедуры:
- озонотерапия;
- магнитотерапия;
- лазерное воздействие;
- гальванизация;
- ультрафиолетовое излучение.
Эти процедуры способствуют улучшению кровообращения в органах малого таза, уменьшают воспалительные процессы. Также может назначаться гинекологический массаж и лечебная физкультура. Только индивидуальное комплексное лечение способно привести к положительному результату.
Причины загиба матки
Как и другие деформационные процессы, касающиеся положения внутренних органов, загиб матки может быть как приобретенным в течение жизни, так и врожденной патологией.
А вот приобретенная болезнь может иметь следующие причины:
- инфекционное поражение мочеполовой системы;
- хирургическое вмешательство, вызывающее спаячный процесс;
- тяжелые физические нагрузки;
- травмы органов малого таза.
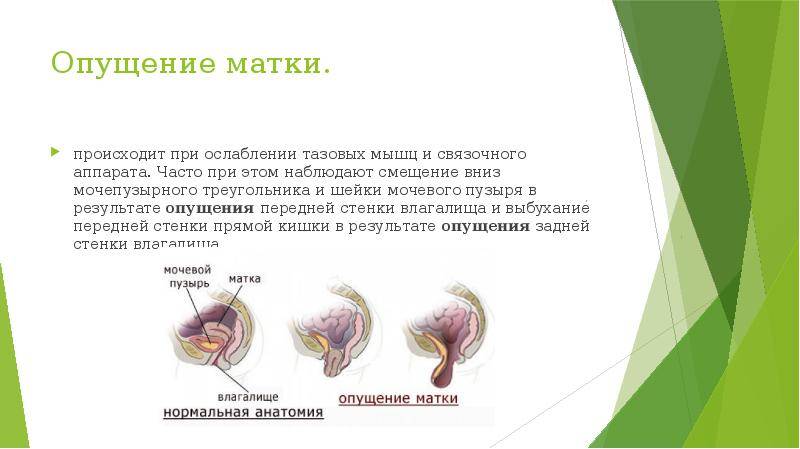
Все варианты положения шейки матки при проявлении заболевания врачи классифицируют следующим образом:
- Самая частотная патология — антефлексия. Она же наименее опасная для самой женщины и ее репродуктивного здоровья. В этом случае положение матки определяется в центре таза, дном вверх и вперед, а шейкой вниз и вперед. Между телом и шейкой образуется угол более 90 градусов. Антефлексия не препятствует зачатию. Шансы забеременеть и выносить здорового малыша довольно велики.
- Менее удачное положение органа наблюдается при антеверсии, то есть отклонении матки вперед относительно влагалища. Шейка матки также изменяет свое положение, уменьшая шанс на оплодотворение яйцеклетки.
- Если матка отклоняется в сторону любого из яичников. Гинекологи диагностируют летерофлексию.
- Самый опасный и неприятный вариант — ретрофлексия, которая характеризуется ощутимым наклоном матки назад. Иногда загиб матки кзади требует длительного лечения и даже хирургического вмешательства.
Еще один фактор, влияющий на положение матки в малом тазу относительно других органов — это состояние связочного аппарата , который и удерживает матку в определенном положении. Именно эта ткань и определяет подвижность центра репродуктивной системы. Выделяются следующие патологические состояния матки:
- неподвижная (статичная);
- ограниченно подвижная;
- подвижная
В списке наиболее распространенных причин приобретенного загиба матки стоит рассматривать:
- Образование спаек на органах репродуктивной системы в результате хирургических вмешательств или перенесенной инфекции. Спайки представляют собой слабо эластичную соединительную ткань, которая замещает «родные клетки органа» и может менять положение органа.
- Не достаточную развитость связочного аппарата, при которой загиб матки диагностируется в молодом возрасте до наступления первой беременности.
- Возрастную атрофию мышц, которая развивается в период менопаузы.
- Патологии соседних органов, влияющие на положение матки в малом тазу, например опухолевые процессы в кишечнике, мочевом пузыре,костях таза, эндометриозе.
- Внутриматочные вмешательства, большое количеств родов ведет к растяжению связочного аппарата.
Бесплодие из-за маленькой матки — нелепое предположение или страшный приговор?
Согласно статистике, данную патологию можно отметить у каждой двадцатой девушки, пришедшей на прием к гинекологу из-за сложностей с естественным зачатием. Квалифицированные медики стараются не употреблять этот термин.
Вместо туманных рассказов о детской матке они диагностируют:
- Инфантилизм. Наряду с уменьшенными размерами патология сопровождается повышенной плотностью тканей эндометрия, удлиненной шейкой и конусообразной формой влагалища.
- Гипоплазию. В этом случае врачи отмечают нормальную или увеличенную длину органа наряду с недостаточным объемом.

Вне зависимости от медицинского диагноза, наименование детская матка можно услышать, если её пропорции не соответствуют возрасту и физиологическим особенностям женщины. Часто диагноз ставят, когда она имеет размер, не достигающий 7×4 см. Говорить о неосуществимости зачатия, вынашивания и рождения ребенка можно только в случае, когда репродуктивный орган имеет размер до 3 см. К сожалению, при данных параметрах женщинам рекомендуют прибегнуть к услугам суррогатной мамы.
В остальных случаях детская матка не является прямой преградой к наступлению беременности. Зачатие не происходит, если она сопровождается рядом других синдромов, ухудшающих здоровье женщины и снижающих функциональность репродуктивной системы в целом.
Лечение
Лечение маленькой матки проводят после тщательного обследования, изучения гормонального фона женщины. Обязательно нужно провести исследование гипофиза, гипоталамуса, так как при опухолях в них, гипоплазия бывает одним из симптомов, а применение гормональной терапии, может усугубить положение и вызвать ускорение роста новообразования.
Лечение включает общеоздоровительные процедуры, которые проводятся на фоне гормональной терапии. Схемы приемов гормональных средств разрабатываются индивидуально. При лечении используют такие методы, как:
- физиотерапию;
- лазерную терапию;
- парафинотерапию;
- грязелечение;
- бальнеолечение;
- массаж.
Больным также назначают диету, насыщенную питательными веществами и витаминами, для повышения пластичности матки используют гинекологический бимануальный массаж.
Такие процедуры способствуют росту органа и в некоторых случаях позволяют восстановить ее размер. Лечение желательно начинать как можно раньше.
Масло примулы вечерней
Помимо препаратов для лечения эндометриоза, назначенных врачом, можно принимать Масло примулы вечерней Гинокомфорт, которое имеет все необходимые сертификаты соответствия. Это средство показано для регулирования нормального гормонального фона женщины. Оно является источником Омега-6 полиненасыщенных жирных кислот. Эти вещества способствуют синтезу простагландинов, блокируют выработку пролактина, устраняют воспалительные процессы и укрепляют иммунную систему.
-
РЕПРОДУКТИВНЫЕ НАРУШЕНИЯ У БОЛЬНЫХ ЭНДОМЕТРИОЗОМ: ЭТИОЛОГИЯ, ПАТОГЕНЕЗ, ВОЗМОЖНОСТИ КОРРЕКЦИИ. Маржевская А. М, Рищук С.В., Гусев С.Н., Татарова Н.А. // Бюллетень Оренбургского научного центра УрО РАН. – 2014. – №3. – С. 1-42.
- ПСИХОЛОГИЧЕСКИЕ ОСОБЕННОСТИ ЖЕНЩИН С ГЕНИТАЛЬНЫМ ЭНДОМЕТРИОЗОМ. Богатова И.К., Семенова О.К. // Вестник новых медицинских технологий. – 2008. – №1. – С. 61-63.
-
Эндометриозы. Адамян Л.В., Кулаков В.И. // М.: Медицина. – 1998. – С. 317.
-
Эндометриоидная болезнь. Баскаков В.П., Цвелев Ю.В., Кира Е.Ф. // С.-Петербург: Н-Л. – 2002. – С. 460.
-
Современные представления о патогенезе наружного генитального эндометриоза (обзор). Современные технологии в медицине. Качалина Т.С., Семерикова М.В., Стронгин Л.Г. // 2011. – 1: С. 117-122.
Популярные вопросы
Постоянно принимаю Клайру на фоне эндометриоза. И пропустила прием 8 таблетки на сутки. На следующий день выпила и 8 и 9 вместе. Но уже 3 дня не прекращается кровотечение, притом довольно обильное. Как быть в такой ситуации?
Порекомендую обратиться на осмотр ко врачу для оценки объёма кровотечения и сопутствующих изменений. Поступить можно 2 способами- подключить кровеостанавливающие средства или прекратить приём на 4 дня и далее начать новую упаковку.
У меня эндометриоз, принимаю Силует, но с периодом не 21 день а 42, как назначил гинеколог. Забыла принять одну таблетку, выпила на сл.день сразу 2 как в инструкции, начались месячные когда их быть не должно, пить таблетки продолжала.Начались М. 6го числа, а 9го числа по расписанию должна была перестать пить таблетки, сделать перерыв. Его не сделала, забыла. Сейчас 16число, т.е. прошла неделя как должна была сделать перерыв. М.только зкончились практически, вопрос что делать в таком случае? Делать перерыв сейчас или нет?
Первое, что хочется отметить, это необходимость чёткого контроля в приеме препаратов. В Вашей ситуации лучше продолжить прием до окончания упаковки и сделать 7-дневный перерыв. Допускаются схемы приема до 63 дней подряд. По вопросу непосредственного лечения эндометриоза можно проконсультироваться с лечащим врачом по неконтрацептивным препаратам.
Мне 40 лет, у меня эндометриоз и небольшая миома матки. По совету врача пью Жанин. Начинаю упаковку всегда с четверга. В этом месяце в конце первой недели думала, что пропустила прием таблетки, пришлось выпить сразу 2. А сегодня, планируя отпуск, с ужасом обнаружила, что я не пропускала таблетку, а неправильно начала упаковку со среды. Т.е. мне теперь будет 1 таблетки в блистере не хватать! Подскажите, пожалуйста, что делать?
В вашем случае можно взять недостающую таблетку из нового блистера не прерывая курс или пропить очередную пачку без семидневного перерыва, то есть 42 дня, и только после этого сделать перерыв. Содержание составляющих в каждой таблетке одинаковое.
Здравствуйте, я лежала в больнице с воспалением и эндометриоидной кистой и получала антибиотики, капельницы и уколы, так-же мне назначили фурацилиновые ванночки но когда я начала их получать у меня появилось жжение во влагалище особенно при мочеиспускании, что мне теперь делать?
Здравствуйте! Это может быть аллергическая реакция на фурацилин. Порекомендую воспользоваться гелем Гинокомфорт с экстрактом мальвы. Это средство оказывает противовоспалительное, увлажняющее действие на слизистые половых путей, что позволит устранить жжение. Гель применяется по 1 дозе на протяжении 7-10 дней.
Ваше здоровье
- Алкоголизм
- Аллергии
- Артрит
- Астма
- Бесплодие
- Болезни сердца и сосудов
- Боль в спине
- Выпадение волос
- Гепатиты
- Гипертония
- Головная боль, мигрень
- Грипп и простуда
- Депрессия, стресс
- Диабет
- Зрение
- Изжога, газы, запор, понос
- Кожа и волосы
- Контрацепция
- Курение и наркомания
- Нарушения сна
- Недержание мочи
- Психология
- Рак
- Рак молочной железы
- Сексуальные проблемы
- Холестерин
- Язва
Смотреть всеЗдоровая жизнь
- Беременность и роды
- Диеты и питание
- Женское здоровье
- Здоровые и красивые зубы
- Красота
- Медицинский туризм
- Мужское здоровье
- Секс и отношения
- Фитнес
- Эмоциональное здоровье
- Аллерголог
- Гинеколог
- Венеролог
- Гастроэнтеролог
- Кардиолог
- Нарколог
- Офтальмолог
- Стоматолог
- Уролог
- Эндокринолог
Аденомиоз после климакса
Долгое время в медицинской среде считалось, что аденомиоз проявляется в основном у женщин старшего возраста перед наступлением менопаузы. Однако, сегодня статистика этого заболевания показывает, что оно часто встречается и у девушек и даже подростков. После наступления менопаузы вероятность аденомиоза снижается, так как у женщин в этот период снижается выработка эстрогенов – половых гормонов, отвечающих за рост эндометрия. По этому механизму действует и такой способ лечения заболевания у молодых пациенток, как создание искусственного климакса.
Несмотря на важную роль, которую менструальный цикл играет в формировании этой патологии, она может возникнуть и в позднем возрасте, после климакса. Чаще всего это связано с гормональной терапией, которую назначают женщинам для компенсации снижения их собственных гормонов. Чтобы полностью исключить вероятность возникновения или развития болезни, сейчас пациентам часто предлагают радикальный вариант – полное удаление матки.
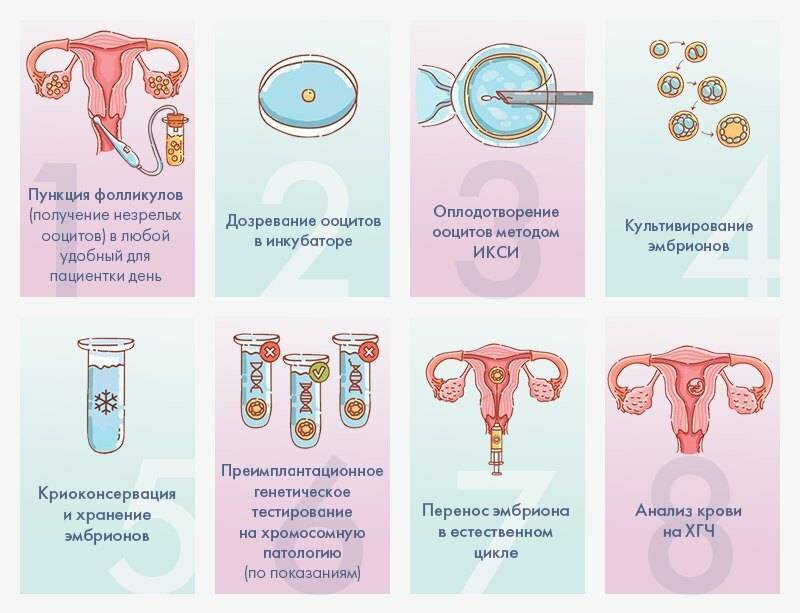
ЭКО: основные этапы процедуры
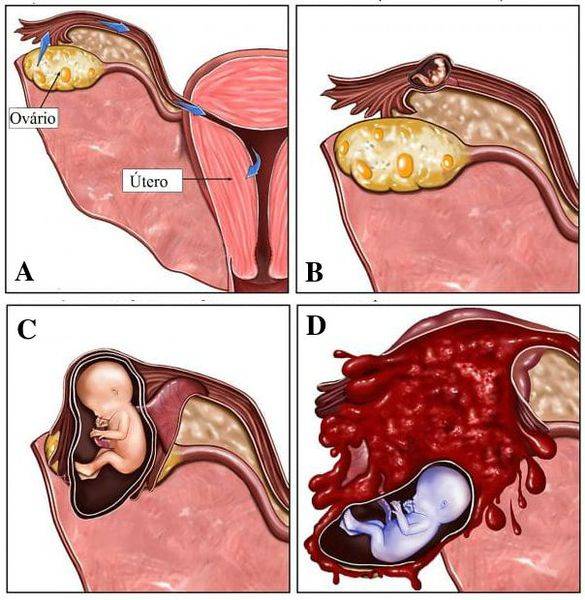
Репродуктологи знают, что беременность без труб – случай крайне редкий. При таком состоянии зачать ребенка поможет исключительно метод экстракорпорального оплодотворения.
ЭКО – это современная репродуктивная технология, благодаря которой можно забеременеть без труб. Ее суть состоит в оплодотворении яйцеклетки сперматозоидом в лабораторных условиях. Там же, в пробирке, проходят и начальные этапы развития эмбриона, после чего его переносят в полость матки. В ходе консультации специалист подробно расскажет, как делают ЭКО без маточных труб.

Основные этапы экстракорпорального оплодотворения:
- Обследование будущих родителей. По статистике, в 30-40% случаев в парах, которые не могут зачать ребенка, проблемы есть у обоих партнеров. Среди обязательных анализов, которые необходимо сдать будущей матери, – сдача крови на резус-фактор, TORCH-инфекции, ВИЧ и сифилис, а также гепатит В и С. Еще проводят цитологию мазков из цервикального канала, выполняют анализ на гормоны и УЗИ органов малого таза. По показаниям могут быть назначены дополнительные манипуляции (определение уровня сахара в крови, кольпоскопия, консультации узких специалистов).
- Стимуляция овуляции. Суть состоит в назначении пациентке гормональных препаратов, вызывающих созревание сразу нескольких фолликулов в яичниках.
- Забор созревших яйцеклеток. После созревания их извлекают путем пункции фолликула. Процедура проходит под контролем УЗ-аппарата.
- Оплодотворение. При ЭКО без маточных труб оно проходит по классической схеме: полученные яйцеклетки и сперматозоиды помещают в специальный инкубатор в питательный раствор, где и проходит сам процесс оплодотворения. Иногда может применяться ICSI – введение сперматозоида непосредственно в цитоплазму созревшей яйцеклетки. Спустя 16-18 часов проводится оценка эффективности оплодотворения. Если результат успешен, переходят к следующему этапу.
- Перенос эмбрионов в матку пациентки. Для повышения вероятности успеха могут предварительно провести вспомогательный хэтчинг, то есть намеренное истончение оболочки эмбриона. Перенос оплодотворенных in vitro эмбрионов при ЭКО без труб не имеет особенностей, не вызывает трудностей и проводится стандартно под контролем УЗИ.
Спустя 10-14 дней после «подсадки» эмбриона проводят тест на определение количества ХГЧ в крови – хорионического гонадотропина человека, одного из гормонов, указывающих на произошедшее зачатие.
ЭКО – единственный метод, с помощью которого можно забеременеть без труб. Более того: современные технологии делают возможным материнство даже после онкологического заболевания. Если при выявлении злокачественной опухоли, до начала терапии, сдать на хранение яичниковую ткань, то в дальнейшем, на стадии ремиссии, этим материалом можно воспользоваться для зачатия.