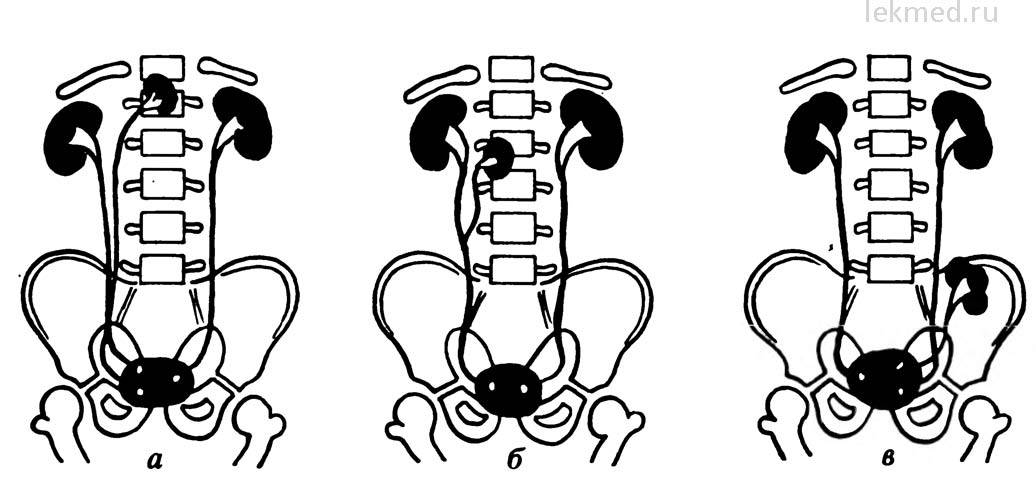
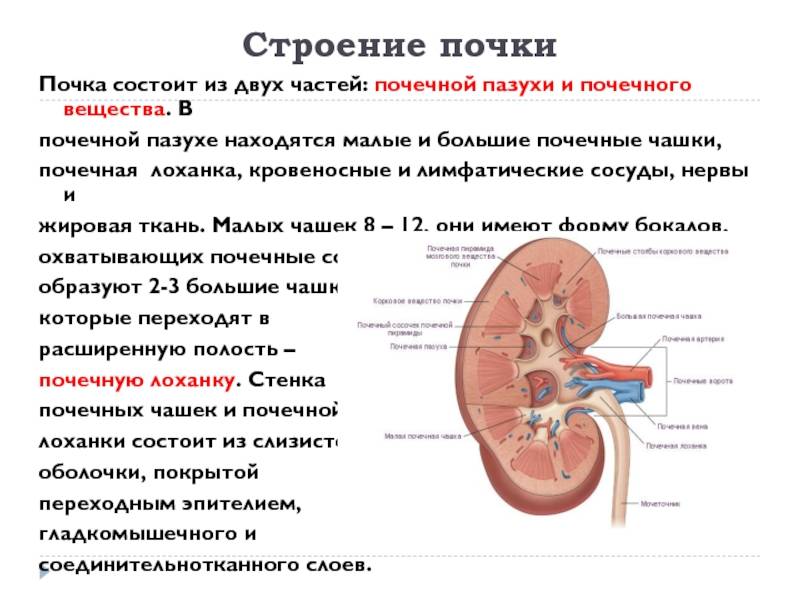
Все ли виды удвоения видны на УЗИ
Иногда расширенные чашечки и лоханки не видны, а об имеющемся удвоении можно догадаться по увеличенному органу. Размер почки в норме составляет в длину 11-12 см, в ширину – 5-6 см и в толщину – 3-4 см. Двойные органы, как правило, больше.
Иногда об аномалии свидетельствует наличие перемычки между двумя сегментами, но такая особенность бывает не всегда. На УЗИ позволяет хорошо разглядеть почки наполненный мочевой пузырь. В этом случае врачу удается увидеть две лоханки, что свидетельствует о почечном удвоении.
Поэтому само по себе наличие лишних почек без нарушения функции ничем не грозит. Пациенту нужно понять, что у него есть определенные особенности, практически не влияющие на качество жизни.
При появлении отклонений от нормы в биохимическом анализе крови или обследовании мочи, а также при наличии жалоб нужно обратиться к урологу, обследоваться и лечиться. Терапия почечных патологий в этом случае проводится по общей схеме.
Нормальные показатели почек
Креатинин
Креатинин — это важный показатель крови при заболеваниях почек. Он является конечным продуктом азотистого обмена, а его концентрация напрямую зависит от объема мышечной ткани в организме. Поэтому физиологическая норма креатинина у женщин на порядок ниже, чем у мужчин. К тому же, больше, чем обычно, этого вещества содержится в плазме спортсменов.
По уровню креатинина в биохимическом анализе крови врачи могут выставить диагноз почечной недостаточности. Однако это не единственная причина, которая может привести к изменению этого параметра.
Повышенное содержание креатинина способно указывать на следующие состояния:
- длительное нахождение на диете;
- дегидратация вследствие недостаточного употребления жидкости;
- кровотечение во внутренние среды организма;
- разрушение мышц вследствие воспаления, сдавления и т. д.
Дефицит креатинина часто встречается у вегетарианцев, у женщин в первой половине беременности и у пожилых людей.
Мочевина
Мочевина образуется в печени, а выводится почками. Поэтому по содержанию этого вещества можно делать выводы о состоянии этих двух органов. Повышенные показатели указывают на проблему почечного характера, которая может быть следствием:
- приема нефротоксичных препаратов;
- почечной недостаточности;
- дегидратации;
- бессолевой диеты.
Дефицит мочевины является признаком заболеваний печени. Уменьшается содержание этого вещества у беременных женщин и у людей, находящихся на безбелковой диете.
Мочевая кислота
Биохимический анализ крови для почек позволяет диагностировать подагру. В данном случае в плазме определяется повышенное содержание мочевой кислоты. Она образуется в печени вследствие распада пуринов и нуклеинов. Избыток мочевой кислоты приводит к образованию солей (уратов), которые начинают откладываться в суставах, вызывая безмикробное воспаление. У человека появляется боль, припухлость и покраснение в пораженной области.
Дефицит мочевой кислоты не имеет прогностического значения
В медицинской практике важно диагностировать избыточное содержание этого вещества в организме
К каким докторам обращаться, если у Вас удвоение почки
- Нефролог
- Уролог
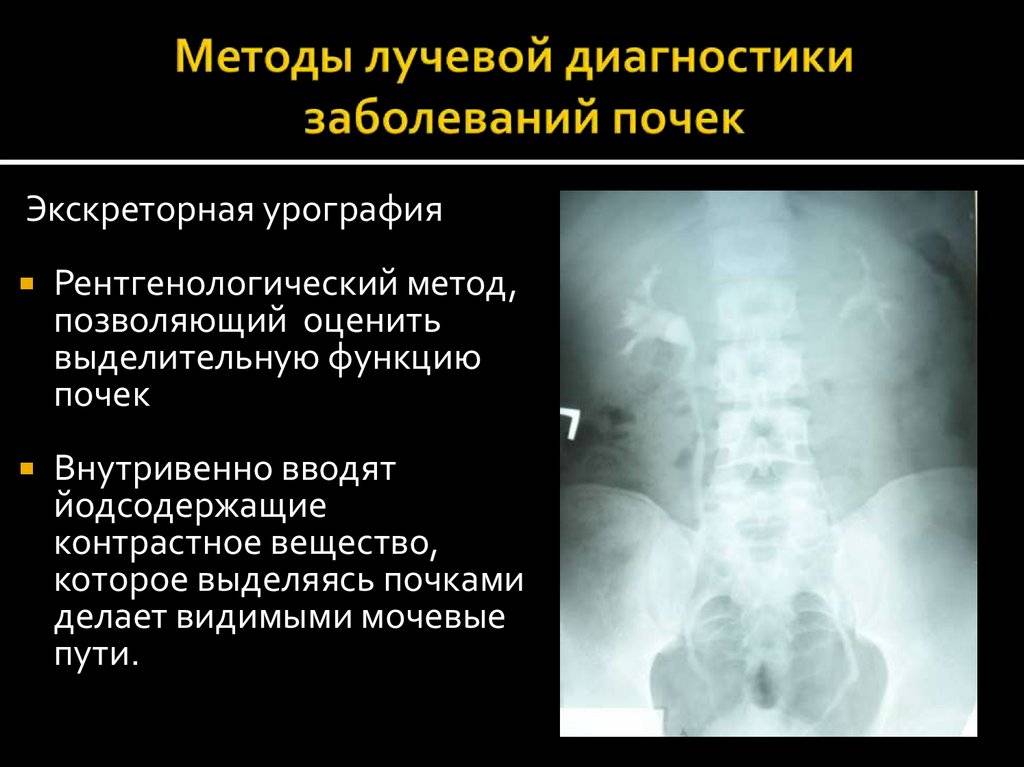
Диагноз удвоения почки устанавливается на основании результатов цистоскопии, экскреторной урографии и ультразвукового исследования. В связи с гипоплазией паренхимы верхней почки для ее исследования часто приходится вводить двойную дозу рентгеноконтрастного вещества.
Экскреторная урография позволяет оценить функциональное состояние каждой половины удвоенной почки, структурные и анатомические изменения в них
Важное место в диагностике в последние годы занимает ультразвуковое исследование и компьютерная томография
Как правило, диагностика удвоения лоханок и мочеточников не представляет больших трудностей. При полном удвоении мочеточников и размещении их отверстий в мочевом пузыре достаточно цистоскопии. Если интерпретация ее результатов затруднена, рекомендуют хромоцистоскопию.
В случае эктопии дополнительного отверстия мочеточника диагноз нередко устанавливают на основании жалоб о характерном недержании мочи. Для уточнения диагноза выполняют ретроградную уретеропиелографию.
Значительно сложнее выявить удвоение почечной лоханки и мочеточника при слиянии мочеточников до впадения их в мочевой пузырь. Диагноз можно установить только при рентгенологическом исследовании. Экскреторная урография с отсроченными снимками позволяет сделать вывод о структурных изменениях, анатомическом положении и функционировании каждой половины почки.
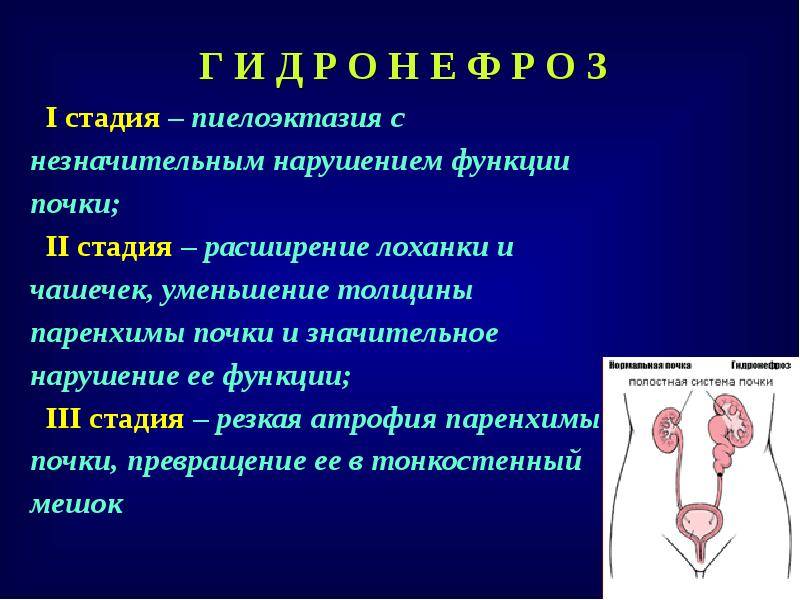
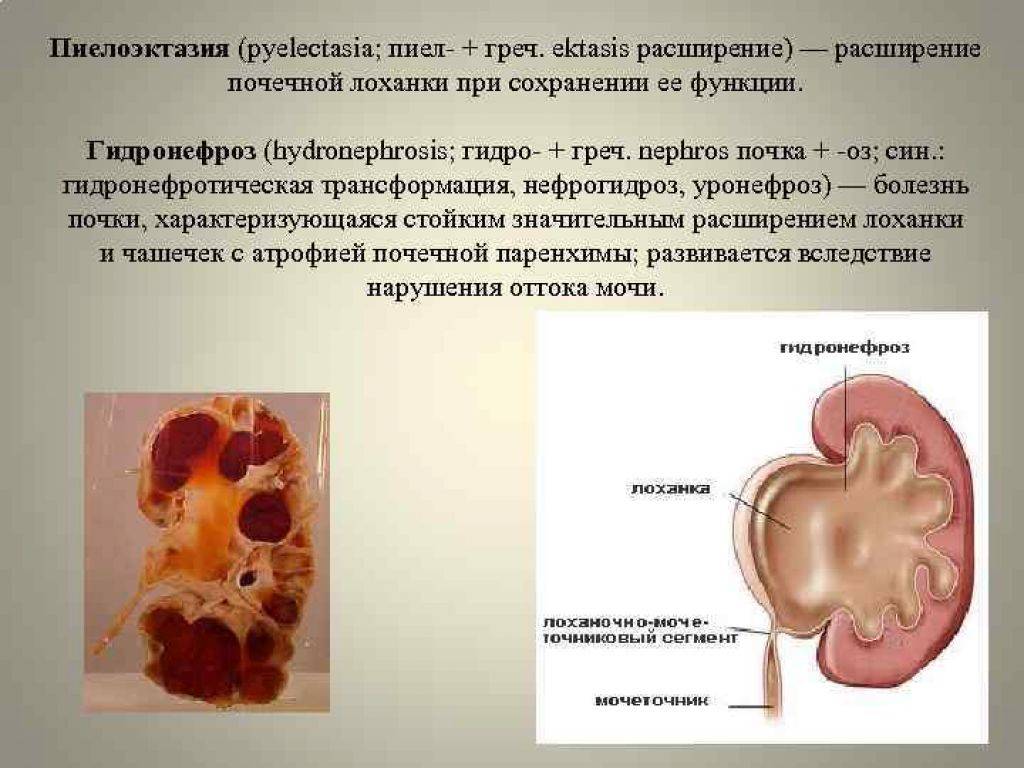
Стадии
Выделяют 3 стадии гидронефроза почек:
- Начальная. На этой стадии лоханка постепенно расширяется. Работа почки не нарушается
- Стадия выраженных проявлений заболевания. На этом этапе в патологический процесс вовлекаются лоханки и чашечки, нарушается работа почек вследствие сдавления их тканей
- Терминальная стадия. Для нее характерна атрофия тканей почек. Может возникнуть как хроническая почечная недостаточность, так и полная утрата почкой функциональности
Как лечить гидронефроз почки на той или иной стадии, знает врач
Пациенту важно лишь как можно скорее обратиться к специалисту. При ранней диагностике шансы на полное выздоровление являются самыми высокими!
Лечение
Необходимость лечебных мероприятий при аплазии почки возникает в трёх случаях:
• резко выраженная боль в области почки;
• развитие нефрогенной гипертензии;
• рефлюкс в гипоплазированный мочеточник.
Лечение заключается в выполнении уретеронефрэктомии (удалении почки и мочеточника).
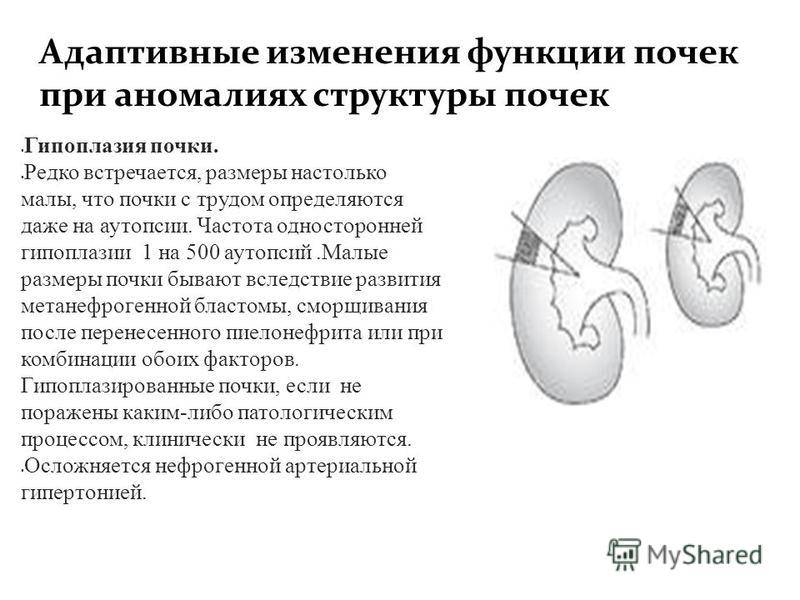
Гипоплазия почек
Гипоплазия почек — врождённое уменьшение почки, в основном связанное с ранней дегенерацией метанефрического дивертикула или отсутствием индуцирующего влияния со стороны дивертикула на метанефрогенную бластему. Аномалию встречают примерно с такой же частотой, что и аплазию почки.
Гипоплазированная почка макроскопически представляет нормально сформированный орган в миниатюре. На разрезе её хорошо определяются корковый и мозговой слои. Однако гистологически выявляют изменения, позволяющие выделить три формы гипоплазии: простую гипоплазию, гипоплазию с олигонефронией и гипоплазию с дисплазией.
• Простая форма гипоплазии характеризуется лишь уменьшением количества чашечек и нефронов.
• При гипоплазии с олигонефронией уменьшение количества клубочков сочетается с увеличением общего объёма интерстициальной ткани и расширением канальцев.
• Гипоплазия с дисплазией (гипопластическая дисплазия) характеризуется наличием групп примитивных (эмбриональных) клубочков, окружённых незрелой мезенхимальной тканью. Выявляют клубочковые или канальцевые кисты, группы незрелых канальцев и артериол с утолщённой стенкой и хаотичным ветвлением; иногда встречают участки хрящевой ткани. Эта форма гипоплазии, в отличие от двух вышеперечисленных, нередко сопровождается аномалиями мочевыводящих путей.
Клиническая картина
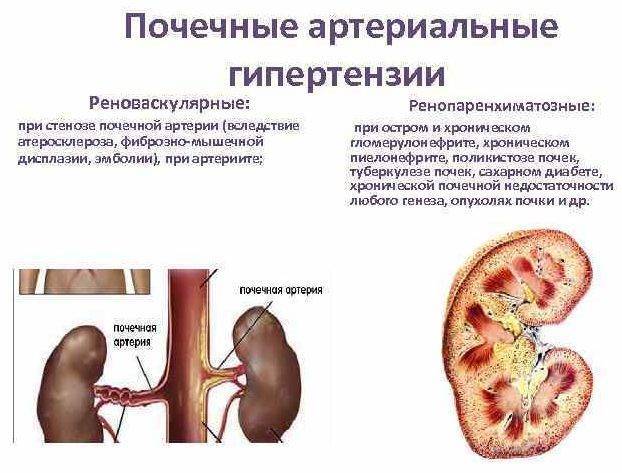
Односторонняя гипоплазия может ничем не проявляться всю жизнь, однако гипоплазированная почка нередко поражается пиелонефритом и зачастую служит источником развития нефрогенной гипертензии
Важно отметить, что именно гипоплазированная почка может на ранних этапах жизни ребёнка послужить причиной артериальной гипертензии. Подобные ренин-зависимые формы гипертензии часто имеют злокачественный характер, и единственный метод лечения в таких случаях — нефрэктомия (при одностороннем поражении)
Двусторонняя гипоплазия почек проявляется рано — в первые годы и даже недели жизни ребёнка. Дети отстают в росте и развитии. Нередко наблюдают бледность, рвоту, диарею, повышение температуры тела, признаки рахита. Характерно выраженное снижение концентрационной способности почек. Однако данные биохимических исследований крови ещё длительное время остаются нормальными. Артериальное давление также обычно нормальное и повышается лишь при развитии ХПН. Заболевание нередко осложняется тяжело протекающим пиелонефритом. Большинство детей с выраженной двусторонней гипоплазией почек погибают от ХПН в первые годы жизни.
Диагностика
Одностороннюю гипоплазию обычно выявляют при рентгенологическом исследовании, предпринятом по поводу пиелонефрита. На экскреторных урограммах находят уменьшение размеров почки с хорошо контрастированной коллекторной системой. Контуры почки могут быть неровными, лоханка умеренно расширена.
При гипоплазии почки чашечки не деформированы, как при пиелонефрите, а лишь уменьшены в количестве и объёме. На урограммах отмечают компенсаторную гипертрофию контралатеральной почки.
Большую помощь в дифференциальной диагностике оказывает почечная ангиография . При гипоплазии диаметр почечной артерии и вены уменьшен в 1,5–2 раза по сравнению с сосудами здоровой почки; последующие генерации сосудов (сегментарные, междолевые) также истончены, но прослеживаются до периферии почки. Фаза нефрограммы выражена вполне удовлетворительно. При вторично сморщенной почке ангиографическая картина может указать на нормальный диаметр почечной артерии, однако все последующие артериальные генерации резко сужены, коленообразно изогнуты, большая их часть «обрублена», периферия не прослеживается. Нефрограмма слабая, разреженная, иногда отсутствует.
Диагностическая ценность биопсии почки при гипоплазии невелика.
Лечение
В случаях односторонней гипоплазии, осложнённой пиелонефритом и артериальной гипертензией, лечение обычно сводится к нефрэктомии.
При двусторонней гипоплазии почек, осложнённой тяжёлой почечной недостаточностью, спасительной мерой может служить только двусторонняя нефрэктомия с последующей трансплантацией почки.
Если Вы хотели бы получить больше информации, пожалуйста, свяжитесь с нами или обратитесь к врачу для получения конкретных рекомендаций диагностики и лечения.
По многим вопросам возможна онлайн консультация уролога –
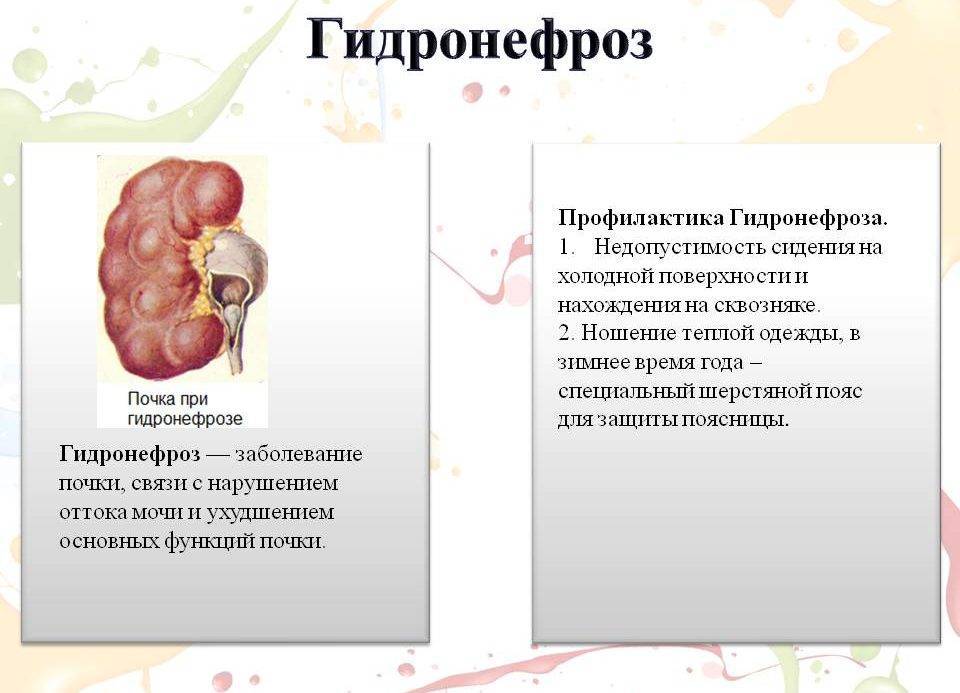
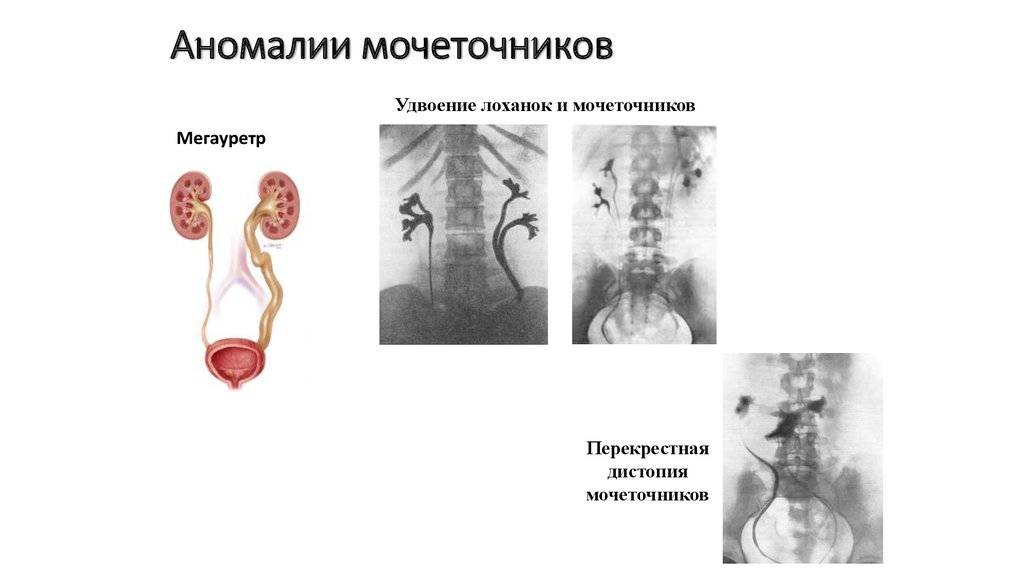
В чем опасность мегауретера?
В детской практике мегауретер – одно из заболеваний, приводящих к нарушению функции почки, причем, при двухстороннем процессе вплоть до почечной недостаточности. При расширении мочеточника страдает его транспортная функция и возникает невозможность быстрого перемещения мочи в мочевой пузырь и выведения проникающей в мочевые пути микробной флоры, вызывающей хроническое воспаление почек (пиелонефрит). Другим опасным следствием застоя мочи в мочеточнике является повышение давления в почечной лоханке и чашечках, служащее причиной нарушения почечного кровообращения. Исходом хронического воспаления и нарушения почечного кровообращения является рубцевание почечной ткани (паренхимы) с потерей функции (вторичное сморщивание почки, нефросклероз).
Рак почки — что это такое?
Рак почки — что это за патология и можно ли от нее избавиться? Такой вопрос часто слышат врачи от пациентов. Данная болезнь занимает лидирующие позиции по смертности среди больных, так как на начальных стадиях не вызывает видимых изменений в организме. Но даже при успешном излечении существует риск повторного развития недуга.
Рак почки — опухоль злокачественного характера, которая развивается вследствие перерождения собственных клеток органа. По статистике, патология чаще диагностируется у представителей сильного пола. Пик заболеваемости приходится на возраст старше 55 лет.
Возможные последствия почечных аномалий
Если аномалия поражает только одну почку, ее функции может выполнять вторая почка, но тогда ребенку требуется постоянное наблюдение у специалиста. Рефлюкс и гидронефроз у детей часто приводят к:
- возникновение инфекции и развитие пиелонефрита;
- деформация почки и полное прекращение мочевыведения;
- сморщивание тканей почки по причине хронической инфекции, развитие почечной недостаточности, которая при отказе обеих почек может быть потенциально опасна для жизни.
Описанные осложнения могут иметь серьезные последствия, именно поэтому обращаться к врачу необходимо при появлении первых признаков заболевания или только подозрений на его наличие у ребенка.
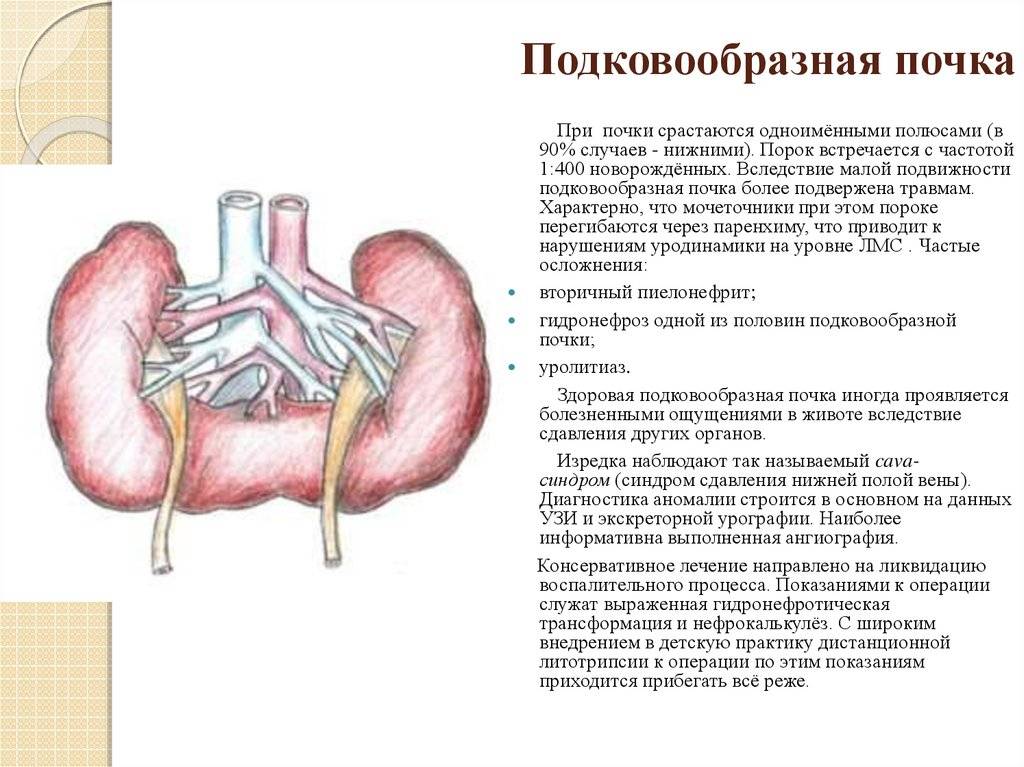
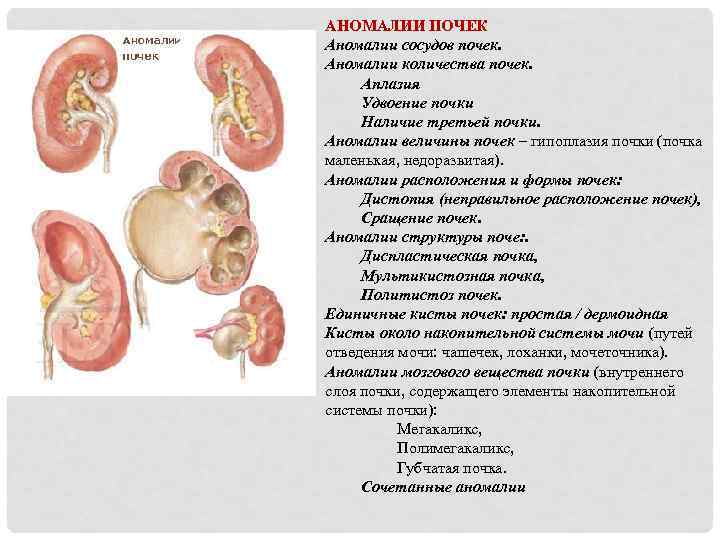
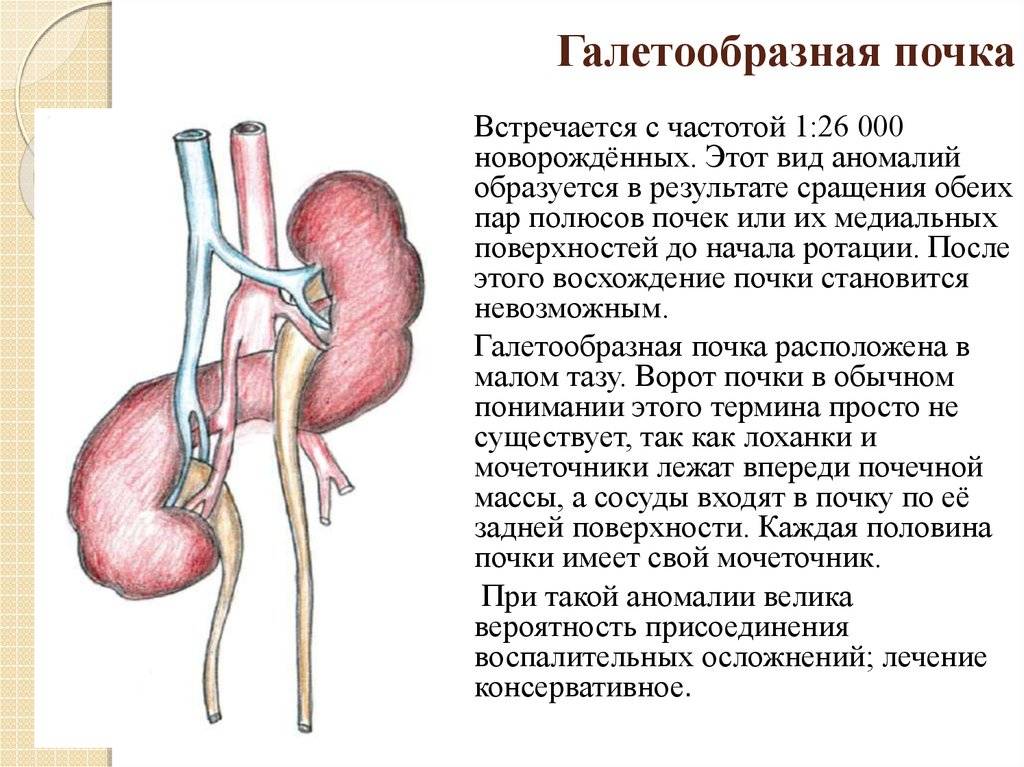
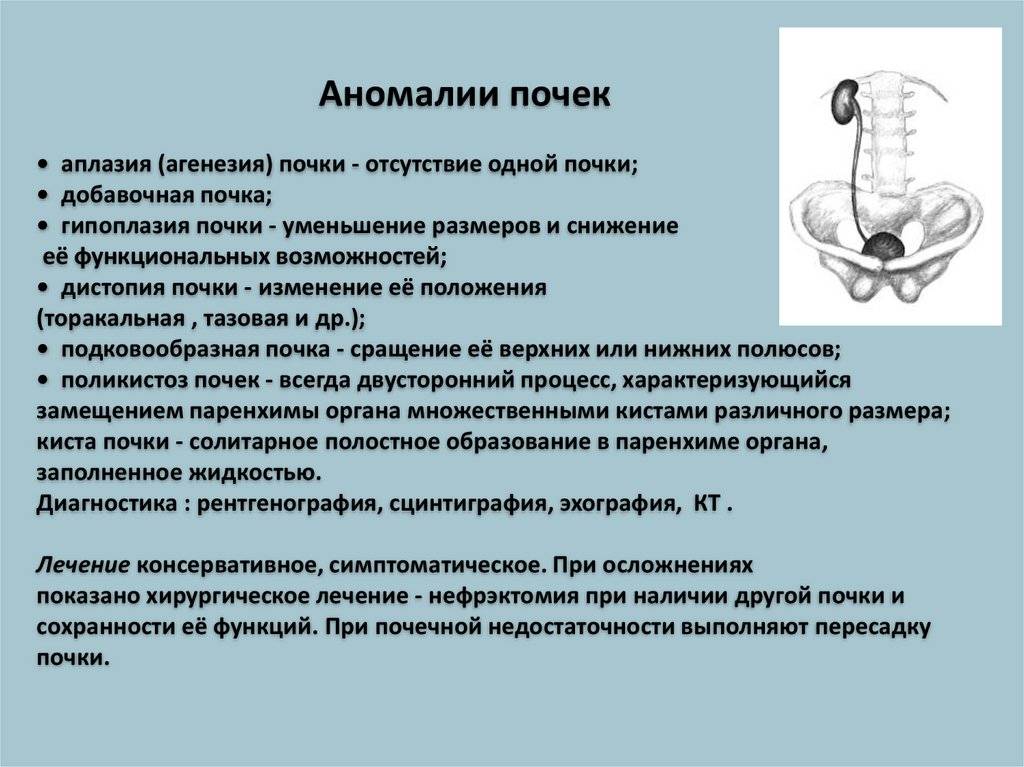
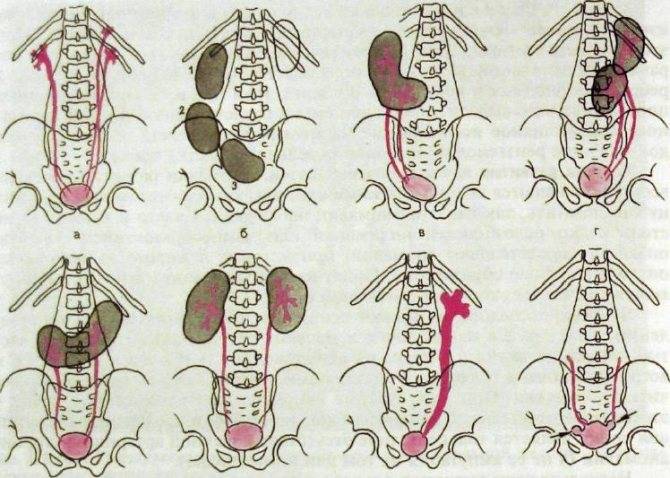
Аплазия почки, удвоение почек, добавочная почка
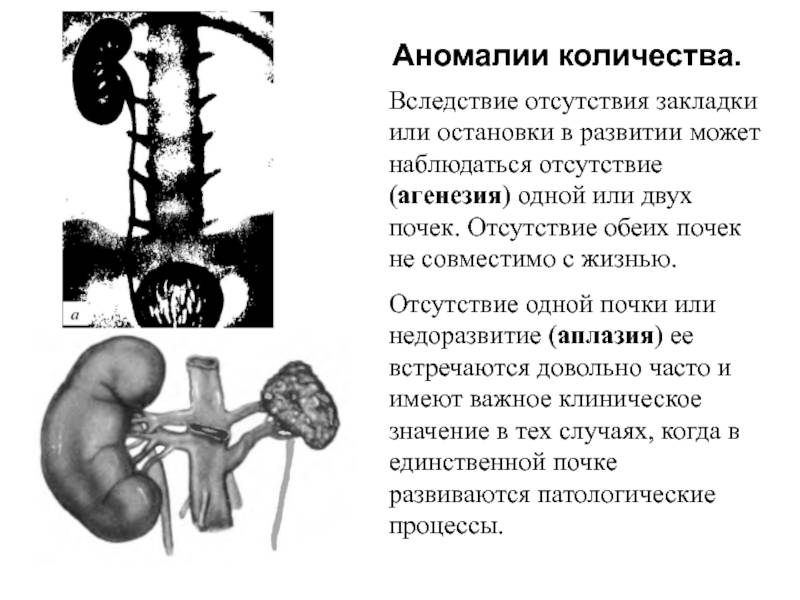
Аномалии количества почек– это одна из групп аномалий почек. В настоящее время по классификации главного уролога России в нее включены аплазия; удвоение почки; добавочная, третьяпочка.
Аплазия– это полное отсутствие одной или обеих почек. Отсутствие обеих почек не представляет интереса, так как такие новорожденные дети не жизнеспособны. Аплазияобеих почек – это казуистически редкое заболевание. В тоже время аплазия одной почки встречается относительно часто – у 4-8% среди всех больных саномалиями почек. По данным различных исследователей аплазия почки нередко сочетается с другими аномалиями мочеполовой системы. У мальчиков встречается в 2раза чаще, чем у девочек. Сама по себе аплазия почки ни чем не проявляется
Но выявление урологом у ребенка наличие только одной почки очень важно, так какпри различных заболеваниях этой почки тактика лечения должна быть максимально щадящей и должна быть должны быть приложены максимальные усилия длясохранения ее нормальной функции. Следует отметить, что врожденная единственная почка в функциональном плане более деятельна и приспособлена к различнымотрицательным влияниям
Поэтому заболевания в ней встречаются реже. В то же время если все-таки то или иное заболевание возникло в единственной почке, топротекает оно более тяжело с более выраженными проявлениями. Диагноз аплазии почки у ребенка установить, при отсутствии ее поражения какой-либо болезнью,сложно. Однако при возникновении в ней болезни, когда родители приводят такого ребенка к урологу, в постановке диагноза ему помогает ультразвуковоеисследование и экскреторная урография, динамическая нефросцинтиграфия, почечная ангиография.
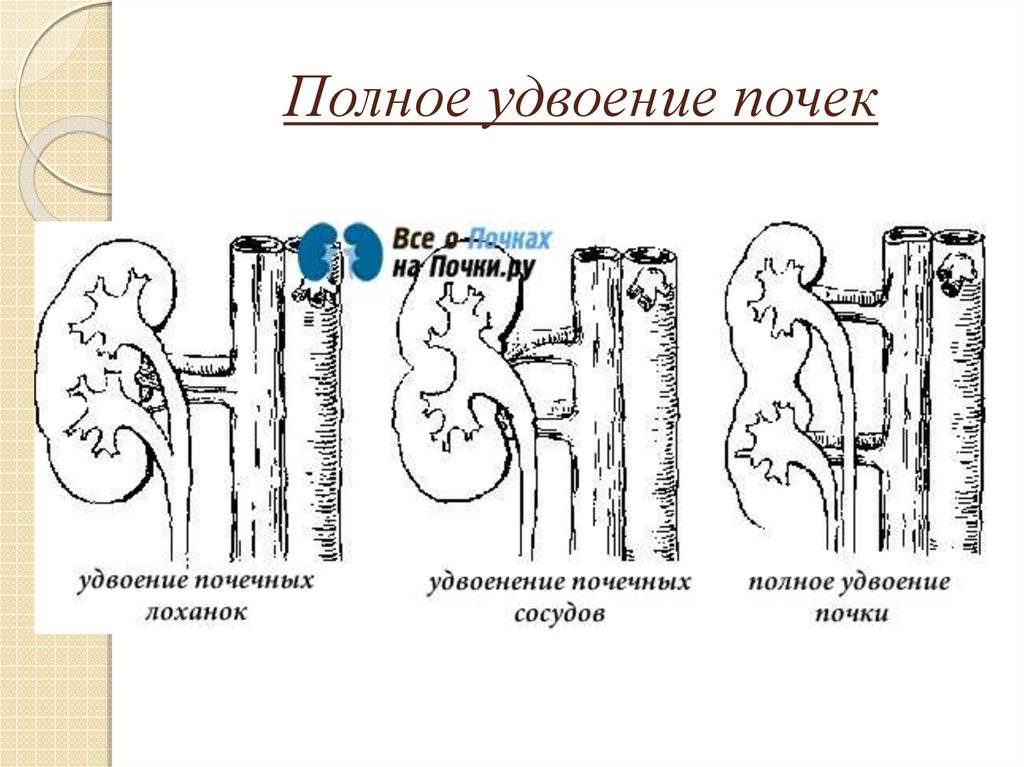
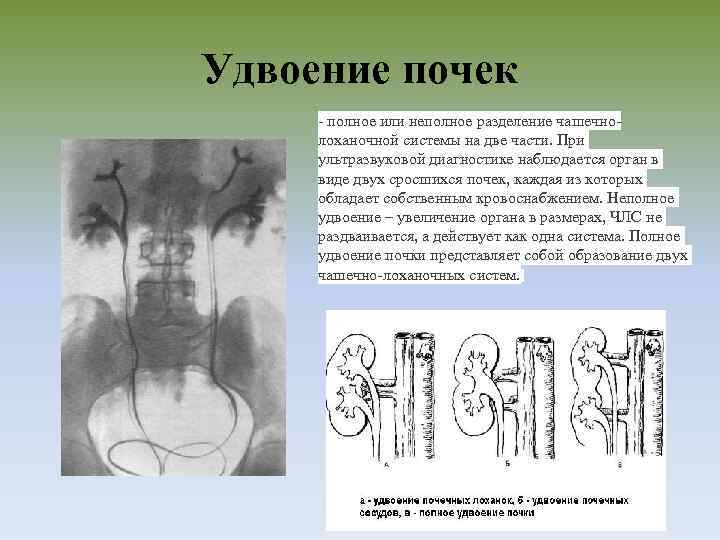
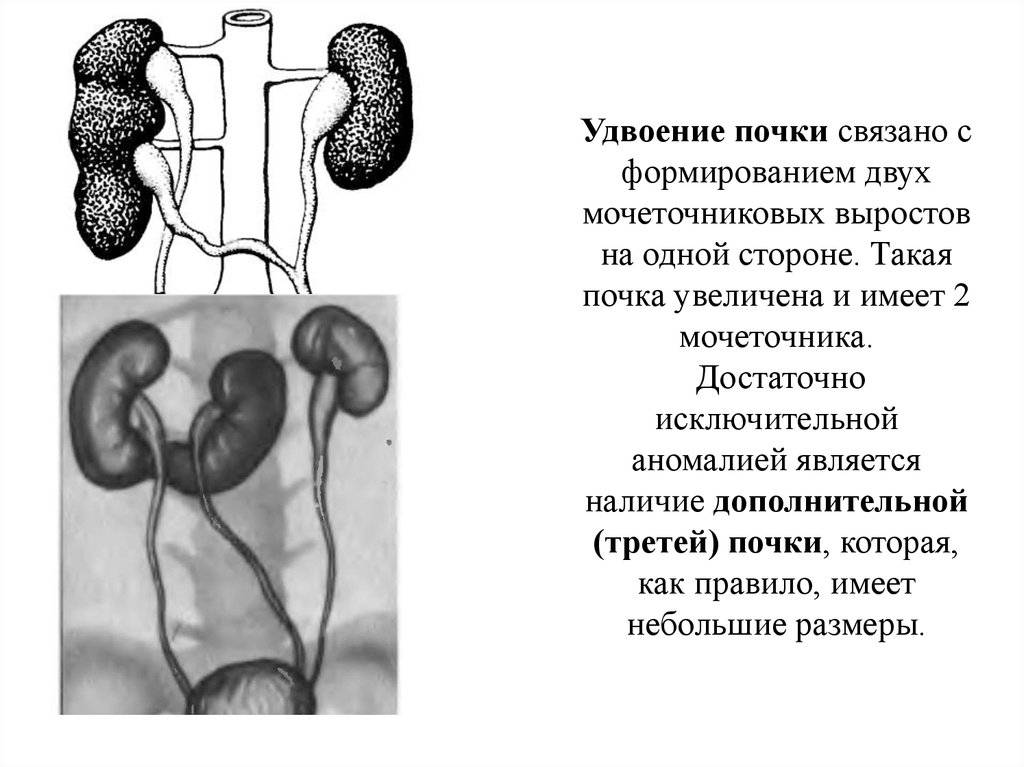
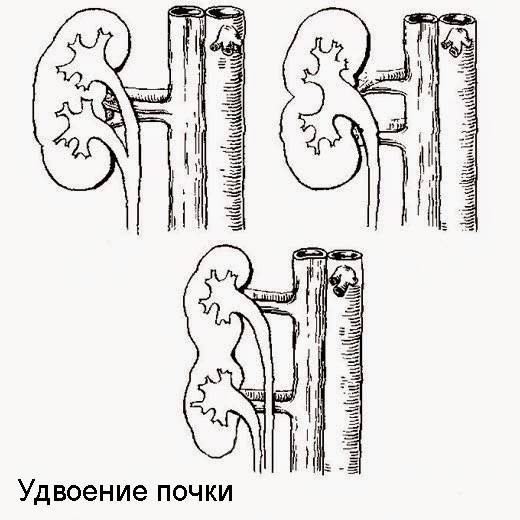
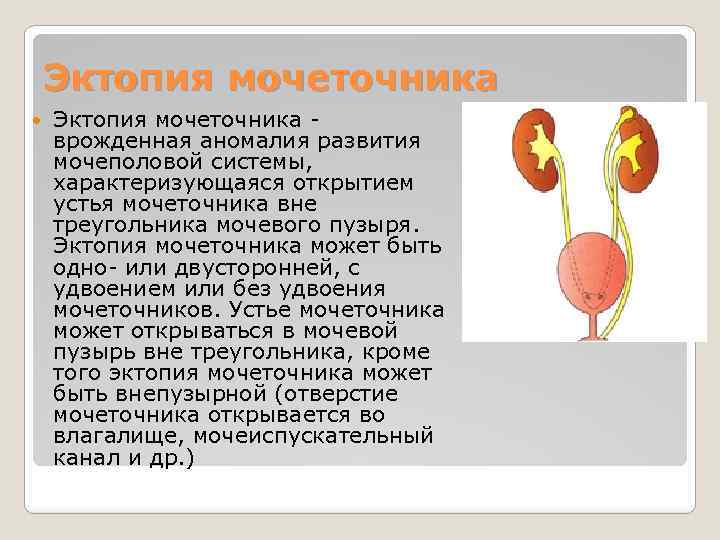
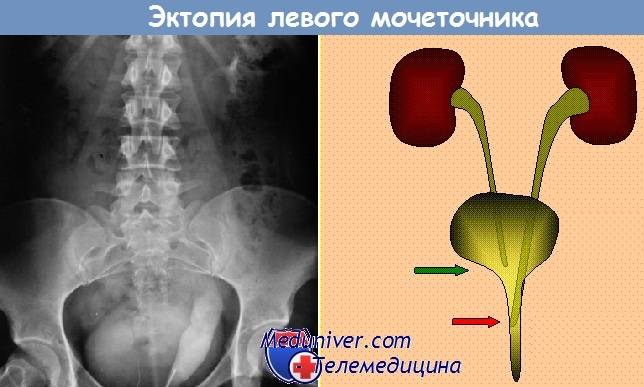
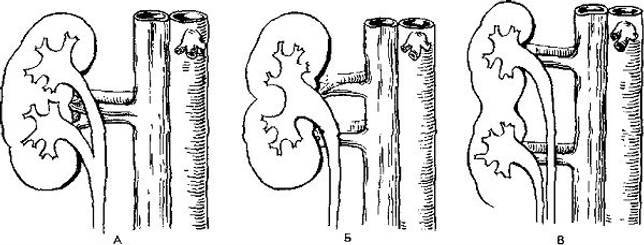
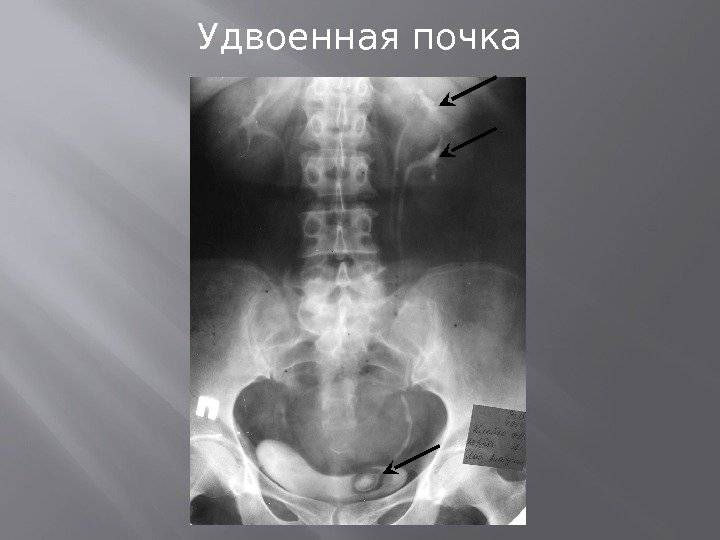
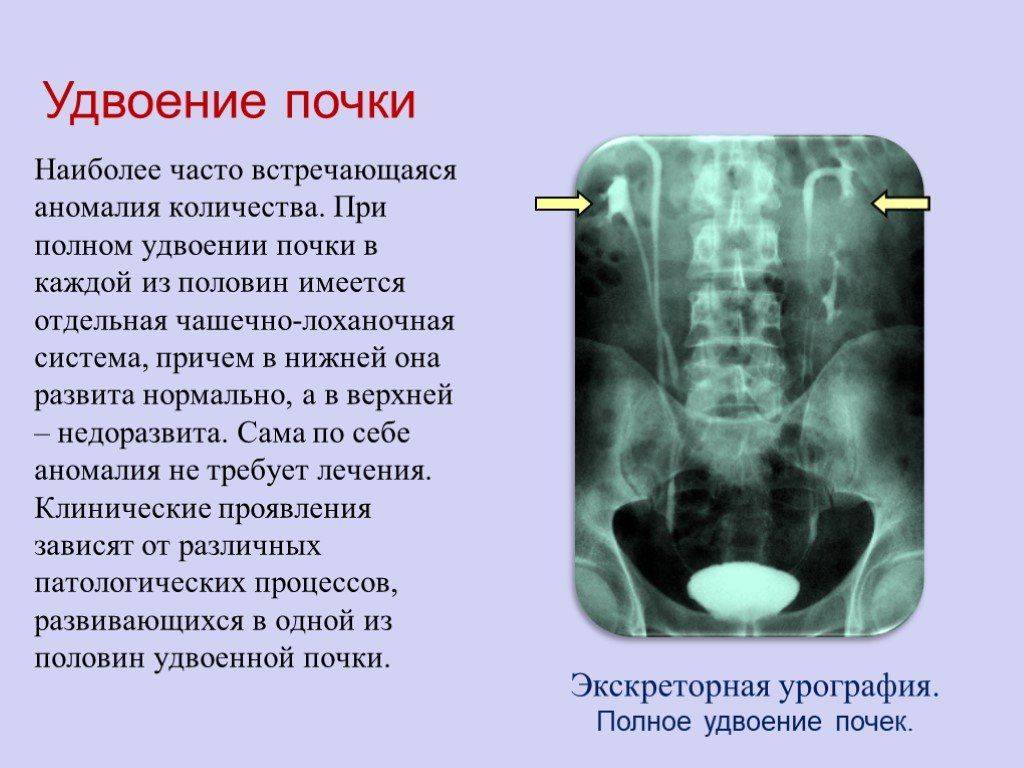
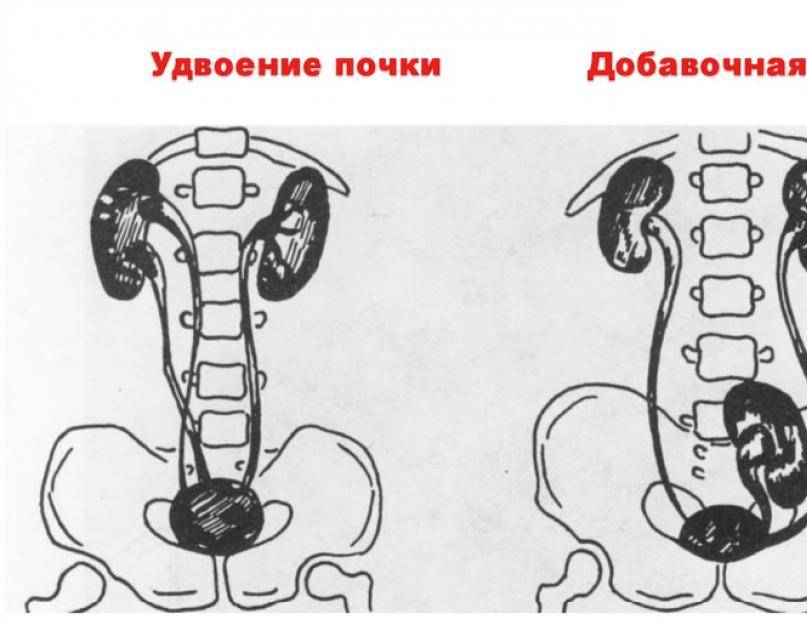
Удвоение почки– наиболее часто встречающаяся аномалия количества почек у детей. Данная аномалия чаще встречается у девочек. Выделяют одно- и двустороннее удвоение почек.Удвоение почки может быть полным и неполным. Полное удвоение это наличие двух чашечно-лоханочных систем, двух мочеточников, открывающихся двумя устьями вмочевом пузыре. При неполном удвоении мочеточники в конечном итоге сливаются в один и открываются одни устьем в мочевом пузыре. Иногда полное удвоениепочки может сопровождаться аномалией развития нижнего отдела одного из мочеточников: он оканчивается либо в дивертикуле мочевого пузыря, либо открываетсяво влагалище или уретру у девочек (в этом случае характерно постоянное подтекание мочи при сохраненном нормальном мочеиспускании, что может быть принято занедержание), либо в кишечник и т.д.. Также удвоении почки часто наблюдается такая патология мочеточника как уретроцеле. Удвоенная почка, не пораженнаяболезнью, не имеет каких – либо проявлений и обнаруживается у ребенка случайно при обследовании по поводу других заболеваний. Однако, удвоенная почказначительно чаще, чем нормальная, подвержена различным заболеваниям. Наиболее частым заболеванием, возникающим у детей на фоне удвоенной почки, являетсяпиелонефрит – 24,3 %; мочекаменная болезнь – 21,2 %; гидронефроз – 14,6 %; туберкулез – 36 %; нефроптоз – 3,6 %; опухоль – 2,1 %. Развитию пиелонефритаспособствует частое сочетание данной аномалии количества почек с пузырно – мочеточниковым рефлюксом. Пиелонефрит при этом протекает более длительно иупорно. Особенностью течения мочекаменной болезни является частое ее сочетание с пиелонефритом. Сопутствующие удвоенной почке аномалии мочеточника, вконечном итоге, могут приводить к возникновению гидронефроза. В связи с этим для своевременной диагностики такой аномалии количества почек проводитсякомплексное урологическое обследование детей. Постановка диагноза не представляет сложности и заключается в проведении экскреторной урографии,ультразвукового исследовании и цистоскопии. Лечение выполняют только при наличии патологического процесса в удвоенной почке (пиелонефрит, мочекаменнаяболезнь, гидронефроз и др.).
Добавочная почка– крайне редкая аномалия количества почек. Размеры добавочной почки значительно уменьшены. Обнаруживается оно также случайно при обследовании по поводудругих заболеваний. Такой вид аномалии количества почек может проявляться только постоянными тупыми болями в животе. Диагноз устанавливается с помощьюэкскреторной урографии, ультразвукового исследования, ангиографии.
Является ли диагноз мегауретера срочным показанием к операции?
Диагноз мегауретера в большинстве случаев не является срочным показанием для хирургического лечения, поэтому есть время, чтобы свести воедино все результаты исследований, верифицировать диагноз и определиться с лечением. Исключение составляют наиболее тяжелые формы мегауретера, осложненные острым пиелонефритом или почечной недостаточностью, требующие срочных действий (5-10% от общего числа больных).
У детей первого года жизни обоснованные показания к операциям ставятся, как правило, лишь в результате наблюдения и оценки, происходящих с течением времени изменений (динамики процесса). Оценка динамики выполняется при стандартных (!) УЗИ с наполненным и пустым мочевым пузырем, каждые 2 – 3 месяца.
Что такое эндоскопическое лечение мегауретера?
В некоторых клиниках используются эндоскопические методы лечения при обструктивном мегауретере – бужирование (расширение суженного отдела мочеточника) и установку в него на длительный срок трубочки – стента. Однако, по нашим данным, при прогрессирующем мегауретере этот метод значительно уступает по эффективности хирургическому лечению, так как порочный суженный участок мочеточника продолжает создавать препятствие оттоку мочи. Привлекательной особенностью метода является его малая травматичность. Но при этом следует учитывать, что зачастую требуется неоднократная установка стента, что увеличивает риск инфекций, количество госпитализаций, наркозов, курсов антибиотиков и т.д.
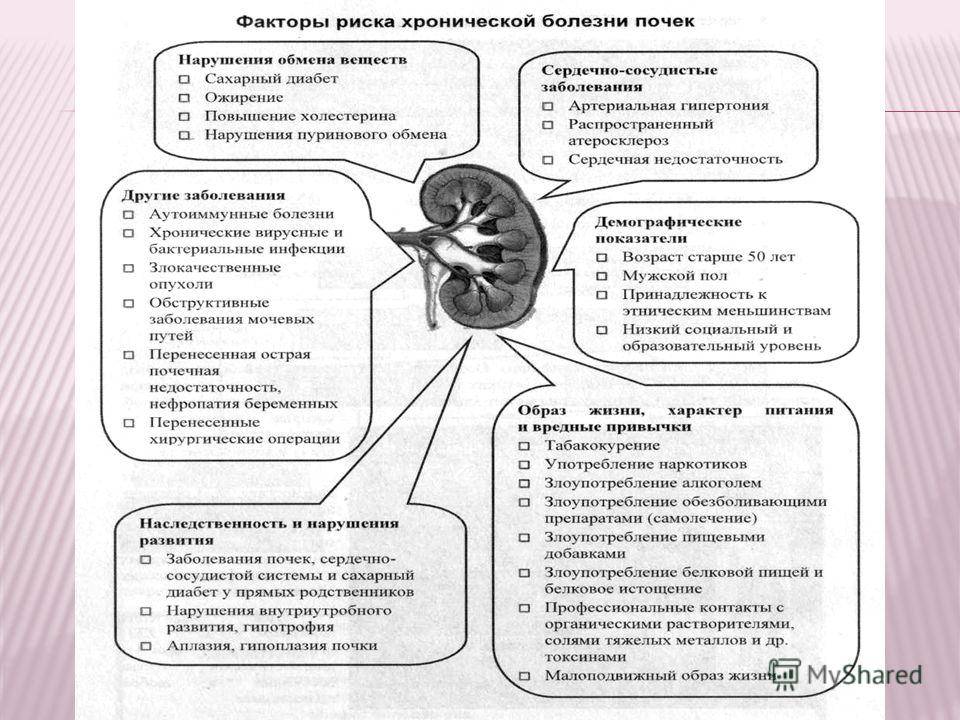
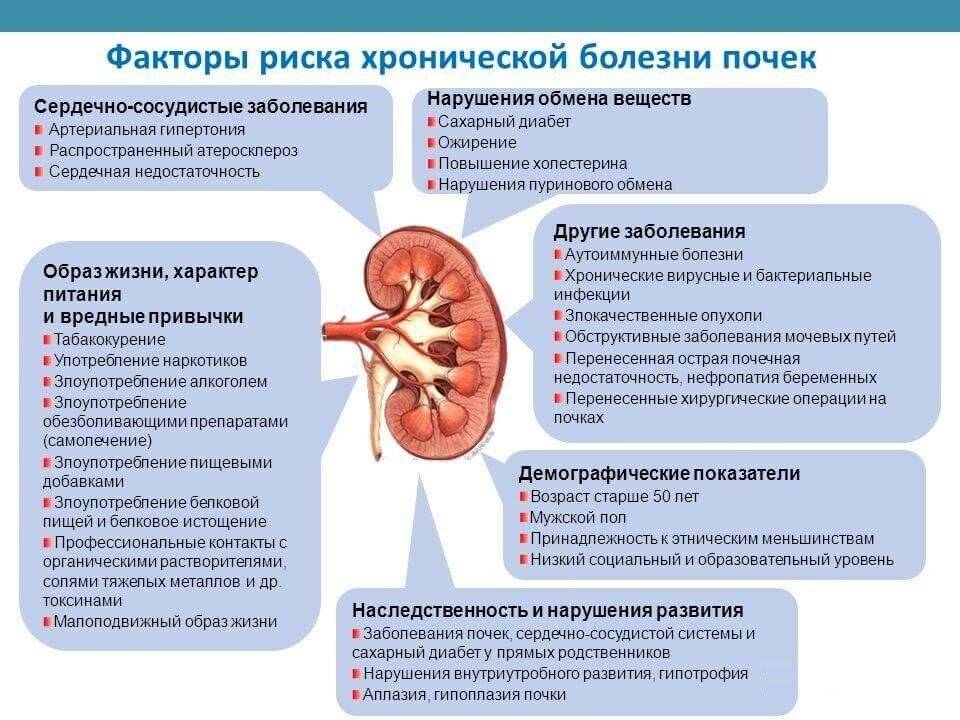
Когда определяют почечные показатели в биохимическом анализе крови?
Биохимические показатели почек рекомендуется определять в следующих случаях:
- учащенное мочеиспускание;
- 2 и более ночных мочеиспускания в условиях обычного питьевого режима;
- отеки, особенно на лице под нижними веками;
- повышенное артериальное давление;
- боли в суставах;
- судорожные подергивания мышц и т. д.
Динамическая оценка показателей почек в биохимическом анализе крови проводится при следующих патологиях и состояниях:
- артериальная гипертензия;
- сахарный диабет и заболевания других эндокринных органов;
- подагра;
- патологии мочевыделительной системы;
- миастения;
- синдром сдавления мышц;
- травмы и ожоги;
- послеоперационный период;
- ожирение;
- длительное нахождение на строгой диете или голодание.
К тому же, показатели крови, отвечающие за почки, определяют при осложненном течении беременности — преэклампсия (повышенное давление в артериях, белок в моче) и плацентарная недостаточность.
Какова продолжительность нахождения ребенка в стационаре после операции?
Продолжительность пребывания ребенка в стационаре после операции зависит от способа отведения мочи из оперированной почки. При установке стента внутреннего дренирования, дополнительного дренажа для отведения мочи из почки не требуется, и стационарный послеоперационный период сокращается до 5-9 суток. Стент удаляется через месяц – полтора после операции через тонкий инструмент, вводимый по мочеиспускательному каналу.
Если во время операции устанавливается не стент, а кактетер-болванка, который выводится наружу через почку, что параллельно ей устанавливается трубка-дренаж (нефростома) для обеспечения свободного оттока мочи из оперированной почки. В этом случае требуется более продолжительное нахождение ребенка в стационаре – около 3 недель. Выбор варианта отведения мочи делается хирургом во время операции.
Особенности лечения и наркоза определяются с учетом обсуждаются с оперирующим хирургом
Как лечится мегауретер?
Выбор метода лечения или режима наблюдения зависит от тяжести патологии, возраста ребенка, наличия пиелонефрита, степени нарушения функции почки.
Заболевание может разрешиться самостоятельно при умеренной обструкции, нерезком расширении мочеточника (уретерэктазии, ахалазии), или пузырно-мочеточниковом рефлюксе (ПМР) небольшой интенсивности. При измененной функции мочевого пузыря, инфекции мочевых путей, для достижения положительного эффекта требуется подбор и проведение лекарственной терапии. Оценка изменений (динамики) проводится при контрольных обследованиях (1 раз в 2-6 месяцев) и по результатам анализов.
Хирургическое лечение необходимо у детей с более тяжелыми формами мегауретера негативно влияющими на функцию почки. Показания к хирургическому лечению при внутриутробной диагностике мегауретера обычно устанавливаются после периода наблюдения. от 1 до 6 месяцев после рождения.
В чем состоят особенности мегауретера новорожденных?
В первые 2 года жизни и в особенности в течение первых 6-12 месяцев степень расширения мочеточника при мегауретере может значительно меняться. Причем у значительного количества пациентов происходит матурация (дозревание) и улучшение функции почки и мочеточников (до 40 %), у части детей идет прогрессирующее ухудшение (20-30%), а в оставшейся группе состояние верхних мочевых путей остается без изменений. К сожалению метода, позволяющего точно прогнозировать динамику процесса, в настоящее время не существует. Таким образом, у младенцев лишь регулярный контроль состояния верхних мочевых путей позволяет уточнить тренд (тенденцию развития) заболевания и определиться с лечебной тактикой.
Аномалии развития почек у детей: симптомы
Ряд почечных аномалий, таких как удвоенная почка, например, могут быть диагностированы уже на стадии внутриутробного развития. Чаще всего после этого за матерью и ребенком ведется тщательное наблюдение — в период до и после родов.
Аномалии почек у младенцев и детей младшего возраста, не выявленные на стадии плода, обычно дают о себе знать:
- болями в пояснице с одной или обеих сторон;
- воспалительными изменениями в анализах мочи;
- беспричинными повышениями температуры тела, которые могут объяснять прорезыванием зубов;
- проблемами с мочеиспусканием: учащением или урежением;
- изменение цвета мочи, появление в моче крови;
- проблемы с сердечно-сосудистой системой: высокое давление, учащенное сердцебиение и т. д.
Как устанавливается окончательный диагноз?
Первый шаг на пути диагностики гидронефроза это УЗИ плода. Собирательная система почки видна при ультразвуковом исследовании уже с 15 недели внутриутробного периода. Первый признак при УЗИ это расширение лоханки. Если после рождения ребенка расширение лоханки сохраняется, то детский уролог решает вопрос о необходимости более углубленного урологического обследования. При подозрении на наличие гидронефроза ребенок должен пройти следующие обследования:
- УЗИ почек и мочевого пузыря до и после мочеиспускания. Специалист по УЗИ может увидеть признаки повреждения почечной паренхимы, отличить слабую, среднюю и выраженную степени гидронефроза. При сомнительных результатах может быть выполнено УЗИ с водной нагрузкой и мочегонными средствами, позволяющее более точно оценить степень обструкции лоханочно-мочеточникового сегмента.
- Микционная цистоуретрография – рентгеноконтрастное исследование мочевого пузыря и уретры выполняется при подозрении на пузырно-мочеточниковый рефлюкс или затрудненный отток мочи из мочевого пузыря.
- Экскреторная (внутривенная) урография – после внутривенного введения рентгеноконтрастное вещество выводится почками, и их собирательные системы становятся видны на рентгеновских снимках. Исследование позволяет оценить степень обструкции.
- Нефросцинтиграфия – радиоизотопное исследование почек. Используется для оценки функции почек и степени нарушения оттока мочи.
На основании приведенных исследований специалист должен решить, насколько серьезна обструкция лоханочно-мочеточникового сегмента, представляет ли она угрозу для почки или может разрешиться самостоятельно. У новорожденных диагноз становится очевидным часто лишь спустя 3-4 недели после рождения. В течение первых 3 недель после рождения водный обмен в организме новорожденного и функция почек значительно меняются, и с ними меняются размеры лоханок.