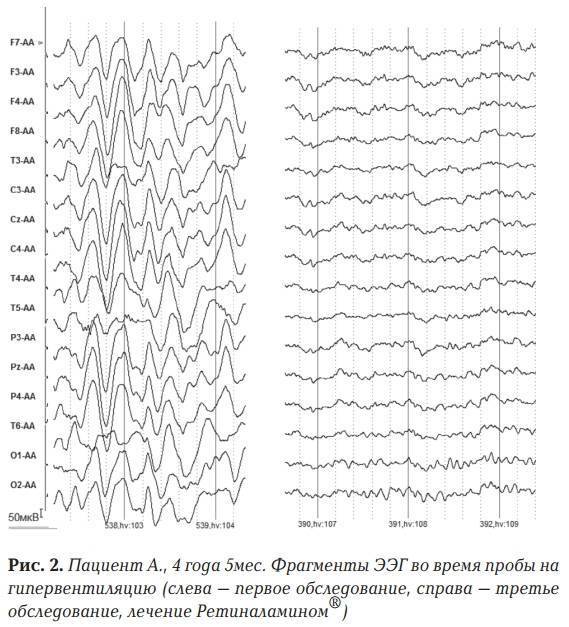
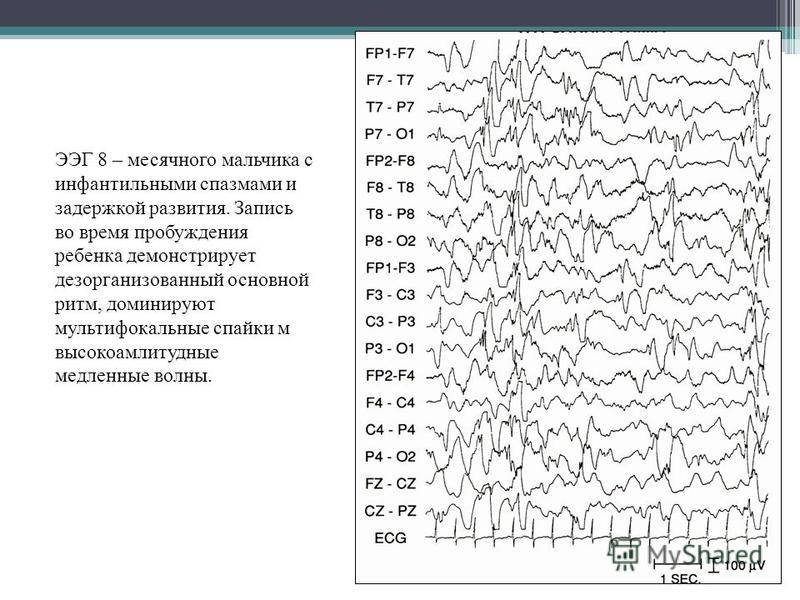
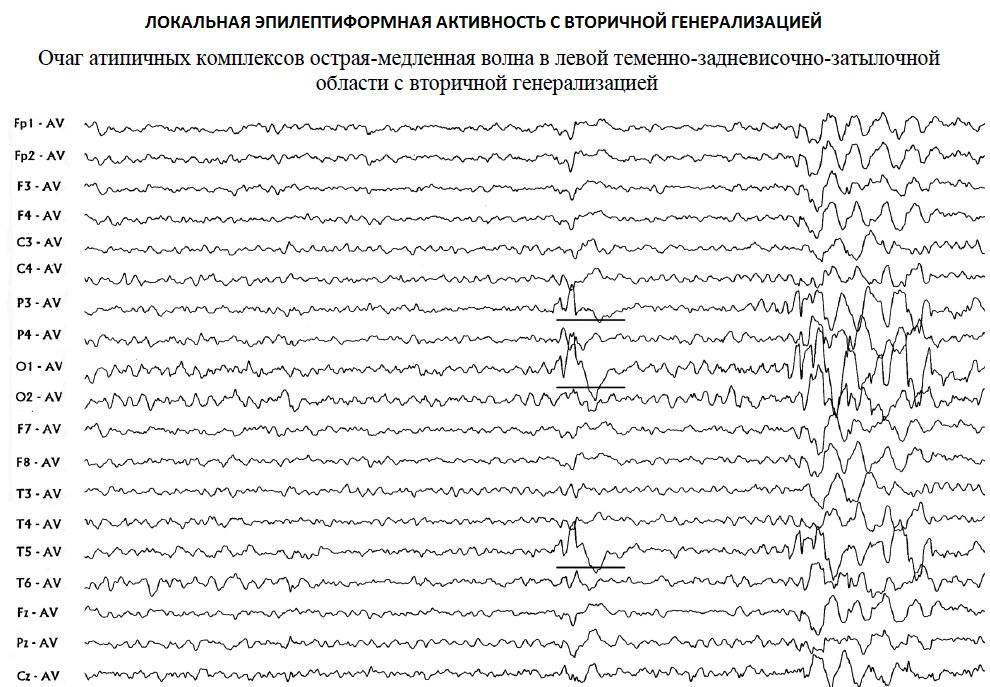
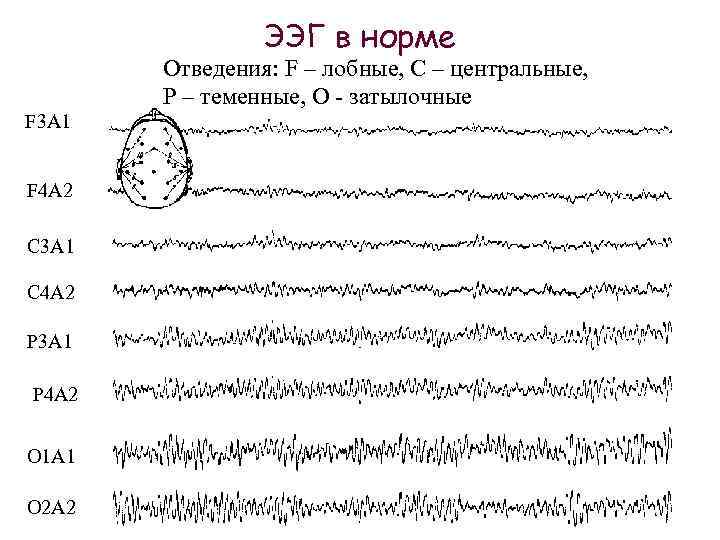
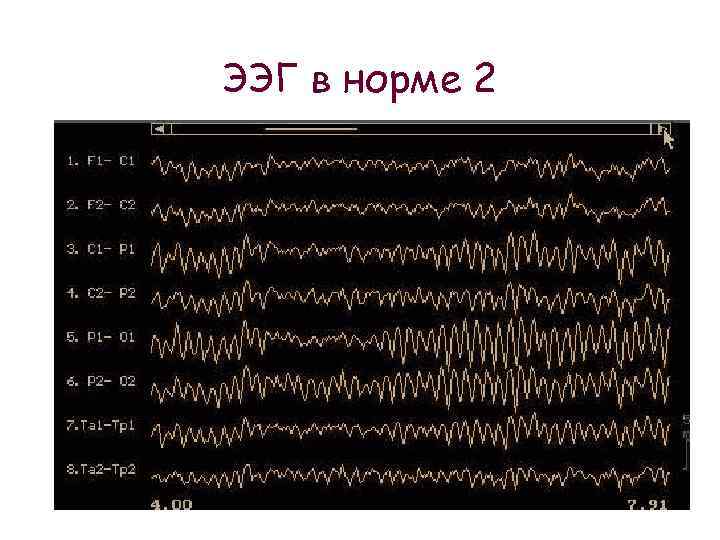
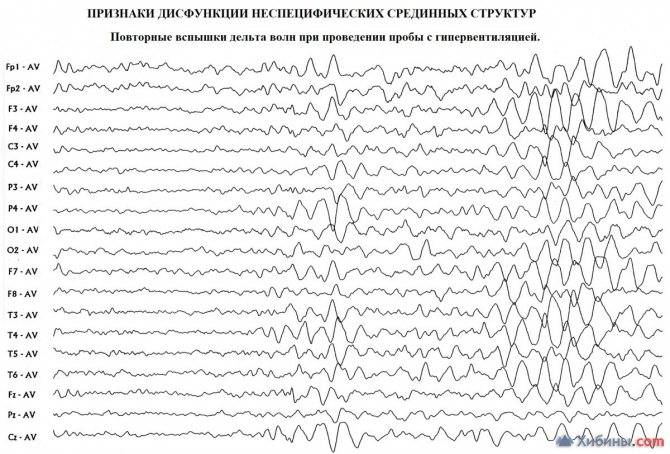
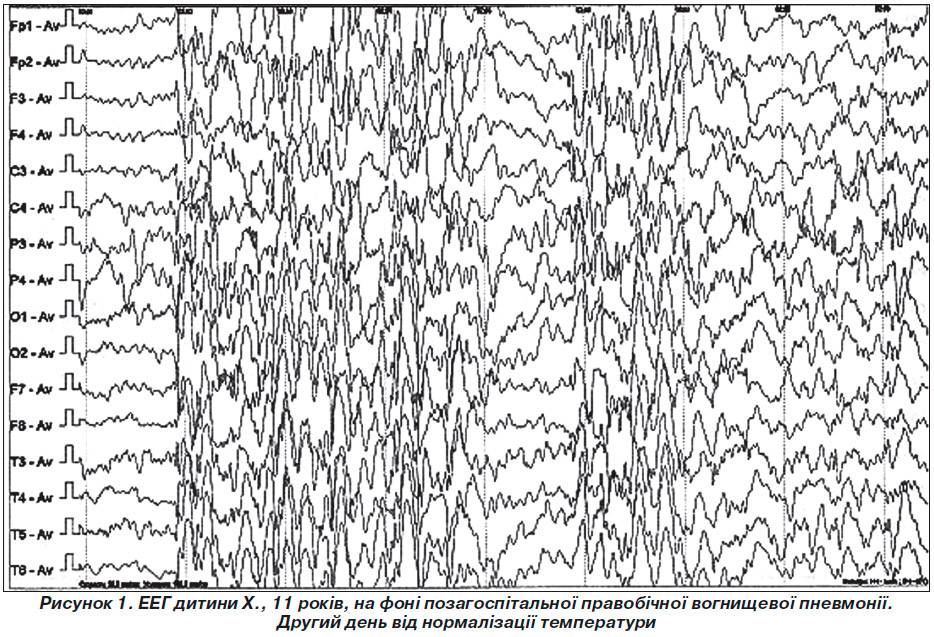
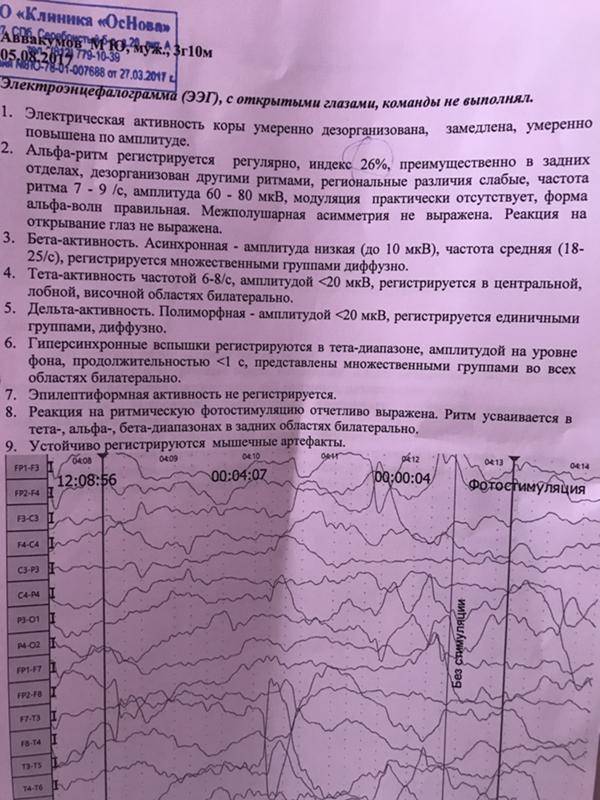
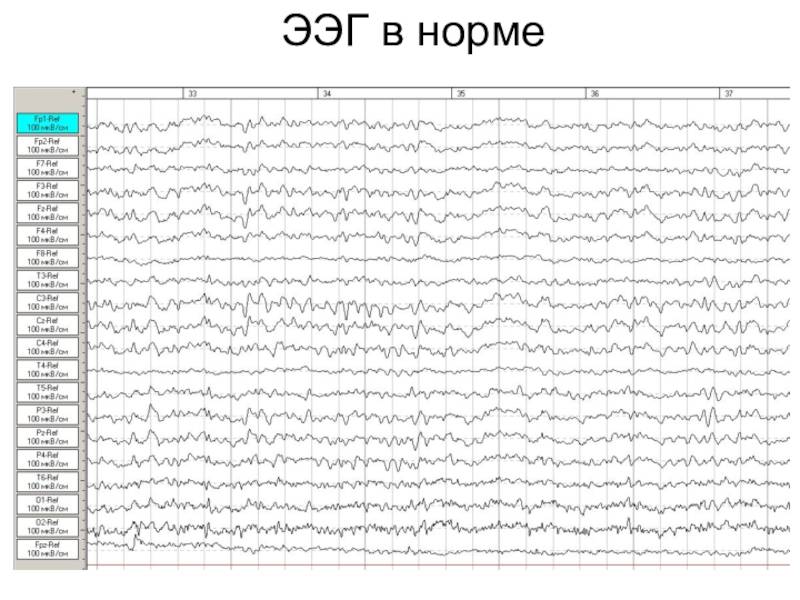
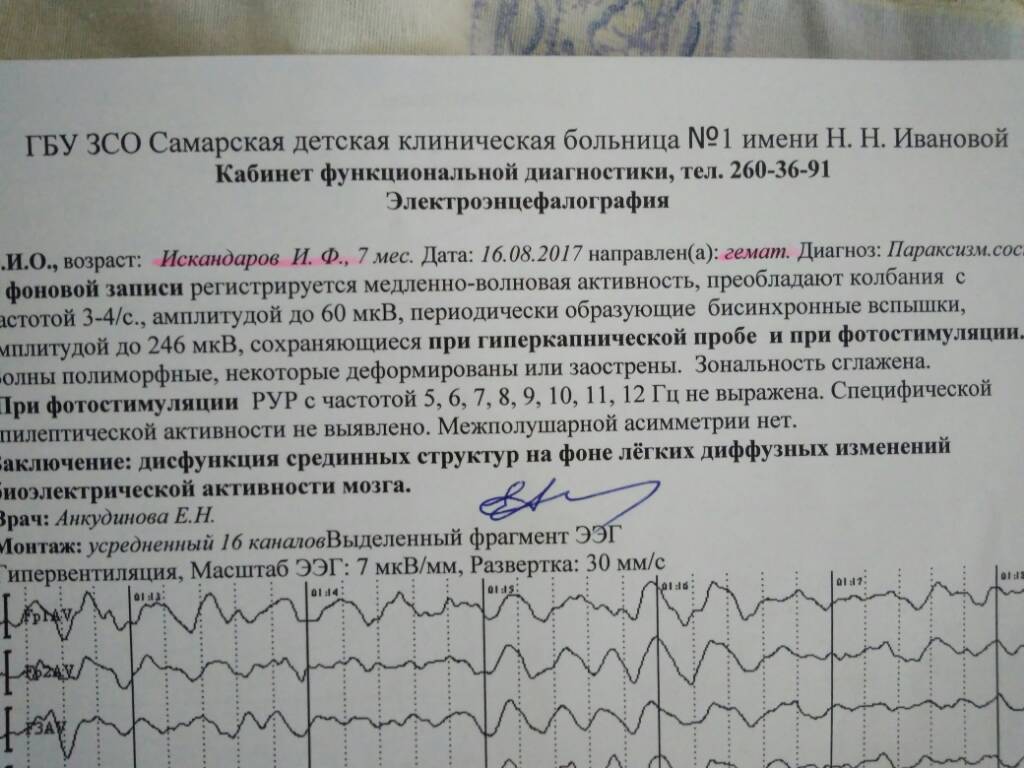
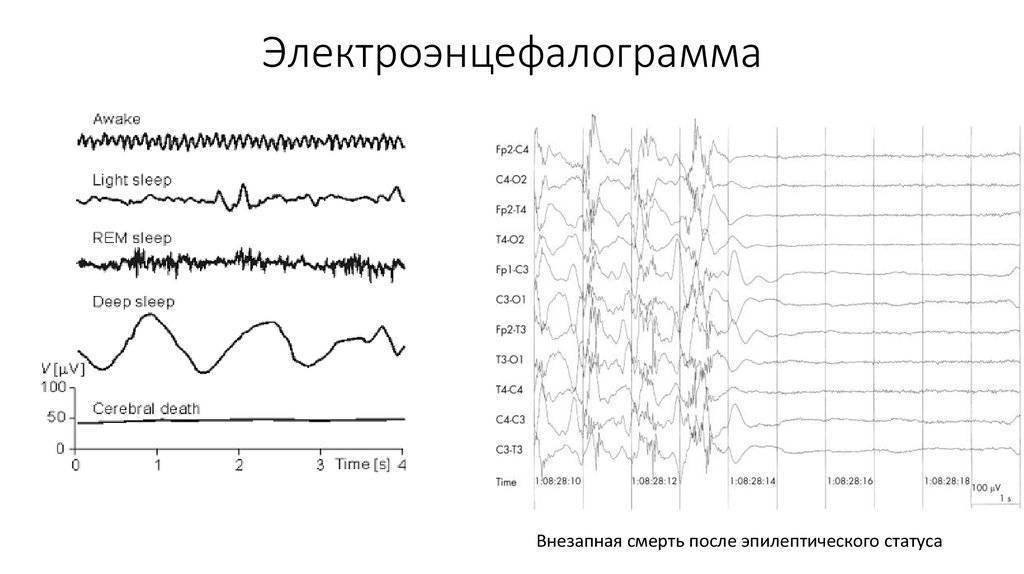
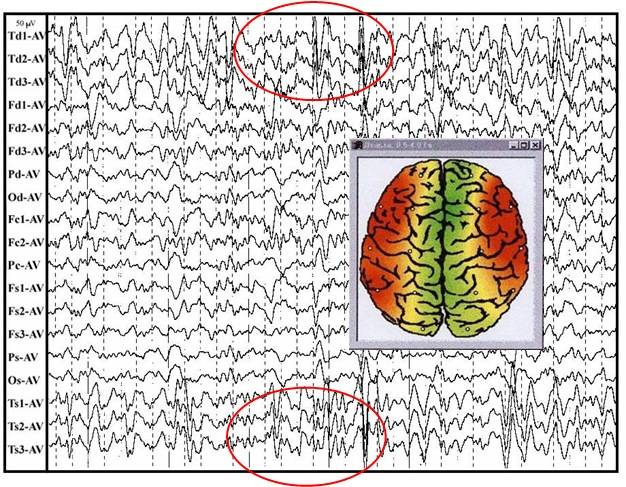
ЭЭГ мониторинг
В некоторых случаях требуется зафиксировать мозговую активность во время приступа (эпилепсии, например). Тогда больного госпитализируют в стационар на несколько дней или недель и проводят суточный мониторинг ЭЭГ с одновременной видео- и аудиозаписью.
Для провоцирования приступа у больных эпилепсией отменяют прием противосудорожных препаратов. Этот способ дает намного больше информации о заболевании, чем стандартная электроэнцефалограмма (в состоянии пассивного бодрствования), и является более эффективным для определения патологических очагов в мозге, которые провоцируют судорожную активность.
Памятка по подготовке и проведению ЭЭГ сна
Подготовка к ЭЭГ сна:
1. Ребенка, особенно маленького, желательно подготовить к проведению ЭЭГ. Можно рассказать, что скоро он окажется в гостях, в комнате с детскими игрушками, и будет играть с тетей доктором в космонавта, летчика или водолаза. Инсценируйте подобную игру дома, не забудьте одеть шапочку на голову ребенка.
2. Для более плотного контакта датчиков с кожей головы желательно вымыть голову за день или в день исследования.
3. Поверхность головы должна быть чистая и гладкая: без косичек, хвостиков, заколок.
4. Исследование проводится во время физиологического сна, поэтому необходимо, чтобы ребенок хотел спать. Для этого желательно приурочить время исследования к физиологическому сну Вашего ребенка. Постарайтесь не заснуть в дороге, так как даже пятиминутная дремота помешает ему снова погрузиться в сон. Если ребенок не спит днем, разбудите его утром пораньше.
Проведение ЭЭГ сна
1. На голову ребенка одевается шлем (похожий на шапочку для плавания) со встроенными электродами. Затем, для контакта электродов с кожей, под каждый электрод, заливается небольшое количество ультразвукового геля.
2. Это можно сделать как в состоянии бодрствования, так и вовремя сна малыша. Чтобы процедура одевания шлема и процесс засыпания проходили спокойнее, можно покормить ребенка, взять его любимые игрушки, книжки, планшет.
3. Ребенок может находиться на руках у родителей или на кушетке. Подушка и плед в кабинете имеются, но вы можете принести с собой свои любимые вещи. Кушетка широкая, так что, при желании, можно заснуть вместе с ребенком.
4. Запись бодрствования и функциональные пробы (открывание и закрывание глаз, фотостимуляция и гипервентиляция) проводятся либо в начале, либо в конце исследования, то есть до или после сна.
5. По окончании исследования, происходит распечатка графиков биоэлектрической активности и формируется заключение.
ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ, НЕОБХОДИМА КОНСУЛЬТАЦИЯ СПЕЦИАЛИСТА.
Для эффективной подготовки к исследованию рекомендуем получить специальную очную консультацию специалиста.
Запишитесь на исследование по телефону контакт-центра в Москве +7 (495) 775 75 66 через форму on-line записи или в регистратуре клиники.
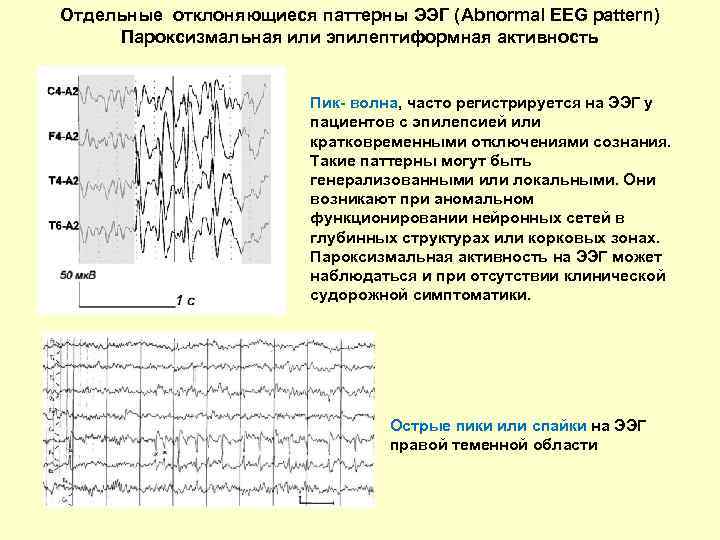
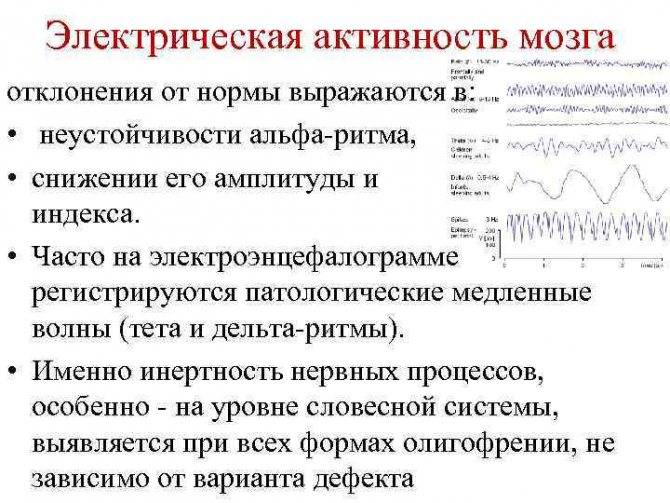
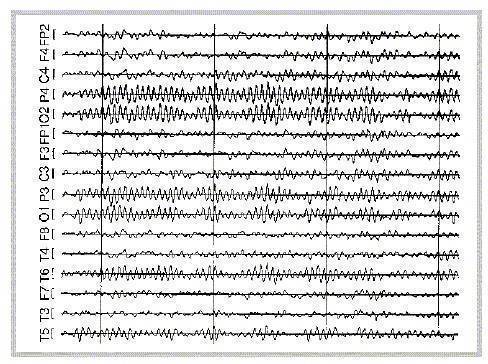
Классификация ЭЭГ по Gibbs
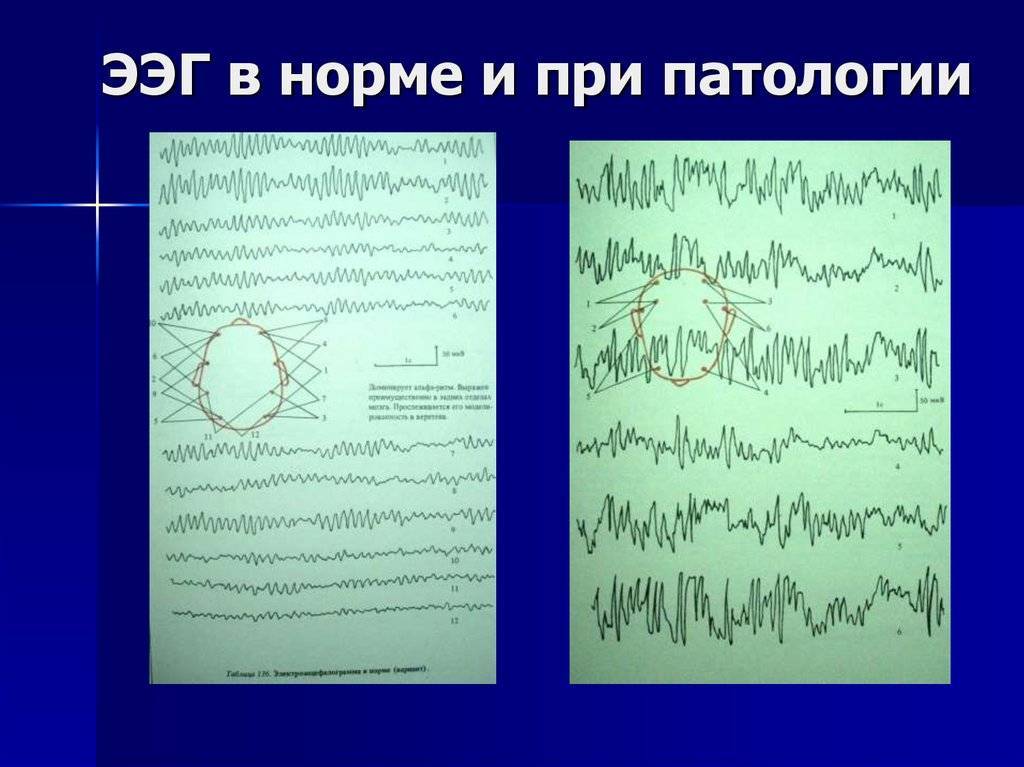
По данным Gibbs и др. (1943), нормальная ЭЭГ представлена:
- записями, в которых доминируют альфа-волны и имеется небольшое число быстрых и медленных волн,
- записями, в которых доминируют низкой амплитуды быстрые колебания, смешивающиеся с низкоамплитудной активностью (ниже 20 мкВ) различной частоты.
Пользуясь этими критериями, Gibbs и др. записали нормальную ЭЭГ у 85–90 % обследованных здоровых взрослых людей. Greenstein и др. (1948) считают, что при оценке «нормальности» ЭЭГ существенное значение имеет и так называемый дельта-индекс. Он не должен превышать 8 в лобном отведении (по отношению к ушному электроду) и 5 – в других отведениях. Кроме того, быстрая активность, если она появляется симметрично в обоих полушариях и не отдельными вспышками, даже если она диффузно не распространена по коре больших полушарий головного мозга, не должна рассматриваться как отклонение от нормы.
Показания
ЭЭГ достаточно широко применяется для диагностики психических, неврологических и психоневрологических заболеваний, входит в программу скрининговых обследований при прохождении медкомиссии.
Электроэнцефалографию назначают при подозрении на такие заболевания, как:
- эпилепсия;
- судороги в анамнезе;
- вегетососудистая дистония;
- задержка речевого развития, заикание;
- воспалительные, токсические и дегенеративные поражения головного мозга;
- черепно-мозговые травмы;
- сосудистые патологии и нарушения кровообращения;
- опухолевые процессы в головном мозге.
Также ЭЭГ может быть назначена лечащим врачом при жалобах пациента на:
- хронические головные боли, в том числе мигренеподобные;
- головокружения и частые обмороки;
- нарушения сна, бессонницу или беспричинные пробуждения по ночам.
Абсолютных противопоказаний к проведению ЭЭГ нет. Однако обследование может быть затруднено в следующих ситуациях:
- выраженное психомоторное возбуждение пациента;
- психические заболевания в стадии обострения;
- открытые травмы на голове в области проведения исследования.
Термины, используемые при расшифровке ЭЭГ
При диагностической оценке ЭЭГ учитывают частотный состав ЭЭГ, ее компоненты и характер организации (паттерн) биоэлектрической активности
Чтобы правильно описать и интерпретировать ЭЭГ, важно хорошо владеть специальной терминологией, принятой Международной федерацией клинической нейрофизиологии
Волна – одиночное колебание потенциала любой амплитуды и формы.
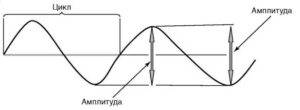 Схема определения амплитуды и периода отдельной волны
Схема определения амплитуды и периода отдельной волны
Амплитуда волны – величина колебания потенциала от пика до пика, измеряется в микровольтах и милливольтах.
Период (цикл) – длительность интервала между началом и концом одиночной волны или комплекса волн. Период отдельных волн ритма ЭЭГ обратно пропорционален частоте этого ритма.
Частота – число волн или комплексов волн в секунду.
Полоса частот – часть спектра синусоидальных колебаний электромагнитных излучений, лежащая в определенных пределах.
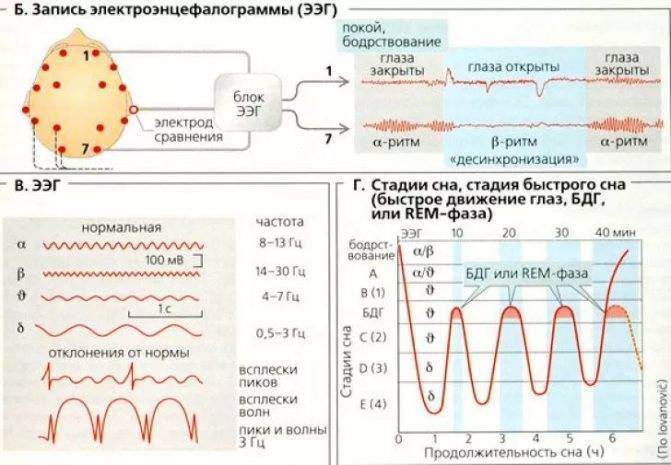
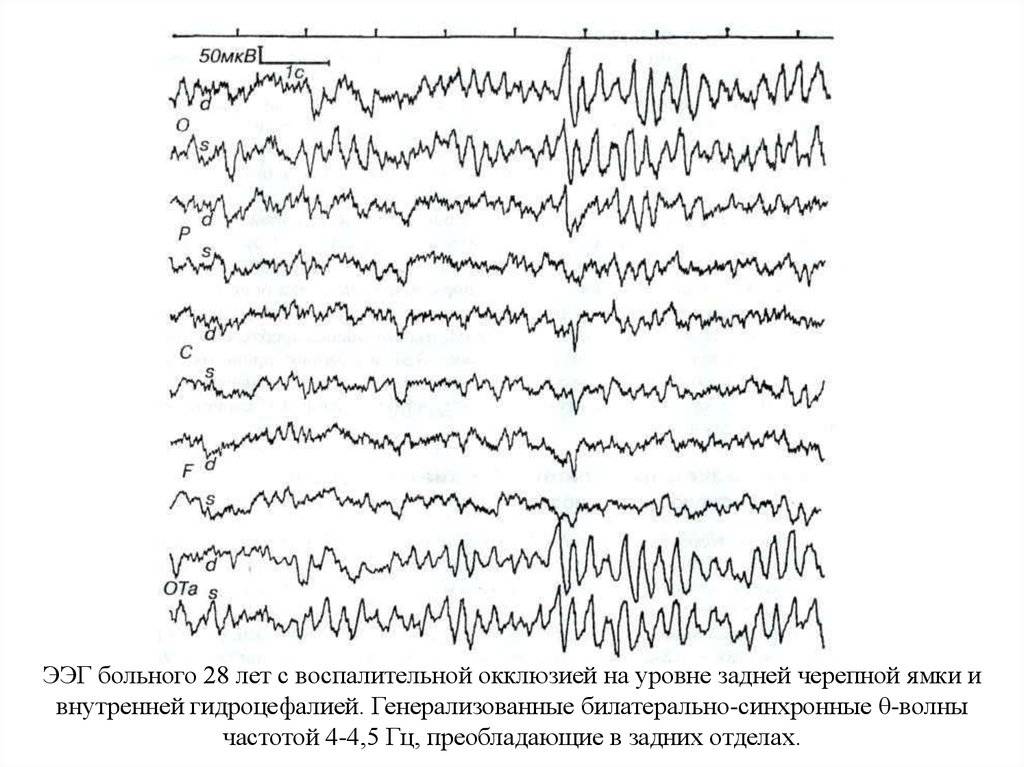
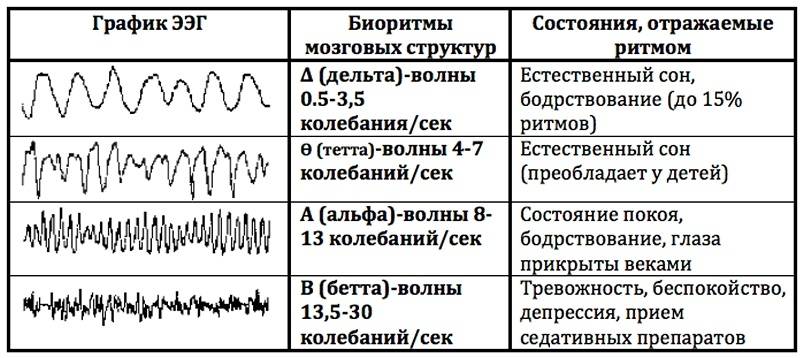
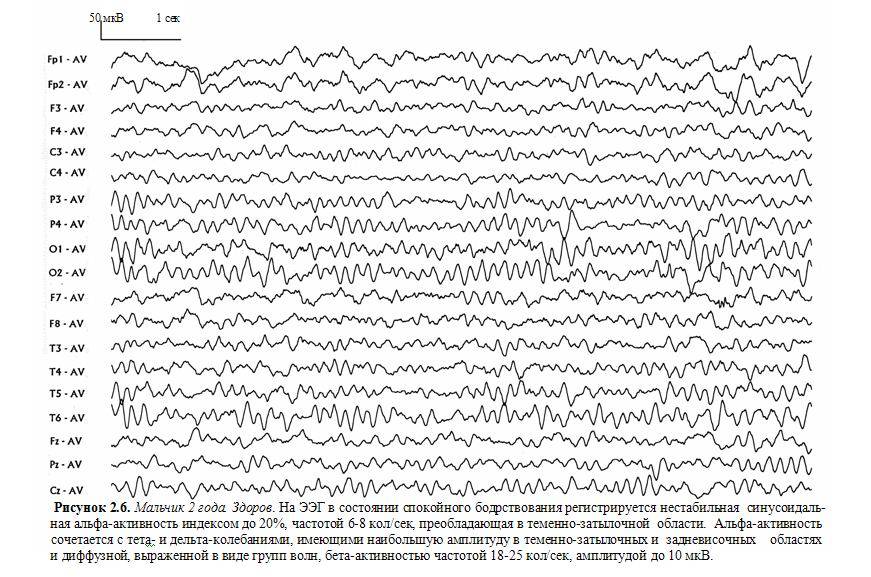
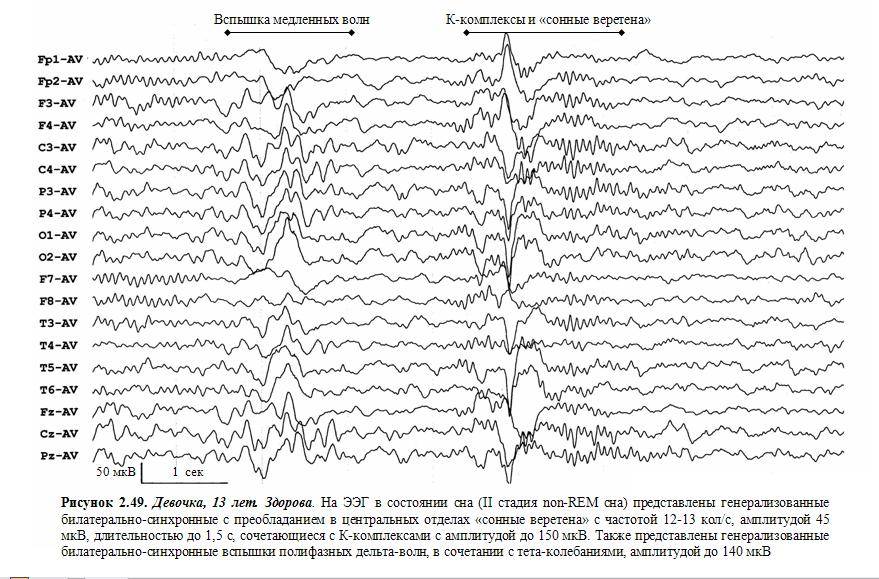
Диапазон частот – участок частотного спектра изменчивости потенциалов головного мозга, ограниченный определенными частотными рамками. Современная классификация частот выделяет следующие диапазоны: δ-диапазон – 0,5-4 колебаний/с, θ-диапазон – 4,5-7 колебаний/с, α-диапазон – 8-12 колебаний/с, ß1-диапазон – 16-20 колебаний/с, ß2-диапазон – 20-35 колебаний/с, γ-диапазон – выше 35 колебаний/с.
Компонент – любая отдельная волна или комплекс волн, различаемых на ЭЭГ.
Комплекс (волновой комплекс) – активность, состоящая из двух или нескольких волн характерной формы, отличных от основного фона, и имеющая тенденцию сохранять свою структуру при повторении.
Ритм ЭЭГ – спонтанная электрическая активность мозга, состоящая из волн, имеющих относительно постоянный период).
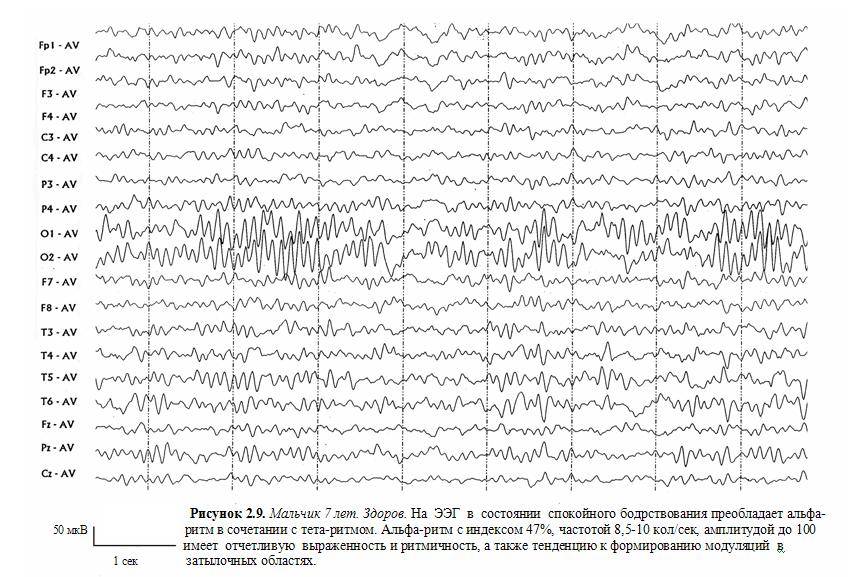
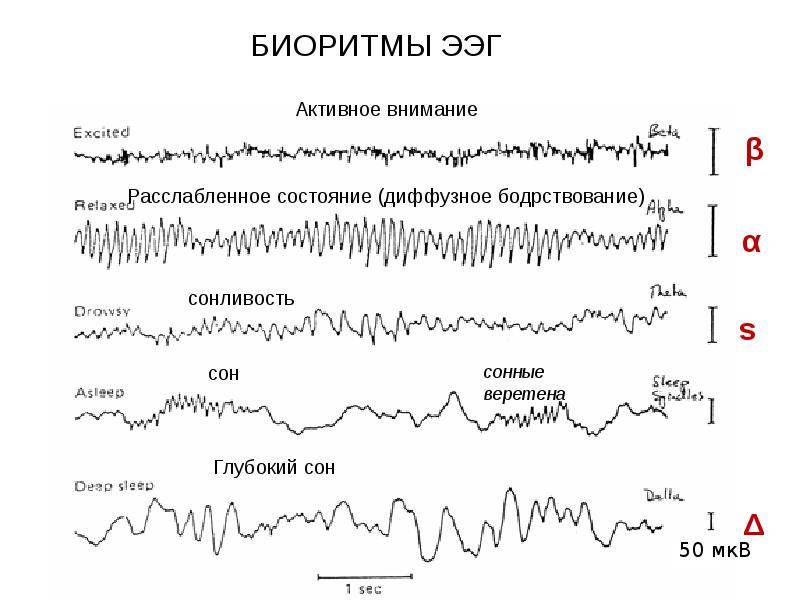
На ЭЭГ взрослого человека выделяют α- и ß-ритмы, а также сенсо-моторный, или σ-ритм – 13-15 колебаний/с.
Патологическими для взрослого бодрствующего человека являются δ- и θ-ритмы.
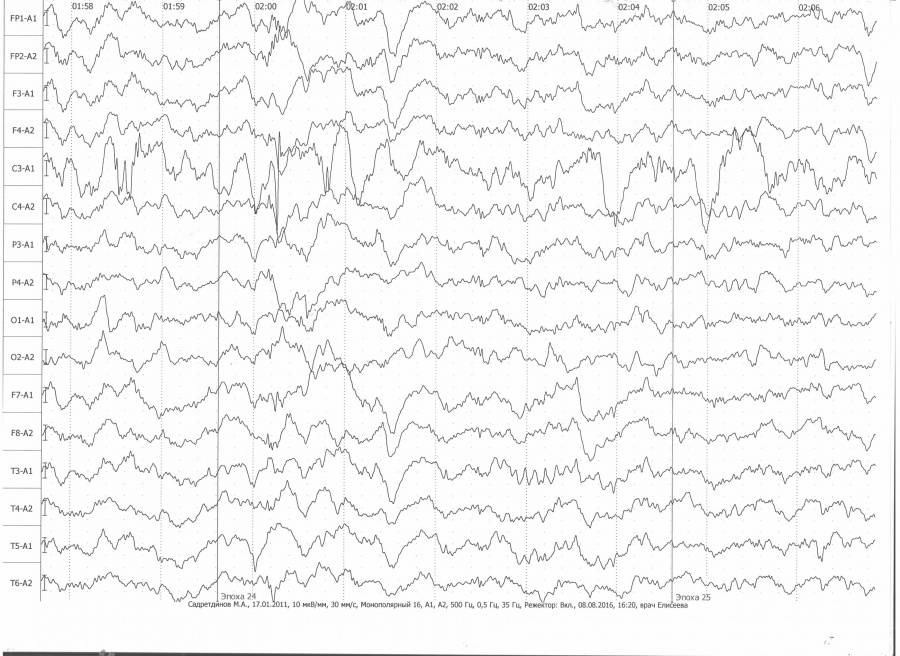
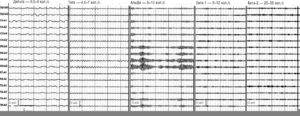 Примеры электроэнцефалографических ритмов различных частотных диапазонов
Примеры электроэнцефалографических ритмов различных частотных диапазонов
Индекс – относительный показатель выраженности какой-либо активности ЭЭГ. Индекс α (θ, δ и т.д.) – время (в %), в течение которого на каком-либо отрезке кривой выражена данная активность. Интегральный индекс, характеризующий структуру ЭЭГ в целом, отношение интенсивности быстрых (α + ß) и медленных (δ- и θ-) ритмов.
Визуальный анализ ЭЭГ включает описание главных, наиболее выраженных компонентов α-, ß-, θ- и δ-ритмов по степени выраженности, частоте, амплитуде (очень низкая – до 10 мкВ, низкая – до 20 мкВ, средняя – 40-50 мкВ, высокая до 70-80 мкВ, очень высокая – выше 80 мкВ) и по зональным различиям.
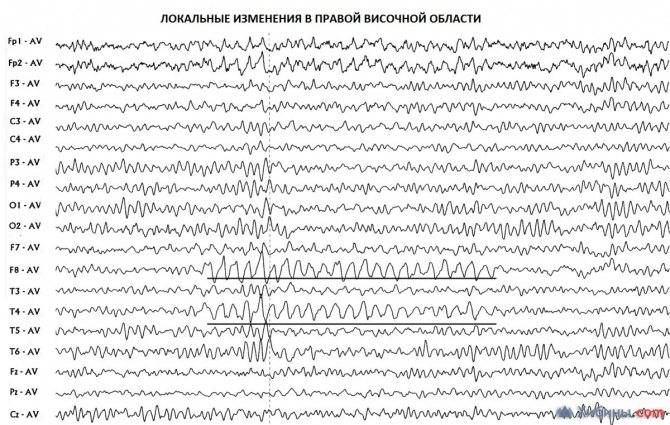
Кроме того, отмечают локальные патологические знаки, наличие пароксизмальной и эпилептической активности, описывают отдельные типы биоэлектрических потенциалов и их характер.
Footnotes
- Зенков Л.Р. Электроэнцефалография. В кн.: Зенков Л.Р., Ронкин М.А. Функциональная диагностика нервных болезней. 2-е издание. М.: Медицина. 1991, с. 7-146.
- Friedlander W. J. Equivocation in EEG Reporting: the clinicians responce. Clin, electroencephalogr., 1979, v. 10, p. 219—221.
- Maurer К. et а!., 1989; GiannitrapaniD. etal., 1991; IznakA.F. etal., 1992
- Nagata К., 1990
- Болдырева Г.И., 1994
- Зимкина A.M., Домонтович Е.Н., 1966
- Maurer К. etal., 1989
- MoultonR. etal., 1988
- Русинов B.C., Гриндель О.М., 1987
- Монахов К.К. и др., 1983; Стрелец В.Б., 1990
- Карлов В.А., 1990; Сараджишвили П.М., Геладзе Г.Ш., 1977; PenfieldW., JasperH.H., 1954
Виды исследования
Рутинная ЭЭГ (бодрствования) проводится от 30 минут до 1 часа.
Видео-ЭЭГ мониторинг это более длительное исследование, в ходе которого проводится синхронная запись электроэнцефалограммы, видеоданных, аудиоданных, миограммы (мышечной активности) деятельности пациента.
Это исследование проводится с регистрацией сна пациента.
Длительность и время проведения исследования определяются лечащим врачом.
В нашей клинике Рутинная ЭЭГ (бодрствования) проводится на оборудовании для Видео-ЭЭГ-мониторинга, то есть включает в себя запись видео и аудио наблюдения.
С помощью ЭЭГ можно узнать, что является причиной неврологических проблем – функциональные нарушения или органическое поражение, оценить эффективность терапии и реабилитации.
Показания к проведению исследования у детей
Назначают исследование для диагностики различных неврологических и психиатрических заболеваний детей. К таким заболеваниям относятся:
- Задержка развития речи: дифференциальный диагноз между дизартрией (нарушение в речевом аппарате) и патологией речевых центров головного мозга.
- Разные виды эпилепсии, начиная с генерализованной, заканчивая миоклониями в отдельных группах мышц.
- Тики: для исключения центрального генеза заболевания и нарушений в электрической активности головного мозга.
- Аутизм, нарушения в поведении ребенка (агрессивность и др.), синдром гиперактивности с дефицитом внимания.
- Энурез или ночное недержание мочи.
- Расстройства сна, в том числе и сомнамбулизм (лунатизм – снохождение): необходимо проведение ЭЭГ во время ночного сна.
- Травмы головного мозга (сотрясения, ушибы и так далее) – для выявления очагов аномальной биоэлектрической активности.
- При подозрении на онкопатологию головного мозга ребенка, очаг будет показывать патологические сигналы, при этом он может быть еще не визуализирован на МРТ.
- Частые головные боли, которым не найдено объяснение.
- Когнитивные нарушения: плохая память, низкая успеваемость в школе, дефицит внимания, чрезмерная рассеянность и так далее.
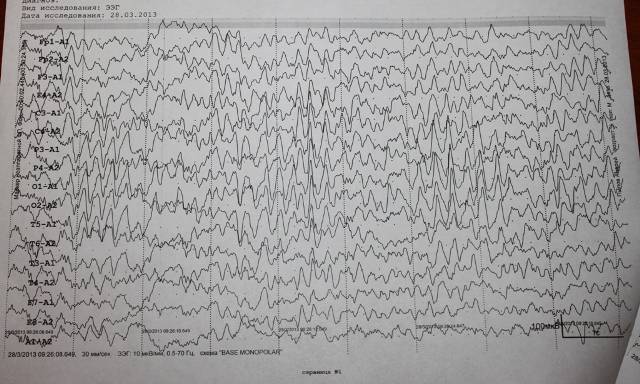
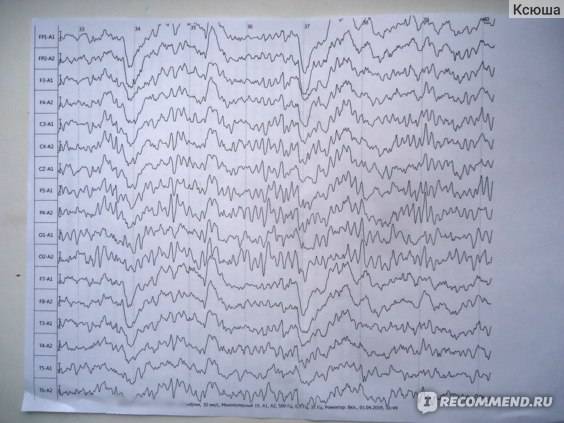
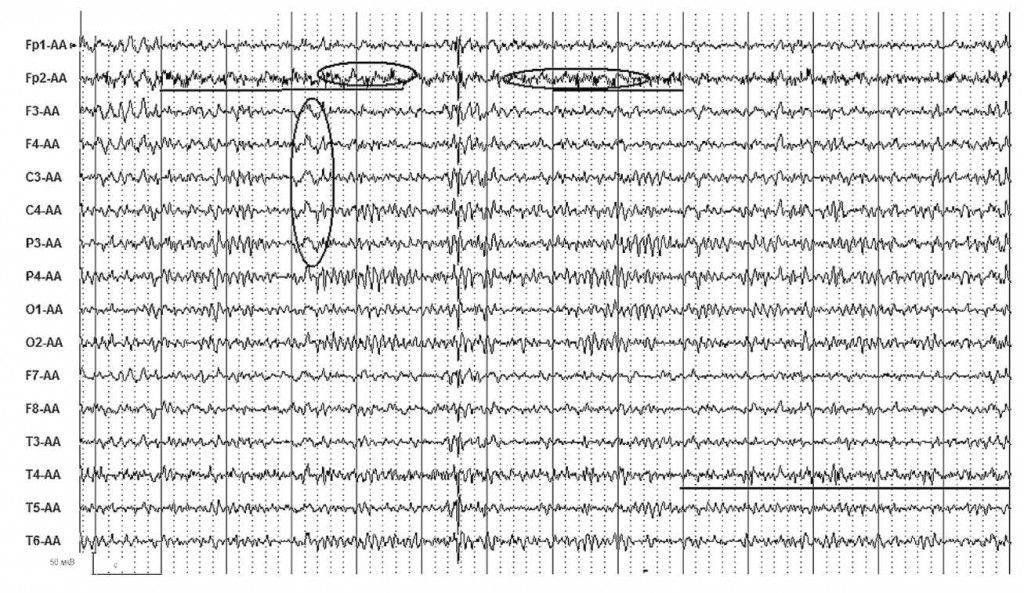
Патологические неэпилептиформные изменения на ЭЭГ
Интериктальная ЭЭГ позволяет получить информацию о присутствующих неэпилептиформных электрофизиологических нарушениях
При выявлении таких нарушений обращает на себя внимание их неспецифичность в отношении этиологии заболевания, таким образом, представляя собой нарушения, они не позволяют дифференцировать лежащий в их основе патологический процесс. В то время как методы нейровизуализации дают анатомическое описание, ЭЭГ предоставляет доказательства электрофизиологической дисфункции
ЭЭГ чувствительна в отношении церебральной дисфункции, однако изменения картины ЭЭГ могут отставать по отношению к клиническому улучшению и демонстрировать максимальную выраженность клинических симптомов. Многие паттерны, не имеющие эпилептиформный характер, неспецифичны по этиологии, однако присутствие нарушений на ЭЭГ часто — отражение клинических нарушений и степени дисфункции. ЭЭГ не показывает остроту поражения, проявляющегося неэпилептиформными нарушениями, хотя серия ЭЭГ-исследований в динамике может установить тенденцию к эволюции неврологической патологии в сторону улучшения или ухудшения. Таким образом, ЭЭГ способна объективно подтверждать и определять степень эпилептической энцефалопатии при выявлении диффузных неэпилептиформных нарушения, а также латерализовать (или даже определять локализацию) нарушений при выявлении фокального замедления. Многие неэпилептиформные и эпилептиформные нарушения характеризуют энцефалопатию.
- Изменение биоэлектрической активности головного мозга
- Клинический анализ ЭЭГ
- Диагностика заболеваний по ЭЭГ
- Изменения ЭЭГ при эпилепсии
- Структурно-функциональная модель мозга
Footnotes
- Сергей Гуляев, Инга Архипенко, Анна Овчинникова. ЭЛЕКТРОЭНЦЕФАЛОГРАФИЯ В ПРАКТИКЕ ВРАЧА НЕВРОЛОГА. Lap Lambert Academic Publishing GmbH KG, 2013. стр. 100
- С. Гуляев, И. Архипенко, А. Овчинникова. Электроэнцефалография в практике врача невролога. Saarbrücken: LAP, 2013. С. 75.
- С. Гуляев, И. Архипенко, А. Овчинникова. Электроэнцефалография в практике врача невролога. Saarbrücken: LAP, 2013. С. 76.
- С. Гуляев, И. Архипенко, А. Овчинникова. Электроэнцефалография в практике врача невролога. Saarbrücken: LAP, 2013. С. 76.
- С. Гуляев, И. Архипенко, А. Овчинникова. Электроэнцефалография в практике врача невролога. Saarbrücken: LAP, 2013. С. 77.
- С. Гуляев, И. Архипенко, А. Овчинникова. Электроэнцефалография в практике врача невролога. Saarbrücken: LAP, 2013. С. 77.
- С. Гуляев, И. Архипенко, А. Овчинникова. Электроэнцефалография в практике врача невролога. Saarbrücken: LAP, 2013. С. 84.
- С. Гуляев, И. Архипенко, А. Овчинникова. Электроэнцефалография в практике врача невролога. Saarbrücken: LAP, 2013. С. 84.
- С. Гуляев, И. Архипенко, А. Овчинникова. Электроэнцефалография в практике врача невролога. Saarbrücken: LAP, 2013. С. 85.
- С. Гуляев, И. Архипенко, А. Овчинникова. Электроэнцефалография в практике врача невролога. Saarbrücken: LAP, 2013. С. 85.
- С. Гуляев, И. Архипенко, А. Овчинникова. Электроэнцефалография в практике врача невролога. Saarbrücken: LAP, 2013. С. 86.
- С. Гуляев, И. Архипенко, А. Овчинникова. Электроэнцефалография в практике врача невролога. Saarbrücken: LAP, 2013. С. 86.
- С. Гуляев, И. Архипенко, А. Овчинникова. Электроэнцефалография в практике врача невролога. Saarbrücken: LAP, 2013. С. 87.
- С. Гуляев, И. Архипенко, А. Овчинникова. Электроэнцефалография в практике врача невролога. Saarbrücken: LAP, 2013. С. 87.
- С. Гуляев, И. Архипенко, А. Овчинникова. Электроэнцефалография в практике врача невролога. Saarbrücken: LAP, 2013. С. 88.
Пробы
Через 30 мин после начала исследования и за 30 мин до его окончания проводятся пробы (только во время бодрствования):
- пациент сидит на стуле спокойно, расслабленно, с закрытыми глазами, не разговаривает 3-5 мин;
- проба с открыванием-закрыванием глаз (просим открыть глаза, через 5-10 сек закрыть, повторить три раза);
- проба с РФС: проводится с закрытыми глазами (по возможности);
- проба с открыванием-закрыванием глаз;
- проба с гипервентиляцией (просим пациента в течение 3 мин глубоко дышать, полной грудью, после в течение 1 мин дышать спокойно);
- проба с открыванием-закрыванием глаз.
Если ребенок не воспринимает обращенную речь и не выполняет команды – проводятся только пробы с РФС.
Когда показана детям ЭЭГ?

Методика позволяет определить состояние нервной системы малыша. Она основана на передаче электрических импульсов нейронами, создающими биоэлектрическую активность головного мозга. Что это такое – ЭЭГ для детей? Электроэнцелограф отображает полученную информацию в виде кривых линий в разные периоды активности. Если врач направил ребенка на обследование, не стоит отказываться от проведения исследования. Оно безболезненно и в то же время достаточно информативно для выявления патологий головного мозга различного характера.
Врач назначает ребенку ЭЭГ в следующих случаях:
- при периодически повторяющейся потере сознания;
- если ребенок выпадает из реальности;
- после черепно-мозговой травмы средней степени тяжести;
- при эпилептической клинике;
- стойких нарушениях сна;
- при подозрении на онкологические процессы;
- для контроля процесса реабилитации после перенесенной нейрохирургической операции;
- в случае врожденной патологии (напр. гидроцефалия);
- при нарушениях мозгового кровообращения;
- при нарушениях в неврологическом статусе (детский церебральный паралич, другие двигательные нарушения);
- при расстройствах аутистического спектра;
- задержке развития, как в психической, так и в физической сфере.
Электроэнцефалография показывает локализацию очагов эпилептиформной активности, степень и динамику заболевания, эффективность подобранной терапии. Поэтому область ее применения очень широка.
Иногда врач направляет ребенка на ЭЭГ даже при отсутствии определенных соматических патологий. Показаниями к ее проведению являются отклонения в поведении, развитие, несоответствующее возрасту, слабая память и отсутствие концентрации, гиперактивность. В школьном возрасте при чрезмерно быстрой утомляемости также может быть назначена электроэнцефалограмма головного мозга для детей.
Метод широко используется с целью диагностики эпилепсии.
Классификация ЭЭГ по Людерс
Классификация ЭЭГ по Людерс очень детальна, она включает как артефакты, так и редко встречающиеся типы ЭЭГ.
- Медленная активность
- Замедление фоновой активности
- Преходящее замедление
- Продолженное замедление
- Эпилептиформные паттерны
- Спайки
- Острые волны
- Доброкачественные эпилептические разряды детства BEDC
- Комплексы спайк-волна
- Медленные комплексы спайк-волна
- 3-Гц комплексы спайк-волна
- Полиспайки
- Гипсаритмия
- Фотопароксизмальный ответ
- ЭЭГ паттерн приступа
- ЭЭГ паттерн статуса
- ЭЭГ со сплошными артефактами
- Специальные паттерны
- Избыточная быстрая активность- excessive fast activity
- Асимметрия
- Начало сна с БДГ
- Периодический паттерн
- Трифазные волны
- Периодические латерализованные эпилептиформные разряды (PLEDs)
- Паттерн вспышка-подавление
- Угнетение фоновой активности
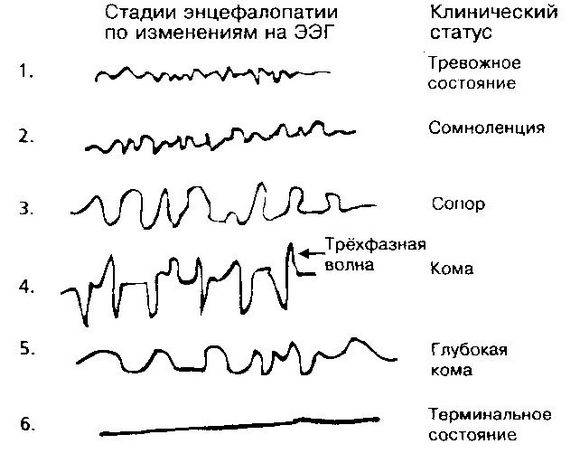
- Паттерны комы
- Альфа-кома
- Веретенная кома
- Бета-кома
- Тета-кома
- Дельта-кома
- Электроцеребральная инактивность
- Нормальные варианты и неспецифические паттерны ЭЭГ
- Височное замедление у пожилых
- Затылочные дельта волны у подростков
- Глоссокинетический артефакт
- Лобные тета (“ритм Циганека”)
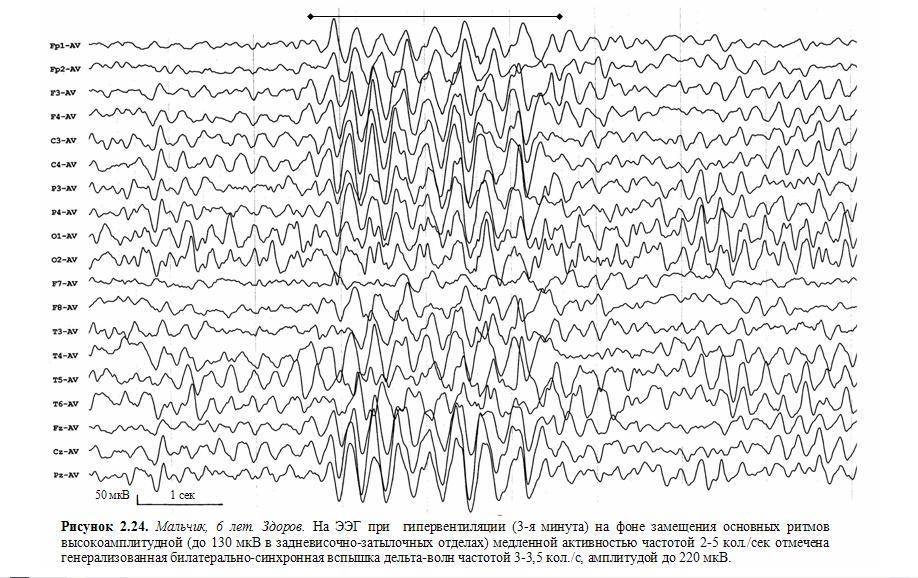
- Медленная активность при гипервентиляции FIRDA
- Вариант медленного фонового альфа-ритма
- Лямбда-волны
- Позитивные затылочные острые компоненты сна POSTS
- Доброкачественные эпилептиформные феномены во сне – малые острые спайки
- Wicket-спайки
- 6-Гц позитивные спайки
- Вертексные волны
- “Спайки” rectus lateralis
- 6-Гц “фантомные” спайк-волны
- Медленная активность при гипервентиляции
- 14- и 6-Гц позитивные спайки
- Телефонный артефакт
- Усвоение ритма фотостимуляции
- Ритмические тета волны в дремоте (психомоторный вариант)
- Субклинические эпилептиформные ритмические разряды у взрослых SREDA
- Гипнагогическая гиперсинхрония
- Глазные движения
- Двигательный артефакт
- ЭКГ артефакт
Расшифровка результатов
Если ЭЭГ проводит высококвалифицированный специалист (электроэнцефалографист или нейрофизиолог), то при расшифровке электроэнцефалограммы он обязательно учтет все важные моменты (возраст пациента, сопутствующие заболевания и т.д.). Кроме подробного описания результатов обследования врач поставит собственное клинико-электроэнцефалографическое заключение.
обычно при описании ЭЭГ используются такие специфические термины, как кратковременные компоненты и ритмическая активность. Диапазоны частот ритмической активности условно называют «альфа», «бета», «гамма» и т. д.
Нормальные частоты:
Альфа
Бета
Тип диапазона
Нормальная частота (Гц)
Норма
Патологическая активность (снижение или увеличение частоты)
Альфа
8-12
расслабленное состояние;
с закрытыми глазами.
Бета
13-40
тревога;
напряженная работа;
беспокойные размышления;
повышенная концентрация внимания.
Гамма
30-100+
Дельта
до 4
фаза медленного сна у взрослых;
продолжительное время при решении задач на внимание.
подкорковые повреждения;
диффузные поражения;
метаболическая энцефалопатия;
глубокие поражения срединных структур ГМ.
Мю
8-13
при подавлении – моторная активность мозга;
отсутствие подавления – аутизм.
Тета
4-8
состояние дремы;
расслабленное состояние.
очаговые нарушения при подкорковых поражениях;
метаболическая энцефалопатия;
поражения глубинных структур ГМ;
некоторые случаи гидроцефалии.
Примечание: на результаты ЭЭГ влияет возраст, состояние здоровья пациента, прием лекарственных средств, при эпилепсии срок давности последнего приступа, тремор (дрожание) головы и конечностей, дефекты черепной коробки, нарушение зрительной функции и другие факторы, которые обязательно принимаются во внимание при расшифровке результатов. ЭЭГ – процедура безболезненная и абсолютно безвредная, может назначаться даже беременным на любом сроке и маленьким детям
ЭЭГ – процедура безболезненная и абсолютно безвредная, может назначаться даже беременным на любом сроке и маленьким детям.
Побочных эффектов и каких-либо осложнений после ЭЭГ не наблюдалось.
- Рыбина И.Я., Коренко Л.А., Скромец Т.А. Электроэнцефалография учебно-методическое пособие. – Санкт-Петербургский Государственный университет им. академика И. П. Павлова, Санкт-Петербургский научно-исследовательский психоневрологический институт им. В.М. Бехтерева. – Санкт-Петербург 2004г.
- Deborah Weatherspoon, PhD. EEG (Electroencephalogram). – Healthline, Sep 2017.
- Рекомендации и стандарты ЭЭГ. Американское Общество клинической нейрофизиологии ASCN.
- Selim R Benbadis, MD. – Medscape, Oct 2019.
Показания к энцефалограмме
Врач обязательно назначит электроэнцефалографию, если у пациента есть один или несколько тревожных симптомов:
- частые обмороки;
- головные боли;
- нарушения фаз сна, засыпания, бессонница;
- травмы головы;
- судорожные приступы;
- эпилептические приступы;
- неврозы;
- острое нарушение мозгового кровообращения;
- дегеративные заболевания головного мозга;
- неврозы;
- тошнота и рвота без видимой причины;
- гипертония;
- подозрение на инсульт, микроинсульт, инфаркт головного мозга;
- подозрение на развитие новообразования мозга.
Энцефалограмма головного мозга – информативный метод диагностики инфекционных заболеваний мозга и его оболочек: энцефалита, менингита. Электроэнцефалография может назначаться в процессе лечения этих заболеваний с целью контроля его эффективности.
Электроэнцефалограмма обязательно проводится в рамках подготовки пациента к хирургической операции на головном мозге.
Электроэнцефалография широко применяется в педиатрической практике. Диагностический метод используется при таких состояниях у детей, как:
- задержка психического, эмоционального и речевого развития;
- сомнамбулизм;
- нервный тик;
- заикание;
- травмы головы;
- судорожный синдром.
Энцефалограмма головного мозга ребенка – важное исследование при диагностике и лечения детей с такими заболеваниями, как аутизм, синдромом Дауна, детский церебральный паралич. С помощью энцефалограммы уточняется диагноз и его тяжесть, как быстро прогрессирует патология, эффективность лечения
В силу того, что энцефалограф не излучает импульсы, а лишь фиксирует их, у процедуры нет противопоказаний. Исключение составляет случаи, когда у пациента есть раны на голове, которые препятствуют установке электродов аппарата для получения энцефалограммы.
Методика исследования
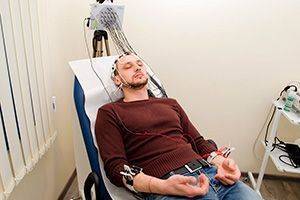
Диагностика головного мозга проводится в приспособленном кабинете. Обследуемый располагается на кушетке либо садится в удобное кресло. Предварительно надевается специальный шлем с сетью встроенных электродов. Во время исследования доктор может находиться рядом с пациентом либо за пределами комнаты.
Перед проведением исследования оценивают степень технических погрешностей, доктор предлагает человеку пару раз открыть и закрыть свои глаза. На 1-м этапе записывают ЭЭГ покоя
Важно исключить какие-либо движения в течение времени, отведенного для диагностики
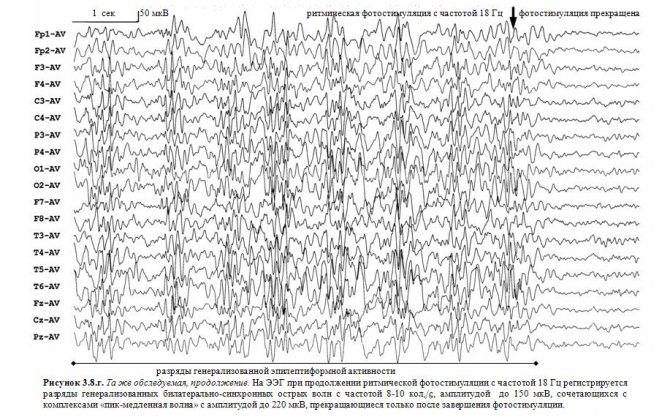
На 2 этапе фиксируют реакции мозга при воздействии стрессовых ситуаций. Для данной цели проводят следующие провокационные испытания, которые могут вызвать усиление электрической активности головного мозга:
- Гипервентиляционные пробы. Врач-диагност предлагает пациенту дышать как можно глубже 3-4 минуты.
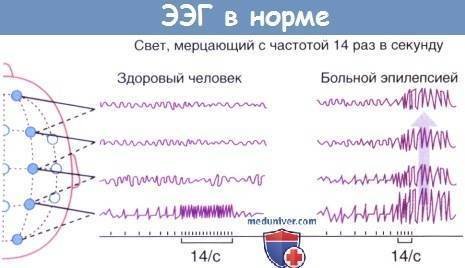
- Ритмичная фотостимуляция. Оценивают, как головной мозг реагирует на вспышки яркого света. В испытании используют стробический эффект, когда лампа мигает примерно 20 раз в одну секунду.
ЭЭГ – совершенно безболезненный, быстрый, эффективный и безопасный метод. Сразу после проведения электроэнцефалографии пациент может возобновить прием медикаментов, отмененных перед диагностикой.
Подготовка к ЭЭГ
- Исключить прием энергетических напитков, колы, кофе, крепкого чая, шоколада и других кофеинсодержащих продуктов не менее чем за 12 часов до проведения энцефалограммы.
- Обязательно поесть за 2-3 часа перед диагностикой.
- Сохранять спокойствие, не беспокоиться и не нервничать перед процедурой.
- Не приходить на ЭЭГ со сложными прическами, волосы должны быть чистыми, без использования лака, масел, кондиционеров и других средств, которые могут нарушить контакт электродов с кожей головы.
- Предварительно снять сережки, заколки и другие украшения с головы.
- Прием любых лекарств должен быть согласован с доктором.
- Проведение электроэнцефалографии у пациентов с психиатрическими заболеваниями, с судорожными расстройствами, с гипертензией требует предварительной подготовки. При необходимости перед исследованием больным назначают успокоительные препараты.
Противопоказания к ЭЭГ
ЭЭГ отличается неинвазивностью, безболезненностью и безопасностью. Не имеет ограничений по возрасту и количеству проведения исследований.
Абсолютных противопоказаний нет.
К относительным противопоказаниям можно отнести факторы, которые могут помешать проведению ЭЭГ.
- наличие воспалительных заболеваний кожных покровов, нарушение целостности кожи из-за открытых ран и травм – могут затруднить полный контакт электродов с кожей головы;
- острые инфекционные заболевания;
- педикулез.
Не является противопоказанием повышенная температура тела. Наоборот это может способствовать провокации приступов во время проведения исследования.
Что покажет ЭЭГ
ЭЭГ позволяет врачу отследить признаки нарушений в работе головного мозга, а также определить их характер. Так, с помощью такого обследования можно диагностировать:
- эпилептическую активность определенных участков головного мозга («готовность» к развитию эпилептического приступа);
- вероятные причины обмороков, панических атак и других симптомокомплексов;
- патологические очаги с конкретной локализацией в долях мозга;
- изменения электрической активности перед развитием приступа.
С помощью этого метода также можно выявить возможный источник неврологической симптоматики: функциональное это или органическое нарушение. Кроме того, метод позволяет проконтролировать, насколько эффективны назначенные средства и методы реабилитации. Ограничений по частоте проведения обследований нет, поэтому можно выполнять их в начале, в процессе и по окончании лечения.
Многие из нарушений функции головного мозга так или иначе отражаются на функциональной активности. Изменения картины электрических потенциалов позволяют сделать соответствующие выводы и определить:
- эпилепсию, судорожные состояния;
- снижение функциональной активности головного мозга;
- образования, опухоли, посттравматические гематомы;
- нарушения метаболизма в мозге;
- последствия перенесенных инфекционных поражений тканей мозга;
- возрастные изменения нормальной функции головного мозга.
Как подготовиться к обследованию?
Алгоритм проведения исследования отличается в зависимости от возраста ребенка. Общим правилом является мытье головы накануне снятия электроэнцефалограммы, чтобы удалить кожный жир с ее поверхности.
ЭЭГ грудничку нередко делают преимущественно во время сна, поэтому выбранное время проведения исследования должно совпадать с графиком сна. Перед исследованием необходимо покормить малыша.
Если возраст малыша старше года, важным условием является выполнение всех просьб врача. С детьми родители предварительно должны провести беседу, подготовив их психологически к сеансу:
- Детям 2-3 лет можно попробовать представить исследование в виде увлекательного путешествия, пусть они побудут супергероями.
- Усидчивому ребенку рекомендуют взять с собой любимую игрушку или книгу с картинками.
- Научите кроху открывать и закрывать глаза, при этом сохраняя дыхание ровным и не боясь.
Если ребенку назначен прием лекарственных препаратов, отказываться от них нельзя. Исключением являются ситуации, когда противосудорожные средства отменяют за 1-3 дня до обследования по требованию лечащего врача. Попросите перенести проведение исследования, если оно совпала с респираторным заболеванием, сопровождающимся выраженными катаральными явлениями (насморк, кашель).
Поведение пациента во время сеанса сказывается на информативности полученных данных, поэтому отнеситесь к подготовке серьезно.
Постарайтесь по возможности снизить нагрузку на нервную систему накануне проведения обследования. Это касается не только эмоционального перевозбуждения, но и погрешностей в питании. Не стоит накануне поить ребенка тонизирующими напитками. В то же время, за два часа до электроэнцефалографии лучше его покормить, чтобы ребенок лучше перенес исследование.
Когда необходимо обследование
На процедуру может направить врач-терапевт или невролог при наличии следующих показаний:
- перенесенная черепно-мозговая травма, нейрохирургическая операция;
- нарушения мозгового кровообращения (перенесенный инсульт, венозная дисфункция и пр.);
- подозрение на новообразование или опухоль головного мозга;
- обмороки, судорожные припадки в анамнезе;
- головокружения, частые головные боли, в том числе мигренеподобные;
- стойкие расстройства сна: бессонница, тревожный, поверхностный сон, сомнамбулизм, ночные кошмары, сонливость и пр.;
- воспалительные заболевания, перенесенные ранее, например, менингит, менингоэнцефалит;
- задержки психоречевого, речевого, психомоторного развития у детей;
- заикания, дефекты речи;
- нарушения памяти и концентрации внимания;
- перенесенные гипоксии, асфиксии;
- ДЦП;
- нервные тики, энурез у детей и др.
Перечень показаний достаточно широк как у детей, так и у взрослых. Процедура может быть назначена и при отягощенном анамнезе, и при наличии тревожных симптомов в настоящий момент. В ряде случаев требуется профилактическое обследование при соответствующей генетической склонности к тяжелым неврологическим заболеваниям.
Стоит отметить, что процедура входит в перечень обязательных в ряде комплексных обследований на предмет профессиональной пригодности. С помощью такой диагностики удается убедиться в отсутствии медицинских противопоказаний к тому или иному виду деятельности. Так, водительская комиссия включает в себя прохождение данной процедуры.
ЭЭГ головного мозга у детей
Процедура несколько хлопотная, когда обследовать приходится маленького ребенка.
Маленьким детям запретить двигаться невозможно, поэтому родителям даются инструкции по удерживанию ребенка, отвлечению его внимания с помощью игрушек. Конечно, при записи ЭЭГ у детей приходится мириться с неизбежными помехами (артефактами). Выполнение функциональных проб также затруднено. Гипервентиляция проводится только у детей, способных выполнять инструкции.
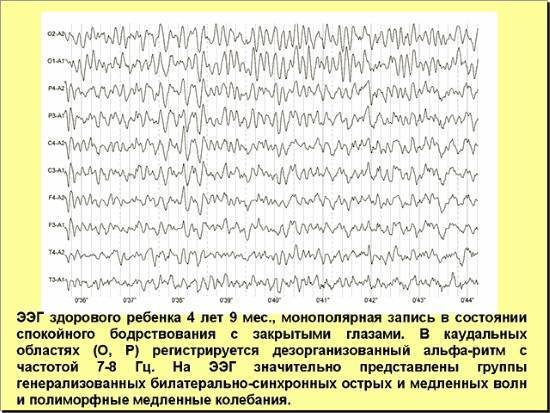
Энцефалограмма у детей до 3 лет иногда записывается только в стадии сна. Ребята постарше могут не спать. Главное — ребенок должен быть спокойным во время процедуры, поэтому желательно занять его книжкой или игрушкой. Электроэнцефалография структур головного мозга помогает определить уровень психического, речевого, умственного и физического развития детей, риск эпилепсии.
Подготовка
За 48 часов до процедуры следует отказаться от употребления спиртных напитков и кофеинсодержащих продуктов (кофе, кола, черный чай, энергетики, шоколад и др.).
В случае приема нейролептиков и снотворных препаратов необходимо предупредить об этом лечащего врача, чтобы при расшифровке электроэнцефалограммы их действие было учтено.
В день исследования желательно тщательно вымыть голову с использованием шампуня – к чистой коже электроды лучше прикрепляются, в результате чего повышается качество сигнала. С этой же целью специалисты не рекомендуют применять различные косметические средства для волос (лак или воск для укладки, бальзамы, гели и кондиционеры).
За 2 часа до процедуры нельзя принимать пищу и курить.
Непосредственно перед обследованием нужно избавиться от металлических украшений (серьги, клипсы, пирсинг и т.д.).
Тем, у кого длинные волосы, рекомендуется взять с собой полотенце, чтобы удалить с головы остатки медицинского геля, который используется для улучшения фиксации электродов.
Что может повлиять на результат
На результат ЭЭГ могут повлиять следующие факторы:
- Низкий уровень сахара в крови (гипогликемия), вызванный голоданием
- Движения тела или глаз во время тестов (влияет в редких случаях)
- Прием некоторых лекарств (например, седативных препаратов)
- Недавнее употребление кофеинсодержащих напитков (кофе, чай, кола)
- Жирные волосы или обилие средств для укладки волос