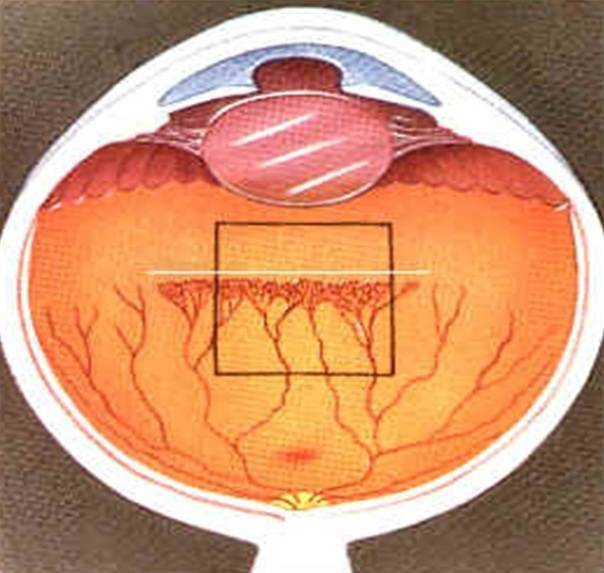
Вторичная (фоновая) ретинопатия
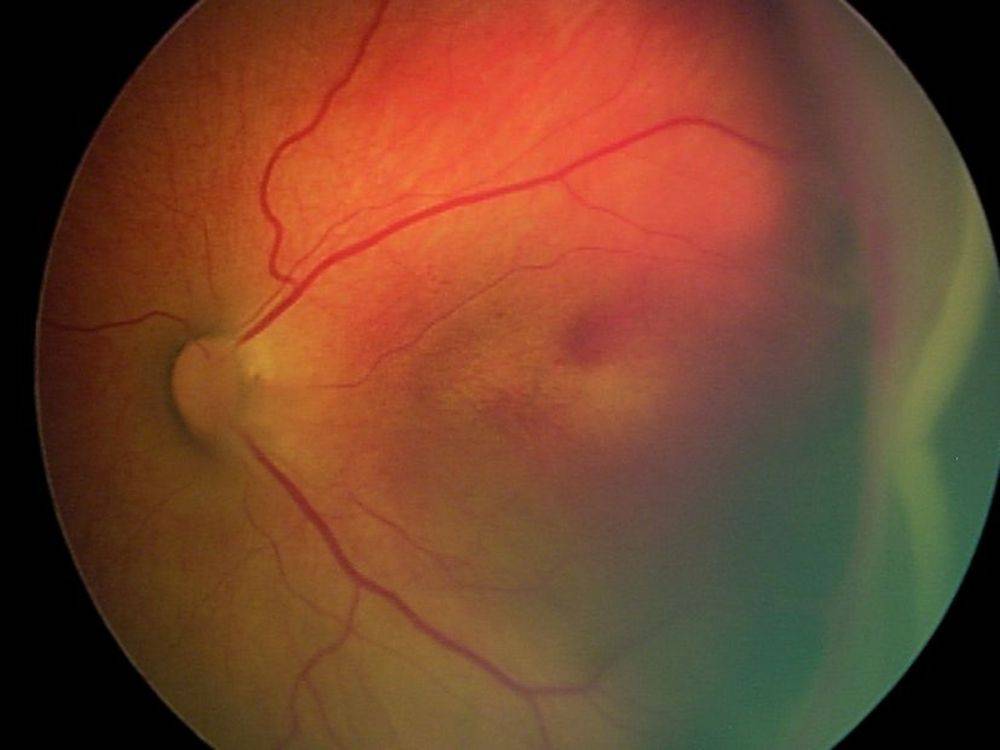
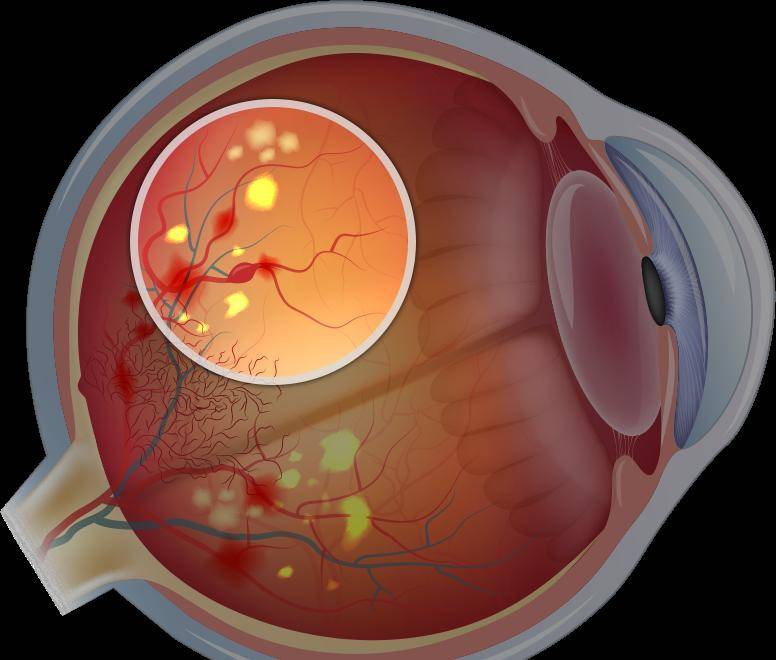
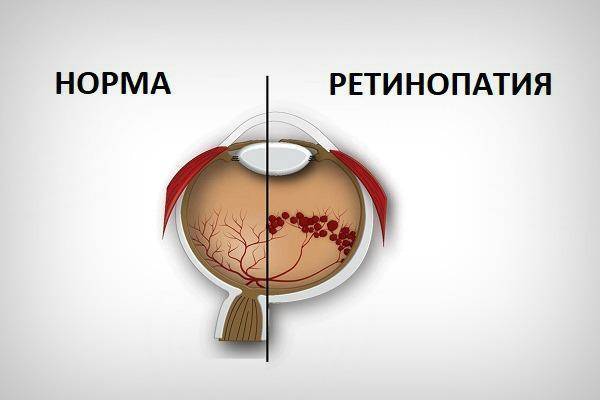
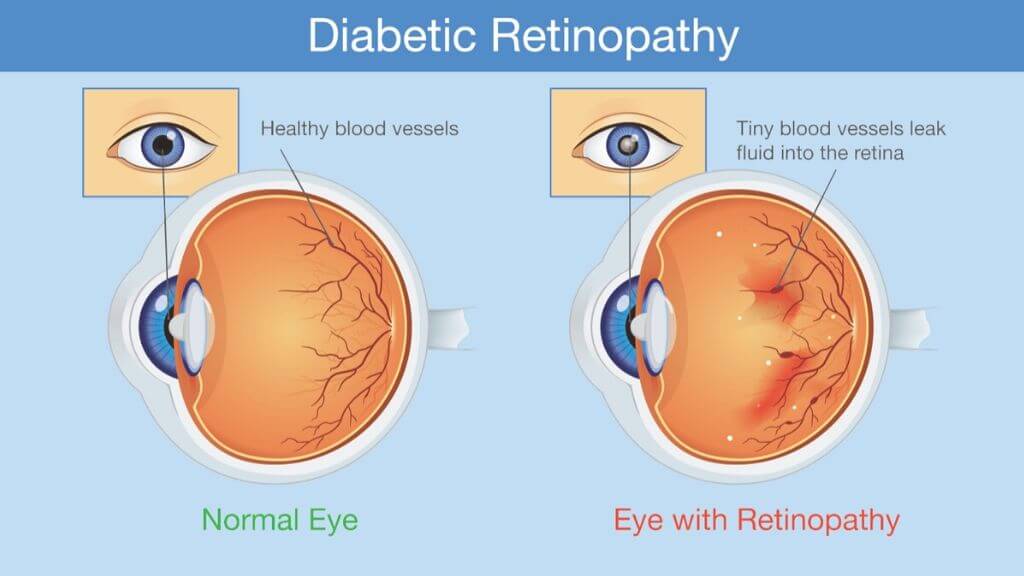
Диабетическая ретинопатия
Прогрессирующий патогенез сахарного диабета 1 или 2 типа является основной причиной диабетической формы болезни.
В развитии патологии выделяют три стадии:
-
ангиопатия;
-
ретинопатия (простая);
-
пролиферирующая ретинопатия.
Первая стадия затрагивает капиллярную сеть внутренней оболочки глаза, нарушая её нормальное функционирование. Процессы обратимы, однако создают условия для перехода в другую стадию – диабетической ретинопатии. Здесь уже негативные изменения более глубокие, связанные с уплотнением сосудистых стенок и возрастанием их проницаемости (ангиосклеротические). В структурах сетчатки образуются множественные геморрагии, липидные, белковые отложения, возможен частичный гемофтальм.
Патогенез пролиферирующей стадии выражается в неоваскуляризации сетчатки с последующим врастанием аномальных сосудов, отягощенными частыми кровоизлияниями в стекловидное тело. Деструктивные необратимые процессы в витреуме приводят к неминуемому отслоению сетчатки и полной слепоте.
Диабетическая ретинопатия глаз является самым частым осложнением диабета, выражающимся в стремительной потере зрения вплоть до атрофии зрительных органов и инвалидации пациента.
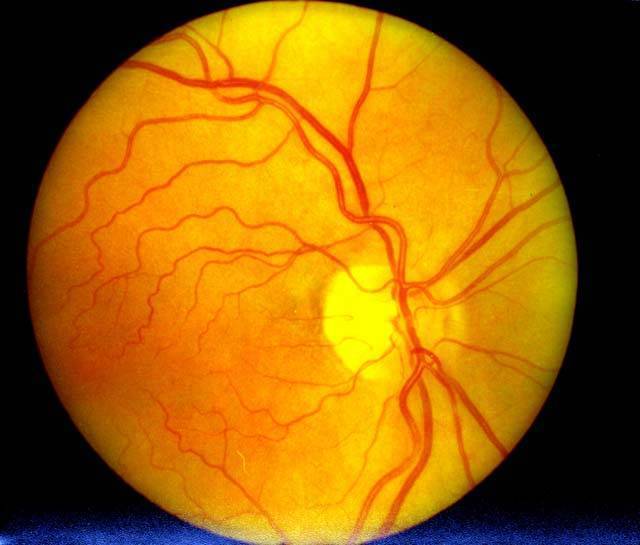
Гипертоническая ретинопатия
Патология связана с нарушением микроциркуляции и деформацией венол и альвеол сетчатки вследствие артериальной гипертензии, тяжелого поражения почек, острого токсикологического состояния при беременности. Тяжесть течения гипертонической болезни обуславливает степень поражения глаз.
Стадии гипертонических ангиопатии, ангиосклероза и ретинопатии имеют в анамнезе те же механизмы развития, что и при диабетической форме.
Гипертоническая нейроретинопатия характеризуется отеком зрительных нервных окончаний, локальным отслоением внутренней оболочки глаза. Это тяжелое состояние, спровоцированное, как правило, гипертензией почечной недостаточности. В большинстве случаев ретинопатия глаз, находящаяся в этой стадии, заканчивается атрофией зрительного нерва и неизбежной слепотой.
Атеросклеротическая ретинопатия
Эта форма вызвана прогрессирующим атеросклерозом сосудов. Стадии ангиопатии, ангиосклероза и ретинопатии выражаются в патологическом увеличении диаметра кровеносного русла, его деформацией, изменениями в системах метаболизма и кровоснабжения. Множественные кровоизлияния, кристаллические отложения, обесцвечивание диска зрительного нерва (ДЗН) – клиника болезни на стадии нейроретинопатии, которая может закончиться блокадой сосудистой сетки с последующей ишемией.
Геморрагическая ретинопатия
Офтальмозаболевание является следствием патологий крови различного генеза: анемии, лейкозов, миеломной болезни и др. Клиническая картина ретинопатии при этом напрямую зависит от непосредственного заболевания-первопричины. Так при анемии диагностируется выраженная бледность глазного дна, расширение сосудов. Не редко появление гемофтальмов, очаговое отслоение сетчатки.
Миеломная болезнь провоцирует тяжелое состояние, сопровождающееся микроаневризмами, тромботическими венозными блокадами, множественными геморрагиями.
При лейкозах ретинопатия глаз обусловлена извитостью капилляров, отёчностью сетчатки и ДЗН, скоплением экссудата, гемофтальмом.
Прогноз офтальмологического расстройства при любой геморрагической патологии довольно серьёзный и требует назначения обширного курса терапии в отношении как причины так и следствия.
Травматическая ретинопатия
В этом случае болезнь провоцируется внезапным и резким спазмом сосудов, вызванным прямым механическим воздействием на грудную клетку. В результате возникает гипоксия сетчатки, кровоизлияния, скопление транссудативной жидкости, глубокий отёк ДЗН с дальнейшей атрофией.
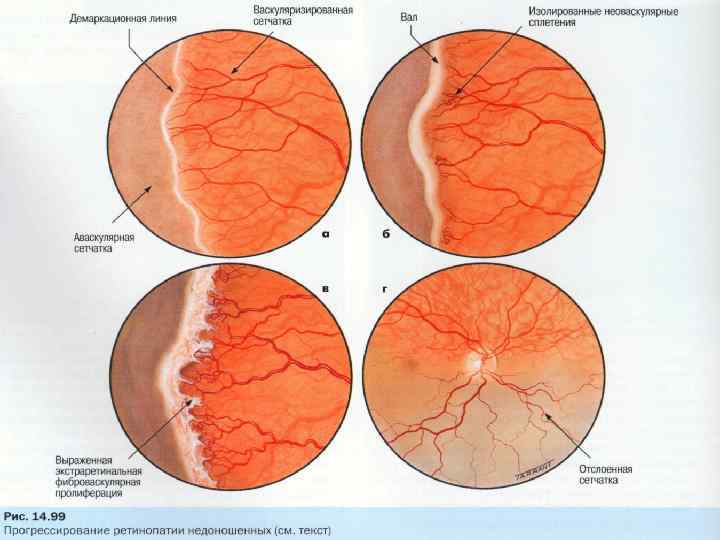
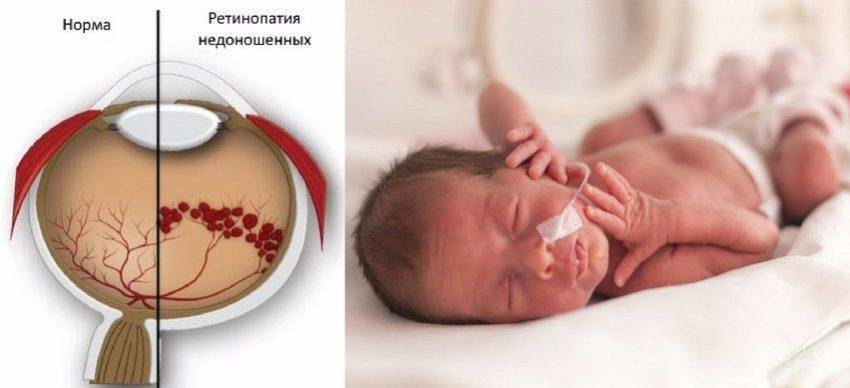
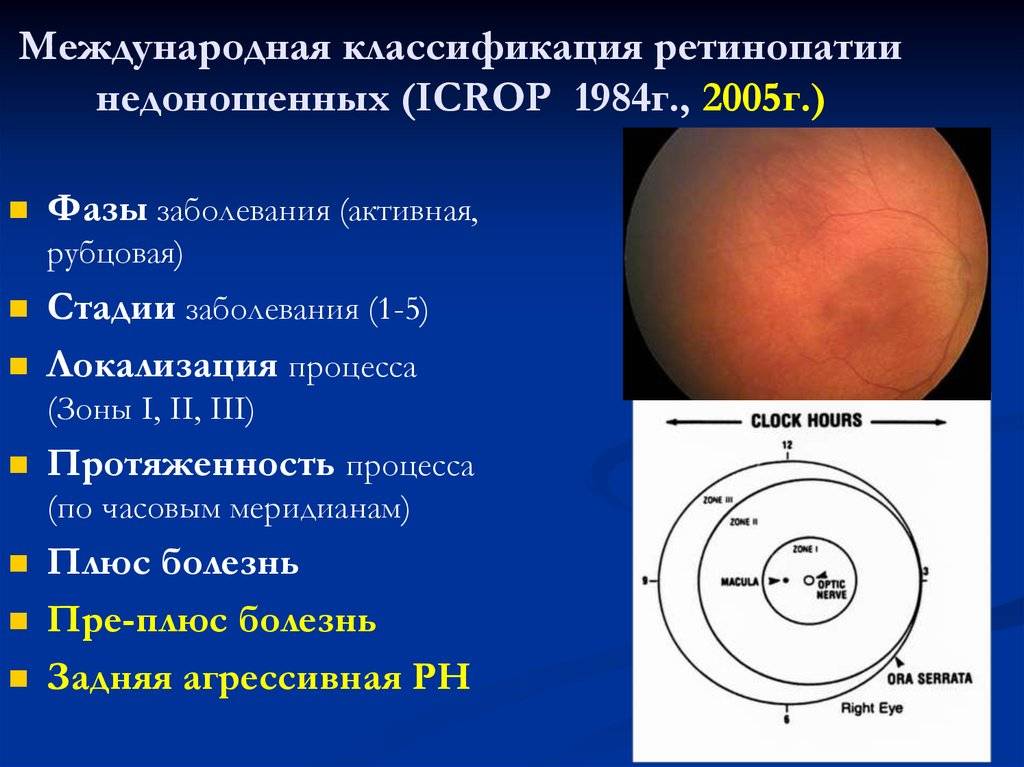
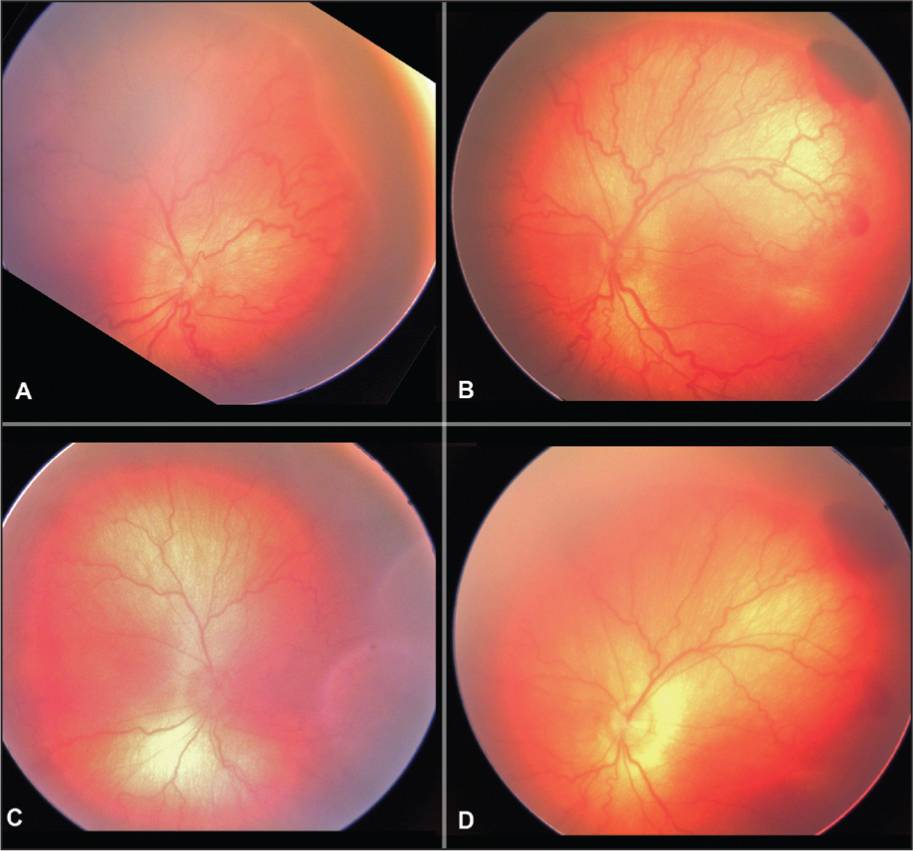
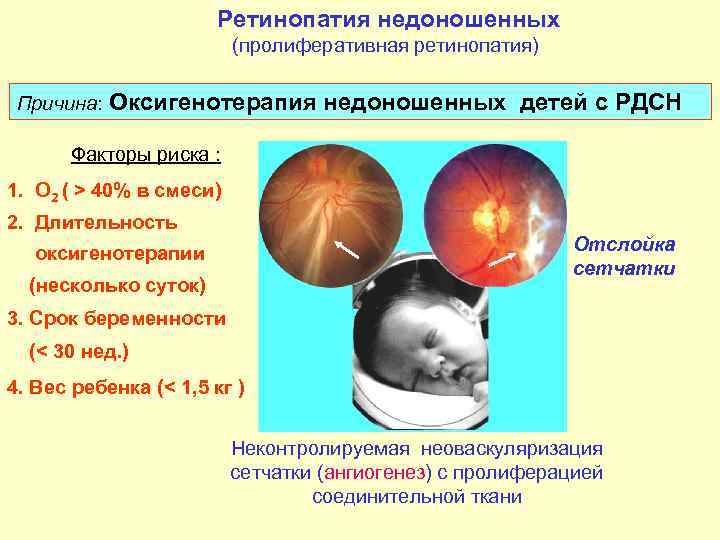
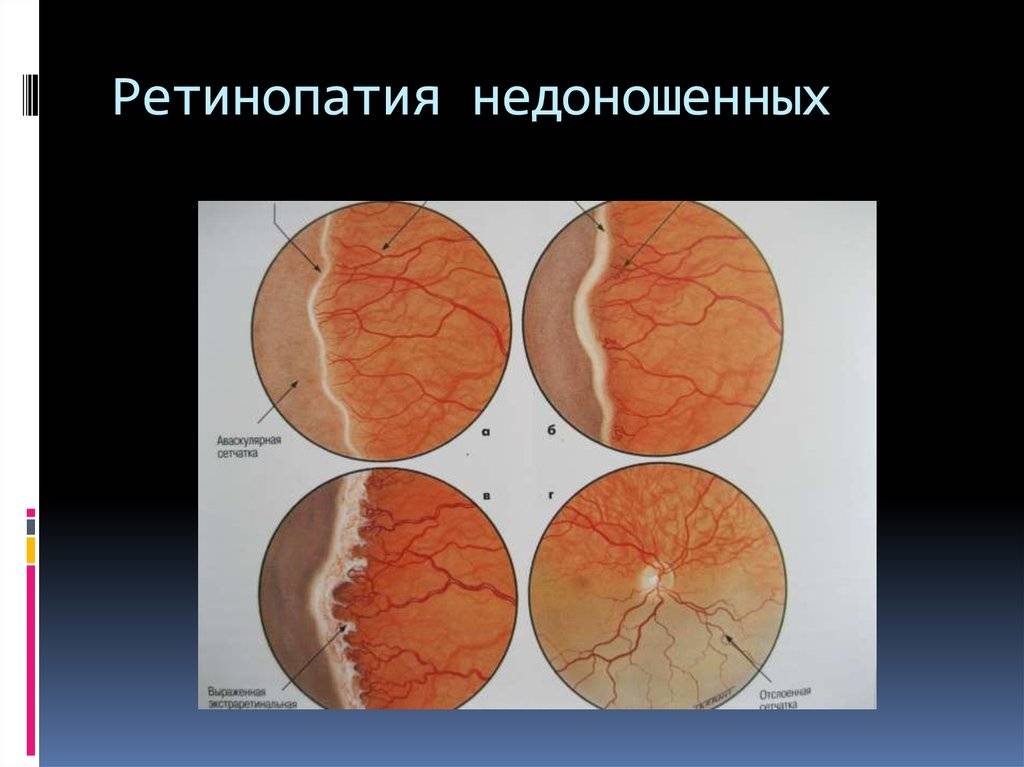
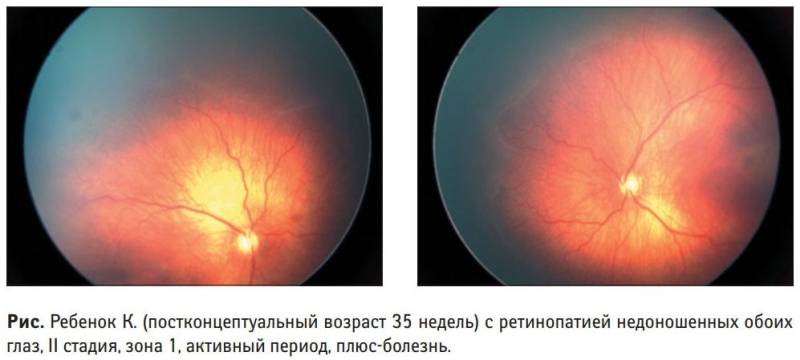
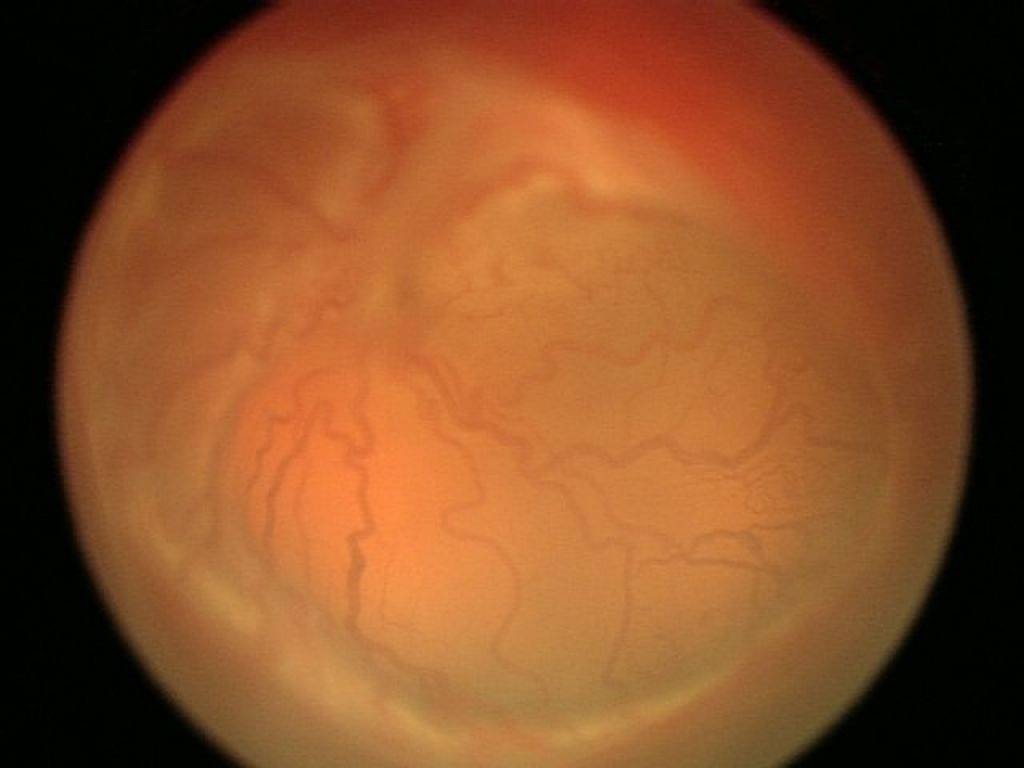
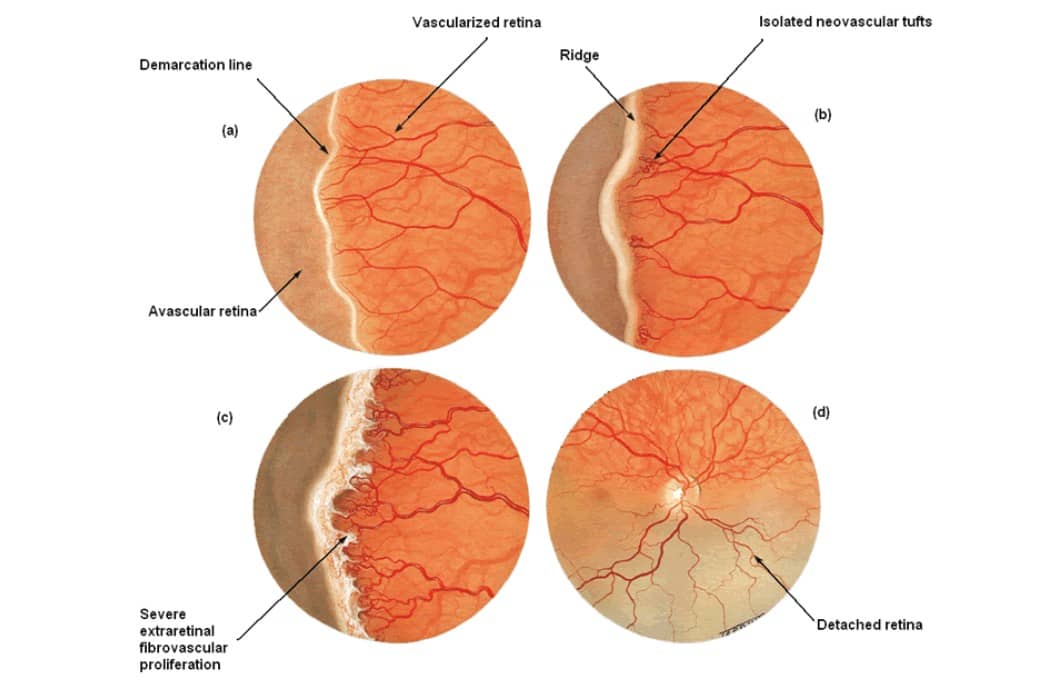
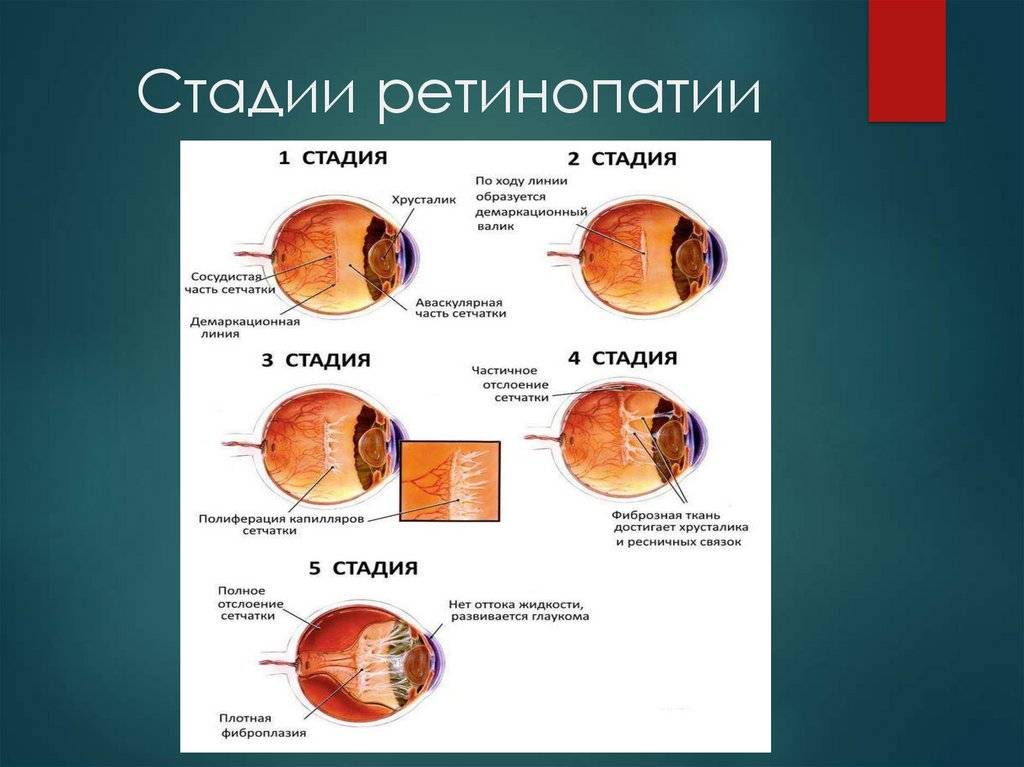
5 степеней ретинопатии у недоношенных детей
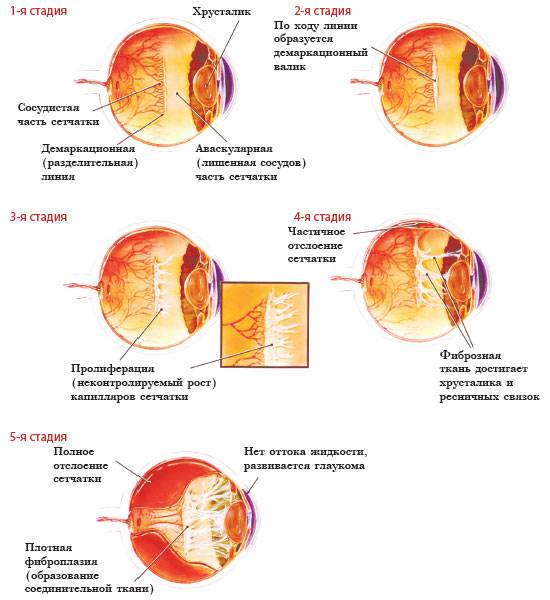
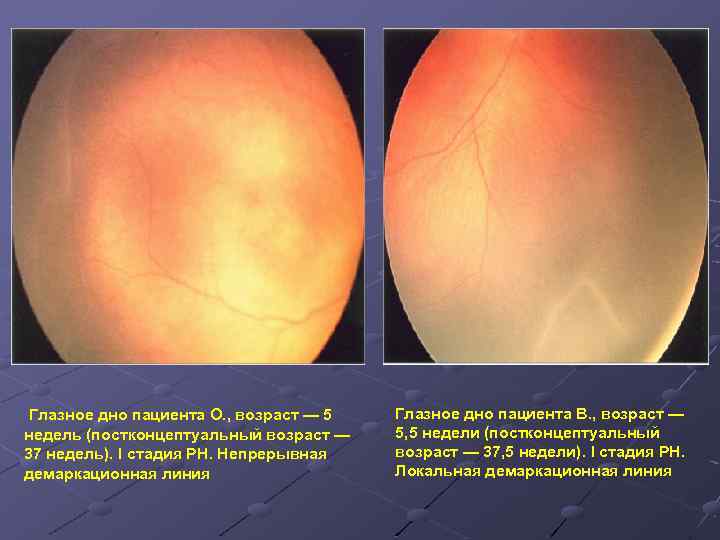
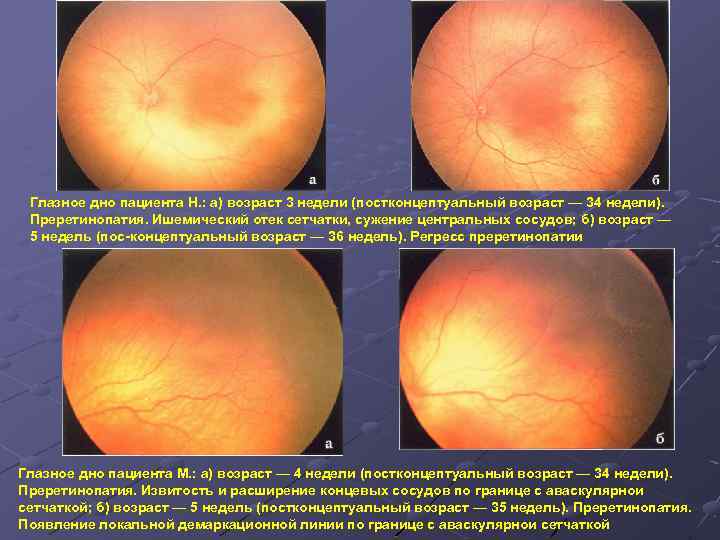
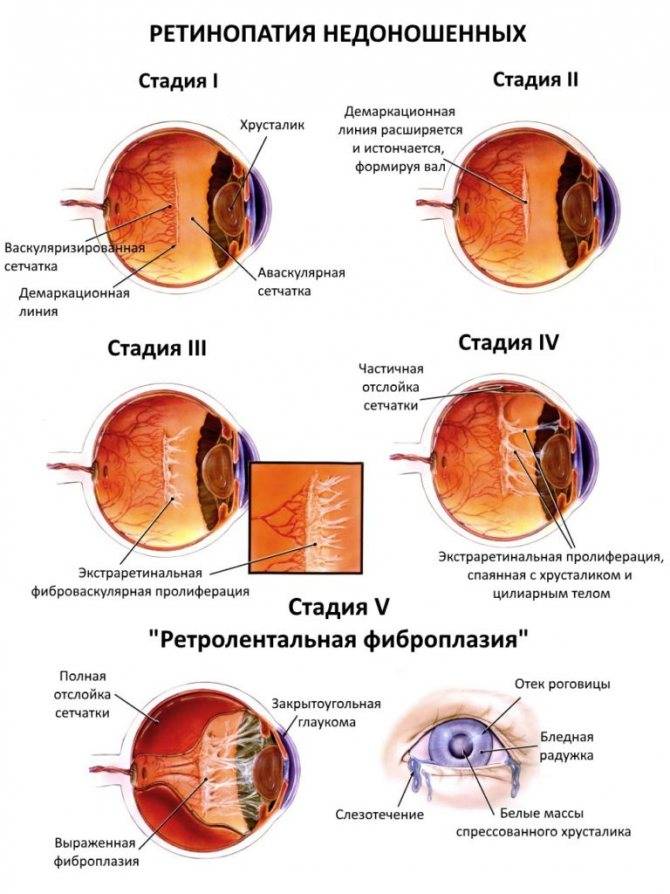
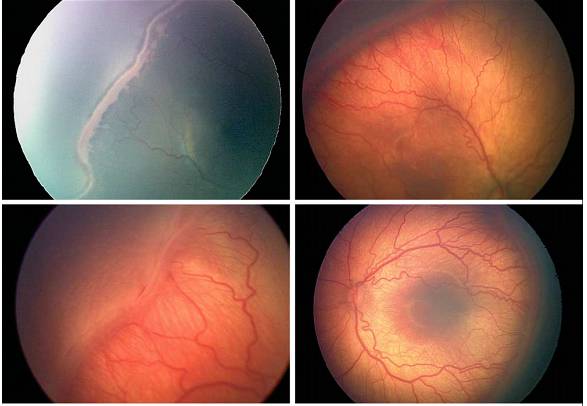
При 1 степени, то есть в самом начале заболевания, между частью внутренней оболочки, в которой есть сосуды, и областью без них образуется демаркационная линия. Ретинопатия недоношенных на этой стадии может остановиться. Капилляры продолжают развиваться дальше, в результате чего осложнений не возникает.
Ретинопатия 2 степени характеризуется расширением ограничительной линии, образовавшейся на предыдущей стадии. Неполноценные сосуды растут, но неправильно. Они становятся сильно извитыми и прорастают в демаркационный гребень. На этом этапе болезнь все же может начать регрессировать, причем самопроизвольно. При 2 степени ретинопатии недоношенных не приходится говорить о сильном снижении зрения у малыша.
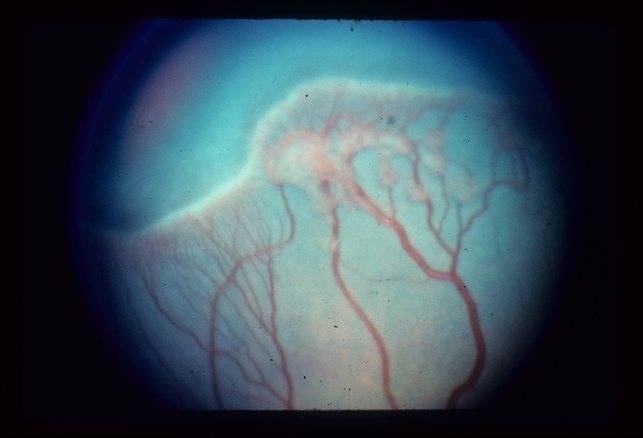
3 стадия патология имеет уже более выраженные симптомы. Новообразовавшиеся сосуды начинают прорастать в стекловидное тело. Разделительный гребень утолщается еще сильнее. В этой области появляется фиброзная ткань, которая начинает медленно распространяться по всей внутренней оболочке. Ретинопатия недоношенных на 3 стадии вызывает ухудшение зрительных функций. Заметить это можно по следующим признакам:
- ребенок не следит за предметами;
- он плохо фиксирует взгляд на одной точке или вовсе не делает этого;
- склеральные оболочки становятся красными, что свидетельствует о кровоизлияниях.
4 стадия болезни может вызвать осложнения. Внутренняя оболочка начинает отслаиваться. Это происходит из-за образования фиброзной или рубцовой ткани, что наблюдается на 3 стадии заболевания. Она словно сдергивает сетчатку со своего места. Ретинопатия 4 степени характеризуется нарушением зрения.
Ретинопатия 5-ой степени — это крайняя форма патологии, при которой происходит полное отслоение внутренней оболочки глаза. На этой стадии зрачок уже перестает реагировать на свет. Если зрение пропадет, вернуть его будет невозможно.
Стадии гипертонической ретинопатии
Выделяется 4 стадии развития этой гипертонической болезни:
- Первая стадия называется ангиопатией, которая представляет собой поражение кровеносных сосудов. При этом нарушения диагностируются только в небольших капиллярах внутренней оболочки. Все эти изменения являются функциональными, незначительными. Они обратимы, если своевременно начать лечение.
- Вторая стадия гипертонической ретинопатии — ангиосклероз, при котором происходит органическое перерождение сосудистых стенок. Снижается их эластичность и пропускная способность, так как соединительной ткани становится больше, чем функциональной. Кроме того, наблюдаются холестериновые отложения в сосудах сетчатки.
- Собственно, гипертоническая ретинопатия, которая сопровождается выраженным изменением сосудов. Во внутренней оболочке образуются патологические очаги. Они окружают капилляры и артериолы, которые подверглись поражению. Центр сетчатки становится мутным. Под офтальмоскопом отчетливо видны кровоизлияния, а также дегенеративно-дистрофические процессы звездообразного типа.
- Нейроретинопатия, или 4-ая стадия гипертонической ретинопатии. Она является самой тяжелой и опасной, в связи с тем, что патология переходит на зрительный нерв. Это приводит к отмиранию его волокон. Наблюдается отечность и помутнение его диска. На данном этапе зрение стремительно падает. Ухудшаются различные зрительные функции. Такая стадия гипертонической ретинопатии может закончиться полной слепотой.
Не факт, что гипертоническая ретинопатия пройдет все эти стадии. Если лечить гипертонию и вовремя обнаружить офтальмологические признаки поражения сетчатки, есть возможность остановить патологию на начальном этапе. Но на ранних стадиях пациент может не замечать никаких симптомов. Чтобы их обнаружить, нужно периодически посещать офтальмолога. При наличии артериальной гипертензии рекомендуется делать это раз в 6-8 месяцев.
Что такое сахарный диабет?
Сахарный диабет — это заболевание эндокринной системы, при котором повышается допустимый уровень сахара (глюкозы) в крови. Такое состояние называется гипергликемия.
В этой статье
Происходит это из-за того, что организм вырабатывает недостаточно инсулина при диабете. Инсулин — гормон, который синтезируют бета-клетки поджелудочной железы. Они реагируют на повышенное содержание глюкозы и отправляют определенное количество инсулина для снижения ее уровня в крови. При диабете нарушается обмен веществ всех видов: углеводный, водно-солевой, белковый и прочие.
В последние годы происходит неуклонный рост числа больных сахарным диабетом. В России на 2019 год зарегистрировано более 3,7 млн. больных с этим диагнозом. Однако по данным Международной диабетической федерации реальное количество пациентов достигает 12 млн. человек. Половина пациентов даже не догадываются о своем заболевании. А ведь если его вовремя не начать лечить, оно приводит к тяжелым последствиям для здоровья. Одно из них — диабетическая ретинопатия.
Фоновая ретинопатия и ретинальные сосудистые изменения у детей
Ретинопатия у детей возникает достаточно часто. Причины развития патологии точно такие, как и у взрослых: диабет, травмы, болезни крови, реже — атеросклероз и гипертония. Существует и отдельная разновидность данного недуга — ретинопатия недоношенных. Она наблюдается у новорожденных в следующих случаях:
- родились на сроке до 31 недели;
- масса тела до 1,5 кг;
- после переливания крови;
- после насыщения организма кислородом.
Беременные женщины, которые страдают от заболеваний крови, диабета, гипертонии, должны постоянно обследоваться, в том числе у офтальмолога. Риск рождения ребенка с ретинопатией или развития ее впоследствии достаточно высок. Если у самой беременной обнаруживают признаки данного недуга, встает вопрос об искусственном прерывании беременности.

Ретинопатия у детей нередко становится причиной возникновения других офтальмопатологий:
- близорукости;
- косоглазия;
- глаукомы;
- амблиопии.
Также может отслоиться сетчатка, что вызывает сильное снижение зрения. Изменения сосудистого характера могут быть выявлены уже через 3-4 недели после появления ребенка на свет. Малыш находится под пристальным наблюдением специалистов. Каждые две недели его осматривает офтальмолог. Врачи контролируют процесс формирования сетчатки. Очень часто ретинопатия исчезает самостоятельно, то есть регрессирует. Иногда патология быстро прогрессирует. В таких случаях проводится лазерная коагуляция.
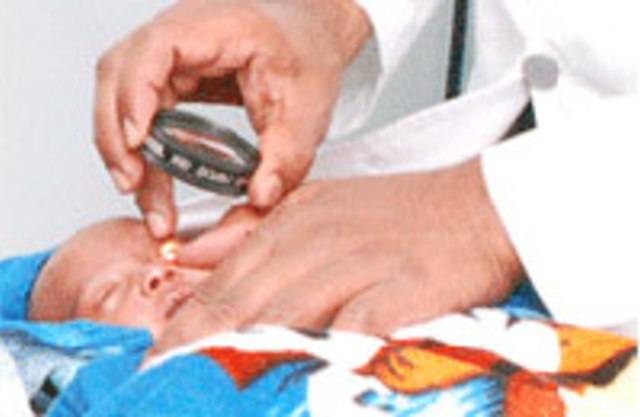
Диагностика
При первых признаках нарушения зрения следует обратиться к врачу. Врач-офтальмолог проведет ряд диагностических процедур, позволяющих выявить причину заболевания и тяжесть состояния.
К ним относятся:
-
консультации окулиста и врачей, лечащих сопутствующие заболевания (эндокринолога, кардиолога и пр.);
-
лабораторные исследования (ОАК, содержание глюкозы в крови и др.);
-
флюоресцентная ангиография сетчатки;
-
офтальмоскопия (прямая и непрямая);
-
биомикроскопия;
-
визометрия;
-
периметрия;
-
УЗИ;
-
электроретинография;
-
лазерная томография.
Диагностика может также проводиться и по сопутствующей паталогии-первопричине для более полного сбора сведений и корректировки выбранного курса терапии.
Диабетическая ретинопатия
Ретинопатия как осложнение диабета развивается практически у всех диабетиков. При этом поражение сосудов наблюдается при обоих типах данного заболевания. Риск развития диабетической ретинопатии повышают следующие факторы:
- длительное течение патологии;
- полное отсутствие лечения диабета;
- почечные патологии;
- гипертония;
- анемия.
Вредные привычки (курение и злоупотребление алкоголем) также являются провоцирующими ретинопатию факторами при диабете. Заболевание прогрессирует медленно. Долгое время человек может не замечать никаких офтальмологических симптомов. Выделяется 3 клинических стадии диабетической ретинопатии:
- диабетическая ангиопатия — первичное и обратимое поражение сосудов;
- диабетическая ретинопатия: соответствует атеросклеротической и гипертонической формам заболевания на 2 и 3 стадиях;
- пролиферирующая диабетическая ретинопатия, которая характеризуется разрастанием новых сосудов в сетчатой оболочке.
Новообразовавшиеся капилляры имеют хрупкие стенки. Из-за этого возникают кровоизлияния, в том числе в стекловидное тело. Геморрагии впоследствии становятся причиной образования рубцов и отслоения сетчатки, что сопровождается сильным снижением зрения.
Диабетическая ретинопатия на разных стадиях проявляется в следующих симптомах:
- стойкое падение остроты зрения;
- образование пелены перед глазами;
- появление плавающих «мушек»;
- ухудшение зрения вблизи.
На поздней стадии происходит окончательная потеря зрительных функций, а человек становится инвалидом.
Как лечить диабетическую ретинопатию? Прежде всего необходимо следить за уровнем сахара в крови. Придется постоянно наблюдаться у эндокринолога и дважды в год посещать офтальмолога. Для улучшения состояния сетчатки назначаются ангиопротекторы, препараты для активации микроциркуляции крови и витамины. При отслойке внутренней оболочки глаза проводится лазерная коагуляция.
Диабетическая ретинопатия нередко осложняется и приводит к таким патологиям, как гемофтальм, катаракта, отслоение сетчатки. При появлении рубцов в стекловидном теле и обширных помутнений делается витрэктомия — частичное или полное его удаление. Но самое тяжелое последствие диабетической ретинопатии — это необратимая слепота.
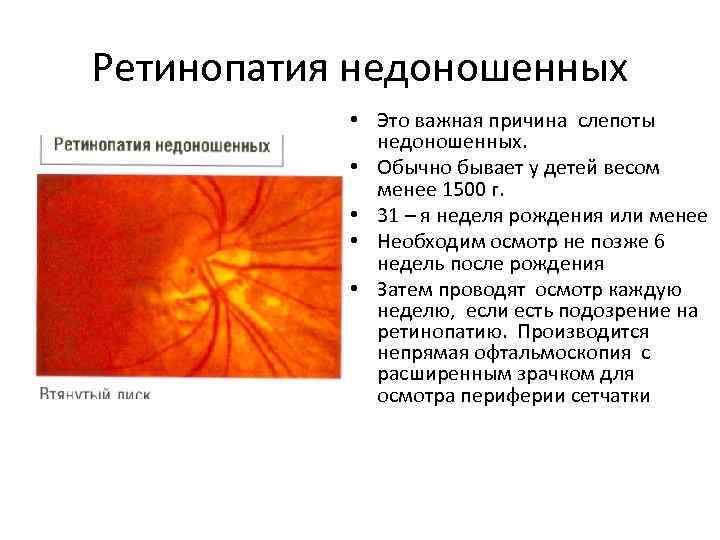
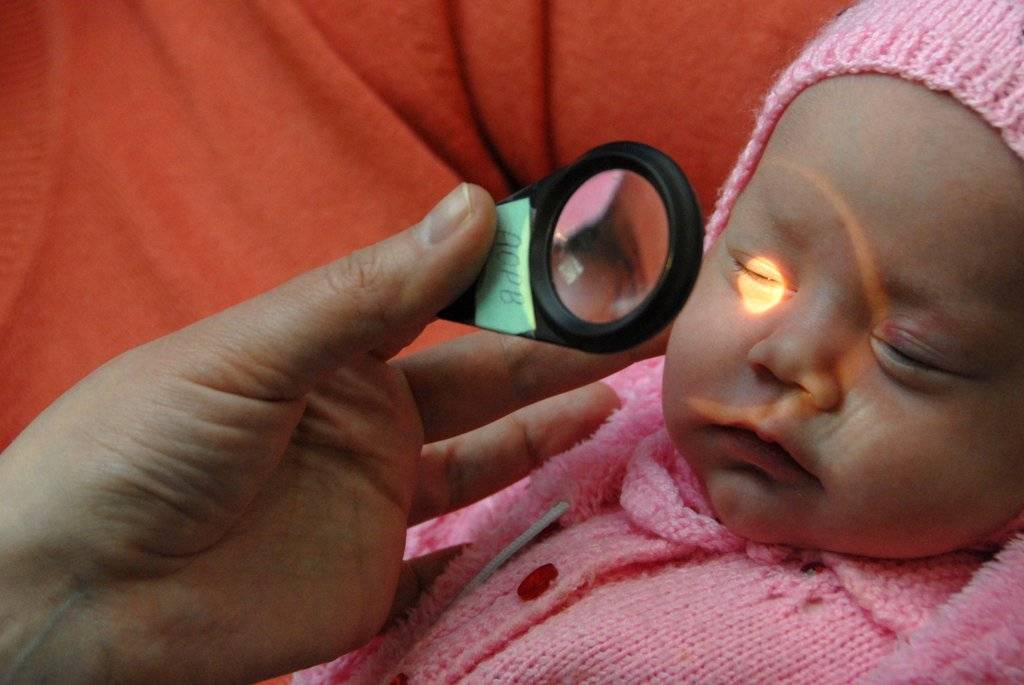
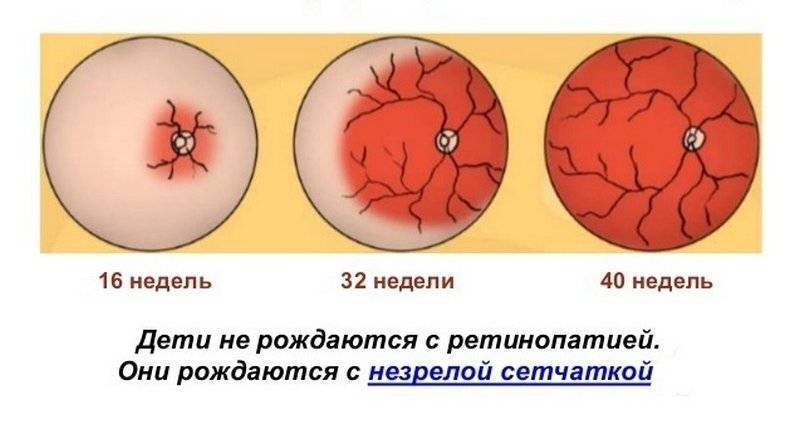
Что такое Ретинопатия недоношенных –
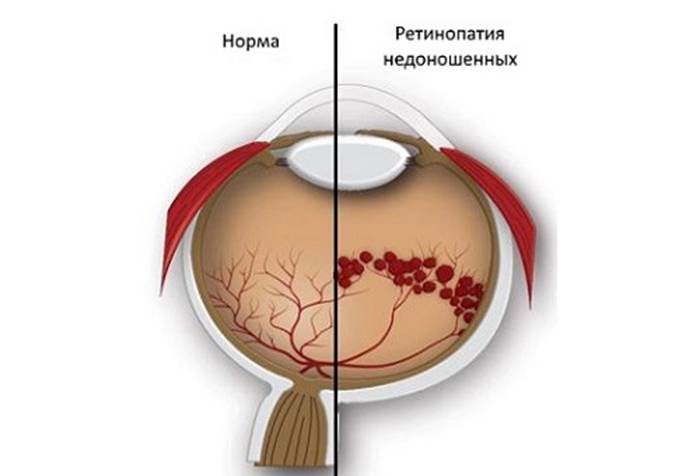
Ретинопатия недоношенных – это болезнь, которая ведет к слепоте, она распространена в большинстве стран мира, поражает глубоко-недоношенных малышей.
Болезнь стала известна в 1942 году благодаря офтальмологу из США Терри, в работах которого она называлась ретролентальная фиброплазия. На сегодня болезнь отличается тяжелым и быстрым течением.
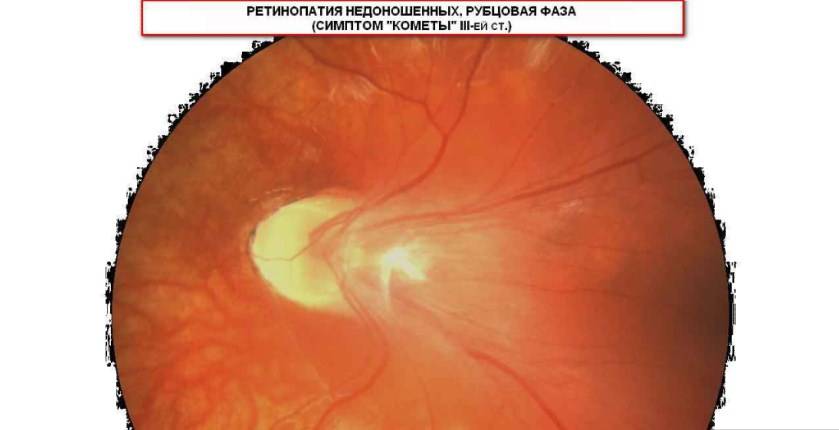
Виды ретинопатии недоношенных:
1. По распространенности поражения
2. По расположенности патологического процесса
3. По активности течения
- активная
- рубцовая
4. По стадии (1-5)
У большинства детей (по статистике, от 60 до 80%) заболевание самопроизвольно регрессирует, и у 55-60% детей не наблюдается на глазном дне остаточных изменений. В иных случаях ретинопатия недоношенных протекает тяжело, наблюдается прогресс до образования рубцов.
В ¾ случаев наблюдается ретинопатия классического типа, которая проходит последовательно от первой до пятой стадии. Но бывает тяжелая форма – Rush-болезнь или плюс-болезнь, при которой течение наиболее быстрое, отличается злокачественностью процесса.
Осложнения при ретинопатии недоношенных:
- косоглазие и амблиопия
- астигматизм и близорукость
- катаракта
- глаукома
- отслоение сетчатки (может появиться у подростков в процессе активного роста яблока глаза и, как следствие, растягивания рубцовой ткани).
Online-консультации врачей
| Консультация общих вопросов |
| Консультация хирурга |
| Консультация педиатра-аллерголога |
| Консультация генетика |
| Консультация психоневролога |
| Консультация сурдолога (аудиолога) |
| Консультация гастроэнтеролога |
| Консультация уролога |
| Консультация гомеопата |
| Консультация доктора-УЗИ |
| Консультация вертебролога |
| Консультация оториноларинголога |
| Консультация пульмонолога |
| Консультация аллерголога |
| Консультация репродуктолога (диагностика и лечение бесплодия) |
Новости медицины
Футбольные фанаты находятся в смертельной опасности,
31.01.2020
“Умная перчатка” возвращает силу хвата жертвам травм и инсультов,
28.01.2020
Назван легкий способ укрепить здоровье,
20.01.2020
Топ-5 салонов массажа в Киеве по версии Покупон,
15.01.2020
Новости здравоохранения
Глава ВОЗ объявил пандемию COVID-19,
12.03.2020
Коронавирус атаковал уже более 100 стран, заразились почти 120 000 человек,
11.03.2020
Коронавирус атаковал 79 стран, число жертв приближается к 3200 человек,
04.03.2020
Новый коронавирус атаковал 48 стран мира, число жертв растет,
27.02.2020
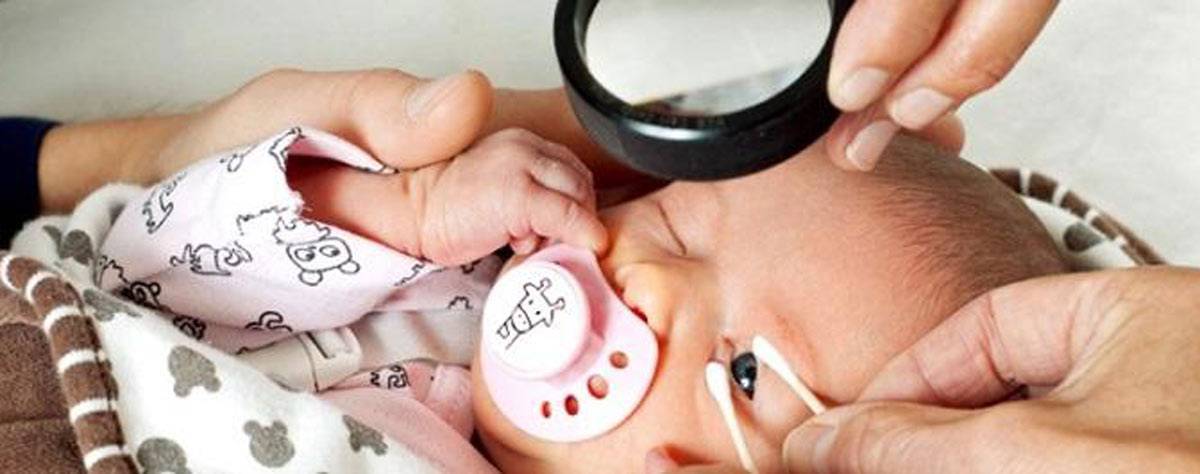
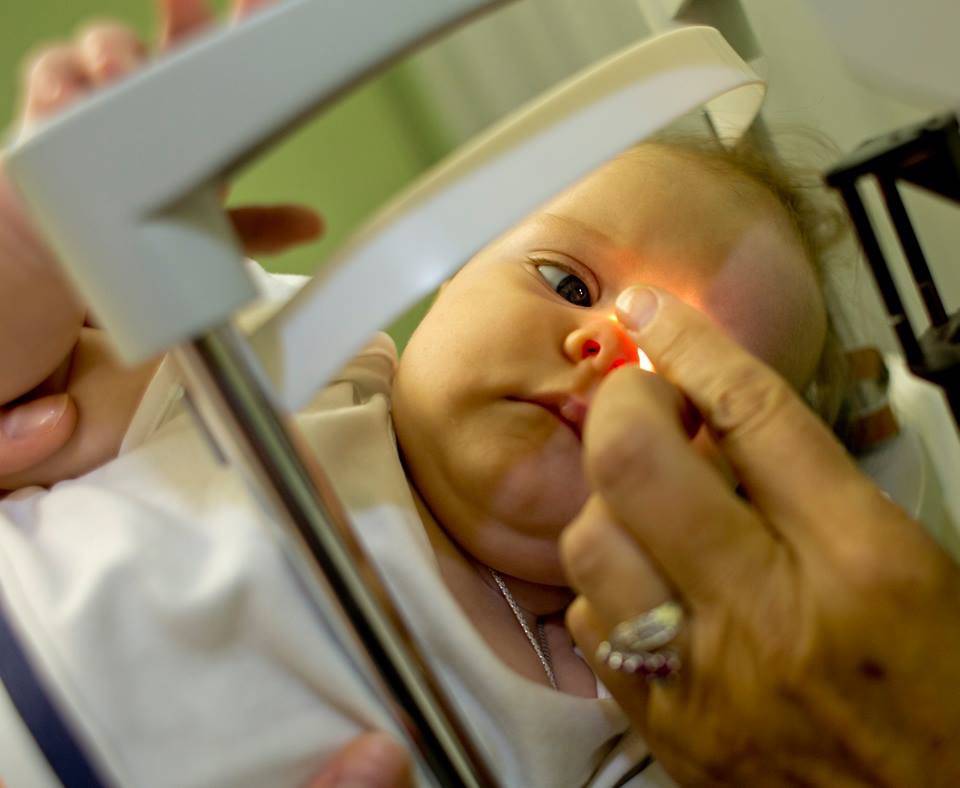
Ретинопатия у недоношенных детей: диагностика
При подозрении на это заболевание необходимо провести дифференциальную диагностику, так как симптоматика ретинопатии включает в себя признаки, являющиеся симптомами других патологий. В их числе:
- ретинобластома, или задняя злокачественная опухоль сетчатой оболочки;
- внутричерепная гипертензия;
- семейная экссудативная витреоретинопатия, или болезнь Крисвика-Скепенса, которая вызывает отслойку сетчатки;
- ретинальное кровоизлияние, возникающее при сложных родах;
- периферический увеит.
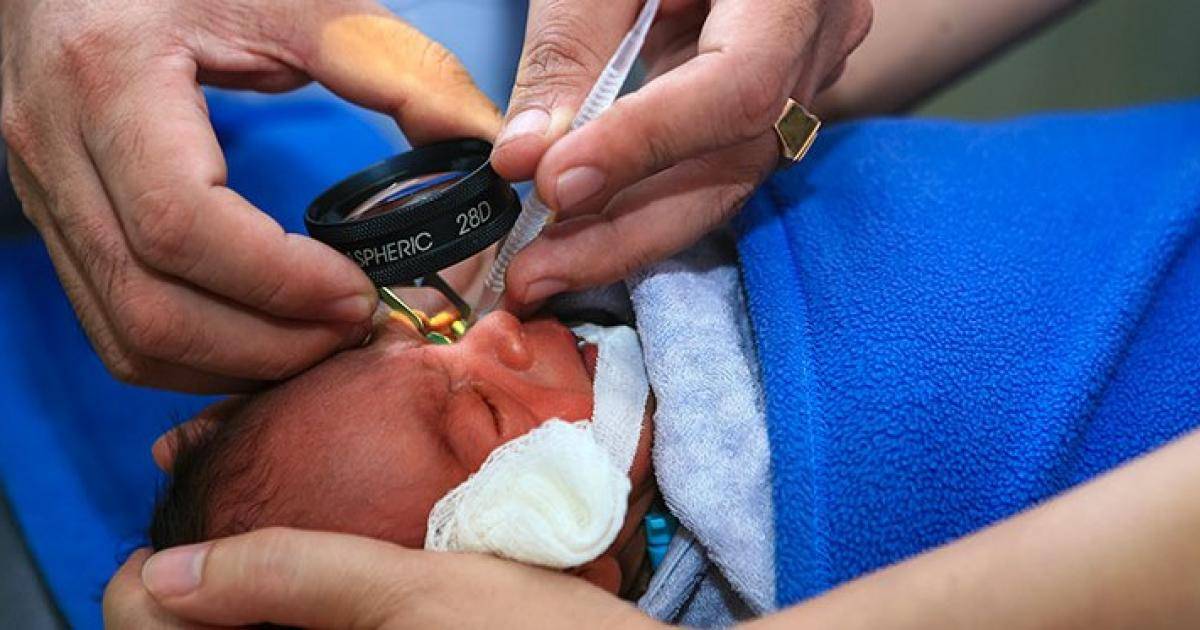
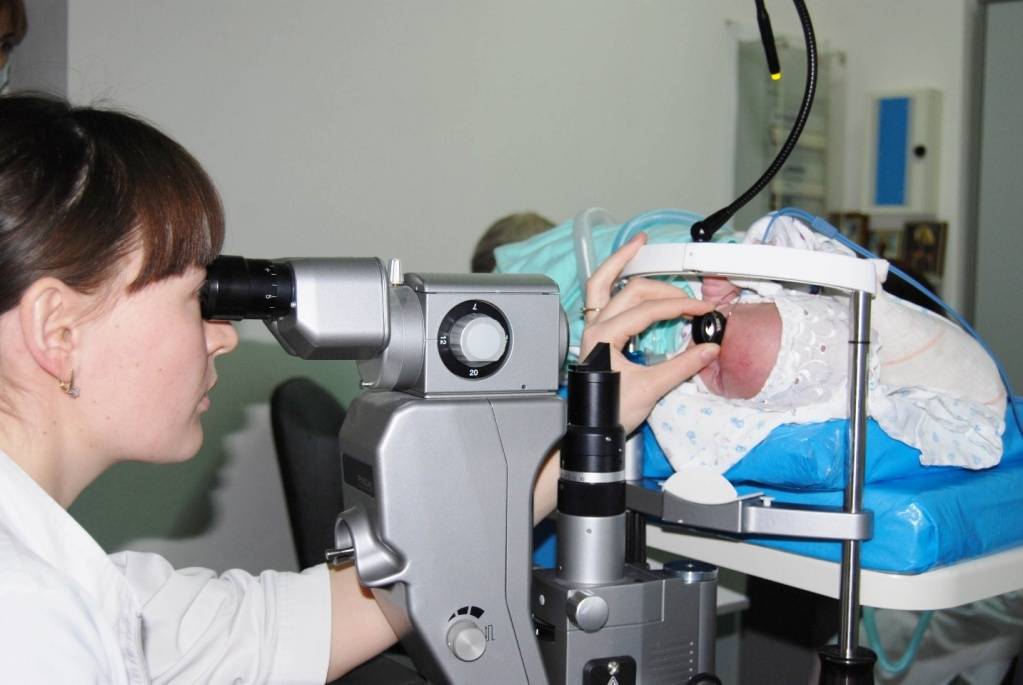
Офтальмологические обследования нужно начинать как можно раньше. Первое должно быть назначено через 3-4 недели после рождения недоношенного ребенка. Впоследствии врач осматривает его 2 раза в месяц. Офтальмолог наблюдает за развитием сосудов и контролирует этот процесс. При обнаружении первых симптомов ретинопатии осмотры проводятся еженедельно. При агрессивной форме («плюс-болезнь») больной осматривается каждые 2-3 дня.
Осмотры новорожденного делаются с помощью офтальмоскопии — исследования глазного дна, и УЗИ глазных яблок. Также назначаются следующие методы диагностики:
- электроретинограмма — оценка активности нейронов сетчатки после воздействия на нее светом;
- диафаноскопия — процедура, в ходе которой просвечиваются все ткани глаза;
- исследование зрительных вызванных потенциалов, которое позволяет выявить патологический участок;
- ОКТ-сканирование внутренней оболочки ИК-лучами для определения степени отслойки.
Обследования проводятся и при регрессе заболевания. Каждые 6-12 месяцев ребенку рекомендуется приходить на осмотр до 18 лет.
Диабетическая ретинопатия
Эта патология — одно из самых тяжелых осложнений диабета. Механизм ее возникновения сложен: он связан и с наследственными особенностями сосудистого строения, и со сдвигами метаболизма. При диабете в сетчатку глаза попадают нежелательные вещества. Нарушения обмена веществ приводят к увеличению кровотока. Далее поражается внутренняя поверхность сосудов, что, в свою очередь, приводит к закупорке капилляров. После образуются микроаневризмы (выпячивания стенок сосудов и капилляров), в результате чего капилляры патологически разрастаются в тех местах, где их не должно быть. Затем в глазу начинаются кровоизлияния. Часть капилляров разрушается, и происходит дегенерация сосудов глаза (сосудистая структура становится проще).
Существует несколько степеней диабетической ретинопатии. Первая степень выражается кровоизлияниями и отеком сетчатки. Вторая характерна венозными и капиллярными аномалиями, большими скоплениями крови внутри сетчатки. Третья степень проявляется разрастанием сосудов, кровоизлияниями в стекловидное тело глаза. Новообразованные сосуды, как правило, очень хрупкие, они не выдерживают давления при кровотоке и разрываются, что ведет к отслоению сетчатки. На начальных стадиях у людей нет симптомов, заметных в глазу. Резкое ухудшение зрительных функций и потеря зрения сигнализируют о том, что процесс зашел уже слишком далеко.

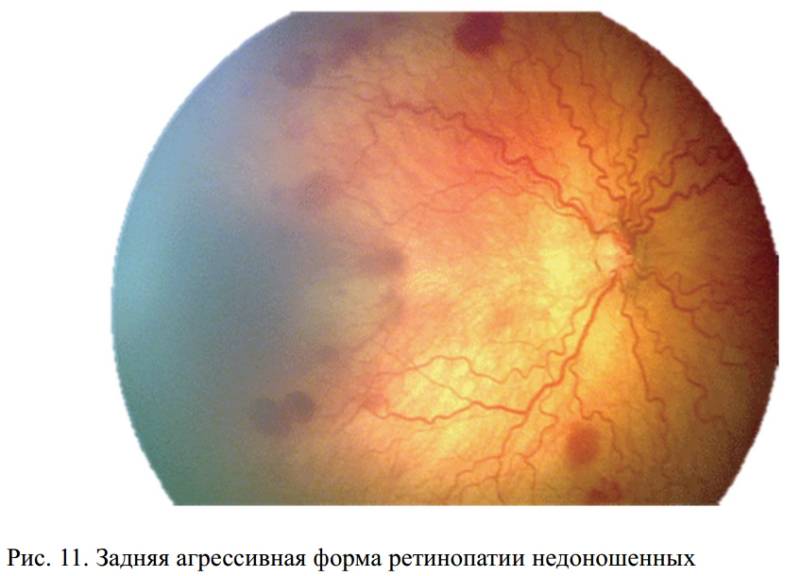
Лечение задней агрессивной ретинопатии
На 1 и 2 этапах болезнь не лечится, но маленький пациент ставится на учет и постоянно находится под присмотром врача. Специалист обязательно проверяет состояние сосудов, чтобы контролировать течение ретинопатии у недоношенного ребенка. Если же по прошествии определенного времени не происходит регресса, то назначается медикаментозное или хирургическое лечение. В первом случае выписываются кортикостероиды, витамины, антиоксиданты, или же ребенку проводят лазерную коагуляцию. Эта процедура проста и безболезненна. Луч лазера направляется на поврежденные участки и «приваривает» отслоившуюся сетчатую оболочку к сосудистой, предупреждая ее дальнейшую отслойку. Еще один способ остановки неоваскуляризации — замораживание ее бессосудистой области жидким азотом, или криокоагуляция. Благодаря этому удается остановить процесс рубцевания ткани. Операция проводится под общим наркозом.
На сегодняшний день чаще всего назначают лазерную процедуру. У этого метода почти отсутствуют осложнения, к тому же лазеркоагуляция способна приостановить развитие задней агрессивной ретинопатии даже в тяжелых стадиях. Если коагуляция была проведена в срок, не превышающий двух-трех дней после обнаружения патологии, положительный результат бывает в 50–80%. В этом случае очень важна оперативность. Это же касается и витрэктомии.
Даже по прошествии нескольких лет после наступившего регресса могут возникнуть осложнения, например, развиться различные глазные заболевания: близорукость, глаукома, страбизм, дистрофия сетчатки и некоторые другие.
Задняя форма ретинопатии — тяжелая патология, которую нужно вовремя диагностировать и лечить. Только при внимательном подходе есть вероятность сохранить хорошее зрение у малыша
Беременной женщине следует с особым вниманием относиться к своему здоровью, чтобы ее будущий ребенок не пострадал во время вынашивания.
Как лечить диабетическую ретинопатию?
Диабетическая ретинопатия лечится совместными усилиями нескольких врачей, чаще эндокринолога и окулиста. Большое значение имеет правильная диета, общий смысл которой — исключить прием легкоусвояемых углеводов (конфет и пр.). Также рекомендуется принимать в пищу вещества, способствующие нормализации жирового обмена. Немалая доля отводится применению витаминов, укрепляющих стенки сосудов. При второй и третьей степени этого заболевания показано лечение с применением импульсного света (фотокоагуляция). Во время проведения таких сеансов сосуды нагреваются, а кровь в них сворачивается.

Лечение
Выбор лечения напрямую зависит от предпосылок заболевания, патогенеза его возникновения.
Консервативное лечение
Проводится при любой форме ретинопатии в составе комплексной терапии, реже как самостоятельный вид лечения. При острой многофокусной пигментной патологии назначается приём сосудорасширяющих лекарств, ангиопротектров, витаминов, кортикостероидов (ретробульбарные инъекции). В большинстве случаев болезнь удаётся вылечить, вернуть первоначальное зрение.
Вторичные формы заболевания требуют консервативной терапии по предписаниям офтальмолога с учетом назначений других лечащих врачей. При гипертонической ретинопатии показаны препараты, нормализующие артериальное давление, антикоагулянты, витамины. Медицинская практика диабетической патологии включает прием лекарственных средств, регулирующих количество сахара в крови.
Нередко наряду с консервативными методами используется физиотерапия, например, электрофорез. Такой терапевтический курс даёт хорошие результаты в лечении атеросклеротической ретинопатии, направленной на угнетение патологических процессов атеросклероза.
Лазерное лечение
Применяется в большинстве случаев с высокой степенью эффективности. Метод лазерной коагуляции сетчатки используется как основной в составе терапевтической программы при центральной серозной и наружной экссудативной ретинопатии, а также при вторичных формах растройства в среднем и тяжелом состоянии. Процедура позволяет остановить отслойку внутренней оболочки глаза, устранить дистрофические и дегенеративные симптомы ретины.
Оксигенобаротерапия
Такой способ сводится к насыщению тканей организма чистым кислородом под давлением в барокамере. Эффективность метода объясняется активацией биоэнергетических и метаболических процессов, стимуляцией регенерации клеток и тканей, интенсивным подавлением жизнедеятельности патогенной микрофлоры, усилением лечебного действия различного рода лекарств. В комплексе лечебного курса ретинопатии глаз метод успешно используется при первичных формах болезни, а также в составе лечения гипертонического, травматического видов.
Операционное вмешательство
Операция – крайняя мера, применяемая в случае, если иными способами болезнь не остановить. При тяжелом течении диабетической ретинпатии показана витрэктомия – частичное или полное удаление витреума.
В медицинской практике ретинопатии у недоношенных детей окулистом изначально используется наблюдательная тактика, поскольку в большинстве случаев клинические симптомы проходят самопроизвольно. При необратимости патогенеза проводят лазерную коагуляцию, в крайнем случае – витрэктомию.
Ретинопатия глаз – серьёзное заболевание, требующее обязательной консультации офтальмолога и своевременного лечения.