Заразен ли конъюнктивит?
Как и другие инфекционные заболевания, все виды вирусного и бактериального конъюнктивита заразны. Болезнь опасна не только для детей в 2 или 3-4 года, но и для взрослых, потому что протекает остро, зачастую с осложнениями. Болезнь может передаваться как бесконтактным способом, по воздуху, так и через предметы общего пользования. Часто конъюнктивит является следствием основного вирусного заболевания, например, ветряной оспы, краснухи, кори. В этот период больной ребенок может представлять эпидемическую угрозу для остальных детей, поэтому общение с коллективом следует ограничить.
Как не заразиться конъюнктивитом от больного 2-х или 3-х летнего ребенка:
- исключить использование общих предметов быта, постельных принадлежностей, а также полотенец и платков, посуды;
- регулярно менять постельное белье детей, стирать его, выбирая высокий температурный режим;
- необходимо проглаживать наволочки, носовые платки, которыми пользуется ребенок;
- тщательно мойте руки перед и после выполнения лечебных манипуляций: закапыванием глаз, закладыванием мази, промыванием век и т.д.;
- посуду ребенка необходимо замачивать, мыть, а затем обдавать кипятком.

Как долго длится конъюнктивит у детей? Вирусные конъюнктивиты, которые развиваются изолированно, без простуды, инфекционного заболевания, опасны, но при своевременно начатом лечении проходят быстро, в течение недели. Бактериальный конъюнктивит протекает тяжело.
Заболевшие в 2 года дети испытывают сильные болезненные ощущения из-за неприятных процедур, связанных с очищением глаз от гнойного отделяемого, которое при бактериальной инфекции выделяется обильно.
Опасности самолечения
Задаваясь вопросом, чем лечить конъюнктивит у ребенка, некоторые родители осознанно выбирают народные средства. Они не приобретают лекарственные препараты и иногда даже не обращаются к окулисту для получения консультации касательно того, чем лучше лечить ребенка.

Трудности заключаются в том, что родителям в домашних условиях не так просто верно диагностировать происхождение и причины возникновения конъюнктивита. Симптомы разных форм этого заболевания схожи между собой. Взрослым сложно бывает определить чем конъюнктивит бактериальный отличается от вирусного. Разумеется, им не всегда удается подобрать действенные лекарственные средства народной медицины.
Нетрадиционное лечение эффективно тогда, когда требуется на время облегчить неприятные симптомы конъюнктивита. В основном народные рецепты не предназначены для длительной терапии. Их использование должно быть обязательно согласовано с окулистом и применяться только как дополнение к медикаментозному лечению.
Бывает так, что традиционные способы лечения конъюнктивита не применяются родителями малыша по разным причинам. Одни не успели приобрести необходимый препарат в аптеке. Другие — целенаправленно отказались от покупки медикаментов для своего ребенка, считая, что народные средства при конъюнктивите гораздо эффективнее.
Для лечения ребенка, чьи глазки поражены воспалительным процессом, чаще всего используются средства на основе целебных трав и растений:
- ромашки;
- календулы;
- корня алтея;
- коры дуба;
- алоэ.
Среди средств народной медицины, которые применяются для лечения детей, хорошо зарекомендовал себя настой аптечной ромашки. Приготовить его очень просто. Для этого нужно 50 г сухой ромашки залить 200 мл кипятка. После этого полученный раствор следует настаивать в течение 5 часов, по прошествии которых — процедить. Ромашка, которая продается в аптеке, не щиплет глаза и не имеет специфического запаха. Потому она прекрасно подходит для лечения даже новорожденных младенцев.

Хорошо известным народным методом лечения конъюнктивита является промывание пораженных глаз ребенка чайной заваркой. Чай считается природным антисептиком, а потому эффективен в лечении всех форм конъюнктивита. Необходимо использовать чай без посторонних примесей — обыкновенный черный или зеленый. Для промывания требуется заварить крепкий напиток, процедить полученную жидкость от листочков. Чаю нужно дать остыть. Использовать для промывания можно только теплую, но не горячую жидкость.
Как проявляется гнойный конъюнктивит?
Симптомы гнойного конъюнктивита различаются в зависимости от того, что стало возбудителем болезни. Обычно воспалительный процесс начинается на обоих глазах одновременно, но так бывает не всегда. По мере ухудшения состояния больного меняется и симптоматика заболевания. Часто в первые дни болезни выделения имеют слизистый характер, а спустя несколько дней становятся гнойными. К характерным симптомам патологии относятся:
- отек век;
- светобоязнь;
- покраснение конъюнктивы;
- ощущение присутствия инородного тела;
- гнойно-слизистые выделения из глаз;
- повышение температуры тела;
- слезотечение;
- зуд и жжение.
Для гнойного конъюнктивита характерно вовлечение в воспалительный процесс верхних дыхательных путей. У взрослых недуг часто сопровождается увеличением лимфатических узлов, что доставляет человеку болезненные ощущения. При тяжелых формах заболевания может изменяться цвет радужной оболочки, становиться более мутным. Самым характерным симптомом этого недуга является выделение из глаз гноя, который склеивает собой ресницы.
Острый гнойный конъюнктивит очень контагиозен. Это значит, что заразиться им очень легко. Болезнь передается контактным и воздушно-капельным путем. Гнойная форма развивается гораздо быстрее, чем вирусная или аллергическая. Если воспалительный процесс, вызванный вирусами, имеет инкубационный период 2 недели, то гнойный начинается стремительно. Спустя всего 2-3 часа после контакта с больным человеком могут появиться первые симптомы болезни.
Какие типы косоглазия бывают?
В норме оси обоих глаз человека должны быть параллельны. Если у малыша отмечается несимметричный взгляд, можно говорить о косоглазии, которое, в свою очередь, делится на типы. Оно бывает горизонтальным, вертикальным и комбинированным.
Типы косоглазия:
-
горизонтальное косоглазие — глазки могут сходиться к переносице или наоборот, расходиться, тяготея к височной зоне;
-
вертикальное косоглазие — глазная мышца в этом случае не может удерживать глаз и он отклоняется вверх или вниз;
-
комбинированное — это вертикально-горизонтальное поражение глазодвигательного аппарата;
-
паралитическое и содружественное — при паралитическом недуге отмечается паралич одной или нескольких двигательных мышц глаза, а при содружественном глазные яблоки сохраняют свою подвижность без паралича, парезов — это лечится ношением очков, сеансами аппаратной терапии.
Гиперфункция нижней косой мышцы глаза является главной причиной того, что при содружественном косоглазии по сходящемуся типу отмечаются отклонения вверх. Вертикальная девиация сложно поддается лечению и обычно требует оперативного вмешательства. При врожденном косоглазии она диагностируется в 90% случаев.
Среди причин появления преобладают: перенесенные инфекционные заболевания, парез глазной двигательной мышцы, травмы головы. При дальнозоркости наиболее часто отмечается сходящееся косоглазие, а при близорукости — расходящееся.
При альтернирующем косоглазии косят оба глаза периодически. При монокулярном — один глаз. Если болезнь своевременно не диагностировать и не лечить, может развиться амблиопия — синдром «ленивого глаза», когда информация от косящего глаза игнорируется мозгом.
При коррекции очками здоровый глаз необходимо закрывать, чтобы глаз с амблиопией стал фиксирующим. Чтобы он снова включится в работу, косоглазие корректируется очками, в ряде случаев маленькому пациенту рекомендуется операция.
Кариес молочных зубов
Детские зубыимеют слабоминерализованную эмаль, особенно сразу после прорезывания. Поэтому они более уязвимы для микроорганизмов, вызывающих кариес, чем зубы взрослых. Кариес молочных зубов обычно обнаруживается у детей в возрасте 2-3 лет, а в некоторых случаях он возникает и у детей младше 2 лет. Чаще всего кариес поражает молочные резцы верхней челюсти и жевательную поверхность коренных зубов
Особое внимание в детской стоматологии уделяется методам профилактики, предотвращающим появление кариеса
Визит ребёнка к стоматологу должен произойти в первые дни после рождения. В дальнейшем посещать стоматолога рекомендуется 2 раза в год, если проблем с зубами у ребенка нет. Если есть – то каждые 3 месяца. Это гораздо правильнее и выгоднее, чем лечить запущенный кариес и его осложнения. Во время визита доктор внимательно осмотрит зубы ребенка и полость рта, снимет налет и зубные отложения. Если есть мелкие кариозные поражения, врач их залечит, не дожидаясь осложнений. Врач-гигиенист даст рекомендации по уходу за зубами ребенка и полостью рта, подскажет, как выбрать правильно зубную пасту и щетку.
Особенность детского возраста заключается в быстром протекании жизненных процессов в организме ребенка. Поэтому и развитие патологических процессов протекает слишком быстро. Сегодня Вы видите у своего ребенка здоровые молочные зубы, а через месяц – обнаруживаете кариес. Стоматолог выявит системные нарушения, при необходимости назначит нужные витаминно-минеральные комплексы и лекарственные средства. Эффективно предотвращают развитие кариеса фторирующие составы для детских зубов. Профилактические осмотры и профессиональная чистка зубов не вызовут у ребенка страха, и будут способствовать доверительным отношениям с врачом. Ранняя диагностика позволит выполнить простое, безболезненное и недорогое лечение.
Как возникает кариес молочных зубов?
В полости рта живет огромное количество микроорганизмов. Необходимо препятствовать их чрезмерному росту, так как это ведет к образованию зубного налета и затем и кариеса. Кариес – это разрушение зуба, которое начинается с растворения минеральных веществ, входящих в состав эмали. Самоочищению зубов способствует слюна, которая обладает бактерицидными свойствами. Но на труднодоступных поверхностях зубов все же скапливается налет, в котором и «засиживаются» бактерии. Как и большинство детей, бактерии – сладкоежки. Они питаются углеводами, а выделяют кислоту, которая разрушает кристаллы апатита ( из них состоит зубная эмаль). Эти процессы протекают бессимптомно, т.е. без боли. Эмаль молочных зубов очень тонкая, именно поэтому она становится легкой «добычей» бактерий, которые затем добираются до дентина – основной ткани зуба. Дентин гораздо мягче эмали, и потому разрушается быстрее, чем эмаль. Поэтому даже при маленькой дырочке в эмали, поражения дентина могут быть серьезными. Вот почему кариозные детские зубы до поры до времени выглядят не плохо, хотя внутри зуба разрушения могут большими.
Кариес молочных зубов бывает начальный, поверхностный, средний и глубокий. При начальном кариесе на эмали молочного зуба появляются белые пятна различной формы и величины. Их количество может увеличиваться. Боль при этом отсутствует. Если не проводить лечение, то процесс будет прогрессировать: пятна становятся темными, коричневыми, черными, заболевание может переходить в хроническую форму. При своевременном лечении дальнейшее развитие начального кариеса можно приостановить.
Поверхностный кариес – это дефект тканей зуба, находящийся в пределах эмали. Кариозная полость может быть светлой или темной. На этой стадии поражения боль появляется при воздействии сладкого, кислого, соленого. Метод лечения этой формы кариеса – пломбирование полости. В некоторых случаях пломбирование может быть заменено реминирализующей терапией.
При среднем кариесе поражается эмаль зуба и часть дентина. Боль может возникать от сладкого, соленого, холодного и горячего. На этом этапе лечение предполагает обработку кариозной полости с последующим пломбированием.
В случае же глубокого кариеса бывают поражены эмаль и большая часть дентина. Метод лечения здесь зависит от состояния пульпы, это может быть пломбирование или консервативное лечение.
Профилактика
Предупредить инфицирование органов зрения можно с помощью применения следующих мер профилактики:
- отсутствие контакта с зараженными людьми;
- отсутствие посещения многолюдных мест в период эпидемии вирусов или инфекции;
- частое и своевременное мытье рук, а также соблюдение других правил гигиены;
- применение антибактериальной терапии только по показаниям к применению, а также курсом, назначенным врачом, чтобы предупредить развитие резистентности у патогенных микроорганизмов;
- своевременное лечение системных заболеваний, особенно инфекционно-воспалительных, находящихся рядом с глазами, например, ангина, гайморит, стоматит, фронтит;
- своевременное лечение дакриоцистита у младенцев, который приводит к частому распространению бактериальной инфекции.
Нагноение глаз у ребенка – неприятное состояние, но оно легко поддается лечению с помощью медикаментозных и народных методов терапии. Первая разновидность лечения может быть использована отдельно, а вторая только во время применения медикаментозных средств.
Все дозировки должны соблюдаться строго, так как антибиотики могут образовать резистентность патогенной микрофлоры при неправильном применении. Тогда придется использовать для ребенка серьезные антибактериальные препараты, которые могут вызвать побочные реакции организма.
Слезные органы
Вырабатывают слезы слезные железы. Слезная железа – это парный орган, который располагается в специальном углублении в лобной кости под верхним веком каждого из глаз. Выделяемая слезинка попадает под нижнее веко, и при моргании распределяется по всему глазу. Слезы выделяются даже тогда, когда мы спим. За сутки в норме вырабатывается до 1 мл слезной жидкости. При обильном слезотечении (когда слезы, что называется, «текут ручьем») может быть выделено до 10 мл слезной жидкости (2 чайные ложки).
Слезы стекают в слезный ручей и по нему – в слезное озеро (у внутреннего угла глаза), откуда попадают в слезные канальцы, через них – в слезный мешок и выводятся по слезно-носовому протоку в носовую раковину, где, в конечном итоге, увлажняют слизистую и испаряются. Эта система называется слезоотводящими путями.
Лечение гнойного конъюнктивита у взрослых и детей
Лечение конъюнктивита у взрослых практически не отличается от терапии, применяемой для детей. Так как для заболевания характерно слипание век, особенно после сна, основа лечения заключается в промывании глаз. Для этой цели окулисты назначают такие лекарства от конъюнктивита, как раствор «Левомицетина» или «Риванола»
Также можно использовать настой ромашки или укропа, отвар шиповника.
Важно, чтобы лечение гнойного конъюнктивита было комплексным. Потому офтальмологи назначают проводить инстилляции противобактериальных капель
В число часто используемых препаратов входят:
- «Тобрекс»;
- «Окомистин»;
- «Ципромед»;
- «Тобримед»;
- «Флоксал».
Лечение конъюнктивита гнойного генеза невозможно без использования мазей. Обычно назначается лекарство, обладающее антибактериальным действием. На ночь на веки накладывают тетрациклиновую или эритромициновую мази. Оба препарата отличаются высокой эффективностью.
Паралитическое косоглазие у ребенка
Причинами развития данной разновидности страбизма являются повреждения глазодвигательного аппарата и отводящих нервов, которые обеспечивают иннервацию глазных мышц. Признаки паралитического косоглазия:
- один глаз поворачивается в противоположную сторону;
- затруднена фиксация предмета обоими глазными яблоками;
- ребенок часто держит голову в одном положении.
Зачастую этим симптомам предшествуют:
- травмы;
- развитие опухолевого процесса в головном мозгу;
- воспалительные болезни сосудов, мозга, нервной системы;
- абсцессы;
- паразитические поражения мозга.
Это основные виды страбизма. Существуют и другие классификации. Их достаточно много и все они зависят от причин заболевания. Узнаем, как лечится косоглазие у детей до года.

Что такое конъюнктивит и каковы его основные симптомы?
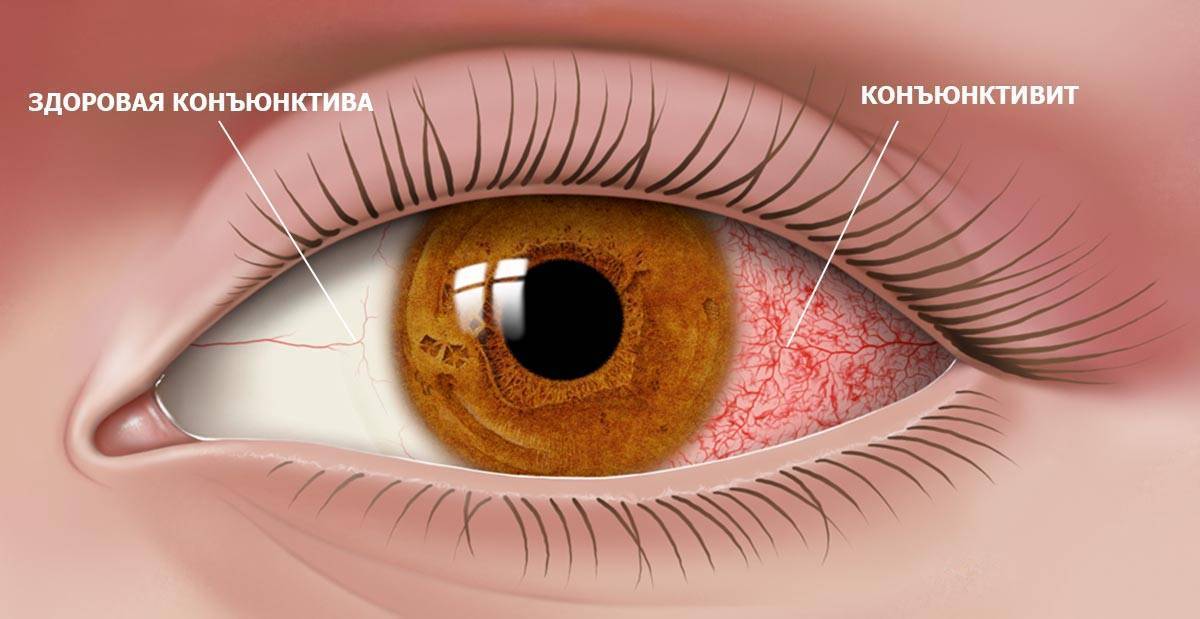
Конъюнктивит — это воспалительный процесс, который проходит в конъюнктиве зрительных органов. Для этого заболевания характерно воспаление слизистой оболочки глаза.
В этой статье
Одна из основных предназначений век и слезной жидкости — создание определенного барьера, который мешает проникновению инфекции. Если иммунитет ослаблен, то бактерии и вирусы начинают его активную атаку. Но так бывает не всегда. В некоторых случаях болезнь имеет аллергическую природу. К основным симптомам конъюнктивита относятся:
- покраснение и отек глаз;
- сложность открыть глаза после сна;
- формирование желтых корочек на веках;
- выделение гноя из глаз.
Такие симптомы являются стандартными для любой формы заболевания. Они считаются общими как для взрослого, так и для ребенка. В первом случае лечение конъюнктивита не представляет проблемы. Взрослые нередко без помощи окулиста понимают, что заразились этим заболеванием. Дети, которые научились говорить, могут пожаловаться родителям на чувство жжения в глазах, нечеткость зрения. Если же конъюнктивитом заболел грудничок, то ситуация обстоит сложнее.Новорожденный малыш не может рассказать маме или папе о своих болевых ощущениях. Обычно он выражает их через плач, плохой сон и сниженный аппетит. Нередко конъюнктивитом заболевают дети, возраст которых составляет всего несколько месяцев. Обычно клиническая картина в таких случаях более яркая. Отечность с глаз может распространяться на щеки. Часто повышается температура тела ребенка. При заражении малыш начинает активно тереть глаза кулачками, капризничает.
Когда необходимо лечить косоглазие и проводить операцию?
При истинном косоглазии, если не удалось достичь стойкого терапевтического эффекта аппаратными методиками, тренажерами, коррекцией очками и упражнениями, необходимо делать операцию. Специалисты рекомендуют её детям с косоглазием до четырех-шести лет. Благодаря новым методикам математического моделирования операции стали менее травматичными, а реабилитационные сроки сократились. По окончании процедуры маленькому пациенту можно будет отправиться домой уже на следующий день.

Что происходит во время операции? Оперировать, в зависимости от причин косоглазия, хирург будет так, чтобы усилить слабую мышцу, поддерживающую глазное яблоко. Либо расслабить ее, если она фиксирует глаз в неправильном положении. Сегодня врачи используют лазерные методики для исправления косоглазия. Эти методы бескровные и щадящие: операции выполняются под местным наркозом, а восстановление занимает около месяца.
Растворы для промывания глаз при конъюнктивите

Лечение конъюнктивита обязательно должно включать в себя промывания глаз.
В этой статье
Для этого окулисты назначают использовать растворы лекарственных препаратов, которые обладают антисептическими, антибактериальными и противовоспалительными свойствами. Промывание позволяет снять воспаление слизистой оболочки, привести в норму раздраженную конъюнктиву, очистить глаз от мелких пылинок, гноя и других выделений. Для лечения конъюнктивита у детей эта процедура очень важна. В сочетании с медикаментозными средствами промывание позволяет ускорить восстановление зрительных органов.
Для промывания глаз офтальмологи часто назначают следующие лекарственные препараты:
- «Фурацилин»;
- «Мирамистин»;
- «Хлоргексидин».
Успешно используется при конъюнктивите у детей борная кислота и хлорид натрия. Последний идеально подходит для промывания зрительных органов малышей. Он продается в готовом виде. Это значит, что разводить его, отмеряя точную дозировку, нет необходимости.
Когда следует обращаться к ветеринарному врачу
Если у собаки четко прослеживается повышенное слезотечение и небольшой зуд, то симптоматика вероятнее всего пройдет через несколько дней после должного ухода за глазами в домашних условиях. Но в случае, когда появляется сильная краснота, раздражается глазное яблоко и питомца беспокоит сильный зуд от гноя, необходимо в ближайшее время навестить ветеринарного врача.
Если глаза отекли и из них обильно выделяются окислившиеся слезы красноватого или серого оттенка или помутненная густая жидкость желтоватого или зеленоватого оттенка, необходимо незамедлительно обращаться за ветеринарной помощью.
Гнойный конъюнктивит у детей: лечение
Лечение детей должно проводиться под наблюдением врача. Ни в коем случае нельзя использовать так называемые средства народной медицины, пренебрегая лекарственными препаратами. С бактериями можно бороться только антибиотиками и антибактериальными каплями. Они назначаются на 7-10 дней в зависимости от характера воспаления. Прерывать лечение нельзя, даже если симптомы исчезнут. Только после полного выздоровления и получения соответствующей справки от врача ребенку снова можно ходить в школу или детский сад. Всегда лечатся оба глаза, как при одностороннем, так и при двустороннем воспалении.
«Систейн» не содержат консервантов, действуют мягко, снимая такие признаки конъюнктивита, как зуд, жжение, боль. Подобные препараты противопоказаний не имеют, но лечить ими ребенка можно только с разрешения врача. Преимущества такого метода лечения неоспоримы. Капли при гнойном конъюнктивите позволяют воздействовать быстро и непосредственно на пораженный участок глаза. Благодаря этому уничтожается больше бактерий, а побочных действий не возникает.
При гнойном конъюнктивите придется часто промывать глаза. Для этого можно сделать раствор из фурацилина. Обязательно данную процедуру нужно проводить утром и перед сном. У больного после сна склеиваются из-за гноя ресницы. Раствор поможет мягко удалить корочки. Промывание осуществляется следующим образом:
- Сначала протрите один глаз ребенка ватой, смоченной в теплой кипяченой воде.
- Приготовьте раствор, смочите в нем чистый тампон и аккуратно промойте веки больного, двигаясь от внешних уголков глаза к внутренним.
- После обработки одного глазного яблока тщательно вымойте руки с мылом, приготовьте свежие тампоны, вату и повторите процедуру со вторым глазом.

Подростки могут делать промывание самостоятельно. Проводится оно по мере необходимости и в течение дня. В целом, лечение у детей гнойного конъюнктивита осуществляется по такому простому алгоритму:
- Утром промойте веки ребенка, очистите их от гноя и закапайте антибактериальный раствор. Достаточно одной капли в один глаз.
- Повторяйте инстилляцию препарата каждые несколько часов. В перерывах можно использовать увлажняющие глазные капли. В первые дни болезни они особенно необходимы, так как зуд и жжение почти невозможно терпеть. Маленький пациент будет постоянно плакать.
- В течении дня удаляйте гной и другие выделения указанным выше способом.
- Перед сном закладываются мази под нижние веки.
Палочки и пипетки нужно ежедневно кипятить. Использовать их для лечения второго больного нельзя
Соблюдать гигиену крайне важно. Гнойный острый конъюнктивит очень заразный
Рекомендуется каждый день делать дома влажную уборку. Два-три раза в сутки проветривайте помещение. Купите пациенту одноразовую посуду и носовые платки. Желательно завесить окна в комнате больного темными шторами, потому что ребенка будет беспокоить светобоязнь. После контакта с больным мойте руки с мылом. Не используйте полотенца и другие личные предметы пациента.
Лечение у детей гнойного конъюнктивита продолжается обычно 7-10 дней, если оно начато вовремя. Некоторые разновидности этого заболевания длятся дольше — две недели, месяц.
Многое зависит от физиологических особенностей, состояния иммунитета и других факторов.
Чем промывать глаза при конъюнктивите аллергическом?
Рассмотрим кратко и эту разновидность патологии, так как выявляется она достаточно часто. Аллергия может возникнуть абсолютно на любое вещество. Это зависит от работы иммунной системы. Но зачастую аллергические реакции вызываются пыльцой растений, лекарствами и продуктами. Развивается заболевание очень быстро. Первые симптомы появляются уже через несколько часов после воздействия аллергена на конъюнктиву. Типичный признак аллергии на глазах — очень сильный зуд. Также больного беспокоит слезоточивость.
Аллергический конъюнктивит — единственный вид рассматриваемой патологии, который не передается от человека к человеку. Еще одно отличие — отсутствие гнойных выделений. Слизь также наблюдается редко, только при тяжелом протекании болезни. Лечится она антигистаминными препаратами. Кортикостероиды назначаются в крайних случаях, так как они имеют много побочных эффектов. Купируются симптомы увлажняющими каплями из природной слезы. В них нет консервантов, они используются при конъюнктивите у ребенка и у взрослого.

Что касается промывания глаз, то при аллергическом воспалении также можно приготовить раствор из «Фурацилина». Но подойдут и народные средства — ромашка, чистотел, заварка. Гнойных и слизистый выделений почти нет, поэтому антисептические средства можно без необходимости не применять. Если же есть риск развития бактериального конъюнктивита, то закапываются противомикробные капли.
Лечение конъюнктивита у детей в 2 года
Дети в 2 года трудно переносят такие болезни, как конъюнктивит. Основная сложность заключается в том, что лечебные манипуляции болезненны и неприятны, а поэтому малыши 2-х лет начинают их бояться. Сопротивление во время закапывания глаз может привести к недостаточному терапевтическому эффекту, так как нужное количество действующего вещества не попадет в организм
Поэтому родителям важно установить доверительный контакт с ребенком, успокоить его, выполнять лечение без применения насильственных мер
Как лечат детский конъюнктивит:
- аллергический — такой конъюнктивит у детей в 2 года лечится с применением антигистаминных препаратов, которые быстро устраняют симптоматику в виде отека век и конъюнктивы;
- бактериальный — лечение конъюнктивита предусматривает применение антибиотиков широкого спектра, активных в отношении стафилококка, стрептококка и т.д., обычно специалистом назначаются глазные капли «Сульфацил», «Альбуцид», «Тобрекс»;
- вирусный — для купирования симптомов вирусного конъюнктивита у двухлетнего ребенка применяются такие препараты, как «Ацикловир», «Зовиракс», «Флоксал».
Как конъюнктивит у ребенка лечить мазями? В некоторых случаях может быть показано лечение мазями. Закладывать их нужно будет за нижнее веко, выдавливая из туба тонкую полоску лекарства длиной 0,5 см. Эта манипуляция может оказаться проблематичной для детей в 2-3 года, потому что мазь нужно аккуратно заводить за веко, а ребенок при этом должен быть спокоен. Такие мази действительно эффективны, не стоит от них отказываться, так как они необходимы для смягчения кожи век и снятия отека. Используйте мазь не ранее чем через полчаса после применения капель, чтобы каждое лекарство оказало нужный терапевтический эффект. Для промывания глаз, снятия гнойного отделяемого лучше всего использовать теплые растворы фурацилина, отвары ромашки, календулы, семян укропа.
Отек нижнего века: почему может появиться?
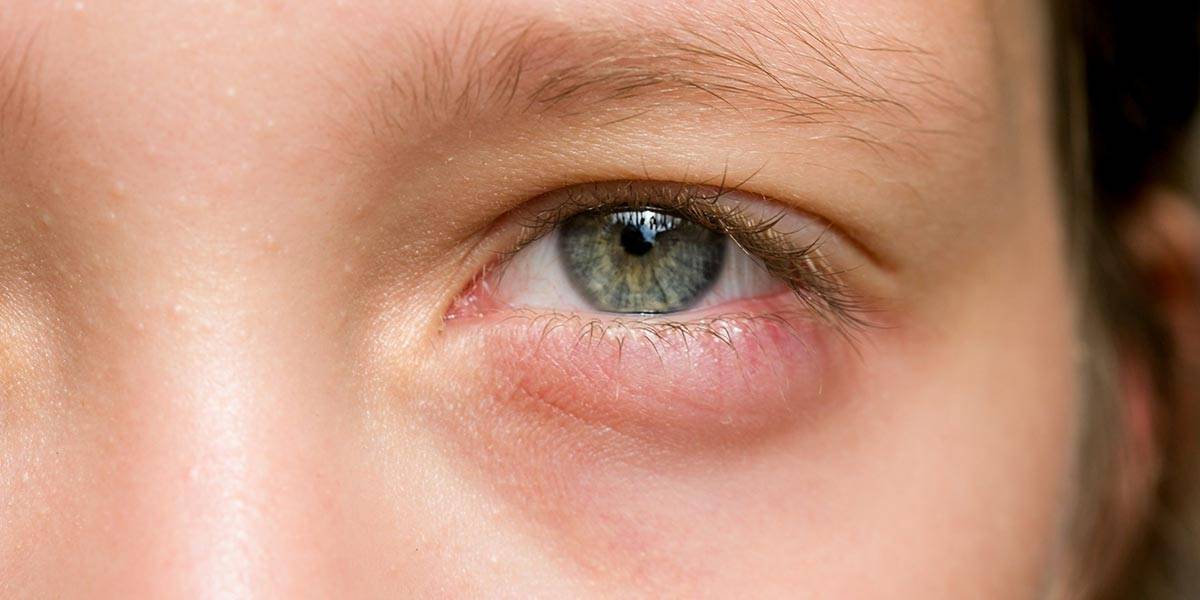
В этой статье
Часто многие пациенты обращаются к офтальмологу с такой проблемой, как отек нижнего века одного из глаз. Почему он происходит? Все дело в том, что веко в первую очередь выполняет защитную функцию — не даёт попасть в глаза инородным телам, пыли — и предотвращает прогрессирование воспалительного или гнойного процесса. Отек века одного глаза — это исключительно косметический дефект, однако если вовремя не выяснить его причину и не начать лечение, то он может перерасти в более серьезное заболевание или стать причиной его появления. Например, отека глазных яблок, повышенного давления, глаукомы, катаракты и др. Однозначно ответить на вопрос, как появился отек на веке, может только специалист после полного осмотра и диагностики. Причины появления очень разнообразны. Среди часто встречающихся окулисты выделяют:
- осложнения некоторых заболеваний зрительных органов;
- обострение аллергии.
Если разбираться более детально, то офтальмологи говорят о следующих процессах, которые могут спровоцировать отек века. В первую очередь это последствия или, напротив, первые признаки инфекционных заболеваний, которые нередко сопровождаются отечностью слизистых. Появляется припухлость мягких тканей, покраснение, слезотечение и светобоязнь. Во-вторых, это укусы различных насекомых, которые также могут вызвать припухлость вместе с зудом и болевыми ощущениями. Аллергия также становится одной из частых причиной отека нижнего века. Причем как на одном глазу, так и на обоих. Так как кожа века очень тонкая и чувствительная, ее легко можно травмировать: небрежно нанести макияж или случайно поцарапать.
Патологические процессы, которые проходят в глазах и мягких тканях, — еще одна причина появления отека на нижнем веке. К таким относятся: ячмень, блефарит, халязион. Сопутствующие хронические заболевания — например, сердечно-сосудистые — могут также спровоцировать появление припухлости века на фоне общей отечности организма, нарушенной циркуляции крови, нестабильного эмоционального состояния или нарушенного обмена веществ.
Офтальмологи просят также обращать внимание на образ жизни (регулярное перенапряжение зрительных органов и недосыпы), в результате которого мышцы глаз ослабевают, появляется отечность

Также не стоит использовать некачественную или чужую косметику, злоупотреблять алкоголем и курить. Последние провокаторы способствуют повышению кровяного давления и, соответственно, отеку век. Генетическая предрасположенность тоже может стать причиной отека. Если у Вас тонкая и обезвоженная кожа с рождения, то лишний стакан воды, соленая еда провоцируют скопление жидкости в организме, что, в свою очередь, приводит к отеку века глаза.






