Осложнения атонии и прогноз
Если не лечить атонию, она будет постоянно создавать неприятности пациенту, дискомфорт нарушает эмоциональное состояние, провоцирует психологические проблемы. Нередко к патологии присоединяется инфекция. Вылечить врожденную или генетически обусловленную атонию невозможно. Пациентам назначают симптоматическую терапию, рекомендуют носить прокладки или особые впитывающие трусы для взрослых, мочиться по составленному наперед графику.
Приобретенную атонию реально вылечить, если пациент внимательно выполняет рекомендованные врачом процедуры. В запущенных ситуациях делают операцию. Поскольку большинство случаев атонии не носят врожденного характера, прогноз при своевременной диагностике благоприятный.
Лечение
Лучшая профилактика цистита после секса и других типов воспаления мочевого пузыря – грамотная гигиена и своевременное посещение туалета. При хронической форме посткоитального цистита профилактические меры включают:
- Поддержание чистоты половых органов.
- Регулярную сдачу анализов на ИППП, особенно при частой смене половых партнеров.
- Опустошение мочевого пузыря до и после секса.
- Отказ от поз в сексе, которые провоцируют трение уретры.
При появлении первых симптомов важно выбрать грамотную тактику лечения. Инфекция – не обязательный фактор возникновения цистита
Стандартное лечение антибиотиками может не принести желаемого результата и даже навредить. Увы, женщины часто переходят от одного специалиста к другому, но полное выздоровление не наступает.
В таких ситуациях радикальным и результативным вариантом лечения цистита является транспозиция уретры. Это реконструктивно-пластическая операция, при которой наружное отверстие мочеиспускательного канала перемещается на 1-2 см вверх. Относится к малоинвазивным операциям и достаточно легко переносится пациентками. Также применяется комбинированная методика, при которой удаляются уретрогименальные складки и вводятся филлеры на основе гилауроновой кислоты.
Виды
Стрептококковое импетиго — самый распространенный вид, кожные высыпания на щеках, вокруг рта, на нижней челюсти, в области носа и ушей.
Простой лишай — возникает чаще у детей (на лице).
Буллёзное импетиго — места локализации: руки, голени, стопы, спина, живот. Созревание гнойного пузыря медленное, болезненное, возможны септические осложнения.
Ангулярный стоматит, щелевидное импетиго, стрептодермия углов рта или заеда — вид заболевания, известный многим людям.
Стрептококковая опрелость — возникает на соприкасающихся поверхностях ( в кожных складках),большей частью у маленьких детей и взрослых с сахарным диабетом, ожирением, атопическим дерматитом, гипергидрозом.
Турниоль, поверхностный панариций, импетиго ногтевых валиков — воспаление околоногтевых пластинок.
Эктима вульгарная — большой гнойник чаще в области голеней, оставляет после себя рубцы.
Сухая стрептодермия — похожа на стригущий лишай, после больших высыпаний остаются шрамы.
Диагностика
Устанавливать диагноз и назначать лечение стрептодермии должен только врач.
- Врач-дерматовенеролог составляет анамнез и проводит внешний осмотр.
- Проводится бактериологическое исследование, бактериологический посев содержимого папул.
- Определяется чувствительность стрептококка к антибиотикам.
- При необходимости назначаются дополнительные анализы крови, мочи, кала.
- Может потребоваться консультация эндокринолога.
Профилактика панкреатита
- Отказаться от спиртных напитков. Алкоголь является главным провоцирующим фактором воспаления тканей. Употреблять спиртные напитки допустимо в небольших количествах 1-2 раза в месяц.
- Бросить курить. Никотин и другие вещества, входящие в состав сигаретного дыма, оказывают негативное воздействие на все внутренние органы. Канцерогенные вещества повреждают клетки ПЖ, приводя к панкреатиту.
- Исключить вредные продукты и придерживаться правильного питания. Достаточно отказаться от острых, чрезмерно соленых, жареных и жирных блюд. В рационе не должны присутствовать продукты, содержащие ароматизаторы, красители и другие искусственные добавки. Они не только повреждают клетки ПЖ, но и препятствуют их восстановлению.
- Вести здоровый и активный образ жизни. Ежедневно нужно совершать пешие прогулки на свежем воздухе, обеспечивать полноценный ночной отдых, исключить стрессы. Для повышения устойчивости организма обязательны умеренные физические нагрузки.
https://cyberleninka.ru/article/n/hronicheskiy-pankreatit-klassifikatsiya-diagnostika-i-lecheniehttps://www.eurolab.ua/encyclopedia/565/46026/https://www.1spbgmu.ru/images/home/universitet/Struktura/Kafedry/Kafedra_terapii_fakultetskoy/lektsi…http://rep.bsmu.by/bitstream/handle/BSMU/7871/366040-бр..pdf?sequence=3&isAllowed=y
Причины возникновения
Заболевание мультифакториальное. Факторы риска, которые влияют на развитие патологии:
- Неправильная гигиена наружных половых органов.
- Переохлаждения.
- Нарушение диеты с обильным употреблением острой, пряной пищи.
- Наличие метаболических заболеваний в анамнезе.
- Частые стрессы и перенапряжения.
- Неадекватное лечение других болезней урогенитального тракта.
- Повторное инфицирование половым партнером.
- Лучевая нагрузка на органы малого таза.
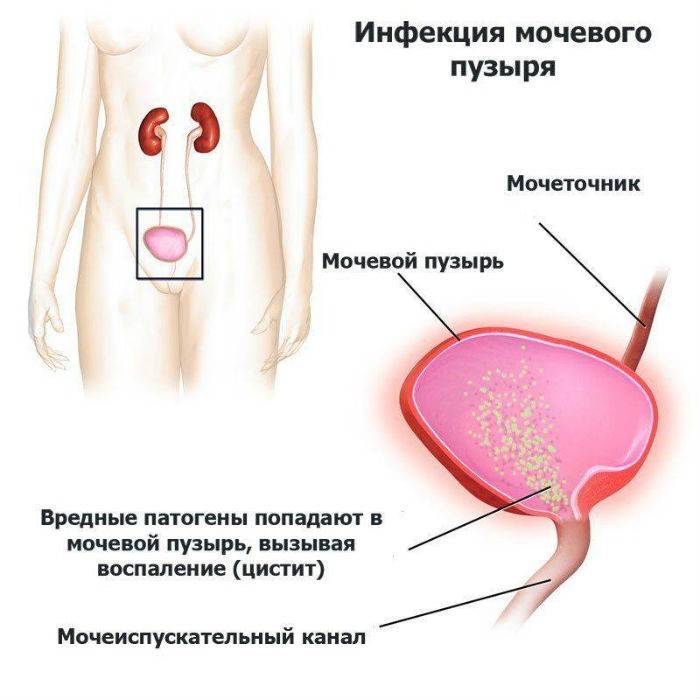
Инфицирование мочевого пузыря возникает разными путями. Гематогенный – инфекция разносится по организму и попадает в очаг током крови. Лимфогенным – обычно развивается при уже имеющемся воспалении в организме, патологический агент попадает на слизистую мочевого пузыря с лимфой. Восходящий или нисходящий – из уретры или мочеточников. Контактный – при пропотевании из других внутренних органов.
Что такое интерстициальный цистит?
Интерстициальный цистит (ИЦ), также называемый болевым синдромом мочевого пузыря, представляет собой хроническое или длительное состояние, вызывающее болезненные мочевые симптомы. Симптомы ИЦ могут отличаться от человека к человеку. Например, некоторые люди чувствуют легкий дискомфорт, давление или нежность в области таза. Другие люди могут испытывать сильную боль в мочевом пузыре или бороться с неотложными позывами на мочеиспускание, внезапной потребностью в мочеиспускании или необходимостью мочиться чаще.
Медицинские работники диагностируют ИЦ, исключая другие состояния с подобными симптомами.
Исследователи не знают точную причину ИЦ. Некоторые исследователи полагают, что ИЦ может возникнуть в результате длительно существующего очага воспаления где-либо в организме.
Тяжелые симптомы ИЦ могут повлиять на качество вашей жизни. Вы можете чувствовать, что не можете заниматься спортом или выходить из дома, потому что вам приходится слишком часто пользоваться ванной, или, возможно, ваши отношения страдают из-за того, что секс причиняет боль.
Обращение к специалистам, включая уролога или урогинеколога, вместе со специалистом по боли, может помочь улучшить ваши симптомы ИЦ.
Постановка диагноза
Уже при наблюдении беременной у акушера-гинеколога в дородовом периоде можно с большой вероятностью сказать, относится ли она к группе риска по возникновению субинволюции матки. Особого внимания требуют женщины с многоплодием, многоводием, большими размерами плода, воспалительными заболеваниями мочеполовых органов, гестозами. В послеродовом периоде их тщательно обследуют, чтобы вовремя выявить первые признаки патологии и начать ее лечение. Пациенткам дополнительно назначают:
Регулярные осмотрыакушера-гинеколога. Врач расспрашивает роженицу о характере и количестве выделений, обращает внимание на субъективные признаки (болезненность в животе тянущего характера, отсутствие схваток во время кормления грудью). При необходимости проводится осмотр в гинекологическом кресле и назначаются другие обследования.
Осмотр на кресле. При бимануальном осмотре обнаруживают, что размеры матки не соответствуют послеродовому сроку, они увеличены, орган имеет грушевидно-шаровидную форму
Если консистенция матки эластично-мягкая, значит внутри находятся части плаценты, плодных оболочек либо кровь. В зеркалах заметен отек и багровый оттенок шейки, цервикальный канал расширенный, пропускает 1-2 пальца, в просвете можно увидеть сгущенную кровь.
УЗИ. Чтобы вовремя выявить осложнение используют два типа ультразвукового исследования – трансабдоминальное и трансвагинальное, а также трехмерную эхографию. На УЗИ заметно, что маточное дно расположено слишком высоко, не соответствует срокам после родов, стенки органа утолщены. На эхографии с большой достоверностью выявляют остатки последа и кровяные сгустки.
Гистероскопия. Во внутреннюю полость матки вводят специальный волоконно-оптический аппарат, чтобы детальнее изучить ее состояние. Таким образом выявляют симптомы субинволюции, эндометрита, при необходимости есть возможность взять образцы тканей, выделений для исследования и более точной постановки диагноза.
Если причиной патологии является инфекция, дополнительно назначаютобщие анализы крови и мочи,биохимию. Выявить возбудитель можно после бактериоскопии и посева содержимого полости матки, вагинальных мазков. Кровь при инфекционном типе субинволюции имеет типичные воспалительные изменения – высокой СОЭ, лейкоцитоз, после длительного кровотечения выявляют анемию. В трудных случаях делают МРТ области малого таза, методика позволяет точнее изучить размеры матки, особенности содержимого ее полости, изменения окружающих органов.
Как протекает сахарный диабет у беременных?
Беременность при сахарном диабете может стать тяжелым испытанием для вас и ваших близких. Но все же преодолимым!
Течение сахарного диабета значительно изменяется во время беременности женщины.
Выделяют несколько стадий изменений в организме будущей мамы:
- Первый триместр отличается снижением уровня сахара в крови, поэтому необходимо уменьшить дозу инсулина до 1/3;
- На 13 неделе наблюдается повышение уровня сахара в крови, что может вызвать тяжелые состояния женщины, вплоть до комы. В этот период необходимо тщательно контролировать уровень глюкозы и соответственно увеличить дозу инсулина;
- С 32 недели уровень сахара в крови опять начинает снижаться и дозу инсулина уменьшают до 70- 80%;
- Во время родов из-за стресса, испытываемого женщиной, может развиться гипергликемия или же из-за сильной физической усталости организма — гипогликемия;
- После родов уровень сахара в крови резко снижается и достигает уровня, который был до беременности, только к 7-10 дню послеродового периода.
Во время беременности госпитализация женщин, страдающих сахарным диабетом, обычно происходит на первых неделях беременности с целью своевременного диагностирования и компенсации диабета.
На 20-24 неделе может наблюдаться ухудшение состояния здоровья женщины и тоже потребоваться госпитализация. Последний период, когда следует ожидать госпитализации, начинается с 32 недели, причиной может стать необходимость повторной компенсации диабета и определение сроков родоразрешения.
Беременность плохо влияет на состояние женщины, больной сахарным диабетом. Наблюдается обострение пиелонефрита, сосудистых заболеваний, появление отёков, повышение артериального давления. Иногда могут появляться судороги.
Беременность у больных диабетом может повлечь массу осложнений, вплоть до летального исхода матери или плода из-за диабетического поражения почек.
Выкидыш может произойти в 15-30% случаев на 20-27 неделе беременности.
Но не отчаивайтесь, при правильном и тщательном лечении вероятность угрозы выкидыша у многих беременных с сахарным диабетом не превышает таковую у здоровых женщин. Очень часты преждевременные роды у больных диабетом. Случаи внутриутробной гибели плода наиболее вероятны на 36-38 неделе. Это бывает при обострении диабета, гестозе и большой массе плода. Вероятность мертворождаемости составляет 29%.
Роды могут протекать тяжело из-за того, что дети у женщин, страдающих сахарным диабетом, рождаются крупными (рост может достигать 60 см, а масса тела — 4,5 кг). Часто случается травматизм, как детский, так и материнский. Увеличивается частота послеродовых инфекций, наблюдается недостаточная лактация у женщин, больных сахарным диабетом.
При плохом лечении и осложнениях сахарного диабета роды проводятся преждевременно (на 37 неделе). Часто требуется оперативное вмешательство и использование кесарева сечения. Но благополучно протекающая беременность при компенсированном сахарном диабете обычно заканчивается нормальными, своевременными родами без применения кесарева сечения. Главное, тщательно контролировать протекание заболевания и проводить полный курс терапии, назначенный лечащим врачом-эндокринологом. Не в последнюю очередь безопасность беременности и родов зависит от соблюдения диеты при сахарном диабете.
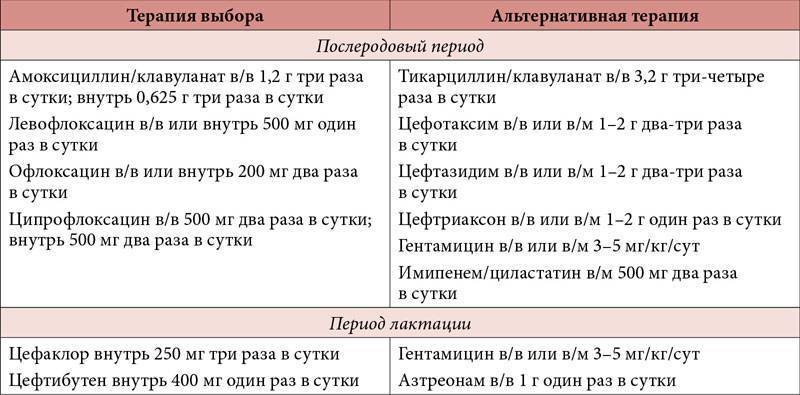
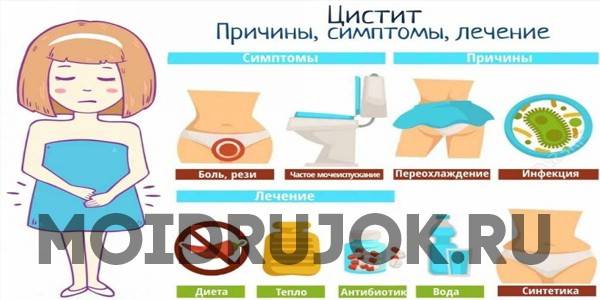
Лечение цистита
Профильным специалистом, который сможет назначить правильное лечение цистита, является уролог. При его отсутствии можно обратиться к терапевту.
Первостепенно в схему лечения включаются антибиотики, которые назначаются эмпирическим путём с учётом резистентности уропатогенов. Также данная группа антибиотиков имеет свойство больше накапливаться в моче, чем в кровяном русле, что обеспечивает высокую эффективность лечения мочевыделительной системы.
Выделяют следующие группы препаратов:
- Фосфомицина трометамол под торговым названием Монурал (принимается 1 раз);
- Фуразидина калиевая соль – Фурамаг (курс – 5 дней);
- Нитрофурантоин – Фурадонин.
Антибиотики системного действия также применяются, но они относятся к альтернативным препаратам. Используют Офлоксацин, Ципрофлоксацин, Левофлоксацин.
Для облегчения симптомов цистита назначаются НПВС, которые можно применять внутрь или ректально. Чаще всего используются Диклофенак, Кетопрофен, Ибупрофен. На вооружении у врачей также есть обезболивающий препарат селективного действия – Феназалгин, который прицельно снимает болезненные дизурические проявления заболевания.
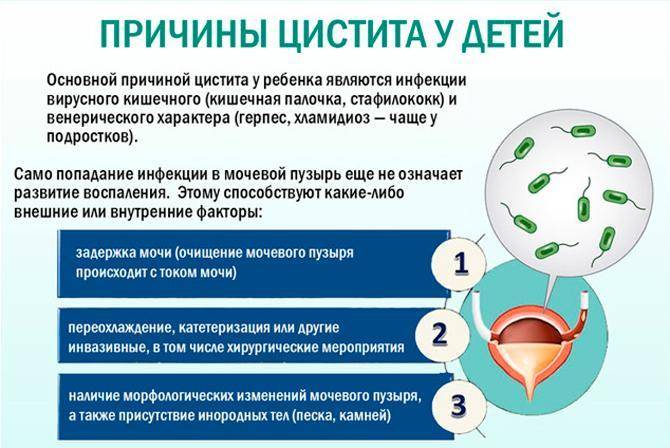
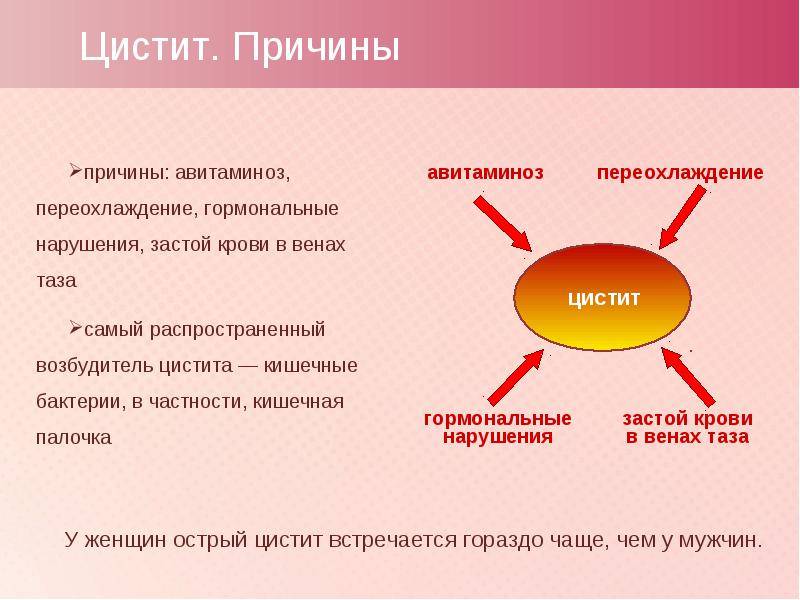
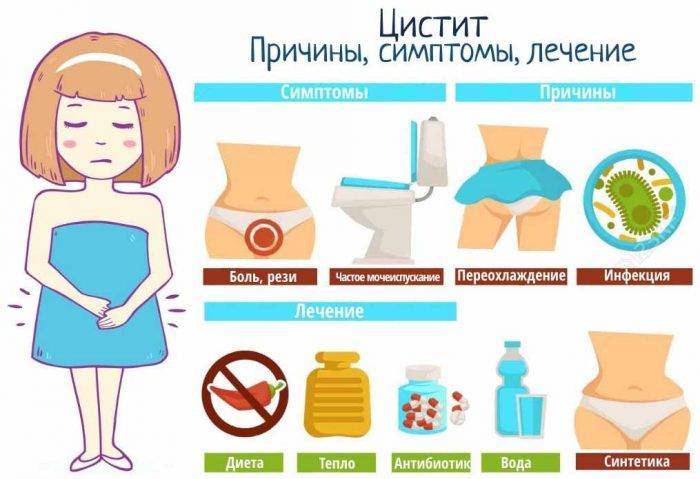
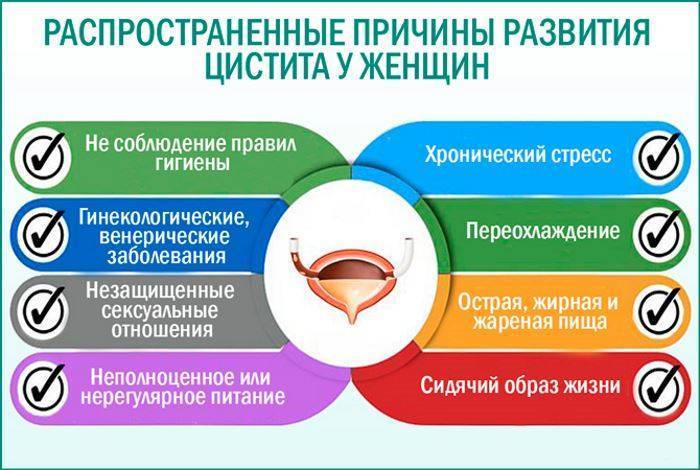
Причины заболевания
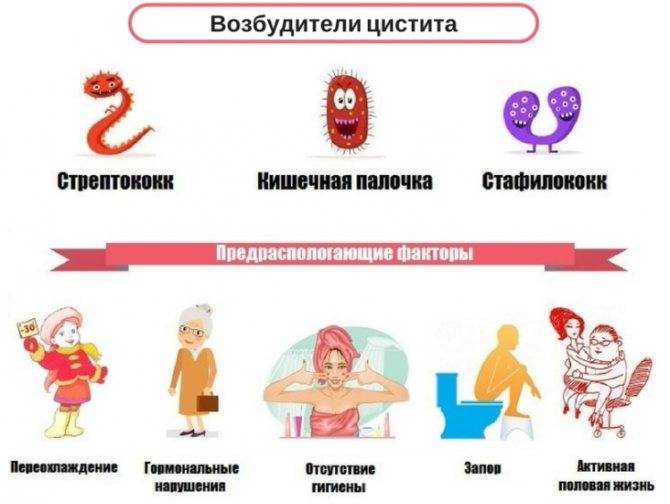
Цистит у женщин возникает как правило из-за попадания в мочеиспускательный канал агрессивного условно – патогенного возбудителя заболевания, так и восходящими инфекциями, передающимися половым путем : хламидиями, уреаплазмами (Ureaplasma), грибковыми инфекциями рода Candida и т.д. Короткий и широкий канал мочеиспускания часто оказывается уязвимым перед такими инфекциями. Возникновение цистита у женщин также может происходить вследствие продвижения болезнетворных организмов по кровеносному руслу. Этот путь развития болезни называется гематогенным.
Еще один вариант заражения – попадание бактерий в мочевой пузырь при патологиях почек и мочеточиников. Обычно такое развитие событий можно наблюдать при пиелонефрите.
Причины возникновения цистита
Нельзя не отметить менее распространенный, однако все же встречающийся вариант развития заболевания, спровоцированный аномалиями в развитии мочевыводящей системы. Также к циститу может привести снижение сократительных способностей мышц мочевого пузыря.
Стоит также выделить цистит в период менопаузы при атрофических процессах в слизистой.
Признаки инфицирования могут проявиться особенно активно при наличии предрасполагающих факторов. К ним относятся:
Сидячая работа. Нахождение в сидячем положении дольше трех часов подряд, моча застаивается, что приводит к возможному инфицированию мочевого пузыря. Поэтому если ваша работа предполагает долгое сидение на одном месте, необходимо каждый час вставать, а раз в три часа делать небольшую разминку.
Запоры.
Наличие песка и камней в мочевом пузыре.
Тесное белье, способное нарушить нормальное кровообращение в органах малого таза.
Частые переохлаждения организма.
Травмы нижнего отдела спины, травмы спинного мозга.
Раннее начало половой жизни.
Нарушения обмена веществ, гормональные перестройки в организме (например, состояние менопаузы или беременность). Во время гормональных всплесков иммунная система организма может давать сбои
Обратите внимание: при вынашивании ребенка будущая мать подвергается особой опасности в случае инфицирования и развития цистита. Поэтому при беременности необходимо тщательно следить за состоянием собственного здоровья и обращаться к врачу при первых признаках заболевания
Сахарный диабет (Diabetes mellītus).
Терапия с применением иммуносупрессивных препаратов.
Онкологические заболевания.
Несбалансированное и нерегулярное питание: злоупотребление острой и жареной пищей, алкоголем.
Неправильное проведение гигиенических процедур (в частности – неправильное подмывание по направлению от заднего прохода к влагалищу).
Шанс инфицирования мочевого пузыря велик при недостаточно тщательном соблюдении личной гигиены (длительном ношении одной и той же прокладки или тампона в период менструации, несвоевременная смена нательного белья, постоянное использование ежедневных прокладок).
Стрессы, хроническое недосыпание, что оказывает серьезное влияние на состояние иммунитета.
Общее снижение иммунитета, вызванное наличием хронического очага воспаления в организме (стоматита (Stomatitis), кариеса (Caries), ринита (Rhinitis), тонзиллита (Tonsillitis). В результате это может привести к нарушению стерильности мочеиспускательного канала
Отдельно стоит выделить такую форму воспаления мочевого пузыря, как интерстициальный цистит, который является следствием серьезных нарушений в работе иммунитета и представляет собой тяжелое хроническое заболевание.
Диагностика
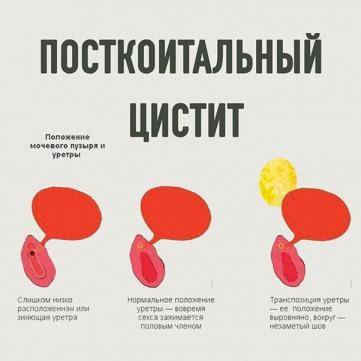
Постановкой диагноза занимается гинеколог совместно с урологом. Рекомендуется пройти такие обследования:
- Клинический, бактериологический анализ мочи.
- Мазки из влагалища, уретры.
- УЗИ малого таза.
- Анализы на инфекции, которые передаются половым путем.
При внешнем осмотре может наблюдаться чрезмерная подвижность наружного отверстия. Иногда оно расположено ниже нормы.
Если поставлен диагноз посткоитальный цистит, лечением заболевания должен заниматься специалист. Не стоит начинать самолечение, пить антибиотики. Чем раньше пациентка обратится к урологу, тем проще будет справиться с болезнью.
Лечение
Для лечения стрептодермии используются следующие препараты и методы.
- Антисептические растворы и мази.
- Мази и препараты антибактериального действия.
- Антигистаминные средства — для снижения зуда.
- Иммунотерапия.
- Антибиотики — после определения типа возбудителя и чувствительности его к препаратам.
- Вскрытие гнойников — при необходимости.
Профилактика
- Соблюдать правила личной гигиены, следить за состоянием кожи и ногтей, любые повреждения обрабатывать антисептиком.
- Укреплять иммунитет — полноценно питаться, принимать витамины, закаливаться, заниматься физкультурой.
- Избавляться от вредных привычек.
- Своевременно лечить зубы.
- Контролировать свое здоровье и не допускать хронических заболеваний.
Поделитесь статьёй в соцсетях:
Субинволюция матки – что это такое?
Слово «субинволюция» состоит из двух частей. Приставка переводится как «неполная» или «частичная», «инволюция» означает «восстановление». Патология довольно часто наблюдается в послеродовом периоде, ее диагностируют у 1-2% пациенток, а в общем числе осложнений она достигает 30-50%. Не все специалисты считают субинволицию самостоятельной нозологией. Некоторые ученые и врачи относят ее к первому проявлению воспалительного послеродового осложнения – эндометрита, который имеет инфекционную природу. Сторонники того, чтобы рассматривать субинволюцию как отдельную болезнь утверждают, что эндометрит является лишь продолжением развития бактериального либо вирусного инфекционного процесса в матке при этой патологии.
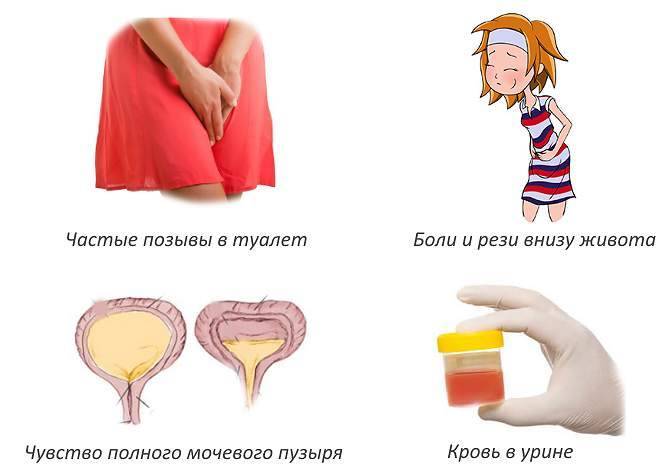
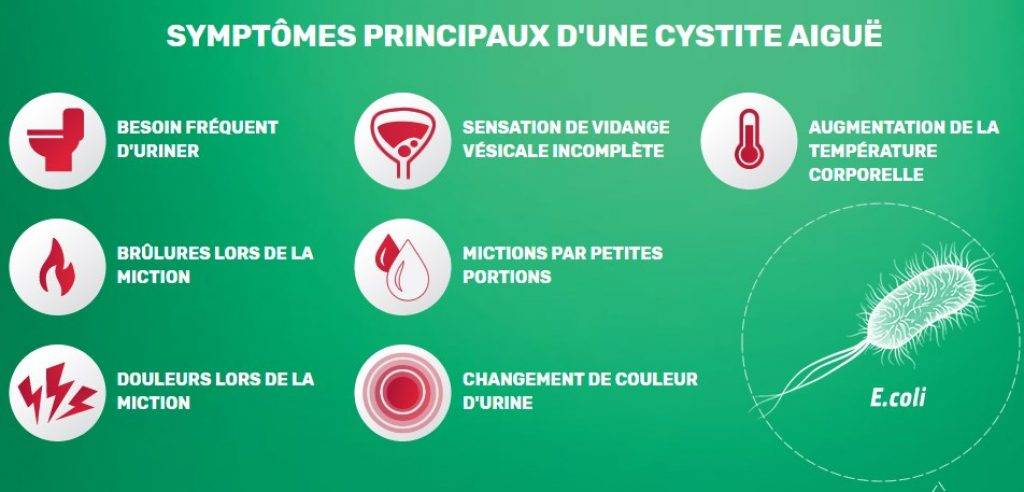
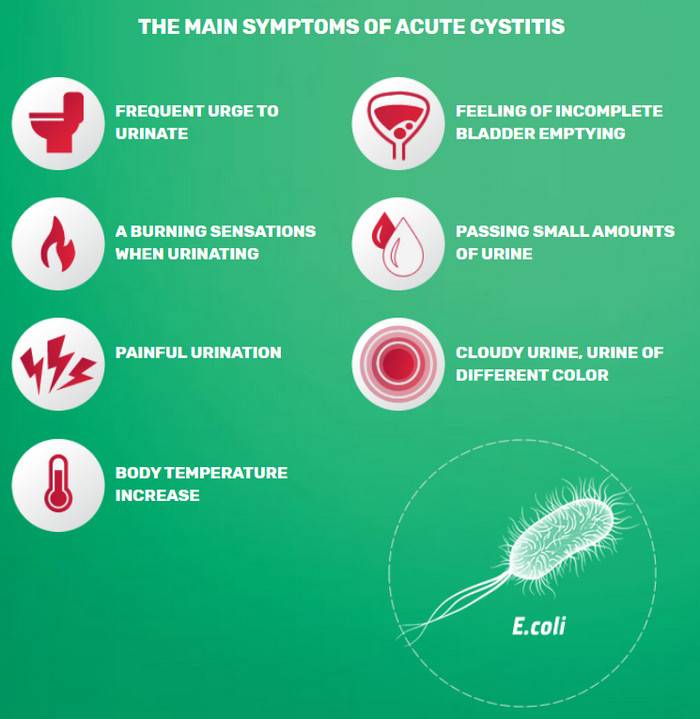
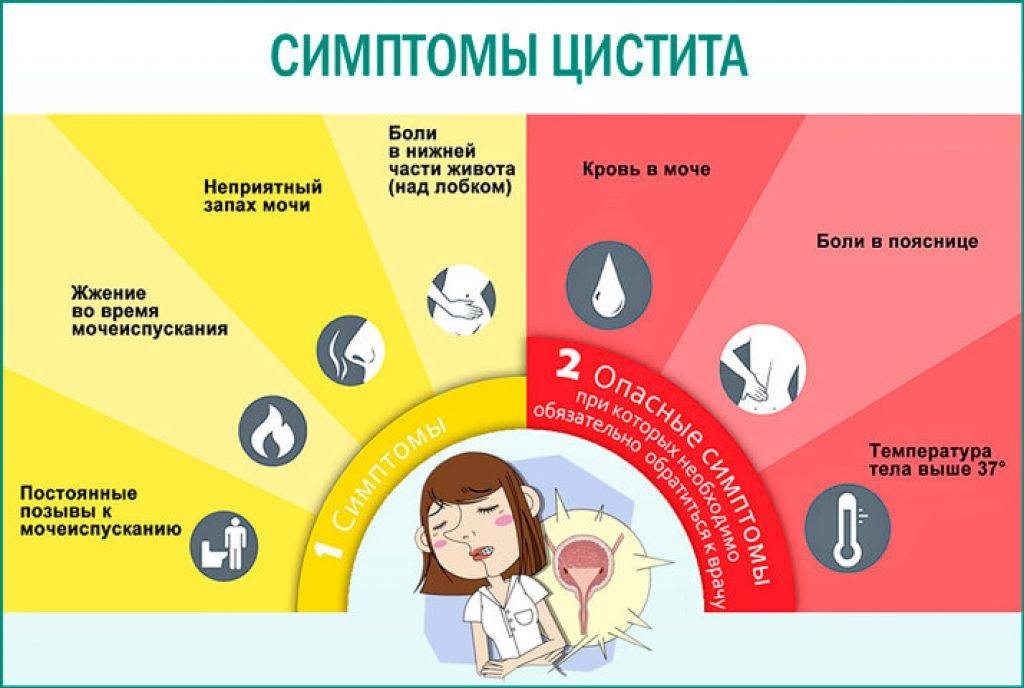
Признаки цистита у женщин и мужчин
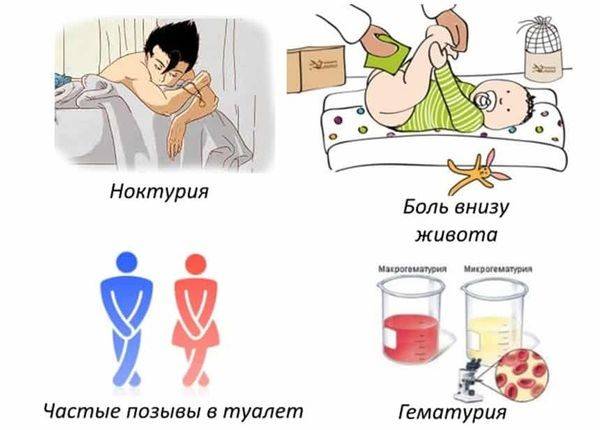
Присущие циститу симптомы условно разделяются на три группы:
- учащение позывов к мочеиспусканию;
- дискомфортное состояние при мочеиспускании;
- боль в надлобковой зоне.
Первые признаки болезни обычно стремительно развиваются, вплоть до появления мочи с кровью. Этот признак цистита называется гематурия. При этом не имеет значения – это впервые появившийся цистит или его обострение. Примесь крови в моче обусловлена глубоким распространением воспаления с деструкцией кровеносных сосудов.
Основной жалобой у больных выступает болезненное мочеиспускание и ощущение частых позывов, которые становятся главным дифференциальным признаком именно цистита, а не другой патологии, протекающей с развитием гематурии, например, опухолевого процесса в мочевыводящих путях.
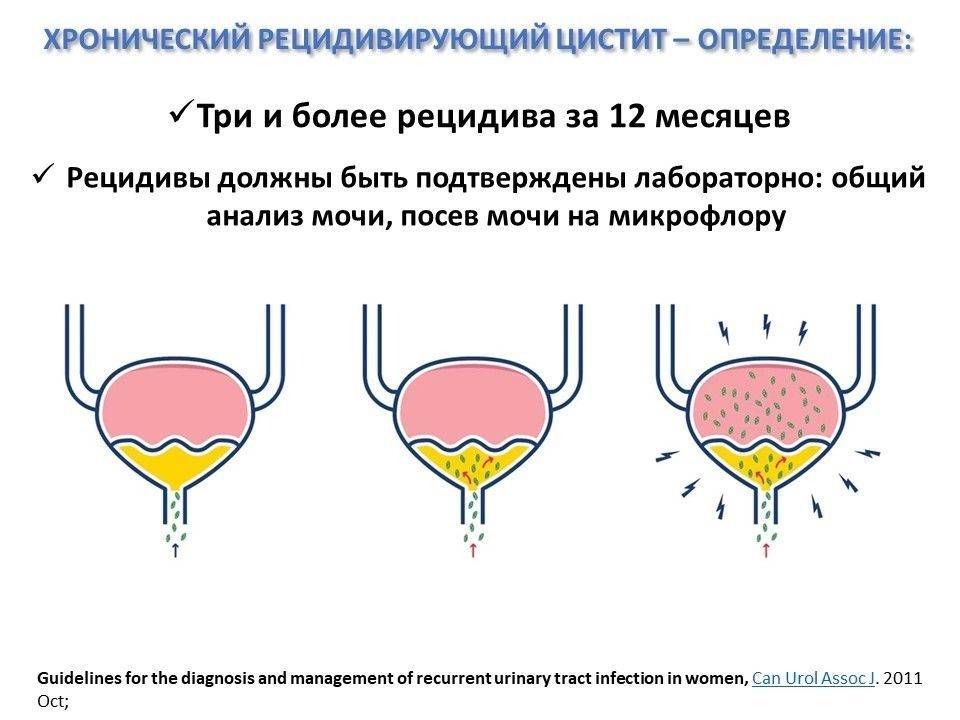
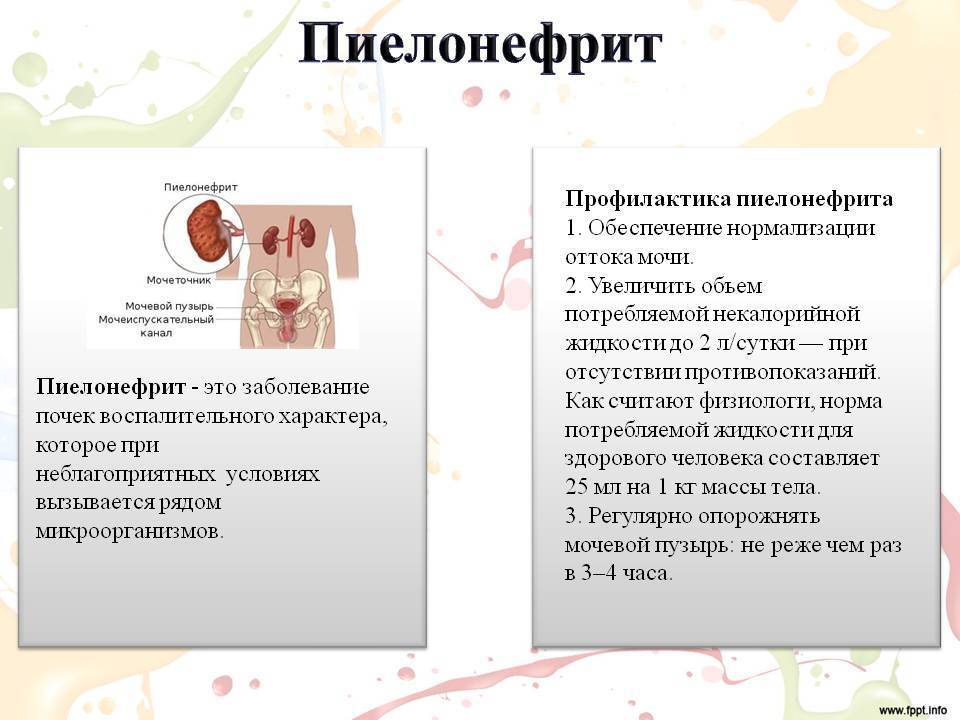
Зачастую цистит осложняется пиелонефритом, особенно если не лечить его соответственно врачебным рекомендациям. То есть, если появилась боль в пояснице при цистите, скорее всего, это связано с распространением воспаления на почки. Грозными последствиями также выступают – уросепсис, рубцевание и склерозирование стенки мочевыводящих путей.
Дифференциальная диагностика цистита
Дифференциальная диагностика заключается в исключении заболеваний, для которых характерны подобные симптомы.
Например, если есть признаки цистита (болезненное и частое мочеиспускание, изменения состава мочи и т. д.) и высокая температура, то это состояние может быть вызвано воспалением почечной лоханки, а не мочевого пузыря, а присутствие крови или гноя в моче, может быть вызвано наличием камня в мочевыводящих путях.
Если цистит после секса долгое время беспокоит и его трудно лечить, Вы должны пройти полное обследование, возможно причины лежат в наличии других заболеваний – например, активной вирусной инфекции, заболеваний передающихся половым путем и т.д.
Признаки цистита, не подтвержденные наличием бактерий в моче, могут быть связаны с довольно распространенной женской болезнью – цисталгией. Болезнь встречается исключительно среди женского населения, характеризующегося частым и болезненным мочеиспусканием, болью в нижней части живота. Цисталгия не изучена окончательно, но, по некоторым данным, она связана с гормональными нарушениями, нарушениями кровообращения вследствие патологических процессов в органах малого таза.
При диагностике урогинеколог полагается на жалобы пациентки и результаты проведенного обследования.
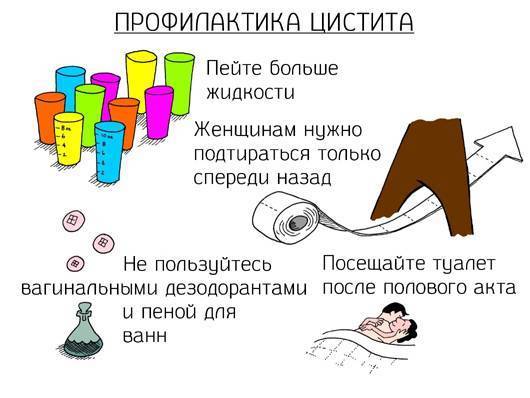
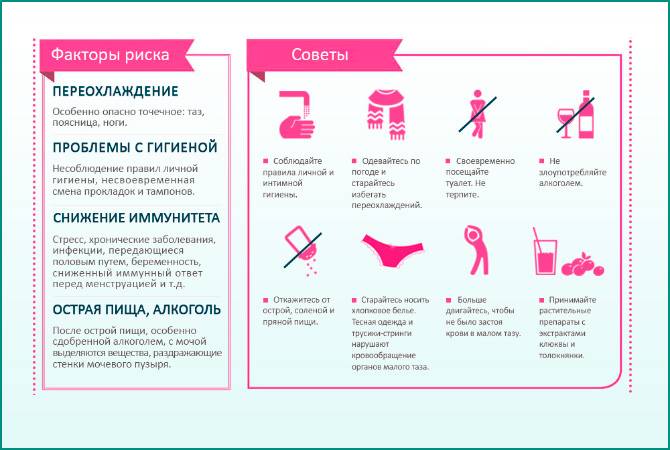
Профилактика заболевания
Чтобы избежать развития патологии, важно исключить факторы риска, которые к ней приводят. Поэтому нужно следовать таким рекомендациям:
- Предохраняться во время полового контакта.
- Избегать переохлаждений.
- Своевременно, качественно лечить урологические и гинекологические заболевания.
- Вести активный образ жизни.
- Наладить пищевой рацион.
Одним из ключевых моментов является личная гигиена. Она подразумевает не только водные процедуры и смену белья, но еще и режим мочеиспускания
Важно не терпеть, и опорожнять мочевой пузырь как минимум 5 раз в сутки
Вывод
Цистит – частая инфекционная проблема мужчин и женщин. Развивается при поражении бактериями, вирусами или грибками слизистой оболочки мочевого пузыря. Проявляется дизурическими явлениями, болями внизу живота, императивными позывами на мочеиспускание. Для диагностики используют общий анализ крови, узи, цистографию. Для лечения – антибиотики, симптоматические средства.
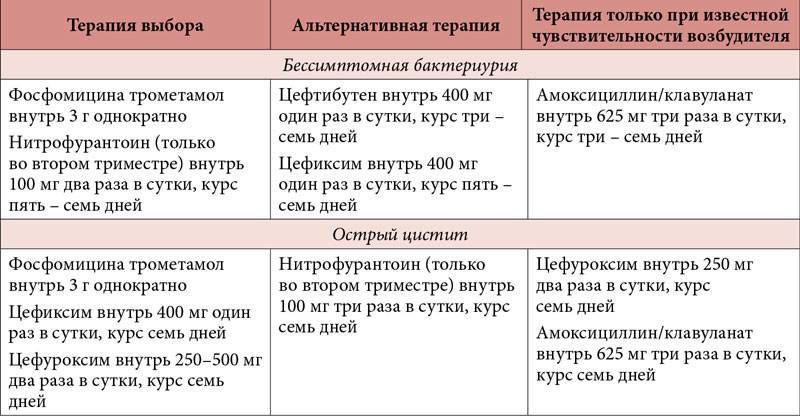
Лечение цистита
Цистит, вызванный бактериальной инфекцией, обычно лечат с помощью антибиотиков. Лечение неинфекционного цистита зависит от его причины.
Лечение бактериального цистита
Антибиотиками первой линии являются препараты, активные против кишечной палочки, или тех бактерий, которые были найдены в моче при посеве.
- Первичная инфекция. Симптомы обычно заметно улучшаются уже в первые дни лечения, однако врач, возможно, будет настаивать на продолжении терапии от трех до семи дней, в зависимости от тяжести вашей инфекции.
- Повторная инфекция. Если у вас случился рецидив ИМВП, врач может рекомендовать более длительное лечение антибиотиками, или направит вас к врачу, который специализируется на лечении инфекций мочевых путей (урологу или нефрологу) для выявления причины рецидивов. Для некоторых женщин с рецидивирующими бактериальными циститами, может быть полезной однократная доза антибиотика после каждого полового акта.
- Внутрибольничные инфекции. Внутрибольничные инфекции мочевого пузыря могут быть крайне трудны для лечения, потому что бактерии, вызывающие их, часто устойчивы к основным антибиотикам, используемым для терапии внебольничных инфекций мочевого пузыря. Поэтому врач может назначить сразу несколько антибиотиков.
Лечение интерстициального цистита
Причина развития интерстициального цистита остается неопределенной, поэтому нет универсальной схемы лечения, подходящей для всех пациентов одновременно. Врач может попробовать следующие методы лечения:
- Препараты, применяемые внутрь перорально, или вводимые непосредственно в мочевой пузырь.
- Местные процедуры, облегчающие симптомы, такие как растяжение мочевого пузыря, путем заполнения его водой или газом
- Возбуждение нерва легкими электрическими импульсами (физиолечение), чтобы облегчить боль в области таза, и, в некоторых случаях, снизить частоту мочеиспускания
Лечение других форм неинфекционного цистита
Прежде всего, следует устранить причину, вызывающую неинфекционный цистит: джакузи, спермицидный крем и тд.
Лечение цистита, который развивается как осложнение химиотерапии или лучевой терапии, фокусируется на подавлении боли (как правило, с помощью обезболивающих препаратов), и промывании, чтобы снизить контакт с раздражителями в мочевом пузыре.
Образ жизни и домашние средства
Цистит может быть весьма болезненным, но есть простые домашние методы, позволяющие значительно облегчить этот дискомфорт:
- Используйте грелку. Разместите грелку на нижней части живота, это значительно облегчит боль и тяжесть в области малого таза.
- Не допускайте обезвоживания. Пейте много жидкости. Избегайте кофе, алкоголь, кофеин-содержащие безалкогольные напитки, цитрусовые соки; а также острую пищу – до тех пор, пока не утихнут симптомы цистита. Эти вещества могут раздражать мочевой пузырь и усугублять частоту и интенсивность позывов к мочеиспусканию.
- Принимайте сидячую ванну. Погружайте промежность в горячую воду на 15-20 минут, это заметно облегчит боль и дискомфорт.
- При рецидивирующих ИМВП обсудите с врачом вашу личную оптимальную тактику терапии и симптоматического лечения.