Профилактика позднего выкидыша
Со всеми факторами, которые приводят к выкидышу на позднем сроке беременности, вполне можно справиться современными методами лечения. Это значительно повышает шансы на успех последующей беременности. К тому же, женщине необходимо заботиться о себе как до беременности, так и с самого её начала. От того, каков образ жизни женщины, зависит и течение её беременности. Для того чтобы не случалось поздних выкидышей, надо сто раз подумать, прерывать ли первую беременность, даже если она не была запланированной.
Слишком дорого можно заплатить за сомнительное удовольствие покурить сигареты или травку, выпить алкогольный напиток или походить зимой в тонких колготках. Также будущей матери следует подумать о полноценном правильном питании. Она должна употреблять много свежих ягод, фруктов и овощей, принимать рекомендованные врачом витамины.
Если во время беременности начались боль внизу живота или мажущиеся выделения из влагалища, следует немедленно обратиться к врачу. Ведь во многих случаях начавшийся поздний выкидыш можно остановить и сохранить жизнь ребёнка. Ни в коем случае не надо пользоваться рекомендациями случайных знакомых, подруг или народных умельцев.
Поздний выкидыш можно предотвратить или приостановить. В последнем случае у плода сохраняются шансы на жизнь.
Бесплатный прием репродуктолога
по 30 июня 2021Осталось дней: 28
Уважаемые пациенты! Клиника «Центр ЭКО» приглашает вас на бесплатный прием репродуктолога с проведением УЗИ и составлением плана лечения.
Другие статьи
Внимание! Важная информация о работе клиники
Уважаемые пациенты! Забота о вашем здоровье и безопасности – наш долг. «Центр ЭКО» предпринимает все необходимые меры для вашей защиты, в соответствии с рекомендациями Министерства Здравоохранения и Роспотребнадзора по предотвращению распространения вирусной инфекции.
Читать статью
Что такое ЭКО в естественном цикле
Протокол ЭКО в естественном цикле (ЕЦ) – наиболее щадящая процедура из всех программ экстракорпорального оплодотворения.
Читать статью
Как избежать угрозы выкидыша: меры профилактики
Учитывая число фактов, оказывающих влияние на течение беременности, найти волшебную формулу, при которой угроза выкидыша сводится к нулю невозможно. И все же некоторые профилактические меры помогут снизить риск осложнений до возможного минимума:
Комплексное обследование, пройти которое желательное как будущей матери, так и отцу позволит выявить возможную генетическую несовместимость и начать меры по сохранению беременности на самой ранней стадии в случае подтверждения проблемы.
Своевременное посещение гинеколога и сдача необходимых анализов поможет вовремя обнаружить и предотвратить развитие влагалищной инфекции.
При имеющихся наследственных заболеваниях, передающихся по материнской линии, обязательно следует информировать об этом своего наблюдающего врача.
Каждая беременная должна с удвоенным вниманием следить за применяемыми в пищу продуктами. Перед употреблением все ингредиенты, составляющие меню будущей матери должны быть подвергнуты необходимой обработке, чтобы избежать пищевых инфекций, способных привести к гибели плода.
Отказаться от употребления спиртного, сигарет и наркотических средств следует за несколько месяцев до планирования беременности.
Не переоценивайте свои силы
Не стоит отказываться от предложенной помощи по хозяйству. Если работа связана с большими физическими и эмоциональными нагрузками, воспользуйтесь больничным, чтобы пройти курс поддерживающей терапии.
Настройтесь на позитивное течение беременности, даже если ранее в вашей жизни возникала угроза выкидыша, и предыдущую беременность не удалось сохранить. Разговор с психологом и консультации лечащего врача помогут пережить горечь от утраты до наступления новой беременности.
Период ожидания малыша – это тот момент, когда пренебрежение советами специалиста может стать роковой ошибкой. Не стоит заниматься самолечением, при любых подозрениях следует проконсультироваться со своим лечащим врачом.
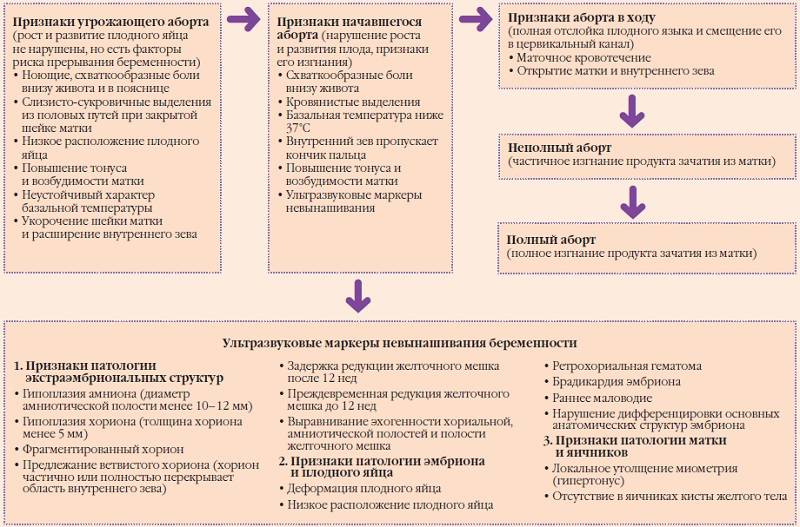
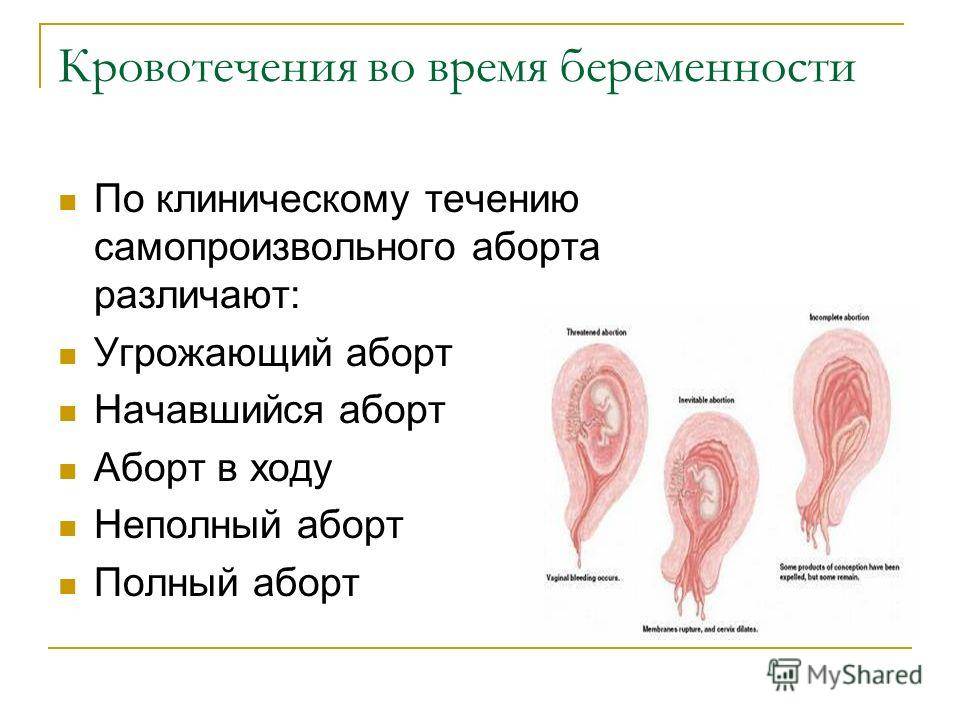
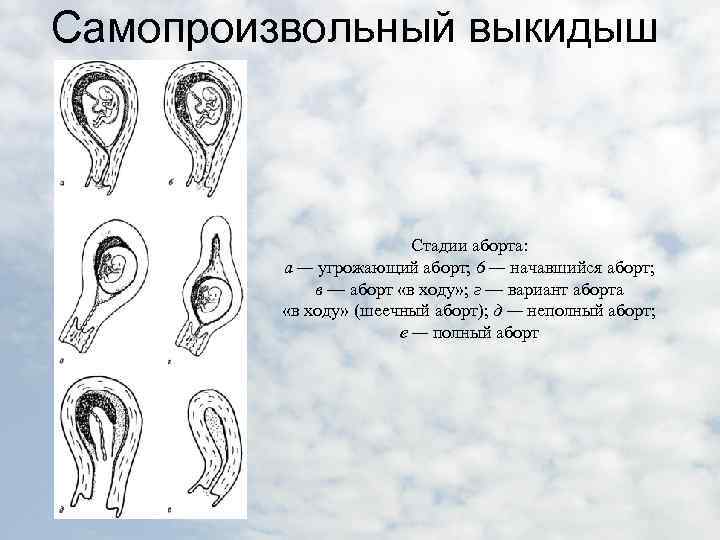
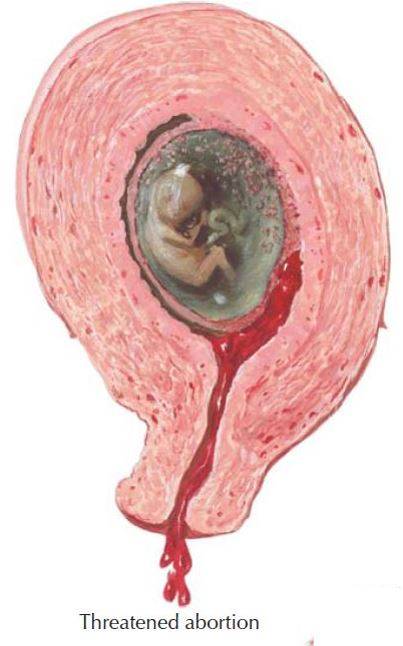
ДИАГНОСТИКА РАННИХ И ПОЗДНИХ САМОПРОИЗВОЛЬНЫХ ВЫКИДЫШЕЙ
Диагностировать невынашивание беременности на ранних и поздних сроках беременности можно с помощью конкретных определяющих факторов. Первым делом проверяют любые признаки беременности вообще, например, наличие задержки менструального цикла, чтобы убедится в этом
Дальше обращают внимание на присутствие болей ниже живота или кровяных выделений с половых органов, а также на паталогические изменения матки. Последний шаг для определения беременности заключается в проведении клинических исследований, таких как сдача анализов и ультразвуковая диагностика
Если существует хоть какая-либо угроза невынашивания, или же такой случай происходил, то необходимо проводить тщательную проверку еще на первом периоде гестации. К примеру, эхографическая диагностика достаточно эффективна, чтобы выявить проблемы, которые могут произойти с плодом. Дело в том, что во время трансабдоминального исследования создается так называемое «акустическое окно», при котором можно точней определить все нужные показатели развития плода. Также целесообразно выполнить трансвагинальную диагностику, результаты которой дадут точную картину состояния эмбриона. Можно выделить четыре основных этапа такой проверки на протяжении всей беременности.
Цель первого шага – оценить состояние эмбриона, поэтому необходимо провести его ультразвуковую визуализацию еще в первом триместре беременности. Если все в порядке, на шестой неделе беременности эмбрион в плодном яйце будет иметь диаметр около 14 миллиметров и свыше.
Второй шаг диагностики заключается в проверке копчико-теменного размера (КТР) плода. Поскольку существует прямая связь между данным размером и сроком беременности, то такой показатель может сказать о многом. Были созданы таблицы со значениями, где хранятся соответствия с допустимым отклонением в шесть дней. Отклонение (в данном случае – отставание) больше, чем в неделю свидетельствуют о том, что беременность проходит с осложнениями. Если же отставание больше двух недель, а КТР составляет меньше 18 миллиметров, то данная ситуация описывается как прогрессирующее отставание. Такой диагноз имеет очень высокий шанс возникновения самопроизвольного прерывания беременности.
Симптомы выкидыша
При выкидыше у женщины обычно возникают такие симптомы как вагинальное кровотечение, боль внизу живота и спазмы.
- Кровотечение может быть разной степени интенсивности. Для того, чтобы врачу было проще оценить тяжесть этого симптома, сообщите сколько прокладок меняется в течение дня и замечали ли присутствие сгустков крови и инородных тканей в выделениях из влагалища.
- Боль и спазмы возникают обычно внизу живота. Боль может быть одно – и двусторонняя, распространяться на спину и ягодицы, а также на гениталии.
- Могут исчезнуть такие признаки как тошнота при беременности, набухание и затвердение молочных желез.
Профилактика самопроизвольного выкидыша
Способов предотвращения выкидыша на самом деле нет. Профилактика самопроизвольного выкидыша заключается в установлении причин развития этой патологии. Иногда самопроизвольное прерывание беременности происходит однократно и без серьезных последствий, у женщины нет проблем с зачатием, вынашиванием и рождением здорового ребенка. К сожалению, это встречается редко.
Все чаще женщина сталкивается с проблемами и нарушениями здоровья, которые приводят к самопроизвольному прерыванию беременности. Поэтому, основным правилом профилактики выкидыша является тщательная подготовка к беременности.
ЗАПИСЬ НА ПРИЕМ
Клиника абортов и контрацепции в Санкт-Петербурге — отделение медицинского гинекологического объединения «Диана»
Запишитесь на прием, анализы или УЗИ через контактную форму или по т. +8 (812) 62-962-77. Мы работаем без выходных с 09:00 до 21:00.
Мы находимся в Красногвардейском районе, рядом со станциями метро «Новочеркасская», «Площадь Александра Невского» и «Ладожская».
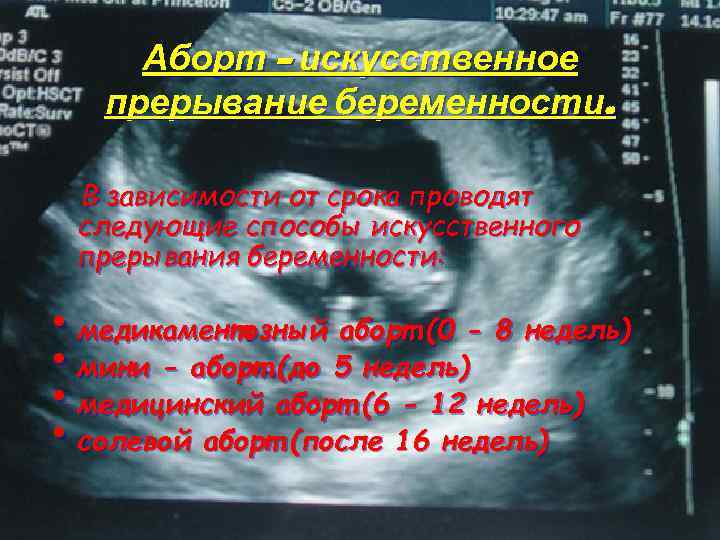
Стоимость медикаментозного аборта в нашей клинике 3300 руб. В стоимость входят все таблетки, осмотр гинеколога и УЗИ для определения сроков беременности.
Методы лечения
Проведя тщательное обследование и определив уровень опасности, врачом будет назначена сохраняющая терапия. В случае, когда риск прерывания беременности особо велик, будущую маму оставляют на лечение в стационаре до тех пор, пока ее состояние не стабилизируется и угроза выкидыша не будет устранена. Если же состояние не вызывает серьезных опасений женщина может проходить лечение и дома, при условии выполнения предписаний врача и сохранении полного спокойствия, для чего ей будут назначены успокоительные препараты на натуральной основе.
Лечение, направленное на сохранения беременности, включает следующие этапы:
1. Гормональная терапия
Если угроза выкидыша была вызвана гормональными нарушениями, беременной будет назначено лечение основным необходимым в этот период гормоном – прогестероном. Прием препаратов (обычно “Утрожестан” или “Дюфастон”) назначается по особой схеме и применяется до достижения срока в 16 недель. К этому времени созревшая плацента начинает вырабатывать необходимые гормоны самостоятельно.
Нужда в получении гормонов искусственным путем отпадает, однако очень важно знать, что резкое прекращение употребления прогестерона способно стать причиной самопроизвольного прерывания беременности. Отмена препарата должна происходит поэтапно, путем уменьшения поступающей в организм дозы еженедельно
2. Снижение тонуса
Назначение спазмолитиков позволяет снизить тонус матки и уменьшить болезненные ощущения. Наиболее распространенные препараты, которые можно применять до полного исчезновения боли: папаверин (свечи) и дротаверин (таблетки).
3. Поддержка витаминами
В обязательном порядке будущей маме будет назначен прием витаминов, что позволит не только укрепить организм в целом, но и способствует тому, что угроза выкидыша будет сведена к минимуму. Употребление фолиевой кислоты на протяжении первого триместра в качестве отдельного препарата или в составе витаминного комплекса позволит предотвратить развитие пороков нервной трубки эмбриона.
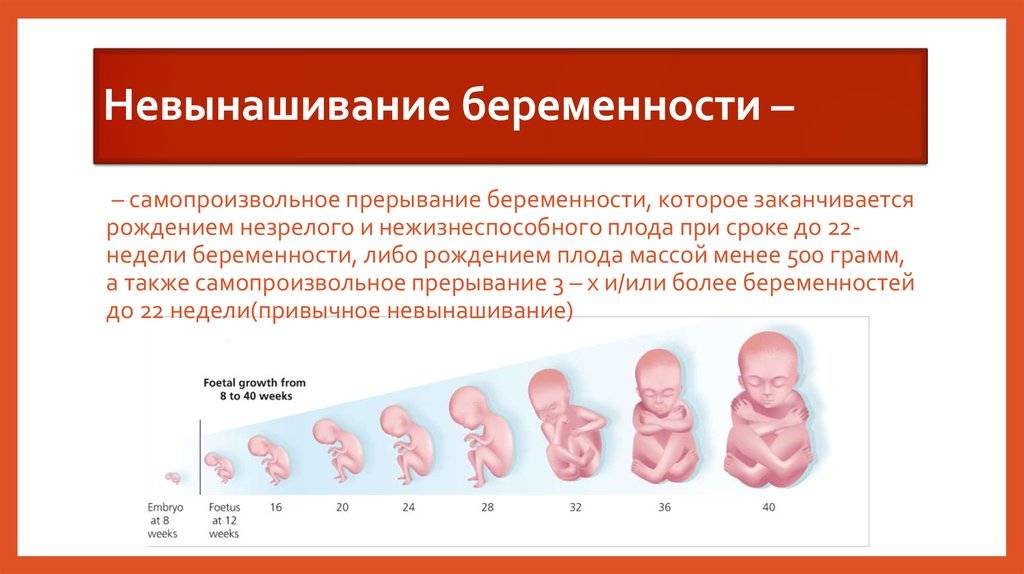
Что происходит при привычном выкидыше на разных сроках
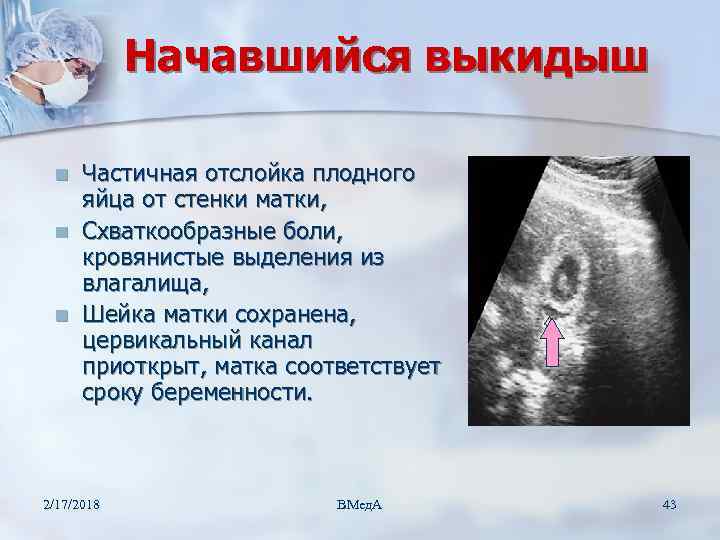
Большинство приступов происходит до 20 недель беременности, при этом признаки начавшегося самопроизвольного аборта отличаются для разных сроков:
- До 12-й недели выкидыш начинается с болезненных, тянущих болей внизу живота или поясницы. Далее следует довольно сильное кровотечение со сгустками. Могут присоединиться диарея и тошнота.
- В период с 12 до 20 недели считается, что выкидыш произошел на поздних сроках беременности. В этом случае описанные симптомы дополняют схваткообразные боли, идентичные тем, что появляются во время родов. Если показаться в этот момент гинекологу, он увидит что шейка матки сглаживается и раскрывается. На сроке близком к 20 недель у женщины изливаются околоплодные воды, отходят плод и послед.
Если женщина успевает вовремя распознать признаки выкидыша, когда еще отсутствуют сильные кровотечения из половых путей, при своевременной госпитализации есть шанс сохранения беременности. Такие пациентки требуют тщательного наблюдения со стороны медперсонала, в некоторых случаях их оставляют в стационаре вплоть до родов.
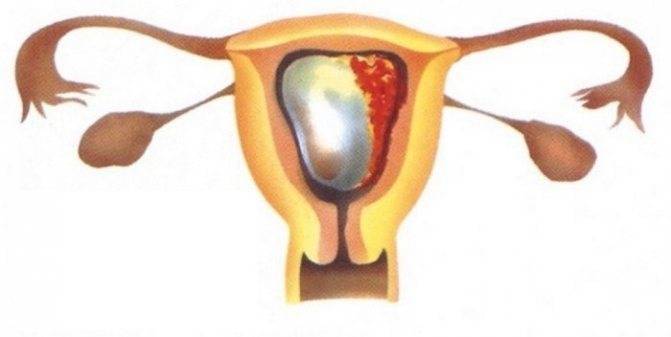
АНАТОМИЧЕСКИЕ ФАКТОРЫ НЕВЫНАШИВАНИЯ БЕРЕМЕННОСТИ
Самая распространенная причина самопроизвольного прерывания беременности во втором триместре – это истмико-цервикальная недостаточность (ИЦН). Данное заболевание характеризуется таким паталогическим состоянием шейки и истмического отдела матки, при котором их мускулатура больше не способна удерживать плод в правильном положении. Частота возникновение выкидышей при ИЦН составляет около 40%.
Шейка матки состоит из гладкомышечной (около 15%) и соединительной тканей (основная часть). По мере приближения к верхнему зеву соединительная ткань больше заменяется мышцами, которые функционируют аналогично принципу сфинктера. Нарушение в развитии матки является очень серьезной проблемой, особенно если мы говорим о беременности, ведь 15% случаев с таким диагнозом заканчиваются выкидышем.Неполноценная работа яичников, анатомические патологии матки, истмико-цервикальная недостаточность – все это приводит к нарушению возможности воспроизводить потомство. В зависимости от срока беременностиможно определить критерий, который оказался разрушительным для процесса эмбриогенеза.
Если говорить об анатомических особенностях женских половых органов, которые приводят к самопроизвольному прерыванию беременности, то одними из таких причин могут стать матка с разными степенями двурогости – седлообразная, полная или неполная внутриматочная перегородка, а также внутриматочная перегородка.
Пороки матки могут ассоциировать вместе со снижением функциональности яичников, в результате нарушая процесс прикрепления (имплантации) оплодотворенной яйцеклетки к стенке матки, в результате чего нарушается и сама децидуализация.
В последнее время участились случаи появления доброкачественной опухоли маткиу взрослых женщин, которые носят название миомы матки. Процент случаев самопроизвольного прерывания переменности при таком диагнозе составляет приблизительно шесть. Данный показатель варьируется в зависимости от локации и размеров опухоли. И действительно, риск выкидыша серьезно возрастает, если в нижней половине матки плацента прилегает к узлам миомы.
ОБСЛЕДОВАНИЕ ПРИ ПЛАНИРОВАНИИ БЕРЕМЕННОСТИ
Чтобы предупредить возможные осложнения при беременности, необходимо проходить тщательное обследование. Первым делом врачи изучают сведения прошлых медицинских исследований пациентки, в частности менструальный цикл и репродуктивную функцию. Далее проходят генетическое обследование, цель которого – определить шанс появления наследственного заболевания у будущего ребенка. После этого необходимо пройти общую проверку, и побывать у невропатолога, ЛОРа, терапевта, психотерапевта, иммунолога (сделать гомостазиограмму) и эндокринолога. В период планирования беременности необходимо сдать ряд анализовкрови и мочи.ПО их результатам можно будет определить уровень эстрогена, прогестерона, антителк хорионическому гонадотропину, а также антител к тканям собственных яичников и к сперматозоидам будущего отца. Чтобы была возможность выявить латентные инфекции, проводят обследование влагалища, маточной полости и канала шейки матки. Ультразвуковая диагностика – одно из самых важных мероприятий до беременности и во время ее. Если вы хотите ребенка, то нужно просканировать органы малого таза с помощью УЗИ, провести допплеровское картирование кровотока и оценить готовность эндометрия к внедрению эмбриона.
Определить, в каком состоянии находится гипофиз, поможет магнитно-резонансный тест и R-графия черепа со снимком турецкого седла. Также стоит сделать биопсию и гистероскопиюэндометрия матки, а также гистеросальпингографию, чтобы узнать состояние полости и труб матки. Помимо обследования женщины, немаловажным фактором является прохождение будущим отцом медосмотра у врача-уролога
В данной ситуации важно то, может ли мужчина воспроизводить потомство, все ли в порядке с эндокринной системой, а также наличие трансмиссивных заболеваний. При определении недостаточности лютеиновой фазы
Если у пациентки была выявлена недостаточность лютеиновой фазы (НЛФ), то необходимо принимать меры относительно диагностики. Сперва необходимо определить соответствие уровней гормона прогестерона в крови (в первую и во вторую фазу менструации), а также самый низкий показатель температуры тела во время сна. После того, как результаты стают известны, примерно на 23 день цикла дважды проводят гистологическое исследование соскоба эндометрия.
По факту получения результатов анализов пациентке назначают комплексную терапию в индивидуальном порядке, которая длится до момента приведения показателей в норму.
В случае привычного невынашивания беременности нужно проходить дополнительное обследование.
В нее входит:
- обследование влагалища, полости матки и цервикального канала на наличие вирусной и бактериологической инфекции;
- бактериологический посев – если требуется;
- изучение цервикального канала и маточной полости посредством патоморфологической и иммунногистохимической диагностики;
- ультразвуковое слежение за процессом созревания фолликула;
- ультразвуковая диагностика, которая включает в себя скрининг;
- двукратное исследование эндокринной системы, в частности измерение уровней гормонов в крови;
- обследование на наличие инфекций, которые появились от клещей или насекомых;
- проверка активности свертываемости крови;
- генетическое обследование;
- иммунологический анализ крови, при надобности – расширенный.
Звоните:
ИНФЕКЦИОННЫЕ ЗАБОЛЕВАНИЯ МАТЕРИ
Каждый из нас сталкивался с каким-либо инфекционным заболеванием, и, как привило, все привыкли воспринимать это как должное. Но в случае беременности к этому делу нужно относиться совершенно иначе, ведь самопроизвольное прерывание беременности может произойти не только от инфекции, а и от ее осложнений.
Острые вирусные заболевания, такие как герпес, краснуха, воспаление околоушной железы, ветряная оспа, цитомегаловирус и другие могут привести к выкидышу, рождению мертвого или неполноценного (в физиологическом понимании, с пороками) ребенка. К плоду вирус проникает сквозь плаценту, принося ему повреждения. Кроме такого специфичного пути передачи инфекции, существует вероятность инфицирования ребенка еще при зачатии посредством сперматозоидов. В таком случае происходит самопроизвольное прерывание беременности еще на начальных периодах гестации
Не менее важно обратить внимание на инфекционные заболевания на хронической основе – речь идет о проблемах с почками (хронический пиелонефрит), тонзиллите и др., а также на инфекционные заболевания, которые могут проходить в латентном состоянии, например, токсоплазмоз
Довольно часто можно столкнуться кольпитами (до 65%) у женщин репродуктивного возраста, в результате которых воспаляется слизистая оболочка влагалища. Причиной кольпитов могут стать урогенитальные заболевания–хламидиоз (15-20%), кандидоз (особенно часто проявляется после приема антибиотических средств, около 15%), микоплазмоз (25%), цитомегалия. Все вышеупомянутые инфекции могут привести к навынашиванию беременности.
Воспаление внутренней слизистой оболочки матки, при котором происходят необильные выделения, называется хроническим эндометритом, который также крайне негативно влияет на беременность.
Когда следует немедленно обратиться за медицинской помощью
Если вы беременны и испытываете следующие симптомы, необходимо срочно связаться с врачом:
- Вагинальное кровотечение
- Боль внизу живота или спазмы
- Слабость и/или тошноту
- Тяжелые приступы тошноты и рвоты
- Болезненность и повышенную частоту при мочеиспускании
При следующих симптомах нужно немедленно обратиться в медицинский стационар или вызвать скорую помощь :
- Если вы знаете, что беременны и интенсивность вагинального кровотечения такова, что приходится менять более, чем 1 прокладку в час.
- Если испытывете сильную боль и спазмы внизу живота
- Если в выделениях вы увидели что–либо, напоминающее ткани
- Если у вас ранее были случаи внематочной беременности
- Если вы испытываете сильное головокружение и обмороки
- Если у вас высокая температура (выше, чем 37. 5 )
Кто находится в зоне дополнительного риска?
От непроизвольного прерывания беременности не застрахована ни одна женщина и все же существует ряд факторов повышающих риск и требующих большего внимания со стороны будущей матери и дополнительного контроля со стороны наблюдающего врача:
- Если возраст будущей матери превышает 35 лет, угроза выкидыша существенно возрастает. Проведя ряд исследований, медики утверждают, что риск прерывания беременности после 30 лет увеличивается в 2 раза, после 40 лет вероятность выносить ребенка снижается до 20 %. Врачи связывают подобную проблему со старением яйцеклеток, которыми природа наделяет женщину при рождении и теряющими свою жизнестойкость, становясь старше. Перенесенные заболевания, скапливание токсичных веществ негативно сказываются на способности яйцеклеток к зачатию.
- О наличии у женщины хронических и эндокринных заболеваний, необходимо информировать наблюдающего врача еще до момента возникновения беременности. Нередко такая проблема, как сахарный диабет развивается параллельно с ростом плода. Находясь под постоянным контролем специалиста, женщина увеличивает шансы доносить долгожданного ребенка до безопасного срока.
- Новая беременность спустя короткий срок после недавно перенесенных родов – серьезный фактор, способный привести к неспособности организма выносить малыша. По мнению медиков, остерегаться новой беременности следует минимум в течение трех месяцев после родов.
- В случае если ранее женщина сталкивалась с проблемой самопроизвольного прерывания беременности, угроза выкидыша будет присутствовать и при последующем зачатии. По наблюдениям специалистов, в случае двух выкидышей последовавших друг за другом почти каждую новую беременность не удается сохранить до конца, если предварительно не было проведено необходимое обследование и не получено соответствующее лечение.
- Медицине известны немало случаев, когда генетическая несовместимость отца и матери приводили к отторжению плода. В наибольшей зоне риска находятся родители, у которых не совпадает резус-фактор крови. Если у матери отрицательный, а у отца положительный резус-фактор, может возникнуть ситуация, при которой женский организм, воспринимая развивающийся плод за инородное тело, пытается всеми силами избавиться от него.
- Современные женщины предпочитают вести активный образ жизни и работать до позднего срока. С одной стороны подобную активность можно только приветствовать, поскольку физическая подвижность помогает будущей маме легче перенести довольно сложный процесс предстоящих родов. Однако если женщине приходится постоянно испытывать чрезмерные нагрузки, поднимать тяжести, то это серьезный повод задуматься о смене работы либо скорейшем выходе в декретный отпуск.
Причины
Ряд гормонов отвечают за процесс прерывания беременности (окситоцин, желтое тело). На изгнание плода из матки влияют следующие факторы:
- развитие инфекционных процессов и воспалений;
- активное и пассивное курение;
- сильные пищевые отравления;
- гормональные нарушения;
- неоднократность проведения абортов;
- проживание в местах с неблагоприятной экологией;
- плохая наследственность.
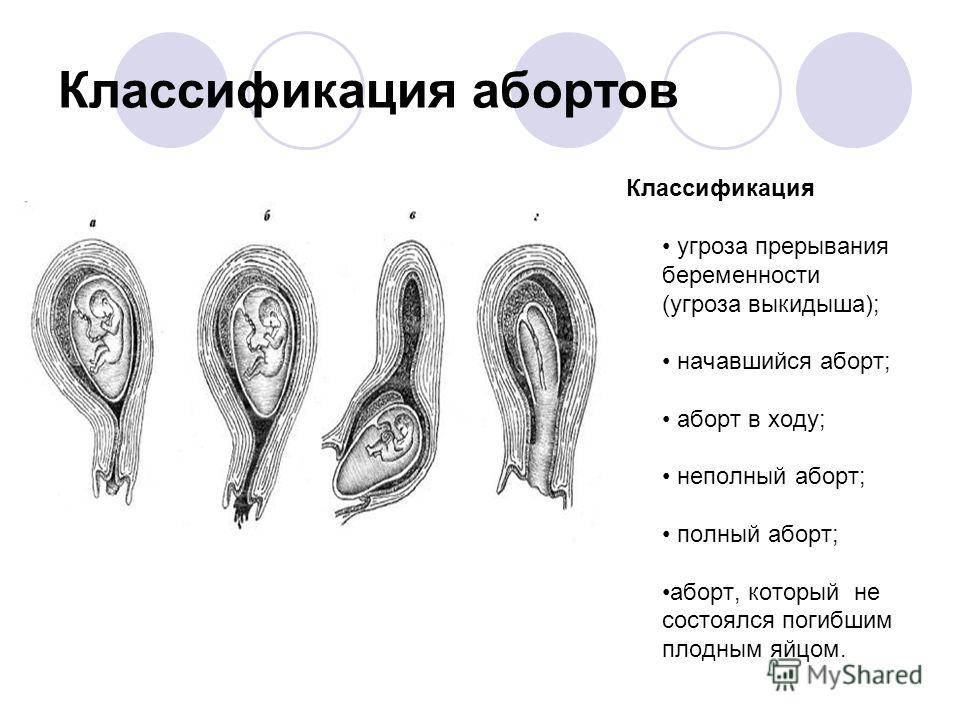
Неполный аборт — нечастое осложнение, от общего количества абортов эта часть случаев занимает не более 4%. Чем раньше он будет выявлен, тем выше шансы женщины на скорое возвращение к привычному для себя образу жизни и полное выздоровление.
Статьи о прерывании беременности:
- Абортивные таблетки
- Как проходит прием гинеколога
- Хирургический аборт
- Диагностика половых инфекций у женщин
- Диагностика гинекологических заболеваний
- Лечение женских заболеваний
- УЗИ малого таза
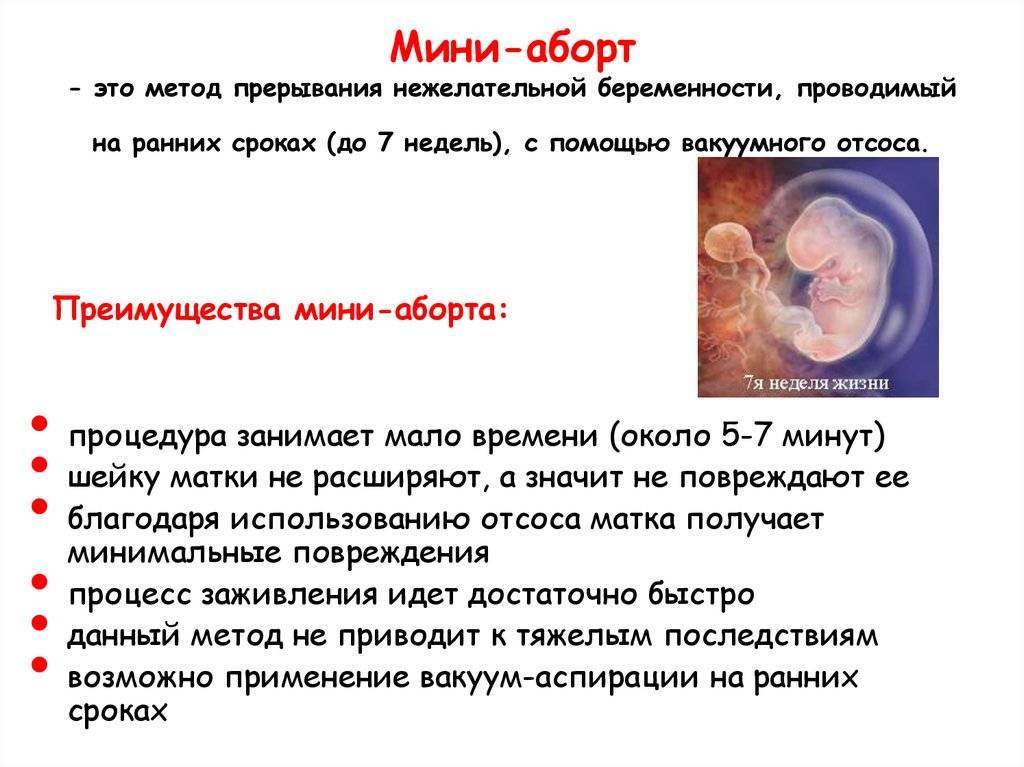
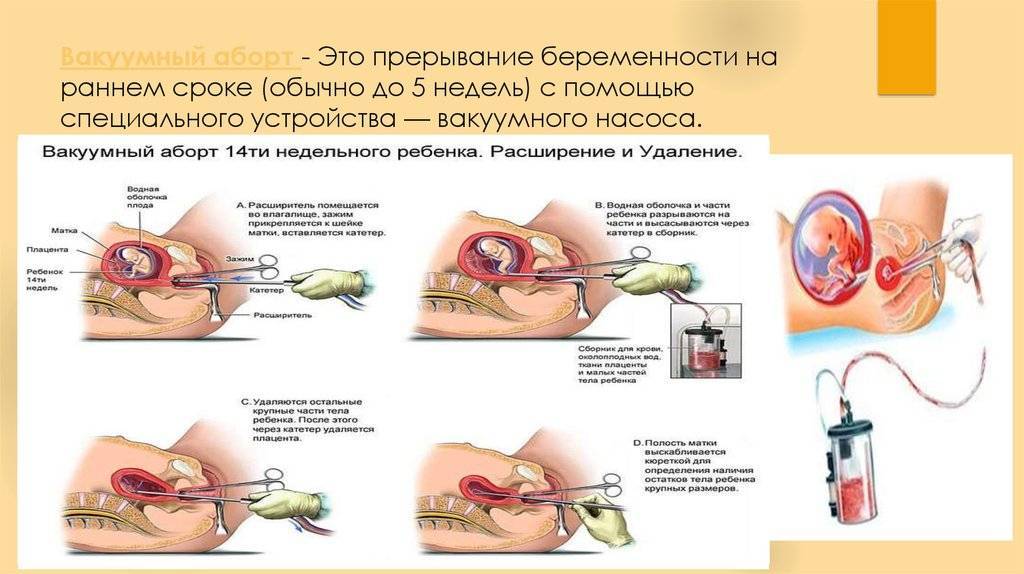
- Вакуумный аборт
- Обследование перед абортом
- Медикаментозный аборт
- Аборт на ранних сроках
- Аборт на поздних сроках
- Внутриматочная спираль
Причины привычного выкидыша
Неоднократно повторяющийся выкидыш может иметь множество причин, установить которые удается только при проведении тщательной диагностики состояния здоровья пациентки. Патология может иметь следующие причины:
- Искусственный хирургический аборт при первой беременности. Патология развивается в результате повреждения внутреннего зева матки или попадания в матку инфекции. В некоторых случаях после аборта в центральной нервной системе развивается страх по типу следовых реакций, что и приводит к невынашиванию очередной беременности в виде выкидыша или замершей беременности.. Если уж вы решились на прерывание беременности, выбирайте малотравматичные виды аборта, не связанные с хирургическим вмешательством. В частности подойдет медикаментозный аборт.
- Врожденная или приобретенная истмико-цервикальная недостаточность – неполноценность шейки или перешейка матки, при которой она не удерживает плод. Несовместимость партнеров по резус-фактору или резус-конфликт у плода и матери. Выявить патологию очень легко, достаточно сдать анализ крови на резус-фактор.
- Гипертоническая болезнь и нефрит становятся частыми причинами самопроизвольного повторяющегося аборта на поздних сроках беременности. Обе патологии связаны с мощным давлением в сосудах и проблемами кровотока, тогда как матка при беременности не должна быть в тонусе.
- Пороки развития матки – двурогая, седловидная. Легко выявляются на УЗИ матки.
- Повышенное образование в организме антител к фосфолипидам. Выявляются анализом крови на фосфолипидный синдром.
- Генетические патологии плода — организм отторгает нежизнеспособный плод.
- Синехии и фибромиомы матки.
- Психические травмы и эмоциональный фактор.
Что делать при подозрении на угрозу выкидыша?
Даже при малейшем подозрении, следует незамедлительно обратиться к специалисту
Очень важно сохранять трезвость рассудка и не впадать в панику. Ваше спокойствие и своевременно оказанная медицинская помощь в большинстве случаев помогают сохранить беременность
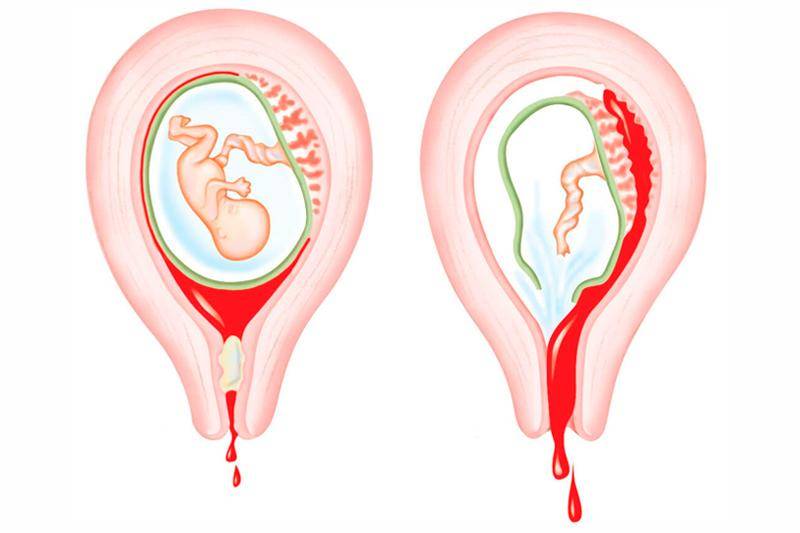
Заметив кровянистые выделения, свидетельствующие о возможной отслойки хориона – оболочек эмбриона, при помощи которых он удерживается на стенках матки, следует лечь и вызвать скорую помощь. Пытаться добраться до медицинского учреждения самостоятельно в подобном состоянии не стоит.
В случае если врачом будет заподозрена угроза выкидыша, прояснить ситуацию и выявить степень опасности поможет ряд анализов и обследований. В первую очередь, специалист проверит сердцебиение развивающегося плода. Ультразвуковое исследование поможет узнать о состоянии плаценты и эмбриона, а также покажет возможные патологии строения матки. Осмотр гинеколога позволит определить наличие тонуса.
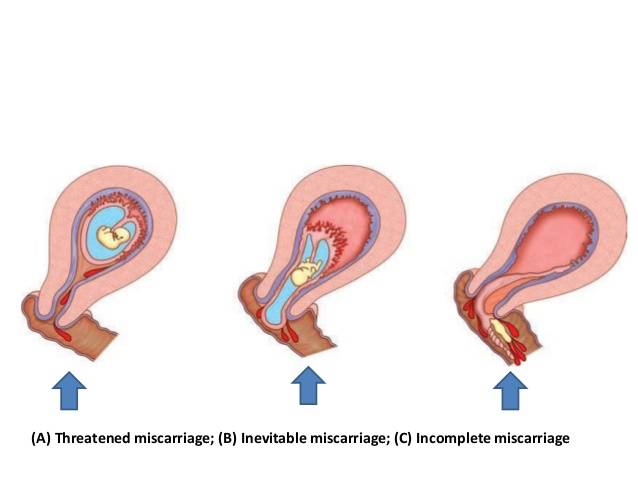
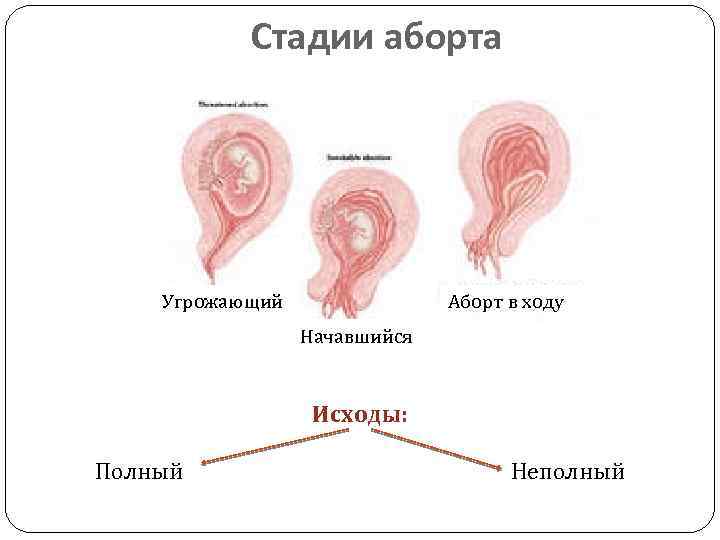
Лечение выкидыша
Угроза выкидыша и начавшийся выкидыш являются обратимыми состояниями. Если диагностируется аборт в ходу или более поздние стадии, попытки сохранить беременность не имеют смысла. Поэтому при неполном аборте применяют расширение шейки матки и выскабливание полости матки от остатков. В тех случаях, когда есть предположения, что угроза выкидыша происходит из-за наличия инфекции урогенитального тракта, проводят ее лечение. Если есть подозрения на возникновение резус-конфликта при беременности, водят антирезусную свыротку. В том случае, если по данным узи не наблюдается отслойки плаценты, канал шейки матки закрыт, кровотечение незначительное, а анализы крови в норме, можно оставаться дома и следовать таким инструкциям:
- Много отдыхать, стараясь соблюдать постельный режим
- Не подмываться при помощи душа
- Не вступать в сексуальные контакты
- Внимательно следить не появляются ли в выделениях из влагалища белые или серые куски ткани
- Обязательно обращаться за помощью, если чувствуете ухудшение симптомов
- В течение 48 часов повторно посетить врача