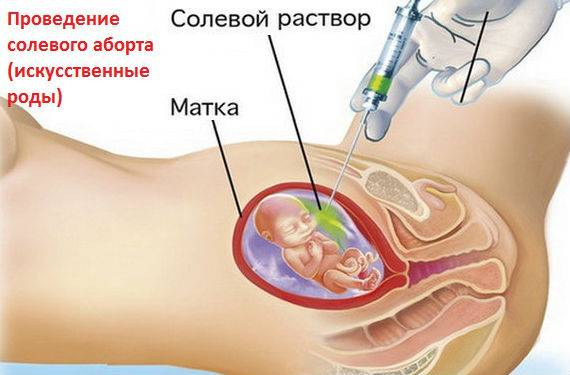
Последствия
Узнав о том, как делаются искусственные роды и сколько они длятся, женщина понимает, какой стресс придется пережить ее организму. Последствия искусственных родов могут серьезно отразиться на ее здоровье. Врачи стараются не допускать эту нежелательную процедуру, выполняя ее при крайних обстоятельствах, а социальные работники соглашаются на нее только в безвыходной ситуации.
Последствиями искусственного родоразрешения являются:
- Кровотечение. Матка роженицы выглядит как огромная рана, но если роды прошли в срок, то включается защитный механизм, предотвращающий риск серьезных кровотечений. При искусственных родах этой защиты просто нет, поэтому кровотечение возникает довольно часто.
- Плацентарный полип. Если в ходе родов останется участок ворсистой оболочки, то он может прорасти соединительной тканью и превратиться в плацентарный полип. Последствия серьезны: кровотечения и обильные месячные после искусственных родов, железодефицитная анемия. Необходимо повторное выскабливание матки.
- Бесплодие. Новая беременность после искусственных родов может наступить только после специфического дорогостоящего лечения. Нередко и оно оказывается неэффективным, и женщина навсегда получает диагноз «вторичное бесплодие».
- Воспаление. Острые и хронические воспалительные явления — не редкость при искусственном родоразрешении. Воспаление может затронуть не только полость матки, но и остальные органы малого таза — маточные трубы, яичники. В результате этот процесс может обернуться такими последствиями, как дисфункция яичников, внематочная беременность, гормональные проблемы и многое другое.
- Абсцессы. Появляются на фоне запущенной стадии воспаления в брюшной полости. Гнойный процесс в полости матки и за ее пределами опасен для жизни женщины, поскольку чреват такими осложнениями, как перитонит и сепсис.
- Разрыв шейки матки. Это осложнение становится явной угрозой вынашиванию беременности в будущем. Риск выкидыша или преждевременных родов после искусственных становятся высоким для несостоявшейся когда-то матери.
Перед тем как решиться на искусственное родоразрешение, необходимо все тщательно обдумать и принимать положительное решение только в том случае, если другого выхода действительно нет.
Когда проводятся искусственные роды?
Перед тем как проводить искусственные роды на ранних сроках, врачи делают всестороннее обследование, чтобы убедиться, что без них не обойтись. Если есть серьезные факторы, которые отрицательно скажутся на здоровье матери, дается направление на процедуру.
Искусственные роды по медицинским показаниям рекомендуются при:
- заболевания хронического характера, которые не позволяют выносить ребенка;
- психических заболеваниях беременной;
- серьезных проблемах с генетикой ребенка;
- досрочной отслойке плаценты или замершей беременности;
- возрасте мамы, не достигшей 16 лет;
- кровотечениях из матки;
- обнаруженных аномалиях плода;
- онкологических заболеваниях,
- венерических заболеваниях;
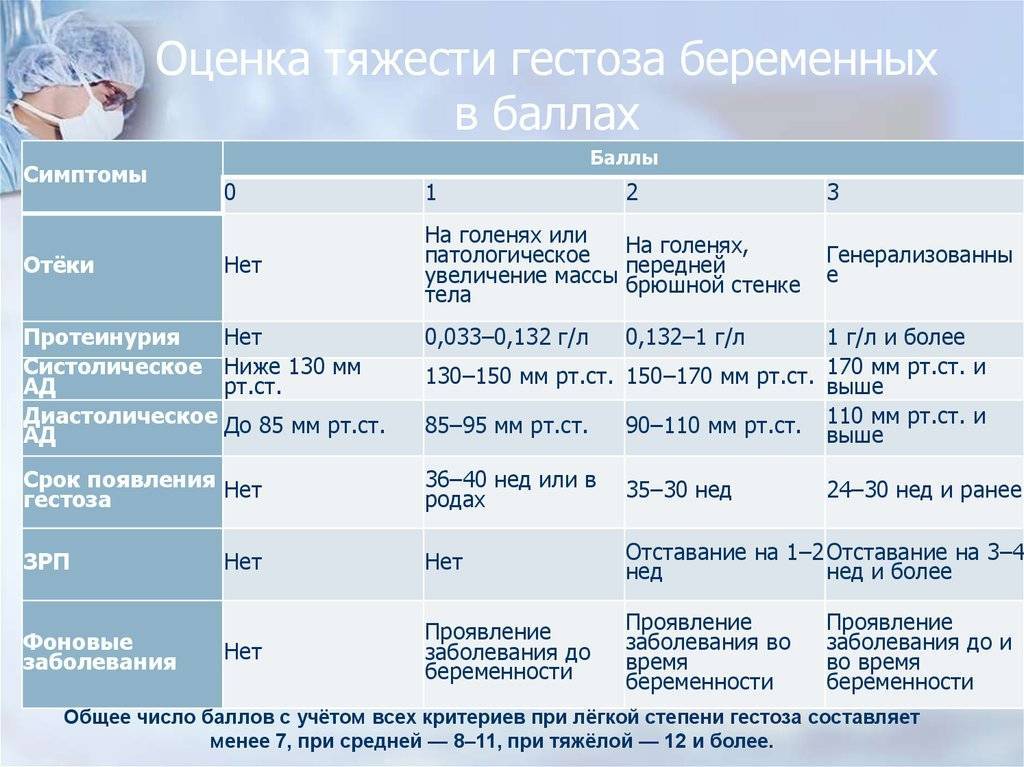
- тяжелых стадиях гестоза;
- резус-конфликте.
Процедура может быть необходима также, если родители наркоманы и алкоголики, и ребенок не может родиться здоровым.
Медицинским показателем также служит переношенная беременность, когда женщина перехаживает, а малыш уже должен появиться на свет.
Роды не будут проводиться без согласия самой женщины. И ей необходимо все хорошо продумать и взвесить, прежде чем на них соглашаться, особенно по социальным показаниям, когда есть все шансы выносить малыша и родить его здоровым. Все же женщины решаются на аборт по социальным показаниям, когда:
- остаются без супруга (он умирает или становится инвалидом);
- беременеют после изнасилования;
- лишены родительских прав на первых детей;
- отбывают срок в тюрьмах.
Решение об искусственных родах по социальным факторам также принимается консилиумом, который должен тщательно проанализировать в каких условиях проживает женщина, и ее состояние. Положительный ответ дается в крайних случаях.
Читайте еще: Преждевременные роды: стадии, причины, симптомы, диагностика, лечение и профилактика, последствия
2.Этапы операции
На первом этапе больного подключают к кардиомониторам, обрабатывается грудная клетка, подводятся дыхательные трубки от аппарата искусственного дыхания, который подключается только после того, как начнет действовать наркоз (т.е. единственным дискомфортом для больного может стать некоторое першение и саднение в горле после операции).
Анестезиолог вводит пациента в состояние общего наркоза. С этого момента оперируемый не ощущает ничего.
Через пищевод в область сердца помещается ультразвуковое устройство, транслирующее изображение сердца на монитор в течение всей операции.
Второй этап – это открытие грудной клетки. После разметки кардиохирург делает разрез на груди от вершины грудной клетки до пупка. При малоинвазивном методе длина разреза меньше на две трети.
Целью третьего этапа является подключение к аппарату, обеспечивающему искусственное кровообращение. Во время операции обогащение крови кислородом происходит вне лёгких, затем она возвращается в аорту и движется по большому кругу кровообращения.
На этом этапе хирург останавливает сердце, промывает его и помещает в специальный раствор, поддерживающий его жизнеспособность вне кровообращения.
Четвёртый и пятый этапы – это собственно замена клапана. Аорта разрезается, удаляется больной клапан. Если поражена и часть аорты, она тоже удаляется и ставится трансплантат. Отверстие клапана замеряется для подбора нового клапана нужного размера. Новый клапан пришивается, затем необходимо проконтролировать отсутствие истечений через него.
Шестой этап – это отключение от аппарата искусственного кровообращения. Зашивается аорта, из полости сердца удаляется попавший в него воздух. Сердце начитает биться под током собственной крови. Если наблюдается неровный ритм, применяется электрошок, который восстанавливает ровный пульс.
Седьмой этап – закрытие грудной клетки. Кости и ткани сшиваются, грудина закрывается швом, которые остаётся видимым на всю жизнь.
Вся операция обычно длится от 2 до 5 часов.
Немаловажным для исхода лечения является восьмой этап. Начинается он в палате интенсивной терапии. Выписка из стационара происходит на 5-9 день после операции. Послеоперационная реабилитация продолжается амбулаторно.
Противопоказания к планируемым родам
Наряду с показаниями есть ряд противопоказаний к осуществлению плановых родов, при которых показано только плановое кесарево сечение:
- узкий таз (анатомические размеры плода гораздо больше размеров таза беременной);
- рубцы на матке;
- полное предлежание плаценты;
- кровотечение при неполном предлежании плаценты;
- деформация половых органов или таза;
- тазовое, косое или поперечное положение плода;
- острое кислородное голодание плода;
- отход околоплодных вод до родов;
- эклампсия или преэклампсия;
- плохая свертываемость крови;
- терапия антикоагулянтами;
- почечная или печеночная недостаточность;
- тяжелые патологии легких и сердца;
- тяжелая гемолитическая болезнь плода;
- онкология шейки матки;
- индивидуальная непереносимость препаратов для «созревания» шейки матки»;
- острые воспаления различной локализации;
- срок беременности до 37 недель;
- анемия, порфирия (наследственная патология нарушения пигментного обмена);
- длительное лечение кортикостероидами;
- незрелые родовые пути (при отсутствии положительного результата от препаратов после их регулярного приема не более одной недели).
Простагландины и стимуляция родов
В процессе родов участвуют два: простагландин Е2 и простагландин F2a.
Простагналдин Е2 образуется в плаценте (детской части) и шейке матки. Благодаря ему шейка матки становится зрелой, запускается процесс родовой деятельности.
Простагландин F2a вырабатывается в плаценте (маминой части) и мышцах матки. Он отвечает за поддержание силы сокращений матки.
Применяют:

- в случаях переношенной беременности;
- в случаях незрелой шейки матки;
- для срочных родов.
Простагландин (свечи, гель) вводят во влагалище. Шейка матки становится зрелой, раскрывается, наступает процесс родов.
Этот способ родовозбуждения является безболезненным, атравматичным и минимально опасным.
Медикаментозное обезболивание
Для медикаментозного обезболивания в процессе родов применяют методы анальгезии и анестезии. Различаются они тем, что при анальгезии используют препараты, уменьшающие болевые ощущения лишь частично, а при анестезии проводится полное обезболивание пациентки, зачастую с отключением двигательных функций и сознания.
Аналгезия проводится как во время схваток, так и в процессе родов, а анестезия чаще всего используется при операции кесарева сечения, то есть, во время родов. Отдельное место в этой классификации занимает эпидуральная анестезия – она применяется как для снятия болей во время схваток, так и для анестезии при родах или во время операции.
Сделайте первый шагзапишитесь на прием к врачу!
Записаться на прием к врачу
Плюсы программируемых родов
На самом деле программировать роды удобно. Выигрывают от этого все: и медицинский персонал, и будущая мама. Запланировать рождение ребенка можно на определенное время суток, при этом ваш организм уже будет тщательно подготовлен к его появлению. Учеными уже доказано, что показатели здоровья детей, рожденных в результате плановых естественных родов, ничем не отличаются от аналогичных показателей у детей после кесарева сечения.
С помощью планируемых родов можно сохранить здоровье детей, которые в случае дальнейшего сохранения беременности имеют риск угрозы жизни по причине воздействия таких факторов как:
- много- или маловодие;
- резус-конфликт;
- хроническая плацентарная недостаточность;
- гестоз;
- перенашивание.
Значительным плюсом плановых родов, в отличие от спонтанных, является то, что они в несколько раз снижают вероятность возникновения:
- родовых травм (парез нервов, переломы ключицы и т.д.) – в четыре раза;
- асфиксии (нехватки кислорода) – в два раза;
- ишемических поражений (уменьшение кровотока) ЦНС – в два раза.
Методика проведения программируемых родов
Для подготовки к плановым родам, беременную заранее помещают в стационар, где проводят клинические, ультразвуковые и лабораторные обследования женщины. В случае программируемых родов активность матки и состояние плода должны находиться под постоянным динамическим контролем.
Тактика ведения плановых родов строится на основании оценки:
- степени риска развития осложнений и угрозы здоровью плода и мамы;
- «зрелости» шейки матки;
- состояния фето-плацентарного комплекса (УЗИ, допплерометрия).
После приема одной таблетки мифепристона (двух с промежутком в 24 часа) у большинства женщин (90%) в течение двух дней начинается родовая деятельность, и шейка матки раскрывается до необходимых размеров. Если этого не происходит на третьи сутки даже при условии приема второй таблетки, то готовить беременную продолжают простагландинами.
У мифепристона существуют свои побочные эффекты, что может привести:
- к аномалиям родовой деятельности;
- слабости родовых сил;
- обострению инфекций мочевыводящих путей и матки после родов;
- субинволюции матки (замедлению ее обратного развития).
Весь процесс подготовки к программируемым родам и само родоразрешение находятся под контролем специалиста. Наличие допплерометрического, кардиотокографического и аускультативного контроля – обязательные условия. У рожденного ребенка педиатр проводит тщательную оценку состояния его здоровья, по которой врачи будут выстраивать дальнейшую тактику ведения новорожденного.
Не относитесь скептически к программируемым родам, если у Вас есть к ним показания. С помощью родов по плану Вы сможете несмотря ни на что родить здорового ребенка.
Главное – причина
На сегодняшний день существуют нормативные акты Минздравсоцразвития РФ, которые базируются на Законе об охране здоровья граждан, и определяют показания к искусственным родам по причинам социальным или медицинским.
В свою очередь, медицинские показания могут проявляться со стороны женщины или со стороны плода. Все причины описаны в соответствующем приказе МЗ РФ №736, вступившем в силу 3 декабря 2007 года.
С этого момента каждому врачу в нашей стране точно известны конкретные показания для проведения искусственных родов на сроке беременности с 12 по 22 недели.
Медицинские показания
Медицинские показания, которые разрешены женщинам:
- Патологическая беременность, опасная для жизни женщины.
- Утрата дееспособности вследствие психических расстройств.
- Недавно перенесённые тяжелые хирургические вмешательства.
- Серьёзные заболевания крови и легких.
- Тиреотоксикоз.
- Прогрессирующий полиневрит.
- Юный возраст, а именно – до 16 лет.
- Онкология.
- Существенные поражения тканей почек или печени.
- Туберкулез.
- Недостаточность кровообращения вследствие заболевания сердечно-сосудистой системы.
- Эпилепсия.
- Язвы двенадцатиперстной кишки или желудка.
- Нарушение функции суставов вследствие их поражения.
- Рассеянный склероз.
- Сахарный диабет
- Серьёзные повреждения органов слуха или зрения.
- Опасные заболевания, имевшие место быть во время беременности (такие, как краснуха).
Причины, не зависящие от беременной:
- Замершая или неразвивающаяся беременность.
- Тяжелые аномалии развития плода.
- Некорректируемые хромосомные сбои у плода.
Когда речь идет о проблемах, связанных с плодом, врачи обязаны рассматривать каждый отдельно взятый случай в индивидуальном порядке.
В медицинском учреждении собирается комиссия, куда входит врач-гинеколог, руководитель медицинского учреждения, и непременно, врач-специалист по области, к которой относится выявленная болезнь.
Беременная получит сведения о диагнозе в документе, заверенном печатью учреждения и подписями всех медиков.
Социальные показания
Сегодня в законодательстве РФ можно найти чёткий список причин социального характера, по которым беременная может прибегнуть к процедуре искусственных родов на поздних сроках.
К таковым относятся следующие обстоятельства:
- ограничение или лишение женщины родительских прав по отношению к её другим детям;
- беременность, наступившая вследствие (задокументированного) принудительного полового акта;
- женщина или её супруг отбывают срок наказания в местах лишения свободы;
- нетрудоспособность мужа по причине инвалидности первой группы;
- смерть супруга, случившаяся в период беременности.
Если беременная желает избавиться от здорового плода по какой-то из вышеперечисленных причин – она должна подать заявление и приложить к нему все нужные документы.
Медицинские показания
Существуют случаи, когда вынашивание беременности представляет собой угрозу здоровью будущей матери. В этой и некоторых других ситуациях говорят, что присутствуют медицинские показания к аборту. Рассмотрим их подробнее:
- Нарушения здоровья матери, когда вынашивание беременности угрожает ее жизни. Это имеет место при ряде тяжелых заболеваний, к которым относятся сахарный диабет, болезни сердца и почек, анемия, гипертония, онкологические заболевания и болезни крови. Часто аборт выполняется при активной форме туберкулеза, сифилисе, ВИЧ. Конечно, в каждом конкретном случае необходим индивидуальный подход и окончательное решение принимает всегда только будущая мать. Возможны случаи удачных родов и при серьезных болезнях, но не тогда, когда при наступившей беременности наступает явное значительное ухудшение состояния.
- Явные отклонения в развитии плода. При беременности женщина должна регулярно посещать УЗИ, на основании результатов которого лечащий врач делает выводы о развитии будущего ребенка. Уже в 8-10 недель беременности бывают заметны физические нарушения и хромосомные отклонения. Совместно с женщиной принимается решение о выполнении аборта.
- Наличие тяжелых заболеваний у отца. Безусловно, отцу не предстоит рожать и решающее значение имеет состояние здоровья женщины. Но, если становится известным, что он страдает заболеваниями, передающимися по наследству, то это может быть медицинским показанием для прерывания беременности искусственным путем.
Даже при существовании показаний такого рода после 22 недель беременности вопрос о ее прерывании решает комиссия из врачей — специалистов.
Статьи о прерывании беременности:
- Абортивные таблетки
- Как проходит прием гинеколога
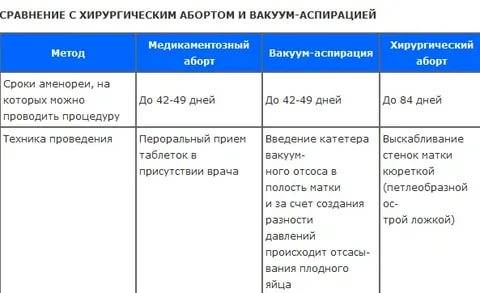
- Хирургический аборт
- Диагностика половых инфекций у женщин
- Диагностика гинекологических заболеваний
- Лечение женских заболеваний
- УЗИ малого таза
- Вакуумный аборт
- Обследование перед абортом
- Медикаментозный аборт
- Аборт на ранних сроках
- Аборт на поздних сроках
- Внутриматочная спираль
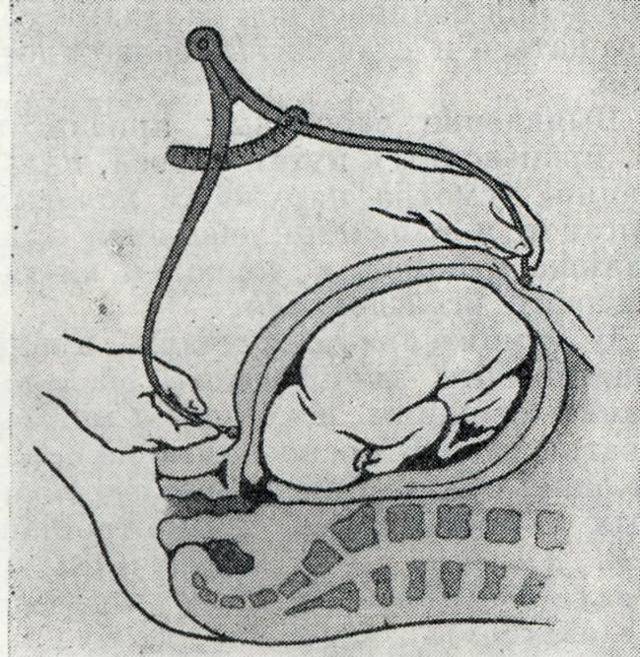
Почему роды названы искусственными и зачем они нужны?
Для начала разберемся что такое искусственные роды и когда они проводятся. Далеко не везде и не всегда к искусственным родам относятся положительно, ведь практически они представляют собой аборт на поздних сроках В некоторых странах они вообще запрещены, так как опасны для матери и малыша. Но все же в некоторых случаях только ИР могут спасти жизнь женщины.
Искусственные роды – это процедура, которая проводится на 12-22 неделях беременности.
Особенно серьезного подхода требуют искусственные роды на ранних сроках (12-16 недель), но и в 20-21 неделю это не просто. Прежде чем решиться на такие роды женщина проходит серьезное обследование у нескольких специалистов. Заключение дает не только акушер – гинеколог. Необходима подпись главврача и специалиста узкого профиля, который считает дальнейшее вынашивание ребенка неприемлемым. Перед родами пациентка также направляется к психологу, который готовит ее к операции, так как она может испытать сильный стресс и произойдет сбой в организме.

1.Замена сердечного клапана
Замена сердечного клапана – в настоящее время это очень эффективная процедура с малым риском осложнений. Она показана больным с симптомами стеноза аортального клапана. Отказ от этой передовой хирургической технологии для некоторых больных означает существенное сокращение продолжительности жизни или опасность внезапной смерти. Если нет явных противопоказаний к операции (например, ишемическая болезнь сердца, перенесённый инфаркт), то обычно эта операция назначается и рекомендуется всем больным со степенью стеноза выше средней. При тяжёлых симптомах (боль в груди, обмороки, проблемы с дыханием) продолжительность жизни многих больных без операции на сердце не превышает 5 лет, поскольку заболевание со временем прогрессирует.
Операция по замене сердечного клапана может производиться открытым способом или малоинвазивно. Хотя это довольно сложная процедура, огромный опыт такого хирургического лечения в настоящее время значительно снизил возможные риски. Все этапы отработаны до мелочей. Во время замены клапана учитывается возможность осложнений и внештатных ситуаций, поэтому операционная и медицинский состав подготавливаются с учётом разного развития ситуации в ходе операции.
Замена сердечного клапана проходит в восемь этапов. Перед этим больной проходит подготовку к операции (амбулаторно или в условиях стационара), соблюдая определённые назначения и принимая ряд препаратов. В некоторых случаях необходима, наоборот, отмена регулярно принимаемых лекарств.
Оказание медицинской помощи беременным женщинам с пороками развития у плода.
В Старом порядке эта глава называлась «Порядок оказания медицинской помощи беременным женщинам с врожденными пороками внутренних органов у плода». В Новом порядке речь идет о пороках развития плода (ПРП).
В рамках данной главы можно выделить несколько состояний плода, относящихся к ПРП:
- наличие у плода врожденного порока сердца (ВПС);
- наличие изолированного ПРП (поражение одного органа или системы);
- наличие ПРП, сочетающегося с ХА, или наличие множественных ПРП.
В Новом порядке изменен перечень ВПС, требующих кардиохирургического вмешательства в первые дни жизни (ранее – ВПС, требующие экстренного медицинского вмешательства в первые семь дней жизни):
Гель для родов
В последнее время у будущих мам возникает огромное количество вопросов по поводу использования геля в родах. Эффективен ли он в качестве препарата, облегчающего родовую деятельность и насколько активно применяется в родильных домах?
Элеонора Федотова, зам. главврача по родовспоможению 1-й ГКБ Минска:
– Прежде всего использование геля направлено не на обезболивание родов, а на уменьшение родового травматизма мягких тканей родовых путей, влагалища, промежности. И надо сказать, что с точки зрения доказательной медицины применение геля в родах имеет незначительные, минимальные преимущества. Но если женщина убеждена, что ей это необходимо, то почему бы нет? Пожалуйста, приносите гель с собой в роддом. Акушеры с радостью используют любую, даже незначительную возможность снижения травматизации женщины. Ведь главное, чтобы впечатления от родов у нее остались такими, чтобы ей захотелось вновь повторить этот опыт.

Эпидуральная анестезия
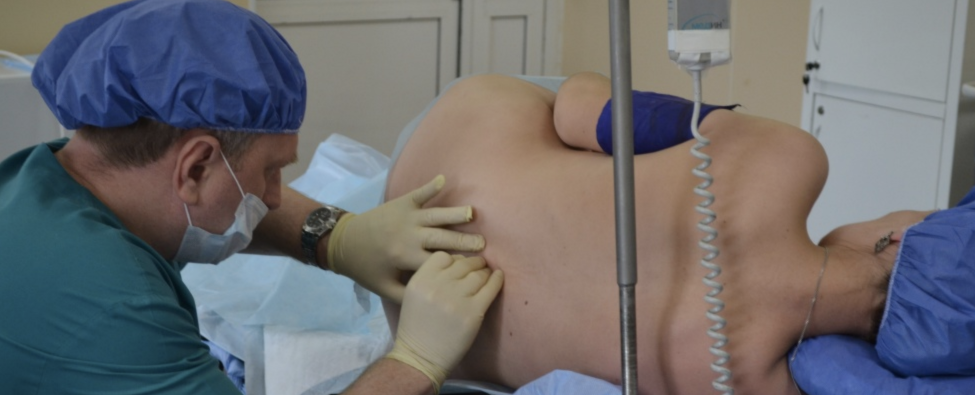
Преимущества
Эпидуральная анестезия абсолютно безопасна для ребенка, при ее применении полностью обезболивается и снимается чувствительность, поэтому ее часто используют в процессе операции кесарева сечения. Пациентка при этом остается в сознании, но абсолютно ничего не чувствует, однако при введении небольших доз анестетиков некоторые женщины ощущают сокращения матки.
Проводится процедура эпидуральной анестезии под местным обезболиванием области поясницы, затем врач тонкой длинной иглой вводит в позвоночник, точнее в его эпидуральное пространство, катетер, через который при необходимости вводится доза анестетика. После процедуры надо полежать пятнадцать минут, как раз за это время лекарство начнет действовать. Катетер не извлекается, пока не окончатся роды, обычно пациенткам вставать с кровати, лежать не рекомендуют, но существует и мобильная разновидность эпидуральной анестезии.
По отзывам пациенток, перенесших роды с такой разновидностью анестезии, боли практически не ощущаются, особенно если своевременно введена дополнительная доза лекарства. Однако и для этой процедуры есть строгие противопоказания:
- Различные неврологические заболевания;
- плацентарное кровотечение или любого другого генеза;
- применение антикоагулянтов или нарушение свертываемости крови.
И наконец, отказ от подобной процедуры тоже является категорическим противопоказанием.
Побочные действия
Обычно женщина, размышляющая о побочных действиях такого рода обезболивания, думает о параличе нижних конечностей, повреждении спинного нерва или остановка дыхания. Однако эти осложнения являются, скорее, исключениями. Основную опасность представляют отдаленные последствия: головные боли, сильные боли в спине, которые могут длиться месяцами. Лекарственная терапия подобных болей обычно не дает результатов и они проходят только с течением времени.
Во время действия лекарства пациентка может испытывать озноб, дрожь, снижение артериального давления и нарушение дыхания. Обо всех симптомах обязательно надо рассказать врачу, чтобы при необходимости он назначил симптоматическое лечение. Затруднение дыхания возникает в процессе эпидуральной анестезии достаточно часто. Это следствие слишком большой дозы введенного препарата и требует применения кислородной маски.
Сделайте первый шагзапишитесь на прием к врачу!
Записаться на прием к врачу
По последним данным врачебных исследований, применение эпидуральной анестезии почти в половине случаев приводило к различным затруднениям в процессе родов. Так как роженица не может контролировать процесс родов и не понимает, когда надо тужиться. Это в сороках процентов случаев приводило к затяжным родам, наложению щипцов на головку младенца и черепно-мозговым травмам ребенка. Большая вероятность разрывов промежности и влагалища при таких родах тоже не добавляет плюсов такому обезболиванию.
С такой реакцией организма на эпидуральную анестезию сталкивается примерно сорок пять процентов женщин, подвергшихся ей. Это достаточно много и прежде чем согласиться на такую процедуру, надо все хорошо взвесить и обдумать.
Заключение
Еще раз коротко обобщим, какие ключевые изменения вносит Новый порядок с 2021 года:
- Сокращается число врачебных осмотров женщин при физиологическом течении беременности;
- Изменяются сроки осмотра беременных женщин врачами-специалистами;
- Скрининговых УЗИ будет не три, а два;
- Акушеры-гинекологи будут раньше делать окончательное заключение о возможности вынашивания беременности с учетом состояния женщины и плода;
- Увеличен объем медицинской документации, которую должен будет заполнять врач;
- Скорректированы стандарты оснащения медицинских организаций/структурных подразделений
И другие.
Обновление порядков оказания медицинской помощи по профилям – закономерный и необходимый процесс. Старый порядок оказания медицинской помощи по профилю «акушерство и гинекология» вступил в силу в мае 2013 года. Длительное время до этого он находился в стадии разработки и согласования. Соответственно, стандарты и требования, содержащиеся в этом порядке, последние годы стремительно устаревали.
Безусловно, некоторые требования Нового порядка могут вызывать споры в профессиональном сообществе. Например, так ли необходима расширенная медицинская документация? Тем не менее, Новый порядок уже содержит положения, которые приведут к необходимости тратить больше времени на оформление медицинских форм, а значит медицинские организации и специалисты должны быть готовы к практической реализации этих и других положений Нового порядка в 2021 году.
Разделы базы знаний
- Общие требования к медицинской деятельности
- Отдельные направления медицинской деятельности
- Судебно-медицинская экспертиза
- Фармацевтическое право
- Противоэпидемические меры и иммунопрофилактика
- Медицинское образование и квалиф. требования
- Надзор и контроль в здравоохранении
- Трудовое право
- Обращение медизделий
- Таможенное право
- Уголовное право
- Конфликты между медработниками и пациентами
- Международное право и зарубежные юрисдикции
- Защита конкуренции и антимонопольное право
- Процессуальное право
ПОДПИСАТЬСЯ НА РАССЫЛКУ