Какие используются лекарства для лечения аллергической сыпи?
При появлении у детей аллергической сыпи на коже категорически запрещено выдавливать прыщики или вскрывать волдыри. Нужно объяснить ребенку, что расчесывать язвочки тоже нельзя.
Если он еще слишком мал, следите за тем, чтобы он не трогал ранки грязными руками. Он может занести инфекцию, а это только ухудшит его состояние.
Лечение сыпи у детей подбирается в зависимости от вида заболевания. Родителям, которые не знают, чем лечить аллергическую сыпь у детей, не стоит самостоятельно подбирать лекарственные препараты.
Аллергическая сыпь у детей на теле фото
Медикаменты, которые может порекомендовать доктор, мы указали в следующей таблице:
| Аллергическая сыпь | Лекарственные препараты | Немедикаментозное лечение |
| Аллергический дерматит | Для облегчения симптомов назначают «Супрастин» или «Эриус». | Устранить контакт с раздражителем.
Купать ребенка в воде с добавлением отваров ромашки или шалфея. Младенцу помогут также физиотерапия, покой и положительные эмоции. |
| Крапивница | Детям прописывают противоаллергические препараты: «Супрастин», «Тавегил». | |
| Нейродермит | Врач рекомендует:
|
|
| Экзема | Хорошо помогают:
|
Азелик® − лекарственный препарат от акне
Понять, являются ли красные прыщики на руках проявлением угревой болезни или другого заболевания, может только специалист. Потому при высыпаниях необходимо обратиться к дерматологу. Одним из препаратов, который может быть назначен при легкой и средней степени акне является Азелик.

Основной компонент геля Азелик − азелаиновая кислота. В состав основы также входит дополнительный компонент − эмолент сквалан, способствующий увлажнению и смягчению кожи. Препарат обладает такими свойствами5:
- приводит в норму кератинизацию в фолликулах;
- оказывает противомикробное действие, уменьшая колонизацию пропионибактерий, эпидермального стафилококка;
- снижает концентрацию свободных жирных кислот;
- оказывает противовоспалительный эффект за счет уменьшения метаболизма нейтрофилов, вырабатываемых ими свободных форм кислорода.
Азелик необходимо применять дважды в день5. Видимый эффект, как правило, наблюдается спустя 4 недели использования5.
Виды сыпи и причины ее появления
Сыпь — это визуальное изменение структуры и цвета кожного покрова, для неё характерны покраснение, зуд, шелушения и даже боль. Ореол высыпания, не смотря на внешнюю целостность, состоит из отдельных элементов, к которым относятся:
- язвы (дефекты на поверхности эпидермиса, вызванные замедлением восстановительных процессов в верхних слоях кожи);
- эрозия (поверхностный дефект эпителия без образования рубца)
- папула (плотный узелок, расположенный над поверхностью кожи);
- везикула (наполненный жидкостью капсула, располагающаяся в верхних слоях эпидермиса);
- пустула (полостное образование на поверхности кожи, наполненное гноем);
- волдырь (элемент на поверхности кожи, вызванный воспалением и отёком сосочкового слоя дермы);
- узлы (плотные безболезненные узелки на коже);
- геморрагии (подкожные кровоизлияния, вызванные высокой проницаемостью стенок сосудов);
- петехии (точечные подкожные кровоизлияния, вызванные травмой капилляров);
- гнойники (глубоко расположенные образования, наполненные гноем).
В зависимости от локализации кожной сыпи можно определить источник проблемы. В частности:
- Аллергические реакции дают сыпь на руках и лице;
- Для инфекций характерны высыпания на туловище (животе, спине);
- ИППП локализуются на половых органах, внутренней поверхности бёдер и коже вокруг анального отверстия;
- Стрессы ослабляют иммунитет, поэтому сыпь локализуется по всему телу (но, в отличие от аллергии или сыпи на почве инфекций, реакция на аллергены и иммуноглобулин будет отрицательной)%;
- Проблемы органов ЖКТ выражаются в виде серьёзных аномалий кожи (при язвенном колите — узловая эритема (воспаление подкожной клетчатки и сосудов в виде узлов), при проблемах с поджелудочной железой — атопический дерматит, кишечные инфекции провоцируют пиодермию – гнойники на коже);
- Высыпания при проблемах с кровью или сосудами возникает на животе, а затем распространяется по всему телу. Для неё характерно отсутствие зуда.
Ветряная оспа (ветрянка).
Появлению сыпи, как правило, предшествует легкое недомогание, могут наблюдаться симптомы легкого ОРЗ. Затем появляется сыпь. Сначала ее немного – несколько красных пятнышек. Каждый день появляются все новые и новые пятна, а старые превращаются сначала в папулу – «бугорок», слегка выступающий над кожей, затем в пузырек с прозрачным содержимым, и, наконец, пузырек подсыхает и образуется корочка, которая через некоторое время отпадает. От момента появления первого пятнышка до отпадения последней корочки проходит около 10-15 дней, в течение которых больной ребенок является заразным. Сыпь при ветрянке распространена по всему телу, включая кожу волосистой части головы и слизистые оболочки (рот, глаза, половые органы). Появление сыпи при ветрянке сопровождается зудом, иногда, довольно сильным. Поэтому вы можете воспользоваться уже известными вам супрастином, фенистил-гелем или псилобальзамом.
Инфекционная сыпь: характерные черты и отличие от аллергических высыпаний
Отличительные черты аллергической сыпи — везикул (капсул с жидкостью внутри), папул (зернообразных уплотнений) и пустул (пузырьков с гноем). У инфекционной сыпи эти симптомы есть.
Различные инфекции и вирусы, попадая в организм, повреждают, прежде всего, слизистую оболочку, а также кожный покров. В отличие от аллергической сыпи, инфекционной сыпи всегда сопутствует повышение температуры тела.
Также характерные признаки инфекции:
- интоксикация организма, рвота, головная боль
- быстрая утомляемость
- этапность, распространение сыпи на другие участки тела с каждым новым днём
- увеличение лимфоузлов
- высыпания имеют вид папул, везикул и пустул
- кожа пересыхает и отслаивается.
Сыпь при инфекции не вызывает зуд, но прикосновение к ней вызывает боль. Причиной высыпаний являются следующие заболевания:
- Герпес: в зависимости от типа вируса поражается кожа лица (губы), либо половые органы (головка пениса, половые губы). Сыпь имеет вид пузырьков, которые постепенно вскрываются, и на их месте образуются язвочки. По завершении образуется корка, которую нельзя трогать;
- Чесотка: возбудителем является микроскопический клещ, который оставляет под кожей тончайшие ходы. Возникает нестерпимый зуд;
- Ветряная оспа: сыпь напоминает укус комара, наполненные серозной жидкостью. Везикулы распространяются по всему телу, включая волосистую часть головы. Подошвы и ладони остаются нетронутыми;
- Скарлатина: сыпь имеет вид розеол – точечных розовых пятен различной формы. Через несколько дней сыпь бледнеет и становится коричневатой. После нормализации температуры кожа шелушится и слоится. Характерная черта — покраснение языка и увеличение сосочков;
- Корь: сыпь имеет вид папул, которые локализуются на внутренней стороне щёк, десне. Высыпание распространяется от шеи вниз по спине, в последнюю очередь переходит на конечности. Воспаляется слизистая оболочка глаз;
- Краснуха: кожа покрывается красными пятнами, локализуемыми в области бёдер и ягодиц, наблюдается недомогание;
- Инфекционный мононуклеоз: увеличиваются лимфоузлы, отекают аденоиды. Сыпь наблюдается по всему телу, в том числе на нёбе;
- Менингококковая инфекция: это чрезвычайно опасная инфекция, приводящая к смерти или инвалидности ребёнка. Именно по внешнему виду сыпи можно заметить симптомы заболевания в первые сутки заражения. Высыпание при менингококковой инфекции является следствием воздействия токсинов, вызванных жизнедеятельностью менингококка, которые увеличивают проницаемость сосудов. Сыпь имеет геморрагический характер, т.е имеет вид небольших кровоизлияний. В основном локализуется на ягодицах, конечностях.
Существует эффективный тест, позволяющий отличить менингококковую сыпь от других высыпаний. Нужно взять стакан, перевернуть его, надавить на место высыпания и немного повертеть, пока кожа вокруг не побелеет. Если кожа побледнеет и на месте сыпи, значит, дело не в менингококковой инфекции. В случае сохранения того же цвета сыпи следует немедленно вызывать скорую.
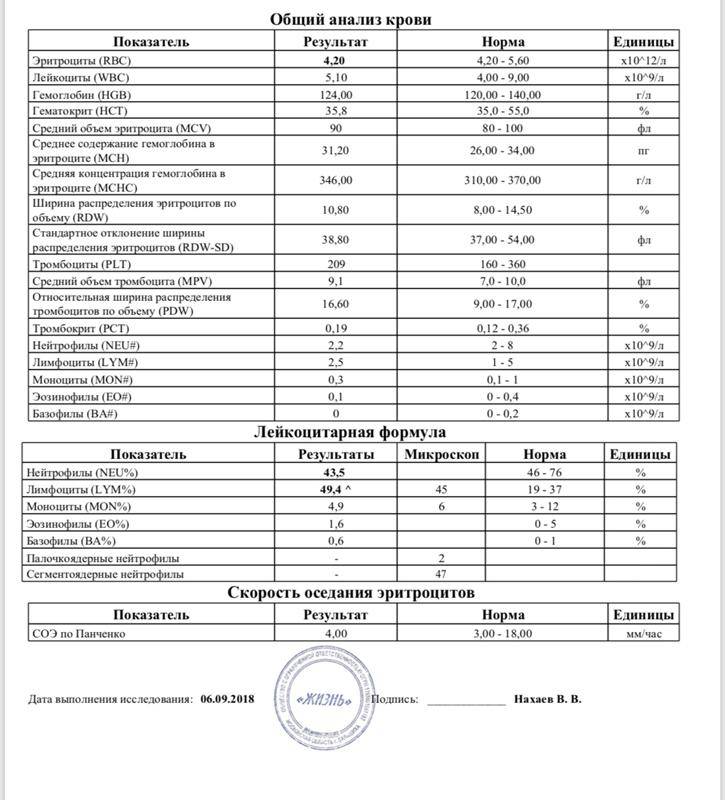
Какие анализы необходимо сдать при стрептодермии
Врач обязательно направляет на ряд анализов, чтобы определить возбудителя и подтвердить диагноз. Нужно сдать:
- общий анализ мочи, который укажет на воспалительный процесс;
- общий и биохимический анализ крови – определение уровня лейкоцитов, антител, скорость оседания эритроцитов и т.д.;
- анализ крови на ВИЧ, сифилис и другие инфекции, которые могут протекать скрытно и подрывать иммунитет;
- анализ крови на гормоны щитовидной железы – они способны подтвердить наличие эндокринных патологий, снижающих защитные функции организма;
- анализ кала на яйца глистов – глистная инвазия также способствует проникновению стафилококков и стрептококков, снижая иммунитет.
Перечисленные виды анализов назначают по показаниям. Основной и важный тест – это анализ содержимого гнойничков и ран – бактериологический посев. Биоматериал помещают в питательную среду и выращивают колонии бактерий, таким образом установив, какие бактерии присутствуют.
Затем испытывают, на какие виды антибиотиков они реагируют. Такой вид анализа проводится для всех, у кого есть подозрение на стрептодермию. Противопоказания могут быть при иммунодефицитном состоянии пациента и при нарушении у него кровообращения.
Пищевая аллергия
По данным Американской академии аллергии, астмы и иммунологии, около 6 % детей в возрасте от 2 лет имеют пищевую аллергию.
Ее признаками могут быть кожные реакции и респираторные или кишечные симптомы, такие как:
- крапивница,
- зуд,
- кашель,
- рвота,
- диарея,
- кровь в кале.
Также дети могут сенсибилизироваться через кожу. Например, когда родители касаются их, не вымыв руки после употребления арахиса или других потенциально аллергенных продуктов.
Продукты, на которые у детей чаще всего развивается аллергия:
- молоко и молочные продукты,
- яйца,
- пшеница,
- арахис,
- рыба и морепродукты.
Как только малыши переходят на смешанное питание, у них могут проявляться дополнительные признаки аллергии.