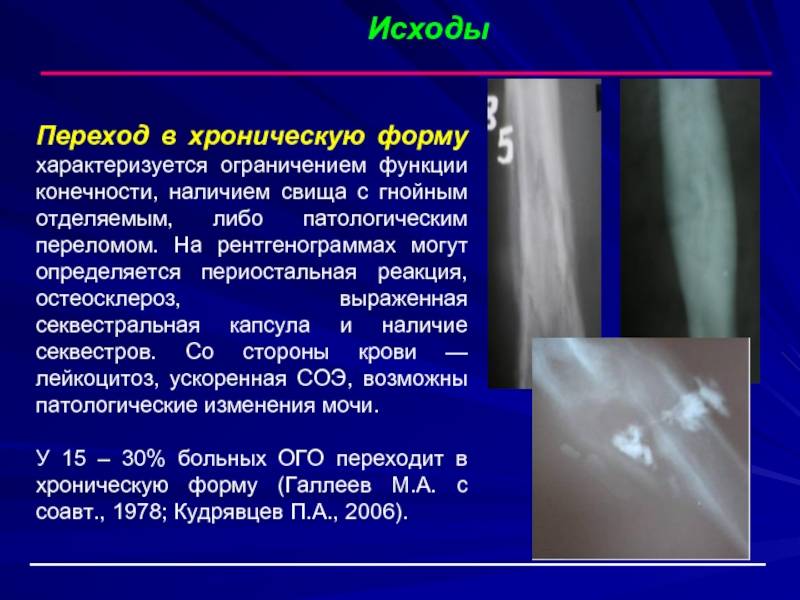
Остеомиелит верхней челюсти
Верхнечелюстной остеомиелит – частый недуг, характеризующийся несколькими путями инфицирования:
- Лимфогенный путь – попадание инфекции через лимфатическую систему;
- Гематогенный путь – попадание инфекции через плазму. Возможно инфицирование во время укола, при переливании крови;
- Риногенный (контактный) путь – попадание инфекции из ротовой полости. Возможно при воспалении с охватом слизистой оболочки пазух верхней челюсти при рините, при попадании инфекции через надкостницу по железистым протокам;
- Возможность заражения новорожденного в процессе родов при наложении щипцов или через инфицированные половые органы матери. Возможно инфицирования ребенка при кормлении, если у матери имеется мастит. При несоблюдении гигиены ребенка возможно инфицирование через соски и игрушки, особенно в период прорезывания зубов.
Особую опасность несет данный недуг для грудничков. Верхнечелюстной остеомиелит у детей проявляется вторично, в виде гнойника на фоне сепсиса. Реже сепсис появляется на фоне острой респираторно-вирусной инфекции.
Причины возникновения остеомиелита челюсти
Стоматологи выделяют несколько классификаций причин, по которым у пациентов развивается та или иная форма остеомиелита челюсти. Все они группируются в первичные, травматические и патогенные факторы.
К первой группе относятся запущенные случаи и осложнения таких заболеваний, как:
- острый отит;
- ангина;
- конъюнктивит;
- лицевые фурункулы и карбункулы;
- периодонтит;
- зубная гранулема;
- хронический пульпит;
- киста зуба.
Второй блок причин – инфицирование, полученное из-за:
- перелома челюсти;
- ушибов носа и разрыва перегородки;
- огнестрельных ранений;
- неправильно удаленного зуба;
- занеснной инфекции при переливании крови или уколе.
Патогенными источниками развития остеомиелита служат десятки видов болезнетворных бактерий, попавших в кровь, на слизистую оболочку, проникших в небольшую ранку или в открытую кариозную полость, это:
- золотистый стафилококк;
- кишечная палочка;
- клебсиелла;
- стрептококк группы B;
- протей;
- фузобактерии;
- синегнойная палочка.
Также остеомиелит челюсти часто развивается на фоне общего снижения иммунитета как сопутствующее осложнение таких недугов, как:
- сахарный диабет;
- ревматизм;
- полиартрит;
- цирроз печени.
ЛЕЧЕНИЕ ОСТЕОМИЕЛИТА
Острый остеомиелит устраняется исключительно в стационарных условиях. Если патологические процессы поражают конечность, её необходимо иммобилизовать. Далее пациент проходит курс антибиотикотерапии (группа тетрациклинов).
Также пациенту может быть назначено:
- компонентное переливание крови – эффективно для понижения интоксикации;
- эфферентная терапия (очищение крови) – назначается при наличии сепсиса;
- дренирование гнойных скоплений;
- промывка дренированной полости антибиотическими препаратами и протеазами;
- скопление гнойных масс в суставах устраняется путём суставных пункций;
Лечение хронического остеомиелита может устраняться оперативно, однако, только в таких случаях:
- образование остеомиелитического пространства;
- язвы;
- гнойные свищи;
- ложные суставы;
- рецидивирующие процессы;
- мертвые участки ткани.
При наличии омертвевших фрагментов, больному назначают некрэктомию (оперативное устранение нежизнеспособных участков).
Почему именно Pacient.Club?
В компании Pacient.Club для Вас работает не только команда опытных менеджеров, но и высококвалифицированные медицинские консультанты, которые помогут сделать правильный выбор среди всех вариантов лечения. Помимо организационных вопросов, услуги нашей компании включают в себя сопровождение пациента в ходе всего лечения, реабилитации и нахождения за границей. Pacient.Club знает всё необходимое о поиске и организации лечебных мероприятий.
Лучшие клиники для лечения остеомиелита
Любая лечебная тактика против остеомиелита, рискует стать неэффективной, в случае некомпетентности лечащего врача, однако при выборе статусной клинке все специалисты проходят тщательный отбор и имеют прекрасное образование. Одними из таких клиник являются следующее:
- Medicana (Турция, Стамбул)
- Charite (Германия, Берлин)
- Assuta (Израиль, Тель-Авив)
- Memorial (Турция, Стамбул)
Страны, в которых лечат остеомиелит
Лечение можно пройти в Греции или Латвии. Для жителей стран бывшего СНГ более удобными, в географическом плане, вариантами станут Украина, Беларусь и Россия, однако не самыми популярными, ввиду низкого уровня медицинских стандартов. Лучшую в мире медицину, на сегодняшний день можно получить в таких странах:
- Израиль, Южная Корея
- Турция, Швейцария
- Германия, Финляндия
Сколько стоит лечение остеомиелита
Разумеется, для каждого пациента вопрос цены остаётся одним из главных, однако стоимость лечения подобной патологии не поддаётся универсальному вычислению. Пациент должен лично присутствовать на консультации ортопеда в выбранном медицинском учреждении. Средняя стоимость консультации, варьирует в следующих пределах:
- Швейцария (консультация ортопеда – 400 USD)
- Германия (консультация ортопеда – 400 USD)
- Турция (консультация ортопеда 80-140 USD)
- Израиль (консультация ортопеда – 350 USD)
- Южная Корея (консультация ортопеда – 70 USD)
Остеомиелит нижней челюсти
Остеомиелит нижней челюсти часто диагностируется специалистами при местоположении очага заболевания в области челюсти. Болезнь развивается после попадания патогенной флоры к кости нижней челюсти через костные канальцы, пульпу кариозного зуба или лимфатические сосуды.
Остеомиелит нижней челюсти
Основным проявлением одонтогенной формы нижнечелюстного остеомиелита является сниженная чувствительность нервных окончаний в области подбородка и нижней губы. Заметно усиливается чувствительность пораженного зуба, боль при пальпации области воспаления обостряется, пациент ощущает пульсации.
Причиной, вызывающей развитие остеомиелита, может стать травма челюсти или ее перелом. В данном случае первопричины вызывают травматический остеомиелит нижней челюсти.
Еще одним вариантом нижнечелюстного остеомиелита является его гематогенная форма. Инфекция при этом попадает в воспалительный очаг с кровью. Причиной попадания инфекции в кровоток пациента является переливание крови или простая инфекция.
Остеомиелит нижней челюсти сопровождается клинической картиной, присущей гнойной лихорадке. Специалисты отмечают общую интоксикацию организма, появление озноба (особенно по вечерам), учащение пульса и дыхания. При обострении заболевания происходит резкое повышение температуры тела вплоть до критических отметок. Болезненные ощущения охватывают все более обширные зоны. Жевание отдается дискомфортом, глотание затрудняется.
Уровень тяжести недуга разделяется на легкую, среднюю и тяжелую степени. По величине области поражения различают ограниченный и диффузный нижнечелюстной остеомиелит. Данное заболевание может пройти без осложнений, но чаще – с существенными осложнениями.
Одонтогенный остеомиелит нижней челюсти
Одонтогенная форма нижнечелюстного остеомиелита диагностируется чаще прочих форм. Заболевание провоцируется патогенной бактериальной флорой, попадающей через область нарушения целостности зуба в область периодонта и пульпы, вызывая воспалительный процесс. Возбудителями являются стафилококки, стрептококки, палочковидные бактерии. Для появления воспаления необходимо наличие таких факторов, как сниженный иммунитет пациента и высокий уровень вероятности данного штамма вируса или инфекции к заражению организма.
Травматический остеомиелит нижней челюсти
Травматический нижнечелюстной остеомиелит появляется после ранения или травмы, приведшей к перелому нижней челюсти. Не всякое воспаление после повреждения кости приводит к челюстному остеомиелиту. При локализации воспаления только в зоне первичного поражения специалисты называют его очаговым костным нагноением. При соответствующем лечении на начальном этапе недуга происходит купирование процесса без отмирания костных тканей.
При переломе обычно отмечается наличие сильного ушиба и повреждение мягких тканей, кровоизлияние с последующими гематомами. При попадании вируса возможно появление абсцесса и флегмоны. При своевременном вскрытии гнойника в сочетании с общей терапией можно быстро остановить развитие воспаления без перехода в некроз.
Главной причиной появления травматического нижнечелюстного остеомиелита является нарушение обмена веществ и микроциркуляции, важных для правильной работы организма. Развитию недуга способствует несвоевременное обращение к врачу, неправильное и несвоевременное лечение, сопутствующие тяжелые недуги, несоблюдение гигиены полости рта.
Остеомиелит – что это?
Остеомиелит – это гнойный воспалительный процесс, который поражает, зачастую, трубчатые кости в целом. Природа этого заболевания инфекционная. Оно может быть спровоцировано патогенными стафилококками, стрептококками или пневмококками. Может возникнуть как осложнение вирусной инфекции.
Медики подразделяют остеомиелит на гематогенный и посттравматический. Для гематогенного характерно проникновение инфекции через кровеносные сосуды – например, через пупочную рану или кариозные зубы. Посттравматический возникает вследствие попадания инфекции в открытые раны – переломы, абсцессы и т.д.
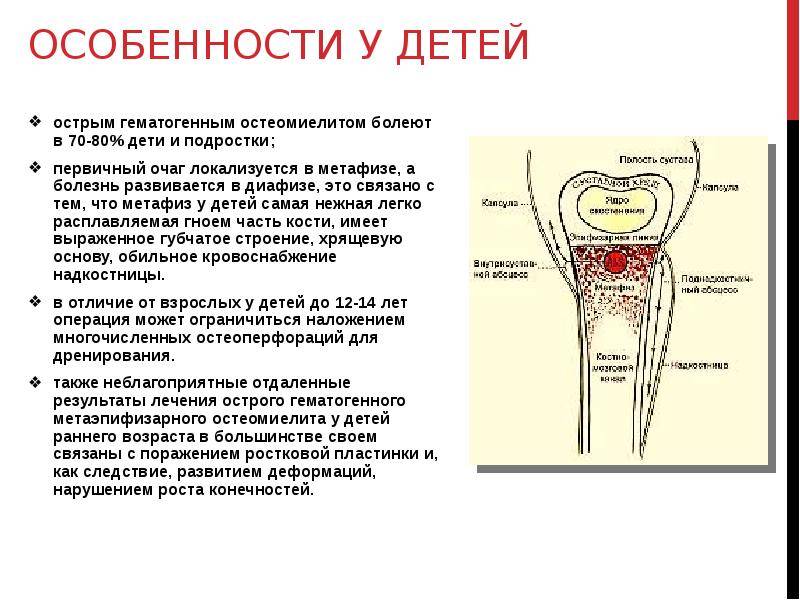
Чаще этим заболеванием страдают дети от 0 до 14 лет, реже – взрослые. Это связано с тем, что детские кости еще не до конца сформированы и гораздо быстрее поддаются влиянию инфекции, процесс гноения проходит активнее, бактериям проще развиваться в еще не окрепших тканях.

Факторы риска
Костная ткань, как правило, устойчива к инфекции. Для возникновения остеомиелита необходимы условия, которые увеличивают уязвимость костей к инфекции.
Наличие травм или операций, которые произошли недавно. При тяжелых переломах костей или глубоких пункциях происходит проникновение инфекции в кость или близлежащую ткань. Хирургическая репозиция костных отломков или операции по эндопротезированию могут также случайно способствовать заносу инфекции в кости.
Нарушение кровообращения.Когда кровеносные сосуды повреждены или нарушен ток крови по ним, то возникают условия для дефицита иммунных клеток отвечающих за противодействие микробам и не позволяющих небольшому количеству случайно попавших микробов в ткани размножаться. То, что начинается как небольшой разрез, может прогрессировать до глубокой язвы, которая может охватить глубжележащие ткани и даже кости. Заболевания, которые приводят к нарушению циркуляции крови, включают в себя:
- Сахарный диабет
- Заболевания периферических артерий, часто связанных с курением
- Серповидно-клеточная анемия
Медицинские катетеры
Медицинский катетер соединяет внешний мир с внутренними органами. И хотя эти катетеры необходимы для некоторых состояний они могут служить проводниками инфекций в организм. Поэтому катетеры увеличивают риск инфицирования, в том числе и остеомиелита. Примеры включают в себя:
- Катетеры для диализа
- Катетеры мочевого пузыря
- Внутривенные катетеры, которые необходимо для длительного введения медикаментов (месяцы или даже годы)
Внутривенное введение наркотиков
Люди, которые употребляют наркотики внутривенно, имеют большой риск развития остеомиелита, потому что они обычно используют нестерильные иглы и не обрабатывают кожу перед инъекциями.
Частые причины остеомиелита.
Наиболее подвержены развитию остеомиелита следующие группы людей:
- Пациенты пожилого возраста
- Наркоманы, употребляющие наркотики внутривенн
- Пациенты с наличием ослабленной иммунной системы
Иммунная система может ослабляться в результате следующих состояний:
- Длительное применение кортикостероидов для лечения системных заболеваний, таких как ревматоидный артрит.
- Инсулинозависимый сахарный диабет
- Пациенты с наличием пересаженных органов
- Синдром приобретенного иммунодефицита (СПИД)
- Недоедание
- Рак
Внутривенные употребление наркотиков вызывает увеличение числа пациентов с инфекцией позвоночника. Как правило, микроорганизмом чаще всего поражающим позвоночник является золотистый стафилококк, а у наркоманов, использующих внутривенное введение наркотиков, нередко и синегнойная палочка является возбудителем спинальной инфекции. Для лечения этих двух возбудителей требуется различное лечение антибиотиками.
В недавнем прошлом микобактерия туберкулеза часто являлась причиной инфекции позвоночника. В настоящее же время в развитых странах туберкулез позвоночника практически не встречается и распространен он только в бедных отсталых странах с низким уровнем жизни. Но у наркоманов возможен туберкулезный генез инфекции.
Большинство инфекций тел позвонков встречаются в поясничном отделе позвоночника из-за особенности венозного кровотока. При туберкулезном поражении позвонков чаще страдает шейный и грудной отдел позвоночника.
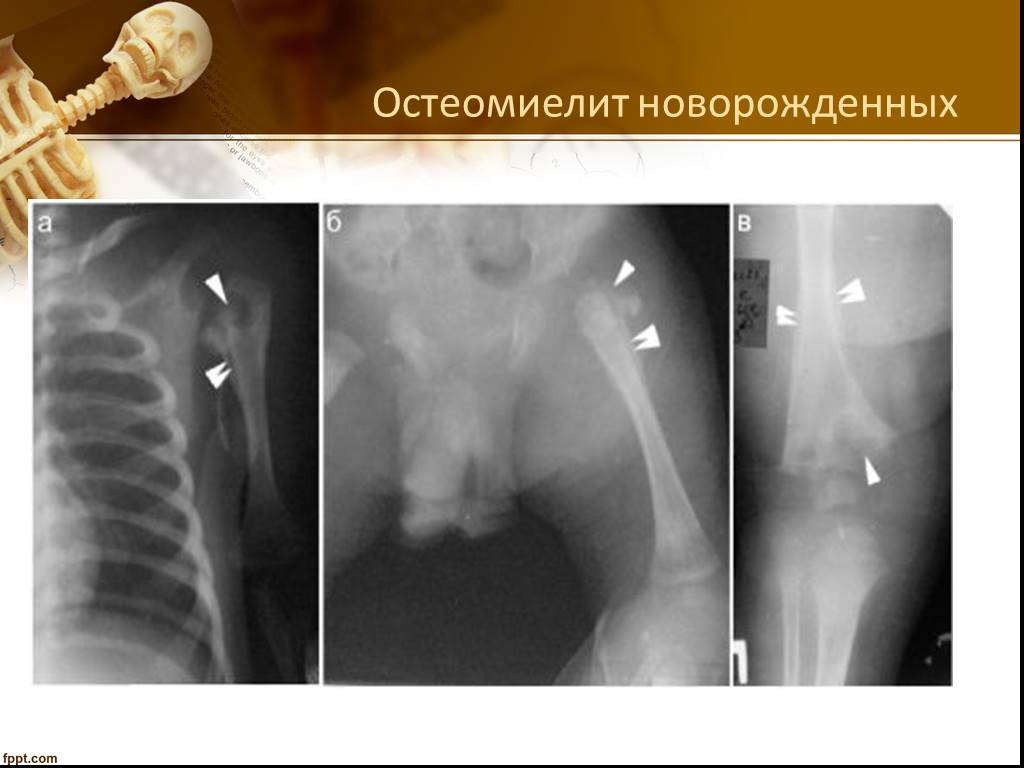
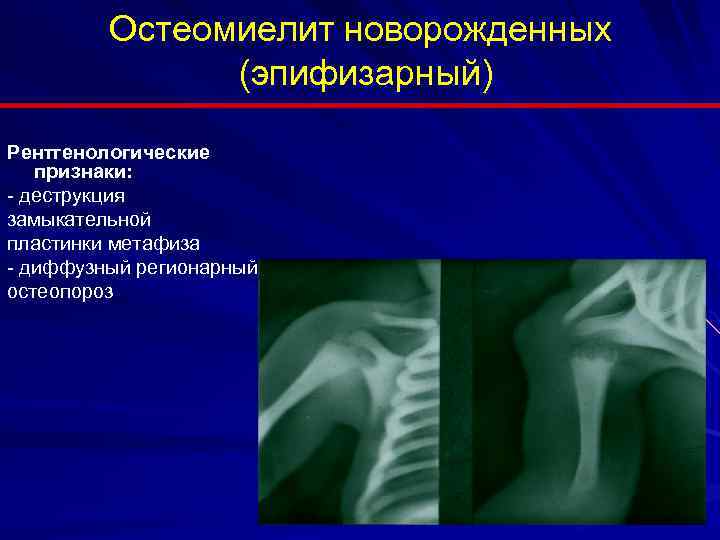
Последствия остеомиелита у новорожденных
К счастью, остеомиелит поддается лечению. В некоторых случаях необходима только регулярная медикаментозная терапия, в других – хирургическое вмешательство. Однако, нужно быть готовыми к тому, что воспалительный процесс с гноением всех элементов кости не пройдет бесследно. Возможны следующие последствия:
- Отсутствие роста конечностей. Болезнь поражает кость, костный мозг и надкостницу. Соответственно, пораженные участки кости прекращают развиваться. В большинстве случаев остеомиелит вызывает процесс гноения именно костей конечностей (рук и ног). Соответственно, даже после комплексного лечения, восстановление роста костей в некоторых случаях невозможно.
- Деформация конечностей. Гнойный процесс поражает не только трубчатую кость и ее элементы, но и смежные суставы, кости, ткани. В связи с этим часто происходит деформация конечностей, дистрофия костных тканей.
- Поражение суставов. Нередко гнойный воспалительный процесс поражает и близлежащие суставы. Также может привести к их разрушению. В таком случае необходимы дополнительные обследования и соответствующая терапия.
- Частые переломы. Кости, единожды подверженные остеомиелиту, остаются хрупкими на всю жизнь. Поэтому и у новорожденных, и у взрослых людей, перенесших в детстве такое заболевание, в разы увеличен риск переломов.
- Риск хронического течения болезни также присутствует. Возможны повторные обострения гнойных воспалений трубчатых костей, которые потребует незамедлительного медицинского вмешательства.
В 70% случаев остеомиелиту подвержены именно новорожденные дети, однако заболевание может проявиться и у подростков, и у взрослых. Гнойное воспаление костей опасно не только в период обострения, его последствия также негативны.
Начало заболевания у новорожденных характеризуется такими симптомами:
- Повышение температуры тела без видимых причин.
- Слабость, сонливость.
- Боль в конечностях, усиливающаяся при движении.
- Судороги.
- Желтушность.
- Возможно образование точечных кровоизлияний в кожу.
Лечение остеомиелита челюсти
В зависимости от стадии и формы заболевания, лечение остеомиелита челюсти начинается по-разному. Первейшим пунктом является удаление очага гнойного воспаления – пораженного зуба, либо дезинфекция и санация костного участка
На этом этапе важно полностью удалить весь гной, при необходимости – провести дренаж с одновременными пробами выделений на точное определение возбудителя. В крайнем случае, проводится шинирование подвижных зубов
Удаление пораженного зуба
Ход лечения
После купирования острой фазы начинается общая терапия, которая может включать в себя лечение антибиотиками, противовирусными препаратами, назначение капельниц и шунтирования для оттока гнойной жидкости. Сюда же входит физиотерапия – УВЧ, ультразвук, плазмоферез и оксигенация. Цель – не только избавиться от симптомов, но и улучшить состояние организма для дальнейших процедур.
Как только пациенту становится лучше, встает вопрос секвестров – участков омертвевшей костной ткани, не способных к восстановлению. При незначительном поражении они разрушаются и выводятся наружу вместе с гноем. Если некроз обширный, их необходимо удалять хирургическим путем, иначе остеомиелит челюсти перейдет в хроническую форму и будет периодически возвращаться в острой фазе со всеми осложнениями.
Удаление участков омертвевшей костной ткани
Любая форма заболевания требует стационарного лечения под постоянным наблюдением стоматолога, хирурга и терапевта. Консервативные методы, включая курс антибиотиков, длятся не более 25-30 дней, после чего пациента выписывают. Если же операция неизбежна, то госпитализация затягивается до 3-4 месяцев, пока челюстная кость не восстановится.
Лечение хронического остеомиелита
Курс сочетает в себе медикаменты и регулярную физиотерапию. Оперативное вмешательство зависит от глубины поражения челюстной ткани. Если секвестры находятся слишком глубоко, то стоматолог рекомендует периодические консультативные приемы, чтобы не травмировать кость еще сильнее и ликвидировать рецидивы остеомиелита на ранних стадиях.
Если же расположение омертвевших участков позволяет их удалить, то после окончательного выведения инфекции назначается повторная операция. Секвестр удаляют методом выскабливания, а образовавшуюся полость восстанавливают остеоиндуктивным материалом, по аналогии с протезированием и наращиванием челюстной кости.
Прогноз остеомиелита челюсти
Если больной при первых признаках остеомиелита обратится к врачу, то прогноз этого заболевания будет положительным. Если же наступит острая стадия болезни, то однозначный прогноз сделать нельзя – никто не может знать, хватит ли у организма сил для борьбы с болезнью. Во время острой стадии остеомиелита могут возникнуть следующие осложнения:
- Септический шок как следствие интоксикации организма;
- Флебит лицевых вен из-за гнойной инфекции;
- Острая легочная недостаточность;
- Мозговые и легочные абсцессы;
- Менингит и менингоэнцефалит;
- Очень высока вероятность сепсиса;
- Если кость будет повреждена сильно, то есть вероятность появления ложного сустава или патологического перелома, что всегда вызывает челюстную деформацию;
- Многие осложнения, перечисленные выше, способны вызвать летальный исход.
Именно из-за осложнений очень важно как можно раньше начать лечение остеомиелита
Другие заболевания из группы Болезни зубов и полости рта:
| Абразивный преканцерозный хейлит Манганотти |
| Абсцесс в области лица |
| Аденофлегмона |
| Адентия частичная или полная |
| Актинический и метеорологический хейлиты |
| Актиномикоз челюстно-лицевой области |
| Аллергические заболевания полости рта |
| Аллергические стоматиты |
| Альвеолит |
| Анафилактический шок |
| Ангионевротический отек Квинке |
| Аномалии развития, прорезывания зубов, изменение их цвета |
| Аномалии размеров и формы зубов (макродентия и микродентия) |
| Артроз височно-нижнечелюстного сустава |
| Атопический хейлит |
| Болезнь Бехчета полости рта |
| Болезнь Боуэна |
| Бородавчатый предрак |
| ВИЧ-инфекция в полости рта |
| Влияние острых распираторных вирусных инфекций на полость рта |
| Воспаление пульпы зуба |
| Воспалительный инфильтрат |
| Вывихи нижней челюсти |
| Гальваноз |
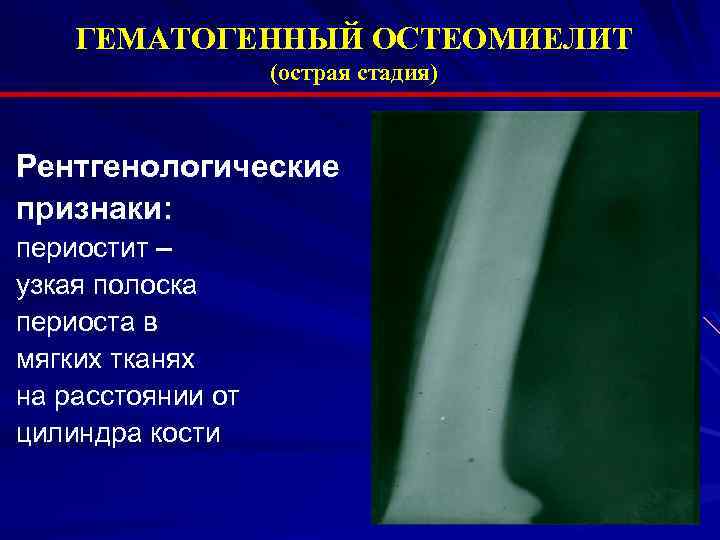
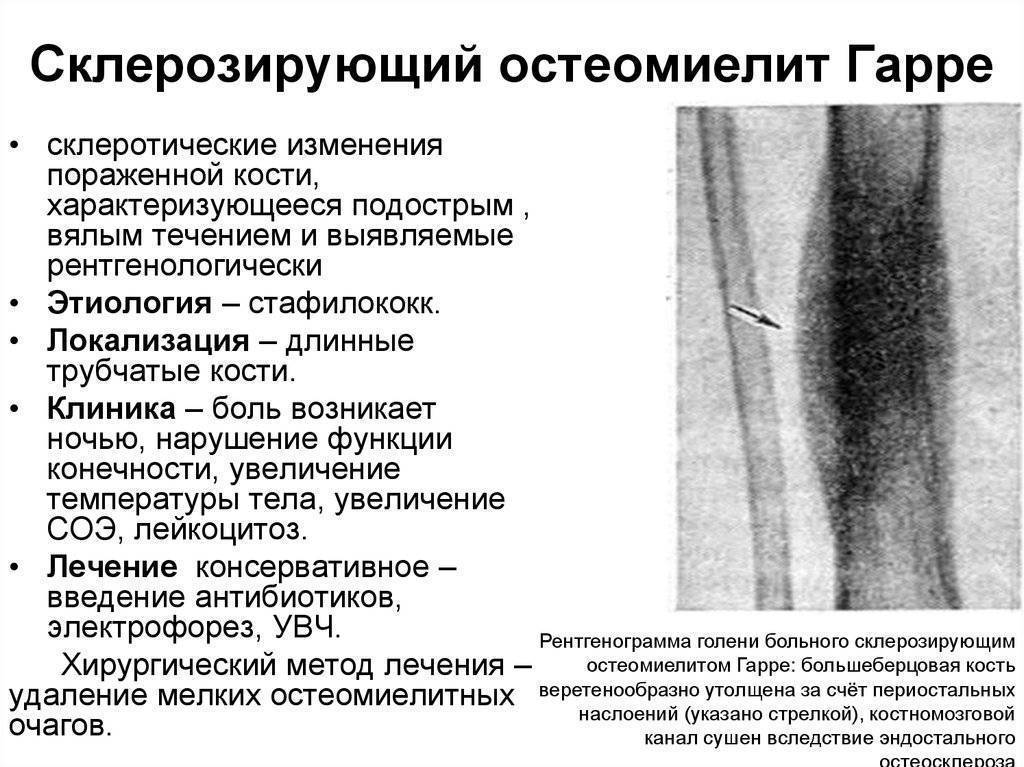
| Гематогенный остеомиелит |
| Герпетиформный дерматит Дюринга |
| Герпетическая ангина |
| Гингивит |
| Гинеродонтия (Скученность. Персистентные молочные зубы) |
| Гиперестезия зубов |
| Гиперпластический остеомиелит |
| Гиповитаминозы полости рта |
| Гипоплазия |
| Гландулярный хейлит |
| Глубокое резцовое перекрытие, глубокий прикус, глубокий травмирующий прикус |
| Десквамативный глоссит |
| Дефекты верхней челюсти и неба |
| Дефекты и деформации губ и подбородочного отдела |
| Дефекты лица |
| Дефекты нижней челюсти |
| Диастема |
| Дистальный прикус (верхняя макрогнатия, прогнатия) |
| Заболевание пародонта |
| Заболевания твердых тканей зубов |
| Злокачественные опухоли вехней челюсти |
| Злокачественные опухоли нижней челюсти |
| Злокачественные опухоли слизистой оболочки и органов полости рта |
| Зубной налет |
| Зубные отложения |
| Изменения слизистой оболочки рта при диффузных болезнях соединительной ткани |
| Изменения слизистой оболочки рта при заболеваниях желудочнокишечного тракта |
| Изменения слизистой оболочки рта при заболеваниях кроветворной системы |
| Изменения слизистой оболочки рта при заболеваниях нервной системы |
| Изменения слизистой оболочки рта при сердечно-сосудистых заболеваниях |
| Изменения слизистой оболочки рта при эндокринных заболеваниях |
| Калькулезный сиалоаденит (слюннокаменная болезнь) |
| Кандидоз |
| Кандидоз полости рта |
| Кариес зубов |
| Кератоакантома губы и слизистой рта |
| Кислотный некроз зубов |
| Клиновидный дефект (истирание) |
| Кожный рог губы |
| Компьютерный некроз |
| Контактный аллергический хейлит |
| Красная волчанка |
| Красный плоский лишай |
| Лекарственная аллергия |
| Макрохейлит |
| Медикаментозные и токсические нарушения развития твердых тканей зуба |
| Мезиальный прикус (истинная и ложная прогения, прогеническое соотношение передних зубов) |
| Многоформная экссудативная эритема полости рта |
| Нарушение вкуса (dysgeusia) |
| Нарушение саливации (слюноотделение) |
| Некроз твердых тканей зубов |
| Ограниченный предраковый гиперкератоз красной каймы губ |
| Одонтогенный гайморит у детей |
| Опоясывающий герпес |
| Опухоли слюнных желез |
| Острый периостит |
| Острый гнойный (абсцедирующий) лимфаденит |
| Острый неспецифический сиалоаденит |
| Острый остемиелит |
| Острый остит |
| Острый серозный лимфаденит |
| Открытый прикус |
| Очагово-обусловленные заболевания полости рта |
| Пародонтит |
| Пародонтиты |
| Пародонтоз десен |
| Патологическая стираемость зубов |
| Пемфигоид (неакантолитическая пузырчатка) |
| Перекрестный прикус |
| Перикоронарит |
| Периодонтит |
| Пигментация зубов и налеты |
| Повреждения челюстно-лицевой области |
| Полная вторичная адентия |
| Предопухлевые состояния (предраки) |
| Простой (обычный) герпес |
| Пузырчатка истинная (акантолитическая) |
| Пульпит |
| Радиационный (постлучевой) некроз |
| Регионарные метастазы злокачественных опухолей челюстно-лицевой области |
| Ретенция |
| Рецидивирующий афтозный стоматит полости рта |
| Ромбовидный глоссит |
| Синдром Шегрена (синдром сухости) полости рта |
| Сифилис полости рта |
| Складчатый (скротальный, бороздчатый) язык |
| Стирание твердых тканей зуба |
| Токсикоаллергические поражения полости рта |
| Токсический стоматит при пользовании акриловыми протезами |
| Токсический стоматит при пользовании металлическими зубными протезами |
| Травматические повреждения зубов |
| Травматические поражения слизистой оболочки рта |
| Туберкулез полости рта |
| Туберкулез челюстно-лицевой области |
| Формирование неполноценного дентина |
| Формирование неполноценной эмали |
| Хронический остит |
| Хронический неспецифический сиалоаденит |
| Хронический периостит |
| Хронический рецидивирующий герпес (herpes chronicus recidivans) |
| Частичная адентия (частичное отсутствие зубов) |
| Частичная вторичная адентия, осложненная феноменом Попова – Годона |
| Черный (“волосатый”) язык |
| Экзематозный хейлит |
| Экзогенные интоксикации полости рта |
| Эксфолиативный хейлит |
| Эндемический флюороз зубов |
| Эпидемический паротит у детей |
| Эрозия зубов |
| Язвенно-некротический стоматит Венсана |
| Ящур |
Причины остеомиелита у новорожденных
Причин развития заболевания у новорожденных может быть много. К сожалению, никто не застрахован от этой болезни. При первых признаках остеомиелита у малыша нужно срочно обращаться в медицинское учреждение за получением квалифицированной помощи.
Наиболее распространенные причины остеомиелита у новорожденных:
- Несформированный иммунитет. В момент рождения и первые годы жизни, организм ребенка еще формируется. В т.ч. формируется и его иммунная система. Так, впервые столкнувшись с разного рода вирусами, бактериями и инфекциями, организм маленького человека еще не может выработать к ним антитела. Соответственно, не может полноценно бороться с болезнью.
- ОРВИ и переохлаждение. Эти факторы значительно снижают детский иммунитет и не позволяют организму полноценно бороться с бактериями и препятствовать их развитию. Таким образом, если в ослабленном организме ребенка уже имелось незначительное количество, например, золотистых стафилококков, то вполне возможно, что они начнут размножаться и вызывать процесс гноение во всех элементах костей.
- Кишечная палочка. Новорожденные дети очень часто держат во рту руки, игрушки и т.д. Это может стать причиной попадания в организм кишечной палочки и, вместе с ней, одного из возбудителей остеомиелита. Поскольку снабжение кровью трубчатых костей новорожденных отличается от того же процесса у взрослых, инфекции гораздо проще поразить костные ткани малышей.
- Инфицирование пупочной раны. Пупочная рана новорожденного – это открытый вход в кровоток для разного рода инфекций и бактерий. Таким образом, при неправильной или не выполняющейся обработке пупочной ранки ребенка, через нее в организм могут проникнуть возбудители гнойно-воспалительного процесса.
- Опрелости, потертости, ссадины и пр.открытые раны. Новорожденные дети, зачастую, подвержены возникновению различного рода повреждений кожи – опрелостей от подгузников, потертостей от освоения навыка передвижения на четвереньках, получению ссадин и незначительных ранок от падений и т.д. Бактерии через такие повреждения кожи получают свободный доступ в организм, вследствие чего может развиться остеомиелит.
 Опрелости
Опрелости
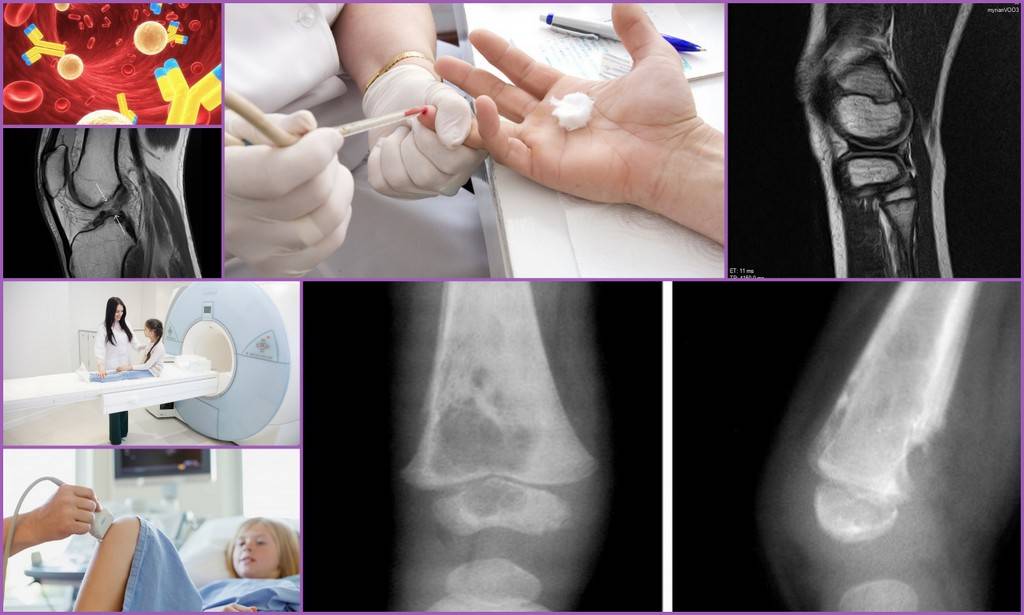
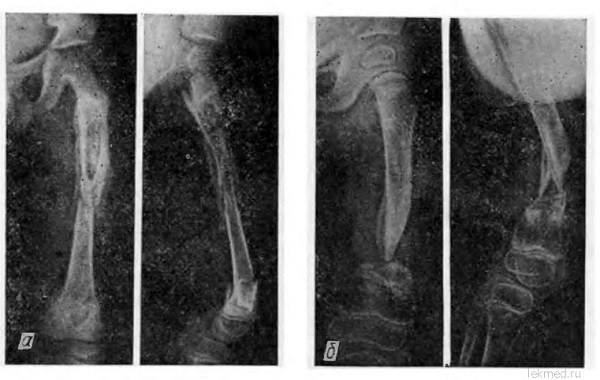
Симптомы и диагностика остеомиелита челюсти
Основные симптомы остеомиелита челюсти проявляются уже на ранних стадиях, позволяя своевременно диагностировать конкретный тип заболевания и назначить необходимое лечение. У большинства пациентов наблюдается резкое повышение температуры, слабость, бессонница, и постепенная нарастающая боль в области пораженного участка кости, сопровождающаяся отеком.
Как только остеомиелит переходит в острую фазу, симптоматика ухудшается в зависимости от вида инфекции, помимо сильной боли и зловонного запаха фиксируется:
- появление свищей с обильным выделением гноя;
- онемение нижней челюсти и затрудненное движение при открывании рта;
- увеличение лимфоузлов;
- высокая подвижность одного или нескольких зубов;
- боль при глотании;
- затрудненное носовое дыхание;
- гнойное воспаление глазниц.
Диагностировать острую фазу может стоматолог-хирург, или травматолог, имеющий на руках историю болезни. После первичного осмотра назначается анализ крови и мочи на выявление патогенов и определение уровня заражения. Высокая интоксикация требует незамедлительной госпитализации и введения физраствора через капельницу. Только после снижения критической температуры и перехода остеомиелита в подострую стадию назначается томография или рентген.
Стоматолог на этом этапе смотрит на состояние челюстной кости, выявляет очаги воспаления и определяет необходимость оперативного вмешательства. Важным моментом будет исключить развитие туберкулезных проявлений, злокачественных образований, нагноений на альвеолах здоровых зубов, а также определить риски появления других очагов заболевания. Только после окончательного диагноза назначается комплексное лечение.
Рентген челюсти