Терапия
Чтобы назначить эффективное лечение важно правильно установить первопричину нарушения. Поэтому пациенту необходимо пояснить, что предшествовало появлению гипоксии
Не стоит забывать, что факторами могут стать длительное употребление спиртных напитков, долгое пребывание в душном помещении.
В зависимости от тяжести кислородного голодания мозга лечение проводится амбулаторно или в стационаре. Назначаются медикаменты, нормализующие работу организма, а также витамины восстанавливающие мозговые ткани.
При легкой форма патологии достаточно совершить прогулку на свежем воздухе или хорошо проветрить помещение. Если нарушение вызвано органическим фактором, таким как заболевание сердечно-сосудистой системы, легких, крови, необходимо лечить первичное заболевание.
- При дыхательной гипоксии назначают антигипоксанты, бронхорасширяющие препараты, дыхательные аналептики. Применяют концентраторы кислорода. В сложных случаях проводят искусственную вентиляцию легких.
- При экзогенной используют кислородные подушки, маски, баллончики.
- Гистотоксическая форма болезни требует антидотов, препаратов, улучшающих утилизацию кислорода тканями, ИВЛ.
- Лечение гемической гипоксии сопровождается переливанием крови и стимуляцией кроветворения. При циркуляторных нарушениях нужна корригирующая операция на сосудах и сердце.
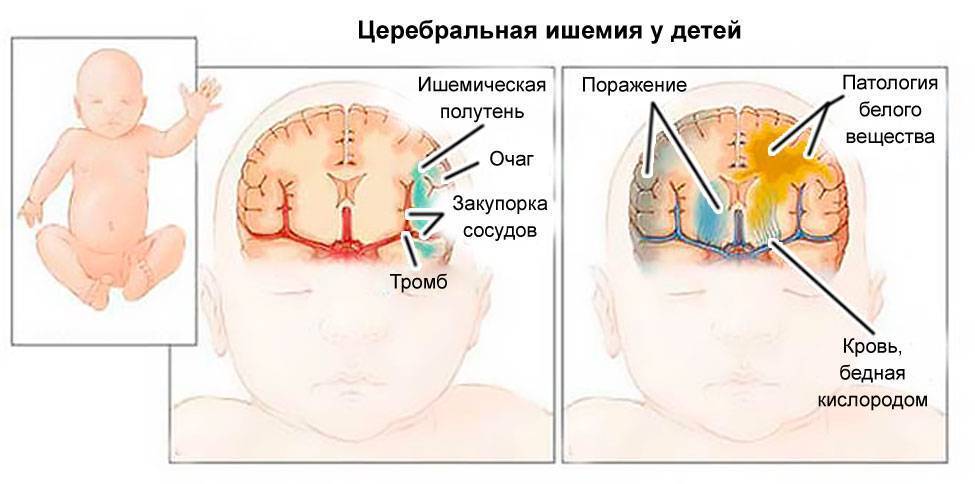
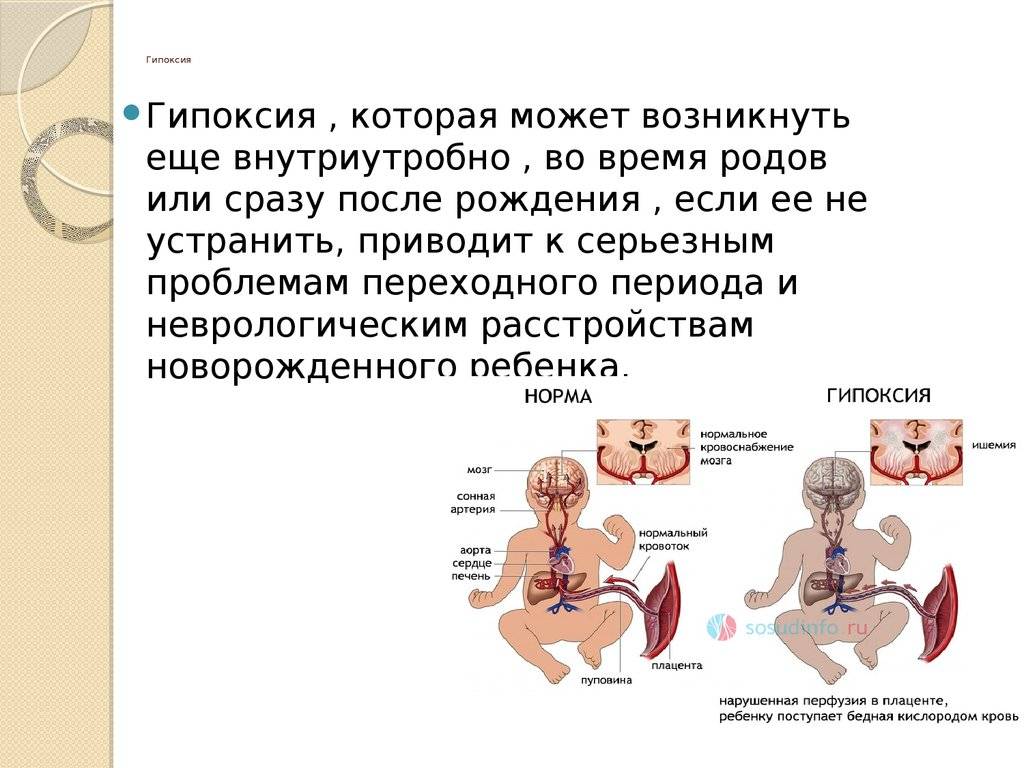
Развитие и протекание гипоксии плода
Развитию гипоксии плода способствуют множество факторов. Это могут быть заболевания матери, такие как: сердечно-сосудистые и легочные заболевания, анемия, интоксикация и другие. Это могут быть и нарушения плодово-плацентарного кровотока: гестозы, перенашивание плода, риск преждевременных родов, патологии плаценты и пуповины, различные аномалии родовой деятельности.
Это могут быть и заболевания самого плода:
• гемолитическая болезнь,
• анемия,
• инфицирование,
• врожденные пороки развития,
• длительное сдавливание головки во время родов.
Механизмы развития гипоксии плода:
• Нарушения поставки кислорода к матке.
• Снижение обменных функций плаценты.
• Дефицит гемоглобина в организме матери.
• Сердечно-сосудистые заболевания.
• Нарушение кровотока.
Лечение гипоксии плода
При первых же проявлениях симптомов гипоксии плода беременную женщину незамедлительно госпитализируют. Первое, на что направлено лечение, это стабилизация подачи кислорода к плоду и понижение тонуса матки. Для этого пациентке назначают строгий постельный режим и приём лекарственных препаратов, которые улучшат проходимость кислорода и метаболизм. Часто также назначают оксигенотерапию и гипербарическую оксигенацию (барокамеру), что позволяет повысить оксигенацию крови не только в организме матери, но и плода.
Когда наблюдаются первые улучшения состояния плода, женщина может выполнять гимнастику, различные дыхательные упражнения, посещать аквагимнастику. Если никакие меры для нормализации подачи кислорода к плоду не дали должного эффекта или симптомы гипоксии плода сохраняются более двадцати восьми недель беременности, лучше всего немедленно провести кесарево сечение. В случае острой гипоксии для новорождённого ребёнка необходима помощь реаниматолога.
Виды
Доктора классифицируют патологию на:
- Дыхательную. Она возникает из-за невозможности поступления кислорода.
- Экзогенную, которая развивается при вдыхании воздуха с пониженным содержанием этого газа. Часто развивается при низком давлении, подъеме на высоту, в тесных, закрытых и людных помещениях.
- Циркуляторная бывает при патологиях сердечно-сосудистой системы.
- Гемическая наблюдается при снижении кислорода в крови. Такое состояние провоцируют некоторые заболевания, например анемия.
- Перегрузочная. Ее вызывает повышенная физическая активность, когда организм особенно нуждается в кислороде.
- Если нарушается способность тканей поглощать кислород, начинается тканевая гипоксия.
- Смешанная – длительное состояние в тяжелой форме. К нему приводит совокупность нескольких факторов.
Существуют разные формы состояния в зависимости от скорости развития. Это:

- Хроническая, которая наблюдается при пороках сердца, кардиосклерозе, сердечной недостаточности.
- Острая форма бывает после тяжелой кровопотери, инфарктов, отравлений. При этом кровь теряет способность доставлять кислород в ткани.
- Молниеносная гипоксия бывает стремительной. Это самая опасная форма. она развивается за секунду и в течение нескольких минут вызывает смерть.
Как выявить гипоксию плода?
Гипоксию плода можно попытаться выявить самостоятельно, наблюдая за изменением двигательной активности плода. Начальная стадия характеризуется неугомонностью плода, повышением частоты и силы шевелений.
Длительная или прогрессирующая гипоксия плода приводит к ослаблению его движений.

Поводом для срочной консультации у врача служит уменьшение шевелений плода до 3 раз в течение часа. Это свидетельствует о страданиях плода. В этом случае проведут дополнительное обследование околоплодных вод, кардиотокографию, допплерометрию и т.д.
Самыми точными и информативными методами оценки состояния плода являются кардиотокография и допплерометрия.
Основным симптомом гипоксии плода при родах является нарушение его сердечной деятельности. Поэтому кардиомониторное наблюдение за состоянием плода широко используется в родах. Если околоплодные воды окрашиваются меконием, т.е. становятся зелеными, значит у плода может быть гипоксия. Однако, этот признак существенен только, если плод лежит головой вперед.
Если у беременной хроническая внутриутробная гипоксия плода, то ей важен покой, т.к. улучшению кровоснабжения матки весьма способствует постельный режим
Хроническую гипоксию плода лечат комплексно, уделяя при этом особое внимание основному заболеванию, которое к ней привело. Проводят терапию, призванную улучшить снабжение плода кислородом и нормализацию обменных процессов
Если эффект от комплексной терапии отсутствует, и срок беременности превышает 28 недель, то принимают решение об экстренных родах путем кесарева сечения.
За течением беременности важно наблюдать очень тщательно, чтобы предотвратить, либо вовремя диагностировать и вылечить гипоксию плода
Гипоксия у новорожденных

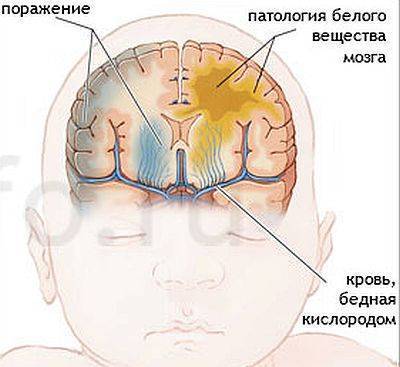
Эта патология диагностируется у детей, страдающих от недостатка кислорода в перинатальный период и во время родов. Это одна из самых распространенных патологий новорожденных. Она может происходить из-за длительной задержки дыхания, заболеваний у младенца, асфиксии плода, сниженной концентрации кислорода в воздухе.
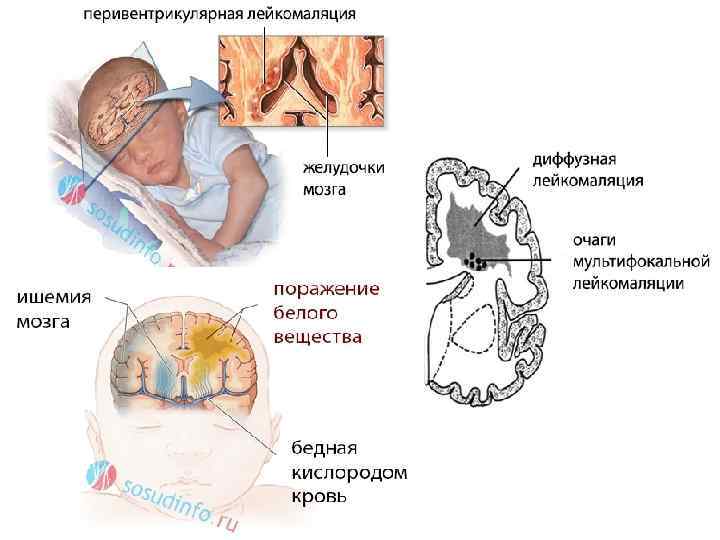
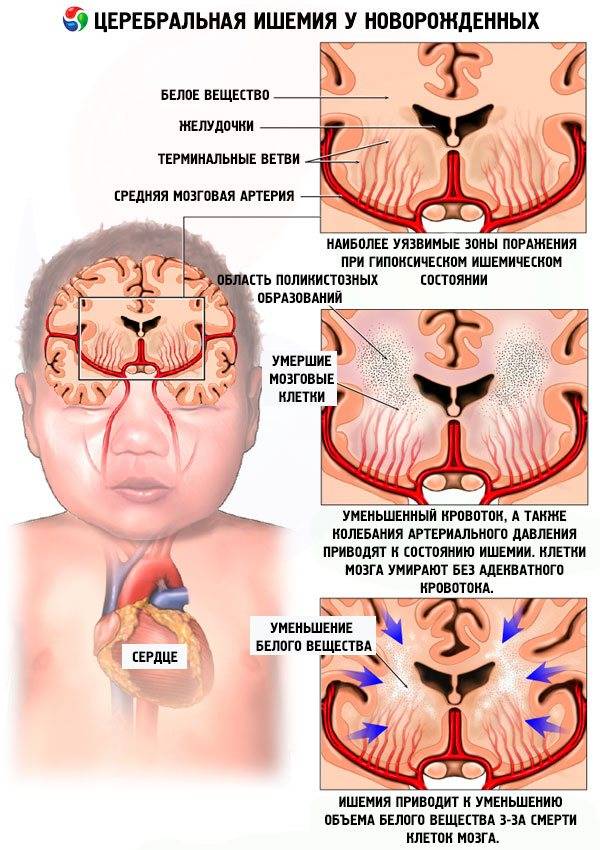
У детей гипоксия приводит к необратимым нарушениям центральной нервной системы и других жизненно важных органов. Страдают в первую очередь легкие, печень, сердце, почки и мозг.
Если диагностирована гипоксия, врачи проводят комплекс реанимационных мероприятий:
- Малыша согревают.
- Дыхательные пути освобождают от слизи.
- Делают искусственное дыхание.
- Вводят питательные растворы.
- Проводят непрямой массаж сердца.
Таких детей ставят на учет у неонатолога, а позже у педиатра
Очень важно внимательно отслеживать динамику развития
Чтобы исключить гипоксию новорожденных, профилактику надо начинать с самого начала беременности. Будущей маме нужно вовремя обследовать и лечить заболевания, стараться не допускать токсикоза. Огромное значение имеет правильный режим дня, дозированные нагрузки, достаточное количество сна и прогулки на свежем воздухе.
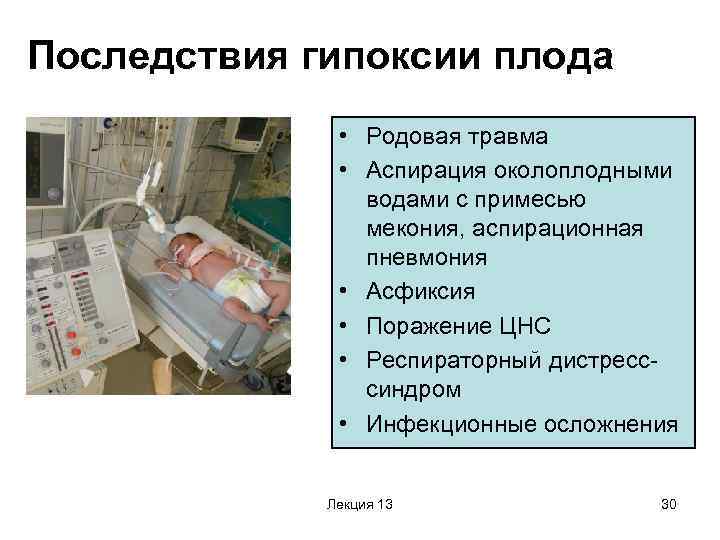
Последствия гипоксии плода
Последствиями кислородной недостаточности являются нарушение функций организма, изменение обменных процессов. Для плода последствия от кислородной недостаточности могут быть различны. Они зависят от срока беременности.
Гипоксия плода на ранних сроках беременности приводит к появлению отклонений и задерживает развитие эмбриона. В более поздние сроки беременности кислородное голодание вызывает:
• Задержку роста плода.
• Поражение центральной нервной системы.
• Понижение адаптационных возможностей новорожденного.
Выраженные компенсаторные способности плода обусловлены увеличением частоты сердечных сокращений до 150-160 уд/мин, высокой кислородной емкостью крови, уникальным строением гемоглобина, особенностью кровообращения и обменом веществ плода.
Процессы обмена веществ у плода изменяются с уменьшением насыщения крови кислородом. При этом все органы и системы плода за счет компенсаторных возможностей вначале работают с повышенной активностью, однако постепенно наступает их угнетение. Усугубление течения заболевания может привести к непоправимым изменениям.
На здоровье будущего ребенка незначительная гипоксия плода обычно не влияет. Однако гипоксия плода в тяжелой форме может сопровождаться ишемией и некрозами в разных органах, последствия в этом случае могут быть необратимы.
ГИПОКСИЯ ПЛОДА И АСФИКСИЯ НОВОРОЖДЕННОГО
Термин
“гипоксия плода” предложен ВОЗ для обозначения кислородной
недостаточности. В некоторых странах используют также термины “дистресс
плода” и “асфиксия плода”.
Под асфиксией в
общеклинической практике подразумевают удушье, т.е. недостаток кислорода
и накопление углекислого газа в организме (гиперкапния), нередко
приводящие к остановке сердца. Термин “асфиксия” применительно к
состоянию плода и новорожденного является условным, так как кислородная
недостаточность в этих случаях не всегда сопровождается выраженными
нарушениями сердечной деятельности и гиперкапнией.
В
нашей стране при кислородной недостаточности во внутриутробном периоде
используют термин “гипоксия плода”. Для характеристики состояния
новорожденных, родившихся с явлениями кислородной недостаточности,
применяют термин “асфиксия”.
В различные периоды
беременности и родов кислородная недостаточность обусловливает
неодинаковые последствия для эмбриона, плода и новорожденного. В период
органогенеза выраженная гипоксия может сопровождаться нарушением
развития эмбриона вплоть до его гибели. Кислородное голодание в период
фетогенеза может приводить к задержке роста плода, поражению его ЦНС.
Кислородная недостаточность в зависимости от ее степени приводит к
асфиксии, нарушению адаптации новорожденного в постнатальном периоде,
мертворождению и смерти новорожденных в раннем неонатальном периоде.
Гипоксия плода –
недостаточное снабжение кислородом тканей и органов плода или
неадекватная утилизация кислорода. Гипоксию плода различают по
длительности, интенсивности и механизму развития.
В зависимости от длительности выделяют хроническую и острую гипоксию плода.
Лечение
Лечение гипоксии направлено на восстановление функции насыщения тканей кислородом и устранение причин развития патологии.
Иногда для терапии заболевания достаточно увеличения физической активности и регулярного проветривания жилища и рабочего места.
Если гипоксия связана с патологиями легких или сердечно-сосудистой системы, нужны более серьезные мероприятия.
Оксигенация проводится путем использования кислородного оборудования: баллончиков, кислородных подушек, масок. В некоторых случаях требуется подключение пациента к аппарату ИВЛ, который обеспечивает принудительную подачу кислорода в легкие. Это способствует насыщению крови кислородом и выведению из легких углекислого газа.
Методы диагностики
Патология отличается характерной симптоматикой. Но для более точной постановки диагноза применяются инструментальные способы обследования. К ним относится:
- Исследование кислотно-щелочного равновесия. Оно включает и газовый состав артериальной и венозной крови. Таким образом врач может узнать состояние карбонатного и бикарбонатного буфера, парциального давления кислорода и углекислого газа. А значит установить количественные показатели гомеостаза человека.
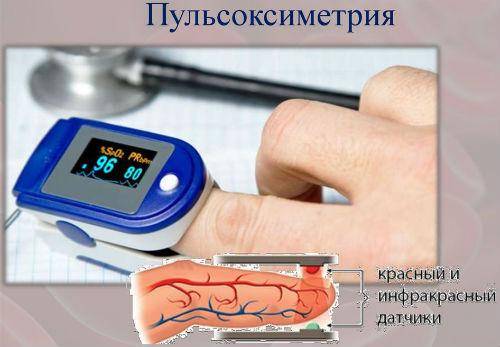
- Пульсоксиметрия один из самых простых способов, позволяющих выявить кислородное голодание. На палец пациента надевается пульсоксиметр. Спустя несколько секунд он показывает степень насыщения крови кислородом. В норме показатель должен быть выше 95%.
- Установить состав вдыхаемого воздуха позволяют СО-метрия и капнография.
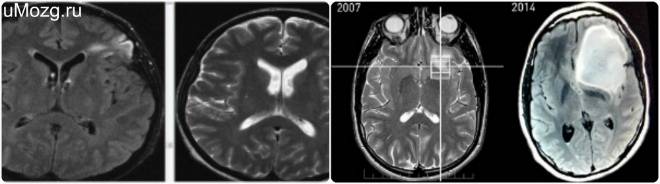
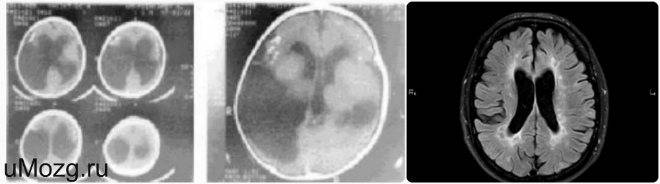
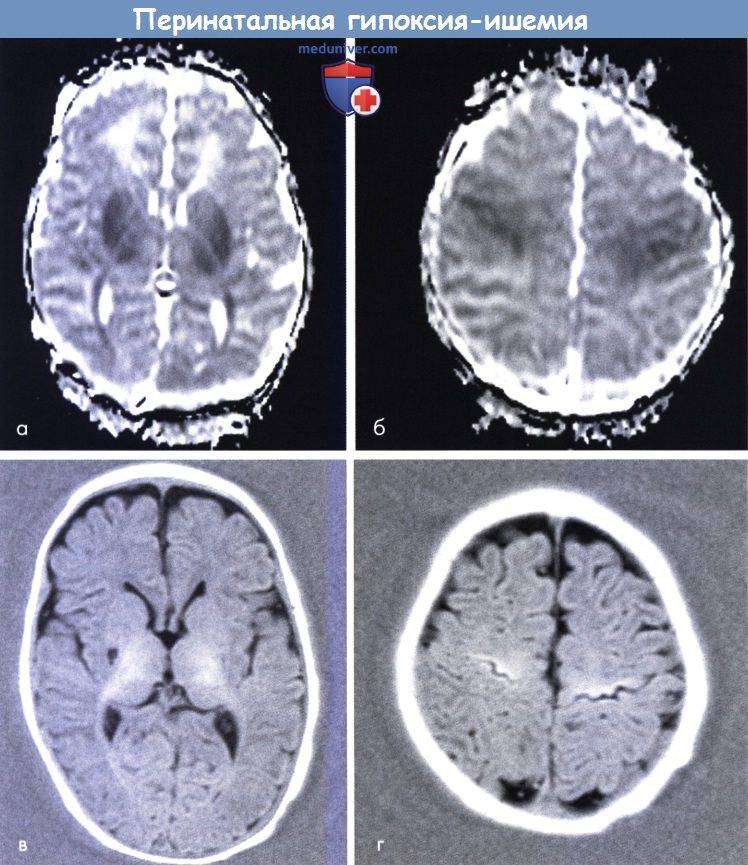
- Если человек перенес гипоксию необходимо убедиться, что ЦНС не пострадала. Для этого назначают МРТ головного мозга. Этот вид диагностики наиболее информативен. Он позволит уточнить состояние мягких тканей, сосудов, нейронов, отследить активацию коры.
Причины гипоксии
Факторов, влияющих на развитие гипоксии, достаточно много:
- хронические болезни женщины и ослабленный иммунитет;
- аморальный образ жизни, злоупотребление алкоголем, никотином, лекарственными препаратами.
Это негативно влияет не только на общее состояние здоровья, но и на формирование плода, кровоток и прочие системы жизнеобеспечения.
Также среди причин:
- резус-конфликт;
- инфекционные болезни в период гестации;
- аномалии развития;
- неправильное расположение пуповины (обвитие, выпадение);
- длительный токсикоз, гестоз;
- многоплодная беременность;
- маловодие, многоводие;
- патологии плаценты;
- психологический фактор: сильные стрессы и неврозы;
- аномальное строение матки и репродуктивных органов;
- плохое питание;
- негативная экологическая обстановка;
- применение седативных средств, наркоза при родоразрешении.
Беременность желательно планировать. Это позволяет выявить возможные угрозы и риски. Один из важнейших моментов — постоянное наблюдение у гинеколога в период вынашивания.
РОДОВЫЕ ТРАВМЫ
Под
родовой травмой подразумевают механическое повреждение плода (нарушение
целостности тканей и органов), возникающее при прохождении через
родовые пути. Различают родовые повреждения центральной и периферической
нервной системы, мягких тканей и костей плода. Внутричерепные
кровоизлияния могут также возникать на фоне хронической и острой
гипоксии, особенно у недоношенных детей.
Причиной
родовой травмы у новорожденного могут быть быстрые, стремительные и
затяжные роды, крупная масса плода, сужение размеров таза, влагалищные
родоразрешающие операции (наложение щипцов, вакуум-экстракция, поворот
плода и извлечение его за ножку) при отсутствии необходимых условий или
нарушении техники.
Хроническая и острая гипоксия плода повышают вероятность родовой травмы.
Повреждения ЦНС (головного и спинного мозга). Травматические повреждения головного мозга
(кровоизлияния) возникают относительно редко, чаще их причиной является
гипоксия. Различают эпидуральные, субдуральные, субарахноидальные и
внутримозговые кровоизлияния, которые нередко сопровождаются
повреждением костей черепа, твердой мозговой оболочки и ее производных
(венозные синусы, намет мозжечка и др.). Эпидуральные кровоизлияния
локализуются на внутренней поверхности черепа между костью и
надкостницей, субдуральные кровоизлияния – между твердой и мягкой
мозговыми оболочками, субарахноидальные кровоизлияния – между паутинной
оболочкой и поверхностью полушарий головного мозга.
Вне
зависимости от генеза клиническая картина у новорожденных зависит от
локализации и размеров кровоизлияния, а также от сопутствующих
повреждений.
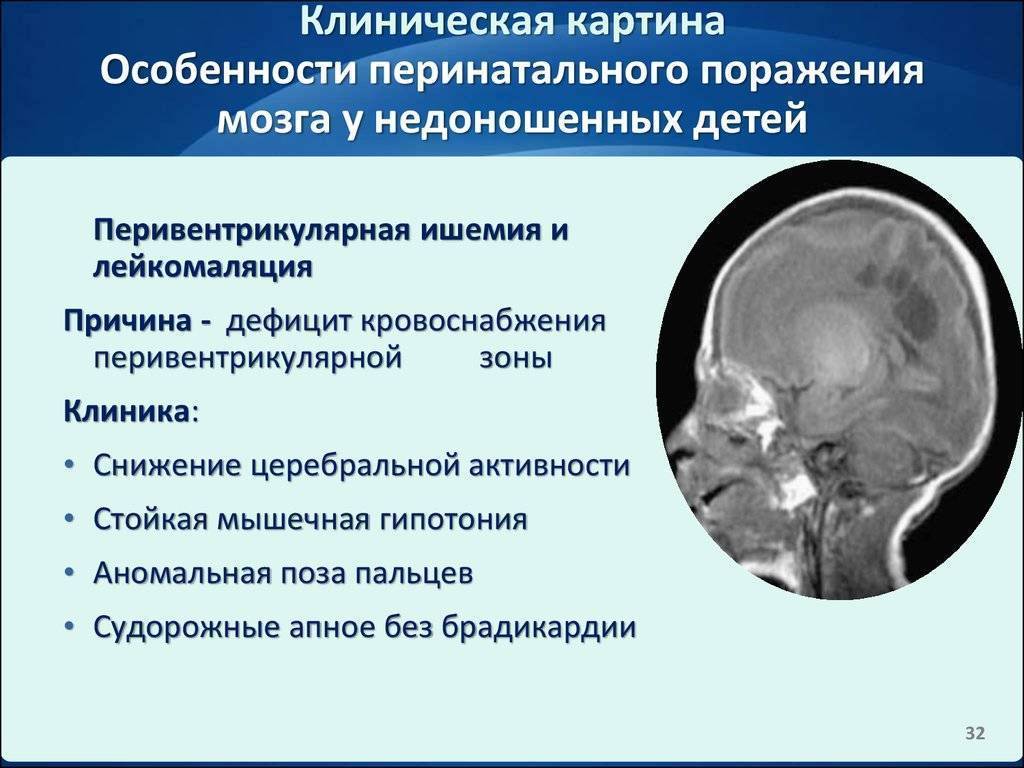
Особенности заболевания у детей
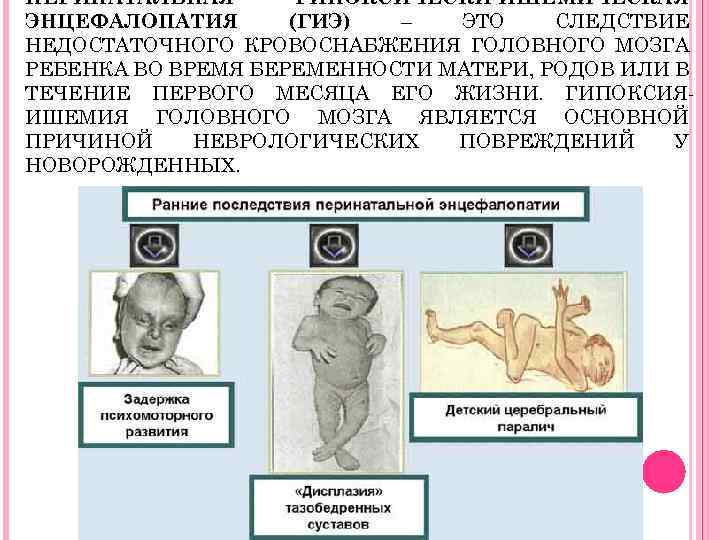
Симптомы гипоксии у детей диагностируют при родах. Состояние оценивается по шкале Апгар от 0 до 10 баллов.
Выделяют 3 степени патологии:
- 8-10 баллов – отличное состояние;
- 6-7 баллов – легкая форма, 1-я степень;
- 4-5 баллов – средняя форма, 2-я степень;
- 0-3 баллов – тяжелая форма, 3-я степень.
Заболевание 1-й степени, как правило, не сказывается на состоянии ребенка, проходит самостоятельно при надлежащем уходе.
Гипоксия 2-й степени, при своевременной терапии, редко становится причиной нарушения функции организма. В первые месяцы лечения наблюдаются нарушения сна, тревожность, дрожь подбородка.
В тяжелой форме могут появиться серьезные нарушения в организме ребенка – судороги, задержка развития, нарушения работы ЦНС.
ВНУТРИУТРОБНЫЕ ИНФЕКЦИИ
Внутриутробное
инфицирование плода не всегда сопровождается развитием инфекционного
заболевания, что объясняется мобилизацией иммунитета и защитных
механизмов в системе мать-плацента-плод.
Выделяют вирусные заболевания эмбриона и плода и заболевания, вызванные бактериальной флорой.
Для
обозначения инфекций со сходными клиническими проявлениями используют
аббревиатуру TORCH: Т – токсоплазмоз, О – другие (other) инфекции
(сифилис, хламидиоз, энтеровирусные инфекции, гепатиты А и В, гонорея,
листериоз), R – краснуха (rubella), С – цитомегаловирусная инфекция
(cytomegalia), Н – герпесвирусная инфекция (herpes).
Значительное
место среди многообразных возбудителей внутриутробной инфекции занимают
грамотрицательные аэробные бактерии, неспорообразующие анаэробы,
микоплазмы, стрептококки группы В, дрожжеподобные грибы.
Тяжесть
и клинические проявления внутриутробной инфекции зависят от вида
возбудителя, его вирулентности, массивности обсеменения иммунного
статуса организма беременной, срока гестации, а также путей
проникновения возбудителя в организм.
Внутриутробная
инфекция, развившаяся в первые 3 мес гестации, может стать причиной
инфекционных эмбриопатий, врожденных пороков развития плода, первичной
плацентарной недостаточности, неразвивающейся беременности,
самопроизвольного выкидыша. Более неблагоприятны в отношении эмбриопатий
микроорганизмы с внутриклеточным циклом развития (вирусы), обладающие
высоким тропизмом к эмбриональным тканям.
Степени гипоксии плода
По скорости протекания гипоксия делится на:
- кратковременная, т. е. возникает быстро и неожиданно
- средней тяжести – выражается непосредственно во время родов
- острая – признаки болезни наблюдаются за несколько дней до предстоящих родов
- хроническая гипоксия плода – появляется она при сильном токсикозе, несовместимости групп крови или резус-факторов матери и ребёнка, внутриутробных инфекциях плода.
По времени возникновения гипоксия делится:
- образовавшееся на первых месяцах беременности
- во второй половине из отведённого срока
- во время родов
- после родов возникает очень редко.
Можно ли предупредить гипоксию плода?
* Старайтесь дышать свежим воздухом. Если вы живете в городе, попробуйте гулять рано утром или поздно вечером, когда на улицах не так много транспорта. Постарайтесь периодически выезжать в бор или за город. Регулярно проветривайте помещения. Осваивайте техники правильного дыхания, которые обеспечат дополнительный приток кислорода к клеткам. Старайтесь не носить тесной одежды, которая может затруднить дыхание.

* Проконсультируйтесь со своим гинекологом по поводу назначения препаратов-антигипоксантов. Как правило, врачи рекомендуют некоторые из них (например, актовегин, инстенон) в профилактических целях.
* Нередко гинекологи прописывают и курс кислородных коктейлей, которые являются отличным средством для лечения и профилактики гипоксии. Помните о том, что эти коктейли лучше всего принимать в стационаре, либо приобрести устройство для их изготовления в аптеке. Аналогичные напитки, продающиеся на улице или в торговых центрах, не рекомендуется употреблять во время беременности из-за содержащихся в них химических добавок!
* Заваривайте чай из трав, улучшающих кровообращение: листья черной смородины, липа, мелисса. Список этих растений намного больше, однако далеко не все из них допускается принимать во время беременности. Такой напиток будет вкусным как в горячем виде (с медом, лимоном, имбирем), так и в охлажденном (с кубиком льда, лаймом и свежей мятой).
* Современным, доступным и эффективным средством в борьбе с гипоксией является профилактическая кислородотерапия, в том числе при помощи кислородного коктейля либо домашнего концентратора кислорода.
Компенсировать нехватку кислорода в организме беременной женщины и её будущего ребёнка можно при помощи проведения кислородных процедур. Это эффективный способ, который поможет поддержать крепкое здоровье и отличное самочувствие. Приобретение кислородного концентратора для использования в домашних условиях – это выгодная инвестиция в своё здоровье.
Процедура не требует много времени. Несколько минут в день достаточно для того, чтобы насытить организм кислородом, создать комфортные условия для роста и развития плода (перед проведением процедур необходимо проконсультироваться со специалистом).
Также помимо обычной кислородотерапии, современное оборудование позволяет делать ингаляции с необходимыми для нормального развития организма добавками и лекарствами!
Научные материалы и исследования:
1. Энтеральная оксигенотерапия в акушерской и гинекологической практике, Кубицкая Ю.В., Ипатова М.В. (Русский Медицинский Журнал)
2. Эффективность энтеральной оксигенации в комплексной профилактике и лечении ранней плацентарной недостаточности при невынашивании, Радзинский В.Е., Ордиянц И.М., Абдурахманова О.Г. (Русский Медицинский Журнал)
3. Оксигенотерапия в ранние сроки беременности, Радзинский В.Е., Ордиянц И.М., Абдурахманова О.Г. (Русский Медицинский Журнал)

Симптоматическая картина
Симптомы кислородного голодания типичны:
- Сначала возникает стадия психомоторного возбуждения. Человек чувствует избыток энергии. Он впадает в состояние эйфории. При этом не в состоянии координировать движения. Наблюдается шаткость походки. Кожные покровы становятся гиперемированными, красными. В некоторых случаях наоборот кожа пострадавшего принимает бледный, практически синюшный цвет. Выступает холодный липкий пот.
- Вторая стадия – торможение. Нервная система становится менее активной. Появляется головокружение, тошнота, иногда обильная рвота. Зрение теряет четкость, в глазах темнеет. Пациент теряет сознание.
- Тяжелые формы сопровождаются отеком головного мозга. В организме начинаются необратимые нарушения работы центральной нервной системы. При сильной гипоксии возникает потеря условных и безусловных рефлексов. Кожа человека утрачивает чувствительность, органы прекращают работать нормально. Это состояние переходит в глубокую кому.
Острая форма
Острая форма нехватки кислорода может возникнуть в любой момент и даже во время родоразрешения. При таком диагнозе необходим срочные оперативные действия. Если это происходит на позднем сроке, то скорее всего женщине вызовут роды или проведут кесарево сечение.
Осложнения же зависят от тяжести гипоксии, индивидуальных особенностей здоровья женщины и течения беременности:
- При повышенной густоте крови роженицы, её ткани и ткани ребёнка подвергаются большому дефициту кислорода и питательных элементов. Это провоцирует кровоизлияние и отмирание некоторых клеток у малыша после появления на свет. Чаще всего страдают нервная система и мозг;
- Патология вызывает преждевременное старение и отслоение плаценты, это опасно для ребёнка и матери. Могут начаться преждевременные роды, открыться кровотечение, а у ребёнка может быть геморрагический шок, обескровливание.
Клиническая картина заболевания
В зависимости от стадии заболевания и степени его выраженности, развиваются разные признаки гипоксии. Острая форма развивается спустя несколько минут или часов (подострая форма) с момента воздействия фактора, который вызвал развитие болезни. Для данной формы характерна более выраженная клиническая картина, которая, при отсутствии медицинской помощи, вызывает необратимые изменения в организме.
Хроническая форма гипоксии развивается медленно, в течение нескольких месяцев или даже лет. В этот период организм адаптируется к изменениям, но необратимые последствия все равно развиваются.
Клиническая картина
В начале беременности, особенно в первом триместре выявить гипоксию самостоятельно невозможно. Плод только формируется и ещё не может дать знать о неудобствах. Диагностировать патологию можно только с помощью допплерографии, УЗИ и КГТ.
Беременная женщина одна знать, что симптомом может быть частая усталость, дискомфорт общего состояния. Конечно, если у роженицы имеются предпосылки, то нужно сообщить врачу и своевременно пройти обследования.
С помощью КГТ медики наблюдают за сердцебиением плода и его активности. Нормальные показатели:
- в спокойном состоянии от 120-160 ударов в минуту;
- увеличивается значение, когда женщина резко меняет позу или же сам плод переворачивается;
- сердечные удары ровные, стабильные и без скачков.
Если имеется патология, то картина абсолютно другая:
- сердечный ритм медленный или наоборот быстрый;
- на движения и смену положения ЧСС не реагирует.
Во втором триместре с помощью допплерографии врач оценивает кровоток в системе мать-плацента-плод. Это тоже позволяет выявить угрозу развития гипоксии и других патологий, связанных с кровообращением.
В это же время, когда малыш уже шевелиться, то он может сообщать матери о дискомфорте. Ведёт себя либо слишком активно, либо же наоборот – абсолютно спокойно. И тот, и тот прямой признак какой-то проблемы исследует обратиться к врачу.
ВРОЖДЕННЫЕ АНОМАЛИИ РАЗВИТИЯ ПЛОДА
Термином
“врожденные аномалии” или “врожденные пороки” обозначают любую
врожденную функциональную или структурную патологию, которая выявляется у
плода и новорожденного. Пороки развития могут проявляться в более
поздние периоды. В зависимости от этиологии различают наследственные
(генетические), экзогенные и мультифакторные врожденные аномалии
развития плода.
К наследственным относятся врожденные
пороки развития, возникающие вследствие генных мутаций, которые
выражаются в виде эмбрионального дизморфогенеза, или хромосомных и
геномных мутаций (хромосомные болезни). Происходят стойкие изменения
наследственных структур в половых клетках (мутации могут быть
унаследованы от одного или обоих родителей) и реже – в зиготе. В
зависимости от времени воздействия тератогенного фактора врожденные
пороки развития бывают следствием гаметопатий, бластопатий, эмбриопатий и
фетопатий.
Под мультифакторными подразумевают пороки
развития, возникающие в результате комбинированного воздействия
генетических и экзогенных факторов.
Генетически
обусловленные формы (генные и хромосомные) составляют около 25-30%,
экзогенные (тератогенные) – 2-5%, мультифакторные –
30-40%, формы неясной этиологии – 25-50% случаев врожденных аномалий развития.
Наследственные аномалии развития плодаделят на хромосомные (наиболее часто встречающиеся), моногенные и полигенные.
В основехромосомных болезнейлежат хромосомные(изменения числа или структуры хромосом) или геномные(полиплоидии) мутации. Каждому заболеванию присущи типичные кариотип и фенотип.
Виды и стадии заболевания
В зависимости от происхождения и механизма развития патологического процесса, гипоксия бывает:
- экзогенной (вызванной внешними факторами, изменением степени насыщенности вдыхаемого воздуха кислородом);
- дыхательной (респираторной);
- циркуляторной (ишемической, застойной);
- гемической (вызванной анемией или снижением функции гемоглобина);
- тканевой (развивается по причине нарушения способности тканей поглощать кислород);
- субстратной (развивается при дефиците субстратов);
- перегрузочной (так называемая, гипоксия нагрузки);
- смешанной (сочетает несколько перечисленных выше видов).
По течению состояние бывает:
- молниеносным (развивается в течение нескольких секунд);
- острым (развивается через несколько минут или в течение часа);
- подострым (развивается в течение нескольких часов);
- хроническим (продолжается неделями, месяцами, а иногда и годами).
По локализации выделяют общую и локальную (местную) гипоксию.
ЗАДЕРЖКА РОСТА ПЛОДА, ГИПОТРОФИЯ НОВОРОЖДЕННОГО
Под задержкой роста плода (ЗРП) понимают несоответствие размеров плода предполагаемому сроку беременности.
ЗРП
наряду с хронической гипоксией, является одним из основных клинических
признаков хронической плацентарной недостаточности любого генеза (см.
раздел “Плацентарная недостаточность”, в главе 23). Помимо этого,
патология плода (врожденные аномалии развития), влияя на формирование
плаценты и на компенсаторно-приспособительные механизмы в системе
мать-плацента-плод, может служить причиной хронической плацентарной
недостаточности, и в следствие этого, – ЗРП.
Выделяют
две основные формы ЗРП, которые по данным УЗИ характеризуются
различными соотношениями показателей фетометрии: симметричная и
асимметричная.
Симметричная форма ЗРП, как правило,
развивается в ранние сроки беременности (первая половина) и может быть
обусловлена врожденной патологией, в том числе наследственными
заболеваниями и хромосомными аберрациями (трисомии по 18-й, 21-й, 13-й
паре хромосом, моносомии), инфекционными заболеваниями (краснуха,
токсоплазмоз, герпес, сифилис, цитомегаловирусная инфекция). Причинами
симметричной формы ЗРП могут быть курение, алкоголизм, наркомания, а
также недостаточное и неполноценное питание матери.
Асимметричная
форма ЗРП развивается в более поздние сроки (III триместр) и, как
правило, обусловлена либо экстрагенитальной патологией у матери
(гипертоническая болезнь, бронхиальная астма, аутоиммунные заболевания),
либо хронической плацентарной недостаточностью на фоне осложнений
беременности (гестоз, многоплодная беременность, длительная угроза
прерывания и т.д.).
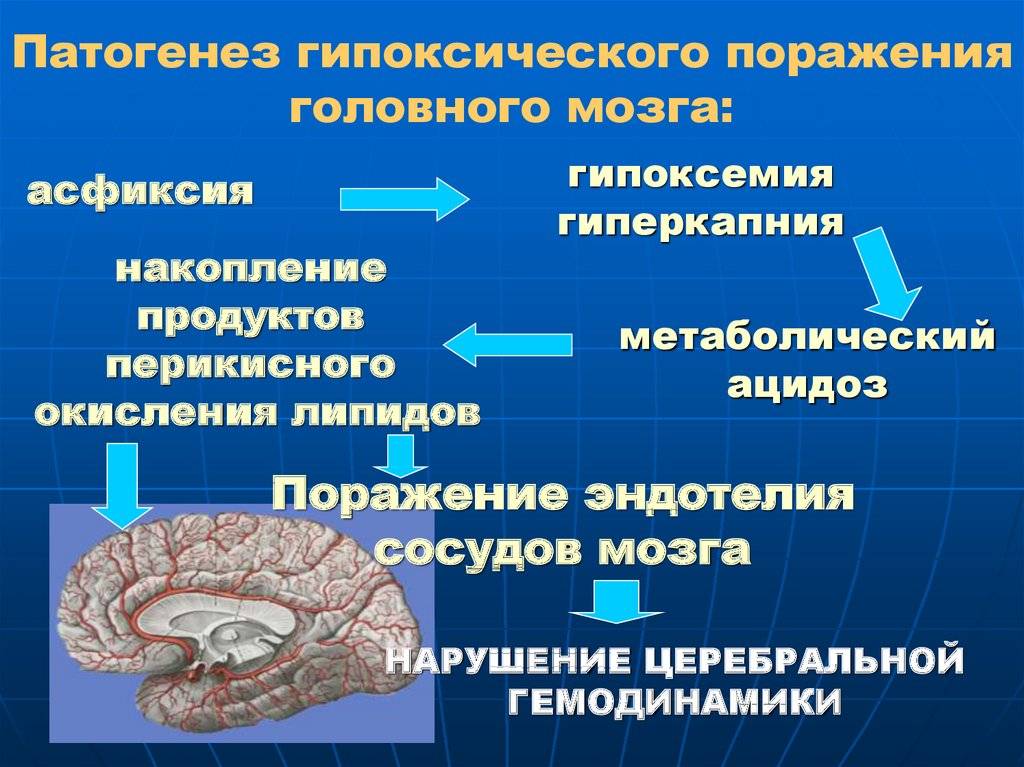
Патогенез гипоксии
В основном, гипоксия является несоответствием продуцирования энергии клеткой по отношению к ее энергетическим потребностям. Основным звеном патогенеза заболевания является нарушение окислительного фосфорилирования в митохондриях, которое провоцирует снижение выработки АТФ (а значит, и энергодефицит, нарушение функции энергозависимых процессов) и накопление молочной кислоты и кислот цикла трикарбоновых кислот (ацидоз).
В первом случае появляется:
- ограничение подвижности сократимых структур;
- снижение выработки белков, липидов и нуклеиновых кислот;
- нарушение активного транспорта в клетку ионов кальция и воды.
Во втором случае развиваются:
- блокада гликолиза (единственного способа получения АТФ без участия кислорода);
- повышение проницаемости плазматической мембраны;
- активация лизосомальных ферментов в цитоплазме с последующим самоперевариванием клетки.
Нехватка кислорода и асфиксия
Гипоксия часто провоцирует удушье ребёнка, являясь прямой предпосылкой к этому. При такой патологии новорождённый малыш, в течение первой недели жизни, имеет высокий риск не выжить.
Это связано с тем, что испытывая сильную нехватку кислорода в утробе, после появления на свет он испытывает сильный стресс и недоразвитие органы работают не в полную силу.
Возможно, что амниотическая жидкость проникает в естественные щели и ребёнку просто нечем дышать. Отходы жизнедеятельности (меконий, слизь, жидкость) могут закупорить дыхательную систему и это все провоцирует удушье. По этой причине такие дети тщательно наблюдаются в первое время у врачей.