Почему развивается предродовая депрессия
Существует множество факторов, провоцирующих развитие предродовой депрессии. Среди них заболевания во время беременности, стрессовые жизненные обстоятельства (например, смена места жительства), предыдущие потерянные или осложненные беременности, насилие в прошлом или настоящем, финансовые затруднения и социальная неустроенность. По данным статистики около восьмидесяти процентов предродовых депрессий спровоцированы неурядицами в семье и разладами отношений с мужем. Распространенной причиной развития предродовых депрессий является личностные особенности женщин. Молодые матери достаточно часто боятся своих эмоций, теряются в противоречивых чувствах. Особенно это актуально в тот момент, когда они сталкиваются с идеализированным понятием о материнстве, принятым в обществе. «Материнство – это ответственность…», «хорошая мать должна…», «любящая мама обязана…» и др.
Иногда к предродовой депрессии приводят переживания беременной относительно ее сексуальной жизни. Муж, обеспокоенный благополучием мамы и ребенка, старается как можно меньше их беспокоить и сдерживает свои сексуальные порывы. В итоге занятия сексом становятся не такими частыми, как раньше. Женщине кажется, что ее разлюбили, что партнер утратил к ней интерес. Это приводит к возникновению признаков депрессии.
Факторы, приводящие к осложнениям беременности
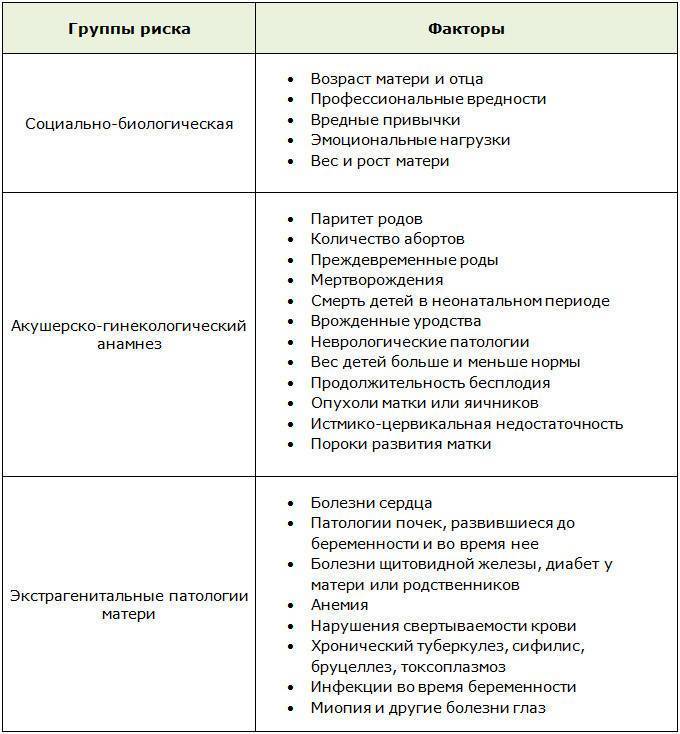
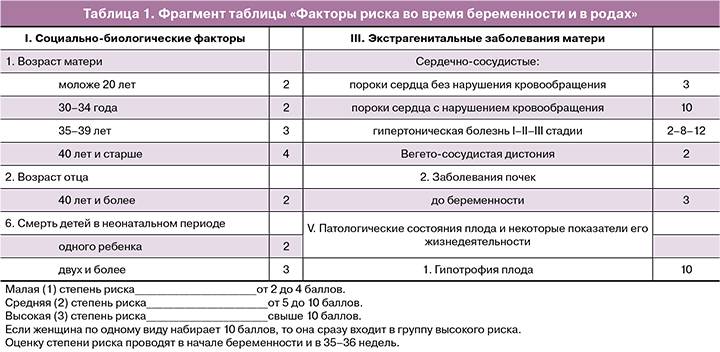
Осложнения во время беременности появляются по самым различным причинам. К наиболее значимым из них относятся:
- Генетические нарушения. Этот фактор может носить как случайный, так и наследственный характер. В первом случае подразумевается патология генов плода, появившаяся в результате их случайной рекомбинации из геномов здоровых родителей в момент оплодотворения. Наследственные генетические нарушения передаются эмбриону от его матери и отца, при этом в семье они могут наблюдаться в течение нескольких поколений. Например, наличие родственников с задержкой умственного развития повышает генетический риск осложнения беременности с патологией плода аналогичного характера.
- Инфекции. Вирусные, бактериальные, грибковые заболевания – частая причина патологий, возникающих во время беременности. Попадая в организм матери, инфекционные возбудители провоцируют иммунный ответ, который может воздействовать и на ребенка. Сами они также оказывают негативное влияние на здоровье плода, причем на всех стадиях его развития – от зачатия до родов. Инфекции могут вызывать различные патологические явления в репродуктивной системе женщины, мешающей ей нормально зачать, выносить и родить здорового малыша.
- Заболевания различной природы. Помимо инфекций, негативно повлиять на протекание беременности могут другие врожденные и приобретенные патологии. Сахарный диабет, высокое артериальное давление (гипертензия), аномалии развития органов репродуктивной системы, заболевания сердца и сосудов, почек, печени, доброкачественные и злокачественные новообразования, психические нарушения часто приводят к выкидышам, физической или психической неполноценности рожденного ребенка.
- Вредные привычки. Употребление алкоголя и наркотических веществ (особенно систематическое), курение одного или обоих родителей – еще один распространенный фактор, вызывающий патологии беременности. Этиловый спирт, психотропные вещества, никотин, а также находящиеся в составе спиртных напитков, сигарет и наркотиков примеси обладают канцерогенным и тератогенным действием. Помимо непосредственного риска выкидыша или замершей беременности, они оказывают долгосрочные эффекты, которые могут проявиться у ребенка в подростковом или взрослом возрасте. Одним из самых частых таких последствий является алкогольный синдром плода, проявляющийся в задержке умственного развития, лицевые дефекты, антисоциальное поведение.
- Прием лекарственных препаратов. Осложнить зачатие, вынашивание и роды могут медикаменты, которые принимает женщина в период вынашивания ребенка. К сожалению, многие лекарства имеют выраженный тератогенный эффект, который необходимо учитывать при их назначении. При выпуске каждого препарата предусмотрены его клинические испытания на выявление побочных воздействий на плод. Проблема в том, что далеко не все производители фармацевтики проводят полноценные тесты на тератогенность. Например, широко известна история со снотворным “Талидомид”, который в середине прошлого века привел к массовым случаям рождения детей с аномалиями развития в США.
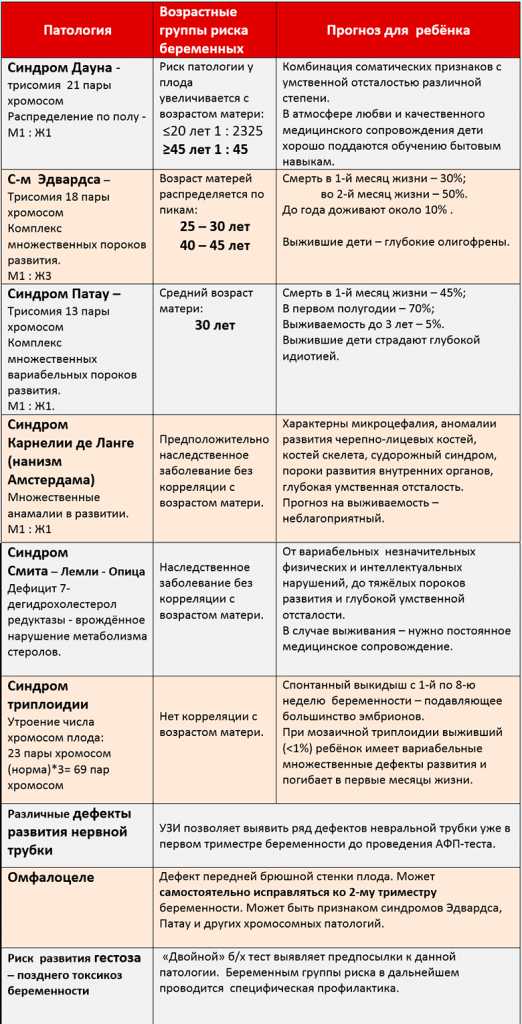
- Возрастные изменения. Оптимальный возраст для вынашивания здорового ребенка – 20-35 лет. В этот период репродуктивная система женщины наиболее активна, а сама будущая мама психологически подготовлена к беременности. Более ранний и поздний срок наступления беременности существенно повышает риск выкидыша или рождения ребенка с пороками развития. Так, зачатие после 35 лет увеличивает вероятность появления малыша с синдромом Дауна. Ранняя беременность также несет определенные риски, связанные с незрелостью репродуктивной системы будущей мамы.
- Социальное положение. На течение беременности оказывает влияние условия, в которых живет будущая мама. Низкое социальное положение, тяжелая работа, недоедание повышают физическую и эмоциональную нагрузку на женщину. Малый финансовый доход ограничивает ее доступ к современной медицине, заставляет трудиться в период вынашивания, в том числе заниматься предоставлением сексуальных услуг за деньги. Кроме того, часто матери живут в антисанитарных условиях, где велика вероятность заболеть инфекцией.
Среди прочих факторов, повышающих риск осложнения беременности, можно упомянуть неблагоприятную экологическую обстановку, сильный и/или постоянный эмоциональный стресс, случайно или намеренно нанесенные (в том числе посторонними лицами) травмы, нерациональное питание и т. д. Эти причины могут наблюдаться у конкретной женщины как по-отдельности, так и в комплексе – во втором случае существенно усложняется диагностика патологий.
Памятка для беременной. Питание беременной женщины.
От питания беременной, его качества и количества, зависит благополучие развития ребенка. Это вовсе не значит, что беременная должна есть «за двоих». Главное, чтобы рацион беременной содержал достаточное количество белков, углеводов, жиров, минеральных солей, питание было сбалансированным.
Если раньше была широко распространена точка зрения о естественном «паразитизме» плода и его способности «взять» все необходимые питательные вещества от материнского организма, то сегодня известно, что в условиях неблагоприятной пищевой обеспеченности организм беременной женщины способен включать мощные механизмы самосохранения, что отражается на развитии плода.
Белки , углеводы, жиры. В первые месяцы беременности рекомендуется принимать пищу четыре раза в день. В этот период женщина среднего роста со средней массой тела должна получать не меньше 2400-2700 ккал/сут, в том числе не менее 100г белка,350г углеводов и 75г жиров.
Во второй половине беременности лучше есть 5-6 раз в день, небольшими порциями. В это время нужно увеличить потребление белков до 110г ,углеводов до 400г, жиров до 85г. Желательно, чтобы преобладали белки животного происхождения. Много белка содержат мясо, птица, рыба, яйца, молочные продукты. Полезны молоко и творог, наиболее предпочтительны биокефиры и йогурты. Жирность молочных продуктов не должна превышать 1,5%, сыры должны быть мягких сортов. Углеводы легко усваиваются плодом, их много в хлебе, каше, картофеле, рисе и других зерновых продуктах. Фруктов можно съедать не более 400-500 г/сут : их избыток приводит к ожирению. Сласти необходимо ограничить 4 ложками в день, нужно практически отказаться от кондитерских изделий и сахара. Допускается употребление 30г черного горького шоколада в сутки, изредка — мороженного ( не более 50 г/сут). В качестве источника жиров лучше всего подходит растительное масло (подсолнечное, кукурузное, оливковое, соевое). Эти сорта масла содержат витамин Е, необходимый для нормального развития беременности. Потребление сливочного масла может составлять 20-25 г/сут. От жирной пищи лучше отказаться и выбирать продукты с низким содержанием жира.
Жидкость. Во время беременности желательно увеличить потребление жидкости до 2 л/сут для профилактики инфекции мочевыводящих путей. В поздние сроки беременности количество питья нужно сократить до 1200 -1500 мл. Особенно полезны подкисленные напитки : клюквенный или брусничный морс , лимонный, почечный чай.
Рекомендуемый набор продуктов для питания беременных женщин во второй половине беременности (г, брутто/сут).
|
Продукты |
Количество |
|
Хлеб пшеничный |
120 |
|
Хлеб ржаной |
100 |
|
Мука пшеничная |
16 |
|
Крупы, бобовые, макаронные изделия |
60 |
|
Картофель |
200 |
|
Овощи |
500 |
|
Фрукты свежие |
300 |
|
Соки |
150 |
|
Фрукты сухие |
20 |
|
Сахар |
60 |
|
Кондитерские изделия |
20 |
|
Мясо, птица |
170 |
|
Рыба |
70 |
|
Молоко, кефир, др. кисломолочные продукты 2,5% |
500 |
|
Творог 9% жирности |
50 |
|
Сметана 10% жирности |
17 |
|
Масло сливочное |
25 |
|
Масло растительное |
14 |
|
Яйцо(шт.) |
0,5 |
|
Сыр |
15 |
|
Чай |
1 |
|
Кофе злаковый |
1,5 |
|
Соль |
5 |
|
Химический состав |
|
|
Белки, г |
96 |
|
В том числе животный, г. |
60 |
|
Жиры, г |
90 |
|
В том числе растительный, г. |
28 |
|
Углеводы, г. |
340 |
|
Энергетическая ценность , кКал |
2556 |
Примерное меню женщины в первой половине беременности
|
Завтрак (7-8 часов) |
Яйцо или омлет, молочная каша или тушеные овощи, хлеб с маслом и сыром, чай или кофейный напиток с молоком,свежие фрукты (ягоды) |
|
Обед (12-13 часов) |
Салат из сырых овощей, борщ вегетарианский или овощной суп со сметаной,тушеное мясо или отварная рыба с овощным гарниром, фруктовый сок |
|
Полдник (16.30-17 часов) |
Кефир, булочка, свежие фрукты (ягоды) |
|
Ужин (20 часов) |
Творожная запеканка (сырники) со сметаной, кефир или молоко |
Примерное меню женщины во второй половине беременности
|
Первый завтрак (7часов) |
Яйцо (омлет), кефир (ряженка), свежие фрукты |
|
Второй завтрак (9.30) |
Салат из сырых овощей, сосиска, молоко (молочный напиток или чай с молоком),хлеб с маслом и сыром |
|
Обед (12.30) |
Салат из сырых овощей, суп овощной вегетарианский со сметаной, отварное мясо (курица,рыба) с овощным гарниром, фруктовый (ягодный ) сок |
|
Полдник (15.30) |
Творог,кефир (ряженка,йогурт), свежие фрукты (ягоды) |
|
Первый ужин (18.00) |
Молочная каша, свежие фрукты (ягоды) |
|
Второй ужин (20.00) |
Винегрет, кефир (или любой др. кисломолочный напиток), печеное яблоко, отвар шиповника |
ЧТО ТАКОЕ ЭКО?
Экстракорпоральное оплодотворение (ЭКО) – это репродуктивная технология, которая часто применяемая в случае бесплодия. Она подразумевает искусственное оплодотворение яйцеклетки, изъятой из организма женщины, в лабораторных условиях и дальнейшую подсадку эмбриона в полость матки для его естественного развития.
Более 40 лет назад в Великобритании появился первый ребенок “из пробирки” – Луиза Браун. С этого времени во всем мире количество детей, которые родились при помощи ЭКО, превысило 8 миллионов. Ежегодно около 2 миллионов пар лечат бесплодие в центрах репродуктивной медицины. Результат этого лечения – более 500,000 новорожденных малышей.
Риски поздних родов
У кого-то поздняя беременность является следствием бесплодия или вторичного замужества. А кто-то просто считает, что рожать никогда не поздно. Можно без вреда для своего здоровья отложить материнство до того времени, пока будет:
- получено образование
- найдена хорошая работа
- и достойный спутник жизни.
Многие чувствуют, что они еще эмоционально не готовы иметь детей. Бывают случаи, когда женщина достигает эмоциональной зрелости только через 10 лет после пика физической.
Каждая девочка появляется на свет с определенным запасом яйцеклеток, но к моменту наступления половой зрелости их количество сокращается примерно с одного миллиона до 500 тысяч. К 22-24 годам, когда приходит самое благоприятное для зачатия время, — яйцеклеток становится еще вполовину меньше. Значит, вы способны зачать только в один день месяца. Чтобы забеременеть, может потребоваться 6-12 месяцев вместо четырех. Не стоит забывать и о том, что зачатию может помешать преждевременное наступление менопаузы.
По статистике, у женщин более старшего возраста также повышается опасность осложнений беременности, включая:
- отслойку плаценты
- патологическое состояние плода
которые требуют медицинского вмешательства, и могут иметь очень серьезные последствия как для здоровья матери, так и ребенка. Повышается опасность возникновения проблем в связи с эндометриозом и фиброзными опухолями. Увеличивается и вероятность выкидыша. Роды могут быть более трудными и затяжными.
Бесспорно, рожать лучше всего в возрасте, который сама природа определила как оптимальный (от 20 до 24 лет). Ведь риски поздней беременности не могут быть полностью исключены. Но во многих случаях их можно свести к минимуму, если женщина, заранее подготовит себя морально и физически к деторождению.
Женщины постарше не так быстро оправляются от родов, как молодые мамы
Органы малыша наиболее активно формируются в первые 12 недель беременности, и в это время плод более всего уязвим. Поэтому, если вы до того, как забеременеете, будете правильно питаться, откажетесь от сигарет, алкоголя и кофеина, начнете принимать витамины и постараетесь регулярно делать физические упражнения, то увеличите свои шансы родить нормального, здорового малыша и после 40 лет.
Добавьте “Правду.Ру” в свои источники в Яндекс.Новости или News.Google, либо
Быстрые новости в Telegram-канале Правды.Ру. Не забудьте подписаться, чтоб быть в курсе событий.
Роды после 40 лет | Плюсы и минусы поздних родов
Куратор: Елена Андреева
ЗАКЛЮЧЕНИЕ
Критически важно проходить тщательное медицинское обследование перед процедурой ЭКО. Это поможет исключить возможные риски осложнений и повысить шансы на успешный исход
Также нельзя пренебрегать рекомендациями врача, который ведет пациента и наблюдает за состоянием его здоровья. В случае каких-либо патологий беременности, необходимо незамедлительно обращаться к доктору, не теряя драгоценное время, которое сохранить жизнь матери и ребенка.
Больше информации о центрах ЭКО и особенностях проведения процедуры, можно узнать у врачей-координаторов международной медицинской платформы MediGlobus.