Общие требования к организации и проведению профилактических прививок
Методические указания МУ 3.3.1889 04, разработанные Федеральным центром госсанэпиднадзора Минздрава России и утвержденные главным государственным санитарным врачом РФ 04.03.2004 г., содержат детализацию требований к проведению профилактических прививок против инфекционных болезней. Основная цель данных методических указаний заключается в том, чтобы руководство и персонал МО владели знаниями и практическими навыками в вопросах организации и проведения вакцинации.
Указания описывают требования нормативных и методических документов, в соответствии с которыми проводят вакцинацию. Все профилактические прививки выполняются по назначению врача с учетом соответствующих показаний и противопоказаний. Перед проведением вакцинации обязательными являются опрос пациента (или опрос родителей или других представителей несовершеннолетнего), внимательное изучение медицинской документации. Все пациенты обязательно подвергаются врачебному осмотру с термометрией, а при необходимости — дополнительному обследованию. Право пациентов на бесплатную вакцинацию вакцинами национального календаря профилактических прививок и календаря прививок по эпидемическим показаниям, а также на бесплатный осмотр и обследование по показаниям регламентировано Федеральным законом от 17.09.1998 г. № 157 ФЗ.
Перед проведением прививок медицинский работник обязан предоставить пациенту полную и объективную информацию о необходимости профилактических прививок, последствиях отказа от них (п. 11.2., 11.3. МУ 3.3.1889 04), о возможных поствакцинальных осложнениях в соответствии с п. 4 МУ 3.3.1.1095-02. 3.3.1. «Вакцинопрофилактика. Медицинские противопоказания к проведению профилактических прививок препаратами национального календаря прививок. Методические указания» (утв. Главным государственным санитарным врачом РФ 09.01.2002). В случае отказа от вакцинации пациент обязан подтвердить его в письменной форме (п. 11.1., 11.4. МУ 3.3.1889 04). После вакцинации пациент должен 30 минут находиться под медицинским наблюдением.
Вакцинация должна проводиться обученным медицинским персоналом, прошедшим специальную подготовку (п. 3.7, 3.8, 4.9 МУ 3.3.1889 04), в специальных помещениях с соблюдением всех санитарных правил и норм (п. 4.1, 4.13 МУ 3.3.1889 04).
Относительные (временные) противопоказания
Большинство вакцин предназначено для введения здоровым людям или пациентам,
на течение заболеваний или состояние которых вакцина не окажет негативного
влияния. Для обеспечения максимальной безопасности вакцины не должны вводиться
пациентам, состояние или болезнь которых может быть значительно усилено
негативным действием этих препаратов.
-
Острое заболевание Наиболее распространены ситуации, где дети, которым должна быть
сделана плановая прививка, страдают в этот момент острым заболеванием.
Общие рекомендации на этот счет говорят, что вакцины должны вводиться
через 2 недели после выздоровления. В отдельных случаях интервал может
быть укорочен до 1 недели или удлинен в случае тяжелых заболеваний до
4-6 недель. В некоторых случаях, наличие у ребенка легкого заболевания
(например, легкий насморк без температуры) не является противопоказанием
к применению вакцин, особенно если ребенок часто страдает от инфекций
верхних дыхательных путей или аллергическим ринитом. Повышенная температура
сама по себе не является противопоказанием к иммунизации. Однако, если
лихорадка или другие проявления указывают на наличие средней тяжести
или тяжелого заболевания, ребенка нельзя прививать до полного выздоровления.
В любом случае заключение о тяжести заболевания и возможности вакцинации
должен давать врач.
При наличии эпидпоказаний, детей прививают и в момент острого заболевания.
Исследования показали, что при таком подходе число реакций и осложнений
не повышается. Однако введение вакцины таким детям чревато тем, что
возникшее осложнение основного заболевания или его неблагоприятный исход
могут быть истолкованы как результат проведенной вакцинации. -
Обострение хронического заболеванияПосле обострения хронического заболевания необходимо дождаться полной
или частичной ремиссии (через 2-4 недели). Решение о вакцинации должно
приниматься после консультации со специалистом. -
Введение иммуноглобулинов, переливание плазмы, кровиИнактивированные вакцины не взаимодействуют с циркулирующими антителами
и поэтому могут применяться одновременно. Обычно одновременно используются
антитела и вакцина против гепатита В, бешенства и столбняка.
Живые вакцины содержат цельные живые вирусы, которые для образования
иммунитета должны размножаться в организме. Антитела могут мешать этому
процессу. Поэтому при совместном использовании иммуноглобулинов (или
препаратов крови) и вакцин нужно соблюдать следующие правила:- после введения вакцины нужно выждать минимум 2 недели перед введением
иммуноглобулина; - после введения иммуноглобулина необходим перерыв минимум 6 недель
(желательно 3 месяца) до введения вакцины. Именно это время требуется
для разрушения антител. Исключение составляют вакцины против полиомиелита
и желтой лихорадки. В случае применения этих вакцин соблюдение каких-либо
интервалов между введением иммуноглобулинов или препаратов крови
не требуется.
- после введения вакцины нужно выждать минимум 2 недели перед введением
Иммуносупрессивная терапия
Вакцинацию живыми вакцинами проводят не ранее, чем через 6 месяцев после
окончания курса лечения (при отсутствии других противопоказаний).
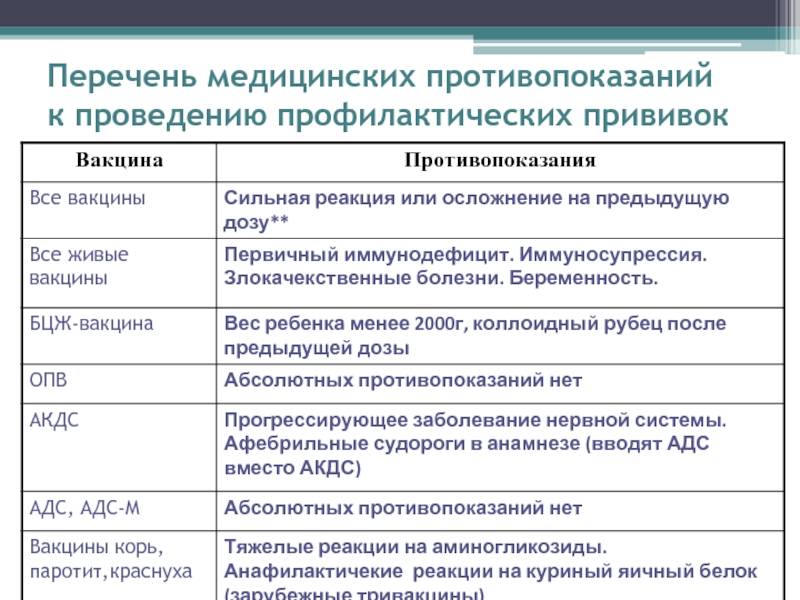
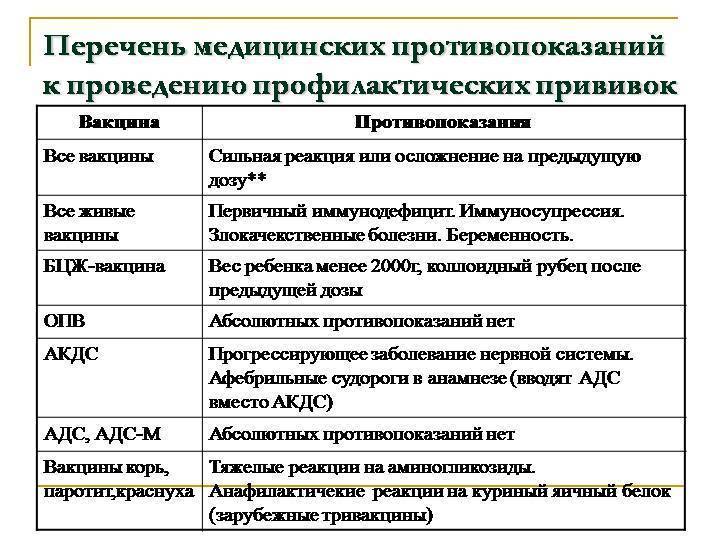
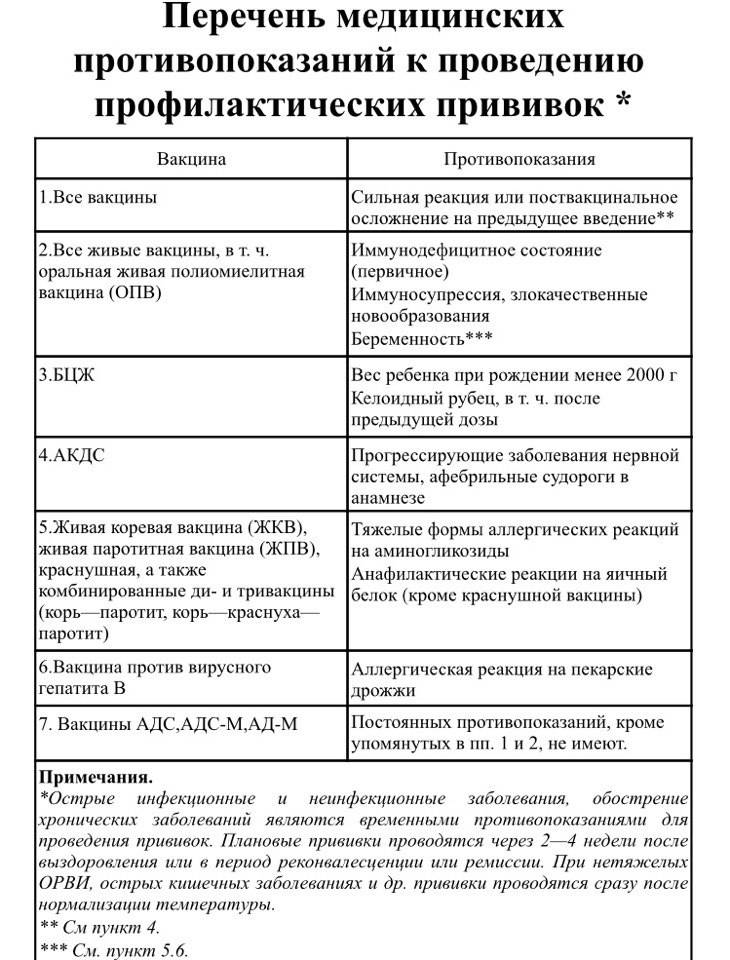
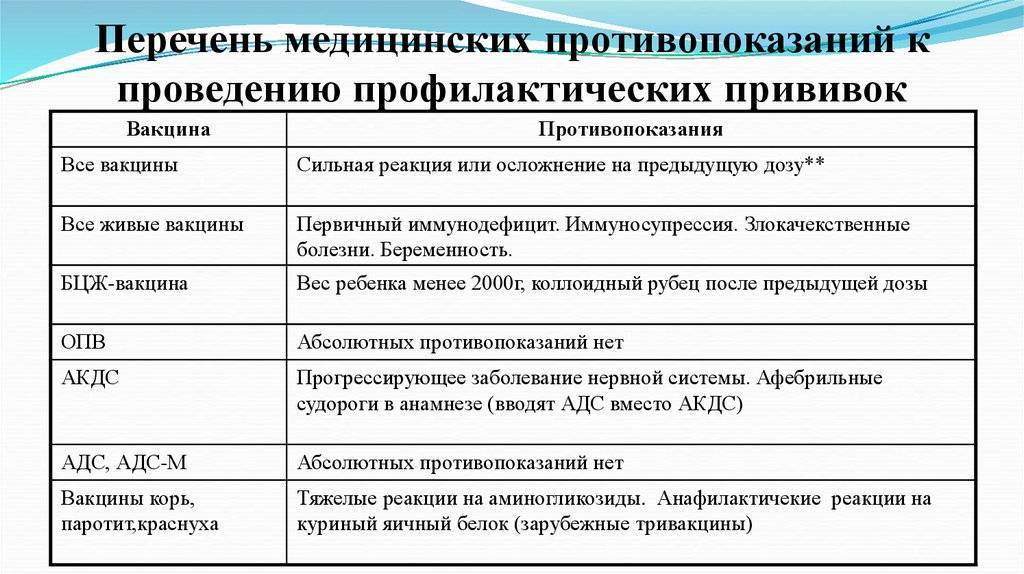
Постоянные противопоказания
Постоянные противопоказания встречаются достаточно редко и их частота
не превышает 1% от общего числа детей.
-
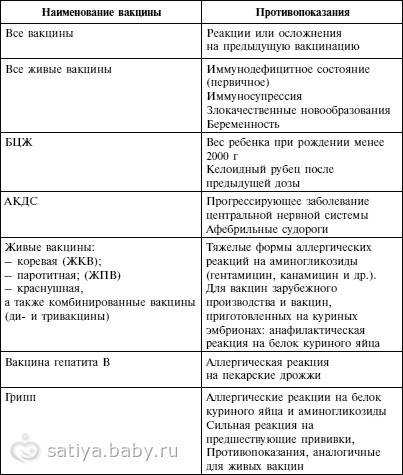
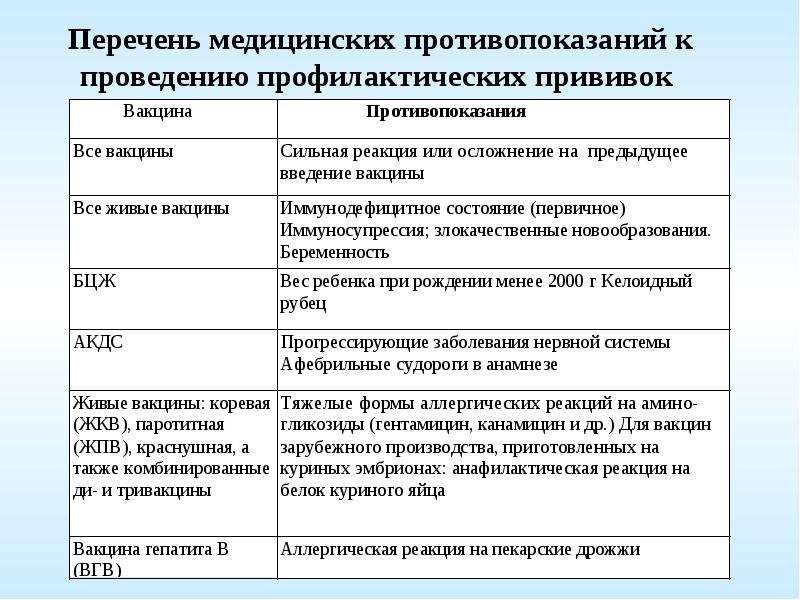
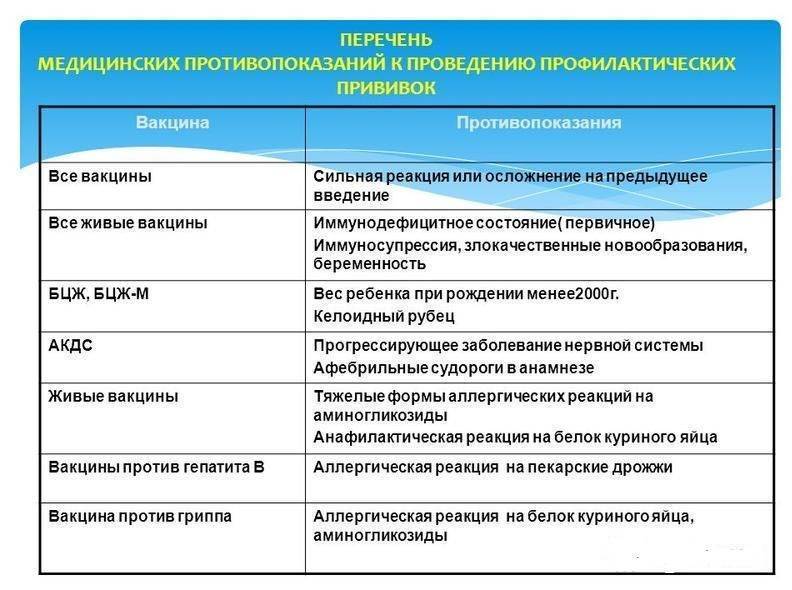
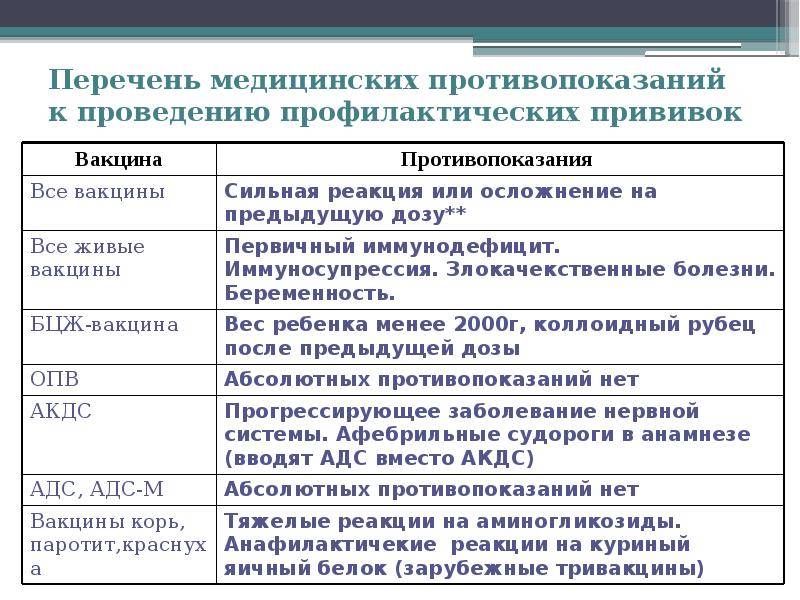
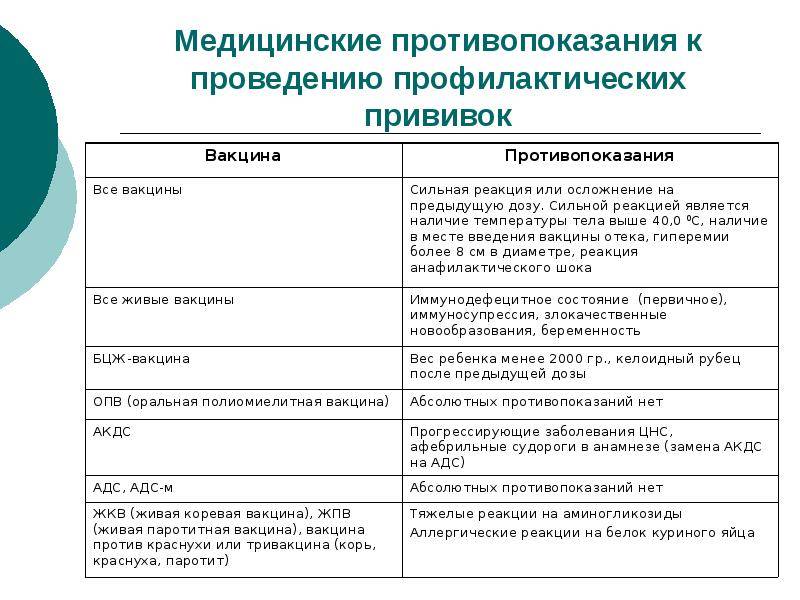
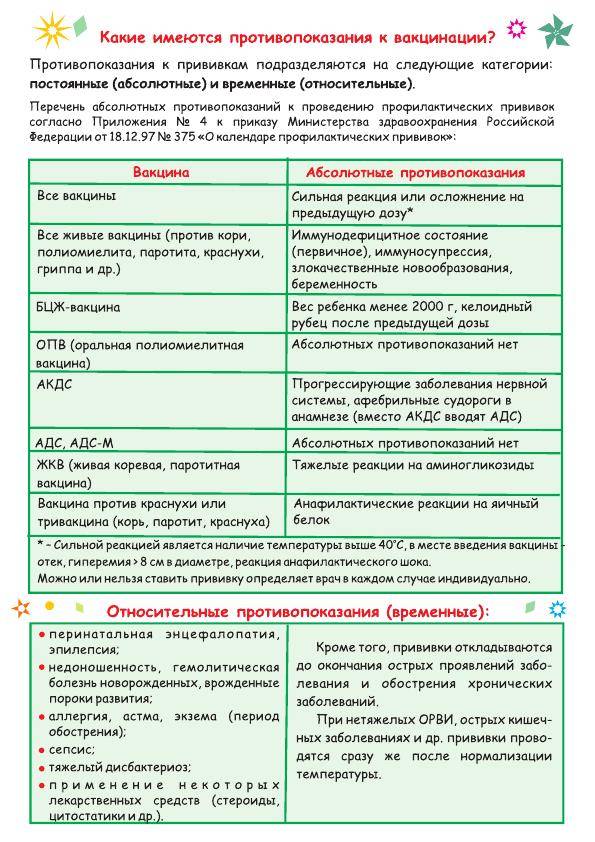
Сильная реакция или осложнение на предыдущую дозу.
Сильной реакцией является наличие температуры выше 40 градусов, в месте
введения вакцины – отек, гиперемия > 8 см в диаметре.
К осложнениям относятся: реакция анафилактического шока, коллапс, энцефалит
и энцефалопатия, нефебрильные судороги. - Противопоказана вакцина, вызвавшая тяжелую реакцию. При
тяжелых системных аллергических реакциях на коревую прививку не вводят
также и паротитную вакцину. Живая
полиомиелитная вакцина противопоказана для последующих введений детям,
перенесших вакцинассоциированный полиомиелит. Однако,
им можно вводить инактивированную полиомиелитную вакцину. -
Иммунодефицитное состояние (первичное). Противопоказаны
вакцины:БЦЖ, ОПВ, коревая, паротитная, краснушная.
-
Злокачественные новообразования. Противопоказаны вакцины:
БЦЖ, ОПВ, АКДС, коревая, паротитная, краснушная - Беременность. Противопоказаны все живые вакцины
Запрет на введение живых вакцин связан не столько с опасностью их
тератогенного влияния (предполагаемого лишь теоретически), сколько с
возможностью связать с вакцинацией, например, врожденные дефекты новорожденного.
Поэтому противопоказания в этой части надо рассматривать, в первую очередь,
как средство защиты медицинского работника, проводящего вакцинацию,
от возможных обвинений.
Как себя защитить?
Если врачами принято решение об отмене вакцинации, то пациенту следует тщательно соблюдать все принципы неспецифической профилактики: масочный режим, соблюдение социальной дистанции, гигиену рук и прочее. По мнению Александры Жуковской, людям, у которых есть противопоказания к вакцинированию, стоит надеяться на то, что вакцинацию пройдут большинство еще не переболевших людей. В таком случае они будут защищены иммунной прослойкой населения, которая формируется после перенесенного заболевания или вакцинирования. Проще говоря, создаёт защитный слой между теми, кто переболел коронавирусом, и болеющими людьми, которые являются источником инфекции.
Побочные эффекты прививок
Вакцины, как и любые другие лекарственные средства, имеют побочные эффекты и противопоказания. Чаще всего, все побочные эффекты и осложнения незначительны
При запуске вакцин в клиническую практику очень большое внимание уделяется соотношению риск-польза, препарат вводится практически здоровым людям, и высокий риск осложнений и побочных эффектов недопустим.
Относительно частые, но безопасные осложнения вакцинации:
- Субфебрильная температура или лихорадка
- Покраснение в месте введения вакцины
Осложнения умеренной выраженности, но еще более редкие
- Высокая лихорадка
- Сыпь на теле
- Боли в суставах
- Выраженный отек и покраснение в месте инъекции
Все указанные побочные действия проходят самостоятельно и, чаще всего, не требуют медицинских вмешательств.
Крайне редко возникают серьезные осложнения. Это неврологические осложнения (судороги), выраженные аллергические реакции (анафилактический шок). Эти осложнения обычно требуют немедленного медицинского вмешательства.
Абсолютные противопоказания
При абсолютных противопоказаниях вообще не нужно делать прививку против коронавируса, так как организм может остро отреагировать на введение вакцины. В такую категорию попадают:
1. Лица с тяжёлыми аллергическими реакциями в прошлом.
2. Люди с аллергией на какой-либо компонент вакцины. При производстве вакцин зачастую используют одни и те же вспомогательные вещества, поэтому, если у человека когда-либо были аллергические реакции на такие препараты, перед прививкой врач должен проверить состав прошлой вакцины и «Спутника V», чтобы убедиться в его безопасности для пациента.
3. Пациенты с острыми инфекционными и неинфекционными заболеваниями. Вакцинация таких людей проводится только после завершения обострения болезни (спустя 2-4 недели).
4. Беременные и женщины в период грудного вскармливания.
5. Дети и подростки до 18 лет. Такие меры приняты в связи с отсутствием данных об эффективности и безопасности вакцины для молодого организма.
Вирусы-мутанты и теория заговора. Чем отличается пандемия в разных странах?
Подробнее