Когда нужно обратиться?
Послеродовая депрессия, как самостоятельный вид расстройства, был выделен относительно недавно. До этого времени проявления данного патологического состояния списывали на невоспитанность женщины, плохой характер и банальную лень. Непонимание со стороны близких приводило к усугублению расстройства, что нередко заканчивалось скандалами в семье, разводами и даже несчастными случаями.
Современная медицина способна помочь женщине справиться с психологическими последствиями родов. Своевременно начатое лечение обеспечивает скорейшее выздоровление. Обращаться за профессиональной помощью стоит в таких случаях:
- Симптомы, характерные для послеродовой депрессии, проявляются на протяжении длительного времени, не менее двух недель.
- С течением времени состояние заметно ухудшается.
- Решение ежедневных задач вызывает затруднения.
- Уход за ребенком превращается в непосильную ношу.
- Периодически возникают мысли о нанесении увечий малышу или себе.
Во время послеродовой депрессии женщины часто испытывают стыд. Они могут считать себя плохой матерью или неадекватным человеком. В таком состоянии очень важна поддержка близких людей и, особенно, мужа. Женщина должна осознать, что в происходящем нет ее вины, это небольшое расстройство, помочь справиться с которым может опытный врач.
От послеродовой депрессии страдает не только сама женщина, но и ее ребенок. Уже установлено, что в таком состоянии мама не может установить эмоционального контакта с малышом, а значит, у ребенка будет отсутствовать чувство безопасности, что негативно отразится на механизме формирования внутренней самозащиты, способности к концентрации внимания и развитии речи в будущем.
Если у женщины появились признаки послеродовой депрессии, то не стоит игнорировать их. Существующие проблемы не исчезнут сами собой. С течением времени состояние молодой матери будет усугубляться, что негативно скажется на всех аспектах ее жизни. Если вы чувствуете, что ваших внутренних резервов не хватает для того, чтобы справиться с ситуацией, то без излишней стыдливости обращайтесь к психотерапевту.
Профилактика Родовой травмы центральной нервной системы:
Можно ли избежать такой ситуации? Основной причиной родовой травмы считается гипоксия, которая часто возникает при воздействии неблагоприятных факторов во время беременности. Правильный образ жизни, избегание вредных привычек, всё это имеет большое значение во время беременности
Гипоксия может возникнуть при различных инфекционных заболеваний матери, вот почему так важно подготовка к беременности и своевременное лечение всех заболеваний
Во время беременности обращайте внимание на своё самочувствие и обращайтесь к врачу при возникновении проблем со здоровьем, одной из причин гипоксии являются гестозы. Обязательно необходимо состоять на учёте в женской консультации и по показаниям проходить ультразвуковое исследование, которое поможет распознать несоответствие размеров головки и родовых путей
Лечение Быстрых и стремительных родов:
В настоящее время, кроме применения релаксантов миометрия (β-адреномиметики, токолитики), мы не имеем возможности бороться с этим состоянием матки. Противопоказано какое-либо механическое противодействие стремительно продвигающейся головке плода, так как это может привести к разрыву матки, внутричерепному кровоизлиянию у плода.
Иногда следует применить общее обезболивание (наркоз) либо ввести аналгезирующие препараты, что может ослабить чрезмерную сократительную активность матки.
Основным методом лечения является внутривенное введение токолитиков, адреномиметиков с избирательным действием на β-адренорецепторы миометрия, которые снижают концентрацию кальция в миофибриллах. К таким препаратам относятся: гинипрал, фенотерол, партусистен.
Гинипрал – раствор для инфузии, в 1 мл содержится 5 мкг действующего начала гексопреналина сульфата. Для острого токолиза (быстрое подавление схваток) вводят внутривенно медленно в дозе 10 мкг (в 10,0 мл раствора хлорида натрия или глюкозы) в течение 20-30 мин.
При применении гинипрала необходимо контролировать пульс и артериальное давление у роженицы, проводить кардиомониторинг плода.
Не следует добиваться полного прекращения родовой деятельности, как это делается при угрозе преждевременных родов, достаточно лишь снизить возбудимость миометрия, нормализовать тонус матки, уменьшить частоту схваток, увеличить промежуток между схватками.
Обязательным компонентом ведения стремительных (быстрых) родов является профилактика гипотонического (атонического) кровотечения с помощью введения метилэргометрина (1 мл внутривенно сразу после изгнания плода) и витаминно-энергетического комплекса, содержащего 100-150 мл 40 % раствора глюкозы, 15 мл 5 % раствора аскорбиновой кислоты, 10 мл 10 % раствора глюконата кальция и 2 мл АТФ.
Следует помнить о многочисленных противопоказаниях к применению токолитиков:
- тиреотоксикоз;
- сердечно-сосудистые заболевания;
- тяжелые заболевания печени и почек;
- глаукома;
- маточное кровотечение;
- преждевременная отслойка плаценты;
- воспалительные заболевания;
- повышенная чувствительность к препарату;
- бронхиальная астма;
- сахарный диабет.
Родовая травма: основные характеристики.
Патологическое изменение целостности тела, возникшее непосредственно в период родов, называют родовой травмой. Сюда относятся:
- переломы, вывихи;
- черепно-мозговые травмы;
- повреждение центральной и периферической нервной системы;
- гематомные пятна;
- кровоизлияния;
- повреждения внутренних органов;
- родовая опухоль головы и других телесных участков;
- травмы грудной, крестцовой области;
- скрытые нарушения нервной сферы с отдаленными последствиями.
И если с явными более-менее понятно, то последний тип травм остается незамеченным и новый житель планеты числится здоровым, а роды благополучными.
По статистике, травмируются около 10% новорожденных. В реальности эта доля намного больше.
Как таковое понятие “ родовая травма “ отсутствует в медклассификации, так что речь идет лишь о ее проявлениях, многие из которых носят стертый характер или не связываются с родами.

К спонтанным причинам травм принадлежат
- родопротекание скорое (до 2-6 часов) и затяжное (свыше 18 часов);
- внутриутробная, перинатальная гипоксия;
- узкий таз в сочетании с крупным младенцем;
- недоношенность, переношенность, маловодие;
- обвитие пуповиной;
- слабая родовая активность;
- неправильное расположение и продвижение в родовых путях плода;
- различные заболевания матери, в том числе травмы крестца или копчика, случившиеся задолго до беременности.
Акушерский травматизм провоцируется
- применением родовспомогательного инструментария (щипцы, вакуум, прием выдавливания);
- подключением медикаментов (родостимуляторы, обезболивающие, снотворные);
- удержанием женщины в неподходящей потужной позиции.
Роженицы тоже получают травмы. Это различной локализации разрывы, повреждение и разломы костей, паралич, деформация внутренних органов и тканей малого таза.
Как у родильницы, так и у новорожденного ряд травм диагностируется и устраняется незамедлительно, проходя практически бесследно, другие же навсегда оставляют отпечаток.
Другие заболевания из группы Беременность, роды и послеродовой период:
| Акушерский перитонит в послеродовой период |
| Анемия беременных |
| Аутоиммунный тиреоидит при беременности |
| Ведение беременности и родов при наличии рубца на матке |
| Ветряная оспа и опоясывающий герпес у беременных |
| ВИЧ-инфекция у беременных |
| Внематочная беременность |
| Вторичная слабость родовой деятельности |
| Вторичный гиперкортицизм (болезнь Иценко-Кушинга) у беременных |
| Генитальный герпес у беременных |
| Гепатит D у беременных |
| Гепатит G у беременных |
| Гепатит А у беременных |
| Гепатит В у беременных |
| Гепатит Е у беременных |
| Гепатит С у беременных |
| Гипокортицизм у беременных |
| Гипотиреоз при беременности |
| Глубокий флеботромбоз при беременности |
| Дискоординация родовой деятельности (гипертоническая дисфункция, некоординированные схватки) |
| Дисфункция коры надпочечников (адреногенитальный синдром) и беременность |
| Злокачественные опухоли молочной железы при беременности |
| Инфекции, вызванные стрептококками группы А у беременных |
| Инфекции, вызванные стрептококками группы В у беременных |
| Йоддефицитные заболевания при беременности |
| Кандидоз у беременных |
| Кесарево сечение |
| Кефалогематома при родовой травме |
| Краснуха у беременных |
| Криминальный аборт |
| Кровоизлияние в мозг при родовой травме |
| Кровотечения в последовом и раннем послеродовом периодах |
| Лактационный мастит в послеродовый период |
| Лейкозы при беременности |
| Лимфогранулематоз при беременности |
| Меланома кожи при беременности |
| Микоплазменная инфекция у беременных |
| Миома матки при беременности |
| Невынашивание беременности |
| Неразвивающаяся беременность |
| Несостоявшийся выкидыш |
| Отек Квинке (fcedema Quincke) |
| Парвовирусная инфекция у беременных |
| Парез диафрагмы (синдром Кофферата) |
| Парез лицевого нерва при родах |
| Патологический прелиминарный период |
| Первичная слабость родовой деятельности |
| Первичный альдостеронизм при беременности |
| Первичный гиперкортицизм у беременных |
| Перелом костей при родовой травме |
| Перенашивание беременности. Запоздалые роды |
| Повреждение грудиноключично-сосцевидной мышцы при родовой травме |
| Послеродовой аднексит |
| Послеродовой параметрит |
| Послеродовой тиреоидит |
| Послеродовой эндометрит |
| Предлежание плаценты |
| Предлежание плаценты |
| Преждевременная отслойка нормально расположенной плаценты |
| Пузырный занос |
| Разрывы матки при беременности |
| Рак тела матки при беременности |
| Рак шейки матки при беременности |
| Рак щитовидной железы при беременности |
| Раневая инфекция в послеродовой период |
| Родовая травма внутренних органов |
| Родовая травма центральной нервной системы |
| Родовые травмы головы |
| Самопроизвольный аборт |
| Сахарный диабет при беременности |
| Сепсис в послеродовой период |
| Септический шок в послеродовой период |
| Синдром диссеминированного внутрисосудистого свертывания крови при беременности |
| Тазовые предлежания плода |
| Тиреотоксикоз беременных |
| Токсоплазмоз у беременных |
| Травма периферической нервной системы при родах |
| Травма спинного мозга в родах |
| Трихомоноз у беременных |
| Тромбофлебит поверхностных вен при беременности |
| Тромбофлебит вен матки, таза и яичников при беременности |
| Тромбофлебит правой яичниковой вены при беременности |
| Трофобластическая болезнь |
| Узкий таз |
| Узловой зоб при беременности |
| Урогенитальный хламидиоз у беременных |
| Феохромоцитома при беременность |
| Функционально (клинически) узкий таз |
| Цитомегаловирусная инфекция у беременных |
Тактика поведения женщины и медиков
Опасность сверхбыстрых родов — в том, что они могут застать женщину врасплох, когда она находится вне стен родильного дома, например, дома, в магазине, транспорте. Отсутствие квалифицированной медицинской помощи чревато опасностью для самой беременной и ребёнка. Поэтому если будущая мама почувствовала характерные признаки, главное для неё — как можно скорее оказаться в больнице. Здесь медики попытаются немного приостановить родовую деятельность — придать процессу естественную скорость. Обычно проводятся следующие меры:
- Женщине предлагается лечь набок.
- Если будущая мама владеет техникой правильного дыхания, она начинает выполнять упражнения, способствующие мышечному и психологическому расслаблению (их можно делать уже с первых схваток — ещё вне больницы).
- Роженице вводятся препараты с целью расслабления матки, а если необходимо, и средства для улучшения маточно-плацентарного кровотока.
- Врач постоянно внимательно осматривает родовые пути, чтобы вовремя обнаружить угрозу травмы или разрывов.
- За плодом осуществляется постоянное наблюдение (кардиомониторинг).
- Нередко возникает необходимость в проведении экстренного кесарева сечения, например, когда произошла преждевременная отслойка плаценты из-за слишком интенсивного сокращения матки, возникла гипоксия у плода.
- Если стремительные роды начались уже в медучреждении и вызваны введением препаратов-стимуляторов, эти лекарственные средства сразу же отменяются.
- После появления ребёнка на свет родовые пути женщины осматривают особо тщательно, чтобы обнаружить возможные повреждения и оказать срочную помощь.
Конечно, при стремительных родах медики дают женщине возможность родить естественным путём, но иногда приходится делать срочное кесарево сечение
Персональное защитное оборудование и меры предосторожности
SARS-CoV-2 — респираторный вирус, передаваемый от человека к человеку в основном с каплями жидкости из дыхательных путей. Развитие инфекции опосредовано нахождением вируса в секрете дыхательных путей зараженного человека и контактом со слизистыми оболочками. Центр по контролю и профилактике заболеваний США заявляет, что высокий риск заражения COVID-19 подразумевает непосредственный физической контакт с зараженным или близкий (на расстоянии более двух метров), но длительный контакт. В настоящее время не доказано, что SARS-CoV-2 передается через инфицированные аэрозоли, но эксперименты с использованием аэрозольных конструкций показывают, что вирус может оставаться в воздухе до трех часов .
Ниже представлены меры предосторожности при работе с зараженными. Для предотвращения капельного и контактного путей передачи: халат, перчатки, стандартная медицинская маска и защита глаз (защитный экран или очки) должны быть использованы в большинстве случаев при взаимодействии с новорожденными от матерей с COVID-19
Обычные очки не являются полноценным средством защиты
Для предотвращения капельного и контактного путей передачи: халат, перчатки, стандартная медицинская маска и защита глаз (защитный экран или очки) должны быть использованы в большинстве случаев при взаимодействии с новорожденными от матерей с COVID-19. Обычные очки не являются полноценным средством защиты.
Для предотвращения воздушного, капельного и контактного путей передачи: халат, перчатки, дыхательная маска N95 с защитой глаз или респиратор с воздухоочистителем (системы PAPR — респиратор с силовым воздухоочищением — или CAPR — респиратор с контролируемым воздухоочищением) должны быть использованы, когда пациентам требуется временная искусственная вентиляция легких (ИВЛ) с использованием мешка Амбу, интубация, санация трахеи, оксигенация через назальную канюлю со скоростью потока более 2 л/мин на кг массы тела или ИВЛ любого типа с положительным давлением, т. к. эти виды респираторной поддержки могут приводить к образованию инфицированных аэрозолей.

Многие больницы в настоящее время испытывают недостаток СИЗ, и клиницисты должны принимать решения касательно целесообразности их использования в клинических обстоятельствах с учетом возможного риска.
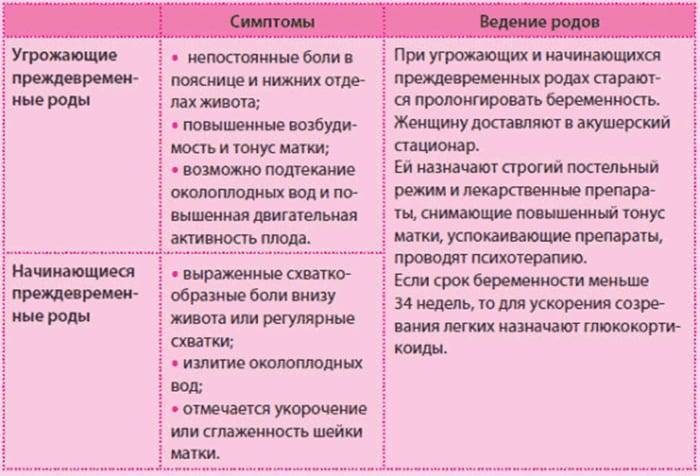
Причины преждевременных родов
Прежде чем рассмотреть, что провоцирует преждевременные роды, следует отметить, что специалисты классифицируют их на несколько видов. А именно: преждевременные роды могут начаться спонтанно или могут быть вызванными медицинскими препаратами. Вызывать преждевременные роды врачи могут по показаниям со стороны матери (если у нее обнаружено тяжелое заболевание, угрожающее жизни) и по показаниям плода: неизлечимые пороки развития, прогрессирующее ухудшение состояния, внутриутробная гибель. Начаться преждевременные роды могут на разных сроках: на 22-28 неделях: ребенок весит не больше 1000 г, на 28-30 неделях: вес новорожденного может достигать 1500 г, на 31-33 неделях: недоношенность средней степени тяжести, на 34-36 неделях: практически доношенные дети.
Преждевременные роды могут начаться по разным причинам. В первую очередь выделяют материнские факторы преждевременных родов, которые обусловлены состоянием здоровья женщины, к ним относятся аборты и выскабливания матки, операции на шейке матки, а также предыдущие преждевременные роды. Кроме того, начаться преждевременные роды могут по причинам, обусловленным течением беременности. Они могут быть самыми разнообразными: злоупотребление алкоголем, никотином и наркотиками, хронический стресс или депрессия, возраст женщины младше 18 или старше 35 лет, травмы, инфекции половых органов, предлежание плаценты, истмико-цервикальная недостаточность, а также недостаточное количество микроэлементов и витаминов в организме.
Стоит особенное внимание уделить такой причине, как предлежание плаценты. Дело в том, что у 50% женщин начаться преждевременные роды могут при наличии этой патологии
В норме плацента должна быть прикреплена к верху матки. Но иногда она смещается к маточному зеву, перекрывая его. Основным симптомом предлежания плаценты является болезненное кровотечение, обнаружив которое стоит срочно обратиться к врачу. Кстати, при предлежании плаценты родовая деятельность возможна только путем кесарева сечения.
Риски ЭКО
Эффективность ЭКО составляет 30–40 %, при этом организму умышленно причиняется вред, а выносить и родить малыша получается далеко не всегда. Искусственное оплодотворение переносится женским организмом непросто. Последствиями процедуры могут быть:
- внематочная или многоплодная беременность;
- синдром гиперстимуляции яичников;
- аномалии в развитии ребенка;
- заболевания сосудов, щитовидной железы и других органов;
- осложнения после хирургических манипуляций (например, разрыв мочевого пузыря).
Большинство последствий связаны с употреблением гормональных препаратов. Кроме того, риски существуют и для ребенка. Так, некоторые ученые уверены, что родившиеся «из пробирки» малыши чаще болеют раком и в будущем сами не смогут стать родителями.
Online-консультации врачей
| Консультация пульмонолога |
| Консультация дерматолога |
| Консультация онколога |
| Консультация невролога |
| Консультация аллерголога |
| Консультация анестезиолога |
| Консультация ортопеда-травматолога |
| Консультация общих вопросов |
| Консультация кардиолога |
| Консультация детского психолога |
| Консультация педиатра |
| Консультация сосудистого хирурга |
| Консультация пластического хирурга |
| Консультация андролога-уролога |
| Консультация эндоскописта |
Новости медицины
Футбольные фанаты находятся в смертельной опасности,
31.01.2020
“Умная перчатка” возвращает силу хвата жертвам травм и инсультов,
28.01.2020
Назван легкий способ укрепить здоровье,
20.01.2020
Топ-5 салонов массажа в Киеве по версии Покупон,
15.01.2020
Новости здравоохранения
Глава ВОЗ объявил пандемию COVID-19,
12.03.2020
Коронавирус атаковал уже более 100 стран, заразились почти 120 000 человек,
11.03.2020
Коронавирус атаковал 79 стран, число жертв приближается к 3200 человек,
04.03.2020
Новый коронавирус атаковал 48 стран мира, число жертв растет,
27.02.2020
Диагностика преждевременных родов
Стоит отметить, что диагностика преждевременных родов осложняется огромным количеством факторов, которые их могут спровоцировать, а также отсутствием специфических симптомов
Если вы хотите знать, как остановить преждевременные роды, обратите внимание на то, что сделать это можно только диагностировав их на ранней стадии. Наиболее эффективным методом диагностирования преждевременных родов является трансвагинальное УЗИ, во время которого определяется длина шейки матки.
Если обследование показало удлинение цервикального канала более чем на 3 сантиметра, риск преждевременных родов на следующей неделе может составлять всего 1%. В то же время если на момент обследования его длина составила 2,5 сантиметра, риск возрастает до 6%. Кроме того, для прогнозирования начала родовой деятельности часто применяют тест на зрелость матки, точность которого составляет около 94%.
Как избежать послеродовых последствий?
Стремительные роды должны проходить под тщательным контролем акушера-гинеколога. Иначе процесс может закончиться летальным исходом. Чтобы избежать последствий, сразу после появления схваток или излития околоплодных вод нужно немедленно ехать в больницу.
Медиками предпринимаются методы по задержке развития родовой деятельности. Роженице запрещается ходить или вставать, она должна лежать на кушетке на боку, противоположном положению спинки малыша.
Очистительная клизма не делается, так как она стимулирует родовую активность.
Медперсонал может медикаментозно замедлить родильный процесс, а, соответственно, снизить риск осложнений. Применяются препараты для уменьшения сокращений матки, нормализации артериального давления и уменьшения болевых ощущений. Могут использоваться средства, улучшающие плацентарное кровообращение. При сильных болевых ощущениях проводится местное обезболивание – эпидуральная анестезия.
В ходе родов регулярно контролируется состояние женщины и малыша – фиксируется частота сердечных сокращений плода, измеряется пульс роженицы. Для задержки потуг может применяться дыхательная гимнастика, но глубокие вдохи под запретом. Женщине лучше лечь на бок или встать на четвереньки. Это поза наиболее благоприятная для роженицы и ребенка.
Если предупредить стремительные роды невозможно, проводится кесарево сечение.
Абсолютные показания к хирургическому родоразрешению – гипоксия плода, преждевременная отслойка плаценты, снижение частоты сердечных сокращений младенца, маточное кровотечение.
Сразу же после отхождения последа обследуется матка и родовые пути. Если есть разрывы, то накладываются швы. При неполном отхождении плаценты производится чистка. Для лучшего восстановления матки вводятся препараты, стимулирующие ее сокращение
Также в этих же целях важно частое прикладывание малыша к груди
После стремительных родов, как правило, восстановление более продолжительное. При отягощенном родильном процессе женщина может оставаться в роддоме до 5–7 дней. Если же осложнения отсутствуют, то маму с малышом выписывают на 3–4 сутки.
Последствия ЭКО во время беременности
Закрепление эмбриона в матке и наступление беременности — прекрасная новость для будущей мамы. Однако не сразу (и не всегда) могут появиться осложнения.
Чем отличается беременность после ЭКО
Как правило, в матку подсаживают несколько оплодотворенных яйцеклеток (до трех штук), и, если все они приживаются, наступает многоплодная беременность. В этом случае нагрузка на организм увеличивается в разы, сильно страдает позвоночник, велик риск наступления преждевременных родов. Чем больше детишек в животе у мамы, тем меньше они весят и тем больше подвержены разным внутриутробным заболеваниям. Чтобы не допустить серьезных осложнений, врачи предлагают провести редукцию — процедуру, при которой удаляют один или несколько эмбрионов. Принять подобное решение родителям довольно трудно, но иногда оно является неизбежным.
При ЭКО может наступить внематочная беременность, сопровождающаяся разрывом трубы. При этом на УЗИ врач не находит плод в полости матки, а женщина чувствует сильные боли внизу живота, теряет сознание, открывается кровотечение. Разрыв трубы — прямая угроза жизни, здесь требуется неотложная помощь.
Некоторые гинекологи считают, что у детей, рожденных в результате ЭКО, вероятность аномалий в развитии выше, чем у малышей, появившихся на свет естественным путем. Есть и противники данной теории, которые связывают патологии с другими вредоносными факторами. С другой стороны, статистика показывает, что, например, случаев синдрома Дауна или синдрома Патау у ЭКО-детей не больше, чем у малышей, родившихся в результате обычного оплодотворения.
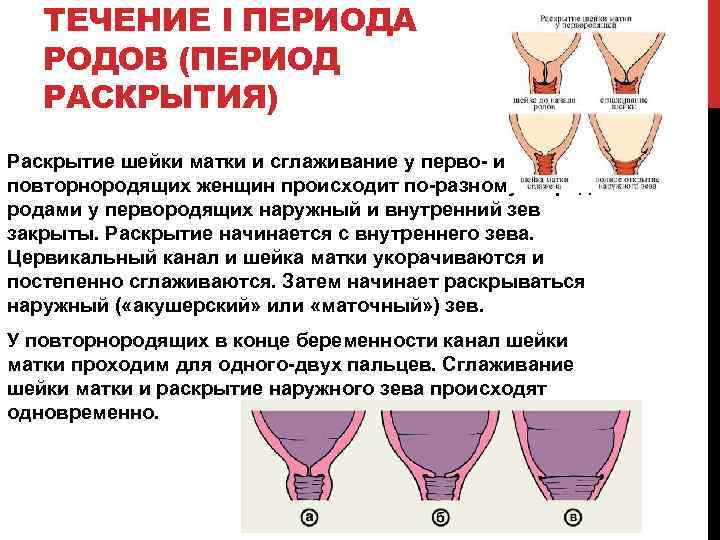
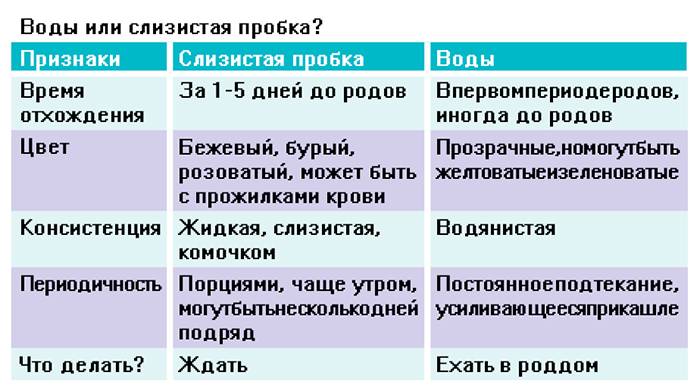
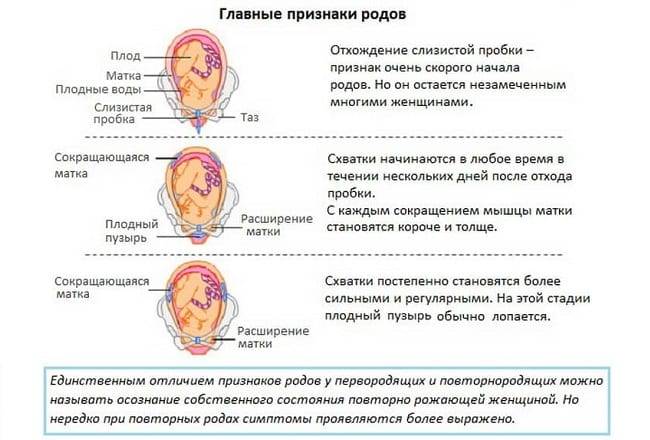
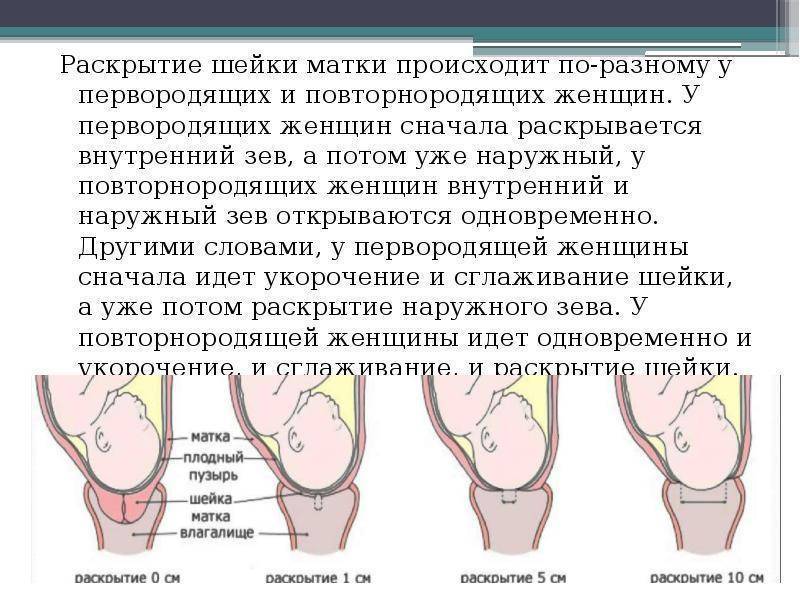
Разница между признаками у первородящих и повторнородящих
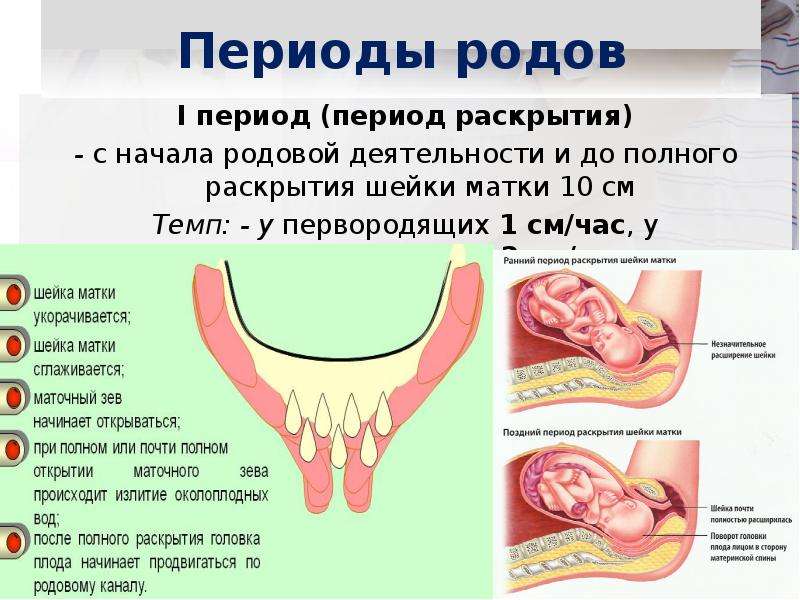
Анатомическое строение матки женщины, которая ранее была в родах, отличается у беременной впервые. Дело в том, что проходя через родовые пути, головка плода оказывает высокое давление на шейку матки, способствуя ее растяжению. За счет этого она становится более эластичной, податливой и широкой. Поэтому первый период родов у женщин, рожающих повторно, протекает более стремительно и менее болезненно. Как правило, он длится от 3 до 7 часов, а у первородящей — от 6 до 12 часов.
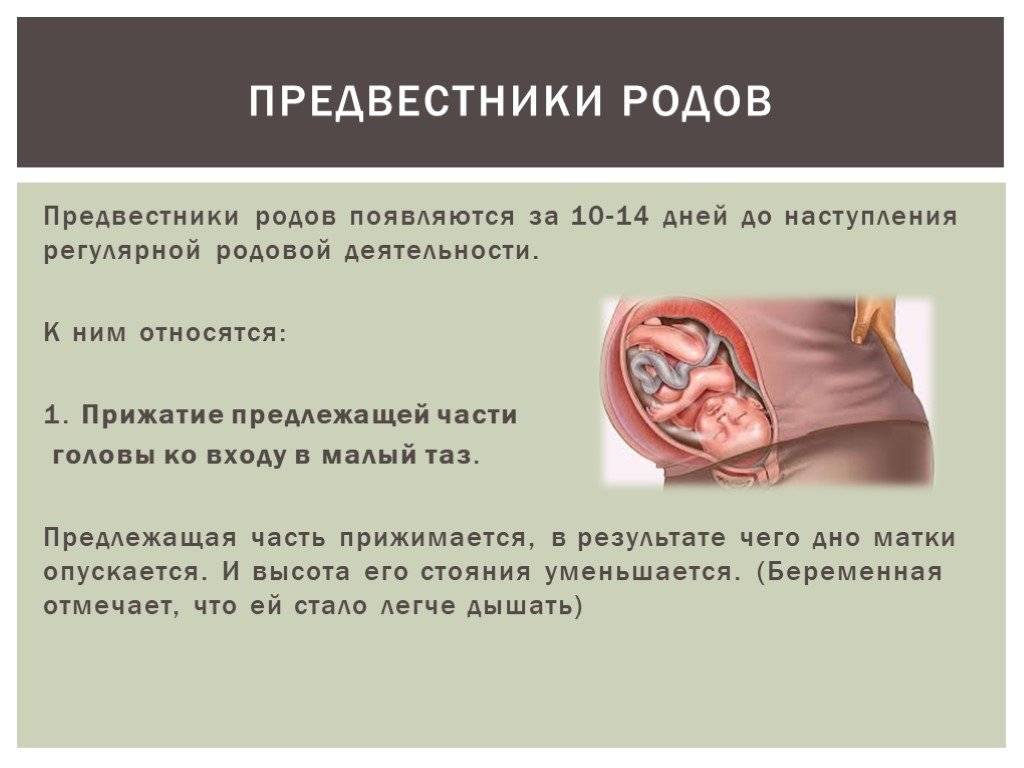
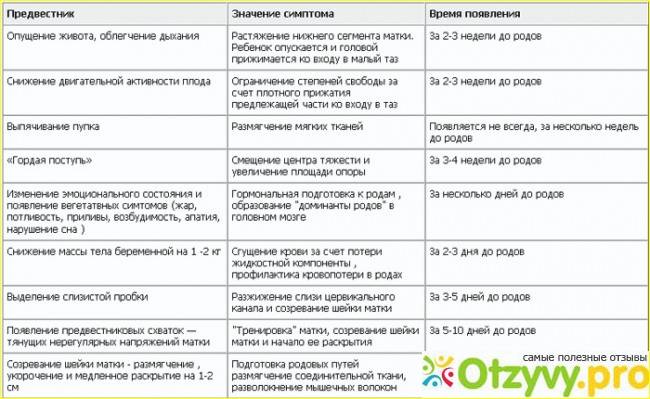
За счет того, что организм лучше подготовлен к процессу, признаки родов у повторнородящих возникают немного позже, примерно за неделю до родоразрешения. Также клиническая картина у них может быть более выраженной. У женщин, беременных впервые, эти проявления наблюдаются значительно раньше — примерно за 15-20 дней до появления ребенка на свет.
У некоторых мамочек, рожающих повторно, признаки, предшествующие рождению ребенка, могут возникнуть и за сутки до него. Поэтому повторнородящим необходимо внимательно наблюдать за своим организмом уже с 34-35 недели. Подготовленность родовых путей может повлиять на быстротечность первого периода родоразрешения, поэтому не стоит откладывать поездку в родильный дом.
Важно знать, что при появлении схваток, которые характеризуются цикличностью, женщине, рожающей повторно, уже следует обратиться в роддом, так как первый период родоразрешения не всегда может сопровождаться развитием болевого синдрома или другими проявлениями. Если между рождением последнего ребенка и новой беременностью прошло более 8-10 лет, то предвестники родов у повторнородящих могут появиться за 12-14 дней до родоразрешения
Это связано с тем, что за такой длительный период организм женщины полностью восстанавливается, и родовые пути теряют свою эластичность
Если между рождением последнего ребенка и новой беременностью прошло более 8-10 лет, то предвестники родов у повторнородящих могут появиться за 12-14 дней до родоразрешения. Это связано с тем, что за такой длительный период организм женщины полностью восстанавливается, и родовые пути теряют свою эластичность.
Также женщине не стоит ориентироваться на то, как протекала ее предыдущая беременность, поскольку влияние множества факторов (размер плода, высота стояния дна матки, наличие сопутствующих заболеваний и т.д.) может отразиться на родах. Поэтому появление признаков может наблюдаться в более ранний или поздний период, в сравнении с первыми родами.
Если первые роды проводились с использованием кесарева сечения, то предвестники будут проявляться так же, как и у женщин, впервые рождающих ребенка. Это связано с тем, что шейка матки не растягивалась, так как ребенок не проходил через родовые пути.
Быстрые и стремительные роды: причины и последствия

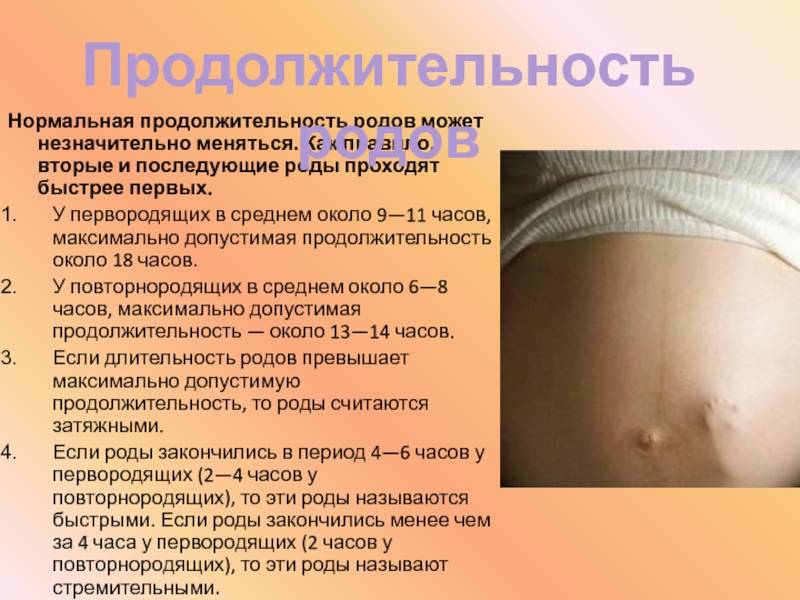
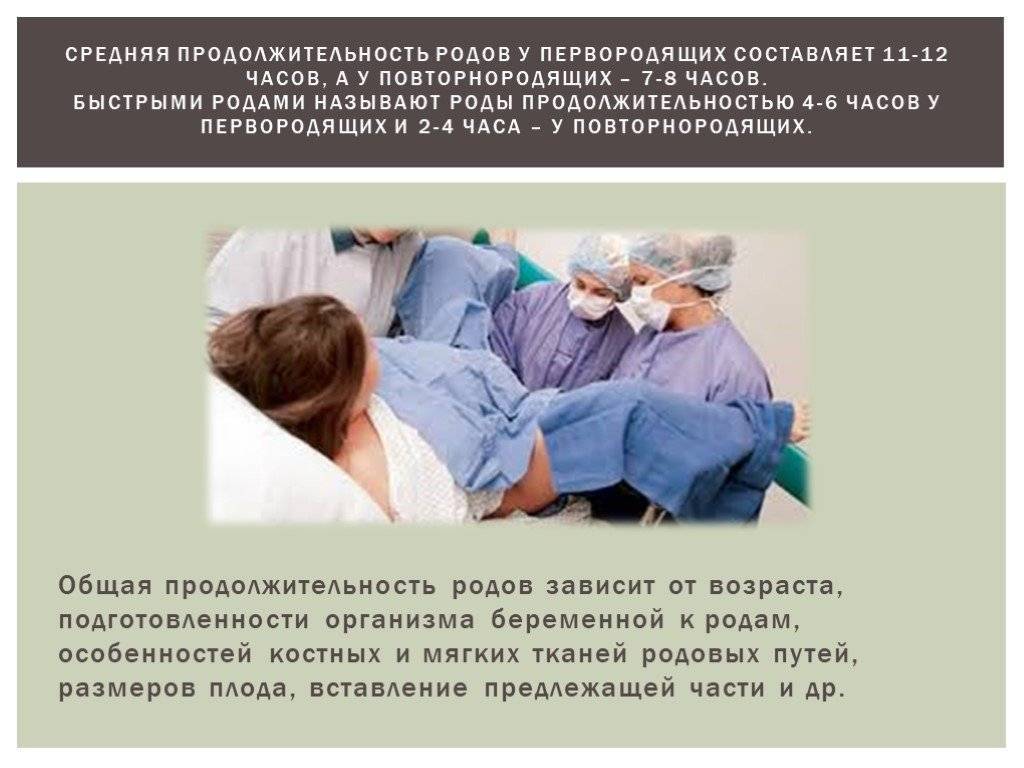
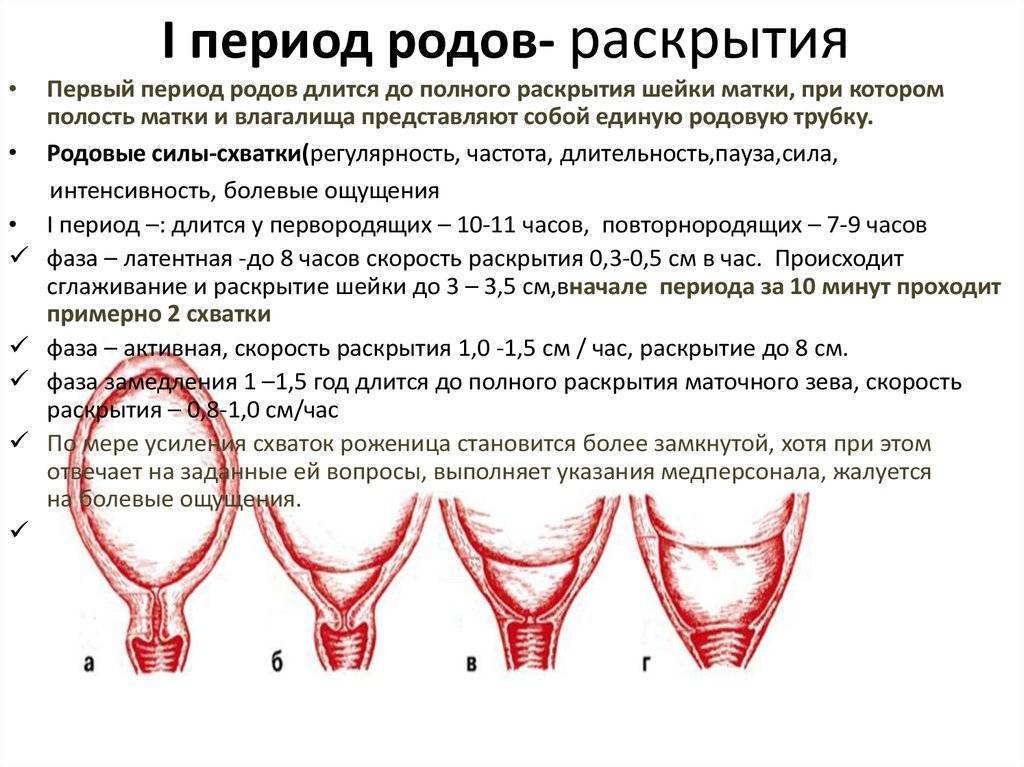
Родовая деятельность — сложный процесс, в результате которой происходит изгнание из полости матки плода и последа. Продолжительность ее у каждой женщины может быть различной и зависит от многих факторов. В норме у первородящих женщин она длится 7-14 часов, у повторнородящих — 5-12. Как правило, вторые и последующие роды проходят быстрее, поскольку процесс раскрытия шейки матки происходит легче и активнее. Если их продолжительность меньше указанного времени, то их принято считать патологическими.
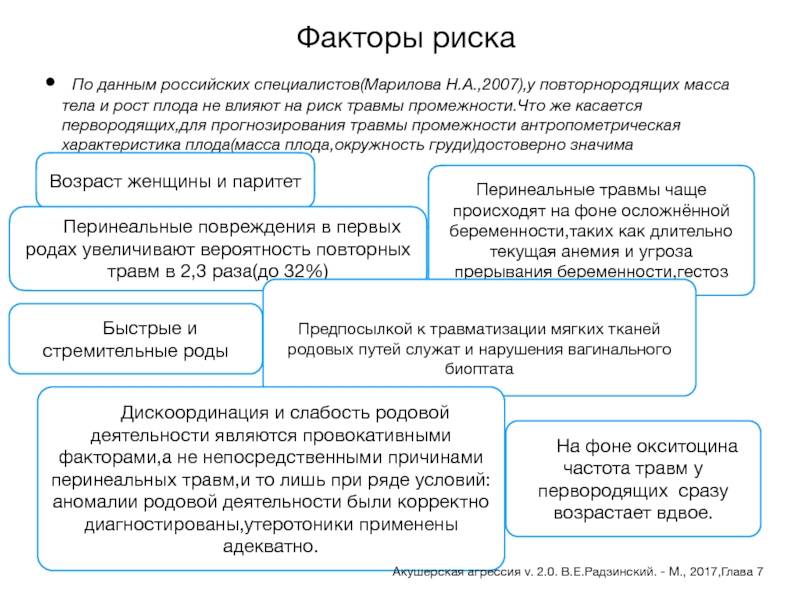
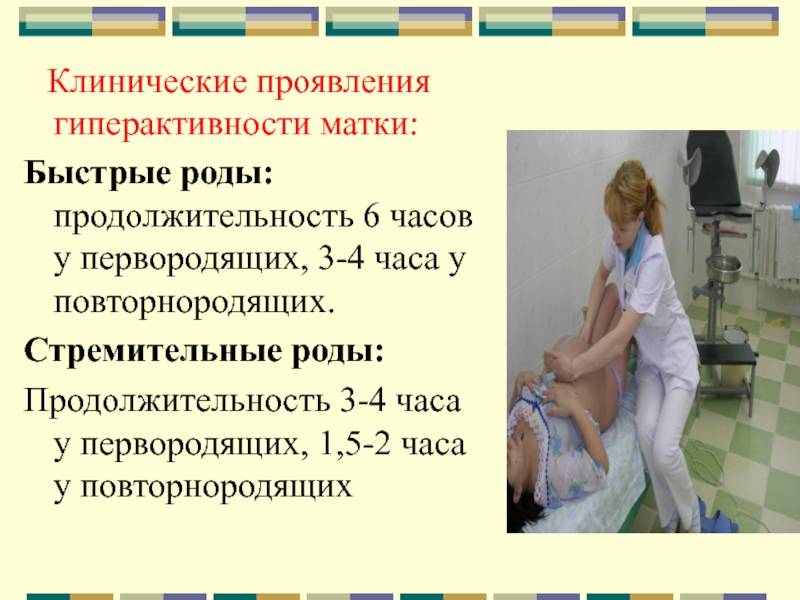
Роды у первородящих женщин, длительность которых составляет менее 6 часов (у повторнородящих — менее 4), считаются быстрыми, менее 4 часов (у повторнородящих — менее 2) — стремительными. В среднем они наблюдаются в 0,8% случаев. Патологическими их принято называть потому, что существует высокий риск получения травмы как матерью, так и ребенком.
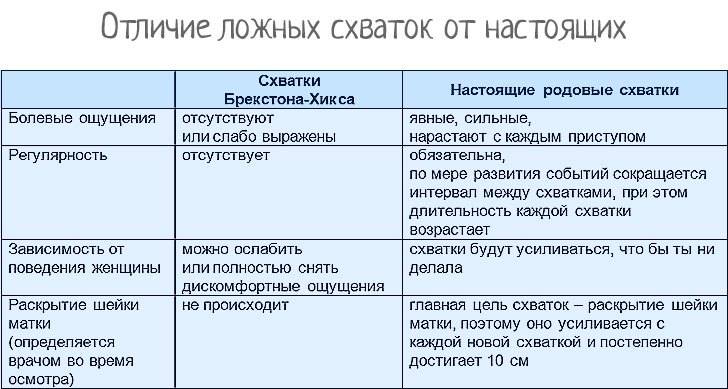
Симптомы стремительного течения родовой деятельности
Роды с чрезмерной деятельностью имеют тенденцию к неожиданному появлению. На фоне этого происходит гиперактивность схваток, в следствие чего маточный зев раскрывается стремительно. Схватки развиваются энергично, имея аномально-короткие паузы между их чередованием. У женщины с чрезмерно сильной родовой деятельностью наблюдается избыточная возбудимость, увеличение АД, тахикардия, учащенное дыхание.
После того как у роженицы отходят околоплодные воды, плод может родиться всего за несколько потуг. Чрезмерно сильная родовая деятельность может спровоцировать как быстрые роды, так и стремительные. Быстрые роды происходят за 4-6 часов при первой гестации и за 2-4 часа у повторнородящих. Для стремительного родоразрешения характерно появление плода в течение 2-4 часа у первородящих и до 2 часов у повторнородящих.
Бурное развитие родовой деятельности чревато необратимыми последствиями для роженицы и плода. Патология родоразрешения из-за повышенной активности матки может приводить к следующим нарушениям:
- разрыв вульвы во время родов осложненного характера;
- преждевременная отслойка плаценты;
- глубокие разрывы промежности, влагалища;
- расхождение лонных костей матки;
- маточная гипотония;
- послеродовое кровотечение угрожающего характера;
- септические нарушения роженицы: метротромбофлебит, метроэндометрит.
Для плода чрезмерно сильная родовая деятельность приводит к гипоксии в следствие патологии маточно-плацентарного кровотока. Также быстрая проходимость через родовые пути увеличивает риск травм головы:
повреждение черепа плода, кровоизлияние в мозг. В дальнейшем могут наблюдаться постоянно повышенное внутричерепное давление у ребенка, двигательные нарушения, психические отклонения.
Женщина после ЭКО
Искусственное зачатие несет в себе последствия и для будущего. После рождения ребенка у мам появляются заболевания щитовидки и кардиомиопатия, климакс может наступить раньше срока. Тот факт, что после ЭКО снижается продолжительность жизни, является распространенным мифом, то же самое касается и развития рака. Большинство врачей не находят прямой связи между ЭКО и образованием злокачественной опухоли
Важно помнить: если после родов состояние здоровья ухудшилось, его можно поправить, вовремя обратившись к врачу.
Будет ли другим ребенок после ЭКО?
Негативные последствия ЭКО наступают не всегда. Не стоит опасаться, что они проявятся все и сразу. Чтобы исключить возможные риски, необходима тщательная диагностика состояния организма еще до процедуры.
Видео: о страхах и опасениях ЭКО
Как обнаружить предвестники при повторных родах?
Женщине, которая рожает повторно, необходимо знать, что все последующие роды могут быть гораздо стремительнее, а период между предвестниками и родоразрешением значительно сократится. Если у первородящих изменения в самочувствии могут быть заметны за 2-3 недели, то у повторнородящей они могут появиться и за сутки.
Если вы заметили изменения в самочувствии, которые схожи с предвестниками, описанными выше, то лучше приготовиться к тому, что в скором времени вам придется отправиться в родильный дом. Согласно статистике, у повторнородящих потужной период может протекать стремительно, поэтому следует как можно быстрее добраться до родильного дома.
Не стоит строить предположения о предстоящих родах по прошлому опыту, так как каждое рождение ребенка будет протекать по-новому, независимо от того, сколько их было перед этим. Если вы с тревогой вспоминаете свой первый опыт, то вас могут успокоить статистические данные, которые подтверждают, что вторые и последующие роды, как правило, протекают легче и быстрее.
Женщины, которые последний раз рожали более 10 лет назад, должны быть готовы к тому, что родовые пути утратили свою эластичность, поэтому у них роды будут протекать, как первые, и предвестники появятся задолго до первых схваток.
У каждой женщины процесс рождения ребенка начинается по-своему. К примеру, у некоторых наблюдается классическая картина — постепенное нарастание интенсивности схваток и сокращение интервалов между ними. У других могут наблюдаться стремительные роды — схватки сразу очень активные, а интервалы между ними короткие. У третьих может затянуться прелиминарный период. Несмотря на существенные отличия, практически каждая женщина ощущает признаки родов у повторнородящих. Отличаться может лишь количество симптомов, их интенсивность и период появления.
Говорить или не говорить: морально-этическая составляющая суррогатного материнства
Одна из боязней родителей: говорить ли ребенку, то его родила другая «тётя». Совет детских психологов однозначен: ребенок должен знать правду. Другое дело, каким образом и в какой ситуации эту правду преподнести. «Мужская беседа» или «женские секреты» на тему: мама тебя не рожала — недопустимы. Тем более, не стоит начинать беседу в детсадовском возрасте, а вот в подростковый период с таким разговором можно опоздать.
Сегодня существует достаточно литературы, из которой дети могут понять, как они появляются на свет. Как только ребенок начнет задавать подобные вопросы, одновременно с ответами расскажите ему, что не всегда детки могут появиться естественным путем, иногда нужны помощники. Если такая информация закрепиться в сознании юного человечка, в дальнейшем будет проще объяснить, почему мама не могла дать клетку для оплодотворения.
Конечно, секрет рождения можно прятать бесконечно, но к чему это приведет? К нервному состоянию матери, которая будет бояться, что сын или дочь отвернутся от нее, когда узнают правду. К стрессу неокрепшего организма, который обязательно случится, если ребенок узнает об обмане. В любом случае ситуация отразится на поведении детей. И не в лучшую сторону. Болезнь мамы дети поймут и простят, а то, что их посчитали недостойными знать семейную тайну — вряд ли.
Медицинский факт! По наблюдениям психологов, работающих с суррогатными детьми, у юных пациентов, которые не знали правды, в 2 раза чаще наблюдались различные психологические расстройства. В некоторых случаях на фоне «неправды» появлялись проблемы с физическим состоянием (заболевания сердечно-сосудистой системы, органов пищеварения, дыхательных путей).
В любом случае практика суррогатного материнства лучше усыновления. Родители получают генетически «своего» малыша. Детки от суррогатных мам комфортно чувствуют себя в семье, ничем не отличаясь от одногодок
Если не акцентировать внимание на способе их рождения, проблем не возникает на протяжении всей жизни
Осложнения при преждевременных родах
В случае преждевременных родов бывают осложнения для состояния здоровья матери и ребенка. Что касается матери, то для нее последствия будут минимальными, поскольку преждевременные роды мало чем отличаются от своевременных. Более того, во время них реже случаются разрывы промежности. Тем не менее, пройти комплексное обследование состояния здоровья женщине все же придется. Нужно это в большей степени для определения причин проблемы и назначения лечения, которое в будущем могло бы предотвратить возможные преждевременные роды.
Что касается ребенка, то для него последствия преждевременных родов могут быть более значительными. Акушерская тактика ведения родов предусматривает, прежде всего, защиту плода от инфекций и вирусов. Но в любом случае осложнения зависят от того, на каком сроке родился малыш. Например, малыша, родившегося на 28 неделе срока, сразу же переводят в специализированную больницу, где есть все необходимое медицинское оборудование для ухода за ним.
Дети, рожденные в период от 28 до 34 недель срока беременности, переносят родовую деятельность лучше, поэтому их переводят в палату интенсивной терапии. Малыши, появившиеся на свет после 34 недели беременности, могут самостоятельно дышать, переваривать пищу, выводить отходы жизнедеятельности. Единственной их проблемой, которую нужно будет решить врачам, является недостаточный вес.