Особенности данного этапа ЭКО
После подсадки эмбрионов каждая пациентка испытывает вполне понятное волнение. Женщине, прошедшей процедуру, предстоит ожидать не менее 10-14 дней. После этого будут сделаны выводы, оказалась ли попытка зачатия удачной или потребуется ее повторить.
В МЦ «Medical Plaza» применяют два варианта переноса эмбрионов в маточную полость:
- в «свежем» цикле (сразу после стимуляции);
- подсадку размороженных эмбрионов.
Пациенток всегда интересует, как подготовиться к переносу эмбрионов. Специальной подготовки перед процедурой не требуется. Если перенос эмбриона будет проводиться под УЗИ-контролем, непосредственно перед манипуляцией стоит воздержаться от посещения туалета. Это необходимо для лучшей визуализации мочевого пузыря. В случаях, когда ультразвуковой контроль проводится после подсадки, поход в уборную не запрещен.
В день, на который назначен перенос эмбрионов, стоит принять утренний душ и выполнить все привычные гигиенические процедуры. Необходимо принять назначенные доктором препараты и полноценно позавтракать. Перед походом в клинику нужно применить вагинальные свечи с прогестероном (специальные шарики, предназначенные для утреннего введения во влагалище).
Многих интересует вопрос – какая цена на подсадку эмбрионов? Эмбриотрансфер является неотъемлемым этапом в комплексной программе экстракорпорального оплодотворения. В центре «Медикал Плаза» – одна из самых доступных цен на комплекс ЭКО. Процедура проводится грамотными врачами, обладающими многолетним опытом работы в сфере репродуктивной медицины.
От чего зависит успех ЭКО?
Экстракорпоральное оплодотворение отличается от естественного тем, что проходит вне тела женщины. Из ее яичников извлекается 1 или более яйцеклеток, которые затем в специальном инкубаторе оплодотворяются заранее подготовленной спермой донора или полового партнера, после чего полученные эмбрионы снова пересаживаются в матку женщины для дальнейшего вынашивания и родов. В рамках процедуры ЭКО проводится несколько мероприятий, влияющих на ее успешность:
- Предварительно женщина проходит гормональную стимуляцию яичников, которая позволяет за 1 менструальный цикл получить не 1-2 яйцеклетки, а больше – вплоть до десятка. Большее количество половых клеток численно повышают шансы на успешное зачатие.
- Полученные яйцеклетки проходят предварительное исследование на возможные нарушения, из них отбираются наиболее жизнеспособные. Специальной обработке подвергается также сперма партнера или донора для повышения ее фертильности.
- С целью повышения шансов на оплодотворение применяются вспомогательные репродуктивные технологии. Например, при недостаточном качестве спермы проводится ИКСИ – принудительная имплантация сперматозоида в яйцеклетку. Женские половые клетки с аномально толстой защитной оболочкой подвергаются ее удалению (хэтчингу).
- Перед имплантацией эмбриона женщина проходит специальную подготовку. Так, для улучшения свойств маточного эндометрия назначается курс прогестерона – женского полового гормона, отвечающего за развитие этой ткани до состояния, максимально пригодного к внедрению зародыша. После имплантации при необходимости также могут назначить поддерживающую гормональную терапию.
Казалось бы, такой набор специальных мер должен довести вероятность наступления беременности если не до 100%, то хотя бы до 60-80% даже после первой попытки ЭКО. Однако, необходимо помнить, что экстракорпоральное оплодотворение в первую очередь – это метод лечения бесплодия, то есть состояния, при котором репродуктивные функции по определению нарушены. Поэтому в реальности шансы забеременеть не слишком отличаются от таковых при обычном половом акте у здоровой пары и составляют примерно 30-40%.
Сделайте первый шагзапишитесь на прием к врачу!
Записаться на прием к врачу
На эффективность ЭКО также оказывают влияние следующие факторы:
- Общее состояние здоровья пациентки – инфекции, эндокринные, метаболические, аутоиммунные, психические расстройства также могут снизить вероятность наступления беременности;
- Режим питания – чтобы ЭКО закончилось успешно, организм женщины должен получать весь комплекс питательных веществ, в том числе необходимые витамины, макро- и микроэлементы;
- Стресс – чем больше в жизни пациентки сильных эмоциональных переживаний (особенно отрицательных), тем больше вероятность того, что попытка ЭКО закончится неудачей;
- Возраст пациентки – со временем запас здоровых ооцитов в яичниках истощается, в половых клетках накапливаются генетические ошибки, поэтому после 35 лет вероятность наступления беременности сильно падает;
- Масса тела – медицинские исследования показывают, что избыточный вес резко снижает шансы забеременеть, поэтому перед процедурой необходимо привести его в норму.
К другим факторам можно отнести уровень физической активности, экологическую обстановку, качество медицинской помощи, даже социальное и материальное положение семейной пары. Очевидно, что учесть и привести в норму их все достаточно сложно, поэтому шансы на наступление беременности могут серьезно колебаться у каждой конкретной женщины.
Питание после переноса эмбрионов
Важную роль в успешной имплантации и последующем развитии ребенка играет питание. Именно с пищей женщина получает большую часть веществ, необходимых для нормального развития плода и поддержания беременности. Также питание обеспечивает быстрое восстановление организма после стимуляции яичников и поддерживающей терапии, которые сами по себе являются стрессовыми факторами. Употребление пищи после переноса эмбриона должно соответствовать следующим правилам:
- Дробность – есть желательно 4-5 раз в день небольшими порциями, чтобы избежать большой нагрузки на пищеварительную систему, газообразования и запоров, которые могут вызвать перенапряжение тазовых мышц и спровоцировать отторжение эмбриона от матки;
- Регулярность – принимать пищу нужно в одно и то же время, чтобы организм адаптировалась к режиму питания и максимально эффективно извлекал из продуктов питательные вещества, необходимые матери и будущему малышу;
- Умеренность – сразу после пересадки эмбрионов не нужно есть «за двоих», на этом этапе поступающих питательных веществ вполне достаточно для развития зародыша, а излишняя нагрузка на пищеварительную систему снизит вероятность его успешного закрепления.
Рацион после пересадки эмбриона также нуждается в строгом контроле. Рекомендуется есть побольше белковых продуктов (нежирного мяса, рыбы, птицы), вареных или тушеных овощей и фруктов, орехов, нежирного творога. Фастфуд, консервы, соленые, маринованные, копченые продукты, жирную пищу есть можно, но в ограниченных количествах. А молоко, капусту, бобовые, газированные напитки и другую пищу, вызывающую метеоризм и/или, наоборот, запор, необходимо исключить. Кроме того, потребление кофе, крепкого черного чая и тем более алкоголя также нужно либо сильно уменьшить, либо полностью убрать из рациона. Кофеин, являющийся природным стимулятором, способен вызвать маточные сокращения, мешающие имплантации, а этанол является сильным системным ядом, провоцирующим врожденные нарушения у плода, выкидыши и иные осложнения.
Имплантация при криопереносе
В эмбриологической практике используют два метода подсадки эмбрионов в маточную полость:
- Моментальный перенос – подсаживание в матку диплоидных клеток сразу после их культивирования в питательной среде;
- Криоперенос – перенос в полость матки эмбрионов, размороженных непосредственно перед проведением ЭКО.
Криоперенос возможен в том случае, если супружеская пара ранее уже пользовалась вспомогательными репродуктивными технологиями для зачатия. Чтобы избежать повторной стимуляции овуляции при неуспешном ЭКО, рекомендуется замораживать часть оплодотворенных яйцеклеток для последующих попыток.
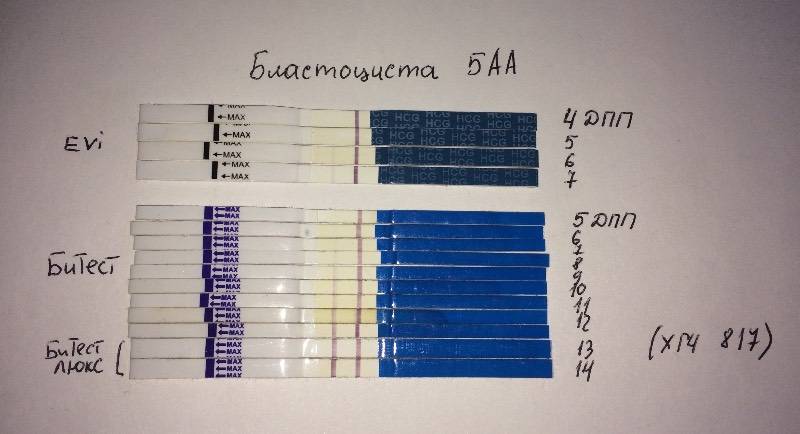
Зачатие на 5 день после криопереноса происходит нечасто, что обусловлено необходимостью прохождения эмбрионами адаптационного периода при проникновении в женский организм. В случае имплантации бластоцисты в эндометрий пациентки могут ощущать объективные изменения в состоянии здоровья.
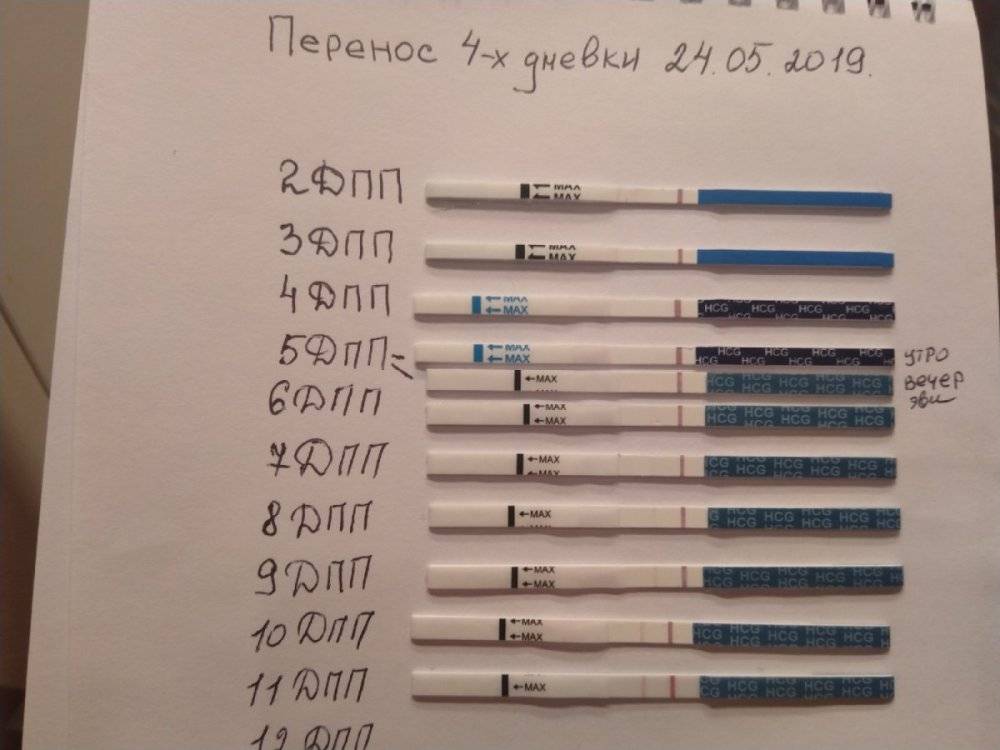
Как растет уровень ХГЧ после переноса
На благополучно наступившую беременность после криопереноса указывает хронический гонадотропин, вернее, его интенсивный рост в биологических жидкостях женщины — крови и моче. Определить его увеличенное количество можно с помощью тех же методик, что и при естественном зачатии. Речь идет о домашнем тесте и лабораторном анализе крови на ХГЧ.
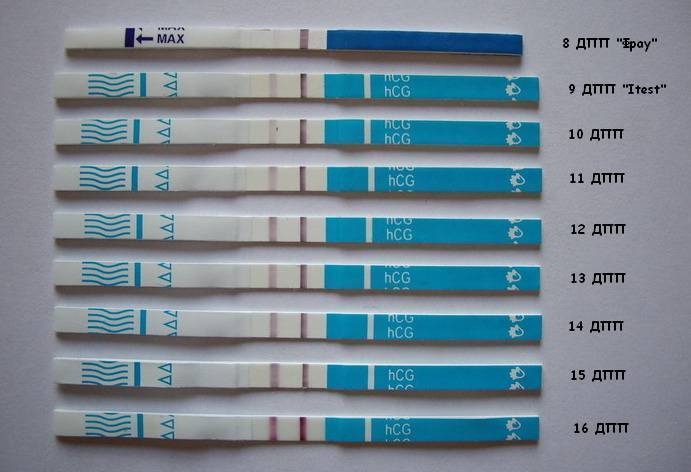
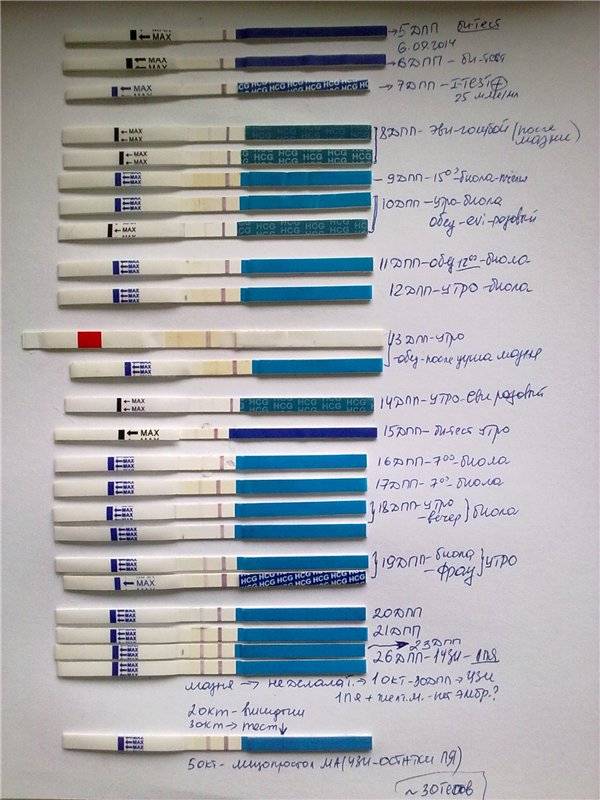
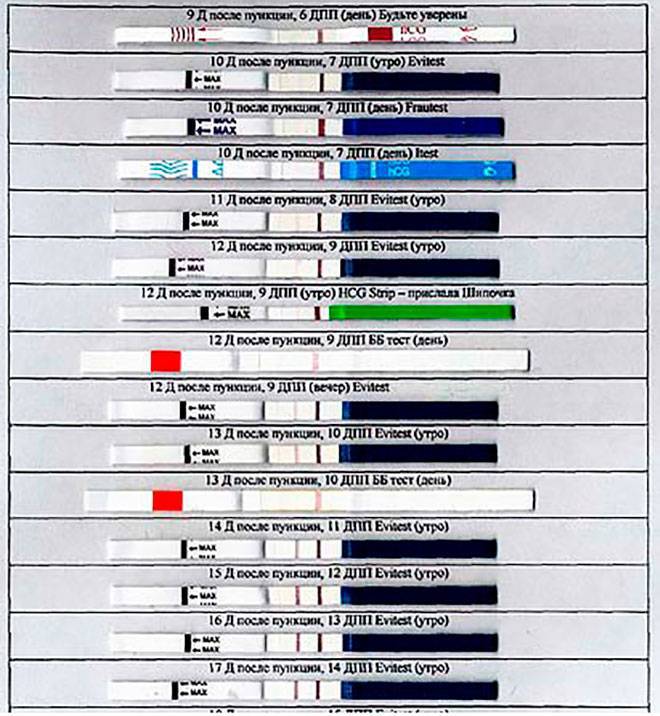
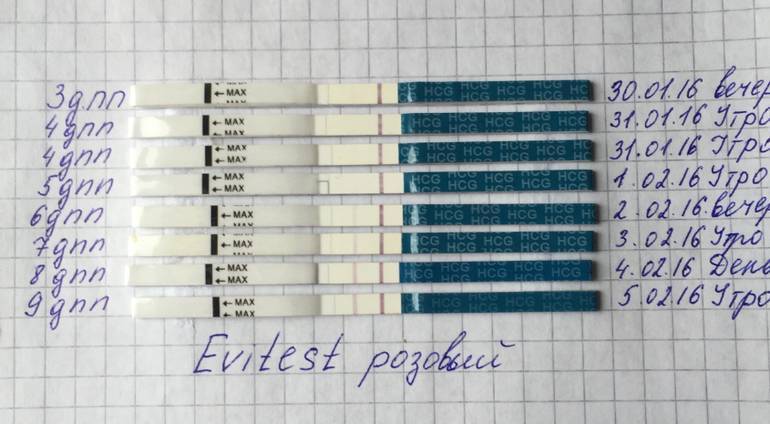
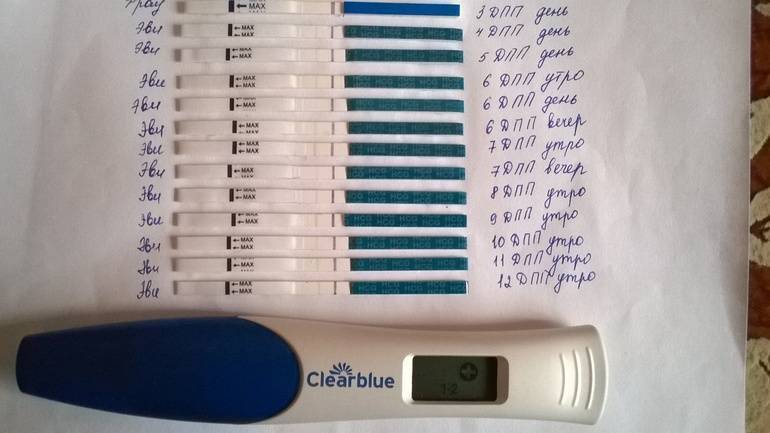
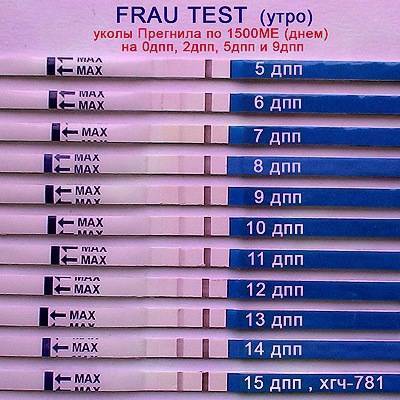
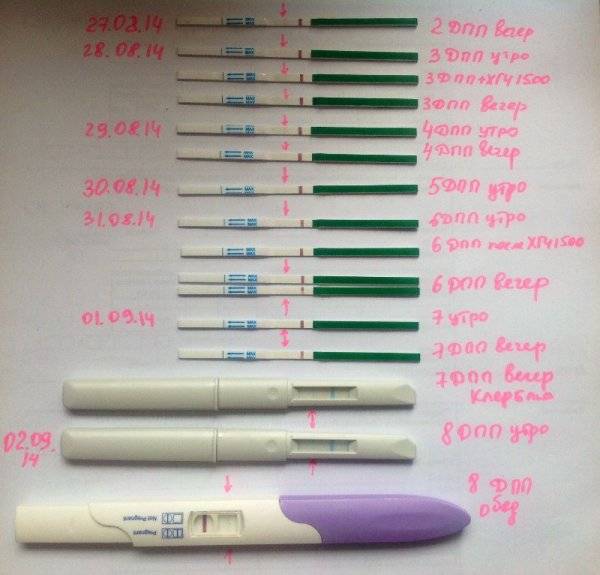
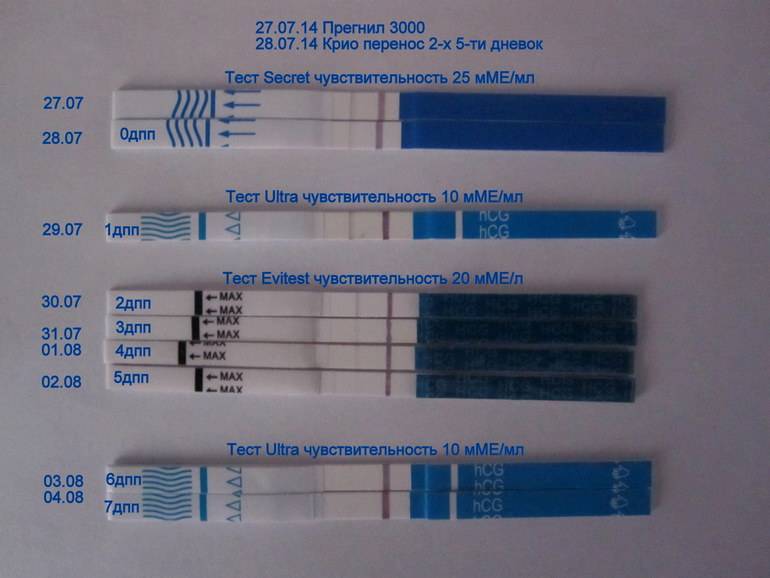
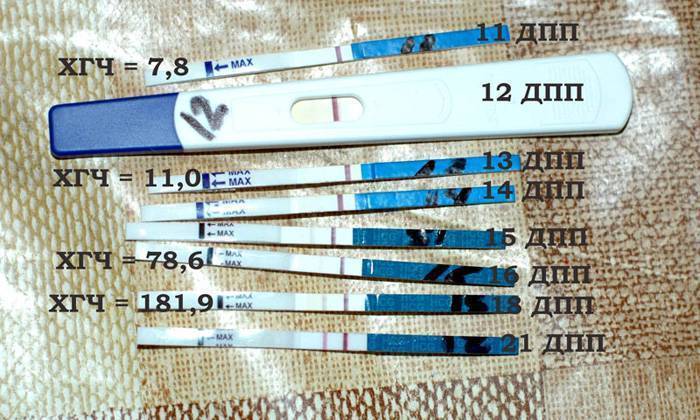
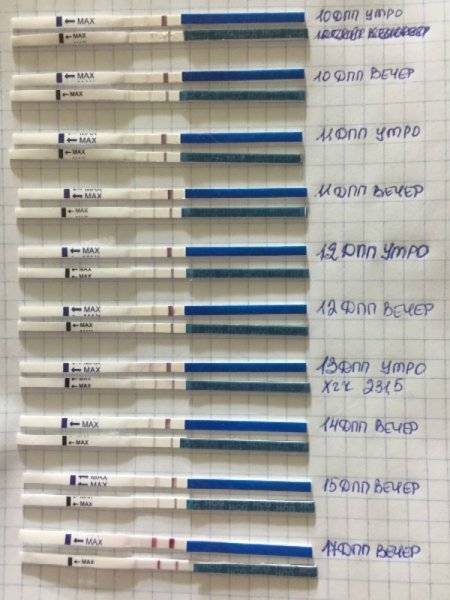
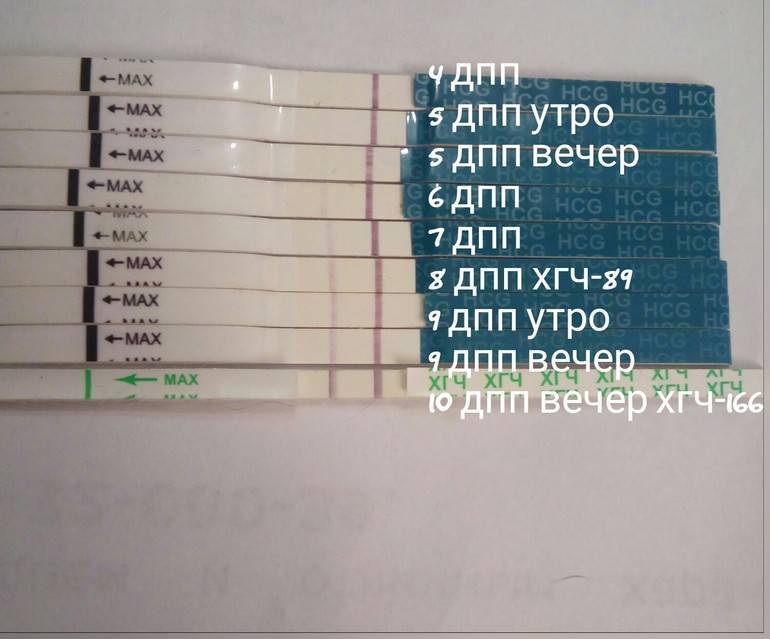
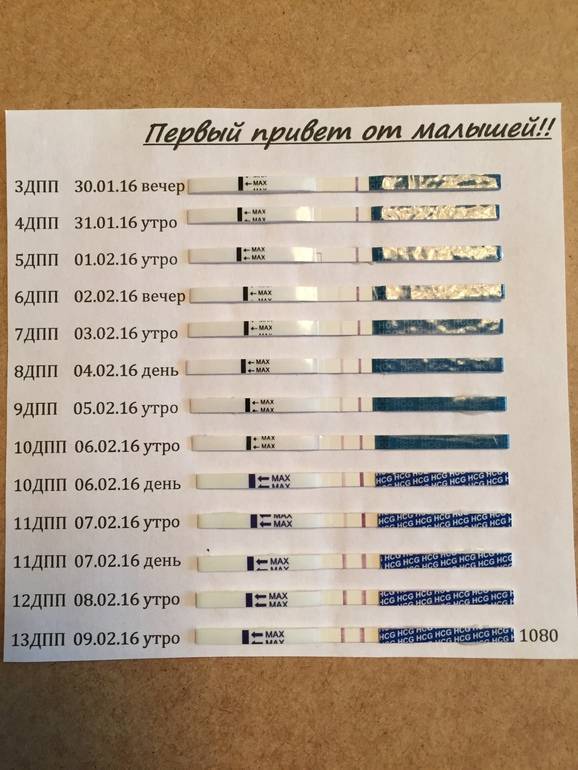
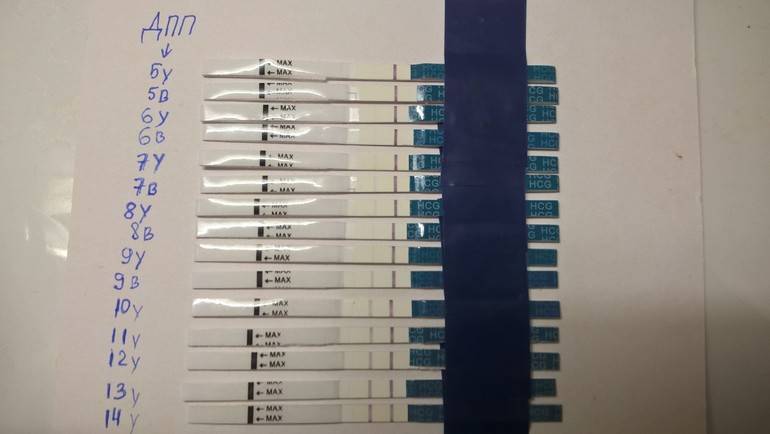
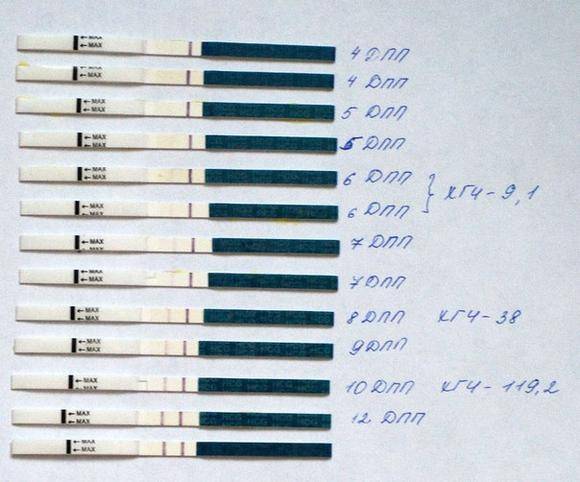
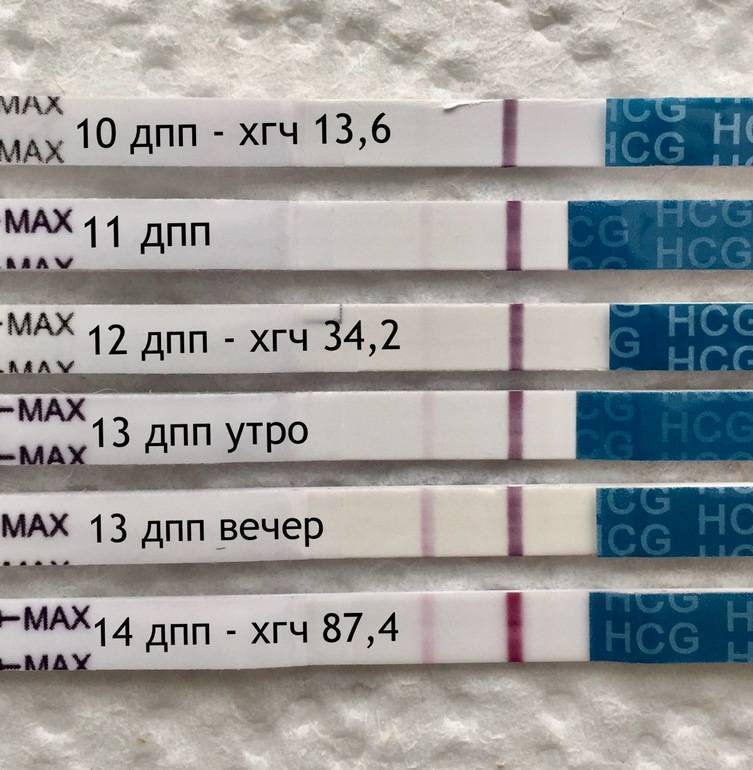
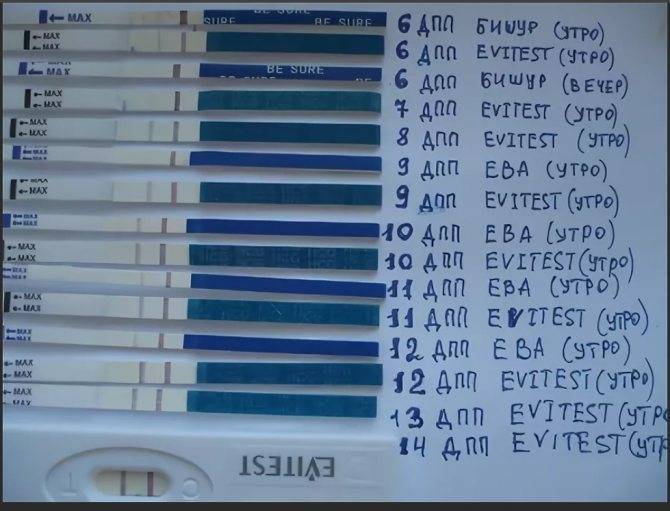
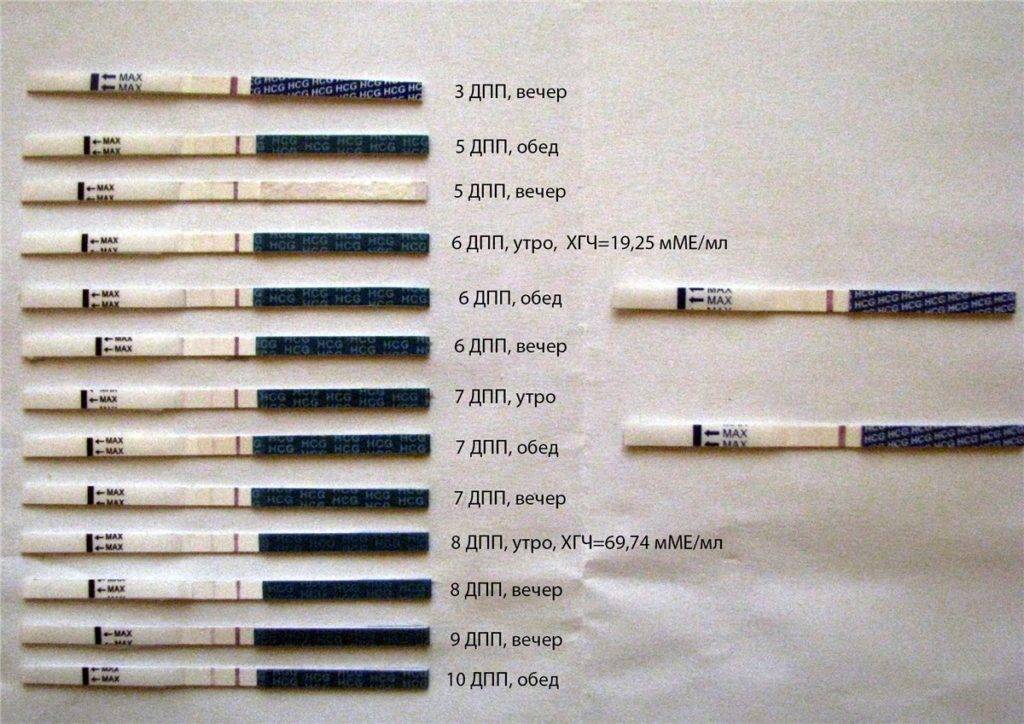
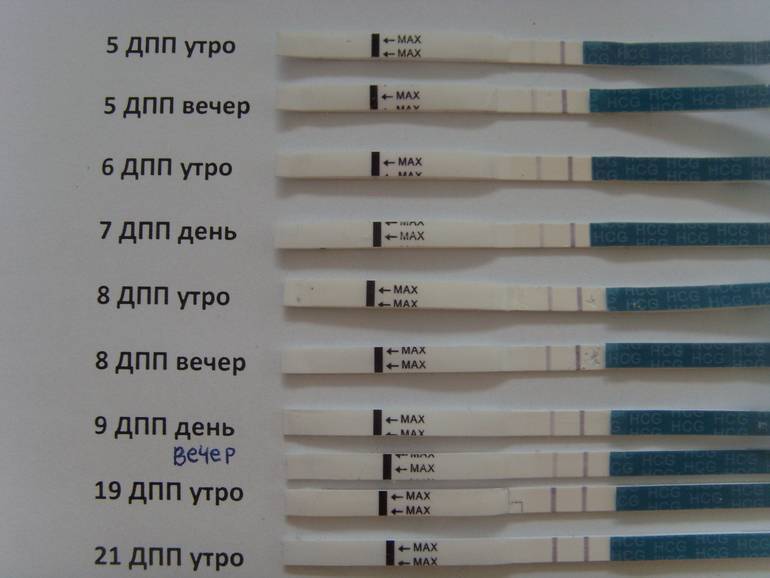
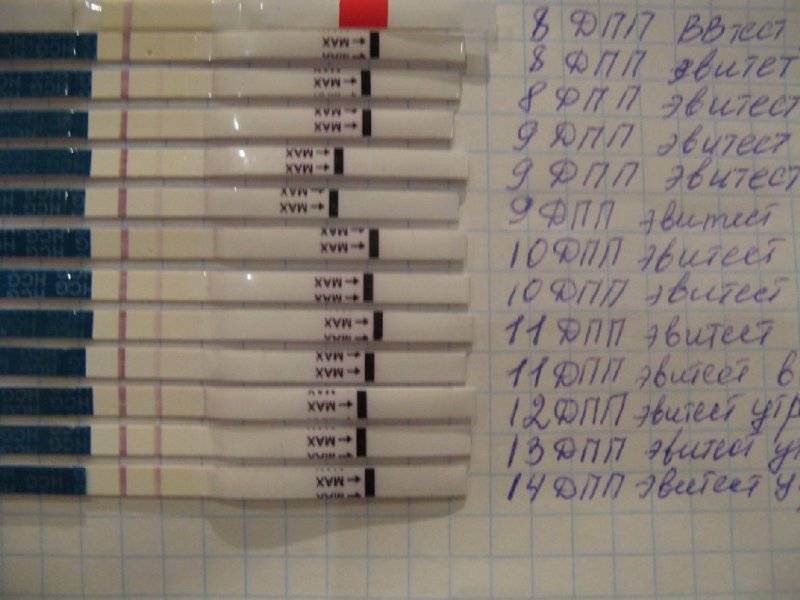
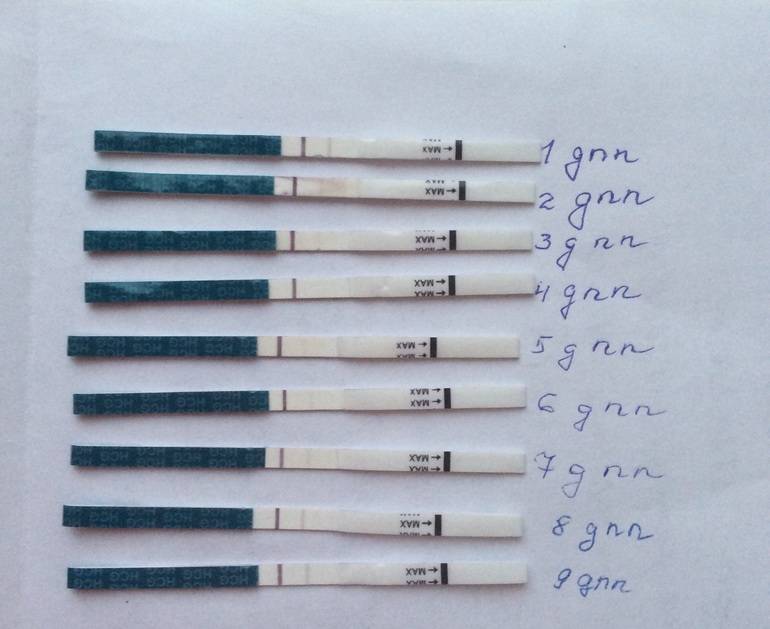
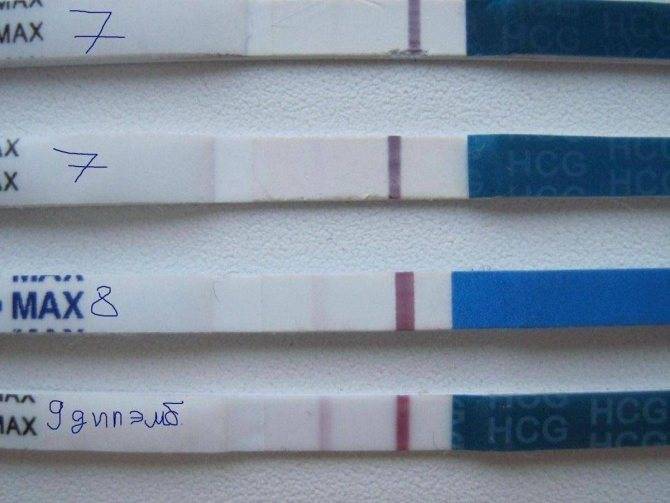
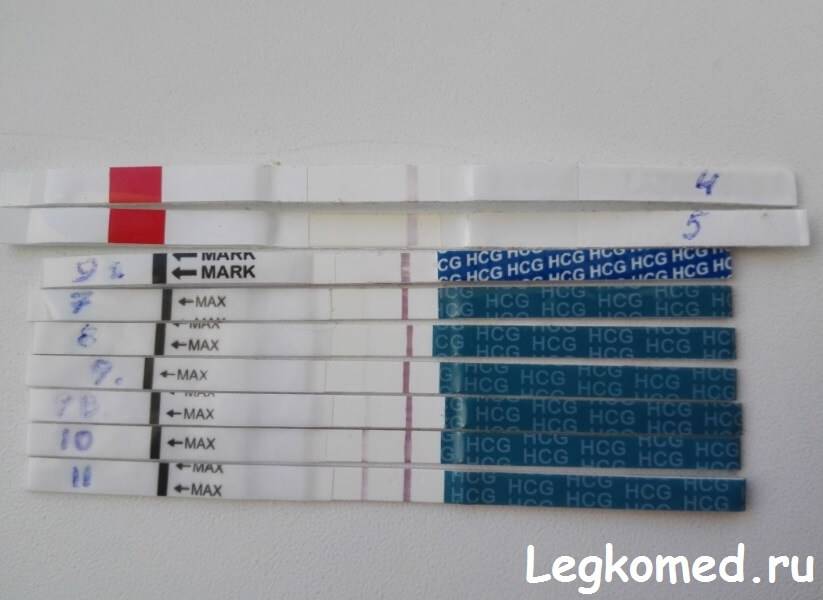
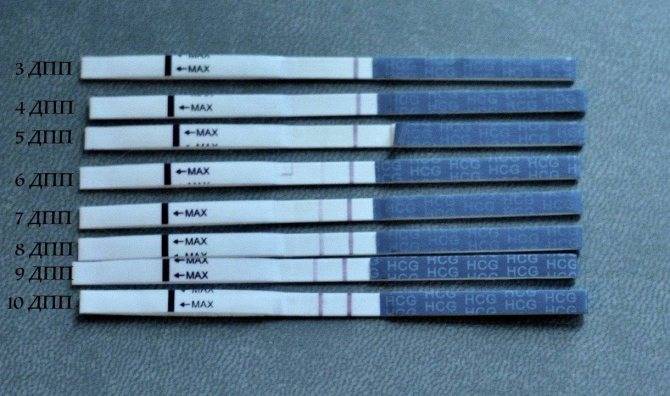
Сразу следует отметить, что интенсивность роста гормона зависит и от того, когда происходит оплодотворение яйцеклетки до момента ее введения в маточную полость. Дело в том, что для каждой женщины разрабатывается свой криопротокол, согласно которому к переносу готовят эмбрионы разного «возраста»: трехдневного или пятидневного. После подсадки эмбрионов расчет ХГЧ происходит по дням, ведь ежедневно количество гормона должно увеличиваться вдвое.

Так, после внедрения в полость матки трехдневок у некоторых женщин тесты могут показать полоску-призрак к 12 суткам после проведенной процедуры. В то время как после переноса 5-дневного эмбриона домашняя диагностика может сработать несколько раньше: к 8-10 дню. При этом у «пятидневок» вторая полоска на домашнем диагностическом приспособлении к этому времени будет хорошо видной, а иногда и аналогичной по цвету первой.
Однако нужно понимать, что домашние диагностические тесты являются лишь дополнительными способами определения успешности процедуры оплодотворения и служат скорее в качестве психологической поддержки для женщины.
Достоверный результат в этот период может гарантировать только лабораторное исследование крови, в которой концентрация ХГЧ значительно выше, чем в моче. Более того, этот анализ позволит определить количество прижившихся эмбрионов и их месторасположение в матке. Назначают исследование крови к 14 дню после подсадки.
Тест после ЭКО: на какой день тест показывает беременность
На какой день тест показывает беременность при эко? Обычно после имплантации примерно через две недели можно узнать, произошла имплантация зародыша, или нет. До этого времени нет смысла делать исследование, ведь уровня гормона еще не хватает для того, чтобы обозначиться на тестировщике. Поэтому при слишком ранней диагностике исследование вполне может дать ложный негативный результат, не подтвердить успешной имплантации, и женщина не получит ничего, кроме негативных эмоций. Второй вариант развития ситуации по тесту при ранней диагностике – это ложный положительный тест, который показывается в том случае, если женщине до подсадки эмбриона делали уколы с хорионическим гонадотропином. Вполне понятно, что в этом случае тест покажет положительный результат, но беременность может так и не наступить.
Чтобы узнать результат, можно обратиться в клинику, где делали оплодотворение, но лучше всего пройти там полное обследование. Если же у женщины есть необходимость самостоятельно диагностировать беременность с помощью тестировщика, нужно знать, когда можно проводить тест на беременность после эко и будет ли его результат правдивым.
Сразу отметим, как и при обычной беременности, зачатие при экстракорпоральном оплодотворении подчиняется всем природным законам. В женском организме также вырабатывается хорионический гонадотропин – основной маркер прикрепления зародыша к стенкам матки, на который отвечают все тестовые системы. Продуцируется этот гормон зародышевой оболочкой. Клетки зародыша погружаются в стенки матки и продуцируют гонадотропин, однако этот процесс происходит спустя некоторое время после оплодотворения. По сути, яйцеклетка со сперматозоидом слились в единый организм, который ко времени прикрепления в матку уже прошел несколько периодов деления клеток. К моменту внедрения в слизистую оболочку матки зародыш больше напоминает пузырь с жидкостью внутри. Эмбрион состоит из трофобласта и эмбриобласта. Эмбриобласт в дальнейшем даст жизнь клеткам организма плода, а вот трофобласт отвечает за имплантацию к стенкам матки. При прикреплении трофобласт превращается в оболочку зародыша и начинает активно продуцировать гормон беременности. Он существенно влияет на организм, но после переноса эмбриона тест показывает беременность не сразу после прикрепления, а когда уровень гонадотропина ощутимо повысится.
Лабораторными методами диагностировать уровень гонадотропина можно через семь-восемь дней после имплантации к стенкам матки. Обычно уровень гонадотропина повышается, но этого еще не хватает, чтобы показать желаемый результат на тесте. Поэтому на вопрос, через сколько дней после имплантации тест покажет беременность, можно четко ответить – не раньше недели, а наиболее благоприятное время для проведения теста – десять дней после погружения эмбриона и более. Поэтому с помощью какого теста на беременность после эко можно узнать результат, врачи консультаций не дают.
Одна из особенностей вспомогательных репродуктивных технологий – медленный рост собственного хорионического гонадотропина. Обычно этот процесс стимулируется, но даже в этом случае не все женщины видят положительный результат на тестировщике даже через две недели. Наилучшим выходом в данном случае будет анализ крови. показывающий наиболее точный уровень гонадотропина.
Тест на беременность при эко может давать три варианта – отрицательный, положительный и слабоположительный
Если с первыми двумя вариантами все ясно, обратим внимание, что же говорит слабоположительный тест. Это наиболее опасный вариант, при котором велик риск внематочной беременности
Большинство женщин не знают результат теста на беременность при эко и на какой день его лучше сдавать, чтобы получить правдивый результат. Но с учетом всех процессов женском организме, врачи не советуют полагаться на тесты, а рекомендуют делать анализ крови.
Гормон прогестерон у женщин
Прогестерон – это гормон, вырабатываемый особой эндокринной железой, которая у небеременной женщины живет всего около 14 дней, а у беременной – еще 12-16 недель, а затем погибает. Эта железа – желтое тело. Ее основная функция – синтез прогестерона, а, погибая, она передает «эстафету» по синтезу данного гормона плаценте. На что же влияет прогестерон? Чем он так важен?
Этот гормон готовит организм к беременности и старается ее поддержать, действуя на ткани матки и на иммунную систему (подробнее – в следующем разделе). Он способствует развитию желез внутри молочных желез, но если женщина кормящая, то у нее при этом лактация тормозится. Гормон запасает подкожный жир, накапливает в печени гликоген – предшественник глюкозы, то есть готовит запасы на случай, если зачатие «состоится».