От чего может потеряться голос?
Прежде чем понять, что делать, если появилась афония, и как вернуть и лечить голос, необходимо правильно установить причину, почему он пропал.
Потерять способность говорить можно вследствие следующих причин:
- Инфекционное заболевание горла — ОРВИ, грипп и другие простудные заболевания вызывают раздражение слизистых оболочек горла, особенно если они протекают с сильным кашлем;
- Воспаление органов дыхательной системы — чаще всего причиной, почему потерялась способность говорить, становится ларингит (воспаление гортани) и его производные (например, ларинготрахеит); наряду с ларингитом спровоцировать неприятный симптом могут бронхит, тонзиллит, фарингит, пневмония и т.п.);
- Повышенная нагрузка на голосовые связки — ситуация, когда потерялась возможность разговаривать знакома многим певцам, учителям, дикторам, лекторам, ораторам, операторам колл-центров, то есть всем тем, кто по долгу профессии много разговаривают в течение дня. Для этой категории людей вылечить горло и вернуть в норму и быстро восстановить полноценную работу голосового аппарата — задача очень важная. Также вызвать перенапряжение связок может сильный крик.
- Химические или термические ожоги горла — например, уксусом, компонентами чистящих и прочих средств бытовой химии;
- Сильный стресс, нервное перенапряжение — нервные расстройства никогда не идут на пользу здоровью, и могут пагубно отразиться на работе любого органа и системы человека, горло и голосовой аппарат — не исключение;
- Новообразования гортани — к ним относят певческие узелки, фибромы, папилломы, рак гортани. В этом случае голос может потеряться при отсутствии других симптомов (например, температуры или больного горла) либо пропадать периодически на протяжении длительного времени.
- Аллергическая реакция — например, отёк Квинке. Самостоятельно лечить это состояние не нужно даже пытаться. Первое, что нужно делать — экстренно вызвать медицинскую помощь, так как любое промедление чревато опасными последствиями.
- Прочие заболевания: паралич, стеноз гортани, болезни сердца, щитовидной железы, сифилис, туберкулёз, перенесённый инсульт.
- Травмы и механические повреждения гортани — включая повреждения, полученные при проведении врачебных манипуляций и хирургических операций.
- Попадание в гортань постороннего предмета.
- Неблагоприятная экологическая обстановка в месте проживания делает человека уязвимым к различным заболеваниям и патологическим состояниям, в том числе голосового аппарата.
- Табакокурение — смолы и никотин, входящие в состав сигарет, делают связки менее упругими, что придаёт голосу курильщиков характерную хрипоту.
- Употребление в пищу большого количества приправ, газированной воды, очень горячих или, наоборот, холодных продуктов — всё это вызывает раздражение слизистой оболочки гортани.
Правильно установленная причина появления афонии позволяет назначить эффективное лечение пропавшего голоса.
Когда нужно обращаться к врачу?
См. такжеЛечение ЛОР-заболеванийЛечение ринитаНасморк у грудничкаХронический насморк
Большинство родителей пытаются самостоятельно справиться с проблемой малыша и в большинстве случаев это удаётся, но не всегда.
Поводом для обращения к отоларингологу нашей клиники служат:
- Сопли (отделяемое) в течение месяца, не прекращающиеся, несмотря на домашнее лечение;
- Изменение оттенка и консистенции – густые, жёлтые или зелёные сопли (отделяемое) у ребёнка;
- Ухудшение состояния – повышение температуры, озноб, слабость, кашель, головные боли, боли в горле, в лобной части и т.д.
- Отсутствие эффекта от уже предпринятых мер.
Терапия, назначаемая специалистом нашей клиники, заключается в приёме ребёнком капель, таблетированных препаратов, ингаляциях и других методов лечения. Этиология процесса всегда разная, борьба направлена на борьбу с первопричиной, а не с внешними проявлениями патологического процесса. Препараты, помогающие при одном заболевании, по статистике абсолютно бесполезны при другом. Выявить причину, установить достоверный диагноз и дать рекомендации, чем лечить сопли (отделяемое) у ребёнка, может только ЛОР-врач.
Густая кровь у новорожденного: п ричины
Возможные причины возникновения густой крови
Кровь состоит из двух элементов: плазмы и форменных элементов. Если количество форменных элементов (эритроцитов, гемоглобина, тромбоцитов, глюкозы и др.) превышает содержание плазмы, то вязкость крови увеличивается.
При нарушении кровотока изменяется вязкость крови, при этом нарушается свертываемость и изменяется ее скорость. В результате происходит загустение крови.
Основные причины сгущения крови:
- Обезвоживание организма при рвоте или поносе
- Накопление углекислого газа в крови
- Повышение эритроцитов в крови
- Разновидности лейкоза
- Повышенная концентрация белка
- Сахарный диабет
На вязкость крови также влияет дефицит витаминов, гиперфункция селезенки, потеря большого количества крови, болевой шок. Густая кровь может появиться при высокой температуре тела и с потом выходит некоторая часть плазмы.
Эти причины способствуют загустению крови, приводят к повышению гидродинамического сопротивления. Работа сердечной мышцы затрудняется, и движение крови замедляется. В органы поступает недостаточное количество питательных веществ, что отражается на их работе.
Кровь у новорожденного густая и показатели значительно отличаются от годовалых детей. Такое явление происходит спустя 12 часов после появления на свет и проходит через некоторое время. Повышенная концентрация эритроцитов и гемоглобина в крови при рождении снижается через некоторое время. Это не является патологией. Это связано с адаптацией к новой среде. Чтобы определить вязкость крови используют прибор, который называется вискозиметр. С его помощью можно сравнить скорость движения крови и течения воды. Вязкость крови в норме, если ее скорость в 4-5 раз медленнее воды.
Симптоматика
При вязкости крови могут наблюдаться следующие симптомы:
- Головная боль
- Головокружение
- Утомляемость
- Сонливость
- Сухость во рту
- Похолодание конечностей
В дальнейшем сгущение крови приводит к повышению артериального давления. При этом появляется одышка, происходит учащение сердечных сокращений, появляется слезоточивость и жжение в глазах. В редких случаях могут поступать жалобы на запоры, вздутие живота.
Такие симптомы характерны для многих заболеваний, поэтому определить вязкость крови можно только после сдачи анализов.
Ангина у детей: формы и клинические проявления
В зависимости от характера изменения и степени поражения миндалин различают несколько форм ангины.
Катаральная ангина
Легкая форма, характерная увеличением и покраснением миндалин, а также отсутствием гнойных очагов поражения. Ребенок ощущает сухость во рту, появляется беловатый налет на языке, шейные лимфоузлы увеличены незначительно. Помимо боли в горле, усиливающейся при глотании, ребенок ощущает першение и жжение. Температура повышается до 38 градусов, дети жалуются на слабость и головную боль.
Фолликулярная ангина
Тяжелое заболевание, при котором миндалины покрываются гнойными точечными фолликулами. На 2-3 день гнойники вскрываются, оставляя ранки, которые быстро заживают. Присутствует сильная боль в горле, отдающая в ухо, затрудняет глотание, дети отказываются от еды и питья. Лимфоузлы увеличены и болят при легком надавливании. Лихорадка и озноб сопровождаются температурой до 40 градусов, возможна рвота, судороги и обморок.
Лакунарная ангина
В лакунах, между долями миндалин, появляются островки желтого гнойного налета, имеющие свойство объединяться в широкие гнойные очаги. Симптомы схожи с проявлениями гнойной фолликулярной ангины, но более выражены и сопровождаются тяжелой интоксикацией организма. Ребенку больно поворачивать голову, рот открывается с трудом, от чего речь становится невнятной.
Вирусная (герпетическая) ангина
Чаще всего развитию болезни способствуют авитаминоз и ослабленный иммунитет. Миндалины покрываются красными пузырьками, которые лопаются, а на их месте остаются мелкие язвочки. Помимо боли в горле, симптомы носят острый респираторный характер: кашель, насморк, боли в животе, расстройство желудка, а также стоматит и конъюнктивит. Отсутствие своевременного лечения герпетической ангины у детей может привести к серозному менингиту.
Грибковая ангина
Относительно легкая форма ангины, возникающая у детей до 3 лет. Отличается налетом белых, творожистых хлопьев на миндалинах и при должном лечении проходит за неделю.
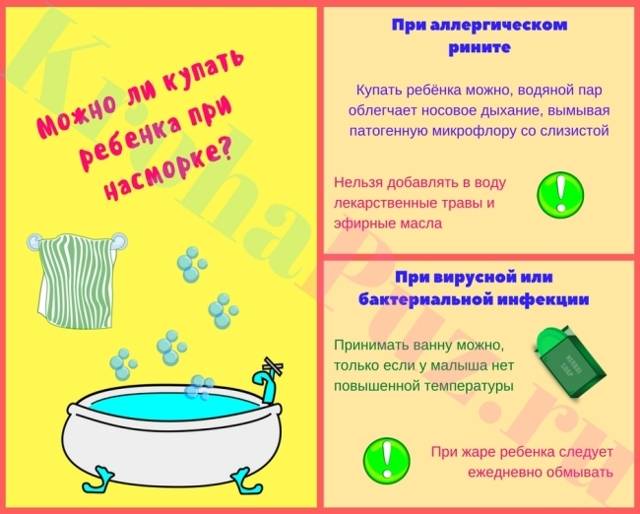
Когда можно купать ребенка?
Купать грудничка при насморке можно, если не наблюдается ухудшения состояния здоровья, присутствуют небольшие выделения из носа, допустим легкий кашель. Если самочувствие малыша ухудшилось, лучше обойтись обтиранием кожи гигиеническими салфетками или теплой влажной губкой.
Грудничка можно и нужно купать во время болезни, если:
- отмечена стабильная температура тела;
- хороший аппетит, активное поведение;
- отсутствуют признаки прочих заболеваний (гайморита, отита, ангины и др.).
Во время купания нужно изучать состояние ребенка: как он себя ощущает, насколько активно себя ведет. При обнаружении осложнений с дыханием, процедуру мытья лучше прекратить.
Бывают случаи, когда насморк появляется при постоянном проживании в сухом климате. Чтобы избавиться от него и не допустить наступления хронической стадии, нужно стараться увлажнять воздух в помещении.
Дополнительные методы лечения: за и против
Очищение пазух носа помогает уменьшить скопление слизи и гноя, улучшает их отток. Применяют различные виды препаратов – разжижающих слизь, увлажняющих, противовоспалительных и рефлекторных. Они помогают сделать слизь более жидкой, уменьшить отек слизистой и расширить устье гайморовой пазухи, чтобы секрет быстрее выводился.
Прогревания в острой стадии болезни не применяют потому, что они могут усилить отек, образование гноя и воспаление. Физиотерапевтические и тепловые методики допустимы в стадии выздоровления или при лечении хронического процесса вне обострения. В домашних условиях, без согласования с врачом их лучше не использовать.
Обзор
Острый средний отит чаще всего представляет собой бактериальную или вирусную инфекцию, которая поражает среднее ухо – заполненное воздухом пространство за барабанной перепонкой, которое содержит крошечные вибрирующие косточки. Дети чаще, чем взрослые, страдают этим заболеванием.
Острый средний отит часто протекает болезненно из-за воспаления и нарастания жидкости в среднем ухе.
Поскольку ушные инфекции часто устраняются сами по себе, лечение может начаться с купирования боли и динамического наблюдения за проблемой. Средний отит у младенцев, и в тяжелых случаях вообще, часто требует антибактериальных препаратов. Длительное воспаление – постоянная жидкость в среднем ухе, и частые инфекции – могут вызывать проблемы со слухом и другие серьезные осложнения.
Как приготовить раствор и промыть нос
В Карфагене жители заходили в море и промывали заложенный нос обычной морской водой. А поскольку мы не в Карфагене, а море под боком есть не у всех, будем готовить содовый раствор для промывания носа в домашних условиях.
Для проведения процедуры нужна только кипяченая вода, охлажденная до 37 градусов. Классический раствор готовится элементарно:
- в 200 мл теплой воды растворяем 0,5 ч. л. морской соли;
- добавляем еще 0,5 ч. л. пищевой соды;
- перемешиваем, чтобы кристаллы полностью растворились;
- берем обычную спринцовку или шприц без иглы;
- набираем порцию содово-солевого раствора;
- промываем носовую полость, наклонившись над раковиной;
- подобную манипуляцию проводим 3-5 раз в сутки.
Хорошим помощником является современная емкость для промывания носа с насадкой
Промывание носа содой и солью при гайморите
Скопление слизи с болезнетворными микробами в гайморовых пазухах с последующим развитием воспаления все мы знаем как гайморит. Опасное, но довольно распространенное заболевание протекает тяжело, сопровождается повышением температуры, болями и тяжестью в глазницах, переносице, на лбу. Эффективным и доступным каждому средством является сода с солью.
Готовится приведенный выше раствор или же более концентрированный – на стакан теплой прокипяченной воды нужно по 1 чайной ложке соды и соли (каменной или морской).
Теперь важно хорошо очистить полость носа от слизи, снять отек с помощью сосудосуживающих препаратов. Наполняем спринцовку и вливаем жидкость в каждую ноздрю
При этом рот должен быть открыт, а язык высунут. Все выполняется над тазом или раковиной. Содово-солевой раствор должен попасть из носа в носоглотку, а потом выйти через рот.
Соль, сода и йод для промывания носа
Сейчас для промывания носа продаются специальные чайнички, прям как в Древней Индии. У этой посудины удлиненный носик, который вставляют в одну ноздрю, а слизь потом вытекает из другой. Таким способом можно провести полоскание с солью, содой и йодом. Рецепт очень простой:
- в стакане воды (теплой и прокипяченной) растворяют по 1 ч. ложки соды и морской соли;
- вводят пипеткой 2 капли йода;
- перемешивают жидкость;
- промывка происходит приблизительно 5 раз в сутки.
Мёд, сода и масло от насморка
Хорошо справляется с насморком и заложенностью носа сода в сочетании с медом, растительным маслом. Можно приготовить такое лечебное средство:
- берем 1 ч. ложку соды, 1 ч.ложку меда и 1 ч.ложку растительного масла;
- смешиваем в мелкой посуде;
- из марли формируем жгутик;
- смачиваем его в растворе;
- вводим его сначала в одну ноздрю на 20 минут;
- следующий жгутик вводим во вторую на такое же время.
Такая процедура рекомендуется на протяжении 4 дней по 1 разу. Если воспаление двустороннее, можно одновременно использовать 2 турунды. Для этого голова немного запрокидывается назад. Могут возникнут неприятные ощущения, возможно небольшое жжение, но так и должно быть, потому придется потерпеть.
Ложка меда с содой и маслом помогает очистить гайморовы пазухи от слизи и гноя
Раствор с содой и перекисью
Этот рецепт жидкости для полоскания используется реже, чем приведенные выше, но тоже имеет право на существование. Некоторых пациентов смущает тот факт, что такое средство очень сушит слизистую носа. Но многим процедура очень помогает в лечении насморка, гайморита.
Рецепт такой:
- в стакане (250 мл) теплой воды растворяем 0,25 чайной ложки соды;
- промываем нос по всем правилам;
- ждем 20 минут, сморкаемся;
- в четверть стакана воды добавляем 10 капель перекиси водорода и снова промываем нос;
- проделываем так на протяжении 5 дней дважды в день – утром и вечером.
После промывания содой полость носа при помощи салфетки нужно очистить от остатков средства
Сода с травами
Очень результативными для лечения заложенности носа являются растворы для полоскания на основе лекарственных трав. Вместо обычной кипяченой воды можно смело использовать настои ромашки, календулы, шалфея, цветков клевера. Лучше покупать их в аптеке в фильтр-пакетах. Для приготовления настоя рекомендуется такая пропорция: на стакан кипятка – 2 столовые ложки лекарственных трав. Заваривать лучше в термосе на протяжении получаса. Затем в полученную настойку добавляется 1 чайная ложка соды и производится полоскание.
Стоимость
|
Прием специалиста с видеоэндоскопическим осмотром уха, горла, носа и гортани, постановка диагноза, рекомендации по обследованию, назначение лечения |
2 000 руб. |
|
Прием специалиста с видеоэндоскопическим осмотром уха, горла, носа и гортани, постановка диагноза, рекомендации по обследованию, назначение лечения |
2 500 руб. |
|
Разрушение гнойных очагов и уменьшение объема миндалин при помощи лазера, с сохранением и восстановлением функции миндалин |
27 900 руб. |
|
Метод консервативного лечения хронического тонзиллита. С помощью шприца для промывания миндалин в лакуны струей вводится антисептик, который вымывает их механическим путем |
1 500 руб. |
|
Метод консервативного лечения хронического тонзиллита. С помощью специальной насадки нагнетается и отсасывается раствор антисептика, содержимое лакун удаляется |
2 000 руб. |
Совместимы ли насморк и купание?
Родителям полезно знать, можно ли купать ребенка при насморке, так как при несоблюдении правил принятия водных процедур легкое простудное заболевание может перейти к серьезным осложнениям. Принятие ванны и насморк совместимы, главное делать это правильно, согласно рекомендациям детского врача.
Мнение детского специалиста
Врачи придерживаются мнения, что купать ребенка можно, это необходимая процедура
Важно чтобы на момент принятия ванны не наблюдалось повышения температуры тела больше 37 градусов
Доктора утверждают, мытье может улучшить самочувствие больного, с кожных покровов смываются токсины, продукты распада жизнедеятельности микробов, содержащиеся в поте, обильно выделяющемся при простуде.
Купать ребенка при кашле и насморке без температуры можно при строгом соблюдении ряда предписаний:
- мытья волос лучше избежать, достаточно ополаскивания тела;
- в помещении не допускаются сквозняки;
- в детской поддерживается тепло, как в ванной комнате, чтобы избежать перепада температур после ванны;
- воду для мытья можно сделать на 2-3 градуса горячее, чем при обычном мытье;
- частоту купания лучше сократить до 1 раза за сутки.
Где и как купать запрещено?
Детский организм восприимчив к внешним факторам, даже небольшая простуда, кашель или насморк, может стать началом серьезных заболеваний. Купание возможно только при отсутствии противопоказаний, при соблюдении правил безопасности.
Противопоказания к мытью ребенка:
- обостренная стадия ОРВИ, обычно выпадает на первые 1-2 суток болезни;
- высокая температура, лихорадка, обильное выделение слизи из носа, сильный кашель;
- судороги, ломота суставов;
- слабость, вялое состояние малыша, аллергическая реакция;
- рвотные позывы, тошнота.
Водные процедуры должны производиться исключительно в домашних условиях, в собственной ванной комнате. Недопустимо посещение общих душевых, там присутствуют сквозняки, холодная температура воздуха и предстоит долгий перенос ребенка в комнату.
Ни в коем случае нельзя купаться в различных водоемах, так как открытый воздух и холодная вода губительно скажутся на детском организме во время простудных заболеваний.
Как уменьшить шанс появления насморка у детей?
Чтобы сформировать у детей крепкий иммунитет, важно соблюдать определенные правила, благодаря которым он будет реже болеть. Защитные силы организма активируются, когда присутствует «борьба», это значит, закаливание является одним из важных пунктов в укреплении организма
Чтобы укрепить здоровье малыша, нужно придерживаться советов:
- следить за тем, чтобы воздух в квартире был увлажнен,
- когда ребенок не находится в помещении, его необходимо периодически проветривать,
- выходить на свежий воздух для активных прогулок,
- обеспечивать ребенка достаточным количеством питья,
- одевать легкую, дышащую одежду из натуральных тканей, вещи должны быть подобраны по погоде и по сезону.
За здоровьем детей необходимо тщательно следить и обязательно соблюдать все рекомендации врачей. При обнаружении симптомов простуды нужно обращаться в больницу, так как самолечение может нанести вред организму ребенка, тем более только опытный врач, в случае чего, сможет распознать начало серьезного заболевания.
Симптомы и диагностика
Конечно, при развитии гайморита нужно немедленно обращаться к врачу, но как понять, что гайморит начался? Начальные признаки неспецифичные – это повышение температуры от незначительной до высокой, сильная слабость, заложенность носа или обильные густые выделения, болезненность в проекции пазух или в области лица.
Боль при гайморите может быть различной – от тупой, давящей до сильной, мучительной. Она локализуется в подглазничной области, может отдавать в область переносицы, лобную зону или верхние зубы. При надавливании на область пазух или наклонах головы вперед она усиливается, распространяясь по подглазничной области. Могут краснеть и отекать веки.
Врачи отмечают некоторые особенности того, как проявляется болезнь в определенных возрастных группах. Так, у взрослых самым ключевым признаком могут быть болевые ощущения, головная боль, нарушение восприятия запахов. Может меняться голос, он становится гнусавым, нос сильно заложен, выделяется полупрозрачная или желто-зеленая слизь. Высокая лихорадка типична для острой формы, при хроническом или аллергическом гайморите болезнь может протекать без температуры.
На фоне поражения пазух возможно слезотечение, неприятный привкус во рту, слабость, постоянное утомление, нарушения аппетита, расстройства сна, ознобы и приступы кашля.
Заразен ли гайморит? Само по себе воспаление – это результат влияния патогенных факторов, и это не заразно. Бактерии или вирусы, которые спровоцировали заболевание, могут передаваться от человека к человеку, но не обязательно вызовут поражение пазух.
Диагноз гайморита ставит лор-врач после проведения ряда тестов и осмотра пациента
Важно подробно рассказать, как началось заболевание, какие жалобы были ранее и имеются в данный момент. Врач осмотрит полость носа и глотку, прощупает проекцию пазух, определяя болезненность
Дополнительно могут понадобиться КТ или МРТ придаточных пазух, рентгенограмма, УЗИ исследование, эндоскопия носоглотки, при необходимости – биопсия полипозных образований. Назначаются анализы крови, посевы отделяемой из носа слизи для определения флоры, чтобы подобрать необходимые препараты.
Зачем нужна эта процедура, ее плюсы и минусы
У промывания носа новорожденному есть несколько целей:
- очистить носоглотку от накопившейся слизи, частиц пыли, корочек;
- сократить количество вирусов, бактерий, способных вызвать болезни дыхательных путей;
- снять отек, воспаление, улучшить состояние сосудов;
- устранить сухость, вызывающую дискомфорт, увлажнить слизистую;
- ускорить заживление тканей, если проводилось хирургическое вмешательство.
После процедуры ребенок лучше дышит, он менее подвержен заболеваниям, чувствует себя комфортно. Если следовать инструкции, сделать все можно самостоятельно, но работать с малышом нужно максимально аккуратно, чтобы не навредить. Кроме того, нужно грамотно подобрать безопасный раствор.
Но помните: составы для промывания облегчают состояние полости носа — они не являются основными лекарственными средствами. Заложенность носа у грудничка — это лишь симптом, а сама болезнь требует комплексного подхода.