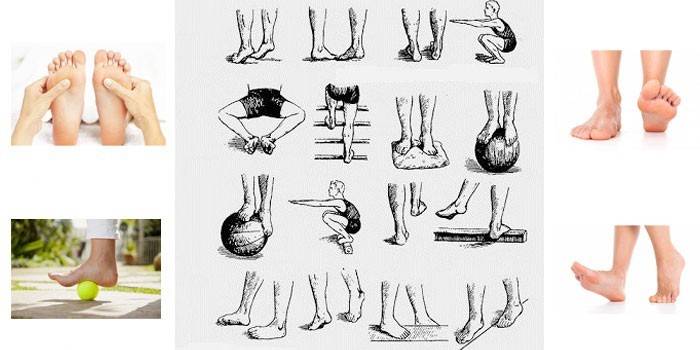
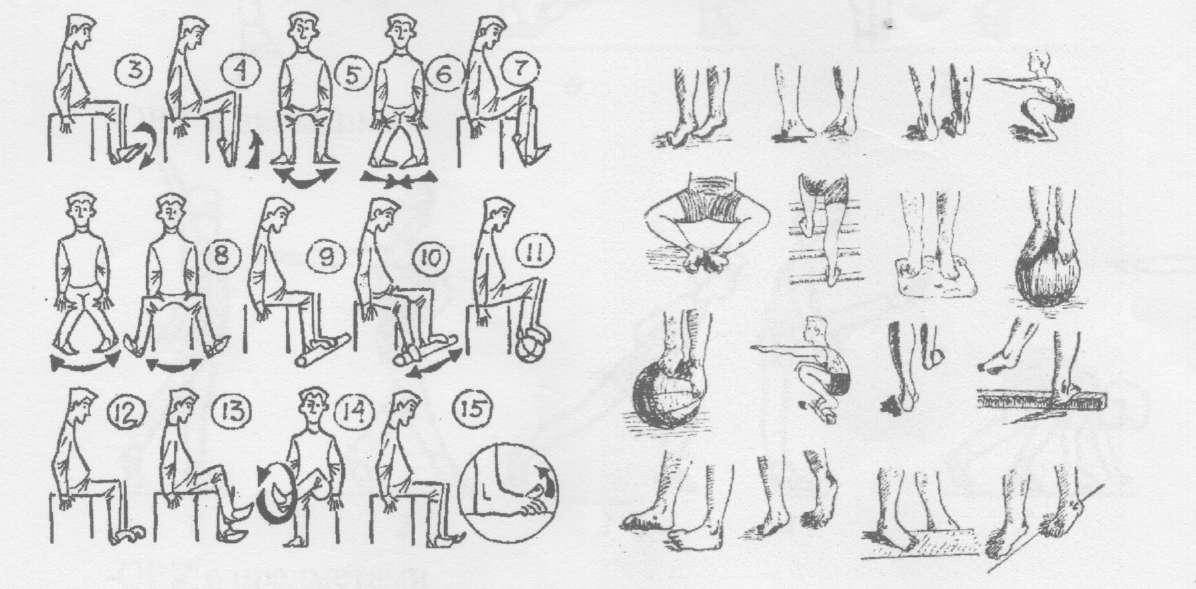
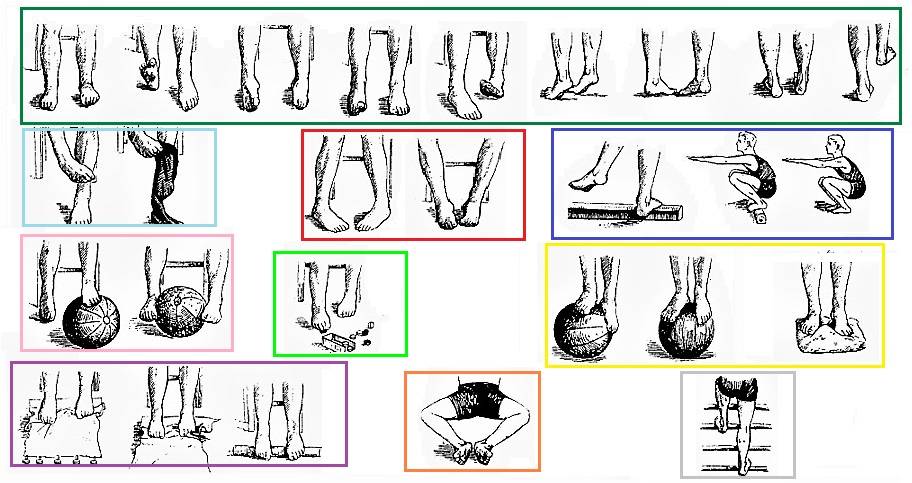
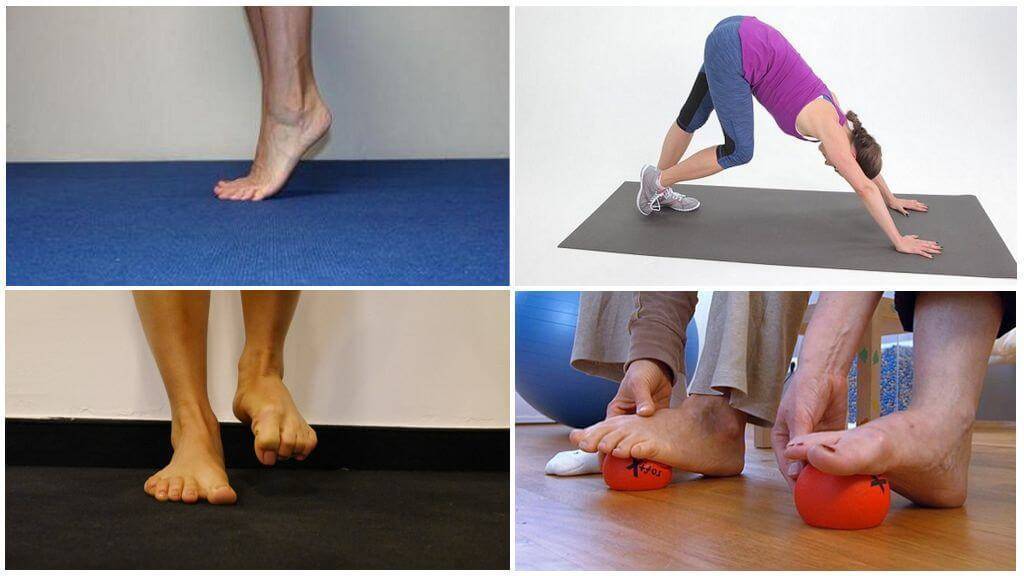
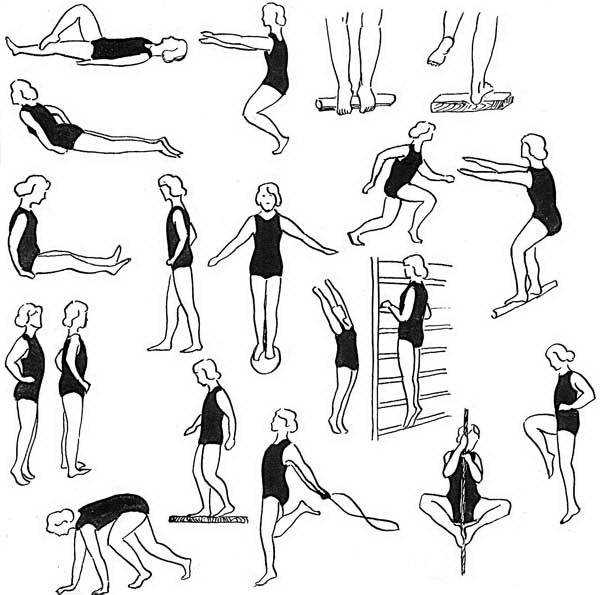
Занятия лечебной гимнастикой должны состоять из трех этапов:
Этап №1 . Подготовительный – подготовка организма к специальным корригирующим мероприятиям. Основу этапа составляют динамические упражнения.
Этап №2 . Основной – упражнения его направлены на укрепление пострадавших мышечных групп. Основу этапа составляют статические упражнения.
Этап №3. Заключительный – его упражнения направлены на постепенное снижение нагрузки на сердечно-сосудистую, нервно-мышечную и дыхательную системы. Основу этапа составляют динамические упражнения.
Продолжительность занятий составляет 30-45 минут. Число повторений в течение дня – 2-3 раза. Общее время курса занимает не менее 6 мес.
Об особенностях заболевания
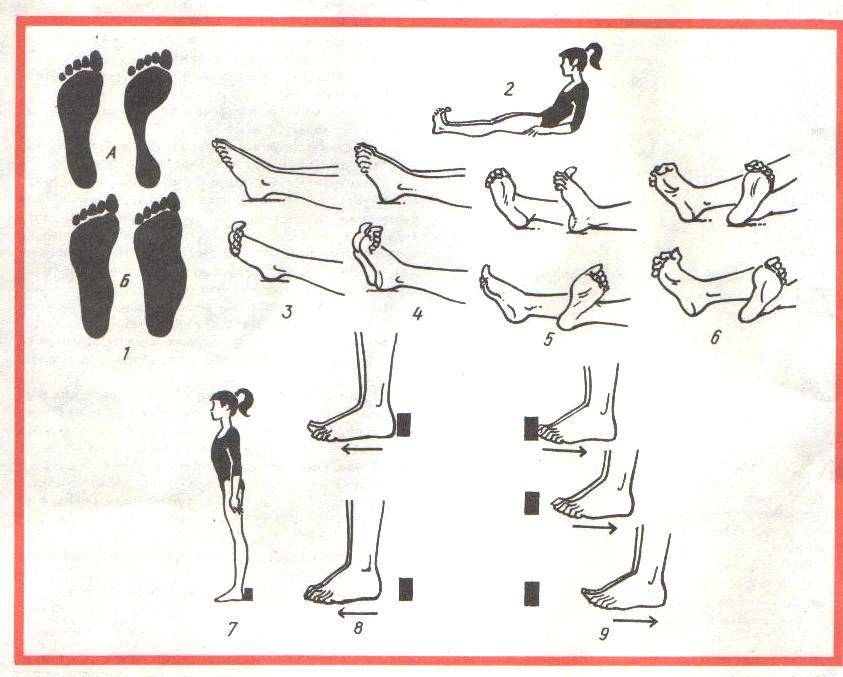
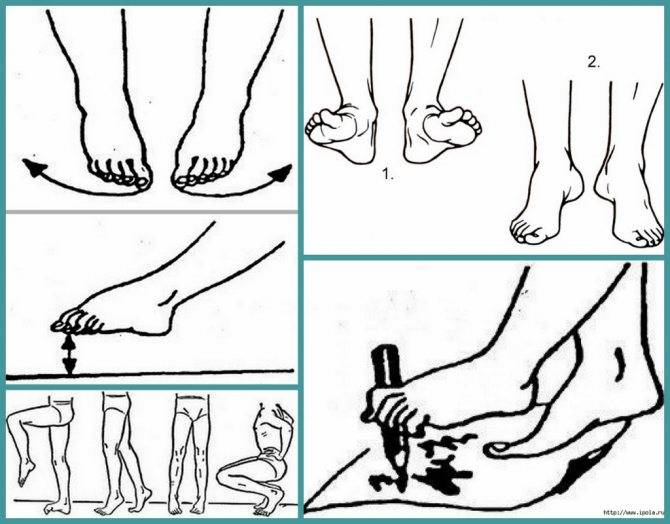
Сначала следует убедиться в том, что тяжесть и боль в ногах – это, действительно, следствие плоскостопия. Для этого можно проконсультироваться с врачом или провести несложный тест. Нужно нанести на подошвы стоп жирный крем или акварельную краску и стать на белый лист бумаги.
Затем карандашом провести линию, соединяющую внутренние края подошвенной выемки (продольный свод). Перпендикулярно этой линии и до края стопы в самой узкой части проводится еще одна прямая линия. В норме отпечаток участка сужения занимает меньше половины этой линии. Более широкий след указывает на наличие плоскостопия.
О развитии плоскостопия могут свидетельствовать следующие симптомы:
- усталость в ногах, возникающая к вечеру, особенно после долгой ходьбы или стояния;
- боль в области верхушек сводов и в мелких плюсневых костях;
- жжение и напряженность икроножных мышц;
- ухудшение осанки, появление сутулости;
- трудности с удержанием равновесия при сидении на корточках;
- быстрое изнашивание подошвы и внутренней стороны каблуков на обуви;
- появление выступающей косточки рядом с большим пальцем.
Со временем болевой синдром появляется не только в стопах, но и в вышележащих отделах скелета – бедрах, коленях, спине и даже шее. Это связано с тем, что стопы не справляются со своей рессорной и балансировочной функцией, и ее выполняют коленные, тазобедренные суставы и позвоночник. Боль возникает потому, что эти структуры подвергаются значительным перегрузкам.
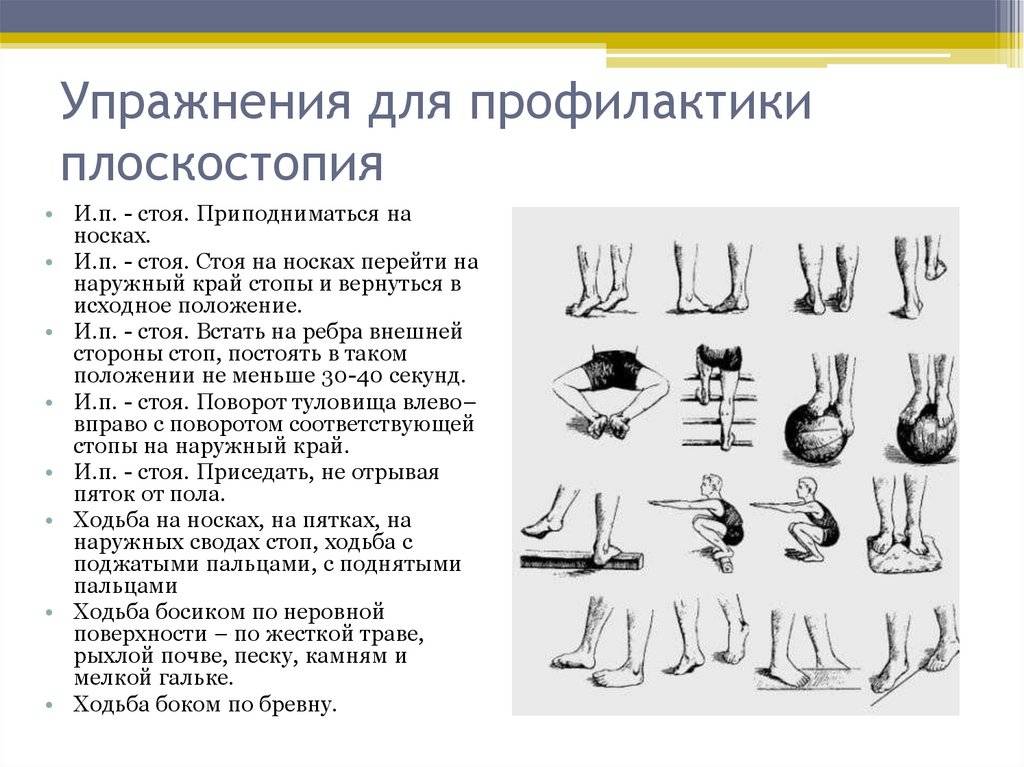
Как избавиться от плоскостопия
Лечить плоскостопие дома можно с помощью нескольких методов, к которым относятся:
- лечебная гимнастика;
- массаж;
- использование ортопедических стелек и обуви;
- ножные ванночки;
- растирки и примочки на основе народных рецептов.
 Перед покупкой нужно обязательно «примерить» стельки и походить в них немного прямо в магазине. Кроме того, для каждой пары обуви нужны разные стельки: если переставить стельки, подобранные к кедам, в модельные туфли, то изделие просто сомнется и не окажет желаемого эффекта
Перед покупкой нужно обязательно «примерить» стельки и походить в них немного прямо в магазине. Кроме того, для каждой пары обуви нужны разные стельки: если переставить стельки, подобранные к кедам, в модельные туфли, то изделие просто сомнется и не окажет желаемого эффекта
В первую очередь необходимо избавиться от тесной и неудобной обуви. В не сильно запущенных случаях, когда стопа только начинает деформироваться, можно воспользоваться ортопедическими стельками-вкладышами.
При 2-й – 3-й стадии плоскостопия рекомендуется приобрести специальную обувь, желательно сшитую по индивидуальным меркам. В такой обуви ноги будут меньше уставать за счет фиксации стоп в анатомически правильном положении.
Обувь, предназначенная для коррекции плоскостопия, производится только из натуральных материалов – кожи, замши, нубука и различных тканей. Это способствует нормальной терморегуляции: ноги «дышат» и меньше потеют.
Кроме того, современные модели ортопедической обуви отличаются разнообразием стилей, фасонов и расцветок. Они могут быть очень красивыми и нисколько не уступать в изяществе самым модным туфлям.
Однако главным достоинством специальной обуви является сохранение здоровья опорно-двигательного аппарата и предотвращение прогресса плоскостопия. Благодаря ей, не только корректируются структурные изменения стоп, но и облегчается нагрузка на колени, бедра и позвоночный столб.
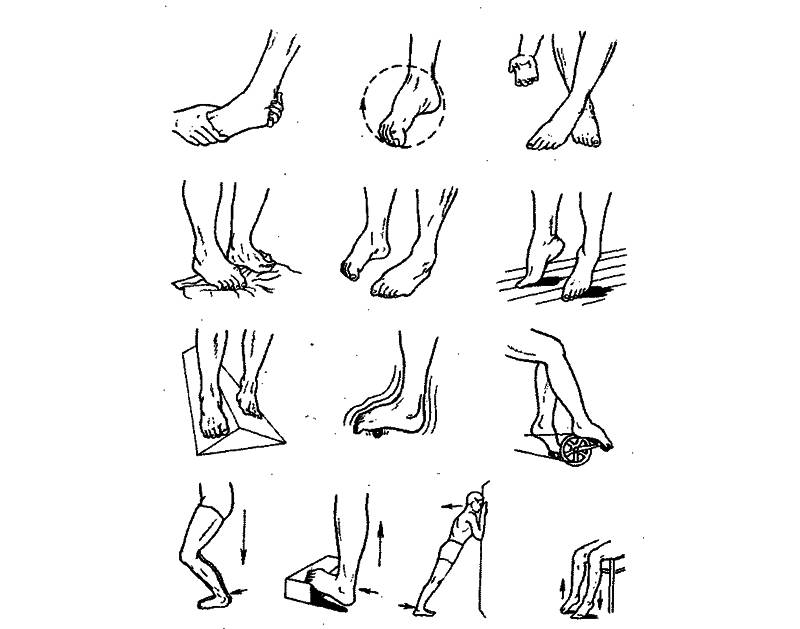
Методы воздействия
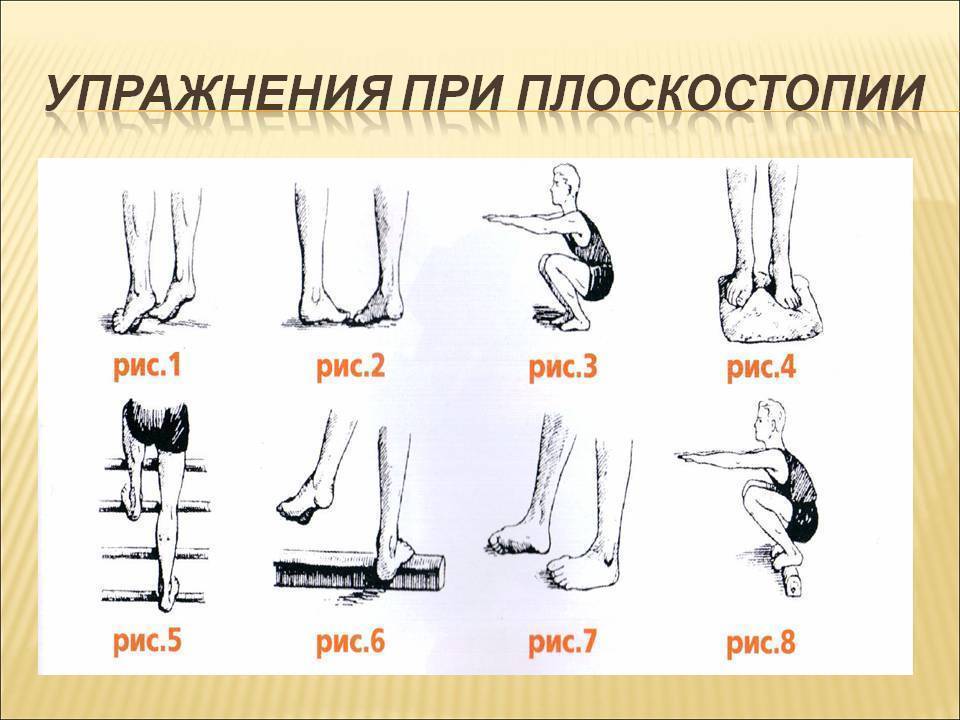
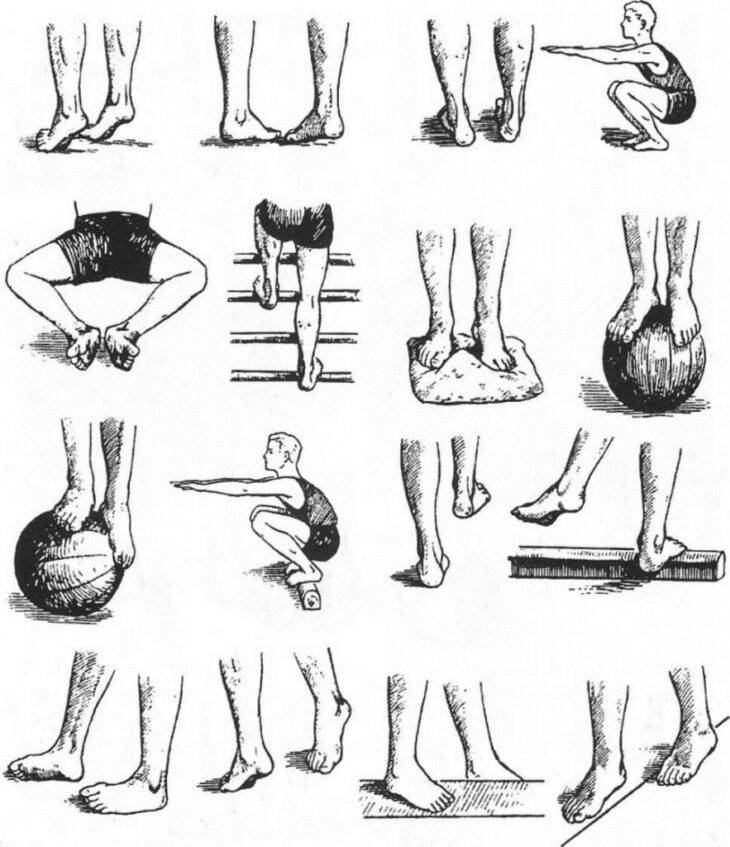
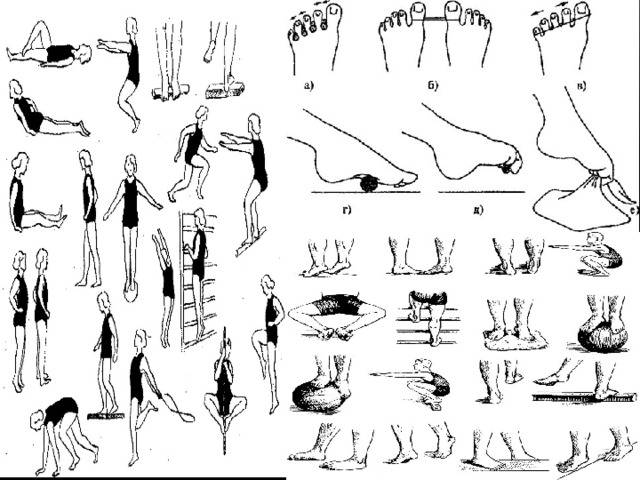
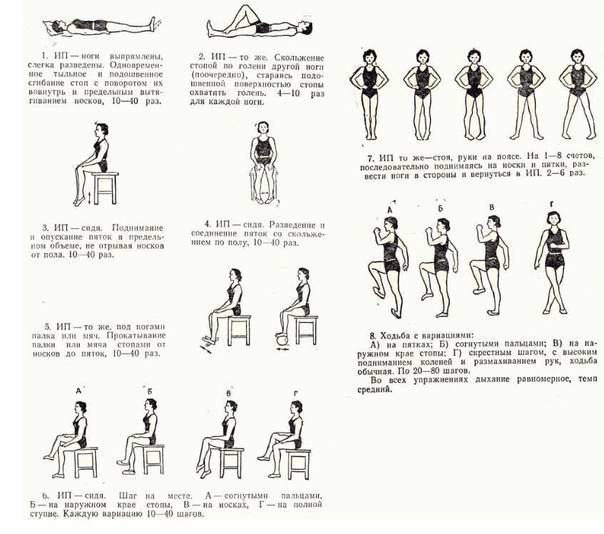
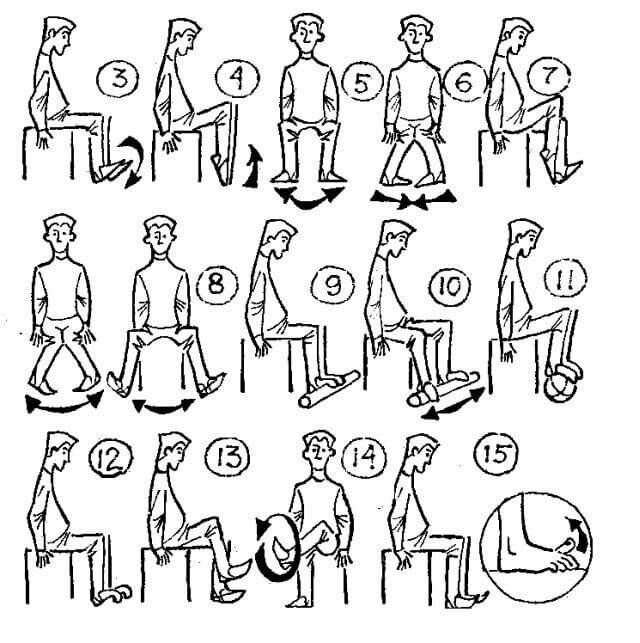
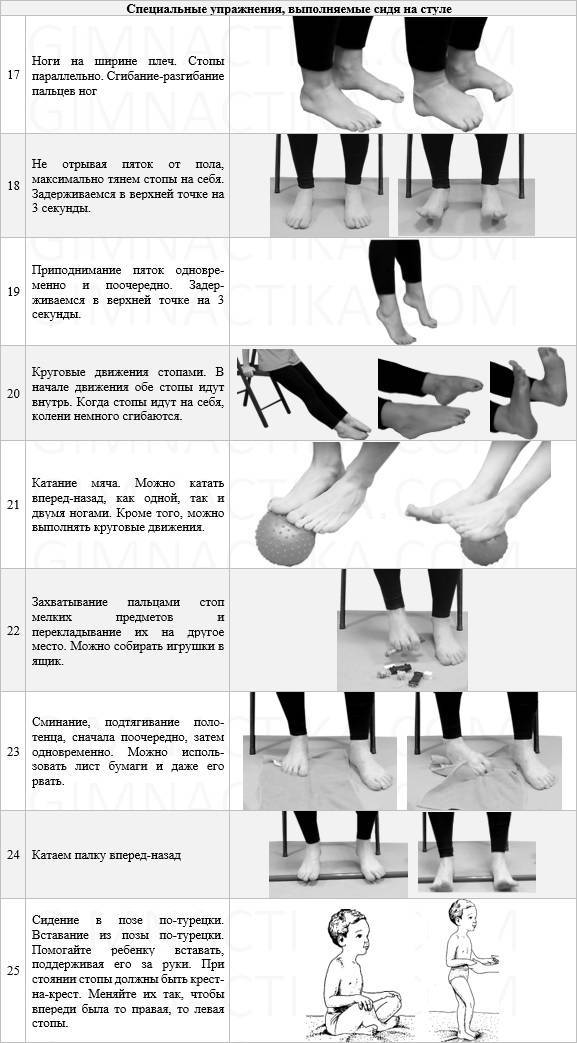
Основой лечения плоскостопия является физическая нагрузка на весь организм. Кроме того, необходимы специальная гимнастика и массаж, укрепляющий мышечно-связочную систему стопы. В начале лечения плоскостопия с помощью ЛФК желательно использовать только два исходных положения: сидя и лежа, так как в таком случае нагрузка на стопу минимальная. Лечебная физкультура при плоскостопии основана на супинации стоп с их одновременным сгибанием. Если упражнения выполняются из исходного положения стоя, то носки стоп должны быть вместе, а пятки наоборот разведены в стороны. ЛФК включает в себя различные упражнения со специальными приспособлениями, с подъемом на носки, ходьбу.{banner_st-d-2}
Возможные осложнения и противопоказания
Выполнять лечебную физкультуру для стоп при поперечном плоскостопии можно практически без ограничений. В отличие от продольных деформаций, упражнения не дают значительной нагрузки на ступню, колено или всю ногу. Есть общие рекомендации по наложению ограничений на проведение терапии. К ним относится:
- Головокружение, общая слабость, потеря координации во время проведения занятий.
- Наличие жара, лихорадочного состояния, воспалительных заболеваний общего профиля.
- Открытые раны на поверхности ступни, травмы и переломы, исключающие возможное движение стопы.
- Наличие иных тяжелых патологических состояний, не позволяющих проводить терапию достаточно эффективно. При вальгусной деформации исключаются нагрузки на внутренний свод стопы.
К числу прочих противопоказаний можно отнести выполнение упражнений на начальной стадии из положения стоя. Ортопеды рекомендуют начинать терапию непосредственно с вариантов, обеспечивающих минимальную нагрузку на стопу. Таковыми считаются положения сидя и лежа. В ходе лечения поперечной деформации стопы рекомендуется избегать подъема тяжестей, получения продолжительных статических нагрузок на организм — они могут повысить риск развития тяжелых форм болезни.
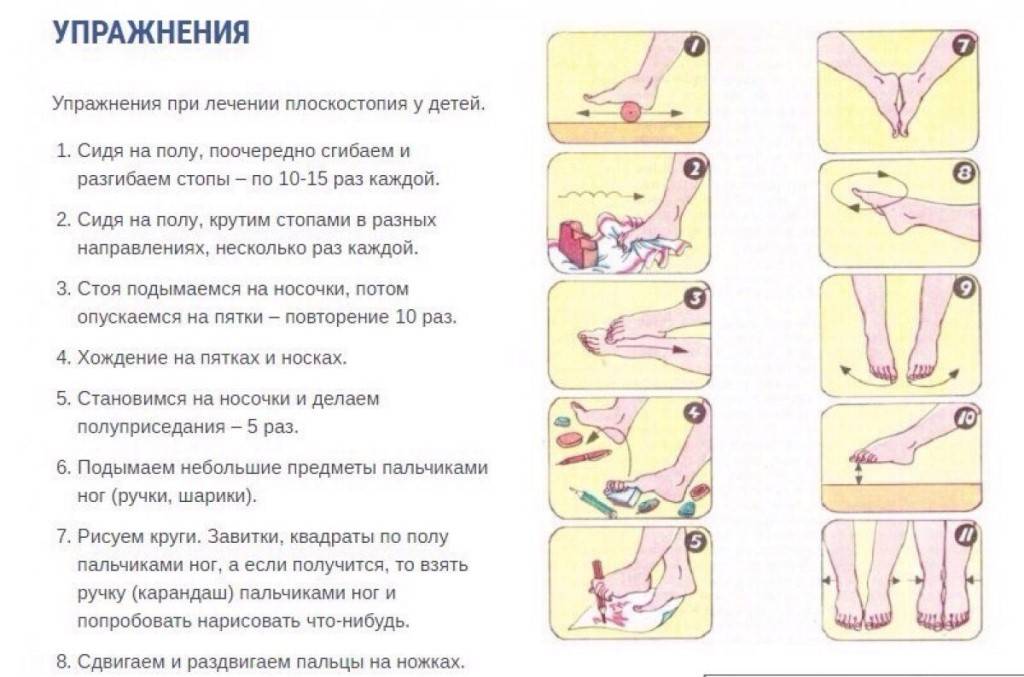
| 4. «Радуга». Изотоническое упражнение для усиления тонуса мышц, удерживающих кости стоп в правильном физиологическом положении. Согнуть пальцы стоп, продольный изгиб стоп должен увеличиться, стопы на наружной стороне. Удерживать до усталости (от 20 сек до 1 мин). |
5 упражнений, которые помогут сохранить молодость!
В данной статье описаны пять упражнений по книге Питера Кэлдера «Секреты омоложения. Древняя практика тибетских лам». Мы сознательно опускаем духовную подоплёку, свойственную восточным практикам, и рекомендуем эти упражнения исключительно как эффективную с медицинской точки зрения дыхательную гимнастику, которая поможет насытить кровь кислородом, улучшить кровообращение и снять напряжение с зажатых мышц.
Всего несколько минут утром или вечером, и вы будете чувствовать себя гораздо лучше.
Не переживайте, если вначале у вас не будут получаться некоторые из упражнений, можете пропустить их или делать так, как получается – со временем вы с удивлением заметите, что заниматься легче, а получается всё лучше.
Вот несколько основных правил:
1. Занимайтесь в удовольствие. Упражнения делайте с той амплитудой, которая комфортна вам.
2
Это дыхательная гимнастика, поэтому особое внимание уделите правильному дыханию: вдох начинайте с максимального выпячивания живота, потом поднимайте и расширяйте грудную клетку; выдох начинайте с максимального втягивания живота, потом опускания и сжимания грудной клетки.. 3
Чтобы не путаться в каком порядке делать вдох и выдох, запомните: исходное положение занимается на выдохе, а первое движение всегда делается на вдохе.
3. Чтобы не путаться в каком порядке делать вдох и выдох, запомните: исходное положение занимается на выдохе, а первое движение всегда делается на вдохе.
4. Начинайте с 3-х повторений и прибавляйте по 2 повторения еженедельно (или каждые две недели) пока не доведёте до 21-го повторения. Можно делать утром или вечером, можно количество повторений разделить на утро и вечер. Обязательно 6 раз в неделю – 1 день выходной.
Упражнение №1
https://youtube.com/watch?v=Bi7mJKJLrxA
Исходное положение: встаньте прямо с горизонтально вытянутыми в стороны руками. Начните вращаться вокруг своей оси слева направо (по часовой стрелке) на 360º.
Упражнение №2
https://youtube.com/watch?v=glnds2COLqI
исходное положение (выдох) вдох вдох
Исходное положение: лёжа на спине, руки положите вдоль туловища, ладони плотно прижмите к полу.
Вдох: поднимите голову и прижмите подбородок к груди, затем поднимите прямые (насколько это возможно) ноги вертикально вверх, стараясь не отрывать от пола таз.
Выдох: вернитесь в исходное положение.
Упражнение №3
https://youtube.com/watch?v=fz0HtnuDbAs
исходное положение (выдох) вдох
Исходное положение: встаньте на колени, расставьте колени на ширину таза, кисти рук прижмите под ягодицы. Голову наклоните вперёд, прижмите подбородок к грудине.
Вдох: запрокидывая голову назад прогнитесь в грудном отделе, руками толкните таз вперед.
Выдох: вернитесь в исходное положение, поочередно сгибаясь в шейном, грудном и поясничном отделах.
Упражнение №4
https://youtube.com/watch?v=iw-GG7_F6fI
исходное положение (выдох) вдох вдох
Исходное положение: сядьте на пол, ноги на ширине плеч, руки вдоль тела. Ладони уприте в пол пальцами вперед. Голову наклоните вперёд, прижмите подбородок к грудине.
Вдох: запрокиньте голову назад-вверх, а таз поднимите вверх-вперед до горизонтального положения туловища (насколько это возможно). Затем на несколько секунд задержите дыхание и напрягите все мышцы.
Выдох: расслабьтесь и вернитесь в исходное положение с прижатым к груди подбородком.
Упражнение №5
https://youtube.com/watch?v=OAWPJ2zDz8c
исходное положение (выдох) вдох
Исходное положение: примите упор лёжа прогнувшись, опираясь на ладони и подушечки пальцев ног так, чтобы колени и таз не касались пола. Руки и ноги прямые на ширине плеч, кисти рук направлены вперёд.
Вдох: поднимите таз на прямых руках так, чтобы руки и туловище находились в одной плоскости. Стопы не отрывайте от пола. Сделайте паузу и напрягите мышцы.
Выдох: вернитесь в исходное положение, расправляя плечи и прогибаясь в грудном отделе, а не за счет излома в пояснице. Во время движения не касайтесь тазом и коленями пола. Сделайте паузу и напрягите мышцы.
Даже такая небольшая, но регулярная зарядка поможет значительно улучшить самочувствие, обогатить кислородом ткани и запустить естественную регенерацию организма – и вам не придётся идти к врачу или пить лекарства.
Будьте здоровы и помните: движение – это жизнь!
Основные причины развития болезни
Адекватная поддержка стопы обеспечивается ходьбой по шероховатой поверхности (земля, трава, песок, галька и другие). При ходьбе по твердой и ровной плоскости рессорные свойства сводов теряются: стопа уплощается, пятка и пальцы принимают неправильное положение. Нарушение биомеханики движений ступни влечет за собой деструктивно-дегенеративные изменения во всех суставах позвоночника и нижних конечностей, приводит к застою венозной крови. Разрушение хряща и нарушение суставных функций провоцируют многие факторы:
- Врожденные или приобретенные деформации суставов и костей нижних конечностей.
- Продольное и поперечное плоскостопие.
- Травмы нижних конечностей, такие как переломы, ушибы, растяжения связок.
- Хронические метаболические заболевания: сахарный диабет, подагра и другие.
- Хронические аутоиммунные заболевания.
Предрасполагающими факторами для развития артроза будут:
- Использование неправильной обуви. Ношение обуви на высоком каблуке или наоборот со слишком плоской подошвой, плохая фиксация в голеностопах, неудобная колодка, «не дышащие» материалы, слишком узкая или наоборот слишком широкая обувь — это неполный список факторов, способствующих повреждению хряща.
- Большой вес. Суставы нижней конечности являются опорными. Увеличение нагрузки на них может привести не только к утомляемости, но и к артрозу.
- Беременность. У беременной женщины увеличивается вес. Из-за того, что организм ослаблен, связки теряют эластичность.
- Профессии, в особенности такие, которые связаны с вибрацией, переохлаждением, возможны профессиональные травмы.
- Генетическая предрасположенность.
- Чремерные спортивные нагрузки.
- Неполноценное питание.
У пациентов с артрозом заболевание начинается постепенно. Они могут отмечать, что был период дискомфорта в ногах, а потом длительно ничего не беспокоило. Затем появляются жалобы на появление «косточек на ступне», «натоптышей», узелков Гебердена (утолщения на суставах), суставную деформацию. Нарушение кровообращения, травматизация и сдавливание околосуставных тканей, спазм мышц вызывает появление болевого синдрома. В запущенных случаях боли становятся постоянными, беспокоят ночью из-за плохого оттока венозной крови.
Лечение остеоартроза комплексное. Медикаментозные средства (противовоспалительные, обезболивающие, хондропротекторные) сочетают с такими методами лечения, такими как сбалансированная диета, физиотерапия, массаж и лечебная физкультура. В случаях, когда деформация суставов вызывает развитие стойких контрактур, может быть показано оперативное вмешательство.
https://youtube.com/watch?v=B_uIC5vzvYA
Вальгусная деформация или установка?
Если родители замечают, что у ребенка ножки в положении стоя напоминают букву X, то они сразу идут в интернет и после просмотра нескольких сайтов выбирают диагноз – вальгусная деформация. Всегда ли это так на самом деле? Нет, не всегда. Более того, очень редко.
Дело в том, что в медицине есть два понятия: вальгусная деформация и вальгусная установка или постановка стоп. Второй вариант еще называют установочный или постановочный вальгус. В чем отличия?
Вальгусная деформация – это патология, которая затрагивает кости, суставы, крупные сухожилия, своды стопы. Она требует коррекции и комплексного лечения.
Вальгусная установка – это физиологическое явление, обусловленное слабостью мышц и связок, которые пока не могут удерживать кости в правильном положении. У большинства детей в возрасте до 4 лет есть более или менее выраженная вальгусная установка. Но это не болезнь, это особенности физиологии. С возрастом по мере развития и укрепления мышц, связок, повышения прочности костей за счет изменения минерального состава часто они проходят сами по себе. Вальгусная установка стоп довольно редко приводит к формированию вальгусной деформации. Это может случиться на фоне инфекций, заболеваний, ослабления организма. Чтобы этого не произошло, нужны профилактические меры, которые будут направлены на укрепление мышечной ткани, улучшение трофики связочной и костной системы.
Чтобы разобраться, что у вашего ребенка вальгусная установка или деформация, нужно оценивать положение стоп не только в нагрузке, а именно в положении стоя, но и в состоянии покоя или в положении лежа. При деформации изменения будут видны и в нагрузке, и в покое. При установке в состоянии покоя ноги будут практически ровными, а X-образную форму будут приобретать только в положении стоя. На практике у детей чаще встречается вальгусная установка, а не деформация.
Проверить, что именно у вашего ребенка, довольно просто. В положении лежа сведите выпрямленные ноги малыша вместе, так чтобы в области коленей они прижимались друг другу. Если при этом пяточки и лодыжки касаются, то речь идет о вальгусной установке ног. Если расстояние между лодыжками будет минимум 4 – 5 см, то это деформация. Еще одним показателем является положение ахиллова сухожилия. Если в состоянии покоя в положении лежа оно прямое, то деформации, скорее всего, нет. А если оно имеет форму дуги, то можно заподозрить вальгусную деформацию. В любом случае для уточнения диагноза будет необходима консультация врача ортопеда или травматолога-ортопеда.
Комплекс упражнений при грыже поясничного отдела позвоночника
При терапии грыжи, наряду с медикаментами, массажами, мануальной терапией, широко используется и лечебная гимнастика. Причем, врачи давно доказали эффективность некоторых упражнений даже в острый период. Но нужно знать, какие именно делать упражнения и как их правильно выполнять. Лечебная гимнастика при грыже поясничного отдела позвоночника помогает снять излишнее натяжение мышц, тем самым ослабить спазм, вызывающий болезненные ощущения. В восстановительный период занятия помогают укрепить мышцы, поддерживающие позвоночник, что является лучшей профилактикой обострения.
Особенности ЛФК при грыже поясничного отдела позвоночника
Начиная выполнять движения, крайне важно внимательно прислушиваться к своему организму. Если появилось чувство дискомфорта, болезненные или неприятные ощущения – занятие необходимо сразу же прекратить
Неправильно выполняемые упражнения могут не только оказаться бесполезными, но грозят риском серьезных осложнений. Выпячивание фиброзного ядра может усилиться, а сдавление нервов усугубиться.
Еще одно условие эффективности лечебной гимнастики при межпозвоночной грыже – постепенное увеличение нагрузки. Количество повторений в начале тренировок должно быть минимально, увеличиваясь в день по одному. То есть начинать можно с 3-4 повторов, и за неделю – полторы дойти до 7-10. Больше не надо, если хотите усилить интенсивность – повторяйте весь комплекс пару раз за день.
Противопоказания и ограничения к выполнению ЛФК при грыже поясничного отдела позвоночника
- Выраженная степень выпячивания фиброзной ткани.
- Сильный болевой синдром, ограничивающий подвижность.4
- Наличие сопутствующих заболеваний, таких как тромбоз, болезни сердца, кровотечения – все это является прямым противопоказанием к любой гимнастике.
- Нельзя выполнять скручивания, прыжки, толчки, резкие движения. Бег также под запретом.
Эффективный и безопасный комплекс упражнений при грыже поясничного отдела позвоночника
Если вы находитесь в острой стадии, то можно снять напряжение мышц следующим образом:
- На обычный стул кладут подушку, нужно лечь на подушку животом, расслабиться, пустив ноги и руки. Таким образом, можно добиться снижения компрессии и тренировки мышц на растяжение. Тоже самое можно делать на большом фитболе.
- На фитболе можно делать еще одно эффективное упражнение. Лягте на него спиной, прогнувшись в спине, затем медленно, опираясь на ноги двигаться вдоль позвоночного столба, как бы прокатываясь на мяче. Еще лучше, если фитбол будет с шипами – это даст дополнительный массажный эффект и прилив крови к больному месту.
- При болях можно лечь на твердую пол и с усилием прижать к полу ладони, ступни, лопатки, голову и другие выпирающие частик тела. Зафиксировать это положение на 7-8 секунд и медленно расслабиться.
Если же острая стадия позади, пора приступать к восстановительным и профилактическим упражнениям:
- Лягте на пол, расположите руки вдоль тела, расслабьтесь, ноги немного согните в коленях. Поднимите область таза над полом сколько сможете и продержитесь так, досчитав до 7. Аккуратно опуститесь.
- Лежа на полу, вытяните ноги, руки вдоль тела. Не спеша поднимите голову и плечи. Зафиксируйтесь и досчитайте до 7. Плавно опуститесь до исходного положения.
- Лягте на пол, расположите руки вдоль тела, расслабьтесь, ноги немного согните в коленях. Левую руку кладем на правое колено. Начинаем движение коленом к голове, а рукой активно сопротивляемся. Зафиксируйтесь и досчитайте до 7, затем плавно вернитесь к исходному положению
Будьте внимательны к своему здоровью, позаботьтесь о себе вовремя!
Последствия плоскостопия у взрослых и детей
Как следствие этого, развиваются поражения суставов нижних конечностей, за счет которых организм пытается компенсировать недостающее рессорное действие стопы. С течением времени происходят нарушения в хрящевых и костных клетках, образующих сложные структуры позвоночника, а в дальнейшем начинаются болезненные процессы в клетках спинного мозга и отходящих от него периферических нервов, развивается остеохондроз. Остеохондроз ведет за собой цепочку различных болезненных состояний. Он же является самой частой причиной (из всех заболеваний опорно-двигатель4 ного аппарата) нетрудоспособности и инвалидности. Для детей актуальной является проблема сколиоза, или искривления позвоночника. Статистикой отмечено, что плоскостопие и сколиоз в 90 % случаев регистрируются в паре.
Как правило при нормальном развитии с 3-4 лет и до 7-ми летнего возраста у ребенка происходит естественное формирование нормальной арочной формы костей стопы. И если этот процесс нарушается, то нарушается форма стопы, и в дальнейшем может развиться плоскостопие.
Другие лечебные комплексы упражнений
Помимо лечебной физкультуры для лечения грыжи позвоночника применяют:
- метод Бубновского;
- упражнения по Дикулю;
- водную гимнастику;
- йогу и пилатес.
Каждый из этих методов имеет свои особенности. Прежде чем приступить к их выполнению, узнайте их отличия от обычной лечебной физкультуры, пользу и вред при грыже, когда можно делать или нельзя.
По методу Бубновского
О грыже спины доктор Сергей Бубновский написал в книге «Грыжа позвоночника – не приговор». Большинство упражнений он разработал с учетом тренажеров, которые есть в его клинике.
Мнения о методе неоднозначны. Есть много случаев, что после лечения в его клиниках грыжа:
- не только не уменьшилась, а увеличилась, пришлось даже прибегнуть к операции;
- боль исчезла в одном месте, появилась в другом, понадобилось лечение в стационаре и даже хирургическое вмешательство.
Основные причины неудач – жесткие, тяжелые упражнения, которые категорически запрещены при грыже позвоночника (силовые нагрузки, скручивание).
Если вы все же решили попробовать гимнастику по этой методики, избегайте тренировок, которые запрещены при грыже спины. Комплекс лучше делайте для профилактики, когда острая фаза прошла, боль отсутствует.
По Дикулю
Хороший эффект оказывают на позвоночник упражнения, которые предлагает выполнять Валентин Дикуль, директора реабилитационного центра для больных с травмами спины. О его методе можно узнать в его книге «Лечим спину от грыж и протрузий». Он предлагает разные виды тренировок, в т. ч. – стандартные лечебные упражнения, которые можно выполнять при грыже позвоночника (полукобра, кошка).
Комплекс, который предлагает Дикуль, состоит из нескольких этапов:
- Занятия, направленные на устранение боли. Они выполняются с небольшой амплитудой, без дополнительной нагрузки. Базовые движения – стандартный комплекс ЛФК. Курс – 3 раза в неделю 2-4 месяца.
- Упражнения, направленные на укрепление мышц – реабилитационный период, когда боль ушла. На этом этапе можно подключать силовые занятия. Курс – 4 раза в неделю 2-3 года.
- Полноценные тренировки, разработанные с учетом наличия грыжи, без негативного воздействия на пораженный участок.
Упражнения надо выполнять в строгой последовательности, не менять местами, не увеличивать количество повторов. Нагрузку (легкие гантели) можно брать не раньше, чем будет освоен комплекс, исчезнет боль. Между упражнениями надо отдыхать 2-3 минуты.
Упражнения в воде
Хороший результат при лечении грыж позвоночника дает плавание. Вода снимает нагрузку со спины, успокаивает нервную систему. Она помогает лучше растянуть пространство между дисками, снизить давление грыжи на нервные волокна. Главное – правильно подобрать инструктора и упражнения.
Хороший эффект оказывают такие занятия:
- Лицо опущено в воду, руки вытянуты, держат плавательную доску (можно использовать перекладину, установленную по периметру бассейна), спина прямая. Ноги плывут в стиле «кроль».
- Лечь на бок, правая рука опирается в доску, левая вдоль туловища. Ноги работают стилем «кроль».
- Плыть на спине. Руки держат доску на животе, ноги плывут в стиле «кроль».
Если бассейн неглубокий (вода по грудь), можно делать шаги на месте с высоко поднятыми коленями. Руки в это время движутся, как при беге. Хороший эффект оказывают аккуратные повороты туловища в правую и левую стороны.
Единственное противопоказание для водных упражнений – острая фаза боли. Прыгать в воду категорически запрещено. Нельзя плыть с высоко поднятой головой. Нежелательны стиль «брас» и «баттерфляй».
Йога и пилатес при грыже
В основе йоги и пилатеса – медленные нагрузки без перенапряжений. Они улучшают состояние мышц, сухожилий, растяжку. Но при грыже межпозвоночного диска многие упражнения запрещены (мостик, скручивание, сильные растяжки). Тем более, их нельзя делать в период обострения.
Отдавая предпочтение этим методикам, обращайте внимание на упражнения, которые разработаны именно для грыжи позвоночника. Базовый комплекс мало чем отличается от ЛФК – кобра, кошка, птица-собака
В период боли избегайте любых силовых, других запрещенных упражнений. Если появилась боль, занятие прекратите. Дополнительный инвентарь, который часто используется при пилатесе (гантели, другие утяжелители) можно брать лишь на стадии ремиссии, когда боль ушла.
Базовый комплекс рекомендованных упражнений
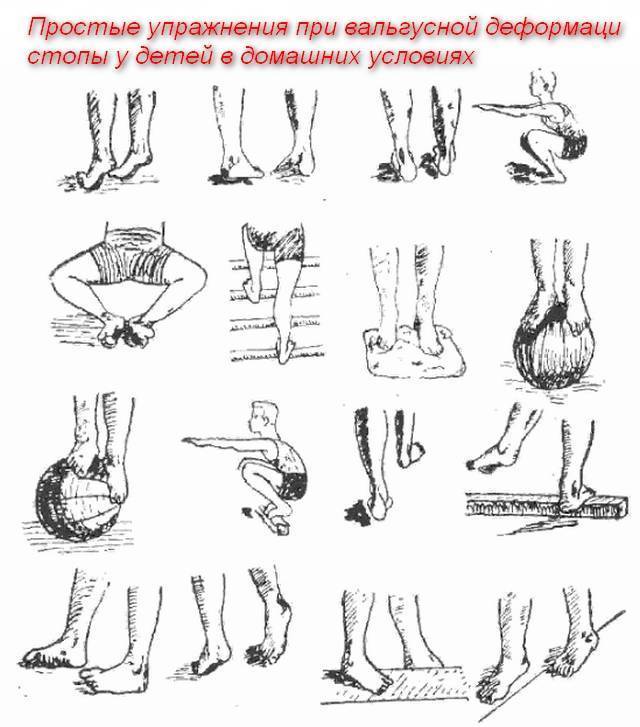
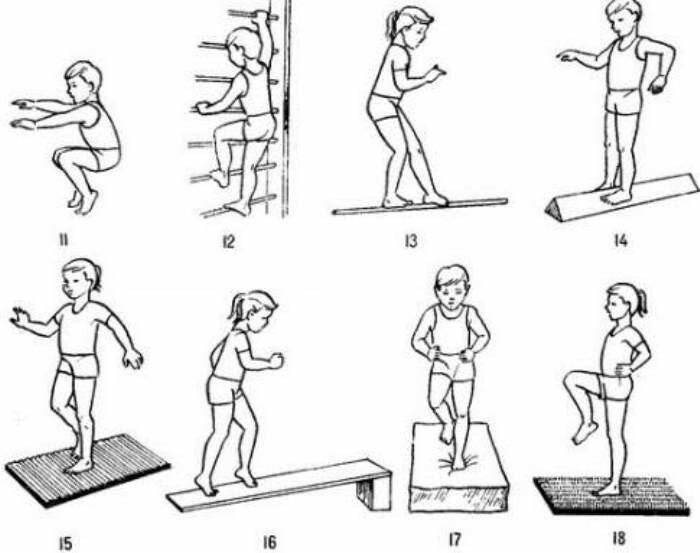
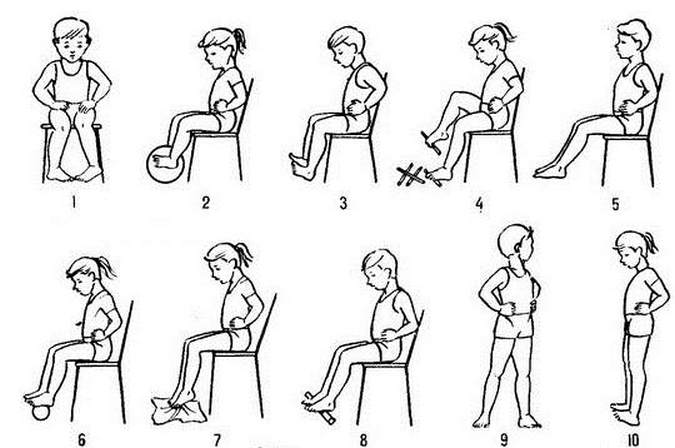
Гимнастика при вальгусной деформации направлена в первую очередь на укрепление мышечных групп стопы. Для маленьких пациентов особенно рекомендуются следующие несложные, но при этом очень эффективные упражнения:
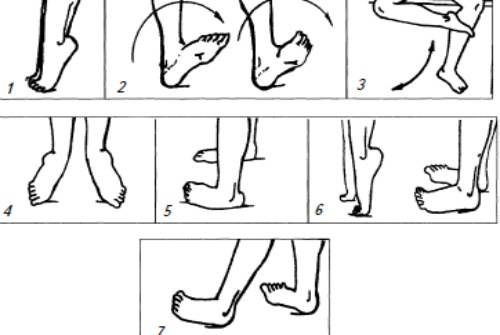
- Хождение поочередно то на пятках, то на носочках (особенно эффективно при деформации большого пальца стопы).
- Начертите мелом ровную линию и предложите ребенку несколько раз пройти по ней (для ребят постарше можно использовать и «воображаемую линию).
- Сгибание и разгибание пальцев.
- Приседания.
- Наклоны к ступне. При этом нога маленького пациента должна быть максимально ровной.
- Хождение на наружном ребре стопы. При этом ступня должна быть немного вывернута.
- Поглаживание одной ногой поверхности другой ноги.
Представленные выше упражнения составляют базовый, элементарный комплекс, который следует выполнять ежедневно, уделяя каждому упражнения по 1,5-2 минуты. Такая гимнастика может применяться не только в лечебных, но и в профилактических целях (в частности, для предупреждения развития плоскостопия).
Дополнительные упражнения
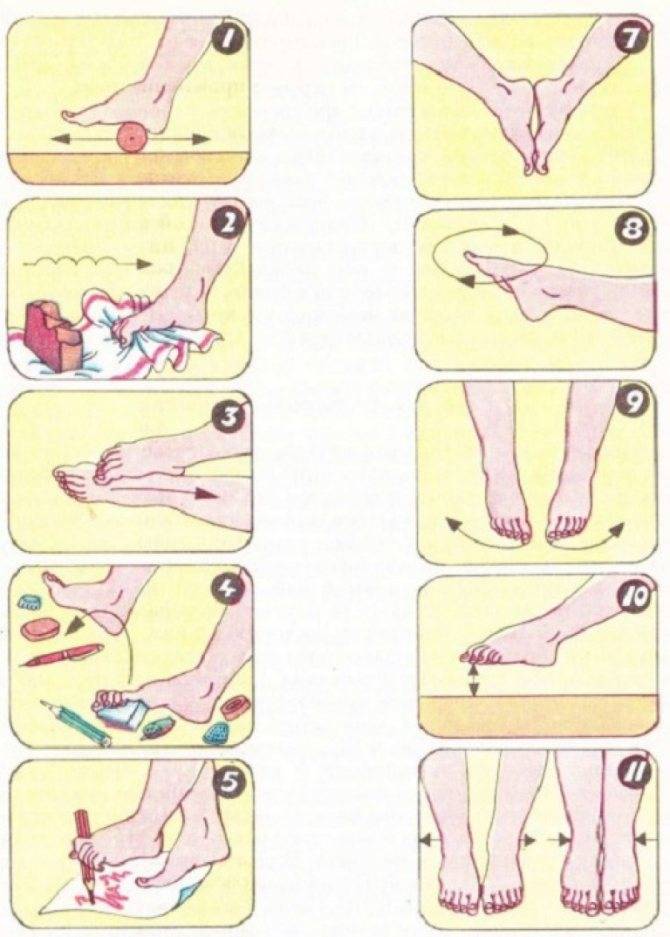
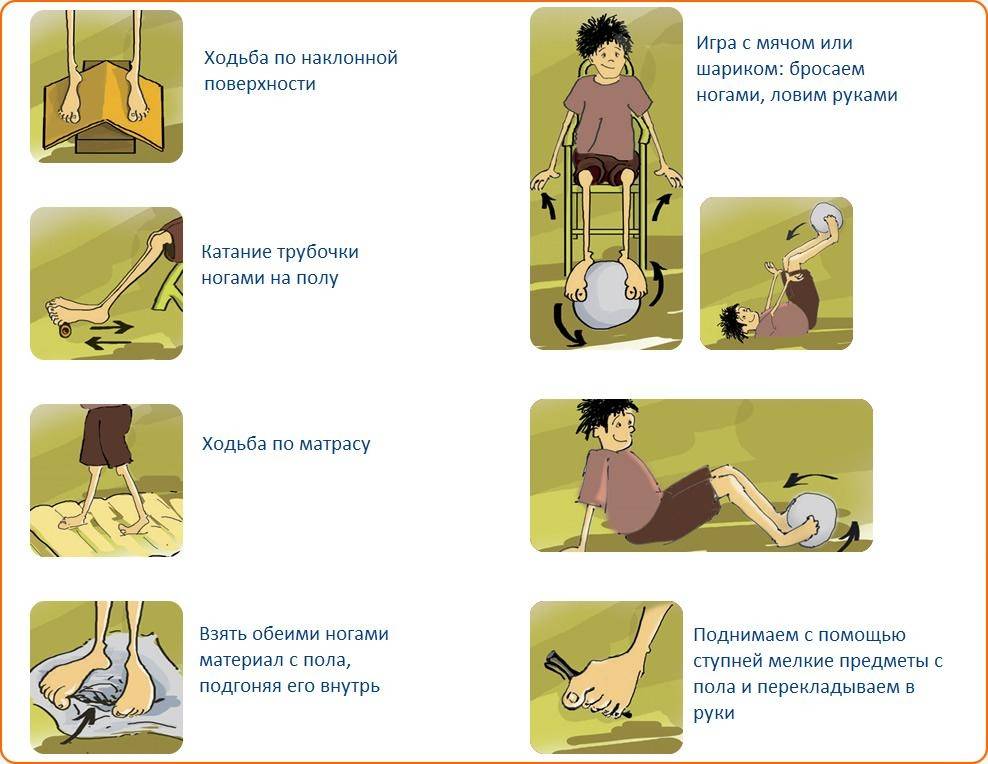
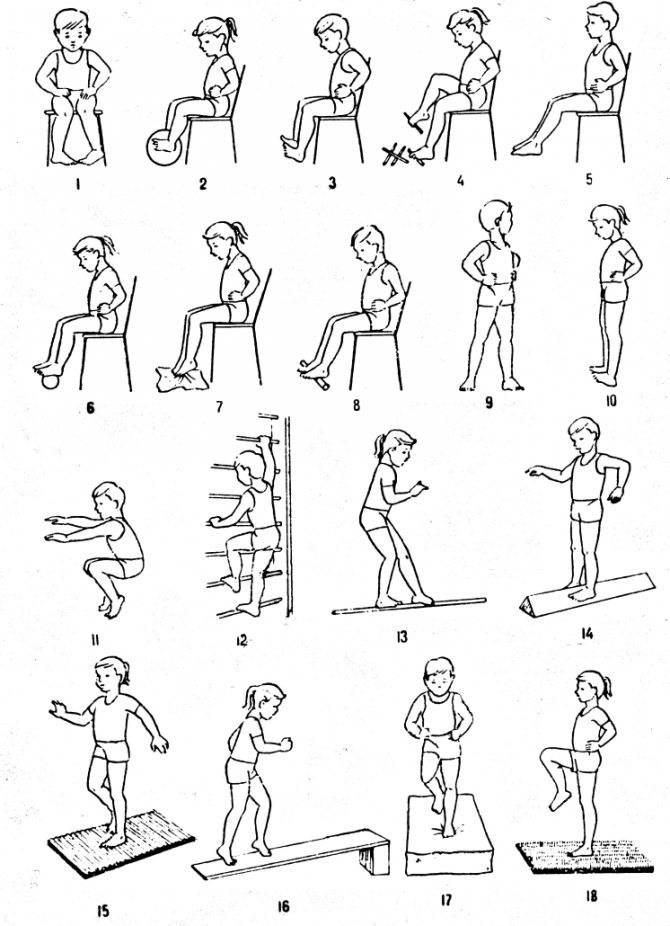
Следующий комплекс гимнастических упражнений при вальгусной деформации стоп несколько сложнее, однако при помощи родителей их осилит даже самый маленький пациент:
- Попросите ребенка сесть, скрестив ноги. Возьмите его за руки. Далее малыш должен, не спеша, подниматься и опускаться на пол. После нескольких заходов нужно будет повторить упражнение, при этом сменив ногу, лежащую снизу.
- Предложите малышу прилечь на спину и упереться руками в пол. Между стоп ребенка вложите небольшой мячик и попросите его кидать вам игрушку при помощи ног. Как правило, детям такая игра очень нравится.
- Положите на пол носовой платок и попросите ребенка собрать его при помощи одних лишь ножных пальчиков.
- Предложите ребенку прилечь на спину, а ногами выполнять движения, как при езде на велосипеде. Необходимо количество повторов — от 10 и до 15.
- Попросите маленького пациента изобразить «веер», максимально широко разведя для этого пальчики ног. Упражнение рекомендуется повторить около 10 раз.
- Усадите ребенка на стул, под ноги ему положите небольшой резиновый мячик и попросите малыша покатать игрушку ступней. Оптимальная продолжительность упражнения составляет 5 минут.
- Предложите ребенку поиграть в ладушки, но только хлопать при этом не ладошками, а ступнями.
- Посадить ребенка и попросить его свести стопы вместе. Повторять от 10 до 15 раз.
- Положить на пол широкую палку и попросить ребенка поприседать, стоя на этой палке. Рекомендованная продолжительность этого упражнения — от 3 до 5 минут.
- Попросите ребенка лечь на спину, вытянуть ноги вперед и поочередно сгибать их в области голеностопного сустава. Сделать нужно по 10 повторов каждой ногой.
Этот комплекс упражнений специалисты рекомендуют выполнять два раза на протяжении суток, причем для достижения максимального терапевтического эффекта желательно сделать маленькому пациенту массаж стоп.