Что показывает ультразвук для выявления овуляции?
Чтобы правильно оценить функционирование репродуктивной системы с помощью фолликулометрии, нужно вовремя делать УЗИ. Гинеколог после обследования скажет, когда пациентке приходить на прием. При средней длительности менструального цикла (28 суток) процедура проводится 2 раза через каждые 2–3 дня:
- на 10 день цикла;
- на 13 сутки, чтобы подтвердить наличие доминантного фолликула;
- на 14–15 день, когда происходит овуляция;
- на 16–17 сутки для окончательного подтверждения выхода яйцеклетки.
Сначала нужно вычислить момент, когда теоретически должна случиться овуляция – для этого от общего числа дней цикла нужно отнять длительность его второй фазы (13–14 суток). Например, он длится 35 дней: 35 – 14 = 21. Первая процедура проводится за 5–6 суток до выхода яйцеклетки: 21 – 6 = 15, т.е. на 15-й день цикла нужно явиться на диагностику.
При регулярном менструальном цикле обходятся двумя-тремя сеансами УЗИ. Первое ультразвуковое исследование делают максимально близко к расчетной дате предполагаемой овуляции. Этот момент наступает за 16–18 дней до начала месячных. Гинеколог наблюдает рост фолликулов, считает количество штук в яичниках, уточняет размер.
По доминирующему фолликулу гинеколог рассчитывает примерное время созревания, исходя из того, что каждые сутки он вырастает на 2 мм. В этот день делают второе УЗИ, на нем размеры фолликула визуализируются на уровне 200-240 мм в диаметре.
При нерегулярном цикле потребуется сделать больше сеансов УЗИ, потому что нужно «поймать» процесс, когда выделяется доминантный фолликул в яичниках. Затем по нему рассчитывают, через сколько дней он достигнет 2-2,4 см в диаметре, и делают контрольное УЗИ. На УЗИ подтверждают выход яйцеклетки по наличию жидкости за маткой и готовность к оплодотворению.
Конкретный день цикла для УЗИ, продолжительность перерывов между сеансами контролирует врач, потому что он знает признаки наступившей овуляции и учитывает особенности цикла женщины.
Случается, что фолликул созревает до нужных размеров, но разрыва не происходит и, оставаясь в яичниках, он преобразуется в фолликулярную кисту. Делая однократное УЗИ, легко перепутать кисту с доминантным фолликулом. Учитывая особенности процесса овуляции, для УЗИ рекомендуют тщательно выбирать опытного врача и медицинский центр с современной аппаратурой высокого разрешения.
Уточняют «постфактум», прошла или нет овуляция:
- По уровню женского полового гормона прогестерона во вторую фазу цикла;
- По наличию «желтого тела»;
- По отсутствию доминантного фолликула в яичнике;
- По наличию свободной жидкости позади матки.
В том случае, если фолликул лопнул и яйцеклетка отправилась в свое путешествие, на контрольном ультразвуке можно будет увидеть:
- отсутствие доминантного фолликула в яичнике;
- наличие желтого тела, которое образовалось из фолликулярных остатков;
- немного свободной жидкости сзади матки.
В некоторых случаях овуляции не происходит, и тогда УЗИ наглядно покажет, что произошло с фолликулом и по какой причине. Во время ультразвука можно распознать следующие нарушения менструального цикла:
- регрессия фолликула (фолликул резко останавливается в развитии и начинает уменьшаться);
- сохранение фолликула (полностью созревает, но не выпускает яйцеклетку);
- лютеинизация фолликула (созревает, но не лопается и превращается в желтое тело);
- фолликулярная киста (развивается, если яйцеклетка не выходит наружу);
- фолликулы просто не вырабатываются, поэтому овуляция произойти не может.
Как узнать, когда эффективнее делать УЗИ мониторинг?
В современном обществе многим парам требуется такая помощь в зачатии. Специалист, к которому они приходят, проводит обследование, дает направление на различные анализы и обследования. Изучение поведения фолликулов, а именно, мониторинг овуляции с помощью УЗИ, тоже входит в список назначений. Фолликулометрия позволяет максимально точно установить день начала овуляции, когда шансы успешно зачать имеют очень высокую вероятность. С помощью такого фолликулогенеза можно выяснить, нет ли нарушений в работе системы органов репродукции. УЗИ также помогает доктору выбрать правильный курс терапии в случае проблем.
Так, когда необходимо делать УЗИ на проверку овуляции? Чтобы знать ответ на данный вопрос, необходимо четко знать месячный цикл представительницы прекрасного пола. У каждой он свой, но в среднем продолжается на пару дней меньше месяца. Принято, что цикл начинается с первого дня месячных.
Отправляться на такое исследование можно на 8-10-й день после начала месячных. Если же женский организм имеет свои особенности или отличающийся от стандарта цикл, врач приглашает на первое УЗИ за пять суток до возможного дня овуляции.
Бывает, у женщины месячные идут нерегулярно или цикл непостоянный. В этом случае посещение врача-узиста рекомендуется начинать с третьего дня по окончании «критических дней». Тогда, кроме фолликулогенезе проводится дополнительно проверка эндометрии, обследуются яичники, чтобы установить, почему нарушен цикл.
Как проводится процедура фолликулометрии?
Исследование проводится трансвагинальным способом, при котором специальный датчик вводится во влагалище. Он не принесет вред, не доставит боли.
Изучение фолликулометрии способом УЗИ проводят в определенные дни месячного цикла. Специалист УЗИ составляет описание того, как проходит созревание яйцеклетки.
Первый раз УЗИ проводят на восьмой-десятый день по окончании «критических дней». Оно достаточно точно выявляет фолликул, который будет доминировать. Он, как правило, крупнее остальных и имеет размеры более сантиметра.
Дня три спустя проводят повторное УЗИ и снова определяют доминирующий фолликул. Если по какой-либо причине фолликул прекращает развитие, овуляции быть не может.
Третье посещение назначает узист, который исходит из полученных результатов первых двух исследований. Процедуры повторяют в следующем месяце, если беременность не наступила.
Признаки овуляции
Наступление этого момента в цикле можно определить по довольно явно определяемым «симптомам». Признаки наступления овуляции – это:
- появление слизи из влагалища;
- симптомы болезненности вокруг яичников;
- усиление либидо;
- набухшие груди;
- повышенная базальная температура;
- измененный гормональный фон;
- изменения в шейке матки.
Есть много разных методов определения дня наступления овуляции. Это:
- измерение ежедневно базальной температуры;
- применение различных тестов и пр.
Однако метод УЗИ-отслеживания определен, как наиболее верный.
Во время процедур УЗИ врач прослеживает изменения толщины эндометрия. Единичная процедура не предоставляет всех данных о том, что происходит в женском организме.
Нарушения, выявляемые при контроле овуляции

Когорта растущих фолликулов после 8 дней контролируемой гиперстимуляции яичников
При проведении УЗИ врач следит за толщиной эндометрия. В случае идеального месячного цикла (28 дней), первый раз рекомендуют делать исследование на 8-10-й день после окончания менструации. Однако одна процедура не даст всей информации о том, как выглядит процесс. И если у семейной пары не все получается с зачатием, они ожидать диагностирования отклонений, которые мешают этому. Например:
- регрессия фолликула (Это означает, что развитие доминирующего фолликула идет до какого-то момента, а потом останавливается, и процесс разворачивается в сторону на уменьшения. Овуляции тогда не может быть);
- персистенция фолликула (не происходит разрыва фолликула);
- фолликулярная киста (при этом он созрел, но не вышел);
- лютеинизация фолликула (желтое тело образовалось, но разрыва фолликула не было);
- процесс выработки фолликулов не происходит.
Овуляции при последнем отклонении вообще не происходит.
Если при УЗИ обнаружено одно из описанных отклонений, врач назначает дополнительные анализы и обследования. Потом, после получения всех результатов назначается курс терапии для нормализации процесса овуляции.
Существует ли вероятность врачебной ошибки при таком УЗИ?
Не заметить овуляционный процесс или спутать его с другими достаточно трудно даже начинающему специалисту, поэтому УЗИ с данной целью достоверно в 95% случаев. Однако, человеческий фактор в ультразвуковом исследовании исключить невозможно. Неопытный диагност может неверно поставить патологию органов репродуктивной системы, тем самым смутив женщину, ведь в таком случае она уже будет не планировать зачатие ребенка, а заниматься лечением может несуществующих болезней.
В случае, если пациентка подозревает специалиста в некомпетентности, стоит обратиться в другую клинику для обследования. Также уточнить или подтвердить результат ультразвукового мониторинга может анализ крови, повышенный уровень гормона прогестерона указывает на овуляционный процесс. Эти методы можно сочетать для более продуктивного планирования будущей беременности у женщины.
Ультразвуковое исследование с целью диагностики овуляционного процесса – эффективный метод планирования беременности. УЗИ обладает многими преимуществами: безболезненность, доступность, точность, достоверность. Такой метод диагностики предпочтителен, когда необходимо обнаружить развитие фолликула и его выход из яичника, поскольку эхографические признаки овуляционного процесса более показательны, чем внешние признаки.
Интерпретация результатов
Что можно определить при УЗИ яичников?
- размеры яичников,
- форму яичников,
- наличие патологических включений в гонадах,
- структуру органа,
- связь яичников с окружающими органами и тканями,
- наличие и состояние доминирующего фолликула,
- выход яйцеклетки из фолликула,
- желтое тело в яичнике,
- состояние близлежащих органов, состояние маточных труб можно определить только при введении в них контрастного вещества,
- наличие жидкости в малом тазу.
Норма показателей УЗИ яичников:
- объем яичника составляет до 12 мл3,
- в каждом яичнике определяется около десятка незрелых фолликулов и только один доминантный;
- яичники могут прилегать к матке или располагаться на небольшом расстоянии от нее;
- в лютеиновую фазу всегда определяется желтое тело.
Динамика изменений яичника на УЗИ в разные фазы менструального цикла:
- Фолликулярная фаза:
- До 8-го дня после менструации в яичнике нельзя определить наличие доминирующего фолликула;
- С 8-го дня размер фолликула достигает 10 мм, уже визуализируется при УЗИ-диагностике;
- К 12-му дню размер фолликула 15мм – это третичный фолликул,
- К 14-15 дню фолликул готов к овуляции, его размер около 20-21 мм. Размеры фолликула около 17 мм уже говорят о предстоящей овуляции.
- Овуляция.УЗИ-признаки приближающейся овуляции:
- размер доминирующего фолликула 17 мм и более,
- визуализация в фолликуле яйценосного бугорка,
- утолщение теки фолликула.
УЗИ-признаки прошедшей овуляции:
- доминантный фолликул уже не определяется или резко уменьшенный в размерах,
- небольшое количество жидкости в малом тазу (дугласовом пространстве – пространстве между прямой кишкой и маткой),
- Лютеиновая фаза: на УЗИ можно увидеть круглый мешочек на яичнике – желтое тело, которое образовывается всегда после овуляции, не зависимо от оплодотворения яйцеклетки. При благоприятном фоне для зачатия размер желтого тела составляет 18 мм. Если желтое тело имеет размеры более 23 мм – это говорит о наступлении беременности. Если беременность не наступила, большие размеры желтого тела могут указывать на наличие кист фолликула или желтого тела (в этом случае, овуляция обычно не происходит).
- Во время менструации в яичнике определяются фолликулы мелких размеров до 8 мм.
Причины отсутствия овуляции, которые можно определить при УЗИ-диагностике
- Кисты яичников: фолликулярная или функциональная киста, киста желтого тела, эндометриоз яичника, тератодермоидная киста и другие. На УЗИ могут проявляться как увеличенные размеры фолликула или желтого тела,и как дополнительные образования.
- Образования в яичниках (доброкачественные и онкологические) на УЗИ видны как патологические плотные образования в строме яичников или плотно прилегающие к ним.
- Поликистоз яичников характеризуется наличием множества кист на обоих яичниках. Развитие поликистоза связано с нарушением баланса половых гормонов.
- Воспалительный процесс в яичниках (воспаление, вызванное заболеваниями, передающимися половым путем).На УЗИ наблюдается увеличение размера яичника, утолщение наружной оболочки, увеличение и расширение кровеносных сосудов в строме яичника.
- Истощение яичников, обычно наступает перед климактерическим периодом в норме, также может наблюдаться при неправильном образе жизни женщины (наркомания, голодание, чрезмерные занятия спортом, избыток или недостаток массы тела и другое). При УЗИ – исследовании на истощение яичников указывает небольшое количество незрелых фолликулов (единичные в каждом).
Преимущества и недостатки метода
Как и в любом обследовании, выявление овуляции на УЗИ имеет свои преимущества. Их большинство.
Но есть и один существенный недостаток – дороговизна процедур. Хотя, далеко не для всех это его можно назвать недостатком.
Несмотря на этот «недостаток», определение овуляции через УЗИ дает 100% результат и ожидания оправдаются.
Преимущества определения овуляции с помощью УЗИ очевидны:
- Узнать день овуляции с помощью УЗИ мониторинга можно со 100%-ной гарантией. Опытный врач не сможет не увидеть когда фолликул созрел и готов к выходу.
- С помощью УЗИ многие девушки избежали и выявили у себя проблемы с репродуктивной системой на ранней стадии.
- Ещё одним плюсом есть то, что УЗИ помогает понять происхождение нарушения в месячном цикле. Также он покажет и состояние эндометрии дамы.
Но, в принципе, на что только не пойдёт женщина, которая мечтает о материнстве.
Как рассчитать овуляцию для своего менструального цикла
Помимо УЗИ, определить овуляцию можно еще несколькими способами.
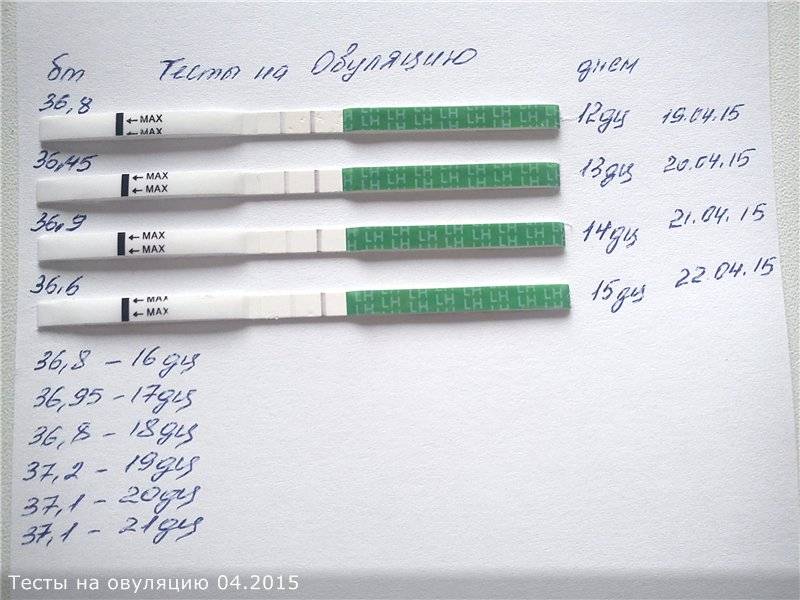
Для получения достоверных результатов замер базальной температуры нужно каждое утро вводить термометр ректальным способом и ждать 8–10 минут. Полученные данные нужно каждый день записывать. Если после завершения менструации значение в среднем составляет 36,6–36,9 °С, то перед овуляцией оно немного снижается, а затем увеличивается до 37,0–37,3 °С, оставаясь на таком уровне до начала следующих месячных.
Результаты, полученные таким способом, искажаются по следующим причинам:
- воспалительные процессы в организме;
- простудные заболевания;
- гормональные препараты;
- употребление спиртных напитков;
- неполноценный сон (менее 6 часов);
- интимная близость за 1–6 часов до проведения теста на овуляцию.
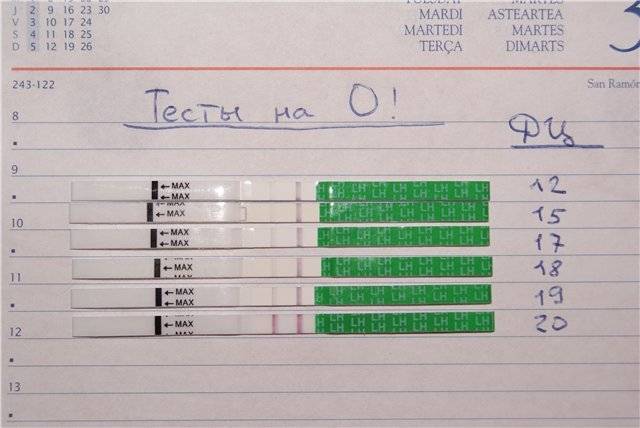
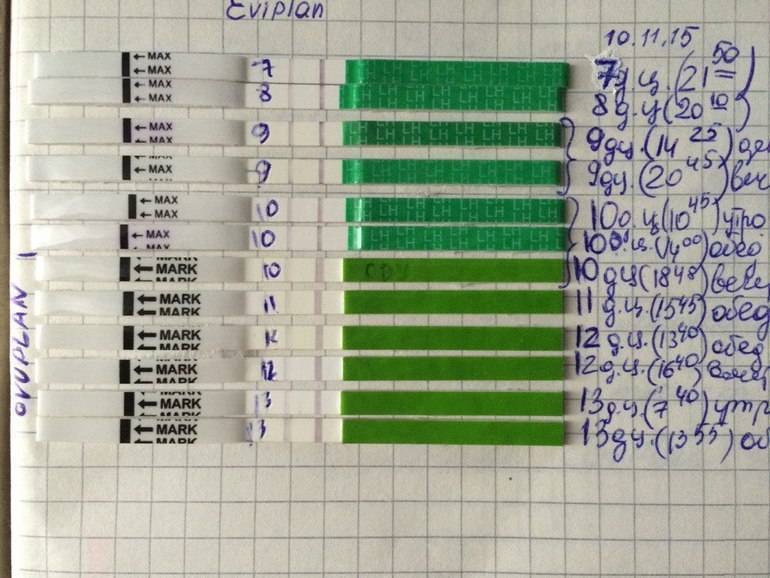
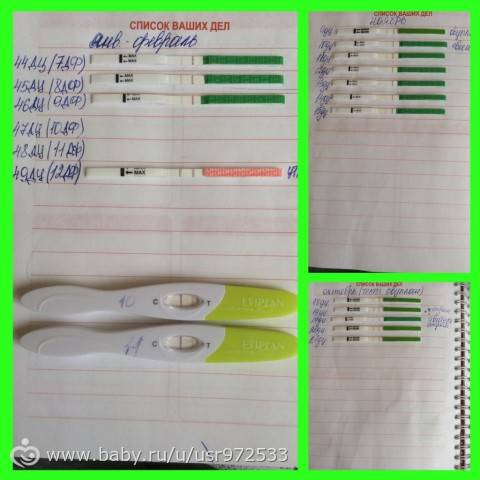
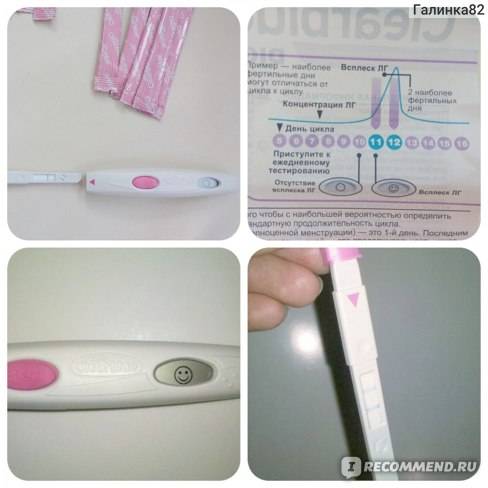
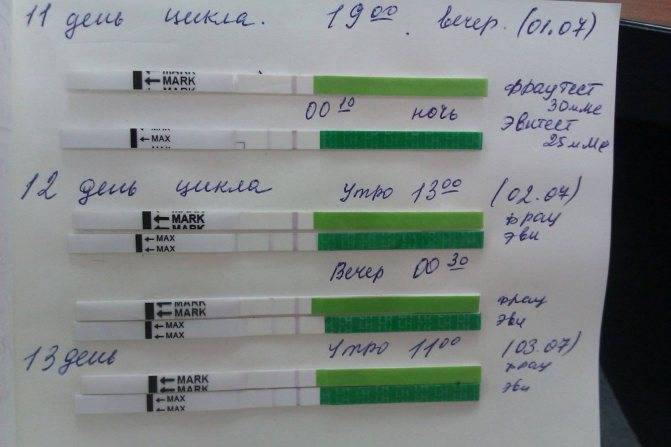
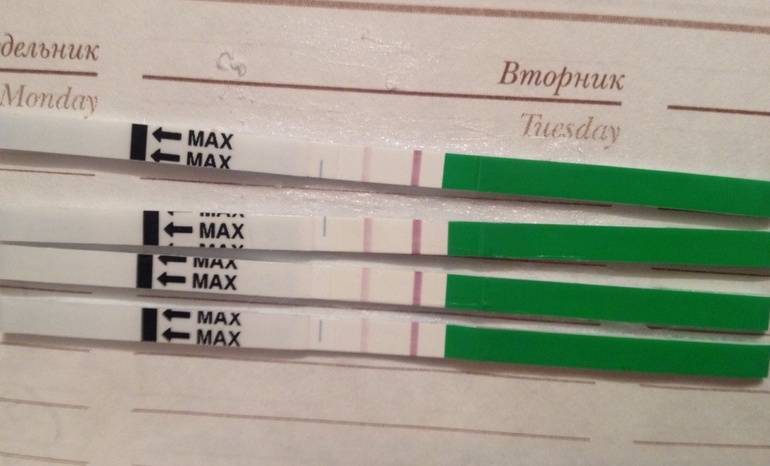
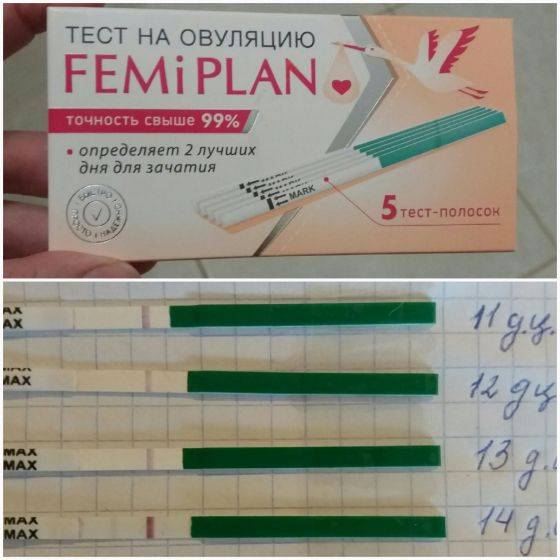
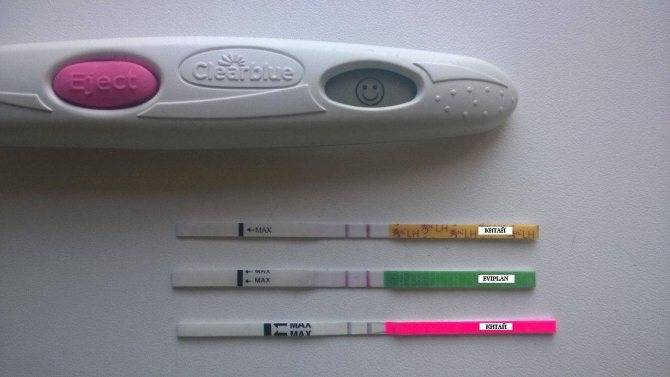
Положительный результат, при котором на полоске будут 2 яркие полосы, означает, что ближайший день наиболее благоприятен для зачатия.
Календарный метод
При определении благоприятного времени для зачатия данным способом потребуется календарь, а также знание менструального цикла женщины. Этот метод можно применять только при регулярном менструальном цикле. Расчет менструального цикла производятся следующим способом:
- выделяют даты начала месячных за 3–5 последних месяцев;
- высчитывают длину цикла, который представляет собой промежуток от начала одной менструации до следующей;
- отнимают 14 от общей продолжительности цикла. В результате будет определен день, на который придется начало овуляции – его нужно отметить в календаре. Для успешного зачатия интимная близость рекомендуется за 1–2 дня до и после созревания фолликула.
Женский организм живет по определенному циклу – менструальному, или месячному. Идеальный цикл длится 28 дней – от начала одной менструации до начала другой. Но у каждой женщины этот период может различаться и составляет 21-35 дней. Отклонение от нормы больше чем на 10 дней уже считается патологией и требует визита к гинекологу.
Месячный цикл состоит из 3 фаз:
- Фолликулогенез – созревание фолликулов.
- Овуляция – выход яйцеклетки из фолликула.
- Лютеиновая фаза – перерождение лопнувшего фолликула в желтое тело.
Фолликулы – это главная составляющая женских яичников, они представляют собой своеобразные мини-инкубаторы, в которых до поры до времени зреют яйцеклетки. Запас фолликулов в яйцеклетках девочки создается еще в животе у мамы, а потом расходуется в течение жизни.
В первой фазе женского цикла фолликул переживает несколько стадий: примордиальный (еще незрелый), первичный, вторичный и третичный. На последней стадии фолликул еще называют граафовым пузырьком – это зрелая клетка, которая полностью готова к овуляции.
Если во не произошло оплодотворения, яйцеклетка погибает (через 1-5 дней), и тогда наступает третья фаза – лютеиновая. Сделавший свое дело фолликул соединяется с клетками соединительной ткани, наполняется жировой тканью и превращается в желтое тело. Оно начинает продуцировать прогестерон, а потом постепенно рассасывается в течение 14-15 дней. Затем наступает менструация.
Что такое фолликулометрия?
УЗИ малого таза женщинам может назначаться для проведения фолликулометрии – динамического исследования роста доминирующего фолликула в яичнике. Также данная процедура позволяет определить структуру и толщину эндометрия (слизистой оболочки в полости матки), который необходим для обеспечения нормального закрепления плодного яйца. В процессе фолликулометрии пациентке делают несколько динамических УЗИ, чтобы ответить на два основных вопроса:
- Есть ли у пациентки овуляция?
- Есть ли готовность слизистого слоя матки для крепления плодного яйца?
Для проведения УЗИ фолликулометрии, как показывает практика, пациентка должна посетить врача от 3-х до 5-ти раз в течение одного менструального цикла (в какие конкретно дни делать обследование, определяет врач). Возможно назначение и большего количества УЗИ, в зависимости от динамики роста фолликула.
Когда назначают фолликулометрию?
Фолликулометрию женщинам могут назначать с целью:
- выявить/исключить патологию функции яичников;
- оценить готовность эндометрия к закреплению оплодотворённой яйцеклетки;
- подтвердить/опровергнуть наличие факта овуляции;
- оценить возможность возникновения многоплодной беременности;
- определить все возможные причины нарушения менструации или фолликулогенеза (процесса образования фолликула);
- оценить общий гормональный фон в организме пациентки;
- выявить/исключить заболевания малого таза;
- оценить общее состояние репродуктивной системы женщины.
Фолликулометрия часто предваряет процедуру ЭКО – она необходима для контроля над состоянием матки и эндометрия в период стимуляции овуляции. Также фолликулометрию назначают для отслеживания результатов терапии, направленной на устранение факторов бесплодия либо патологии органов женской половой системы (киста, миома и так далее).
Что показывает фолликулометрия?
Фолликулометрия показывает готовность репродуктивной системы женщины к зачатию ребёнка. УЗИ покажет, имела ли место овуляция. Если да, то когда она произошла. Также фолликулометрия показывает в динамике функциональное развитие эндометрия, изменение его структуры и толщины.
Признаки овуляции на УЗИ
На УЗИ после овуляции можно обнаружить признаки того, что фолликул лопнул. Их оценивают не отдельно друг от друга, а в совокупности. Овуляция на узи будет обнаружено в том придатке, где формировался доминантный фолликул. Оно необходимо для поддержания оптимального уровня прогестерона в организме в том случае, если произойдет зачатие. УЗИ на овуляцию позволяет не только определить его наличие, но и оценить качество кровотока. Уже на этом этапе врач может сказать, насколько высока вероятность зачать ребенка.
УЗИ после овуляции также покажет незначительное количество жидкости за маткой. Она рассасывается примерно через 2-3 дня после разрыва фолликулярных оболочек. Остальные фолликулы начнут регрессировать сразу после визуализации доминантного. После овуляции они полностью исчезнут.
Дни фолликулометрии
Планирование беременности – значительное событие в жизни женщины. При регулярном менструальном цикле со своевременным выходом половой клетки, зачатие наступает быстро.
Гораздо хуже приходится девушкам с перебоями в этом процессе. В таких случаях прибегают к помощи мониторинга УЗИ – фолликулометрии.
Дни, благоприятные для зачатия достаточно легко определяются с помощью данного исследования.
Как делают — способы
Различают два вида УЗИ малого таза:
- абдоминальное, которое делается через брюшную стенку при наполненном мочевом пузыре;
- вагинальное, где используется специальный датчик вводимый во влагалище, здесь наоборот перед процедурой необходимо помочиться.
Какой из них выбрать, решаете вы сами, с учетом материальных возможностей. Второй способ УЗИ малого таза для проведения фолликулометрии считается более информативным, поэтому обходится дороже.

Посоветуйтесь с врачом, чтобы выбрать способ проведения УЗИ малого таза для более результативной фолликулометрии
Рассмотрим процесс фолликулометрии:
- Менструальный цикл начинается с первого дня месячных. В это время фолликулы имеют около 2 мм в диаметре и их несколько.
- Постепенно по мере роста вперед вырывается 1 или 2 из них.
- При нормальном ритмическом цикле примерно на 7 день фолликулометрия показывает жидкостный пузырек около 15 мм.
- Дальше по решению доктора проводится 3-4 УЗИ с интервалом в 1-2 дня, пока доминант не достигает степени зрелости 18-25 мм в диаметре, или не будет зафиксирован факт выхода клетки.
Цель исследования
При УЗИ малого таза фолликулометрия не ставит единственную цель слежения за развитием яйцеклетки.
Фолликулометрия также помогает:
- подтвердить овуляцию;
- вычислить день цикла, когда выйдет клетка, тем самым указывая благоприятное время для зачатия;
- спрогнозировать пол ребенка;
- не допустить или наоборот повысить шанс многоплодной беременности;
- проследить за толщиной эндометрия;
- оценить полноценность ритмических процессов;
- выявить признаки нерегулярности;
- диагностировать некоторые болезни (миома, киста);
- контролировать результаты, после проведенного лечения путем стимуляции гормонами.
Для чего проводится фолликулометрия
На какой день делать фолликулометрию
Чтобы узнать на какой день необходимо делать фолликулометрию, нужно, в первую очередь, знать примерное количество дней менструального цикла.
При цикле в 28 дней
Если цикл длится больше 28 дней, на какой день цикла делать фолликулометрию, определяют путем отсчета от дня следующих критических дней, отнимая от предполагаемой даты 14. Эта фиксированная величина – длительность второй фазы. Первое исследование назначают за 5-6 дней до нее.
К примеру, цикл длится 30 дней: 30-14=16, 16-5=11. Значит, на 11-12 день цикла проводят первое УЗИ малого таза, с прежними интервалами и в количестве указанном врачом.
При коротком цикле
При коротком менструальном цикле, дни для фолликулометрии рассчитываются аналогичным способом. Продолжительность второй половины цикла не меняется и составляет все те же 14 суток, а вот первая фаза – сокращенная, соответственно процедура начинается раньше. Так, при цикличном периоде в 22 дня проводим аналогичные подсчеты и получаем, что аналитику необходимо делать на 4 день.
При нерегулярной менструации
На какой день цикла фолликулометрия назначается при нерегулярных месячных, просчитать по обычной формуле не получится.
Специалисты выяснили, что исследование малого таза необходимо начинать спустя 3-5 дней со старта месячных, и повторять через 1-2 дня под наблюдением гинеколога.
Какая эффективность процедуры инсеминации?
Данные литературы и научных журналов очень отличаются и составляют от 6% до 26%. Такая разница может быть обусловлена разным возрастом пациента, сопутствующими заболеваниями, качеством спермы и другими факторами. Низкий процент беременности наблюдается при проведении процедуры в натуральном цикле, а выше – при умеренной стимуляции овуляции, когда вырастает 2 или более фолликула. Другой важный фактор это количество и подвижность сперматозоидов после отмывки. В среднем, по данным литературы, уровень наступления беременности составляет 15-20%. Причем, уровень многоплодной беременности 23-30%
В каких случаях необходимо делать УЗИ на овуляцию?
Любые диагностические манипуляции назначают при наличии жалоб или подозрений на определенное заболевание. УЗИ на овуляцию показано тем женщинам, которые столкнулись с проблемами зачатия. Чаще всего процедуру назначают через год после начала планирования беременности. Именно столько времени дается здоровой паре на зачатие естественным путем. Способ определение овуляции по УЗИ считается самым результативным. Показания к проведению процедуры следующие:
- Нерегулярная менструация;
- Подготовительные мероприятия к ЭКО;
- Длительное отсутствие беременности;
- Аменорея;
- Недуги, сопровождающиеся гормональными нарушениями.

Показывает ли узи овуляцию? УЗИ на овуляцию делают на протяжении нескольких циклов, поскольку 1-2 ановуляторных цикла за год считаются нормой. О бесплодии можно говорить только после длительного наблюдения за ростом фолликулов. Исследование помогает не только выявить проблему, но и определить природу ее происхождения. Овуляции на УЗИ определяется по определенным признакам.
Что включает мониторинг овуляции
Мониторинг овуляции включает в себя проведение нескольких тестов с использованием ультразвуковой диагностики. УЗИ (ультразвуковое исследование) выполняется вагинальным методом через определенные промежутки времени.
Первый осмотр проводится в начале цикла, между пятым и восьмым днями, считая с первого дня менструации. На первом УЗИ гинеколог оценивает количество фолликулов в яичнике.
Во время последующих посещений врач будет отслеживать:
- Рост фолликула Графа (доминантным фолликулом). Благодаря эффективности метода, гинеколог может выявить любые аномалии процесса, например, внезапное уменьшение размера фолликула, коллапс стенок фолликулярного пузырька, появление фолликулярной жидкости в яичнике и в пазухе Дугласа (самая низкая точка в животе);
- Трансформацию слизистой оболочки, покрывающей внутреннюю часть матки, то есть за эндометрием. Эта выстилающая оболочка нарастает, образуя в матке мягкую подушку с сосудами. В нее при зачатии имплантируется оплодотворенная яйцеклетка.
- Изменения, происходящие в цервикальном канале В нем, в периовуляторный период накапливается цервикальная слизь.
Эти наблюдения нужно продолжать, пока фолликул не лопнет и яйцеклетка не будет выпущена из яичника. На основании результатов, гинеколог оценивает, начались ли «плодородные» дни, т.е. дни с максимальной вероятностью зачатия.
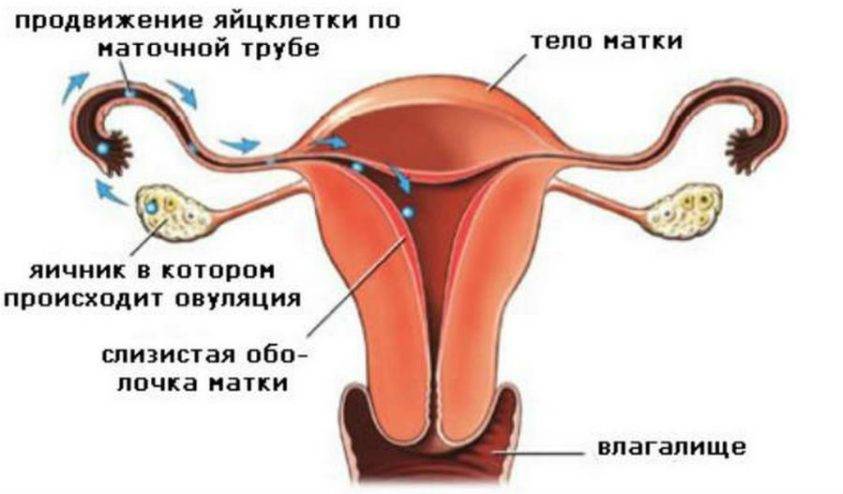 Продвижение яйцеклетки
Продвижение яйцеклетки
Мониторинг овуляции обычно состоит из 3-4 тестов, которые выполняются на протяжении всего цикла. Однако для женщин с нерегулярными менструациями эта цифра может увеличиться до 8-10.
В каких случаях проводится ЭКО?
Экстракорпоральное оплодотворение назначается при диагностировании у одного или обоих родителей бесплодия. Под этим термином подразумевается неспособность семейной пары зачать естественным образом в течении 12 месяцев при ведении активной половой жизни без использования средств контрацепции. Заболевания, провоцирующие бесплодие, можно разделить на несколько категорий:
- Анатомические аномалии – врожденные или приобретенные (вследствие травм, воспалительных заболеваний, хирургического вмешательства) нарушения строения половых органов, такие как непроходимость или отсутствие маточных труб у женщин и семенных канальцев у мужчин, рубцы и спайки в матке;
- Эндокринные (гормональные) патологии – нарушения выработки гормонов, развивающиеся из-за заболеваний яичников у женщин или семенных желез у мужчин, щитовидной железы, надпочечников, а также других органов, не выполняющих секреторную функцию (печени, почек, ЖКТ и т. д.);
- Психические нарушения – сильные эмоциональные переживания, депрессия, шизофрения и другие психопатологии могут вызвать нарушения гормонального фона, провоцировать отторжение эмбрионов;
- Эндометриоз – аномальное разрастание эндометрия (слоя, выстилающего поверхность матки) и связанные с ним спаечные процессы;
- Иммунные аномалии – патологии, вызываемые реакцией женского организма на мужскую сперму, аутоиммунные заболевания мужчины, при котором собственная защитная система стерилизует сперму и т. д.;
- Сексуальные расстройства – патологии, затрудняющие или делающие невозможным естественный половой акт или зачатие, такие как эректильная дисфункция у мужчин, отсутствие или недостаточное качество спермы у мужчин, вагинизм, фригидность у женщин;
- Инфекционные заболевания – вирусы, грибки, бактерии, кишечные паразиты способны нарушить работу половых органов, вызвать общие заболевания (воспалительные, эндокринные и т. д.), затрудняющие зачатие или наступление беременности, спровоцировать слишком резкий иммунный ответ женского организма;
- Генетические нарушения – некоторые хромосомные патологии сопровождаются невозможностью зачать или выносить здорового ребенка, например синдромы Мартина-Белла, Калмана, Нунан, мускрвисцидоз и т. д.;
- Обменные нарушения – такие заболевания, как сахарный диабет, анемия, ожирение и т. д. тесно связаны с гормональными сбоями и потому являются дополнительным фактором, мешающим наступлению беременности.
Помимо этого, в медицинской практике имеются случаи психологического бесплодия. Оно развивается вследствие осознанного или неосознанного нежелания женщины беременеть, вызываемого страхом перед потерей привлекательности, болью, сопровождающей процесс вынашивания и родов и т. д. Психологическая реакция в этом случае способна вызвать физиологические последствия, мешающие зачатию – например, изменение гормонального фона, сбой в обмене веществ и т. д.
На практике бесплодие может быть спровоцировано как одной причиной, так и комплексом указанных факторов. Неспособность к нормальному зачатию выявляется как одного из родителей, так и у обоих сразу. Поэтому для определения точной причины бесплодия каждый из них проходит диагностику.
Еще одной причиной для проведения экстракорпорального оплодотворения, является отсутствие женщины постоянного полового партнера или супруга. Это может обуславливается психологическими, ценностными установки будущей матери, ее социальным положением и другими факторами. При этом физиологически она может быть абсолютно здорова физиологически. Другой, менее распространенной в нашей стране, ситуацией является желание однополой пары завести ребенка. В этом случае генетический материал для получения эмбрионов может быть взят от обоих родителей.
Почему не наступает овуляция?
Овуляция может отсутствовать по разным причинам. Их можно разделить на 2 группы: физиологические и патологические.
Не стоит переживать по поводу отсутствия овуляции в таких случаях:
- Беременность: во время беременности и в первые месяцы после родов у женщин отсутствует овуляция;
- Кормление грудью: если вы кормите ребенка грудью, в том числе и ночью, овуляция не наступает;
- У юных девушек (12–14 лет), когда менструальный цикл еще не урегулировался;
- Менопауза: с прекращением менструаций овуляции тоже прекращаются;
- Прием оральных контрацептивов: в норме в таком случае тоже не должны наступать овуляции.
Овуляция – причины отсутствия
- Синдром поликистозных яичников.
- Воспаление гениталий.
- Дисфункция щитовидной железы.
- Дисфункция коры надпочечников.
- Опухоли гипофиза или гипоталамуса.
- Системные заболевания.
- Стрессы.
- Раннее истощение яичников.
- Избыточный или недостаточный вес женщины.
- Голодание.
- Хроническое недосыпание.
- Умственные и физические перегрузки.
- Перенесенные инфекционные заболевания носоглотки.
- Радиоактивное облучение.
- Прием некоторых лекарственных препаратов.
Ранний разрыв фолликула также может спровоцировать
- Подъем тяжестей;
- Прием отвара шалфея;
- Гормональные препараты;
- Упражнения на пресс;
- Горячая ванна.
Далеко не во всех случаях женский организм работает, как часы. Отсутствие овуляции при регулярных месячных называют ановуляцией. Если это явление происходит не более 2 раз год, беспокоиться не нужно. Об отсутствии овуляции при регулярных месячных можно судить только после длительного наблюдения за организмом (не менее 3 месяцев).
УЗИ – что это и зачем нужно?
Ультразвуковое исследование эндокринной железы – простая и безопасная для пациента процедура. Она необходима, чтобы определить наличие (или отсутствие) патологий, воспалений, новообразований или иных проблем в этом органе.
Исследование помогает выявить:
- Увеличение или уменьшение органа
- Наличие узлов, кист и опухолей
- Общее воспаление или нарушение тканей
- Затруднение кровотока
- Воспаление лимфатических узлов
- Невозможность беременности
Механизм обследования довольно незамысловат и безболезнен:
- Пациент укладывается на кресло или кушетку таким образом, чтобы открыть доступ к шее
- Врач наносит специальный состав на горло больного
- Затем медик берет в руки датчик и водит им с разных сторон по исследуемой части тела
- В процессе сигналы о состоянии данного эндокринного органа передаются на монитор, а также записываются на магнитном носителе
- В результате получается изображение и данные и состоянии органа, которые врач сравнивает с нормальными
Если обнаружены какие-либо признаки нарушений в тканях или строении щитовидной железы, доктор назначает и другие анализы, чтобы уточнить, подтвердить или опровергнуть диагноз.