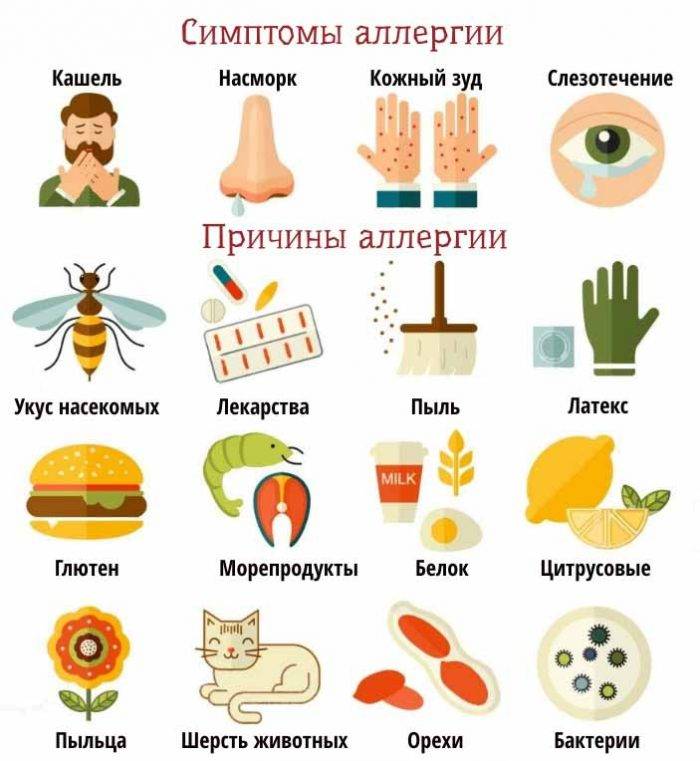
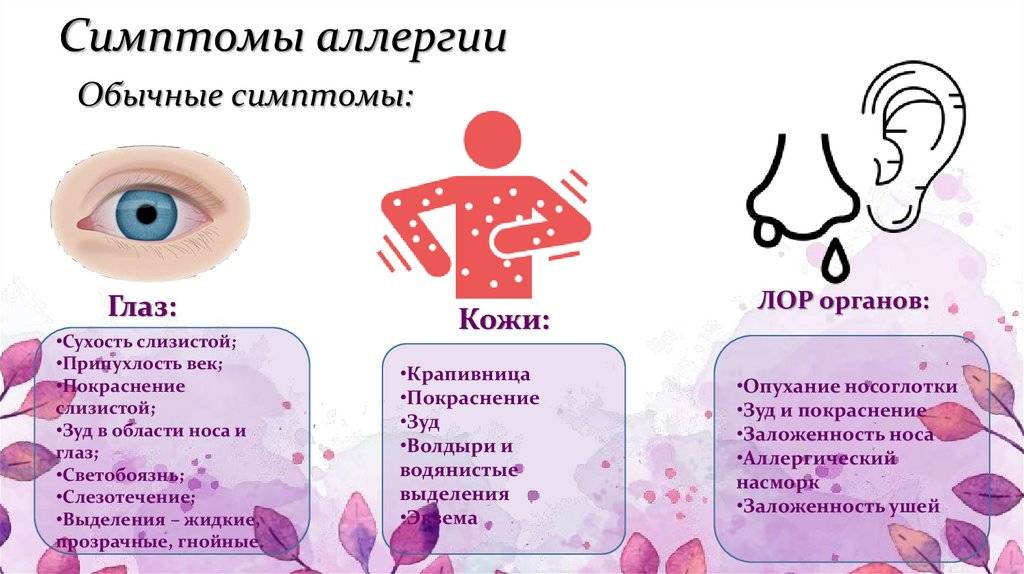
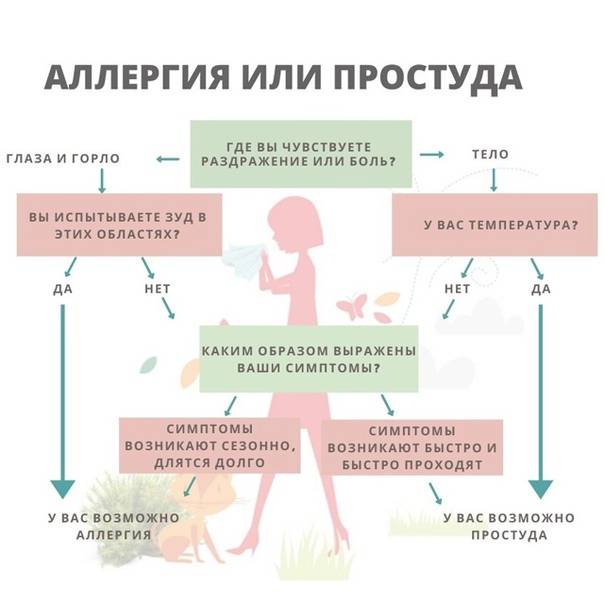
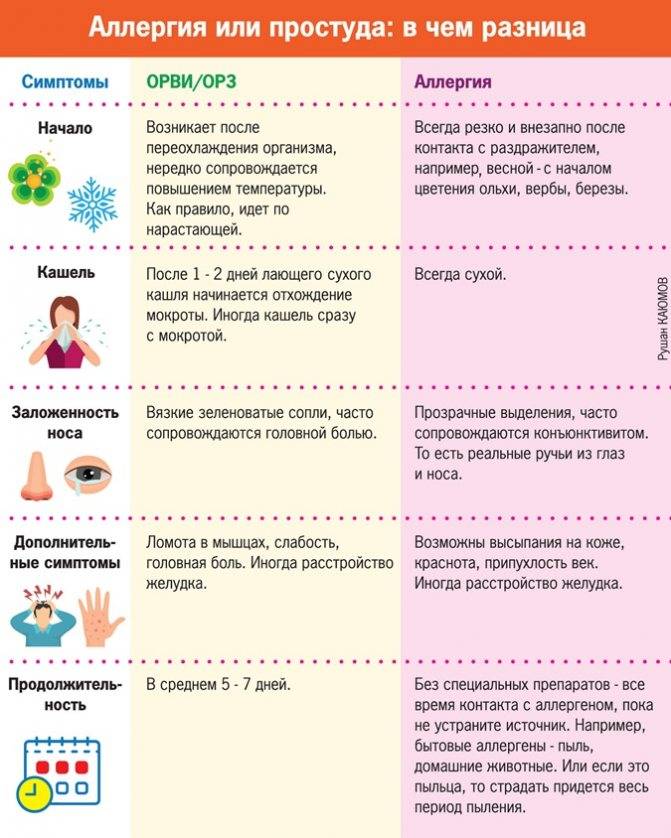
Что такое аллергия
Это патологическая реакция организма на различные вещества (белковой природы), которые в норме находятся в окружающей среде, у здоровых людей не приводят к болезненным состояниям.
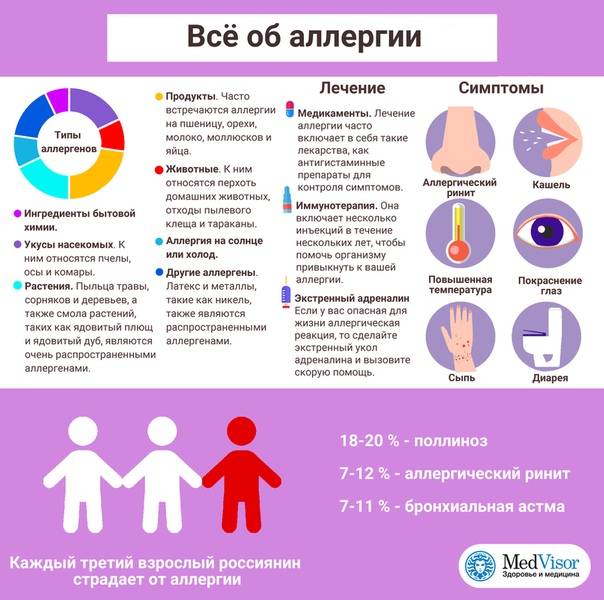
В последние годы частота и тяжесть аллергических реакций значительно увеличивается. Распространение этого заболевание похоже на эпидемию, в настоящее время до 30% жителей развитых стран страдают от различных форм этой болезни. Также растет частота атипичных форм диагностировать которые достаточно сложно.
К основным причинам ухудшения ситуации относят:
- Пищу с большим количеством консервантов, химических красителей.
- Малоподвижный образ жизни.
- Стрессовые состояния.
- Плохую экологическую обстановку.
- Климатические изменения.
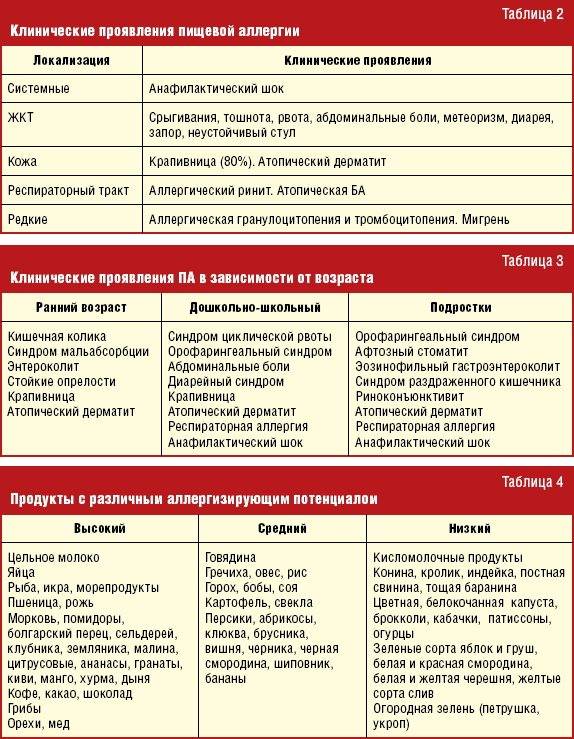
Проявления аллергических реакций очень разнообразны, от нетяжелых, но снижающих качество жизни (ринит, коньюктивит, дерматит) до быстро развивающихся форм, которые могут стать причиной летального исхода:
- Отек Квинке. Локальный отек различных частей тела, если развивается в области шеи может привести к удушью.
- Бронхоспазм. Сужение бронхов, развитие бронхиальной астмы, приступов удушья.
- Анафилактический шок. Сопровождается резким снижением артериального давления, нарушениями работы сердца и внутренних органов.
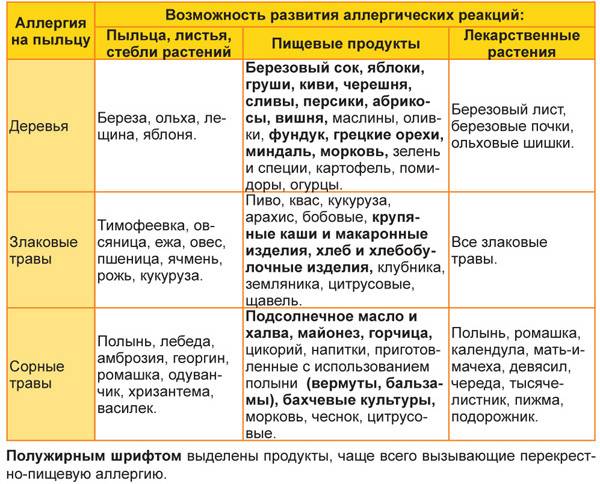
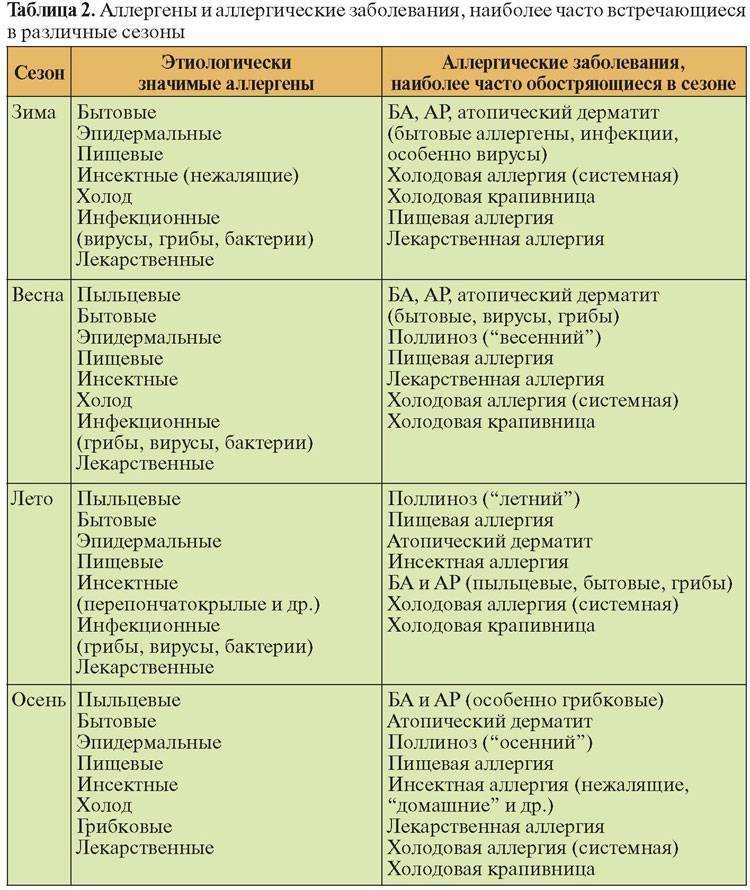
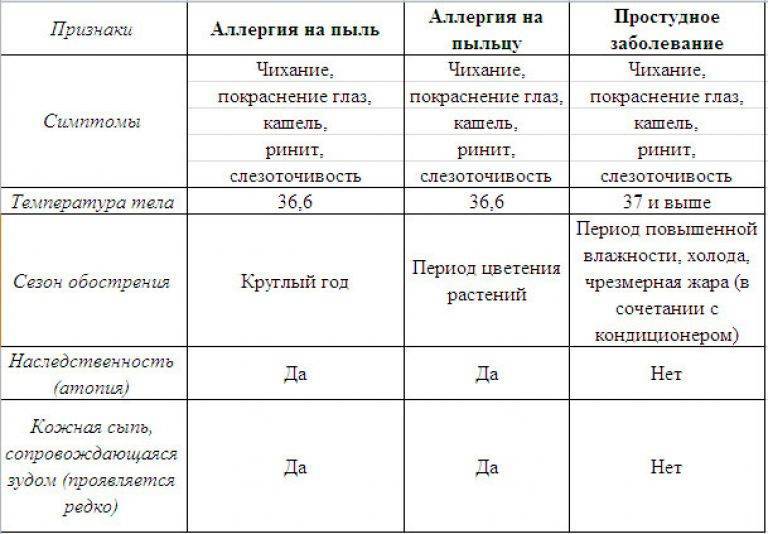
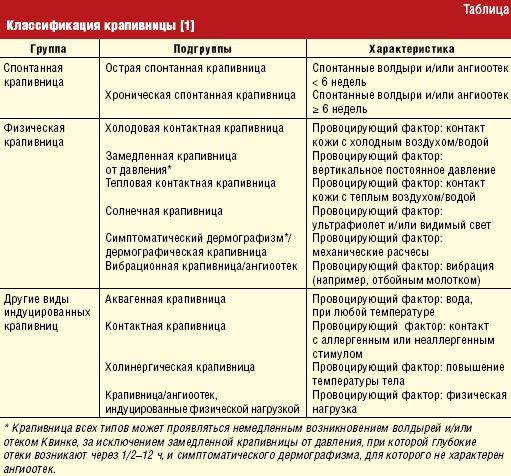
Аллергия бывает сезонная и круглогодичная. Сезонная возникает при наличии реакции на пыльцу растений, круглогодичная – на аллергены, контакт с которыми происходит постоянно (бытовая пыль, споры грибков, вещества пищи).
Специалисты прогнозируют дальнейший рост числа больных, страдающих от различных форм аллергии, а также увеличение числа атипичных аллергических реакций.
Анализ крови на аллергены у детей и подростков
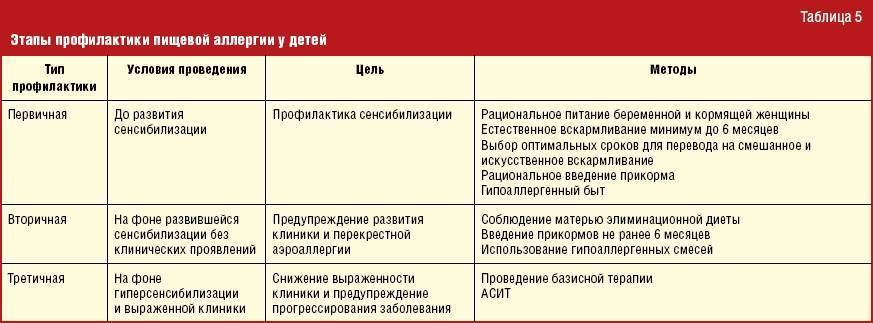
Аллергия у детей, в том числе новорожденных, возникает все чаще, вызывая такие симптомы, как зуд, разнообразные отеки, насморк, сыпь, потеря аппетита и сна. При подозрении на активную иммунологическую реакцию необходимо сдать анализы на аллергию ребенку, обратившись в медицинское учреждение с хорошо оборудованной лабораторией.
Какие анализы делают детям
Анализы на аллергию у детей проводят посредством кожной пробы или забора крови из вены. При этом следует учитывать, что кожные пробы не делают малышам до пяти лет, а тем, кто старше, назначают избирательно. Абсолютные противопоказания:
- острая стадия какого-либо хронического заболевания, включая аллергию;
- острая инфекция (грипп или ОРВ, другие инфекционные болезни);
- продолжительное лечение гормонами.
В связи с этими причинами основной метод диагностики аллергии у детей — исследование крови, не имеющее противопоказаний, кроме гемофилии.
Как проверить ребенка на аллергию
Чтобы исключить или подтвердить наличие аллергии, необходимо сдать анализ на аллергию, после чего ребенку можно будет назначить соответствующее лечение, иммунотерапию и диету. Обычно такое исследование включает три этапа:
- Диагностика аллергостатуса позволяет определиться в главном – есть аллергия или нет. Для этого проводят детский (начальный) пищевой, общий ингаляционный, плесневый тесты и оценку иммуноглобулина Е.
- В случае хотя бы одной положительной реакции на первом этапе проводят тестирование смесями аллергенов по группам пищевых (мясопродукты и птица, крупы и овощи, орехи и фрукты, рыба), а также ингаляционных (домашняя пыль и животные, пыльца злаковых и деревьев, плесень и пыльца трав) веществ.
- Если установлена положительная смесь, продолжают исследование уже с отдельными веществами из конкретной группы.
В сложных случаях, например, при смешанной аллергии или чтобы сделать комплексный анализ на аллергию у грудничка, реализуют метод скрининга с использованием специальных панелей ингаляционных и пищевых аллергенов (от пятидесяти до нескольких сотен позиций). Такая технология считается скоростной и достаточно экономичной, позволяя не только составить список веществ, вызывающих повышенную чувствительность, но и увидеть их совмещенное влияние на организм.
Фармакотерапия
Еще один из важнейших методов лечения аллергии — это фармакотерапия, или применение лекарственных средств для устранения симптомов заболевания и профилактики рецидивов.
Существуют следующие группы препаратов против аллергии:
- антигистаминные средства;
- стабилизаторы мембран тучных клеток;
- глюкокортикостероидные препараты;
- симптоматические лекарственные средства против аллергии.
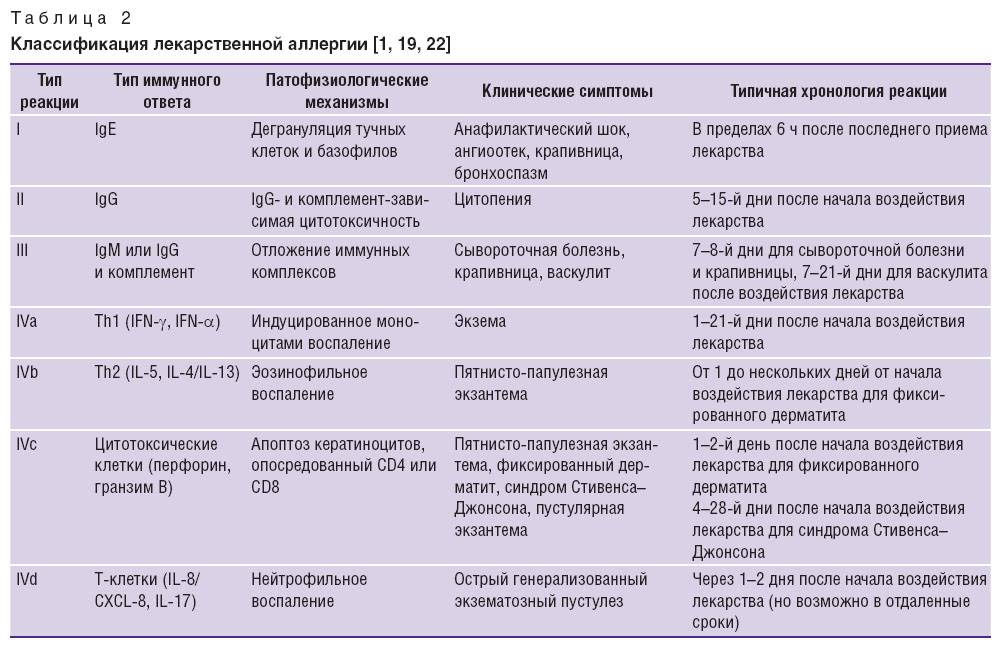
Антигистаминные препараты (блокаторы Н1-гистаминовых рецепторов) широко применяются при различных аллергических заболеваниях. Они быстро и эффективно устраняют клинические проявления или предотвращают их развитие. Их механизм действия связан с блокадой гистаминовых рецепторов, что помогает избавиться от аллергии вследствие прекращения действия гистамина — вещества, которое выделяется в большом количестве и определяет развитие основных симптомов заболевания: насморк, чихание, заложенность носа, кожный зуд, покраснение и т. д.
Блокаторы Н1-гистаминовых рецепторов снижают реакцию организма на гистамин, снимают вызванный им спазм гладкой мускулатуры, уменьшают проницаемость капилляров и отек тканей, обладают противозудным эффектом.
Показания к диагностике
На анализы направляют:
- Дерматолог — в случае любых кожных проявлений аллергии — кожного зуда, крапивницы, экземы и др.
- Гинеколог, если женщина обратилась при беременности или доктор предполагает, что аллергия стала источником гинекологического заболевания, гормонального сбоя, замершей беременности, выкидыша, бесплодия, половых проблем с партнером. Или если нужно выявить аллергию на лекарства и средства предохранения, применяемые в гинекологической практике.
- Уролог, когда врач должен дифференцировать аллергию и другие заболевания, схожие по симптомам или при подозрении, что урологические признаки вызваны аллергической реакцией. Пример урологических симптомов, схожих с аллергическими — отеки конечностей, зуд и жжение в области половых органов и т.д.
- Аллерголог — все остальные случаи.
Что такое скрининг и ингаляционная панель?
В некоторых случаях, при возникновении пищевой или ингаляционной аллергической реакции, необходимо выявить аллерген, чтобы оградить больного от контакта с ним. Для подобной диагностики используются так называемые «панели». Наиболее часто применяются:
- Ингаляционная панель из 12 аллергенов (пыльца злаков, березы, амброзии, полыни, одуванчика, плесени, клещи, домашняя пыль, таракан, перхоть кошки, собаки, перо);
- Пищевая панель из 12 аллергенов: молоко, яйцо, рыба, креветки, орехи, злаки, соя, бобы, морковь, апельсин, клубника, помидор;
- Кроме того, проводится расширенный скрининг-тест в трех вариантах с 50, 70 и 100 аллергенами.
Именно скрининг помогает выяснить, что у пациента, например, аллергия на кошек, ведь частички эпидермиса (кожи) животных – частый аллерген. Кроме того, этим методом можно проводить исследования при аллергии на лекарства. Это намного безопаснее, чем привычная внутрикожная проба.
Виды и методики анализов на аллергены
Анализ на определение аллергена может проводиться двумя способами:
- «In vivo» — это кожные скарификационные тесты. В связи с тем, что тестирование предполагает непосредственный контакт пациента с веществами, вызывающими аллергическую реакцию, анализ обязательно проводят под наблюдением специалиста-аллерголога. Метод очень точный, но может вызывать осложнения, вплоть до анафилактического шока, даже у взрослых, поэтому сдавать анализ на аллергены беременным женщинам и ребенку до 5 лет таким образом не рекомендуется.
- “In vitro” — это анализ крови из вены. Этот вид диагностики абсолютно безопасен, его часто рекомендуют даже грудным детям. Общий анализ крови на аллергены позволяет обнаружить антитела и к группам аллергенов, и к отдельным источникам.
Этими способами проводятся анализы на бытовые аллергены и на ингаляционные (пыльца разных растений, микроскопические грибы, домашняя пыль, перо). Также можно выявить аллергию на животных, пищу, гормоны, половые клетки.
В отличие от ингаляционных тестов и кожных проб, определение аллергенов по анализу крови не провоцирует ответную реакцию организма и вполне доступно по расценкам, набору вспомогательных материалов и уровню необходимого лабораторного оборудования.
Анализ крови, взятой из вены, имеет ряд преимуществ:
- Безопасность для пациента (кожные пробы могут спровоцировать сильную аллергическую реакцию).
- Анализ точен, независимо от приема лекарств.
- Анализ информативен при любой форме аллергии.
Клиника Диана располагает необходимым инструментарием и квалификацией персонала для проведения точных тестовых и скрининговых исследований крови на аллергены, например, IgE анализ определяет зависимость к 90 пищевым продуктам.
Кожные пробы
Кожные пробы (скарификационный метод) – это один из самых быстрых и точных способов определения аллергическое реакции. Такие тесты проводят в кабинете врача. Врач аллерголог-иммунолог специальным скарификатором наносит небольшие насечки на внутреннюю часть руки пациента. Такие царапины безболезненны и затрагивают исключительно наружный слой кожи. Далее врач наносит аллергены (они представлены специальным раствором) на область насечек. Подобные тесты простые и точные. Через 15-20 минут на коже появилась реакция в виде покраснения и раздражения? Значит, белок конкретного вещества иммунная система воспринимает как «угрозу».
Плюсы обследования с помощью кожной пробы – метод позволит быстро и достоверно определить аллергены в кабинете врача. За один раз теоретически можно сделать тесты до 40 аллергенов, но такое бывает крайне редко. Опытный аллерголог собирает анамнез и предполагаемый источник «опасности» определяет ещё до проведения кожной пробы, а исследование только подтверждает предварительный диагноз.
Минусы – за 10 дней до исследования нельзя принимать гистаминные средства. Причина в том, что они могут повлиять на результат кожной пробы.
Что лучше: кожная проба или анализ крови?
Врач назначит кожную пробу вместо анализа крови в том случае, если у пациента есть крапивница или иные кожные заболевания, затрудняющие расшифровку результата. Такую диагностику в большинстве случае не проводят детям младше 5 лет и старше 60 лет, а также беременным женщинам.
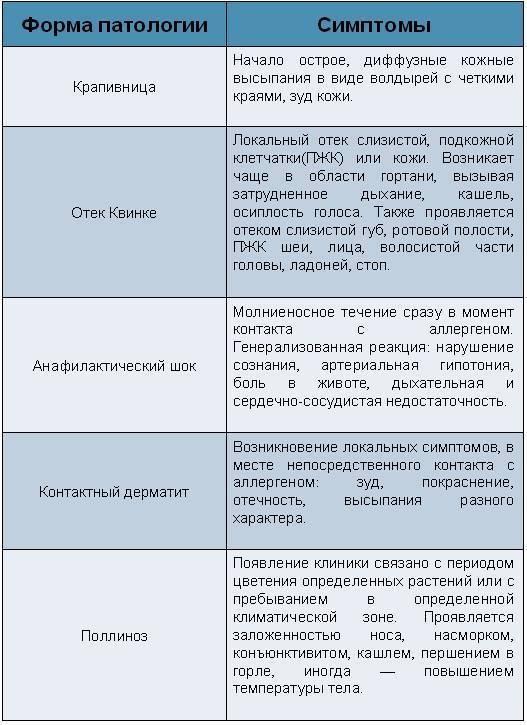
Тяжелая аллергическая реакция — анафилаксия
Симптомы могут включать одно или несколько следующих состояний:
- затрудненное или шумное дыхание
- отек лица, языка и горла
- охрипший голос
- хрип или постоянный кашель
- головокружение или обморок
- бледность кожи
- низкое кровяное давление
- диарея, боль в животе или рвота
Внимание! Анафилаксия является опасной для жизни и требует срочной медицинской помощи. Если у ребенка развилась анафилактическая реакция, сначала положите его на плоскую поверхность, чтобы поддерживать стабильное кровяное давление
Затем используйте автоинжектор адреналина, такой как EpiPen, если он есть. Затем срочно вызовите скорую помощь.
Лечение аллергии на коже: общие принципы
Лечение аллергии на коже начинается с комплексной диагностики. Обследование позволяет определить причины развития патологии и выявить предрасполагающие факторы. Если пусковым механизмом развития аллергической реакции служат профессиональные вредности, то лечение аллергии на коже предполагает смену профессии или уделение большего внимания средствам защиты (маски, резиновые перчатки). Если причиной послужили продукты или лекарственные средства — их исключают из употребления.
Любые контакты с аллергенами должны быть ограничены. Это золотое правило поможет предотвратить случаи обострения заболевания. Но на 100% вы не можете быть уверены в том, что аллерген случайно не попадет в продукты питания или не окажется в составе новой косметики. Поэтому в целях успешного лечения аллергии на коже желательно всегда держать под рукой антигистаминный препарат, например Цетрин, чтобы вовремя снять симптомы аллергии и не допустить прогрессирования заболевания.
Лечение аллергии на коже при обострении может включать в себя местное назачение специальных мазей с кортикостероидами. Они обладают противовоспалительным эффектом, помогают снять отёк, зуд, высыпания на коже. Также могут быть рекомендованы специальные смягчающие средства для кожи, а при присоединении вторичной инфекции — противобактериальные или противогрибковые препараты.
Для успешного лечения аллергии на коже рекомендуется откорректировать рацион питания.
На период обострения заболевания обычно назначается неспецифическая гипоаллергенная диета.
Кроме того, для успешного лечения аллергии на коже необходимо придерживатьсяобщих рекомендаций при аллергических заболеваниях кожи. Рекомендации.
Анализы крови на ингаляционные аллергены
Ингаляционные аллергены — это вещества, которые, попадая в организм человека, имеющего сенсибилизацию, вызывают возникновение аллергических проявлений, чаще всего респираторного характера. Этот вид аллергии плохо диагностируется из-за его сходства с ОРВИ и прочими вирусными инфекциями дыхательных путей, поэтому аллергологи направляют пациентов на скрининг, позволяющий установить причину аллергии и назначить правильное лечение, предотвращающее ухудшение здоровья.
Наиболее часто встречающиеся ингаляционные аллергены
Чаще всего аллергию вызывают домашняя пыль (книжная и бытовая), шерсть и частицы кожи домашних животных, перьев птиц, микроскопические клещи, споры грибов, продукты жизнедеятельности насекомых (тараканов, муравьев, моли, мошек, жучков).
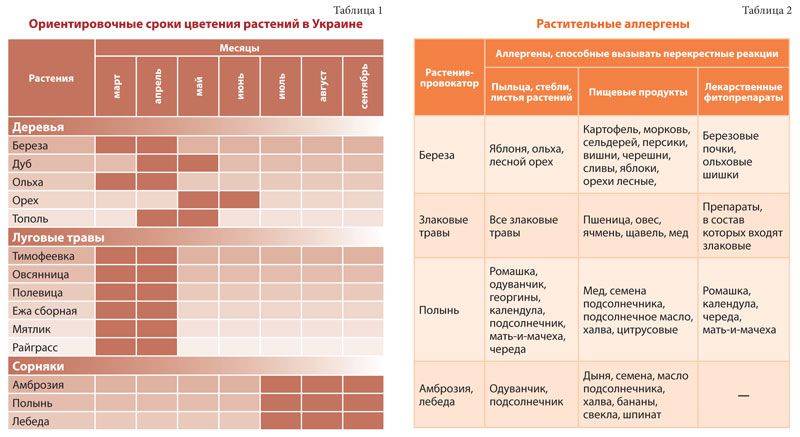
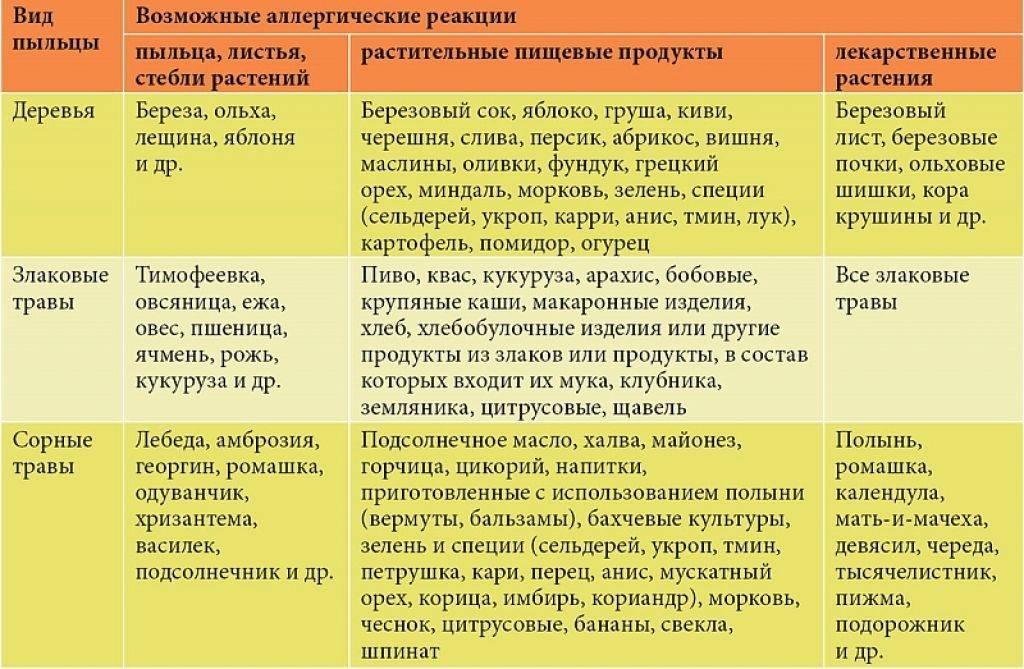
Часто провоцирующий элемент — аллерген пыльцы деревьев и других растений. В этом случае возникает заболевание, называемое поллинозом или сенной лихорадкой. Так заболевание назвали из-за того, что его проявления часто сопровождаются высокой температурой. При отсутствии лечения эта форма аллергии может провоцировать возникновение бронхиальной астмы и кожных проявлений (так называемой перекрестной аллергии), а также самого серьезного осложнения – анафилактического шока.
Как проводится скрининг
Самый передовой и надежный метод диагностики ингаляционных аллергических реакций — метод определения уровня IgE в сыворотке крови (скрининг). При проведении такого анализа крови на аллергены из воздуха можно определить до 95% случаев патологических изменений.
Скрининг позволяет выявить с помощью прохождения тестов все наиболее распространенные аллергены и причины развития реакции. В лаборатории проводятся различные варианты скрининга на следующие виды аллергенов:
- раннецветущих трав (ежа сборная, овсяница луговая, рожь многолетняя, мятлик луговой, тимофеевка);
- поздноцветущих трав (колосок душистый, рожь, лебеда, бухарник шерстистый);
- прочих дикорастущих растений (амброзия обыкновенная, полынь, нивяник, одуванчик);
- раннецветущих деревьев (ольха, ива, лещина, тополь, вяз);
- позднецветущих деревьев (клен, дуб, береза, бук, грецкий орех);
- бытовых аллергенов;
- постельного и птичьего пера;
- микроскопических грибков;
- эпителия кожи животных (собак, кошек).
Показатель IgE указывает на количество антител, вызывающих проявления аллергии. В норме он составляет от 0 до 15 (кЕ/л) (у детей) и от 0 до 100 (у взрослых). Повышение уровня IgE считается проявлением аллергической реакции.
Подготовка к анализам на ингаляционные аллергены
Подготовиться к исследованию несложно:
- В течение одного-двух дней перед проведением анализа необходимо отказаться от пребывания на пляже, в бане и сауне, не пить алкогольных напитков.
- За два часа до обследования нужно поголодать и не курить.
При соблюдении этих правил обследование будет наиболее точным.
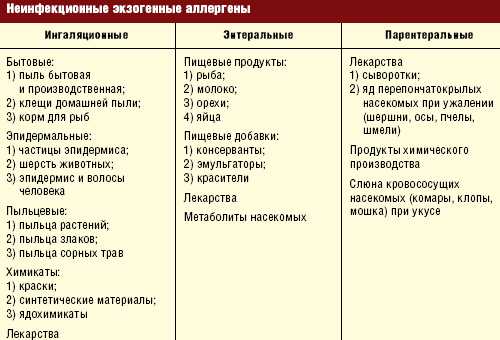
Типы аллергенов
Аллергены принято делить по группам, учитывая такой нюанс, как происхождение. Согласно этому критерию специалисты выделили 5 групп провоцирующих аллергию факторов:
- Пищевые аллергены. Они представлены продуктами питания.
- Аллергены животного происхождения. Это могут быть слюна, шерсть животных, пух птиц, «живой» корм для рыб и т. д.
- Бытовые аллергены. Они представлены перьями, пухом из одеял, домашней пылью, плесневыми грибками, клещами.
- Растительные аллергены. Эта группа включает тополиный пух, пыльцу цветущих трав, деревьев.
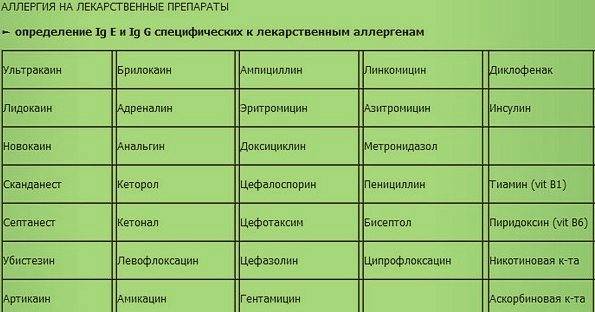
- Лекарственные аллергены. Наиболее аллергенными считаются антибиотики, инсулин.
Что такое аллергены
По своей природе аллергены – это чужеродные белки и липиды, а также полисахариды животного и растительного происхождения.
В организм человека антигены могут проникнуть несколькими путями:
- Через кровь (например, ужалило насекомое или сделана инъекция и последовала аллергическая реакция на введенное вещество).
- Посредством вдыхания (в воздухе присутствовали аллергены).
- Энтерально (аллерген поступил с пищей, водой).
- Через кожу и слизистые оболочки.
Классификация аллергенов
Существует несколько классификаций аллергенов, одна из самых распространенных основана именно на способе попадания аллергена в организм:
А. Ингаляционные аллергены:
-
Бытовые аллергены:
- бытовая и производственная пыль;
- споры дрожжеподобных и плесневых грибов;
- клещи домашней пыли, корм для рыб.
-
Эпидермальные аллергены:
- эпидермис, частицы эпидермиса, перхоть, волосы человека;
- шерсть, секреты животных (слюна, моча, выделения сальных и потовых желез).
-
Пыльцевые аллергены (пыльца растений):
- деревьев (березы, дуба и др.);
- злаковых культур;
- сорных трав (амброзии, полыни обыкновенной, подсолнечника);
- луговых трав (овсяницы луговой, ежи, мятлика).
- Частицы тел насекомых.
Б. Энтеральные аллергены
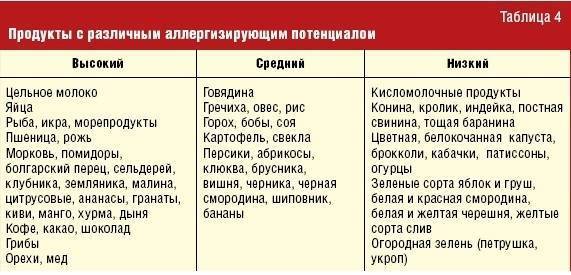
- Пищевые аллергены растительного происхождения (цитрусовые, орехи, кунжут, бобовые, злаки, томаты и др.);
- Пищевые аллергены животного происхождения (рыба, молоко, яйца, морепродукты и др.).
Г. Инсектные аллергены:
- яды перепончатокрылых насекомых (пчел, ос, шмелей, шершней, оводов, слепней и др.);
- слюна кровососущих насекомых (комаров, клопов, мошки и др.).
Как лечить псориаз на локтях
Лечение псориаза на локтях лучше начинать как можно раньше. И проводиться оно должно по назначению врача-дерматолога. Врач обязательно дает общие рекомендации, разработанные для больных:
- избегать стрессов и тяжелых нагрузок;
- не курить, ограничить употребление алкоголя;
- носить белье из натуральных тканей;
- стараться минимально травмировать кожу в области локтей; при постоянной работе за компьютером можно надевать хлопчатобумажные нарукавники;
- во время мытья под душем не растирать кожу жесткими мочалками;
- после душа наносить на кожу увлажняющее гипоаллергенное средство;
- при работе со средствами бытовой химии (стиральными порошками, чистящими средствами и т.д.) надевать резиновые перчатки;
- правильно регулярно питаться.
Методы лечения псориаза локтей
Полезно знать
- Лечение псориаза на голове
- Лечение псориаза на ногах
- Лечение псориаза на ногтях
- Лечение псориаза на руках
- Лечение псориаза на лице
- Лечение ладонно-подошвенного псориаза
В лечении псориатических процессов все большее значение приобретают немедикаментозные методики, основанные на современных достижениях медицины и тысячелетнем опыте китайских и тибетских врачей. Эти методы можно применять как во время обострения для устранения основных симптомов и ускорения наступления ремиссии, так и во время ремиссии для предупреждения обострения. В лечении псориатических высыпаний на локтях применяют следующие методы:
Рефлексотерапия – древнейший метод воздействия на определенные точки на теле человека с целью восстановления нарушенного здоровья. При псориазе на локтях проводятся следующие курсы лечения:
- иглоукалывание – воздействие на акупунктурные точки (АТ) на теле иглами;
- прижигание – воздействие на АТ полынными сигаретами;
- точечный массаж – воздействием на АТ массажем;
- аурикулотерапия – воздействие на точки, расположенные на ушной раковине;
- вакуум-терапия – воздействие на АТ при помощи разреженного воздуха (специальными банками или аппаратом).
PRP-терапия – активизация защитных сил организма путем введения в места поражения на коже собственной плазмы пациента, обогащенной тромбоцитами; новейший метод, отлично зарекомендовавший себя в лечении псориаза.
Аутогемотерапия – метод, давно применяемый в лечении псориаза, положительно влияющий на работу организма в целом; пациенту внутримышечно вводят его же взятую из вены кровь.
Гирудотерапия – курсы терапии пиявками. Особенно эффективны для профилактики обострений.
Фитотерапия – широко используются лекарственные растения. Подбору таких средств специалисты обучаются по европейским и восточным методикам.
Диагностика аллергии
При подозрении на аллергию необходимо рассказать лечащему врачу о том, какие симптомы и как часто вас беспокоят, с чем вы связываете их появление
Врачу важно знать, испытывают ли другие члены семьи подобные симптомы и не страдает ли кто-нибудь из родственников аллергией. После расспросов врач может выполнить исследование для определения типа аллергена или направит вас к аллергологу
Врачи-аллергологи работают во многих государственных и частных медицинских учреждениях
После расспросов врач может выполнить исследование для определения типа аллергена или направит вас к аллергологу. Врачи-аллергологи работают во многих государственных и частных медицинских учреждениях.
Обследование потребуется даже в том случае, если вы уверены, что знаете причину аллергии. Это поможет подтвердить диагноз и точно определить аллергены. Тип исследования, которое может быть назначено, зависит от симптомов, состояния кожи и препаратов, которые вы принимаете. Возможны следующие варианты:
1. Анализ крови. Определяют количество иммуноглобулина Е, которое вырабатывает иммунная система в ответ на воздействие предполагаемого аллергена. Результаты оценивают по шкале от 1 до 6 баллов: 0 баллов означают отрицательный результат, а 6 баллов – крайне высокую чувствительность. Анализ крови особенно актуален в случаях, когда при контакте с аллергеном велика опасность тяжелой реакции или когда предполагаемый аллерген является редким.
2. Кожный prick-тест (уколочная или скарификационная проба). На кожу наносят капли растворов предполагаемых аллергенов. Затем, сквозь каплю кожу прокалывают и наблюдают за реакцией. При наличии аллергии кожа вокруг укола быстро припухает, краснеет и начинает чесаться. Во время исследования используется настолько малое количество аллергена, что кожная проба считается безопасным методом диагностики и может проводиться для людей любого возраста, в том числе и для новорожденных. Однако кожные пробы не показаны людям, страдающим тяжелой экземой или принимающим антигистаминные препараты.
3. Кожный аппликационный тест. Это исследование позволяет выявить аллергены, вызывающие экзему (контактный дерматит). Небольшое количество предполагаемого аллергена наносят на специальные металлические пластины, которые прикрепляют к коже на 48 часов и наблюдают за реакцией. Исследование обычно проводится в дерматологическом (кожном) отделении больницы.
Анализ крови
Анализ выявляет в крови специфические антитела, которые свидетельствуют о наличии аллергии. Кожные пробы – более распространенный вид тестирования, однако в ряде случаев этот вид обследования противопоказан (например, пациент принимает определенные лекарства или состояние кожи не позволяет провести аллергопробы). Тогда врач назначит «кровь на специфические антитела к аллергенам».
Помимо анализов врач обязательно попытается установить особенности вашей аллергии на основании сбора анамнеза. Вы можете заранее записать все, что хотели бы ему рассказать, а также вопросы, которые вас волнуют.
На приеме
Если участковый терапевт заподозрил у вас аллергию, он, скорее всего, направит вас к аллергологу. Некоторые страшно пугаются, когда их направляют к какому-то новому специалисту. Не пугайтесь, во время первого посещения никаких болезненных процедур аллерголог с вами проводить не будет. А будет задавать вопросы о симптомах, связанных с аллергическим заболеванием, об истории их появления и развития.
А еще врач предложит вам пройти аллергологическое тестирование, чтобы выяснить, какие факторы являются причиной вашей аллергии. Аллергологическое тестирование бывает двух видов: кожные пробы или анализ крови.
Расширенный анализ крови на аллергию
При углубленном анализе крови на аллергию, включающем учет IgE- независимых реакций, в лаборатории дополнительно используют методы выявления IgE и IgG антител, находящихся в связанном с лейкоцитами состоянии, а также исследуют активацию клеток (лимфоцитов и др.) in vitro. При выполнении соответствующих тестов: теста дегрануляции базофилов (ТДБ), реакции повреждения гранулоцитов (РПГ), показателя повреждения нейтрофилов (ППН), реакции выброса миелоперокидазы (РВМ), реакции бласттрансформации лимфоцитов (РБТЛ), повышения экспрессии рецепторов активации на аллерген – необходимо учитывать ряд факторов, влияющих на результат теста (вследствие чего он может быть как ложноотрицательным, так и ложноположительным). К ним относятся:
- наличие эозинофилии, лейкопении или лейкоцитоза у пациента;
- системная аллергическая реакция при наличии контакта с аллергеном до или во время сдачи анализа;
- медикаментозная терапия мембран-стабилизирующими, антигистаминными и глюкокортикостероидными препаратами;
- развитие аллергии по местному механизму, когда сенсибилизированные клетки могут не находится в кровотоке;
- реакция сенсибилизированных лимфоцитов на аллерген зависит от вида аллергена, поэтому спектр цитокинов и экспрессируемых молекул активации может быть отличным от выбранного для диагностики.
Диагностика аллергии с помощью кожных и провокационных тестов проводится в специализированных аллергологических кабинетах (не в лабораториях) под контролем врача-аллерголога и требует согласия пациента. Врач проводит выбор тестируемых аллергенов, оценивает наличие противопоказаний и выполняет учет результатов. Как и в случае лабораторных анализов, при кожных пробах решающее значение имеют качество реагентов и методика выполнения. Наиболее стандартизованным методом считается прик-тест (проба уколом). Однако результаты кожных тестов также не всегда совпадают с данными анамнеза и клинической картиной. Ложноотрицательные кожные пробы на аллергены наблюдаются у 15-25% взрослых и до 30% детей, больных бронхиальной астмой. При постановке кожных проб с аллергеном домашней пыли у больных ревматоидным артритом (не аллергиков), они были положительными у 20% больных. Причины этого, кроме неправильной техники постановки проб, могут быть следующие:
- физиологические особенности кожных покровов и слизистых;
- период после аллергической реакции или острый период во время проведения пробы;
- медикаментозная терапия препаратами тормозящими аллергические реакции: антигистаминными, мембрано-стабилизирующими, антидепресантами,
кортикостероидами и др.; - прием лекарств, пищевых продуктов, которые являются либераторами (стимуляторами) гистамина, серотонина и других медиаторов аллергии;
- заболевания кожи различной этиологии и высокий кожный дермографизм;
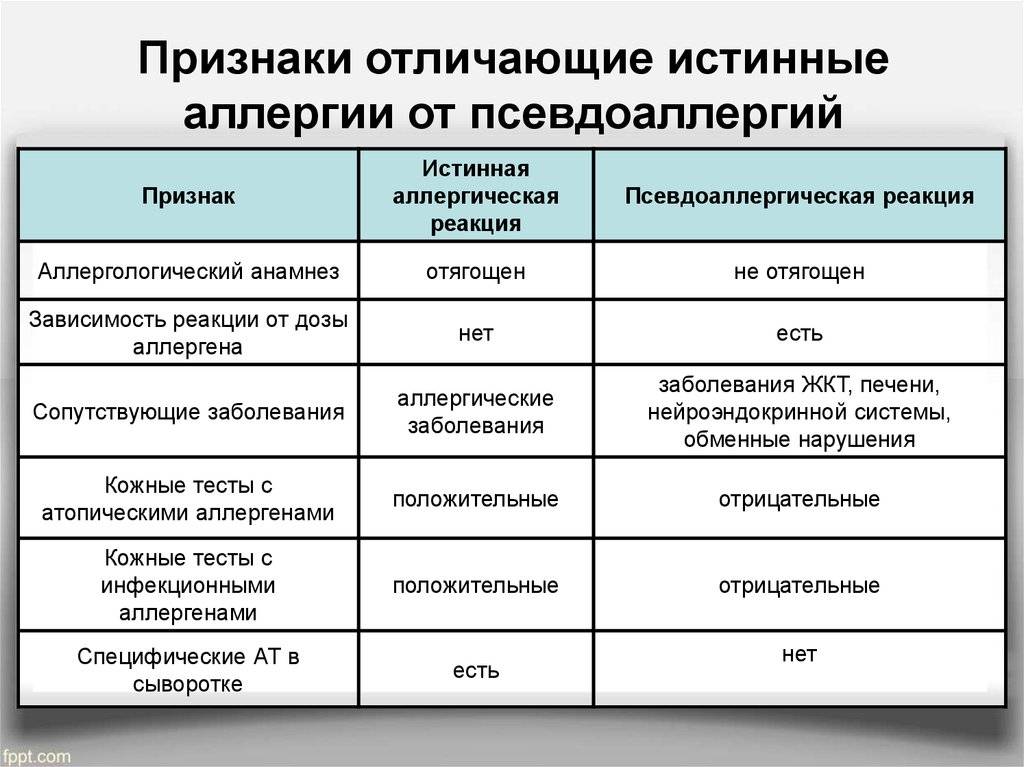
- псевдоаллергические реакции.
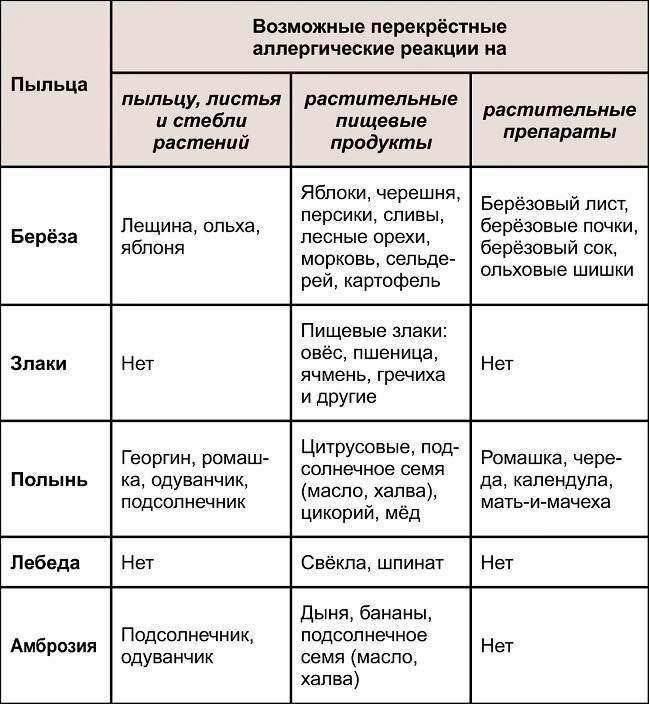
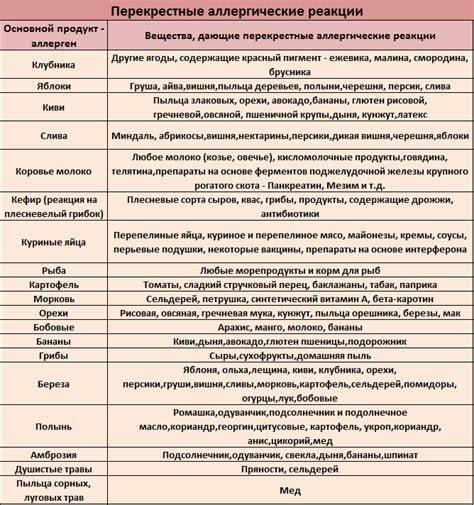
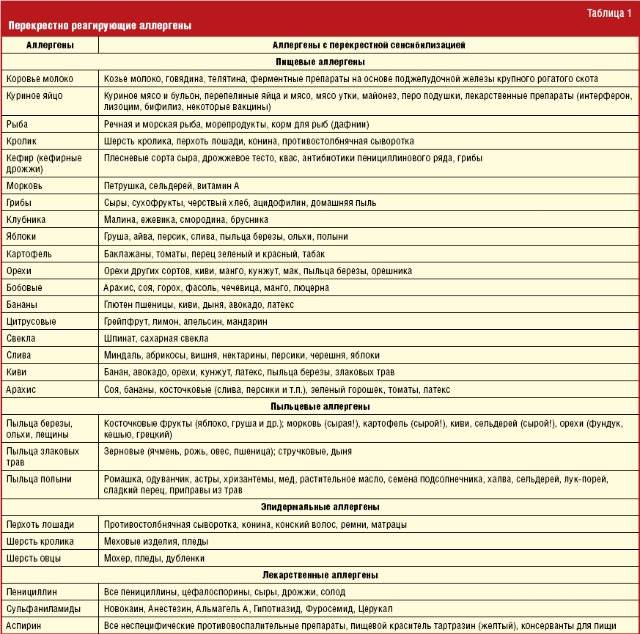
Важной причиной, из-за которой иногда наблюдается расхождение данных аллергологического анамнеза, клинической симптоматики и анализов на аллергию,
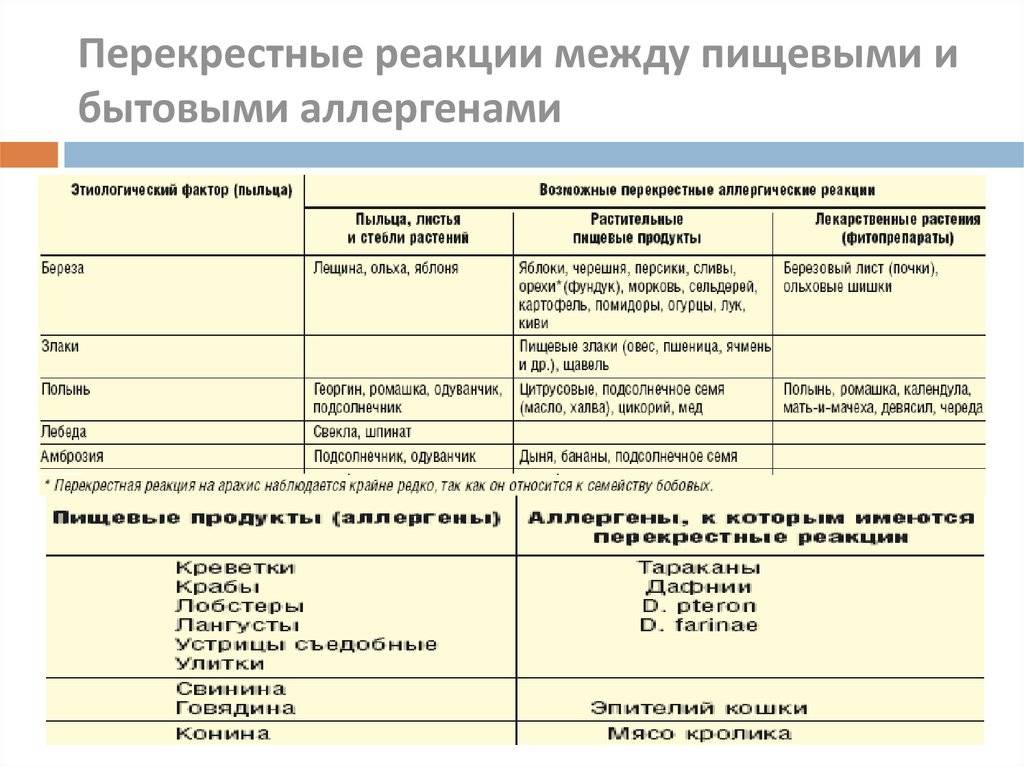
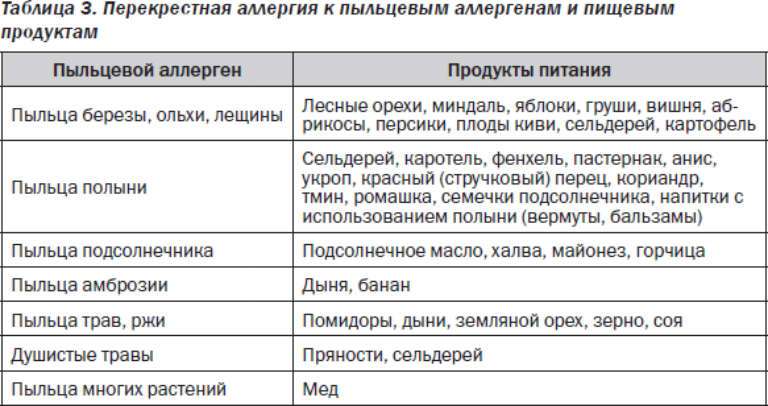
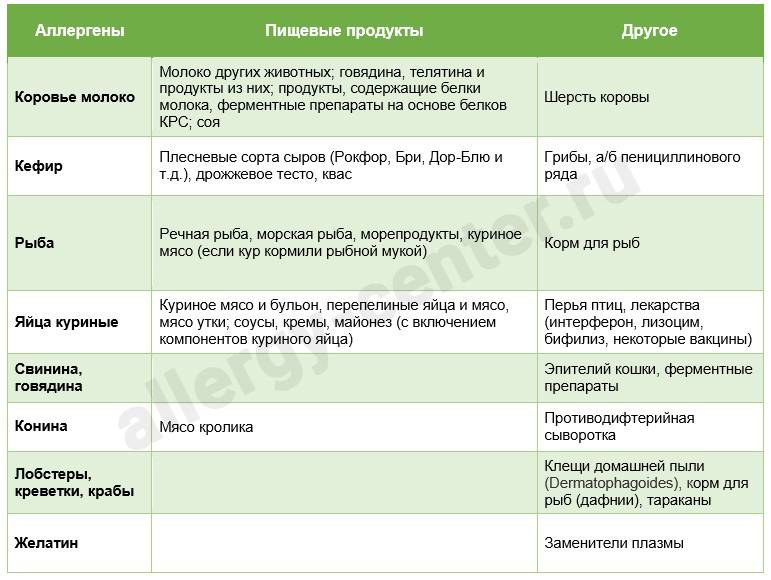
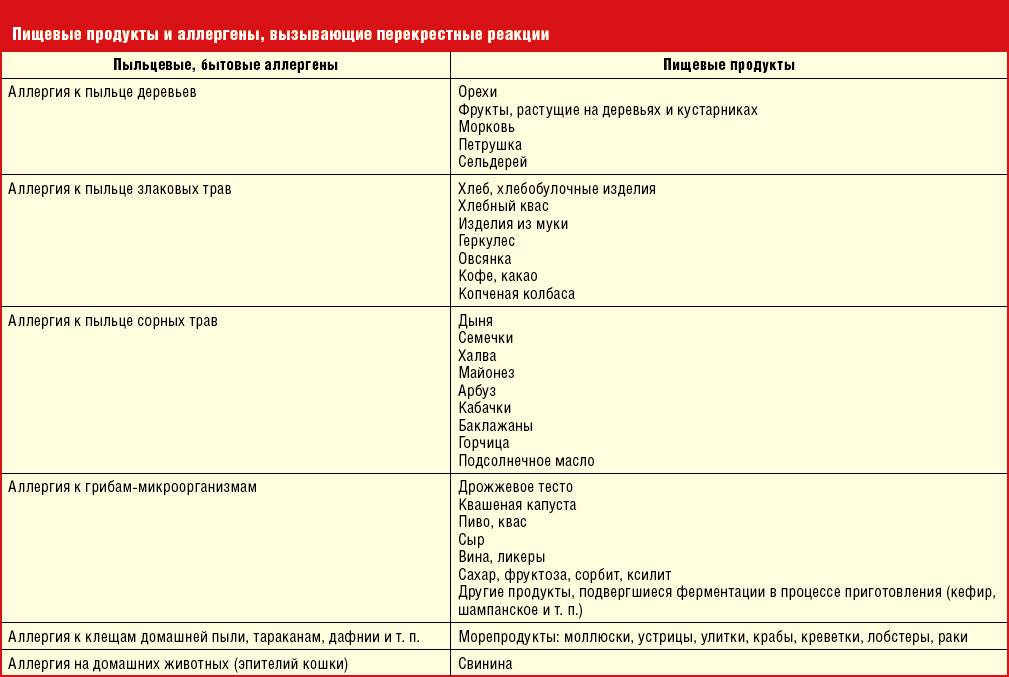
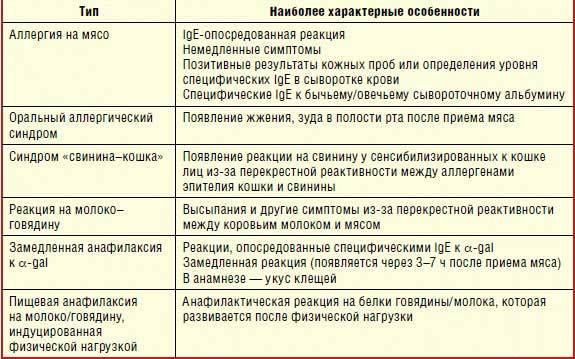
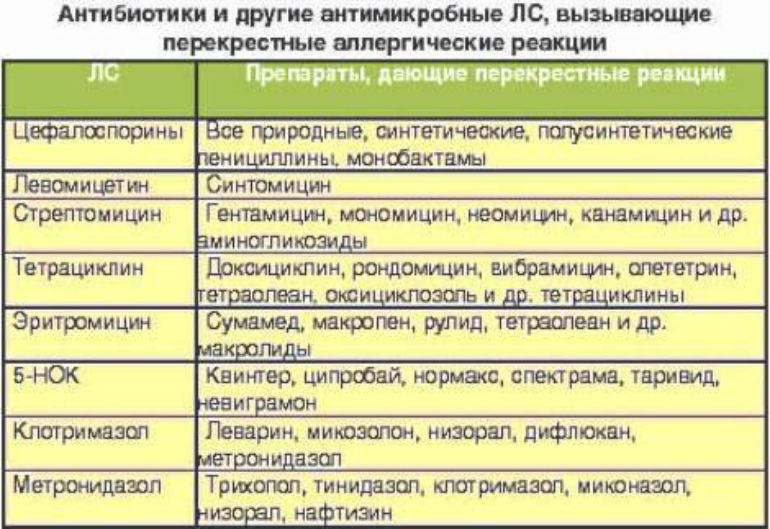
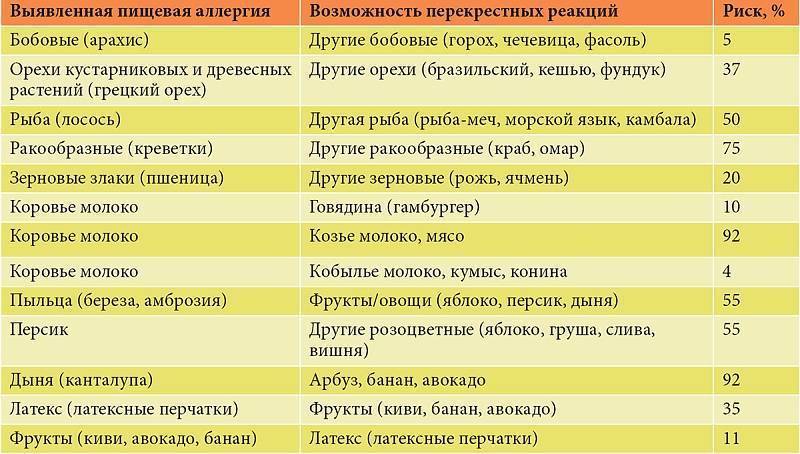
является возможность перекрестных реакций на аллергены. Причем многие из них относятся к перекрестным реакциям между аллергенами неродственного вида
Это происходит из-за наличия в молекулах разных аллергенов гомологичных (сходных) структур (эпитопов), что приводит к ложноположительным реакциям (анализам) на аллерген, с которым у пациента не было контакта ранее и/или к которому у него нет состояния аллергии. Например, один из аллергенов березы, профилин, обнаружен также в пыльце ольхи, орешника, дуба, подсолнуха, в сельдерее, яблоке, персике, дыне, груше, черешне, сое, арахисе, латексе и др.; а один из аллергенов клещей домашней пыли – тропомиозин, имеется в креветках, таракане, кальмаре и др.
Вышеперечисленные факты указывают на ряд важных проблем при назначении и выполнении анализов на аллергены. Это обуславливает повышенные требования к лабораториям, проводящим подобные анализы, а также непременное участие врача аллерголога в назначении и интерпретации анализа.