Лечение пяточной шпоры в клинике «АЛЬФА ТЕХНОЛОГИИ»
В медицинском центре «АЛЬФА ТЕХНОЛОГИИ» лечение пяточной шпоры выполняется консервативными методами, включая физиотерапию, фармаколечение, массаж и лекарственные блокады. Наиболее выраженный терапевтический эффект при этом заболевании оказывает ударно-волновая терапия – уникальная лечебная методика, основанная на воздействии на ткани низкочастотных акустических ударных волн.
Проникая в область поражения на четко заданную глубину, волновые вибрации вызывают в тканях целый комплекс положительных изменений:
- Улучшается кровообращение и лимфоциркуляция.
- Местный метаболизм становится более интенсивным.
- Структурные элементы костного образования становятся рыхлыми и растворяются.
- Спазмированные мышцы расслабляются.
- Устраняется местная воспалительная реакция.
- Постепенно уменьшается боль, а к концу терапевтического курса исчезает окончательно.
- Активизируются процессы репарации и восстановления тканей.
Полноценное лечение пяточной шпоры ударно-волновым методом предусматривает прохождение курса из 5-8 процедур. Эффективность такого лечения очень высока: по окончании курса полное исчезновение болезненных симптомов и выздоровление наступает у 97% пациентов.
Лечение плантарного фасциита ударно-волновым методом имеет целый ряд преимуществ перед остальными методами:
- Абсолютная безопасность и безвредность (практически не имеет противопоказаний);
- Боль и признаки местного воспаления исчезают уже после первой процедуры;
- Лечение не требует использования медикаментозных препаратов и обезболивания;
- Воздействие акустических волн способствует улучшению всасывания лекарственных средств в пораженные ткани и повышает эффективность фармакотерапии.
Ударно-волновая терапия – передовая методика, гарантирующая быстрое излечение при пяточной шпоре. Приходите к нам – мы поможем Вам вернуть здоровье Ваших ног. Откройте для себя мир легкости движения – центр «АЛЬФА ТЕХНОЛОГИИ» позаботится о Вас!
Как применять детям
Польза для приема детям бесспорна. Множество элементов помогают молодому организму развиваться, расти и дифференцироваться клеткам и тканям.
При нормальном развитии ребенок получает прикорм с шестимесячного возраста. До этого периода, согласно ВОЗ, желудочно-кишечная система и иммунная система не готовы принимать другую пищу, кроме грудного молока.
Прикорм начинается медленно, в неделю нельзя добавлять больше одного нового продукта. Из-за специфичного состава и формы семечек малыш не может до трех лет правильно жевать и проглатывать мелкие семена.
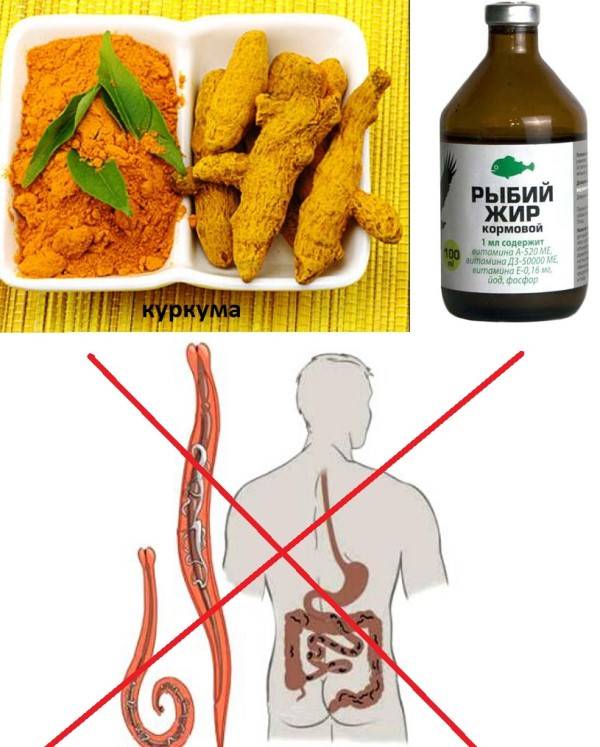
Заболеваемость паразитарными болезнями среди детского населения высока, дети часто не соблюдают правил личной гигиены, кладут пальцы и посторонние предметы в рот. Лечение химиотерапией паразитарную инвазию для ребенка может быть чревато осложнениями. Поэтому мамы стараются лечить детей максимально натуральными средствами.
Использование в качестве терапии против паразитов семена тыквы – распространенный и действенный метод при лечении легкой степени тяжести гельминтоза.
Пиперазин
Действующее вещество этих таблеток против гельминтов – пиперазин адипинат. Препарат эффективен в отношении круглых червей (остриц и аскарид). На яйца паразитов лекарство не действует, только на взрослых особей. Назначается препарат взрослым и детям.
Курс лечения «Пиперазином» – 2 дня. Чтобы усилить положительный эффект от лечения, желательно в это время принимать слабительное или делать клизму. Через 2 недели рекомендовано повторить курс лечения.
Побочные эффекты при лечении этим препаратом почти отсутствуют, его назначают взрослым и детям от 3 лет. Для предотвращения повторного заражения нужно соблюдать правила гигиены.
Пиперазин
АО “Фармстандарт”, Россия
Пиперазин – противогельминтный препарат, эффективен при аскаридозе и энтеробиозе. Оказывает парализующее действие на нематод: нарушая функцию их нервно-мышечной системы, вызывает паралич мускулатуры.
от 11
Классификация
Демодекоз (фото можно найти ниже) классифицируется на 2 основные клинические формы — первичный и вторичный. Первый диагноз выставляется в случае резкого всплеска паразитарного размножения и эффективного лечения с применением противопаразитарных препаратов. В большинстве случаев он встречается у лиц, старше 40 лет. Вторичная форма диагностируется при выявлении сопутствующих поражений кожных покровов и системных болезней (как правило, связанных с иммунодефицитом). В некоторых случаях такой диагноз обнаруживается у людей, принимающих ингибиторы рецепторов эпидермального фактора роста и у тех, кто был подвержен ультрафиолетовому воздействию.
На основании симптомов, проявляющихся на кожных покровах, выделяют следующие разновидности демодекоза:
- Акнеформный — наличие папул и пустул, похожих на угри;
- Розацеаподобный — папулы проявляются вследствие разлитой эритемы;
- Себорейный — кожная сыпь сочетается с шелушением;
- Офтальмологический — воспаление век, сопровождающееся дискомфортом в пораженном глазу.
Анализ
Важно понимать, что контроль нормы прогестерона является жизненно важным для любого человека. Для этого достаточно обратиться в наш медицинский центр, где есть современная лаборатория, позволяющая максимально быстро получить точные результаты исследования
Как указывалось выше, половой гормон у женщин колеблется в зависимости от менструального цикла, поэтому необходимо сдавать анализ в определенные дни. Оптимальным периодом считается 22 день цикла (при условии стабильной менструации). При наличии каких-либо сбоев или задержек потребуется сдать анализ на норму прогестерона несколько раз: через неделю после начала менструации, на 14 и на 20 день. Благодаря этому удаётся эффективно оценить динамику изменений.
Этот анализ не нуждается в сложной подготовке. Для получения максимально достоверных диагностических данных необходимо сдавать кровь натощак (отказаться от приема пищи минимум за 8 часов до процедуры) в утреннее время. За сутки до забора крови потребуется ограничить потребление продуктов, стимулирующих работу центральной нервной системы (кофе, крепкий чай и блюда с большим количеством специй). Также настоятельно рекомендуется отказаться от употребления алкогольных напитков и сделать перерыв в курени. Этих подготовительных мероприятий будет достаточно для того, чтобы точно выявить нормальный, сниженный или повышенный прогестерон.

Этот анализ нередко назначается пациенткам, страдающим от бесплодия. Помимо этого, его назначение целесообразно при диагностировании наращений менструального цикла и маточных кровотечений разной интенсивности неуточненной этиологии. У мужчин сниженный или повышенный прогестерон может свидетельствовать о патрологии яичек, наращении работы надпочечников или щитовидной железы.
Как правило, результаты можно получить в нашей лаборатории в течение 1-2 рабочих дней. Расшифровкой диагностических данных занимается исключительно лечащий врач. На основании полученных сведений он назначает дополнительную диагностику, ставит правильный диагноз и подбирает оптимальный терапевтический курс, нацеленный на достижение нормы прогестерона и улучшение текущего состояния. В большинстве случаев, для лечения используются лекарственные препараты. Не меньшей эффективностью обладает и модификация образа жизни больного. Такая комбинация лечебных мероприятий позволяет добиться лучших результатов в кратчайшие сроки.
Аденоидит
Не стоит путать аденоидные вегетации с аденоидитом. Аденоиды — это разрастание носоглоточной миндалины, мешающее нормальному дыханию. Аденоидит — это воспаление в самой миндалине, по признакам схожее с симптомами простуды. Это две разные проблемы, соответственно и подходы к терапии тоже разные. Вылечить аденоиды (гипертрофию миндалины), то есть удалить лишнюю ткань в носоглотке, без хирургического вмешательства нельзя. Аденоидит же наоборот лечится консервативными способами: снимается отечность, воспаление исчезает, пропадают симптомы.
Аденоидит сопровождается следующими симптомами:
- повышение температуры тела;
- постоянно заложен нос, применяемые сосудосуживающие капли не эффективны;
- гнусавый голос;
- дыхание через рот;
- боль в горле;
- нарушение аппетита;
- кашель.
Диагностика
Демодекоз на лице и кожных покровах диагностируется врачом-дерматологом. Если заболевание является вторичным и развилось на фоне основной болезни, то с диагностической и лечебной целью могут привлекаться врачи других специальностей (гастроэнтеролог, гинеколог, трихолог, эндокринолог и т.д.). Для диагностики, в первую очередь, применяется визуальный осмотр. Врач оценивает состояние кожи, глаз и пораженных участков тела. Помимо этого, практикуется биомикроскопия глаза и лабораторные методы обследования. Самыми информативными из них считаются:
- Биомикроскопия глаза щелевой лампой — неинвазивное обследование, направленное на поиск активного воспаления. Это абсолютно безболезненная манипуляция, не требующая специальной подготовки;
- Ресничная проба — предусматривает взятие свежеудаленных ресниц (по 4 с каждого века) для дальнейшего изучения под микроскопом. С помощью этого метода удается определить численность паразитов (наличие более 1 клеща на 2-4 ресницах является болезнетворным). Это также безболезненная процедура, но перед её проведением необходимо отказаться от декоративных и уходовых косметических средств на несколько дней;
- Биопсия. Это наиболее информативный диагностический способ, но самый травматичный. Диагностика проводится под местным обезболиванием с применением трубчатого ножа или скальпеля. Взятый биоматериал закрепляется в формалиновом растворе на сутки и обрабатывается красящими веществами. Это дает возможность визуализировать в полном объеме железу и соседние ткани с патогенным клещом.
Виды и стадии развития ячменя
- наружный ячмень – это болезненное образование на линии ресниц, которое быстро гноится. Признаки ячменя в этом случае видны невооруженным глазом, что упрощает диагностику;
- внутренний ячмень – локализуется в пределах века, вызывает неудобство с сильной болью и ощущением инородного предмета в глазу. Это обнаруживается при визуальном медицинском осмотре.
- Формирование и развитие ячменя происходит в несколько этапов:
- процесс инфильтрации. Отмечается появление первых характерных признаков нагноения: зуд, припухлость, покраснение века в области воспаления. В течение нескольких часов дискомфорт усиливается;
- процесс нагноения. На поверхности образования видна капсула с гнойным содержимым. При увеличении объема гноя или механическом напряжении он может преждевременно вырваться наружу;
- процесс прорыва гнойной капсулы. Если воспаление не вспыхнет само по себе, хирург вскроет его. Отделение гнойного содержимого происходит в течение нескольких дней;
- исцеление. На месте язвы образуется корочка, под которой образуется тонкий слой регенерированной кожи. В зависимости от качества курса лечения и состояния иммунной системы период заживления может длиться от нескольких дней до нескольких недель.
Причины и симптомы аритмии (нарушение ритма сердца)
Аритмия (нарушение ритма сердца) появляется из-за неправильного прохождения электрических импульсов через ткань миокарда и это может быть вызвано несколькими причинами: нарушением непосредственно проводящей системы сердца (чаще всего речь идет о мерцательнойй, синусовой аритмии), нарушением целостности миокарда (сердечной мышцы) или же нарушениями вегетативной (нервной) регуляции сердечной деятельности. Неконтролируемое учащение сердцебиения может также быть следствием выброса стрессорных гормонов при панических атаках и любых телесных проявлениях тревоги, стресса. Также сердцебиение может возникать при неадекватной выработке стрессорных гормонов надпочечниками (подлежат проверке) и щитовидных гормонов.
Чаще всего аритмии проявляются следующими симптомами:
- Быстрое сердцебиение.
- Медленное сердцебиение.
- Ощущение «провала» при нормальном сердцебиении, перебои.
- Одышка
- Боль и сдавление за грудиной.
- Головокружение и предобморочные состояния.
При появлении любого из этих симптомов мы рекомендуем обратиться к врачу для индивидуального подбора лечения аритмии!
Наиболее частые причины аритмии:
- Ишемическая болезнь сердца. При недостаточном кровообращении из-за сужения просвета сосуда, питающего ткань миокарда, обесточенная мышца не может нормально проводить электрические импульсы. Ишемическая болезнь сердца часто выступает причиной мерцательной аритмии (фибрилляции предсердий), синусовой аритмии.
- Ревматические заболевания. При ревматических заболеваниях часто поражаются клапаны сердца, что часто выступает причиной аритмии.
- Тиреотоксикоз или гипотиреоз. Нарушения в функционировании щитовидной железы приводит к развитию аритмии практически в каждом случае. В этом случае аритмия проходит при грамотном лечении основного заболевания.
- Врожденные особенности строения проводящих путей сердца, например, наличие дополнительного проводящего пучка.
- Сахарный диабет косвенно является причиной аритмии в случаях снижения содержания количества сахара в крови (гипогликемии). Гипогликемия сама по себе возможна при длительном голодании или низкоуглеводной диете. Сахарный диабет часто выступают причиной нарушения работы миокарда и, как следствие, синусовой, мерцательной аритмии.
- Нарушения в работе вегетативной нервной системы. Неврозы, длительный стресс, хроническое недосыпание во многих случаях выступает причиной аритмии. В таком случае чаще всего возникает дыхательная аритмия. Причиной дыхательной аритмии часто выступает хроническая интоксикация при использовании стимуляторов: никотин, кофеин и др. Физиологической (т.е. нормальной) дыхательная аритмия может быть только в подростковом возрасте, во время становления нервной системы.
Способы лечения
Лечение крауроза вульвы проводят по индивидуально составленной программе. Успешность мероприятий зависит от времени обращения к врачу. Чем раньше будет подобрана адекватная терапия, тем больше шансов на выздоровление или купирование симптомов.
Лечение должно быть комплексным и длительным, с тщательным контролем эффективности мероприятий. Основную роль играет медикаментозное лечение.
В комплексной терапии крауроза применяют:
- антигистаминные средства;
- седативные препараты;
- средства местного действия с эстрогенами, анестетиками, глюкокортикостероидами;
- антибактериальные и противозудные мази;
- гормональные препараты системного действия;
- витамины;
- биогенные стимуляторы;
- иммунокорректоры.
В консервативную терапию также входит диетическое питание, устранение стрессов, тщательное соблюдение правил личной гигиены. В нашей клинике для лечения крауроза применяются лазеротерапия и плазмолифтинг.
Плазмолифтинг хорошо зарекомендовал себя в лечении гинекологических заболеваний благодаря улучшению клеточного обмена и микрофлоры влагалища. Метод заключается в введении пациенту собственной плазмы, как правило лечение проходит курсом. В среднем для улучшения состояния требуется пройти 3-6 процедур через каждые 7-10 дней.
В тяжелых случаях пораженные ткани удаляют с помощью лазера. При признаках малигнизации кожу вульвы иссекают хирургическим путем.
Пациентки с таким диагнозом должны дважды в год посещать гинеколога для контроля развития заболевания. При подозрении на озлокачествление проводят гистологию и цитологию проб из патологических очагов.
Методы и способы лечения фтириаза
Современная медицина обладает большим арсеналом фармакологических средств лечения, способных устранить пикантную проблему. Лечение фтириаза, или лобкового педикулёза, проводится специальными аэрозолями и/или мазями, содержащими перметрин. Вещество представляет собой природный противопаразитарный инсектицид, обладающий нейротоксическими свойствами, направленными на борьбу с паразитическими насекомыми.
Среди наиболее действенных лекарственных форм, оказывающих влияние на яйца и личинки лобковой вши, можно отметить следующие фармакологические препараты:
- Спрей-Пакс – лекарственное средство против эктопаразитов. Препарат распыляется по всей волосистой поверхности лобковой зоны и после 30 минут реакционного действия смывается мыльным раствором под большой струёй проточной воды. Побочные действия: жжение и аллергическая реакция в месте соприкосновения действующего вещества с кожей.
- Медифокс – прозрачная светло-желтая или бесцветная жидкость, обладающая противопаразитарной активностью. Действие препарата направлено на мембранное разрушение нервных клеток паразита, его яиц и личинок. Лекарственная форма не вызывает местно-раздражающий эффект, не обладает кожно-резорбтивным и сенсибилизирующим действиями. Противопоказан детям до 2-х лет и при индивидуальной непереносимости составляющих препарата.
- Ниттифор-крем – педикулицидное эффективное лекарственное средство, обеспечивающее высокий результат борьбы с различными эктопаразитическими насекомыми. После 10-15 минут реакционного воздействия вся клеточная нейромышечная структура паразита разрушается и теряет свою жизнеспособность. Лекарственная форма обладает побочным эффектом. Лишь после определения физиологических особенностей пациента, а также учёта его возраста, пола и характера инфицирования консультирующий врач назначает Ниттифор-крем.
- Пара Плюс – фармакологический препарат противопедикулёзной активности, позволяющий за короткий промежуток времени избавиться от назойливого присутствия паразитических насекомых. Противопоказан детям до 3-х лет, астматикам, а также при индивидуальной непереносимости препарата.
- Бензилбензоат (мазь) – лекарственное противопедикулёзное средство для наружного применения. Мазь имеет желтовато-белый цвет и специфический запах из-за насыщенного биохимического состава действующих и вспомогательных веществ. Лекарственное средство наносится тонким слоем на зону паразитического поражения, и после реакции с верхним слоем эпидермиса оказывает фармакокинетическое действие. Препарат не всасывается в системный кровоток. Курс лечения определяется дерматовенерологом.
Противопоказанием к применению данной группы лекарственных средств является нарушение целостности кожного покрова, например, трещины, язвы, порезы. Кроме того, не следует использовать лекарство против лобкового педикулёза при сверхчувствительности организма к действующим биохимическим компонентам фармакологического препарата.
Лобковая вошь: лечение в домашних условиях
Ещё до появления мощных противопедикулезных лекарственных средств люди эффективно избавлялись от лобковых вшей. Перед началом проведения домашней терапии рекомендуется сбрить волосы на инфицированных участках тела. Рассмотрим несколько высокоэффективных рецептов народной медицины против фтириаза:
- Место поражения лобковой вошью обрабатывается керосином, разбавленным наполовину водой. После 10 минут лечебной процедуры следует обработанные участки тщательно промыть мыльным раствором. Лечение керосином проводится 3 раза в день.
- Чтобы не повредить кожу при лечении лобкового педикулёза в домашних условиях, можно использовать обычное растительное масло, которое обильно наносится на зону поражения.
- Эффективное средство уничтожения лобковых вшей – серная мазь. Втирается лекарственный препарат в зону поражения тонким слоем. Длительность лечения составляет 3-4 дня при условии ежедневных утренних и вечерних домашних процедур.
- Стакан свежевыжатого сока граната смешивается с 2 ст. л. сухого мятного листа. Вся лекарственная смесь отправляется на огонь и доводится до кипения. После остывания раствор втирается в кожу 3-4 раза в день. Курс лечения неограничен.
К прочим эффективным средствам домашнего лечения против фтириаза относятся:
- дустовое мыло;
- уксусный раствор;
- чемеричная вода;
- отвар пижмы;
- клюквенный сок;
- настой из багульника или жимолости;
- перечная мята;
- перекись водорода.
Чтобы не навредить своему организму, перед началом домашней терапии следует проконсультироваться с врачом.
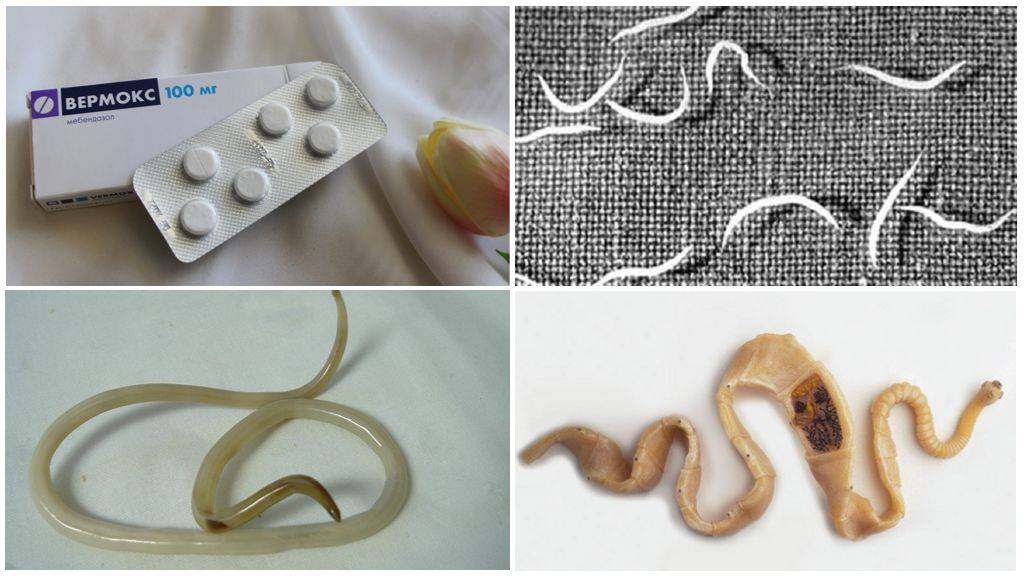
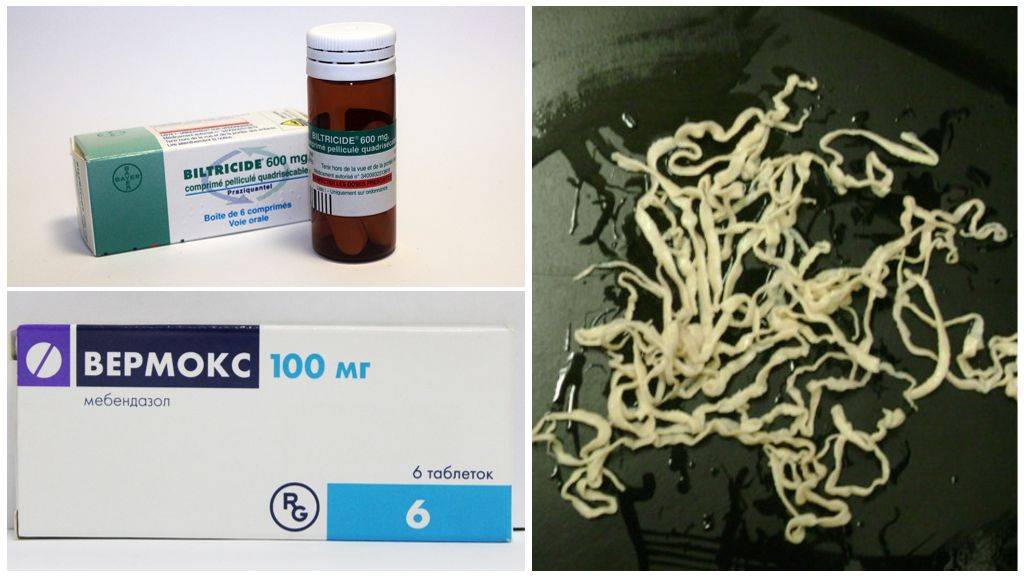
Вермокс
Это лекарство против глистов выпускается в таблетках, а действующее вещество – мебендазол. «Вермокс» выводится с калом (а 10 % – почками), не всасывается через стенки кишечника. Препарат от паразитов показан детям от 3 лет и взрослым. Действует на круглых червей и нематод, цестод. На яйца паразитов не действует, но подавляет личинок и взрослых глистов.
В зависимости от веса тела нужно выпить 2-4 таблетки сразу. Лечение длится 3 дня (поэтому нужно будет купить несколько упаковок «Вермокса»). Во время лечения нужно избегать жирной еды, спиртного и слабительных.
Вермокс
Gedeon Richter (Гедеон Рихтер), Венгрия
— энтеробиоз; — аскаридоз; — анкилостомидоз; — стронгилоидоз; — трихоцефалез; — трихинеллез; — тениоз; — эхинококкоз (при невозможности оперативного лечения); — смешанные гельминтозы.
от 82
Хирургическое лечение
В особых ситуациях оториноларинголог может назначить аденотомию — операцию по удалению вегетаций. Существует ряд показаний к аденотомии:
- когда не удается эффективно лечить ребенка консервативными способами;
- невозможность полноценно дышать носом приводит к частым болезням: ангина, фарингит и т.д.
- повторяющиеся воспаления в ушах;
- ребенок храпит, возникают остановки дыхания во сне (апноэ).
Вмешательство противопоказано при болезнях крови, в период обострения инфекционных заболеваний и детям младше двух лет.
Перед аденотомией нужно убрать воспаление, вылечив аденоидные вегетации. Сама операция длится всего 15-20 минут и проходит под местным наркозом. Пациент во время манипуляции располагается в кресле, немного запрокинув голову, а ЛОР-врач с помощью особого инструмента — аденотома — захватывает ткань вегетаций и отрезает ее резким движением руки. После манипуляции возможно небольшое кровотечение. Если операция прошла успешно и осложнений не выявлено, пациента отпускают домой.
Альтернатива стандартной операции, более современное вмешательство, – эндоскопическая аденотомия. Проводится с помощью эндоскопа. Этот способ значительно увеличивает процент проведенных операций без осложнений.
После вмешательства нужно сутки соблюдать постельный режим и пару недель ограничить себя в физических нагрузках и активности. Следует уменьшить время нахождения на солнце, противопоказаны горячие ванны. Оториноларинголог посоветует курс дыхательной гимнастики, который непременно поможет пациенту восстановиться и вернуться к нормальному образу жизни.
Диета при глоссите
Поскольку глоссит – это воспаление языка, очень важно уделить должное внимание диете. Она должна как можно меньше раздражать слизистую оболочку языка. Для этого нужно соблюдать ряд правил:
Для этого нужно соблюдать ряд правил:
- Еда обязательно должна быть свежеприготовленной, натуральной и термически обработанной;
- Температура жидкости и еды должна быть не ниже 36 градусов и не выше 40 градусов по Цельсию;
- Лучше всего, если еда будет мягкой, а в идеале вообще перетертой и однородной;
- Газированные и кислые напитки полностью запрещены;
- От крепкого чая и кофе также лучше отказаться;
- Следует полностью исключить вероятность травмирования косточками от птицы или рыбы;
- Пряную, кислую, соленую и острую пищу нужно исключить, то есть под запретом горчица, любые перцы, уксусные заправки и специи;
- Лучше есть поменьше сладкого, особенно леденцов, поскольку глюкозой питаются многие микроорганизмы, и это спровоцирует развитие глоссита;
- Не стоит пить алкоголь и курить табак;
- От кислых ягод и фруктов, к примеру, цитрусовых, лучше отказаться;
- Соления и консервированные продукты, а также копчения, тоже не полезны для языка, пораженного глосситом.
Нередко бывает, что глоссит оказывается следствием другого заболевания воспалительного характера.
Виды конъюнктивита у детей

Конъюнктивиты различной этиологии находятся в числе самых частых недугов у малышей.
В этой статье
Возбудители заболевания распространяются контактно-бытовым и воздушно-капельным путем, а младенцы первого года жизни имеют еще очень слабый иммунитет и не способны сопротивляться инфекциям в достаточной мере. Вирусное заражение может произойти при посещении общественного места, от родителей, бактерии же с грязных рук легко попадают на слизистую оболочку глаз. В зависимости от причины, вызвавшей развитие конъюнктивита у ребенка до года, выделяют несколько видов.
- Аллергический. Воспаление глаз развивается при раздражении конъюнктивы различными веществами. В таком возрасте это чаще всего происходит, например, при введении нового вида пищи. Аллергия также может возникнуть на лекарства, средства гигиены, от укуса насекомых.
- Бактериальный. Наиболее распространенный вид конъюнктивита у детей, которым они нередко заражаются от больной матери при родах (бленнорея новорожденных, хламидийный конъюнктивит), а также при попадании в глаза различных микроорганизмов.
- Вирусный. Его провоцируют различные микроорганизмы, в частности, аденовирусы, энтеровирусы и пр.
- Дакриоцистит. Возникает вследствие непроходимости слезного канальца. Данная глазная патология вполне успешно лечится при своевременно принятых мерах.
Общий признак для всех видов воспаления глаз — покраснение и отек внутренней оболочки века, однако для каждого из них также характерны свои особенности. Рассмотрим причины и симптомы различных видов конъюнктивита, а также дакриоцистита у малышей до года.