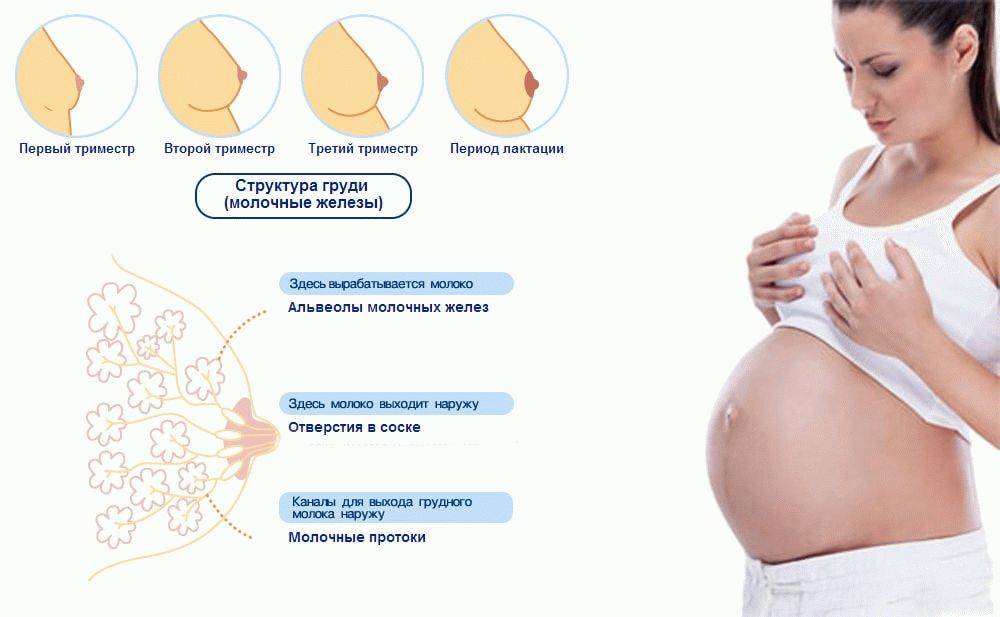
Симптомы инволюции
Как и любой физиологический процесс, инволюция грудного вскармливания сопровождается рядом характерных признаков и симптомов. Этот процесс запускается, когда малышу исполняется 1,5-2 года, и его организм перестаёт испытывать острую необходимость в материнском молоке. Симптоматика инволюции во многом схожа с ощущениями, которые испытывает женщина в 1 триместре беременности.
К характерным признакам инволюции лактации относят:
- Общее недомогание, слабость, повышенная утомляемость.
- Повышенная раздражительность и резкие перепады настроения.
- Нарушения менструального цикла и снижение иммунитета.
- Болезненность области сосков.
- Головокружение после кормления малыша.
- Отсутствие приливов грудного молока у кормящей женщины. Молодая мама перестаёт ощущать привычный дискомфорт, вызванный длительными перерывами между кормлениями. Этот процесс обеспечивает безболезненное прекращение лактации без риска лактостаза.
- Отсутствуют случаи самопроизвольного вытекания порций грудного молока из молочных желез.
- Увеличение активности ребёнка в процессе грудного вскармливания. Рост малыша обуславливает увеличение потребности его организма в материнском молоке. Нехватка грудного молока заставляет ребёнка осуществлять частые сосательные движения. При инволюции возрастает не только частота сосательных движений, но и длительность кормления.

Изменения затрагивают также качественный состав грудного молока. Во время инволюции этот продукт становится более густым, содержит большое количество иммунных клеток и внешне напоминает молозиво. В состав инволюционного грудного молока входят компоненты, способствующие полноценному развитию центральной нервной системы и других структур детского организма.
Современная система консервации вымени
Ввиду такого положения в хозяйстве было решено применять современную систему консервации вымени с применением одномоментного запуска и с интрацистернальным введением пролонгированных противомикробных препаратов. А именно:
- за 60 дней до запланированного отела животных переводили на рацион сухостойных коров, извлекая из него сочные и лактогенные корма;
- за 50 дней исследовали секрет вымени при помощи калифорнийского маститного теста на наличие субклинического воспаления;
- при негативном результате экспресс-теста на мастит в каждую четверть вымени сразу (согласно инструкции по применению) вводили по одному шприцу препарата, предназначенного для запуска коров. После введения интрацистернального препарата корову не выдаивали. При повышенном количестве соматических клеток в молоке животное не подлежало лечению (см. ниже).
Отек вымени, который возникает после прекращения доения, проходит на протяжении одних-трёх суток
Важно, чтобы в тот момент у коровы не возникло рефлекса молокоотдачи, вызванной доением других коров. То есть в момент запуска сухостойных коров следует отделять в другую группу.
В отдельных случаях для облегчения стрессового состояния животным применяли стимулятор обмена веществ Катозал в дозе 15 мл на голову.
Дополнительными преимуществами одномоментного запуска является создание условий для роста объема молокопродукции на 5-10 % в последующую лактацию благодаря физиологической стимуляции роста молочной ткани, а также весомое уменьшение заболеваемости новорожденных телят на желудочно-кишечную патологию в результате улучшения санитарного качества молока.
Какие препараты применять для консервации вымени
Для консервации вымени в хозяйстве применяли интрацистернальные пролонгированные препараты клоксациллина разных производителей, в частности, Байоклокс ДС. Такие шприцы-тубы содержали действующее вещество клоксациллина бензантин – 500 мг. Этот антибиотик широкого спектра действия высокоактивен против контагиозных возбудителей – S.agalactiae и стафилококков, стойких к пенициллину, а также патогенов, ассоциированных с окружающей средой. Результаты применения препаратов приведены в таблице.
Согласно результатам, приведенным в таблице, оба препарата проявили высокую эффективность в составе программы консервации вымени.
Чем обусловлена важность правильной интимной гигиены после родов?
В послеродовой период, который обычно длится 42 дня, внутренние и наружные половые органы женщины постепенно перестраиваются и возвращаются в дородовое состояние. До тех пор, пока они не пройдут инволюцию (обратное восстановление), половые органы нужно особенно тщательно оберегать от попадания в них инфекции. Почему же гигиена матери после родов так важна?
- Участок матки, к которому крепилась плацента, представляет собой раневую поверхность. Из-за большого количества мелких кровеносных сосудов, расположенных в этом месте, регенерация плацентарного места происходит достаточно медленно, и восстанавливается полностью только к концу послеродового периода. Поэтому если в полость матки (в частности – на место крепления плаценты) попадет инфекция, это может привести к началу воспалительного процесса – эндометриту.
- Во время прохождения ребенка по половым путям на стенках вагины, шейки матки, половых губах могут появляться разрывы и трещины. И если первые нуждаются в наложении швов, то вторые регенерируются самостоятельно. Однако до того момента, пока микротравмы не заживут, их необходимо тщательно оберегать от попадания инфекции. Использование правильно подобранных средств гигиены после родов позволяет защитить места травм от проникновения в них болезнетворных микроорганизмов и предотвратить воспаление.
Мнение эксперта
Обратите внимание: если во время родоразрешения женщине накладывали швы, необходимо регулярно обрабатывать их антисептическими препаратами, которые назначит акушер-гинеколог. Кроме того, рекомендуется периодически проветривать зашитую область: так как швы накладываются в области промежности (то есть не на открытом участке тела), возможен их перегрев и появление опрелостей
Чтобы избежать этого, молодым мамам советуют хотя бы раз в день снимать нижнее белье и принимать воздушные ванны интимной зоны.
Врач акушер-гинеколог высшей категории
Оксана Анатольевна Гартлеб
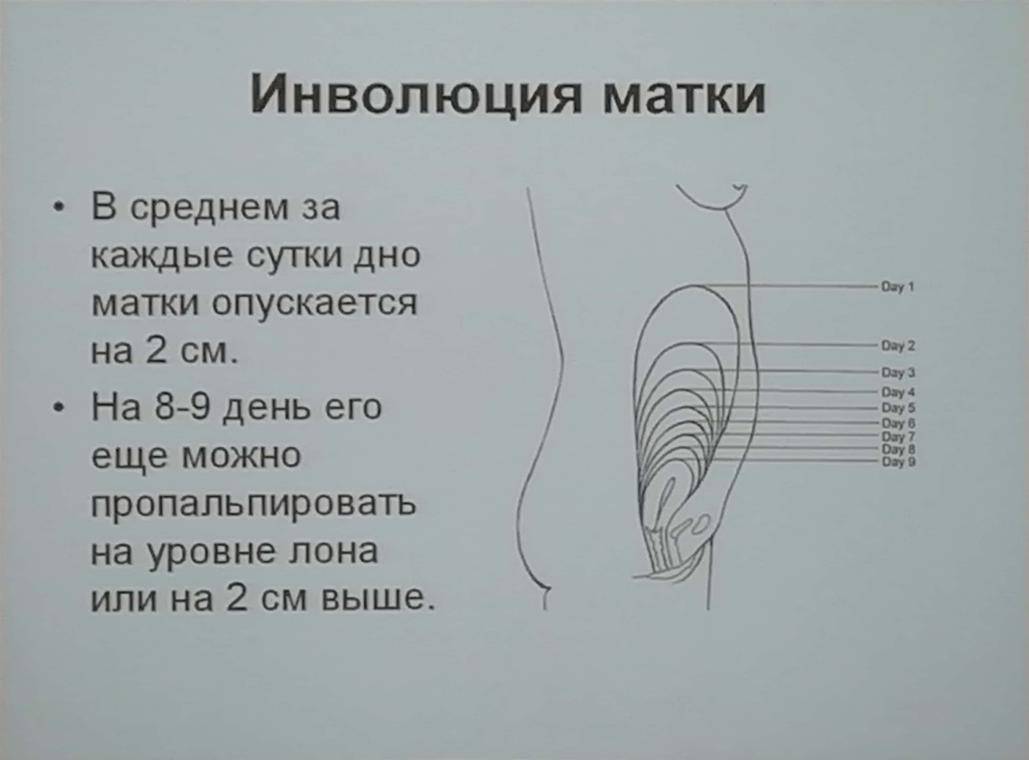
- В течение нескольких недель после окончания родовой деятельности шейка матки остается приоткрытой: диаметр ее отверстия может составлять до 10 см. Постепенно зев сокращается и примерно через 3 недели после рождения ребенка он превращается в тонкую щель. Это значит, что с момента родоразрешения и вплоть до 20-21 дня после него в полость матки через приоткрытый зев шейки могут попасть болезнетворные инфекции.
- После родоразрешения вагинальная кислотность временно меняется с кислой на щелочную. Если в норме уровень pH влагалища у женщин репродуктивного возраста составляет 3.5-4.5, то после родоразрешения эти показатели колеблются от 4.7 до 5.5. Так как кислая среда является природным барьером, защищающим женские половые органы от проникновения патогенной микрофлоры и грибов, в послеродовой период повышается риск инфицирования. Использование правильно подобранного моющего геля после родов ускоряет процесс нормализации вагинальной кислотности.
- Потенциально возможное снижение защитных сил организма, обусловленное периодом беременности и родами, делает женский организм более уязвимым перед патогенной микрофлорой. Иммунитет матери может ослабнуть по ряду причин, среди которых: осложнения, имевшие место при беременности (гестоз, анемия), тяжелая родовая деятельность, сопровождающаяся значительной кровопотерей, недосыпание, скудное или несбалансированное питание и так далее. Несоблюдение правил интимной гигиены после родов способно привести к инфицированию влагалища, а через него – к попаданию патогенной микрофлоры в полость матки, маточные трубы и яичники.
- Гормональная перестройка, обусловленная рождением ребенка, может вызвать сухость и зуд влагалища и половых губ. Уменьшенная выработка эстрогенов, которая наблюдается после родоразрешения, часто становится причиной этих неприятных ощущений. Если появились такие проблемы, не рекомендуется тереть и расчесывать стенки влагалища, так как это может привести к образованию на них ссадин и микротрещин. Вместо этого желательно пользоваться специальными интимными гелями, устраняющими сухость, зуд и дискомфорт. Для этой цели хорошо подходят средства «Гинокомфорт».
Передозировка
Симптомы: первые проявления токсического действия – головокружение, моторное возбуждение или ступор; возможны брадикардия, резкое снижение АД, нарушения дыхания, мышечные подергивания, генерализованные судороги, тяжелые нарушения кровообращения, шок.
Лечение: при первых проявлениях симптомов токсического действия во время введения препарата, следует прекратить его введение и перевести пациента в горизонтальное положение с приподнятыми нижними конечностями. Следует обеспечить проходимость дыхательных путей и мониторировать показатели гемодинамики (ЧСС и АД). Рекомендуется всегда, даже если симптомы интоксикации кажутся нетяжелыми, ставить в/в катетер для того, чтобы в случае необходимости, иметь возможность немедленно провести в/в введение необходимых лекарственных средств.
При нарушениях дыхания, в зависимости от их тяжести, рекомендуется подача кислорода, а при возникновении показаний к проведению искусственного дыхания – проведение эндотрахеальной интубации и ИВЛ.
Введение аналептиков центрального действия противопоказано.
Мышечные подергивания и генерализованные судороги могут быть купированы в/в введением барбитуратов короткого или ультракороткого действия. Рекомендовано вводить эти препараты медленно, под постоянным врачебным контролем (риск гемодинамических расстройств и угнетения дыхания) и с одновременной подачей кислорода и мониторированием гемодинамических показателей.
Часто брадикардия или резкое снижение АД могут быть устранены при простом переведении пациента в горизонтальное положение с приподнятыми нижними конечностями.
При тяжелых нарушениях кровообращения и шоке, вне зависимости от их причины, введение препарата следует прекратить и пациент должен быть переведен в горизонтальное положение с приподнятыми нижними конечностями. Необходимо обеспечить подачу кислорода, в/в введение растворов электролитов, ГКС (250-1000 мг метилпреднизолона), при необходимости, плазмозаменителей, в т.ч. альбумина.
При развитии коллапса и усилении брадикардии показано медленное в/в введение раствора эпинефрина (0.0025-0.1 мг) под контролем сердечного ритма и АД. При необходимости введения в дозах, превышающих 0.1 мг, эпинефрин следует вводить инфузионно, отрегулировав скорость введения под контролем ЧСС и АД.
Тяжелые тахикардии и тахиаритмии можно купировать введением антиаритмических препаратов, за исключением кардионеселективных бета-адреноблокаторов.
Повышение АД у пациентов с артериальной гипертензией при необходимости следует снижаться с помощью вазодилататоров.
Обследование щитовидной и паращитовидных желез
Щитовидная железа – один из важнейших органов эндокринной системы, регулирующий обмен веществ, рост и развитие
Щитовидная железа, выделяет гормоны, содержащие йод, поэтому жителям мегаполиса особенно важно следить за здоровьем щитовидной железы ввиду дефицита йога в продуктах питания. О дефиците йода можно судить по отклонениям в анализах на гормоны щитовидной железы, это обследование щитовидной железы дополняет ультразвуковое исследование
УЗИ щитовидной железы – исследование размеров и структуры щитовидной и паращитовидных желез
Паращитовидные железы (всего их 4, очень маленькие по размеру, лежат рядом с щитовидной железой) – это железы, регулирующие в организме обмен кальция. При заболеваниях паращитовидных желез нарушается регуляция обмена кальция, что приводит к нарушению мышечного тонуса, судорогам, остеопорозу, отложению камней в почках и даже язве желудка.
Мы рекомендуем проводить обследование щитовидной железы и паращитовидных желез по трём направлениям:
- Исследование размеров и структуры щитовидной железы и паращитовидных желез
- Исследование функции щитовидной железы и паращитовидных желез
- Исследование органов, зависящих от щитовидной железы и паращитовидных желез
Исследование размеров и структуры щитовидной железы и паращитовидных желез
- Ультразвуковая диагностика (УЗИ) щитовидной железы позволяет увидеть структурные изменения железы, оценить кровоток в ткани железы. Кровоток в ткани щитовидной железы оценивается для диагностики наличия/отсутствия воспалительного процесса в щитовидной железе – тиреоидита. При воспалении кровоток в железе усилен. Также кровоток может быть усилен в активных узлах и опухолях щитовидной железы (признак опасности). В жидкостных (коллоидных) кистах щитовидной железы кровоток, наоборот, отсутствует. Подробнее…
- Компьютерная томография и МР- томография щитовидной и паращитовидных желез целесообразны, в первую очередь, при нарушениях в работе паращитовидных желез т.к. при заболеваниях паращитовидных желез кальций откладывается в базальных ядрах головного мозга. Исследовать щитовидную железу проще и дешевле с помощью УЗИ, а КТ или МРТ используются, в основном, в случае трудного диагноза, при подозрении на опухоль, при планировании хирургического лечения.
- Радиоизотопное исследование – это подробное изучение структуры и функции щитовидной железы, основанное на её способности поглощать йод.
Исследование функции щитовидной железы и паращитовидных желез
- Анализ крови на гормоны гипофиза (ТТГ), анализ крови на гормоны щитовидной железы (Т3, Т4), гормон паращитовидных желез (паратиреоидный гормон). Анализ крови на гормоны щитовидной железы помогут определить характер нарушения в работе железы и определить источник нарушения: гипофиз, железа, иммунная система. Анализ крови на гормоны щитовидной железы позволяет подобрать грамотную гормональную терапию. Подробнее…
- Биохимический анализ крови помогает определить содержание в крови кальция, фосфора, а так же выявить возможные отклонения, вызванные заболеванием щитовидной железы.
- Иммунологическое обследование щитовидной железы включает анализы на антитела к гормону гипофиза (ТТГ), тормозным рецепторам щитовидной железы, клеткам щитовидной железы, вырабатывающим гормоны Т3, Т4.
Исследование органов, зависящих от щитовидной железы и паращитовидных желез
Электроэнцефалография (ЭЭГ) и игольчатая электромиография помогают отличить спазмы, вызванные заболеванием паращитовидных желез, от эпилепсии.
ЭКГ (электрокардиография) поможет оценить состояние миокарда (сердечной мышцы)
Это важно при затяжном тиреотоксикозе т.к. длительное повышение артериального давления и повышенная частота сердечных сокращений в течение длительного времени неблагоприятно сказываются на работе сердца.
Обследование иммунной системы и поиск инфекционных триггеров. Иммунограмма нужна в том случае, когда нужно выяснить, нарушение в каком звене иммунитета привело к аутоиммунной агрессии (аутоиммунный тиреоидит) и какими инфекциями это было спровоцировано.
При необходимости мы предложим Вам дополнительные обследования щитовидной железы и помощь специалиста: терапевта, кардиолога, невролога, иммунолога и др.
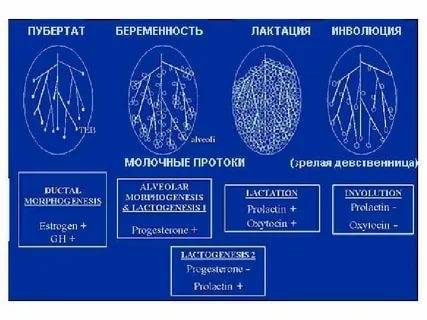
Преимущества инволюции
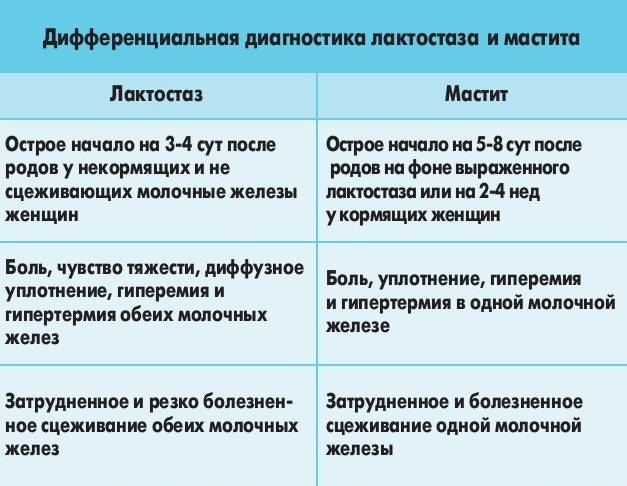
Когда женщина отлучает малыша от груди в период инволюции, она не подвергается риску возникновения застоя молока и мастита. К другим преимуществам данного процесса относят:
- Пропадает необходимость следить за питьевым режимом и осуществлять сцеживания молока. Также молодая мама может забыть о диете кормящей женщины.
- Риск заболеваемости малыша инфекционными заболеваниями сводится к минимуму на протяжении первых 6 месяцев с момента начала инволюции. Это обусловлено тем, что малыш получает “ударную” дозу антител против возбудителей инфекционных заболеваний.
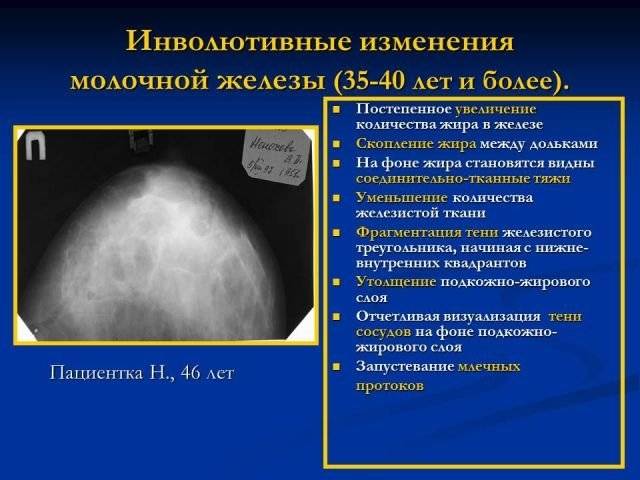
Продолжительность данного периода может варьироваться от 1,5 до 3 месяцев. Инволюционные изменения при завершении лактации не сопровождаются болезненными ощущениями, дискомфортом, потерей структуры волос, разрушением зубной эмали и другими патологическими симптомами. Если женщина столкнулась с одной из этих проблем, то ей рекомендовано обратиться к медицинскому специалисту.

Выделения из молочных желез – это заболевание?
Можно выделить ряд симптомов и заболеваний, приводящих к появлению выделений из груди.
Рассмотрим следующие:
Галакторея
Это заболевание, основным признаком которого является выступление молока или молозива вне беременности и кормления грудью. Такие проявления абсолютно нормальны при беременности и лактации, но если жидкость появляется вне этих факторов или же продолжается в течение длительного времени после их окончания, ситуация приобретает патологический характер. Его прямой причиной является существенное нарушение гормонального фона у женщины, приводящего к повышению уровня гормона, вырабатываемого в гипофизе – пролактина – по причине приема гормональных препаратов, при нарушении работы щитовидной железы или возникновении новообразований в гипофизе. К симптомам галактореи (кроме выделения жидкости из соска) относятся:
- Нарушение овариально-менструального цикла (задержки), оскуднение или отсутствие менструаций;
- Прибавка веса;
- Бесплодие;
- Выпадение волос;
- Слабость, сонливость, раздражительность, депрессия;
- Снижение полового влечения.
Мастопатия
Это одно из самых распространенных заболеваний молочной железы вне беременности. Представляет собой разрастание или нарушение соотношения соединительных и железистых тканей, которое часто сопровождается появлением уплотнений в груди или появлением кист. Выделяют диффузную и узловую формы. Мастопатия может сопровождаться выделениями прозрачного, желтоватого или зеленоватого цвета из молочной железы при надавливании, болевым синдромом. Чаще всего данное заболевание оказывается вызванным гормональным дисбалансом в организме женщины, нарушением работы яичников, половыми инфекциями, затяжными стрессами.
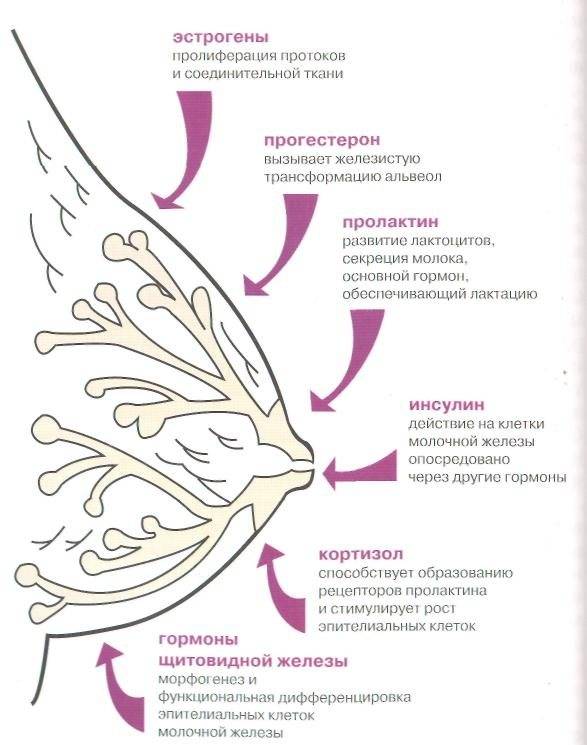
Регуляция функции молочной железы
Травмы молочной железы
Травмирование молочных желез и протоков может нарушить нормальное состояние и привести к появлению кровянистых выделений.
Мастит у женщин
Мастит
Представляет собой воспалительный процесс внутри молочной железы. Проявляется в виде уплотнения и болезненности груди, повышения ее температуры и покраснения кожи. Чаще всего возбудителями мастита являются стафилококки или стрептококки, которые могут попадать в молочные железы через различные микроповреждения данной зоны. Существует два типа этого заболевания: послеродовой и фиброзно-кистозный мастит. В первом случае нарушается отток молока из долек молочной железы, возникает воспалительная реакция окружающих тканей, а при присоединении инфекционного фактора –нагноением.
Причиной может быть недостаточное опорожнение протоков при лактации, а также образованием трещин на сосках из-за неправильного прикладывания ребенка при кормлении.
Во втором случае воспаление не связано с кормлением и может появляться даже у ни разу не рождавших девушек и женщин.
Папиллома
Папиллома, располагающаяся внутри молочных протоков, представляет собой доброкачественную опухоль. Основной симптом появления внутрипротоковой папилломы – это густые темные или кровавые выделения из молочных желез при нажатии. Папилломы протоков представляют собой небольшие (от нескольких мм до нескольких см) одиночные или множественные разрастания в субареолярной зоне или периферических отделах молочной железы. Папилломы требуют хирургического удаления и тщательного гистологического исследования, которое должно подтвердить доброкачественность новообразования.
Злокачественная опухоль
Появление злокачественного новообразования в груди может давать о себе знать спонтанными кровянистыми выделениями. Еще один верный признак появления опухоли – увеличение размеров одной из молочных желез или появление в ней плотных узелков, изменение окраски и структуры кожного покрова – симптом «лимонной корки».
Такое заболевание представляет собой рак, локализующийся в области соска и вызывающий, кроме кровянистых выделений, шелушение кожи на соске или ареоле, жжение и зуд, потемнение области вокруг соска.