Здоровая мама-донор
Донорство грудного молока возможно при наличии хорошего состояния здоровья мамы-донора. Ответственное отношение к собственному здоровью со стороны мамы-донора уменьшает вероятность загрязнения грудного молока болезнетворными вирусами, бактериями и возможность наличия в нем других потенциально опасных веществ.
Оценка возможности использования донорского молока для своего ребенка производится его родителями на основе трех основных факторов:
-
самоисключение донора в случае выявления несовместимых с донорством проблем со здоровьем;
-
личное общение одного из принимающих родителей и молочной мамы;
-
результаты анализов крови мамы-донора (такие результаты анализов есть практически у каждой молодой мамы, так как подавляющее большинство беременных в России сдают несколько раз анализы на отсутствие серьезных заболеваний, сдавать анализы еще раз не нужно, подробнее см. в памятке для молочных мам – прим.переводчика).
Следует воздержаться от донорства молока в следующих случаях:
А. По состоянию здоровья:
-
наличие психических заболеваний;
-
подтвержденные положительные анализы на ВИЧ, вирус Т-клеточного лейкоза человека, гепатит В и С;
-
риск носительства ВИЧ (в т.ч. партнером мамы-донора);
-
обострение герпеса или сифилиса;
-
наличие открытых язв, кровотечение, волдырей, трещин на коже груди или сосков;
-
мама-донор проходит курс химиотерапии;
-
мама-донор проходит курс радиотерапии или обследование с применением радиоактивных изотопов;
-
мама-донор принимает лекарства, несовместимые с грудным вскармливанием (прим. переводчика – можно самостоятельно проверить лекарство на совместимость, подсказка как расшифровать результаты);
-
мама-донор больна ветрянкой или опоясывающим лишаем.
В. По образу жизни:
-
прием любых наркотических веществ;
-
систематический прием алкоголя и алкоголесодержащих напитков;
-
курение;
-
при донорстве молока для недоношенных и ослабленных детей применение некоторых травяных сборов и прием витаминных комплексов возможно только после консультации с лечащим врачом ребенка.
С. По социальным факторам:
-
принуждение к донорству;
-
культурные или религиозные соображения;
-
личная неприязнь между конкретной мамой-донором и принимающими родителями.
D. По другим причинам:
-
невозможность обеспечить молоком своего ребенка;
-
несоответствие каким-либо другим личным критериям.
Личное знакомство с мамой-донором и ее образом жизни
Первый вопрос, который обычно задают принимающие родители потенциальной молочной маме – это вопрос о здоровье. Обсуждение образа жизни и состояния здоровья – это нормальная часть молочного обмена. Некоторые родители могут попросить молочную маму показать результаты анализов, некоторые могут попросить пройти дополнительное обследование за их счет. Мама-донор вольна соглашаться или отказываться, как считает нужным (подробнее – см. памятку для молочных мам). Необходимо помнить, что полная и достоверная информация о здоровье молочной мамы и молочного ребенка важна для обеих сторон обмена донорским молоком.
Результаты анализа крови мамы-донора
За рубежом банками молока выработан некий стандартный набор анализов, которые сдают все доноры. Он включает анализ на ВИЧ, вирус Т-клеточного лейкоза человека, гепатиты В и С, сифилис и краснуху. В некоторых случаях к ним добавляются анализы на цитомегаловирус, туберкулез и вирус Западного Нила.
Но в России беременные женщины неоднократно сдают множество анализов, в том числе и вышеперечисленные в период наблюдения в женской консультации во время беременности. Таким образом, к моменту начала грудного вскармливания все эти анализы у мамы-донора, скорее всего, есть. Принимающие родители могут попросить показать результаты анализов, сделанных во время беременности. В качестве дополнительной информации также можно попросить рассказать о том, где рожала молочная мама. Если роды проходили в обычном, не инфекционном отделении роддома, то с большой долей вероятности, никаких вышеперечисленных инфекционных заболеваний у нее нет.
Кормилицы по дружбе
Мама двухгодовалого Елисея Екатерина Онуфриева признаётся: ей пришлось выкинуть 30 пакетов грудного молока, потому что никто не откликнулся на её предложение его забрать. Девушка долго «сидела» в группе «Милкдонор» и искала желающих, причём молодая мама готова была отдать своё молоко бесплатно. Но в итоге излишки питательной жидкости пришлось выбросить.
«У меня были постоянные застои, молока было нереально много. Я усугубила ситуацию тем, что постоянно сцеживалась, опасаясь новых застоев. А из-за этого молока становилось ещё больше. Замкнутый круг, из которого я долго не могла выйти.
Я была подписана на группу «Милкдонор» в Instagram, оттуда и узнала, что есть такая практика, как донорство грудного молока. Заполнила анкету, но запросы на молоко были только в крупных городах – Екатеринбург, Москва, Санкт-Петербург. А в моём небольшом сибирском городе Кемерово желающих не было вообще. Я думаю, многие брезгуют, от незнания и недостатка информации», — рассказала нам кемеровчанка Екатерина.
Брезгливое отношение к чужому грудному молоку действительно зачастую становится решающей причиной отказа от донорства. На первый взгляд, и правда: как решиться на то, чтобы дать своему ребёнку молоко чужой женщины? А вдруг она чем-то болеет? Гигиенично ли это? Безопасно?
«Здоровая молочная мама — один из основных принципов безопасного обмена донорским молоком. Многим принимающим семьям достаточно тех результатов анализов, которые остаются у молочной мамы со времён беременности. Другие просят сдать какие-то анализы. Это приемлемо при наличии возможности и желания у молочной мамы, и при условии, что все расходы оплачивает принимающая сторона.
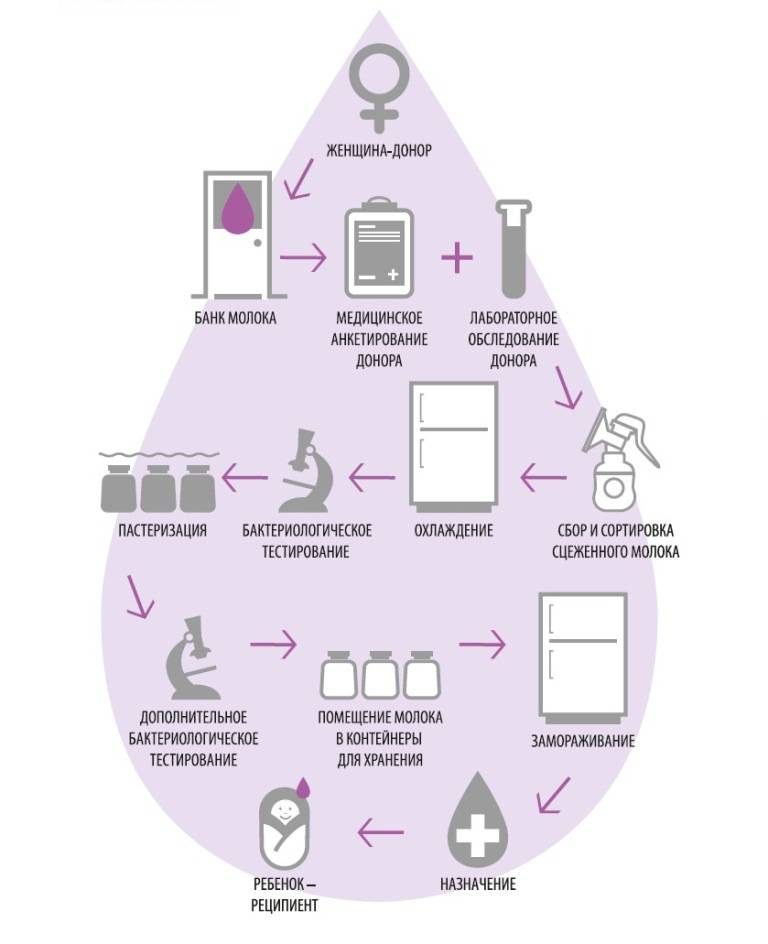
Если полное обследование донора невозможно, или состояние здоровья донора вызывает сомнения, или для того, чтобы уменьшить риски передачи ВИЧ и/или других патогенных факторов, грудное молоко можно пастеризовать в домашних условиях.

Два наиболее часто используемых типа пастеризации грудного молока:
- Длительная низкотемпературная пастеризация (LTLT). Она подразумевает нагрев молока до 62.5ºC/144.5ºF и поддержание этой температуры в течение 30 минут.
- Кратковременная высокотемпературная пастеризация (HTST). Из-за высокой скорости нагрева, мгновенная пастеризация считается основным способом коммерческой пастеризации», — говорит врач-гинеколог и специалист по эстетической и реконструктивной гинекологии Татьяна Павлюк.
Несмотря на неоспоримую пользу грудного молока и в целом положительного отношения общества к донорству «белого золота», многие женщины признаются: своему ребёнку не дали бы «непроверенную» жидкость, даже при наличии свежих результатов анализов «молочной мамы».
Об этом говорит и мама пятерых детей, перинатальный психолог, доула и консультант по грудному вскармливанию Юлия Плотникова:
Да, состав молока и все антитела, которые в нём есть, подстраиваются под конкретного ребёнка. Но здесь нужно опираться на своё самоощущение и мнение: выбор в любом случае за вами. И нужно помнить, что детская смесь вообще не подстраивается под ребёнка, это некая “неживая” субстанция.
Кормилицы были во все времена. И сегодня, если есть возможность, лучше обратиться к молочной маме, чем бежать в магазин за смесью. Конечно, вы должны быть уверены в чистоплотности и ответственности женщины, готовой дать своё молоко вашему малышу. Я считаю, что донорство молока должно быть с индивидуальным подходом. Лично я не дала бы своему ребёнку грудное молоко, не зная лично женщину-донора».
С личными контактами с потенциальными донорами всё понятно: иногда своим молоком может поделиться близкая подруга или сестра, и здесь вопрос лишь в личном доверии к человеку. А как обстоят дела с официальным донорством, когда женщины жертвуют своё молоко в специальные учреждения — банки донорского грудного молока?
Неаккуратное сцеживание и хранение донорского молока
Health Canada, AFSSAPS и FDA выпустили заключение, что донорское молоко опасно для младенцев, потому что сцеживание с нарушением гигиенических норм и неправильное хранение грудного молока может вызвать его загрязнение бактериями. Анализы сцеженного донорского молока, проводимые банками грудного молока, показали, что типы бактерий сильно различаются у разных женщин, Основные бактерии, обнаруженные в донорском молоке – это нормальная флора кожи, не представляющая опасности для младенцев. Однако в сцеженном молоке также обнаруживают такие патогенные бактерии, как Klebsiella pneumonia, Pseudomonas aeruginosa, Staphylococcus aureus, Bacillus spp., и Group B Streptococcus. ,, Не смотря на наличие этих бактерий, не было обнаружено, что их содержание в грудном молоке опасно для младенцев , В отличие от других видов молока, человеческое содержит антибактериальные элементы, которые активны и после сцеживания. Было обнаружено, что количество бактерий, содержащихся в молоке, оставленном в холодильнике на семь дней, уменьшилось . Более того, непастеризованное грудное молоко препятствует росту бактерий в разных условиях хранения и оно может храниться несколько часов при комнатной температуре, а также выдерживает несколько циклов заморозки/разморозки. Существуют руководства по безопасному сцеживанию и хранению грудного молока, однако неизвестно, насколько их соблюдают доноры молока и принимающие донорское молоко родители.
Неаккуратное приготовление детской смеси, недостаточная чистка бутылок, неправильное хранение смеси также являются очень частыми проблемами, связанными с искусственным вскармливанием детей. Детская сухая смесь может содержать бактерии, которые попали в неё в процессе приготовления. Даже в больницах бактериальное загрязнение смеси для детей, связанное с неаккуратным её приготовлением – частое явление, приводящее к вспышкам заболеваний среди детей . Исследования неоднократно обнаруживали, что в домашних условиях рекомендации по безопасному и аккуратному приготовлению детской смеси часто не соблюдаются ,. Большинство родителей не всегда моют руки перед приготовлением смеси ,, и разводят смесь для ребенка тёплой водой. Неаккуратная подготовка и чистка принадлежностей для кормления также может быть источником бактерий. Исследование, проведённое в Великобритании, показало, что в более 60% «чистых» бутылок обнаруживают разные бактерии (в том числе Staphylococcus aureus) в таком количестве, что они не могут считаться «чистыми» . Детская сухая смесь представляет собой прекрасную среду для размножения бактерий, если хранится неправильно, и эти бактерии могут приводить к заболеваниям детей . Неправильное хранение смесей для детей встречается также очень часто. Например, Herbold и др. провели исследование, показавшее, что 60% матерей не охлаждают бутылочки при транспортировке.
Кроме того, распространены случаи приготовления смеси для ребенка в неправильных пропорциях,, Слишком густая детская смесь может вызвать обезвоживание, а слишком сильно разбавленная водой – водную интоксикацию; и то, и другое очень опасно для младенцев,
Болезнетворные микроорганизмы в грудном молоке
FDA, Health Canada, и AFSSAPS утверждают, что пиринговый обмен донорским молоком опасен, потому что грудное молоко может содержать болезнетворные микроорганизмы. Это правда, что часть болезнетворных микроорганизмов может проникать в человеческое молоко, если мать инфицирована. В том числе это вирусы Гепатита В и Гепатита С, вирус T-клеточного лейкоза человека (HTLV), Цитомегаловирус (ЦМВ), вирус Эпштейна-Барра, ВИЧ, бактерии Сальмонелла и Стрептококк группы В. Однако лишь немногие заболевания могут передаваться непосредственно через грудное молоко. Например, не происходит заражения Гепатитом В и С при кормлении младенца грудным молоком, содержащим вирус. Важными исключениями из этого правила являются HTLV, ВИЧ и ЦМВ, которые могут передаваться непосредственно через молоко. Большое количество женщин являются носителями ЦМВ, однако наличие ЦМВ в грудном молоке является критическим только для недоношенных младенцев. Кроме того, ВИЧ и HTLV, хотя и могут передаваться через грудное молоко, но заразиться этим путем очень сложно. Для того, чтобы произошло заражение, требуется длительное использование инфицированного молока (например, однократное переливание крови от ВИЧ-положительного донора имеет вероятность инфицирования реципиента 89%, и только 0,6-4% детей, находящихся на исключительно грудном вскармливании в течение первых шести месяцев после рождения у ВИЧ-положительных матерей, заражаются ВИЧ, не смотря на огромное количество полученных доз ВИЧ-инфицированного молока)., Большинство женщин в развитых странах проходят обследование на ВИЧ и HTLV во время беременности, и их ВИЧ-статус известен. Однако женщина может заразиться и после обследования. К счастью, HTLV погибает при заморозке, а ВИЧ – при быстром нагревании (flash heating) . Через грудное молоко возможно заражение бактериями Group B Streptococcus, Salmonella spp., и Listeria Эти бактерии погибают при пастеризации молока методом Холдера .
В детской смеси также могут быть патогенные микроорганизмы. В порошковых смесях находят Enterbacter sakazakii, Salmonella spp., Pantoea agglomerans, Escherichia vulneris, Hafnia alvei, Klebsiella spp., Citrobacter spp., Enterobacter cloacae, Bacillus cereus, Clostridium spp., Staphylococcus aureus и Listeria monocytogenes. Не смотря на то, что в порошковых заменителях молока находят большое количество разных бактерий, было убедительно доказано только инфицирование детей бактериями Enterobacter sakazakii и Salmonella enteric. Медицинские власти требуют, чтобы детскую смесь проверяли на наличие Salmonella spp., были зафиксированы вспышки сальмонеллёза, вызванные содержащими бактерии смесями, Наличие бактерий Enterobacter sakazakii обнаруживается в 3-14% банок порошковых смесей для детей. Инфицирование младенцев Enterobacter sakazakii может вызывать менингит, бактериемию, некротический энтероколит, энцефалит, особенно у недоношенных и новорожденных детей. Были зафиксированы случаи гибели младенцев, связанные с кормлением смесью, содержащей Enterobacter sakazakii, ВОЗ рекомендует нагревать воду, используемую для восстановления детской смеси, до 70-90С , чтобы обеззаразить смесь от Enterobacter sakazakii, однако лишь немногие родители соблюдают данную рекомендацию
История
Молокоотсос 1930-х годов в действии на пациента больницы
Канадская медсестра описала в 1939 году, как медсестры из родильного дома Royal Victoria в Монреале ездили в Бостон, чтобы учиться на успешной программе Directory for Mother’s Milk, Inc., созданной доктором Фрицем Талботом. Это была «миниатюрная молочная ферма со всей современной техникой». Быстрое замораживание долей унции грудного молока было усовершенствовано ранее в том же десятилетии исследователями из Borden Labs. Нанятым женщинам платили за унцию, и их ежедневно навещала медсестра, поскольку у большинства из них дома не было холодильника. На складе родильного дома находилось около 1000 замороженных унций.
Когда нужно искать донора молока?
Есть случаи, когда использование смеси для младенца принесет недостаточно пользы, и тогда следует обязательно прибегать к услугам молочного донорства.
- ЖКТ недоношенных детей не готов к переработке смесей, поэтому при кормлении их искусственным продуктом у них возникают нарушения в работе кишечника. Грудное же молоко содержит ряд бактерий и ферментов, которые заселяют пищеварительную систему и запускают ее работу в правильном режиме.
- Недоношенность, вернее ее отсутствие, может также повлиять на лактацию матери. Незавершившаяся как положено беременность приводит к тому, что грудные железы еще не готовы вырабатывать молозиво. На их расцеживание потребуется много времени, а у недоношенного крохи на это просто нет сил, ему требуется научиться сосать на уже «рабочей груди».
- Если у мамы обнаруживают инфекционные заболевания или серьезные воспалительные процессы, требующие приема сильных антибиотиков, ей временно нельзя кормить кроху своим молоком. Желающей сохранить ГВ и кормить младенца естественным питанием матери следует регулярно сцеживаться «в раковину» и давать крохе донорское молоко.
- Если вы неправильно выстроили режим кормления, и от этого молоко «сгорело», или же лактация прекратилась из-за стресса, но хотите, чтобы кроха питался грудным молоком, вам потребуется донорское.
- Иногда матерям требуется временная помощь в виде чужого молока, когда в ее груди собственного оказывается недостаточно, чтобы выкормить младенца. Такое бывает после кратких перерывов в ГВ, например, из-за приема мамой определенных медикаментов или недомоганий, когда ей приходилось сцеживаться. Если частота сцеживаний отличалась от привычного для крохи режима питания, объем лактации мог значительно снизиться. Пока мама не расцедит молочные железы так, чтобы молока малышу хватало, младенец может пить донорское.
- Донорское молоко может потребоваться родителям, усыновившим младенца и желающим, чтобы он питался именно продуктом лактации.
Перед окончательным принятием решения обратиться к услугам молочного донорства обязательно проконсультируйтесь с педиатром.
Донорское вскармливание: все за и против
Всемирная организация здравоохранения отвела донорскому молоку третье место после естественного вскармливания и кормления малыша молоком после сцеживания. Искусственные смеси находятся на четвёртом месте. Но, несмотря на это, многие врачи спорят по этому поводу, высказывая противоречивые мнения. Одни специалисты утверждают, что после кипячения грудное молоко лишается своих преимуществ, поскольку при этом уничтожаются иммуноглобулины, а также такие важные витамины, как А и С. С другой стороны, имеют место быть все негативные моменты искусственного вскармливания – женщине необходимо покупать молоко, затем кипятить, а после этого доводить до необходимой температуры. Помимо этого, мамочка ничего не знает о женщине, которая сдавала своё молоко: что она кушает, не использует ли какие-либо лекарственные препараты, нет ли у неё мастита и так далее. Применять молоко от женщины-донора рекомендует только в том случае, если у малыша наблюдается индивидуальная непереносимость коровьего молока. В других случаях врачи настаивают на применении адаптированных смесей, которые не только дешевле, но и не такие опасные.
Последователи донорского вскармливания считают, что, несмотря на то, сто стерилизация и уменьшает полезность молока, так как в нём погибают витамины, ферменты и другие защитные вещества, оно лучше адаптированных смесей.
Молоко женщины-донора необходимо:
- для малышей, которые были не доношены положенные девять месяцев, поскольку у них чаще всего наблюдаются инфекционные заболевания пищеварительной системы. Это молоко снижает вероятность возникновения некрозных энтероколитов, при которых поражается кишечник. Да и питательные вещества, которые сохраняются в донорском молоке, усиливают сопротивляемость детского организма;
- если женщине необходимо на время прекратить кормление малыша грудью, к примеру, по причине заболевания, лечение которого требует приёма медицинских препаратов, запрещённых при грудном вскармливании. И переход в данном случае на искусственные смеси может спровоцировать сбои в функционировании ЖКТ ребёнка;
- при второй и последующих беременностях, когда изменение гормонов оказывает влияние молоко, меняя его качество и вкус. Врачи рекомендуют отказаться от грудного вскармливания. А внезапный переход на смеси является довольно серьёзным стрессом для не до конца сформированного организма малыша.
- Нет однозначного мнения, что безопаснее и лучше для ребёнка – молоко от женщины-донора или же адаптированные смеси. Делая выбор, мама должна обязательно проконсультироваться с педиатром, который следит за здоровьем крохи с самого его рождения и может что-то порекомендовать, исходя из определённой ситуации.
Доноры
Сообщества с банками молока используют различные методы для обучения и привлечения доноров, включая брошюры в кабинетах врачей и информационные пакеты больниц. Направления также поступают от воспитателей по вопросам родовспоможения, групп кормящих матерей и La Leche League . Подобно банкам крови, банки молока иногда используют газетную, теле- и радиорекламу для привлечения доноров, особенно при нехватке запасов (Arnold, 1997). В отделениях интенсивной терапии интенсивной терапии с успешной пропагандой грудного вскармливания и поддержкой матери часто бывает избыток молока, и им часто дают информацию о том, как сдавать молоко. Кроме того, матери умерших младенцев иногда предпочитают сдавать свое молоко.
В настоящее время многие молочные банки будут получать молоко от доноров из штатов США в зависимости от их поставок. Доноры всегда должны в первую очередь обращаться в ближайший банк молока.
Как выбрать женщину-донора?
Выбирая женщину-донора или кормилицу, мамочка должна быть очень внимательной. Не стоит забывать, что в грудное молоко попадают все вещества, которые поступают в организм женщины. Они могут быть как полезные, так и вредные. Мама должна быть уверена в том, что будущая кормилица ведёт здоровый образ жизни, не имеет вредных привычек, кушает качественную и правильную пищу и не забывает о личной гигиене.

Отдавая предпочтение той или иной женщине-донору, учитывайте такие моменты:
- кормилица должна пройти обследование у таких специалистов, как терапевт, фтизиатор и дерматовенеролог, чтобы определить наличие или отсутствие заболеваний, которые могут передаться малышу через грудное молоко: гепатит, ВИЧ и венерические заболевания. Помимо этого необходимо пройти флюорографию;
- рацион женщины-донора должен включать только качественные и здоровые продукты. Состав молока постоянен по количеству белков, углеводов, жиров. На него не оказывает влияние меню женщины. Однако другое дело – количество в молоке витаминов и микроэлементов. Вот тут и важен рацион;
- у донора должно быть всё в порядке с гормональным фоном. Сбой в производстве тех или иных гормонов может спровоцировать нарушение баланса макроэлементов, входящих в грудное молоко;
- если у малыша кормилицы нет аллергических реакций, это не говорит о том, что у вашего ребёнка она не появится. По этой причине рацион донора должен быть несколько изменён. Ей следует отказаться от тех продуктов, которые являются возможными аллергенами. Они выявляются при кормлении крохи;
- ребёнок кормилицы должен быть практически того же возраста, что и ваш малыш, поскольку состав молока меняется – оно подстраивается под определённые возрастные потребности крохи. Разница может составлять не более 1 месяца. Этот фактор играет важную роль, так как новорождённым не рекомендуется давать зрелое молоко, которое просто не будет усваиваться.

В некоторых случаях такое может произойти даже при одинаковом возрасте малышей и выработке молока – лимфоциты молока агрессивно настроены по отношению к детскому организму, что в дальнейшем может привести к расстройству работы ЖКТ.
Если вы решили кормить ребёнка донорским молоком, постарайтесь правильно подобрать женщину-донора, поскольку от этого зависит состояние здоровья вашего малыша. Желаем удачного выбора!
Расходы
Руководящие принципы HMBANA предусматривают, что донорам не платят за их молоко. Однако больницы и получатели должны покрывать часть затрат на сбор, обработку и распространение молока, которые могут составлять от 3 до 5 долларов за унцию. Это остается гораздо более низкой стоимостью, чем пастеризованное молоко, которое можно получить иным способом. Сбор средств и гранты сообщества также помогают молочным банкам покрывать расходы. Руководящие принципы гарантируют, что никому не будет отказано в донорском молоке из-за отсутствия платежеспособности. Для не госпитализированных получателей молочный банк часто работает с семьей, чтобы получить покрытие для оплаты обработки (Arnold, 1997). Однако страховые компании редко оплачивают донорское молоко, за исключением необычных обстоятельств (Griffith, 2002). В некоторых штатах и при определенных обстоятельствах Medicaid и WIC покроют расходы на использование хранимого в банках молока (Arnold, 1999, Wight, 2001).
Когда больницы заказывают банковское молоко для своих отделений интенсивной терапии, его часто приносят в аптеку, и счета за него выставляют через больницу. В этих случаях страховые компании с гораздо большей вероятностью покрывают расходы на обработку, чем амбулаторные пациенты (Arnold, 1997).