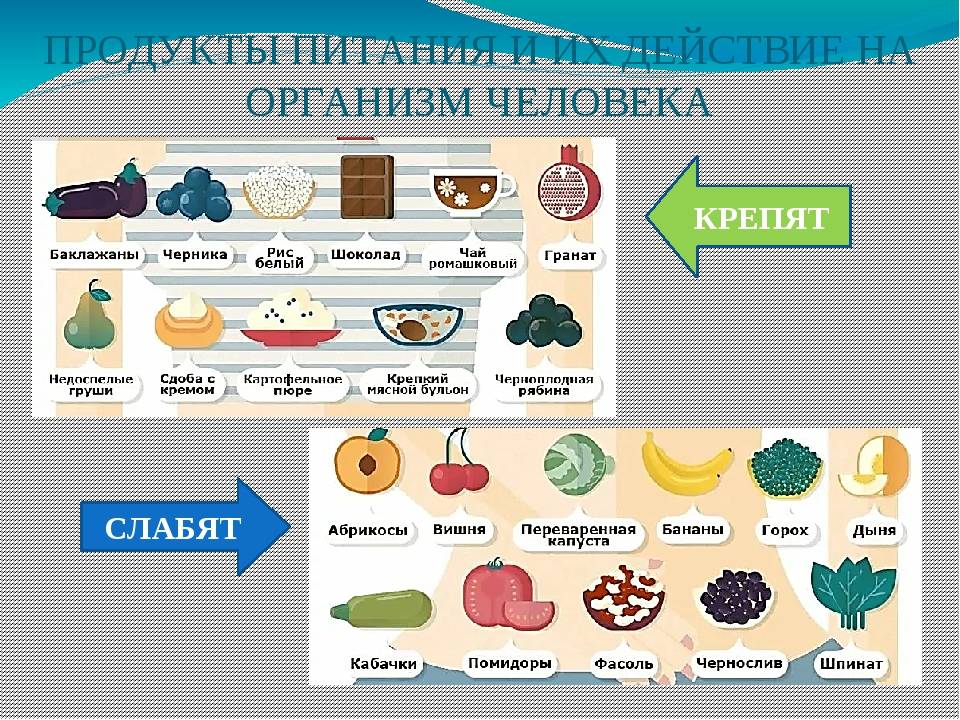
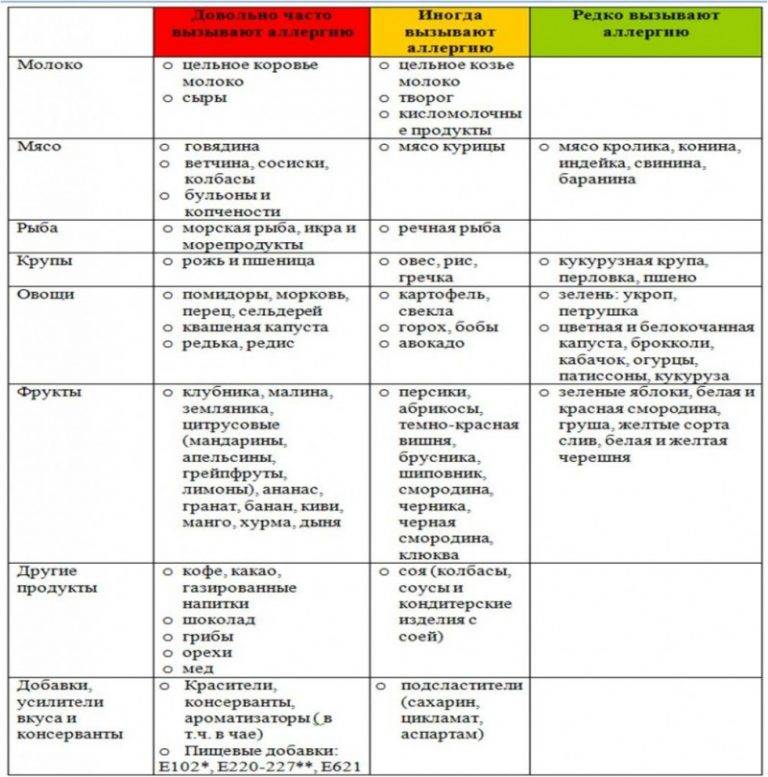
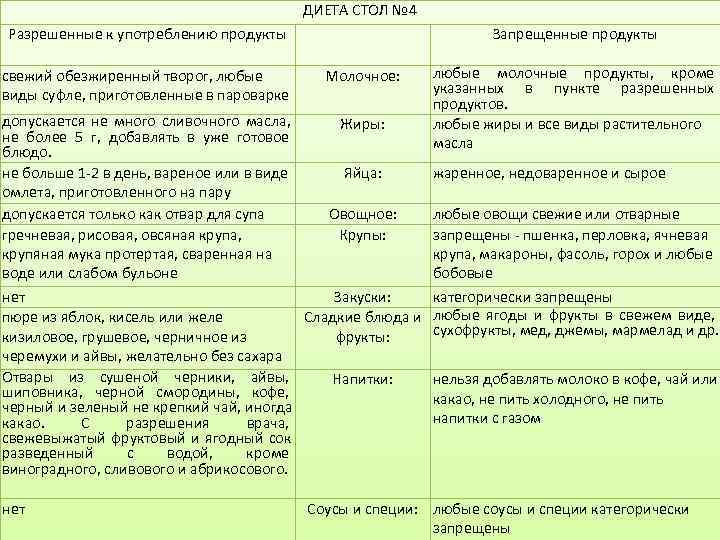
Диетический стол №4
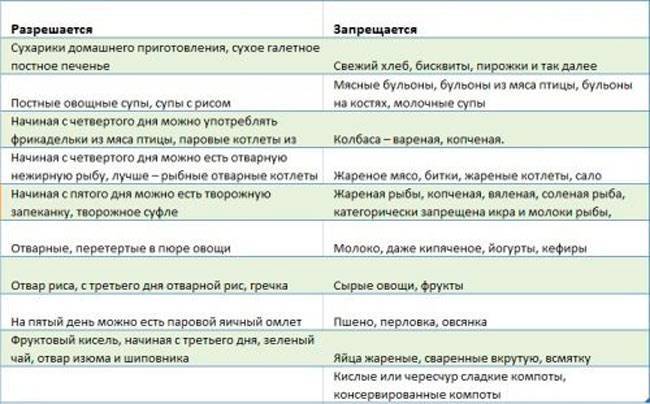
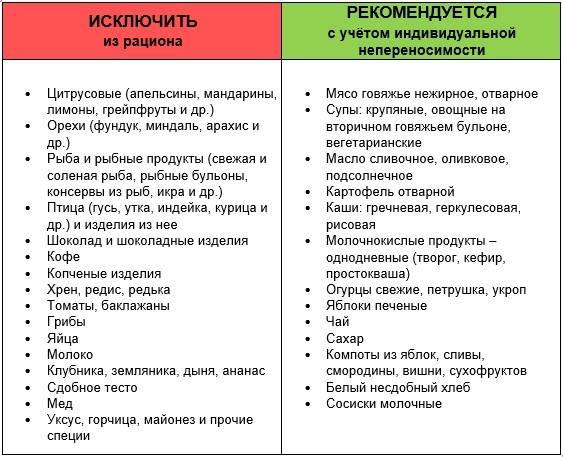
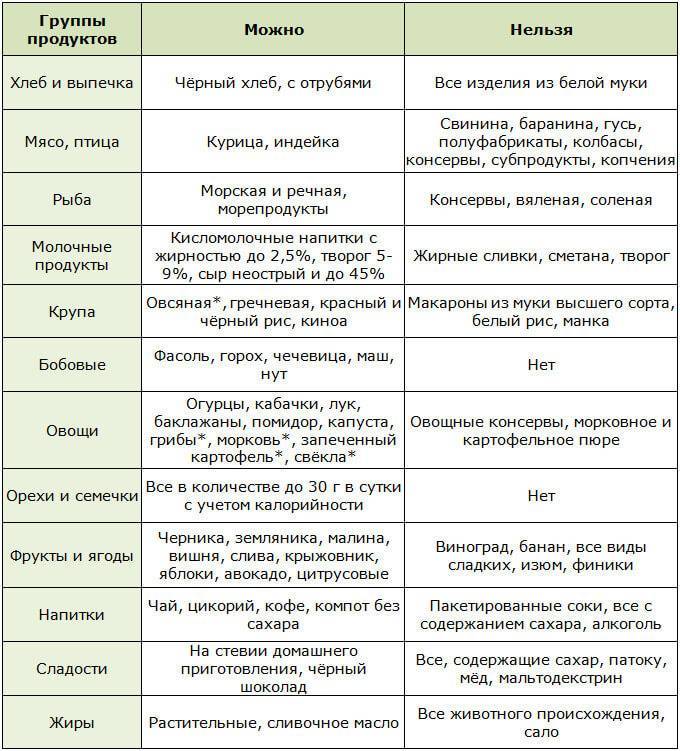
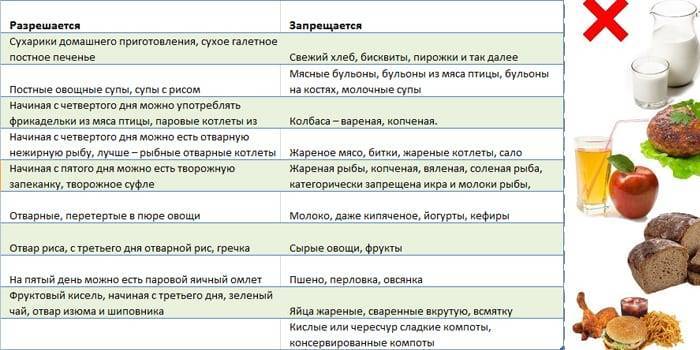
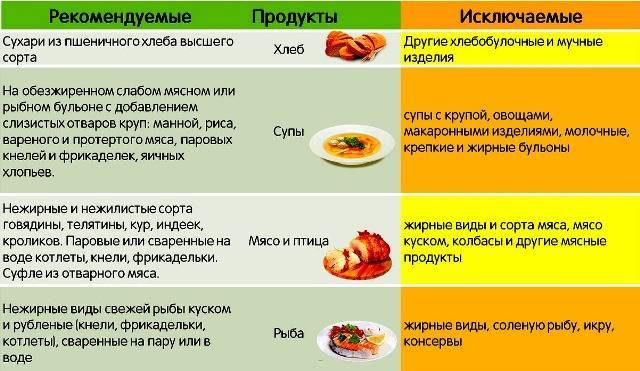
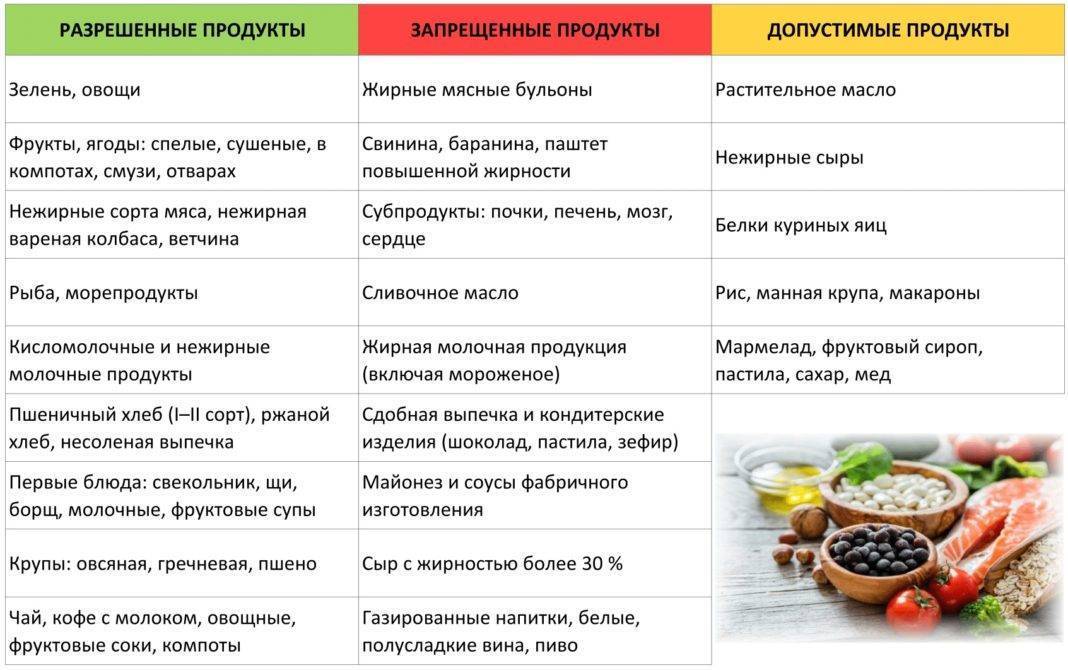
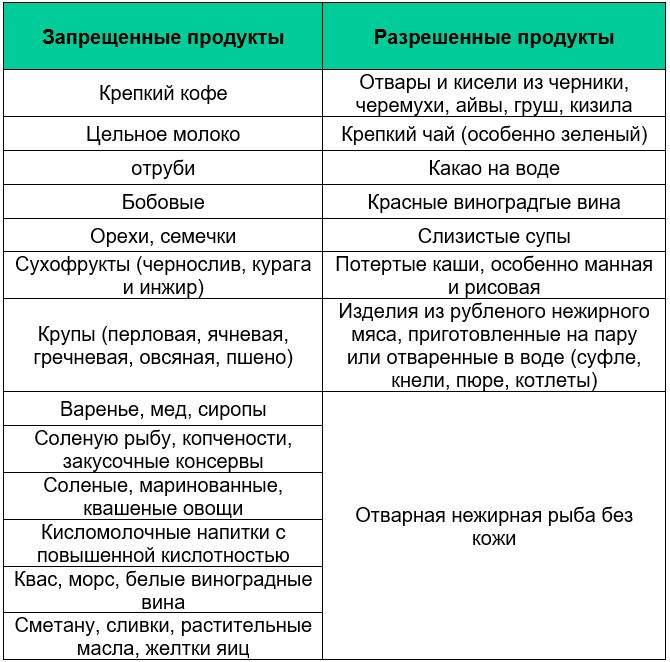
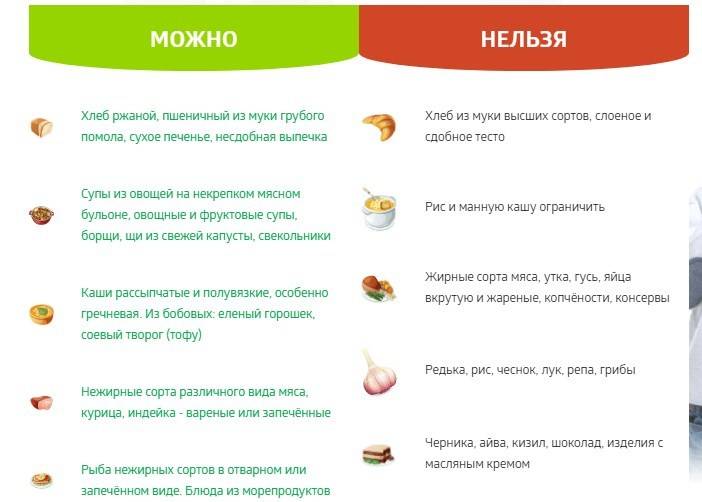
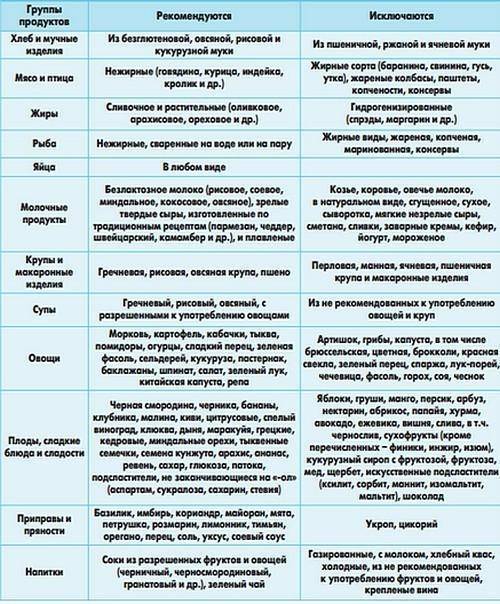
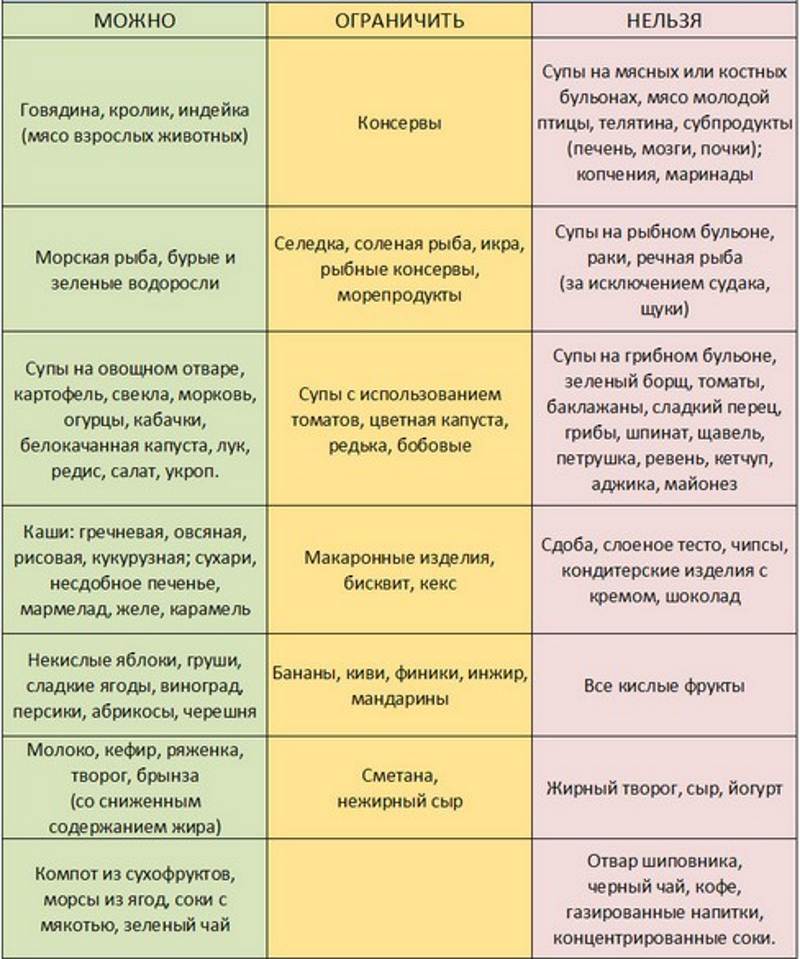
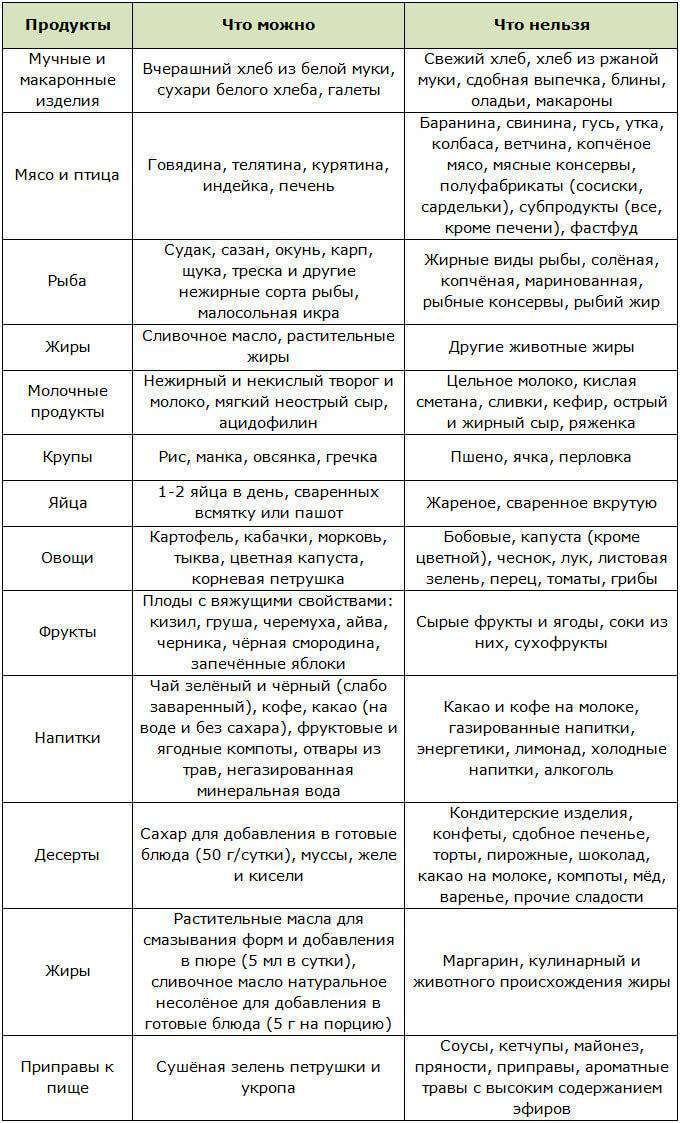
Запрещенные продукты
- пшено;
- ячневую кашу;
- животные жиры;
- жареные блюда;
- копчености;
- маринады;
- мясные консервы;
- свежий хлеб;
- выпечку;
- сырые овощи;
- кофе и какао;
- жирные виды мяса и рыбы;
- колбасы;
- полуфабрикаты;
- сдобу и т.д.
Свежая выпечка запрещена к употреблению.
Разрешенные продукты питания
- подсушенный хлеб;
- телятину;
- курятину;
- индейку;
- печень;
- рисовую кашу;
- нежирный творог;
- мягкий сыр;
- сухое печенье;
- манку;
- яйца;
- макароны;
- нежирные сорта рыбы;
- кефир;
- термические обработанные овощи;
- разбавленные соки и т.д.
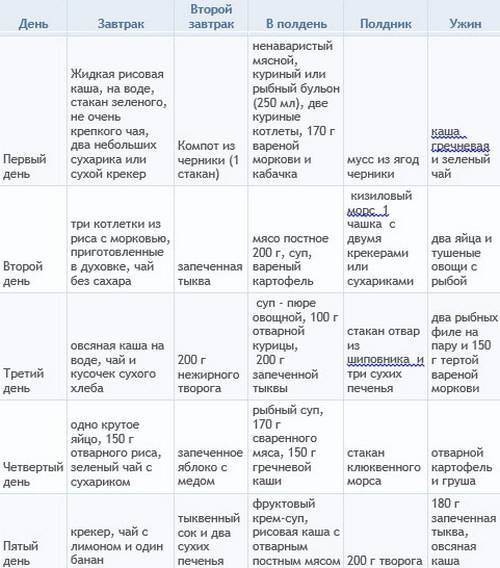
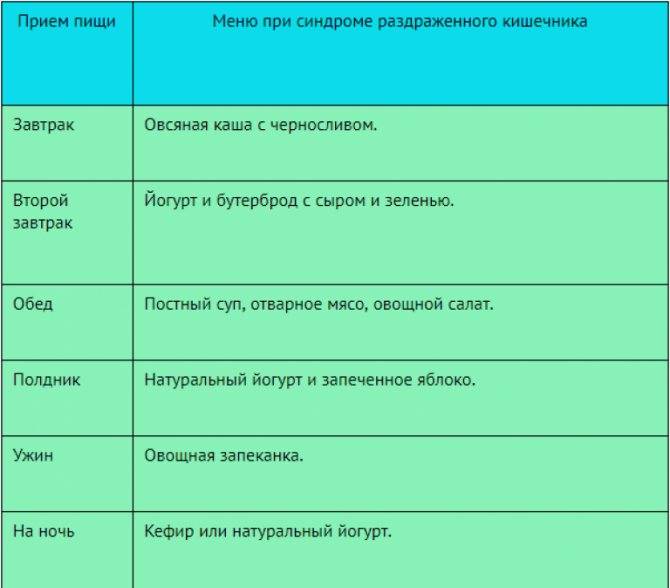
Примерное меню
- Завтрак: овсяная каша с изюмом на воде – 150 мл, бутерброд из подсушенного хлеба и нежирного сыра – 1 шт., кисель – 1 ст.
- Ланч: сухое печенье – 50 г, компот из сухофруктов – 1 ст.
- Обед: уха из судака с сухариками, тефтели, приготовленные на пару, – 3 шт., кабачковая игра – 50 г, кисель – 1 шт.
- Полдник: фруктово-ягодное желе – 100 г.
- Ужин: картофельное пюре – 100 г, паровые котлеты – 2 шт., подсушенный хлеб – 2 ломтика, рисовый отвар – 1 ст.
- Второй ужин: кефир – 1 ст.
Рацион при диете № 4.
Скидка10%
Промокод
Скидка 10% на первый заказ!
Требуется ввод промо-кода;
Акция распространяется на все категории товаров;
Акция доступна только для новых клиентов;
Акция доступна без ограничений по сумме заказа.
с 2020-04-15 00:00:00
edatop
/engine/go.php?url=aHR0cHM6Ly9hZC5hZG1pdGFkLmNvbS9nLzM2MTNtMnp2cDc1Njg4MDdjODBiNzM4ZDgyNWEyYS8%2FaT0z
Скопируйте и вставьте этот код в специальное поле при оформление заказа
Копировать
Перейти к магазину
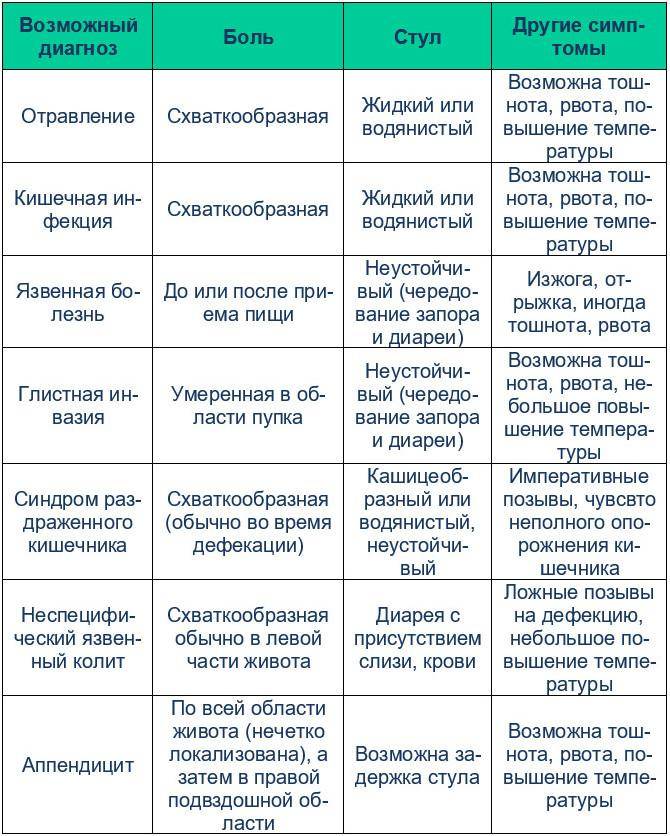
Причины потери веса у онкопациентов
Не менее 50% пациентов с онкологическими заболеваниями имеют признаки недостаточности питания.
Существуют 3 основные причины потери веса у пациентов с онкологическими заболеваниями:
- Недостаточное поступление питательных веществ в организм (голодание). Некоторые опухоли, например, пищевода, желудка, поджелудочной железы, гортани и др., разрастаясь, механически затрудняют поступление пищи. Опухолевые процессы в желудочно-кишечном тракте вызывают нарушения процессов всасывания и/или переваривания пищи. Отсутствие аппетита приводит к отказу от еды.
- Потеря организмом питательных веществ из-за рвоты и/или диареи. Рвота – довольно частое явление в период противоопухолевого лечения, в частности, химиотерапии. Извращаются вкусовые и обонятельные ощущения. Человек отказывается от еды. Диарея развивается вследствие повреждения слизистых оболочек на фоне цитостатической терапии, что сопровождается значительной потерей веса. Примерно через неделю после окончания курса химиотерапии вес стабилизируется. Постепенно восстанавливаются поврежденные слизистые, вкусовые и обонятельные ощущения, и на 3–4-й неделе межкурсового интервала онкопациенты вновь начинают получать удовольствие от принимаемой пищи. Однако набрать вес перед очередным этапом химиотерапии не успевают. На последующих курсах химиотерапии многие заранее ожидают тошноту и рвоту, отказываясь от еды, что ведет к еще большему похуданию.
- Повышенный расход энергии сопровождает инфекционно-воспалительные осложнения, которые развиваются вследствие снижения количества лейкоцитов (вторичный иммунодефицит) на фоне лечения цитостатиками. Обширные операции с удалением части или целого органа, пораженного опухолевым процессом, также требуют больших энергетических затрат на восстановление и компенсацию утраченных функций.

Иногда причиной быстрой потери веса при онкологии являются сами опухоли. При некоторых формах рака опухолевые клетки производят биологически активные вещества, которые нарушают нормальные метаболические процессы.
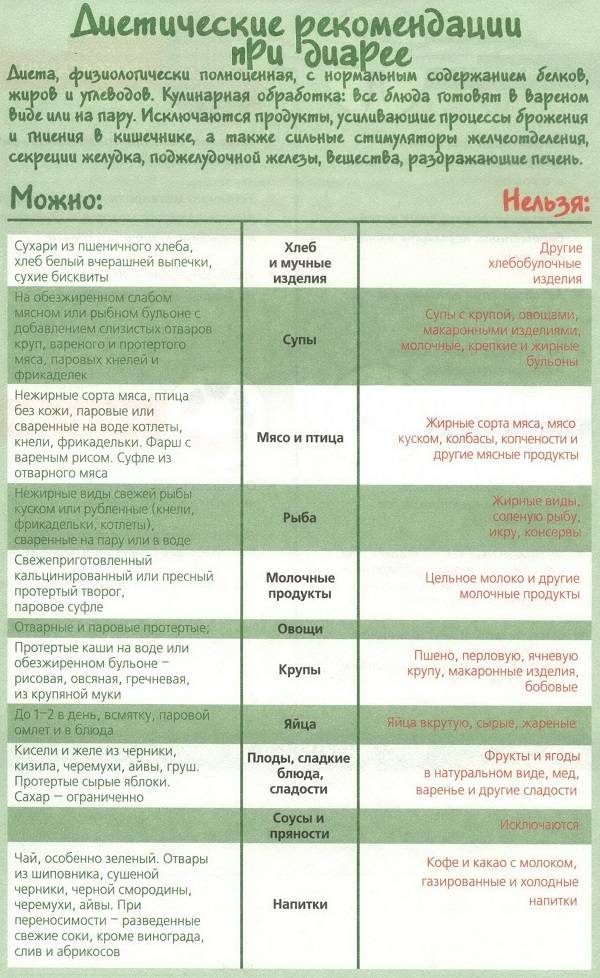
Профилактика диареи при антибиотикотерапии
Для предупреждения диареи во время приема антибиотиков важно придерживаться нескольких рекомендаций:
- строго соблюдать дозировку и схему терапии, предписанную врачом;
- использовать пробиотики, рекомендованные специалистом;
- соблюдать диету для профилактики нарушений работы ЖКТ;
- поддерживать оптимальный питьевой режим;
- принимать средства, защищающие оболочку желудка и весь пищеварительный тракт. При наличии хронических недугов необходимо сообщить о них врачу, чтобы он подобрал индивидуальную схему защиты системы пищеварения от действия антибиотиков.
При необходимости приема антибиотиков важно учесть предыдущие реакции организма на антибактериальную терапию. Так, у некоторых пациентов антибиотик-ассоциированная диарея развивается в ответ на воздействие той или иной группы препаратов либо конкретного средства.
Дозировка и способ использования
Медицинское средство подлежит разведению исключительно кипяченой питьевой водой.
Приготовление раствора необходимо производить сразу перед употреблением.
Готовая для употребления смесь должна быть комнатной температуры.
Возможно подогревание до температуры не выше 38 градусов.
Запрещается добавление к раствору других лекарственных средств или растворов.
Необходимо промывать зондирующее оборудование и менять систему введения средства через интервал, равный четырем часам.
Вскрытая емкость с препаратом должна храниться плотно закрытой на протяжении всего срока использования.
Количество активного вещества, используемого для разведения, способ употребления и скорость введения определяет лечащий врач.
Для взрослых пациентов, в качестве единственного варианта питания требуется от 0,7 до 2 банок Нутридринк Эдванс Нутризон в сутки.
Стандартная скорость введения при помощи зонда около 0,25 – 1,5 миллилитров на килограмм массы пациента в час. Дозировка медицинского средства напрямую зависит от функционального состояния желудка и кишечника.
Медицинское средство можно принимать перорально, как напиток, выпивая медленно, небольшими глотками. Также растворенную смесь можно добавлять в готовую пищу.
Приготовленный раствор категорически запрещается подвергать кипячению.
Запрещено принимать питательную смесь с другими веществами, поскольку в процессе лекарственного взаимодействия она может свернуться.
Производить употребление медицинского средства необходимо под контролем лечащего врача.
Способы разведения медицинского средства Нутридринк:
Для изокалорического, стандартного питания (1ккал/1мл):
5 ложек смеси разводится 85 мл кипяченой воды, в итоге получается 100 мл готовой смеси.
Для гипокалорического питания (0,7 ккал/1 мл):
3,75 ложки порошка разводится в 89 мл кипяченой воды, готовая порция раствора – 100 мл.
Для гиперкалорического питания (1,5ккал/1мл):
Необходимо развести 7,5 ложек смеси в 77,5 мл кипяченой воды. Итоговое количество вещества равно 100 мл.
Для получения большей порции необходимо увеличить количество жидкости и порошка в соответствии с вышеописанными способами приготовления.
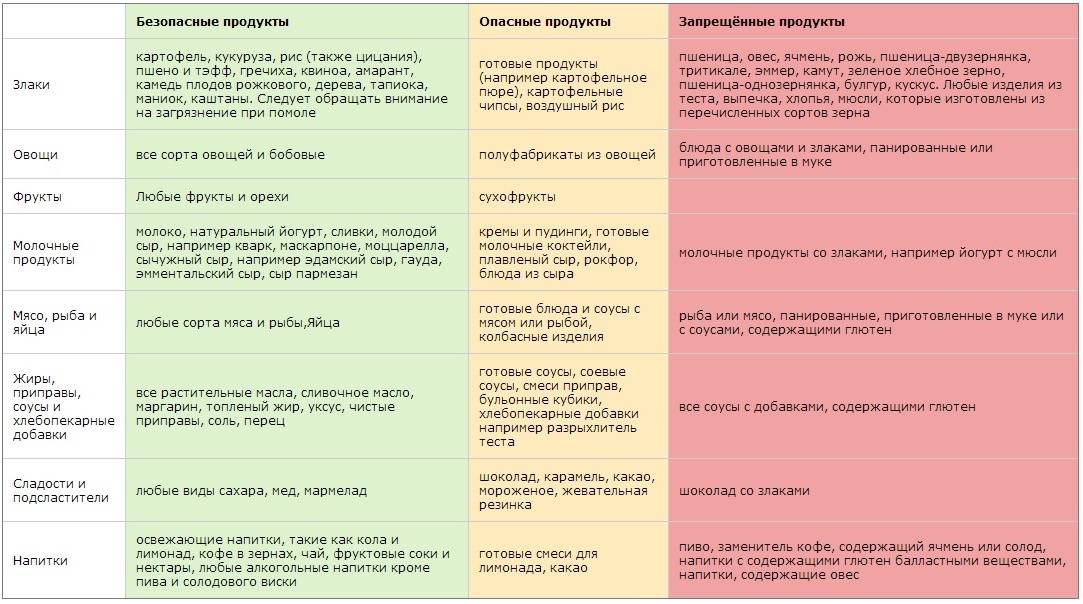
Белковая коррекция
С целью обеспечения больных целиакией оптимальным количеством белка высокой биологической ценности, а также адекватным количеством жировых продуктов с эссенциальными жирными кислотами рекомендуется использовать в рационе больных целиакией смеси белковые композитные сухие, например «Дисо» «Нутринор» — специализированный продукт питания, имеющий высокую пищевую ценность. Смеси белковые композитные сухие добавляются в блюда (каши, гарниры, десерты и пр.) в количестве 20–40 г на пациента в день (см. практическое руководство «Семидневные меню для основных вариантов стандартных диет с использованием блюд оптимизированного состава, применяемых в лечебном питании в медицинских организациях Российской Федерации», 2014).
Правила приготовления безглютеновых блюд
- Хранить безглютеновые продукты в отдельном шкафчике.
- Каждый ребенок «на диете» должен иметь свою посуду: тарелку, чашку, приборы. Посуда и приборы должны отличаться по цвету или рисунком.
- Желательно иметь отдельные разделочные доски, кастрюли, сковороды, формы для выпекания, тарелки для приготовления пищи ребенку. В противном случае их нужно тщательно мыть.
- Нужно иметь отдельный нож для масла, если у ребенка аллергия на молоко.
- Помните о мытье рук, прежде чем взять в руки безглютеновое печенье (хлеб, хлебец), а перед этим вы нарезали обычный хлеб.
- При одновременном приготовлении глютеновой и безглютеновой выпечки не позволяйте, чтобы пыль пшеничной муки попала в безглютеновую. Лучше сначала готовить безглютеновую.
- Не разрешайте ребенку даже пробовать запрещенные ему продукты, потому что в дальнейшем они могут стать для него сильным искушением.
- Не давайте ребенку продукты, в составе которых вы сомневаетесь. Правило: если есть сомнения — значит, это есть нельзя.
- Обсудите диету ребенка с его учителем в школе, воспитателем в детском саду. Это поможет во многих ситуациях.
- Диета никогда не должна мешать ребенку участвовать в экскурсиях, походах, поездках и т. п. Он просто иначе должен смотреть на систему своего питания.
- Постарайтесь сделать так, чтобы ребенок соблюдал диету сознательно.
- Никогда не давайте почувствовать ребенку, что некоторые безглютеновые продукты недостаточно вкусны.
Помнить!
Даже кратковременное потребление пищи, богатой глиадином, приводит к быстрому возвращению симптоматики целиакии.
Восстановление изменений после возвращения к безглютеновой диете может занять длительное время (3–6 месяцев).
Целиакия — хроническое заболевание, требующее «хронического лечения и наблюдения».
// ПД
О питании при онкологии
Для обеспечения нормального уровня жизнедеятельности клеткам нашего организма требуется более 75 различных питательных веществ. Более 40 из них являются незаменимыми и должны поступать с пищей. Остальные могут синтезироваться в организме.
Традиционно все питательные вещества разделяются на макронутриенты – вещества, которые нужны нам в больших количествах (десятки и сотни граммов в сутки), и микронутриенты, которых требуется немного (миллиграммы и микрограммы). К макронутриентам относятся белки, жиры и углеводы. Белки являются основным пластическим материалом для восстановления и обновления клеток и тканей в организме. При «сгорании» (окислении) жиров и углеводов выделяется энергия, необходимая для обеспечения жизнедеятельности. К микронутриентам относятся витамины и микроэлементы, которые участвуют в обменных процессах организма или входят в состав ферментов. Недостаток тех или иных питательных веществ в организме приведет к глубоким расстройствам обмена веществ, что внешне проявится потерей веса вплоть до истощения (кахексии), увеличением числа инфекционных осложнений во время и после лучевой и химиотерапии, плохим заживлением раны после удаления опухоли. Все это значительно ухудшает качество жизни и снижает шансы на выздоровление.

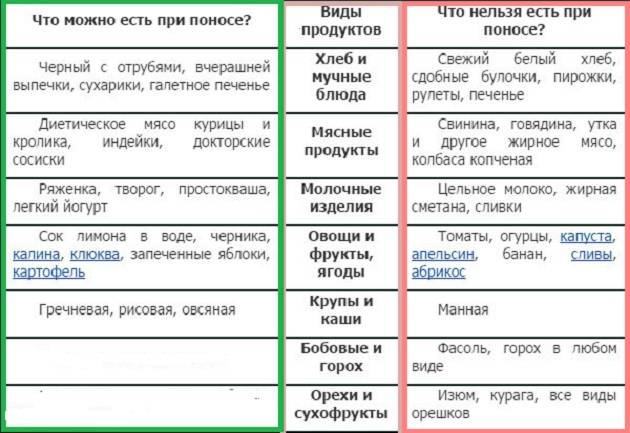
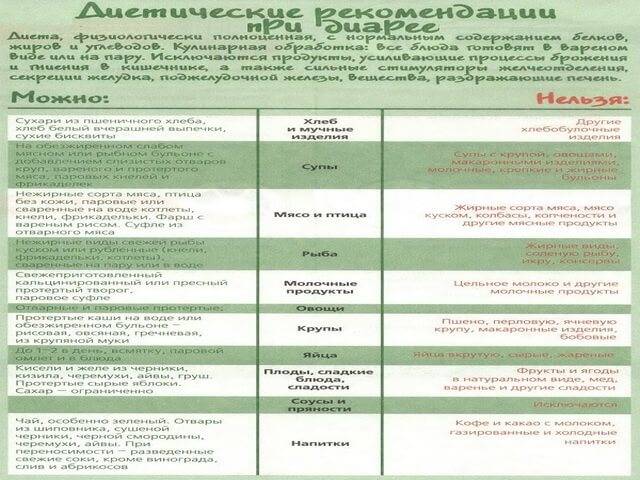
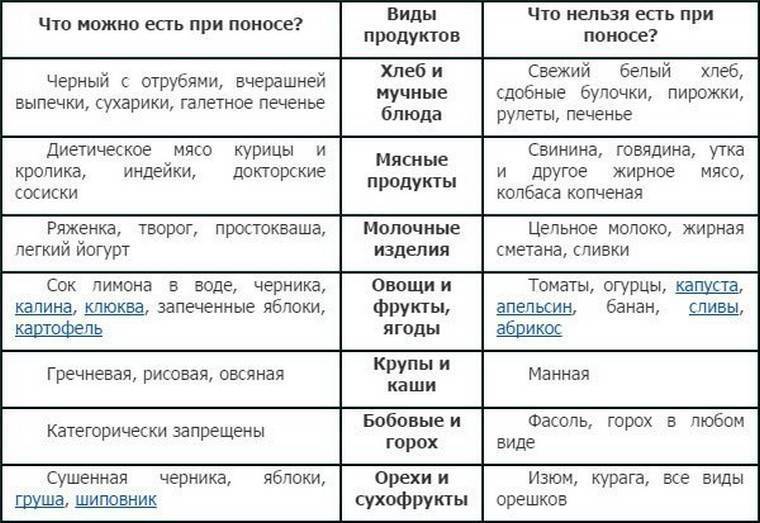
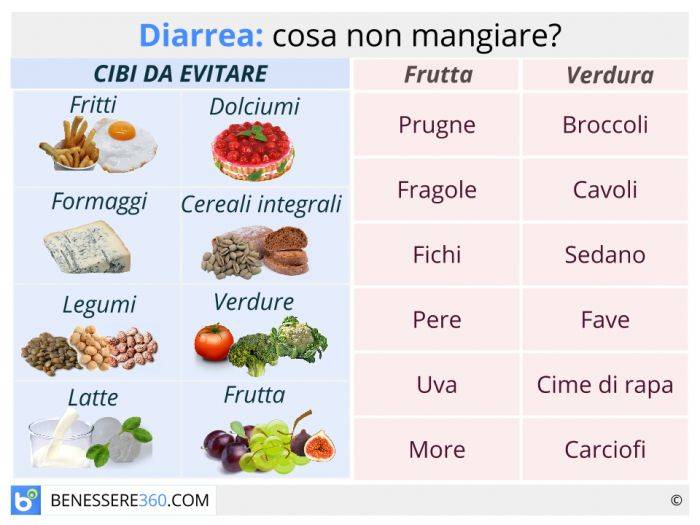
Что нужно делать при поносе
Давайте ребенку как можно больше пить. Понос часто ведет к большой потере жидкости, а это вредно влияет
на кровообращение и общее состояние организма. Полезны морковный отвар и травяные чаи.
Эфирные масла тимьяна оказывают дезинфицирующее действие на кишечник, дубильные вещества черники, лапчатки помогают
слизистой оболочке кишечника противостоять вредным бактериям.
При остром поносе хорошо давать следующий чай:
цветки ромашки аптечной – 3 части, листья мелиссы – 3 части, трава тимьяна – 2 части; ягоды черники – 1 часть,
лапчатка прямостоячая – 1 часть. 2 ч.л. сбора залить 0,5 л кипятка, дать настояться 8–10 минут, процедить. Давать пить ребенку
в течение дня по несколько глотков.
Можно поить ребенка зеленым чаем. Зеленый чай содержит дубильные вещества, обладает противомикробным действием.
Настаивать его надо подольше, чтобы извлечь танины.
Хорошо в чаи добавлять перечную мяту, мелиссу, фенхель.
При поносе из организма выводятся минеральные соли. Баланс минеральных солей следует
восстанавливать специальными аптечными средствами (глюкосолан, регидрон, оралит, элотранс ).
Можно самим приготовить следующий раствор: 3/4 чайной ложки соли, 1 чайная ложка соды, 8 чайных ложек сахара,
1 стакан апельсинового сока на 1 литр воды. Давайте ребенку по 1–2 чайные ложки через 10–15 минут.
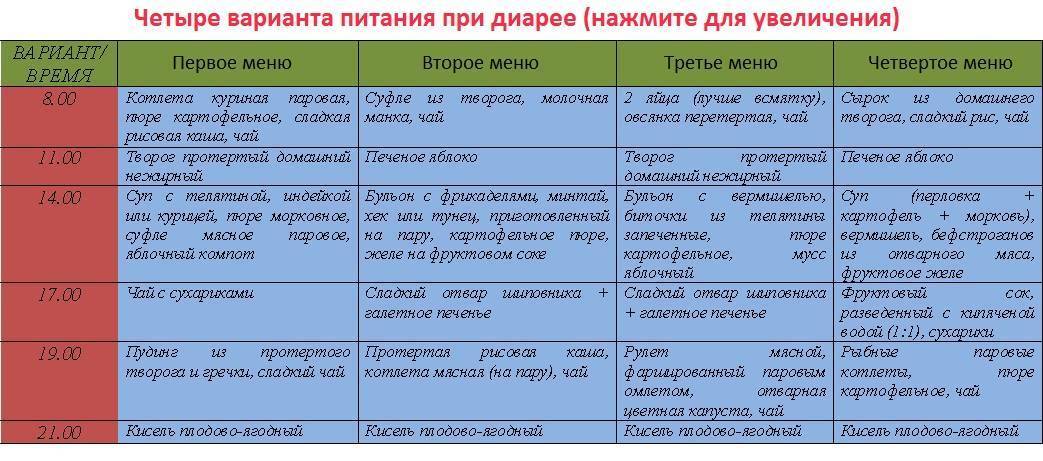
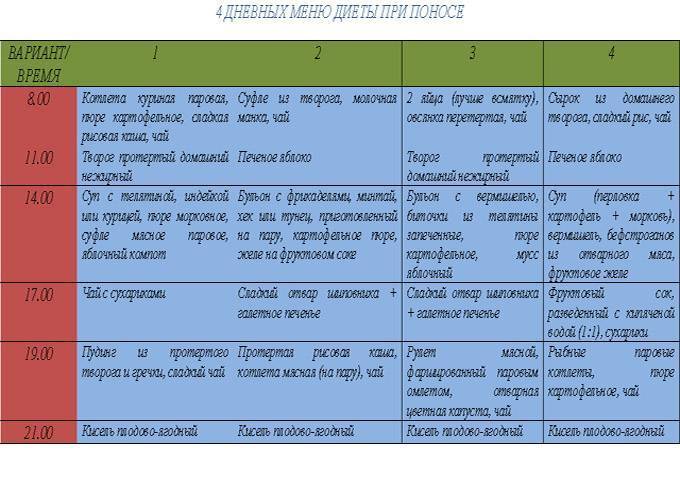
Меню на 3 дня
Первый день
- Завтрак: слизистая рисовая каша с изюмом – 150 г, паровой белковый омлет из 2 яиц, компот – 1 ст.
- Ланч: крекеры – 50 г, натуральный йогурт – 1 ст.
- Обед: суп на курином бульоне с фрикадельками – 150 мл, гречневая каша – 100 г, паровая котлета из индейки – 1 шт., кисель – 1 ст.
- Полдник: компот из сухофруктов – 1 ст, сырники – 2-3 шт.
- Ужин: рисовая каша – 100 г, рыба, приготовленная на пару, – 50 г, овощное рагу – 100 г, травяной чай – 1 ст.
- Второй ужин: кефир – 1 ст.
Второй день
- Завтрак: тыквенная каша с рисом – 150 г, куриные котлеты – 2 шт., компот – 1 ст.
- Ланч: овсяная каша с кусочками фруктов и изюмом – 150 мл, чай – 1 ст.
- Обед: уха из нежирной рыбы – 150 мл, картофельное пюре – 100 г, запеченная куриная грудка – 50 г, кисель – 1 ст.
- Полдник: запеченные яблоки – 2 шт., крекеры – 50 г, рисовый отвар – 1 ст.
- Ужин: гречневая каша – 150 г, запеченная рыба – 50 г, овощное рагу – 50 г, компот – 1 ст.
- Второй ужин: ряженка – 1 ст.
Третий день
- Завтрак: тефтели из куриного фарша и риса – 2-3 шт., подсушенный хлеб – 2 ломтика, кисель – 1 ст.
- Ланч: мюсли – 150 г, травяной чай – 1 ст.
- Обед: овощной суп с вермишелью – 150 мл, морковное пюре – 50 г, отварная крольчатина – 50 г, компот – 1 ст.
- Полдник: пюре из отварной груши – 150 г, чай – 1 ст.
- Ужин: макароны – 100 г, отварная рыба – 50 г, запечный кабачок – 50 г, кисель – 1 ст.
- Второй ужин: натуральный йогурт – 1 ст.
Примерное меню на неделю.