Ведение беременности во втором триместре
Если этого не произошло раньше, то от начала второго триместра и до 14 недель развития вашей беременности вы пройдете первое ультразвуковое исследование.
Также в случае, если вы не проходили это обследование в конце первого триместра, в начале второго вам будет назначен первый биохимический скрининг, или «двойной тест». Кровь из вены будет исследована на уровень протеина PAPP-A (ассоциированный с беременностью плазменный белок) и гормона ХГЧ. По результатам анализов судят об отсутствии врожденных заболеваний и патологий развития, таких как дефект нервной трубки, синдромы Дауна, Тернера и Эдвардса.
Помните, что это исследование проводится добровольно, — если вы испытываете сильную тревогу по этому поводу, то можете от него отказаться.
Важно знать, что не всегда расхождение показателей анализа и средних значений нормы свидетельствует о патологии. Если беспокойство вас не отпускает, проконсультируйтесь со своим врачом — возможно, он порекомендует вам пройти дополнительное медико-генетическое обследование
В период с 16-й до 20-й недели вам предстоит пройти второй скрининг, или «тройной тест». На этот раз кровь будут изучать на уровень АФП (альфа-фетопротеина), ХГЧ и эстриола.
Во второй раз за беременность у вас возьмут мазок на микрофлору и урогенитальные инфекции.
Вы также сдадите второй клинический анализ крови и анализ на ВИЧ, гепатит В и С и реакцию Вассермана.
От 18-й до 20-й недели у вас появляется новый шанс увидеть своего малыша: врач назначает очередное УЗИ. Вы видите, что ваш кроха растет, слышите его сердцебиение, а доктор оценивает развитие плода, состояние его внутренних органов и систем, соответствие его размеров нормам.
На 24 – 28-й неделе вы сдадите кровь на глюкозу.
Обследования в первом триместре беременности
Врачи женской консультации рекомендуют будущим мамочкам первый раз посетить гинеколога и встать на учет в
женской консультации в срок до 12 недели их беременности. На первой консультации специалист заводит
«Индивидуальную карту беременной и родильницы» (форма №111/у) по которой будущая мама будет наблюдаться в
женской консультации, а затем оформляет и выдает каждой пациентке обменную карту (форма 113/у – с которой
она пойдет в выбранный родильный дом) и список лабораторных обследований, которые она должна пройти в
обязательном порядке. Для тех будущих мам, которые начнут наблюдаться в женской консультации до 12 недель
беременности, положено единовременное пособие от государства (см. сайт Фонда Социального Страхования РФ,
виды и размеры пособий). Пожалуйста, учитывайте, что акушерский срок беременности рассчитывается не со дня
зачатия, а с первого дня последней менструации.
Важно помнить, что для полного оформления обменной карты нужно будет пройти ряд специалистов. Поэтому не
следует затягивать с визитом и уже после планового посещения гинеколога следует отправиться на обследование
к терапевту, хирургу, эндокринологу, отоларингологу, стоматологу и окулисту (нужных специалистов выберет
лечащий врач на основании оценки медицинской истории беременной женщины)
К прохождению данных специалистов
нужно отнестись со всей серьезностью, ведь именно от их заключения во многом зависит план ведение конкретной
беременности.
Кроме этого, в первом триместре беременности каждая женщина должна сдать ряд анализов, среди которых:
привычный всем общий анализ крови;
важное определение группы и резус-фактора, если у мамы окажется отрицательный резус-фактор, нужно будет
проверить резус-фактор будущего отца;
биохимический анализ крови;
определение свертываемости крови;
исследование на наличие антител к TORCH-инфекциям, в частности, краснухе, токсоплазме, цитомегаловирусу,
герпетической инфекции;
анализы на сифилис, гепатиты В и С, ВИЧ;
общий анализ мочи и тест на сахар;
анализ кала на яйца глистов;
мазок из носа;
мазок на влагалищную флору;
ЭКГ.
Список может быть как шире, так и уже, более подробную информацию можно получить у лечащего врача При
постановке на учет врач проводит общий и гинекологический осмотр беременной женщины с занесением полученных
данных в ее обменную карту.
Ошибочно полагать, что какие-то из перечисленных выше анализов являются необязательными или их можно
избежать. Только полное исполнение рекомендаций врача по объему обследования, позволит оценить состояние
здоровья будущей матери, ведь ей предстоит достаточно напряженный период, который также закладывает и основу
здоровья ребенка в будущем.
Если во время беременности женщина отказывается сдавать кровь на ВИЧ, тогда данный анализ проведут малышу
сразу после рождения
Очень важно оценить статус по ВИЧ инфекции как можно раньше до родов. К сожалению,
многие женщины не знают о своем статусе по ВИЧ инфекции, а ведь в случае правильного выполнения профилактики
передачи от матери к ребенку, риск рождения малыша с ВИЧ инфекцией практически равен нулю
А как обстоят дела с другими анализами из обязательного списка? Своевременно сделанные исследования на
TORCH-инфекции помогут вовремя диагностировать заболевание. Общий и биохимический анализ крови даст
возможность оценить состояние здоровья женщины, исключить анемию беременности и вести контроль уровня
форменных элементов крови. Анализ мочи необходим для оценки функции почек.
Обычно врач-гинеколог в женской консультации приглашает на прием беременных женщин в первом триместре с
частотой 1 раз в 4 недели.
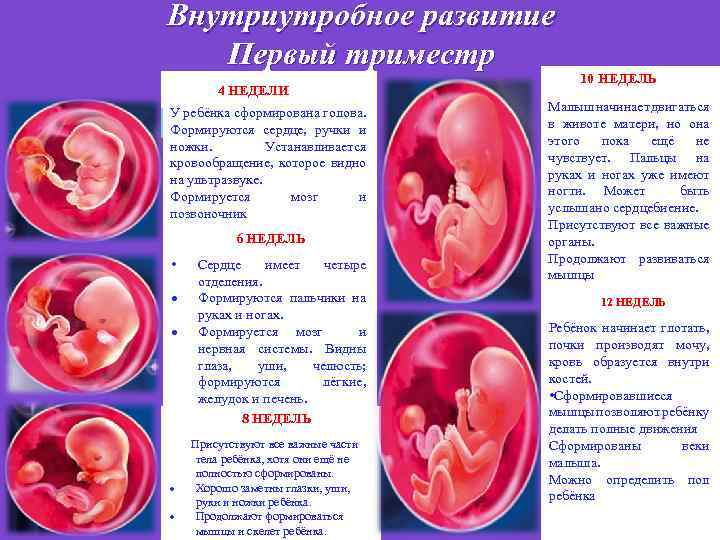
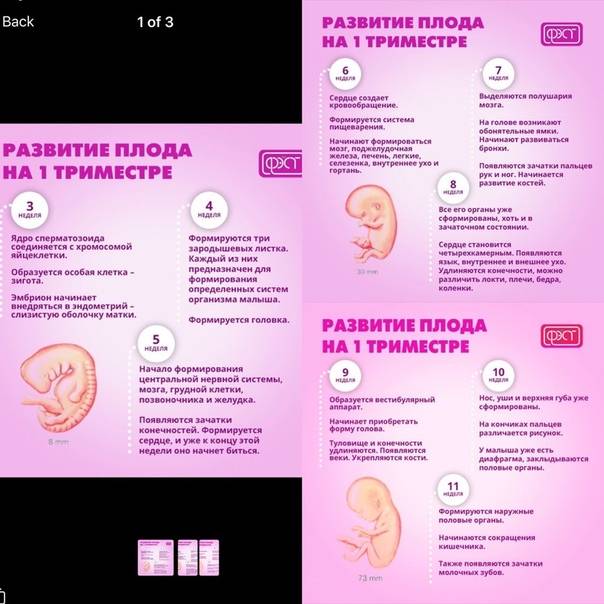
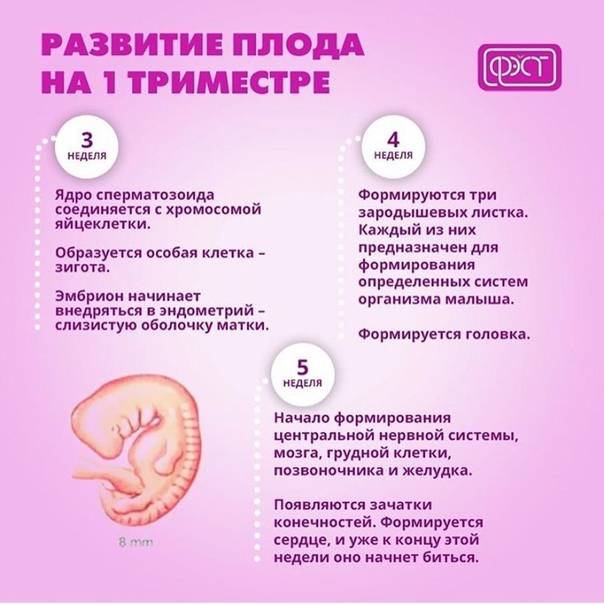
Первый триместр беременности подходит к концу? Самое время для ультразвукового исследования. УЗИ на 11-13
неделе позволяет:
- определить точные сроки гестации;
- дать заключение о количестве плодов в матке;
- диагностировать возможные проблемы формирования нервной трубкой плода, дефекты конечностей и брюшной
стенки.
Кроме того, в первый скрининг входит определение особых, связанных с беременностью белков (РАРР-А и βХГЧ) с
помощью анализа крови. На основание результатов УЗИ и анализа крови на эти белки, врач принимает решение о
наличие или отсутствие риска врожденных аномалий развития у плода и может направить беременную на
консультацию к врачу-генетику.
Когда делать первое УЗИ при беременности?
УЗИ – это плановая, обязательная диагностическая процедура, назначаемая каждой беременной женщине. В среднем УЗИ проводится три раза за весь период вынашивания ребёнка, хотя в ряде случаев (при наличии показаний) число таких обследований может быть и увеличено. Первое УЗИ при беременности (во сколько недель делается, что показывает, будет описано ниже) проводится в 1-м триместре и играет очень важную роль в диагностике ранних пороков развития плода, оценке рисков невынашивания беременности.
Для чего необходимо первое УЗИ?
УЗИ скрининг 1 триместра имеет следующие цели:
установление/опровержение факта беременности;
установление/исключение многоплодной беременности;
определение вида беременности – маточная/внематочная;
определение биометрических размеров плода, сравнение их с нормативными значениями;
оценка прошедшего процесса закладки основных внутренних органов (большее внимание уделяют сердцу);
оценка структуры сформировавшихся внутренних органов. Кроме этого, УЗИ скрининг 1-го триместра позволяет выявить первые маркеры наличия у плода генетической или хромосомной патологии
Для дальнейшего подтверждения (либо исключения) пороков развития наблюдающий врач назначает беременной женщине дополнительные обследования
Кроме этого, УЗИ скрининг 1-го триместра позволяет выявить первые маркеры наличия у плода генетической или хромосомной патологии. Для дальнейшего подтверждения (либо исключения) пороков развития наблюдающий врач назначает беременной женщине дополнительные обследования.
Время первого УЗИ
При нормально протекающей беременности рекомендовано проходить первый УЗИ скрининг на 11-13-й неделе 1-го триместра. Но при возникновении потребности в получении дополнительной информации о развитии эмбриона, его прикреплении первичное ультразвуковое исследование может быть перенесено на более раннее время. К примеру, беременной женщине, перенёсшей ранее кесарево сечение, рекомендуют пройти первый УЗИ скрининг на 4-5-й неделе гестации. Это необходимо для того, чтобы точно определить место прикрепления хориона (будущая плацента), понять, насколько близко он прикрепился к рубцу на матке. Такая информация поможет понять, возможно ли сохранение беременности, есть ли риски невынашивания или в сложившейся ситуации лучше будет прервать беременность.
Особенности сексуальной жизни во время беременности
При беременности встречаются периоды спада и подъема сексуальной активности. Так, к примеру, в первые три месяца сексуальное желание зачастую несколько снижается. Причиной этому являются особенности течения беременности и наличие таких признаков токсикоза, как тошнота, рвота, непереносимость некоторых продуктов и запахов. Изменчивое настроение беременной способно приводить к конфликтам в семье. У женщины возникает такое ощущение, что дальше будет только хуже.
Однако это не так, ведь уже во втором триместре самочувствие улучшается. Страхи проходят. Ребенок начинает толкаться и этим дает знать, что с ним все хорошо. Округлившийся животик смотрится очень красиво. Наступает «расцвет» сексуальной жизни во время беременности. В третьем триместре живот значительно увеличивается в размерах и занятия сексом становятся затруднительными. К тому же вновь приходят волнения, однако связаны они уже со скорыми родами.
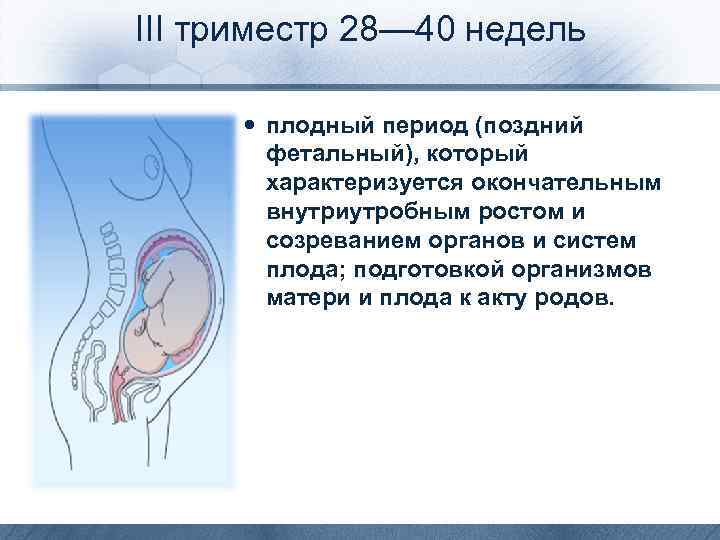
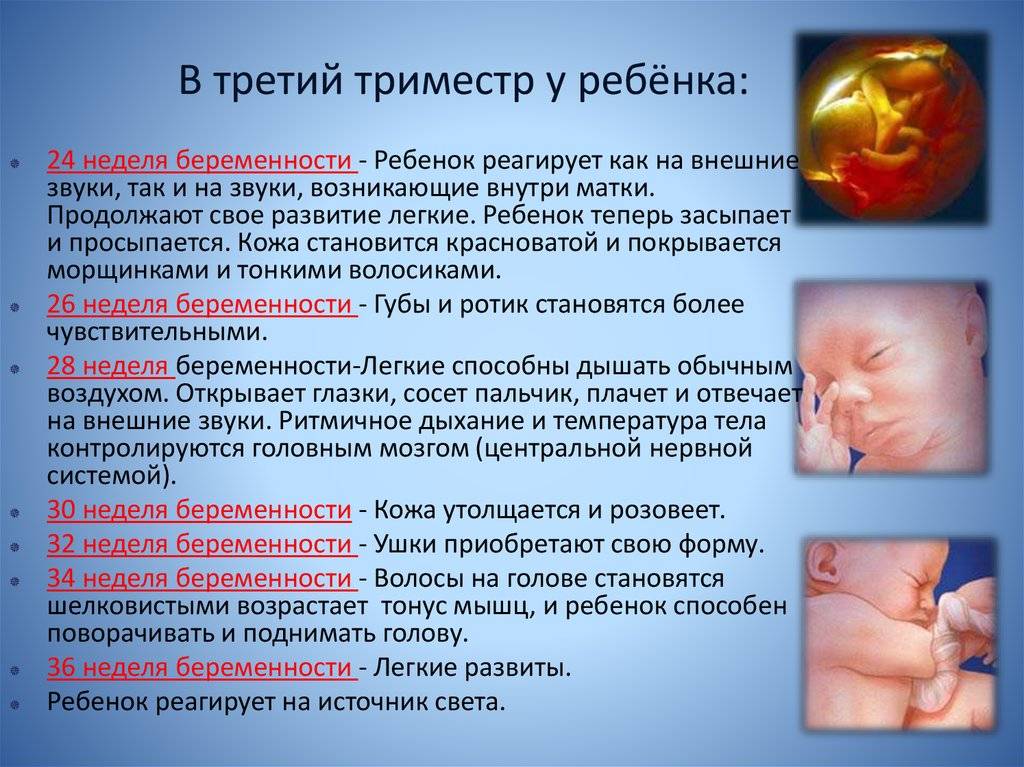
Третий триместр беременности: анализы после 28 недели
С 32 недели беременности работающие женщины имеют право уходить в декретный отпуск. Для его оформления им
понадобится посетить женскую консультацию и собрать необходимые документы. Именно на этом сроке гестации
рекомендуется пройти третье по счету и последнее при нормальном течении беременности УЗИ с доплерометрией,
которое позволяет оценить:
- состояние здоровья плода с определением патологий, которые невозможно было диагностировать в первом и
втором триместре; - рост и развитие ребенка, а также наличие задержки внутриутробного развития (если имеется);
- точное месторасположения плаценты, пуповины и малыша;
- количество околоплодных вод.
Доплерометрия дает возможность оценить кровоток по сосудам пуповины и плаценты. Для чего необходим допплер?
Все очень просто. По состоянию кровотока можно судить о качестве внутриутробного питания малыша и
предположить его гипоксию (недостаток кислорода). Кроме того, врач может дополнительно назначить
кардиотокографию.
Ближе к 36 неделе беременная женщина еще раз сдает анализы крови на ВИЧ, гепатиты и сифилис, а также мазок из
влагалища и биохимический тест крови. Если все эти анализы окажутся в норме, тогда женщина может спокойно
ожидать наступления родов, посещая своего врача каждую неделю. В случае наличия отклонений по результатам
тестов, пациентку берут под контроль или госпитализируют для дальнейшего обследования и лечения
(сохранение).
Не стоит забывать, что своевременные обследования помогают предупредить развитие сложных вариантов течения
беременности и позволяют диагностировать заболевания на ранних сроках, когда они легче поддаются коррекции.
Это особенно важно в период беременности, поскольку дает возможность сохранить здоровье будущего малыша и
исключить риск осложнений у матери
Как помочь ребенку
В период четвертого триместра кроха не может жить автономно и он считает, что еще сидит в утробе. Поэтому главная задача здесь – восстановить единство мамы и ребенка или создать диадические отношения. Уже после этого переходят к обратному действию, т.е. к отделению малыша от мамы и формирования собственного Я.
В данный период вы столкнетесь с тем, что ребенок все время плачет. Это нормально, так как плач – единственное средство коммуникации. Малыш зовет на помощь, сообщает о мокром подгузнике, о голоде и так далее. Кроме того, плач помогает сбросить накопленное напряжение.
Чтобы помочь крохе адаптироваться, концентрируйтесь на создании психологического комфорта для него. Не мучайте новорожденного и себя. Заниматься развитием, вводить режим и выполнять другие подобные задачи рекомендуется только после третьего месяца
До этого времени важно создать схожие условия, которые были в утробе
Используйте позы, в которых малыш был в утробе. Обеспечьте крохе перемещение и достаточный шум. Крайне важен контакт мамы и ребенка. В первые месяцы жизни особенно актуален метод гнездования, когда женщина постоянно кормит грудью и носит новорожденного с собой. Он включает совместный сон, укачивания на руках, прикладывание к груди, постоянный контакт с мамой и так далее.
Важно создать для ребенка уютный “кокон”, в котором он ощутит опору и комфорт, теплую и благожелательную атмосферу. Это поможет справиться со стрессом и маме, и малышу
Положительно скажется на психике, самочувствии и настроении. А Харвей Карп, автор концепции четвертого триместра, предлагает пять шагов, которые помогут адаптироваться ребенку после рождения.

Четвертый триместр: что это
Данный термин не имеет отношения к классической беременности и подразумевает первые три жизни младенца после рождения. В этот период он адаптируется к новым условиям и привыкает жить вне утробы мамы. Концепция четвертого триместра подразумевает, что вы должны стать надежной опорой для новорожденного.
Важно понимать, что в первые недели жизни желания малыша полностью совпадают с потребностями. Если кроха плачет и что-то требует, это не капризы и не манипуляции, а жизненная необходимость
Давая то, что он просит, вы не избалуете ребенка и не станете потакать прихотям.
В первые три месяца жизни для ребенка главное – еда, сон и возможность укрыться от внешнего мира в объятиях родителей. Это поможет крохе наиболее безболезненно адаптироваться к новым жизненным условиям. Он приходит в этот мир совсем беспомощным. Он не может улыбаться, даже ручки и ножки двигаются произвольно.
Оптимальнее было бы, если детки появлялись уже в трехмесячном возрасте. Такой младенец уже может контролировать движения, выражать эмоции и требования. Кроху меньше мучают колики, и кормящая мама может расширять свой рацион. Поэтому первые три месяца нужно воспринимать как еще один триместр беременности, когда кроха только адаптируется и развивается.
Родители должны упростить и облегчить адаптацию малыша, помочь ребенку привыкнуть к новым условиям, научиться понимать друг друга. По мнению голландского врача Хайнца Прехтля, можно выделить пять состояний новорожденного в первые недели жизни.

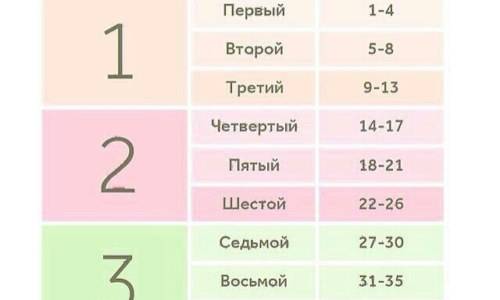
График визитов к врачу и анализов по триместрам и неделям
Хотя для врачей разработаны общие рекомендации по ведению беременности, в каждом случае составляется индивидуальный график визитов с учетом возраста будущей мамы, состояния здоровья, особенностей развития малыша и других факторов.В среднем при нормальном течении беременности график посещений ведущего ее врача следующий:
- 1 раз в месяц до 30 недель,
- 1 раз в 2 недели до 36 недель,
- 4 раза в неделю после 36-й недели.
При каждом посещении врач будет спрашивать о состоянии здоровья и проводить обследование: измерять вес, пульс, артериальное давление, окружность живота и высоту стояния дна матки, проводить наружное акушерское исследование, прослушивать живот на сердцебиение плода и отмечать, не наблюдаются ли отеки.
Также при каждом визите к врачу (кроме первичного приема) вы будете сдавать общий анализ крови и мочи. Все остальные процедуры имеют свой индивидуальный график.
Давайте взглянем, как распределятся по триместрам беременности все необходимые диагностические процедуры и анализы.
Как помочь себе
- Ищите и пробуйте различные способы взаимодействия;
- Просите помочь по дому и хозяйству со стороны мужа, родителей и других родственников;
- Помните, что постоянный плач скоро закончится, а сейчас нужно перетерпеть и дать малышу максимум заботы, тепла и любви. К двум-трем месяцам он начнет узнавать лица и голоса, осознанно улыбаться и смеяться, что не может не обрадовать родителей;
- Обязательно давайте себе отдых и ищите положительные эмоции. Находите время почитать книгу или прогуляться наедине, оставив малыша с мужем, подругой или родственниками;
- Больше проводите время втроем вместе с малышом и его папой;
- Постарайтесь наладить питание и режим дня. Правильно питайтесь, высыпайтесь и гуляйте на свежем воздухе;
- Пейте фиточаи для кормящих мам. Они налаживают лактацию, успокаивают и помогают уснуть;
- Не стремитесь все делать на высшем уровне. Оставьте перфекционизм в стороне и делайте все в меру сил;
- Найдите приятного собеседника, с кем можете делиться проблемами и поддерживать доверительные отношения.
Правда о предродовой депрессии
Согласно данным статистики каждая четвертая беременная переживает предродовую депрессию. Это нарушение опасно не только для самой женщины, но и для ее ребенка. У испытавших предродовую депрессию беременных повышается риск недонашивания плода. Объясняется это тем, что женщины, у которых во время беременности наблюдались депрессивные расстройства, имеют в крови значительное повышение уровня гормона стресса. Этот гормон, как известно, способен спровоцировать преждевременное начало родовой деятельности. Именно поэтому очень важным является раннее выявление предродовой депрессии и ее своевременная коррекция. Особенно потому, что половина женщин, пережившая ее, продолжает страдать депрессией и после того, как родили.
Признаки предродовой депрессии:
– сниженная трудоспособность;- сниженное внимание, невозможность сосредоточиться на каком-то конкретном деле;- определенные сложности в принятии решений;- повышенная тревожность и раздражительность;- плаксивость;- бессонница, нарушения сна, несвязанные с беременностью;- усиленный аппетит, или наоборот, его отсутствие;- быстрый набор или снижение веса, несвязанные с беременностью;- постоянная грусть или чувство вины;- снижение интереса к сексуальным отношениям;- боязнь быть родителями;- мысли о смерти и самоубийстве. Беременной женщине слишком трудно определить наличие или отсутствие у себя упомянутых симптомов
Важную роль в этом играют ее близкие, находящиеся рядом (муж, родители, братья, сестры, подруги)
Беременной женщине слишком трудно определить наличие или отсутствие у себя упомянутых симптомов. Важную роль в этом играют ее близкие, находящиеся рядом (муж, родители, братья, сестры, подруги).
Что еще можно сделать
Совместный сон обеспечит для ребенка психологический комфорт и наладит лактацию. Даже если вы решительно настроены приучать малыша спать в отдельной кроватке с первых недель, хотя бы в дневной сон положите кроху рядом.
При этом маме не обязательно тоже спать. Она может почитать книгу или журнал, полистать ленту в соцсетях
Здесь важно обеспечить новорожденного маминым теплом и присутствовать рядом. Так кроха быстро уснет и крепко проспит, а не станет просыпаться каждые десять минут, как один в кроватке
Обеспечиваем кроху движением, ведь в утробе женщины плод находился постоянно в движении, пока та ходила и перемещалась. Даже во сне малыш ощущал движения, ведь он поворачивался вместе с мамой. Поэтому чаще укачивайте кроху и берите на руки, а не стремитесь скорее уложить новорожденного в кроватку.
Гуляйте. Прогулки в слинге или коляске на свежем воздухе крайне полезны для иммунитета, развития и здоровья крохи. Можно легко прокатиться на автомобиле. Автолюлька прекрасно укачивает и успокаивает, тут кроха моментально засыпает. Как выбрать детское автокресло, читайте здесь.
Поддерживаем тактильный контакт кожа-к-коже. Малыш чувствует запах и тактильно ощущает маму, что обеспечивает спокойствие и снижает стресс крохи, регулирует температуру тела новорожденного и нормализует сердечный ритм. Кроме того, это налаживает контакт между мамой и малышом, стабилизирует выработку грудного молока.

Купаемся в теплой воде. Вода – естественная среда для младенца, так как в утробе он находился в жидкости. Малыши не боятся воды, поэтому они так любят купаться. Главное, соблюдать безопасность и температурный режим. Слишком горячая или холодная вода либо резкая смена температур могут испугать кроху, в итоге купание превратиться в череду истерик и настоящий ад. А с возрастом ребенок начнет бояться плавать.
Кроме того, малыш может наглотаться воды или поскользнулся. Поэтому для новорожденного лучше брать специальную ванночку либо горку, а на дно укладывать нескользящий коврик. Обязательно следите за ребенком и не оставляйте одного! Используйте веселые игрушки и игры в ванне. Можно устроить совместные водные процедуры, положив кроху к себе на грудь, и поливать кроху сверху теплой водой.
Поза тигр на дереве или на ветке очень успокаивает малыша, особенно если он перевозбужден. В перевозбужденном состоянии кроху лучше не брать лицом к себе. Здесь малышу лучше не видеть родителей. Тогда-то и приходит на помощь это положение.
Положите младенца на сгиб руки вниз лицом, и этой рукой поддерживайте кроху под животик. В данной позе взгляд малыша направлен вниз, а ручки и ножки свободно свисают. Подержите так ребенка, а лучше потанцуйте вместе. Это мгновенно успокоит плачущего ребенка.
Подписывайтесь на нашу группу Вконтакте
Пять состояний новорожденного
| Состояние | Описание |
| Глубокий сон | Новорожденный неподвижен и не реагирует на свет или шум; глаза закрыты, ровное дыхание |
| Активный сон | Глаза закрыты, но младенец выполняет непроизвольные движения (тянет ручки, стучит ножками, делает гримасы, сопит, причмокивает и т.д.). Может легко проснуться из-за яркого света, посторонних звуков и других внешних раздражителей |
| Пассивное бодрствование | Ребенок не спит, но практически неподвижен и безучастен. Если его отвлечь или потревожить, он раздражается и начинает плакать |
| Активное бодрствование | Младенец прислушивается к окружающим звукам, широко открывает глаза и наблюдает за тем, что происходит вокруг |
| Плач | Мощный и главный сигнал, который может посылать кроха. Так он сообщает о том, что хочет кушать или испытывает дискомфорт (например, колики, мокрый памперс, когда слишком жарко или холодно и пр.) |
Инвазивные методы пренатальной диагностики
Помимо неинвазивных методов пренатальной диагностики (все, о которых мы говорили выше), существуют инвазивные. Они предполагают забор клеток и образцов тканей плода, амниотической жидкости и другие процедуры с проникновением в полость матки при ультразвуковом мониторинге.К методам инвазивной диагностики относятся:
- биопсия хориона (клетки внешней зародышевой оболочки);
- амниоцентез (околоплодная жидкость и клетки плода из нее);
- кордоцентез (пуповинная кровь плода);
- плацентоцентез (клетки плаценты).
Назначаются они обычно женщинам старше 35 лет в случае отклонений от нормы уровня ХГЧ и АФП, а также если в семье уже рождались дети с врожденными заболеваниями, хромосомными аномалиями и пороками развития.
Важно знать, что технологии, применяемые при диагностике, обладают различной степенью надежности. Все они небезопасны для плода и должны применяться только в крайних случаях
Врач может порекомендовать один из видов инвазивного исследования, только если существует опасность тяжелого заболевания будущего ребенка. При этом риск от проведения самой процедуры должен быть ниже риска этой патологии плода.
Инвазивные методы исследования не могут быть применены без согласия самой беременной женщины. Врач обязан проинформировать будущую маму о сути и цели рекомендуемого им исследования, возможных рисках, побочных эффектах, степени достоверности результатов, а также вариантах дальнейших действий в соответствии с ними.
Что нужно знать в третьем триместре беременности?
Как видим, III триместр сопряжен не только с приятными волнениями в ожидании встречи с ребенком, но и с высоким риском осложнений. Поэтому в это время будущая мама должна беречь себя, максимально внимательно относиться к состоянию здоровья.
Питайтесь часто маленькими порциями.
Это поможет избежать одышки. Предпочтение отдавайте фруктам и овощам, белковой пище. Избегайте фастфуда, жирных, острых, сладких блюд.
Принимайте специализированные витаминно-минеральные комплексы для будущих мам.
Они позволят организму получать в достаточном количестве витамины и минералы, потребность в которых увеличивается во время вынашивания ребенка в несколько раз. Например, хорошо зарекомендовал себя комплекс Прегнотон Мама (подробнее о продукте можно узнать здесь). Он содержит необходимые женщине и ребенку полезные вещества. Так, липосомное железо, которое легко усваивается организмом, уменьшает вероятность преждевременных родов и развития послеродовых материнских инфекций. Омега-3 нужна для роста плода, формирования иммунитета, развития мозга. Фолиевая кислота на 50–70 % снижает риск развития осложнений, в том числе преэклампсии. Магний, биотин и селен помогают будущей маме справиться с тревожностью и нервозностью.
Часто гуляйте, для прогулки выбирайте места вдали от дорог.
Умеренная активность во время прогулки на свежем воздухе усиливает кровоток, что способствует активному кровоснабжению плода.
Выполняйте специальные упражнения.
Они помогут избавиться от тяжести в ногах, боли в пояснице. Комплекс упражнений нужно подбирать вместе с врачом с учетом состояния здоровья женщины. Нельзя делать упражнения, которые предполагают поднятие тяжестей, прыжки, толчки или другие резкие движения.
Носите бандаж.
Он обеспечит поддержку животу и сделает ваши движения свободнее.
Исключите перегрев.
До родов придется отказаться от посещения бани и сауны.
Кроме того, не забывайте регулярно наблюдаться у врача. После 28 недель женщина должна посещать гинеколога раз в две недели (при нормальном протекании беременности), а с 36 недель – еженедельно.
НЕ ЯВЛЯЕТСЯ РЕКЛАМОЙ. МАТЕРИАЛ ПОДГОТОВЛЕН ПРИ УЧАСТИИЭКСПЕРТОВ.
Как помочь себе пережить четвертый триместр?
Для начала — помните, что вам тоже надо адаптироваться к жизни с ребенком. Дайте и себе возможность попробовать разные способы взаимодействия с ним, попутно отбиваясь от родственников. Это ваш ребенок, и вам нужно с ним познакомиться. Не грузите себя чувством вины за то, что пока вам не хочется его ни с кем делить — это нормально. Принимайте помощь по дому, по хозяйству, но если вы сейчас не хотите, чтобы вам помогали мыть попу ребенку, гулять с ним и укладывать спать, скажите это своим родителям прямо.
Помните, что плач закончится. Скоро он вам улыбнется, и жизнь станет немного другой.
Давайте себе передышку — простой поход в магазин в одиночестве иногда имеет отличный терапевтический эффект.
Сидите дома и гуляйте только по району, если не чувствуете в себе сил для активной жизни. Ну и что, что другие носятся по музеям, премьерам и вечеринкам. Значит, ваше время еще не пришло. Нет, вы не засядете дома навсегда.
Проводите время втроем. Без родных, друзей и многочисленных приятелей. Знакомьтесь со своей семьей, привыкайте к ее новому члену и учитесь его любить. Не надо быть в перманентном восторге, просто прислушивайтесь к своим чувствам.
Симптомы второго триместра беременности
В этот период матка активно увеличивается в размерах. Если на 13-й неделе она только начинает выходить из полости малого таза, то к 27-й занимает до 70 % брюшной полости. Это и становится одной из самых частых причин дискомфорта будущей мамы: ее органы не привыкли к такому соседству.
Во многом самочувствие женщины во втором триместре зависит от образа жизни. Правильное сбалансированное питание позволяет избежать проблем с желудочно-кишечным трактом. И хотя органы ЖКТ начинают сдвигаться под воздействием увеличенной матки, ее размеры недостаточно велики для того, чтобы вызывать запоры, тошноту и диарею.
Постепенно уменьшается влияние прогестерона: проходит заложенность носа, становятся реже позывы к мочеиспусканию. Дело в том, что гормональный фон стабилизируется, плод и матка еще не достигли таких размеров, чтобы вызывать сдавление, а значит, количество мочеиспусканий должно прийти в норму. Если частые позывы в туалет сохраняются во втором триместре, следует пройти обследование и исключить воспаление мочевого пузыря – цистит.
С 13-й недели увеличивается объем циркулирующей крови в организме женщины. В этот период очень высок риск анемии, поэтому самое время поддержать уровень железа в организме, например, при помощи комплекса Прегнотон Мама.
Нарастающий объем жидкости провоцирует снижение артериального давления. К концу 27-й недели организм адаптируется, цифры на тонометре возвращаются к привычным значениям.
Рост матки может спровоцировать появление незначительных болевых ощущений в области поясницы и нижней части живота. Это связано с натяжением связок, которые поддерживают матку. Увеличение молочных желез может вызывать незначительный дискомфорт в грудном отделе позвоночника. Ближе к середине триместра у женщины смещается центр тяжести, поэтому может теряться координация в движениях, особенно при подъеме и спуске по лестнице, при наклонах.
Как правило, сон становится более беспокойным. Ведь теперь нужно спать на боку. Решить проблему помогают подушки для беременных.