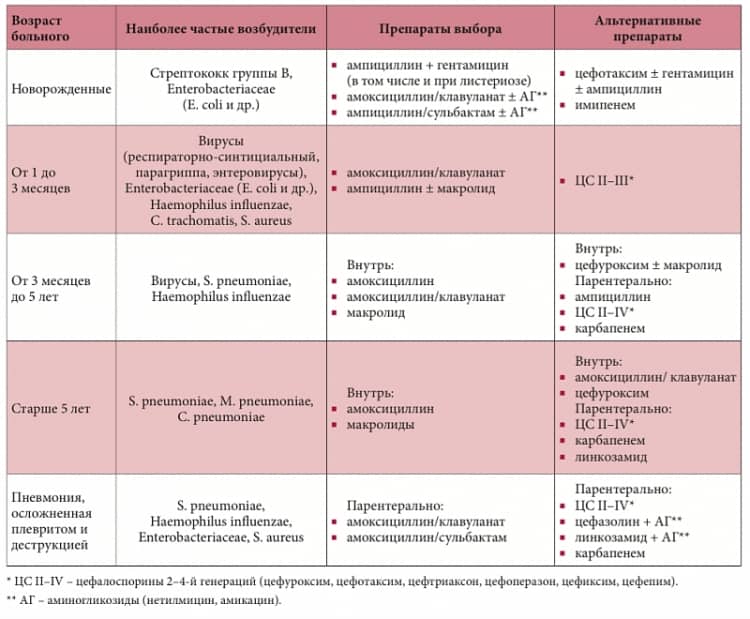
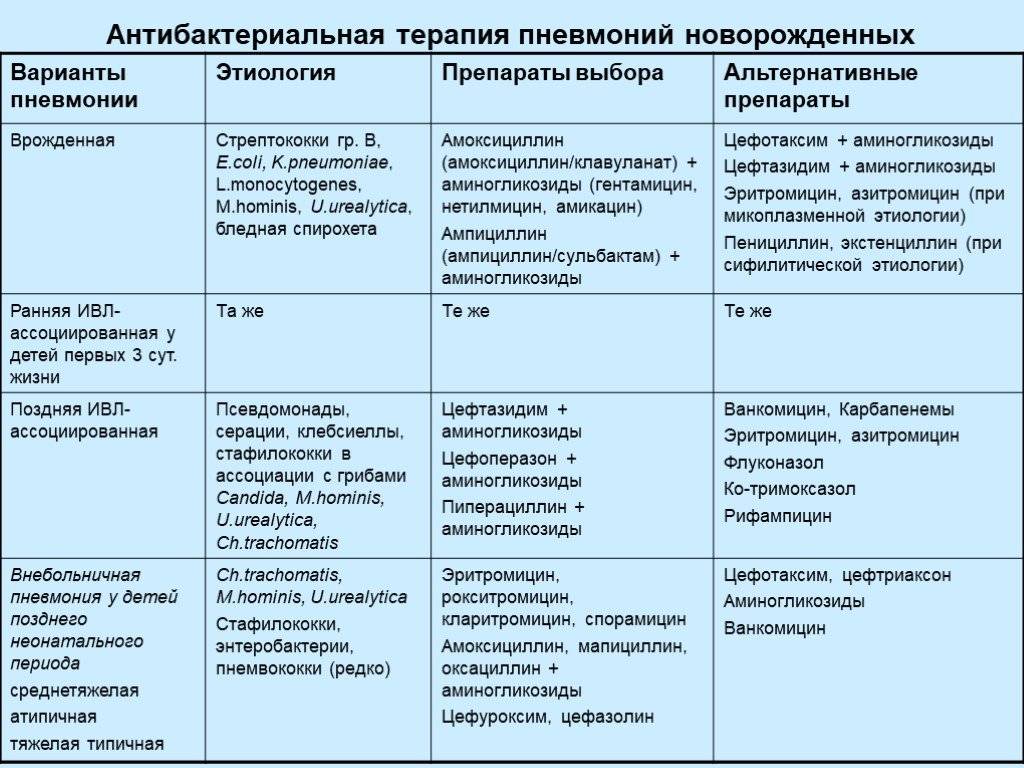
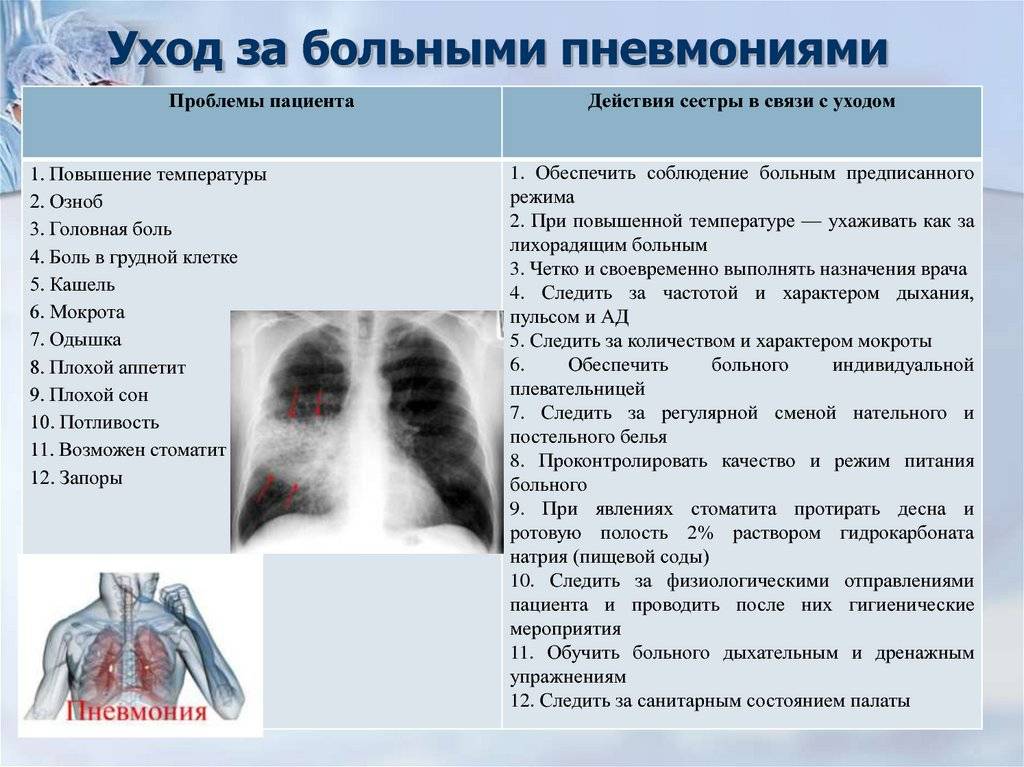
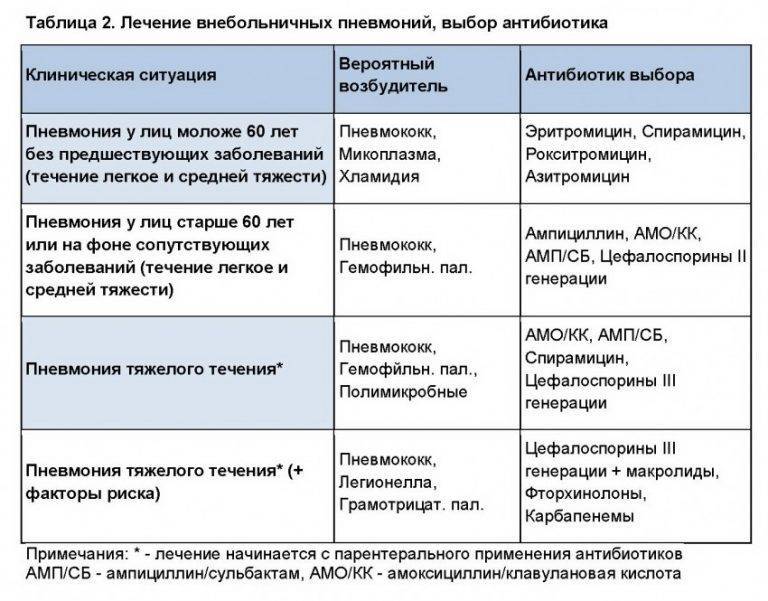
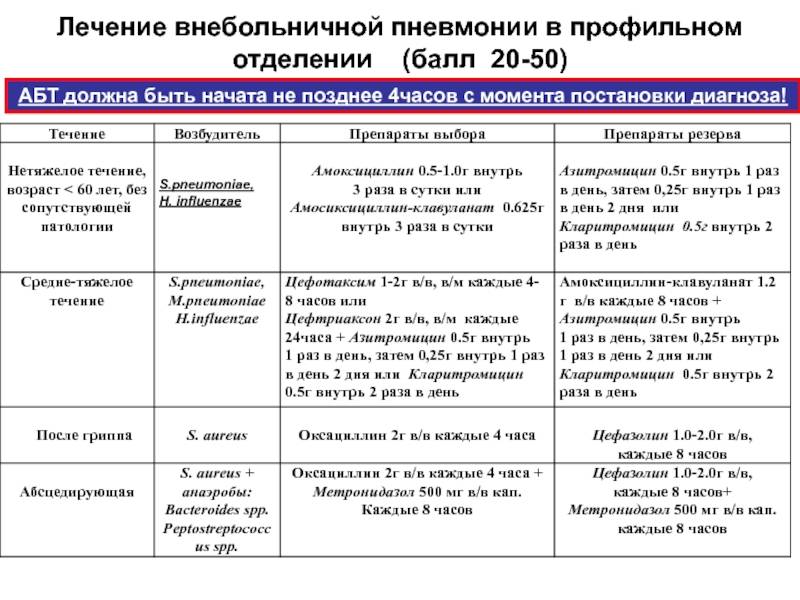
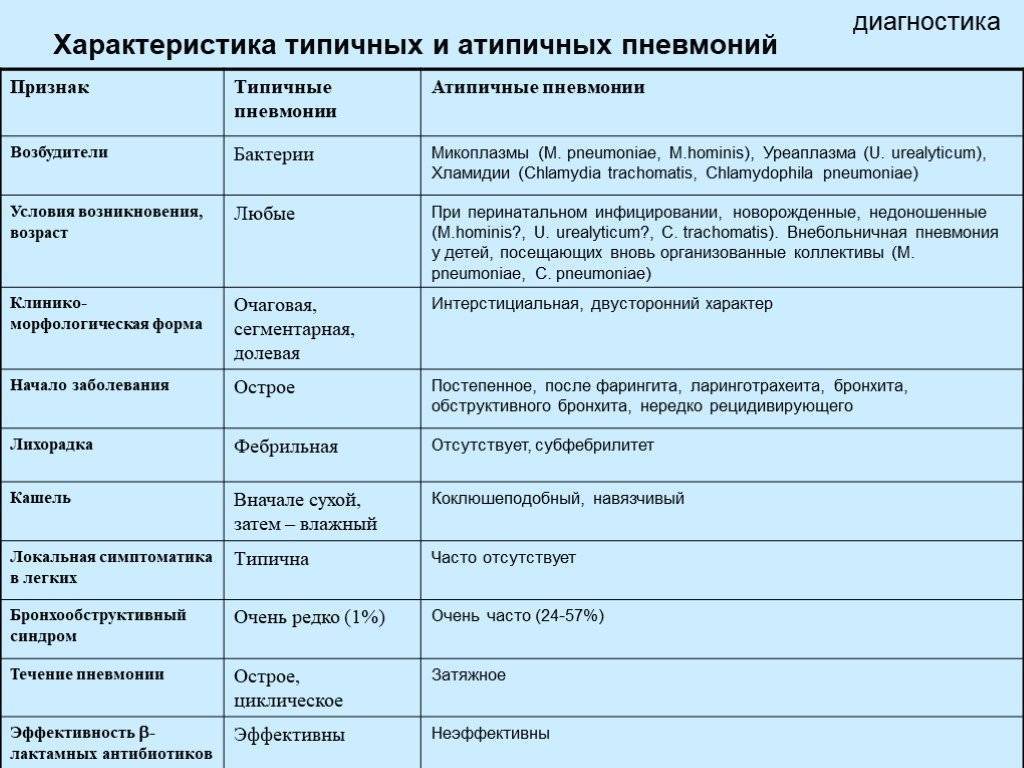
КТ, ЭКГ и витамины
Предположим, явных симптомов, о которых вы говорите, нет. Но чтобы быть уверенным в полном выздоровлении, нужно ли сдать контрольные анализы? Достаточно ли флюорографии раз в год или нужно КТ? Сколько времени нужно наблюдаться?
Леонид Дьяков: В течение года после выписки хорошо бы сделать три раза КТ легких. Не надо бояться дозы облучения, современные аппараты практически безвредны. Осложнения можно выявить только при компьютерной томографии. Она покажет участки легких, которые поражены. И своевременно принять меры. Также после выписки советую три раза в течение года сделать ЭКГ, общий анализ крови и анализ мочи.
А дома можно использовать портативный пульсоксиметр. Миниатюрный прибор определит насыщаемость крови кислородом (сатурацию). За этим показателем следует наблюдать также в течение года, это должно войти в привычку, как, например, измерение давления с помощью тонометра.
Нужна ли специальная диета?
Леонид Дьяков: Для выздоравливающих важно полноценное питание, достаточное количество белка и жира. При тяжелом течении болезни в организме происходит существенная утрата белка
А жир нужен для того, чтобы легкие полноценно работали, особые вещества, состоящие в том числе из жиров, препятствуют слипанию альвеол. И, конечно, витамины. Большие дозы человек получает уже во время курса лечения. Но и после выписки желательно принимать поливитамины в течение трех месяцев. Конечно, под контролем и по назначению врача.
Диагностика
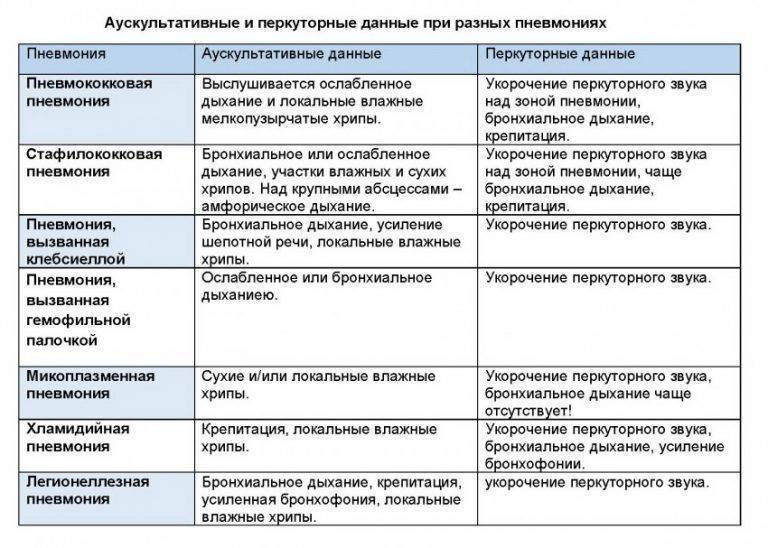
Диагностировать пневмонию должен врач, основываясь на симптомах, и данных медицинского осмотра. Жесткое дыхание, хрипы при прослушивании грудной клетки через стетоскоп являются наиболее часто встречающимися отличительными признаками.
Характер и тип заболевания, а также способ лечения, помогают определить дополнительные анализы и мероприятия:
- Пульсоксиметр – прибор, надеваемый на палец, позволяет быстро, в режиме реального времени определить насыщенность крови кислородом – сатурацию. Низкие значения – повод для более детального исследования.
- Ренген грудной клетки – исследует легкие на наличие пораженных областей.
- КТ – компьютерная томография – более точное рентгеновское исследование легких.
- Анализ крови – с анализом структуры позволяет определить природу инфекции: вирусную, грибковую или бактериальную.
- Анализ мокроты – помогает определить какой организм вызывает пневмонию.
- Бронхоскопия – осмотр легких под наркозом проводится специальной трубкой, бронхоскопом, опускаемой в легкие для детального исследования.
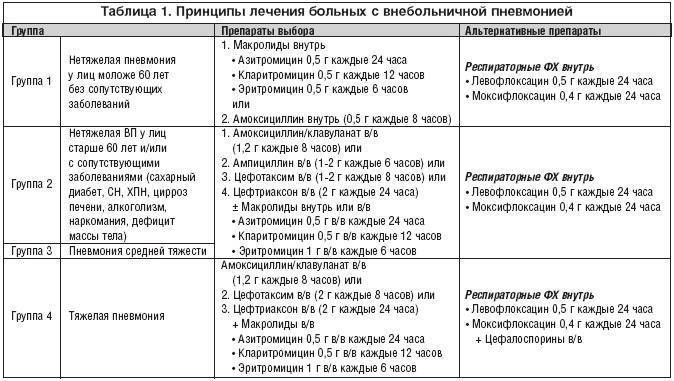
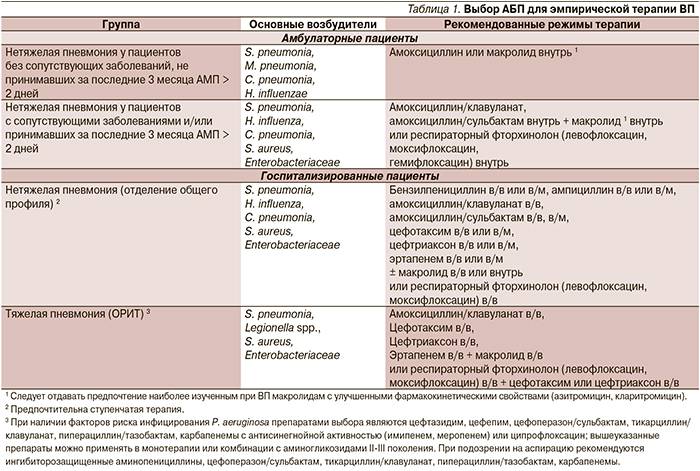
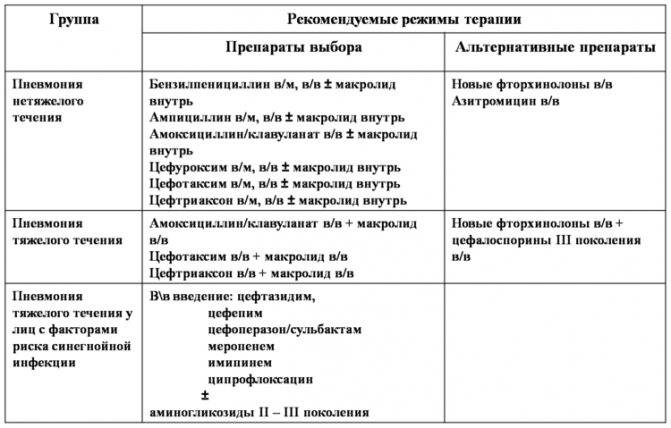
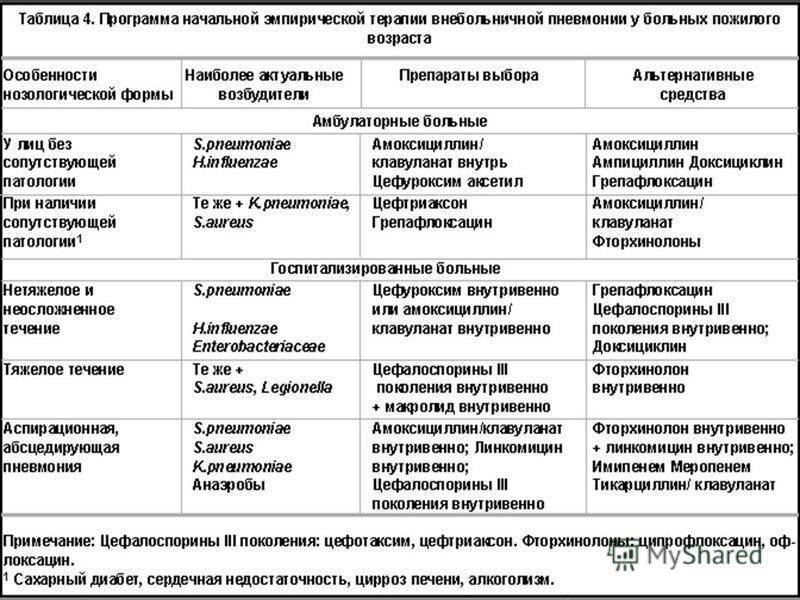
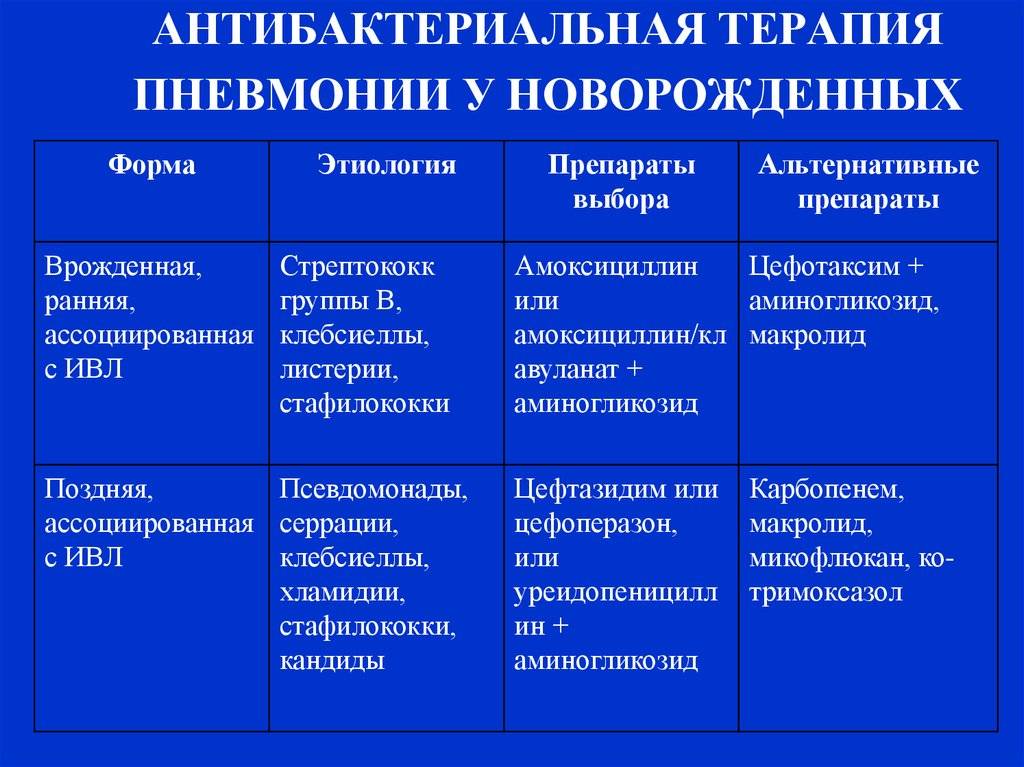
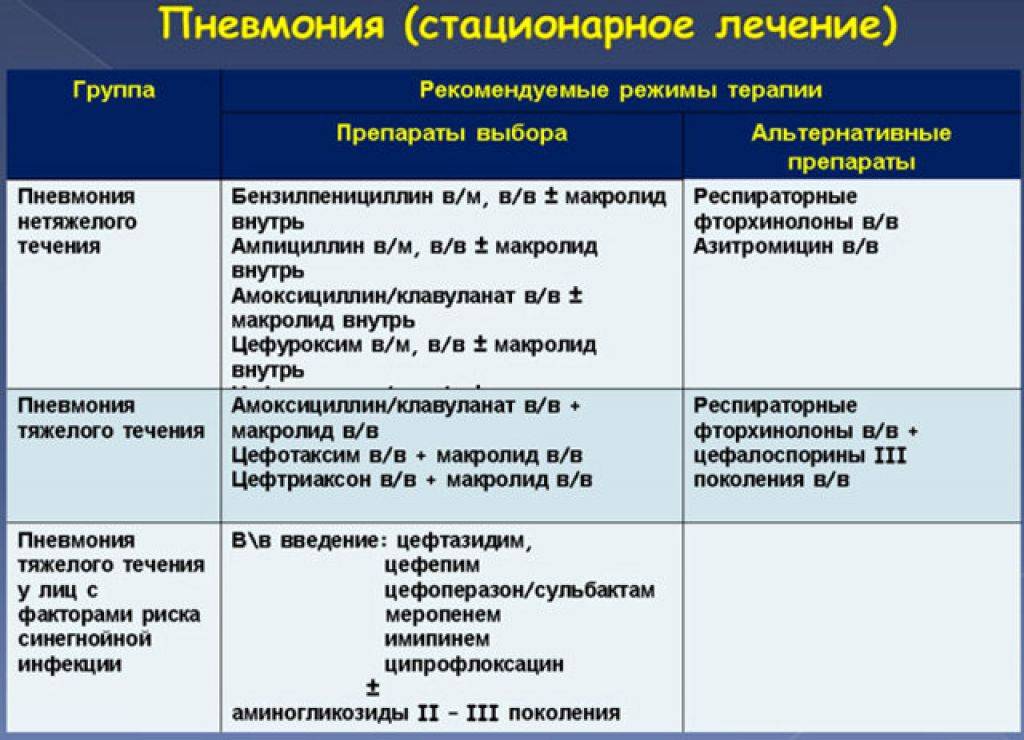
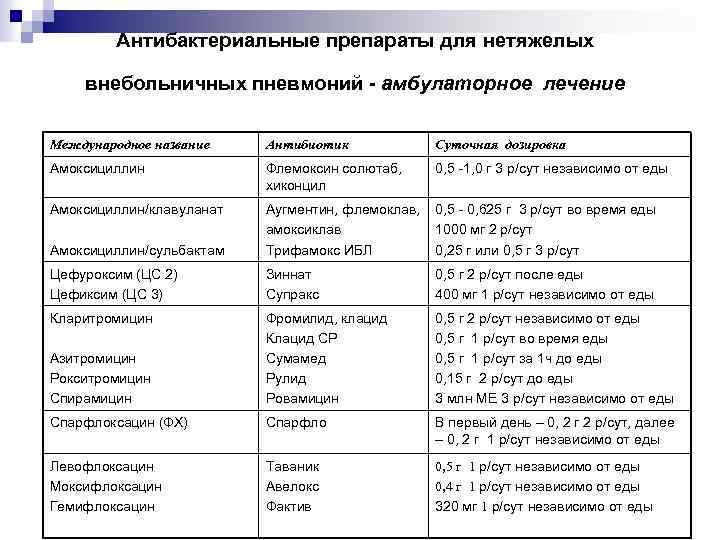
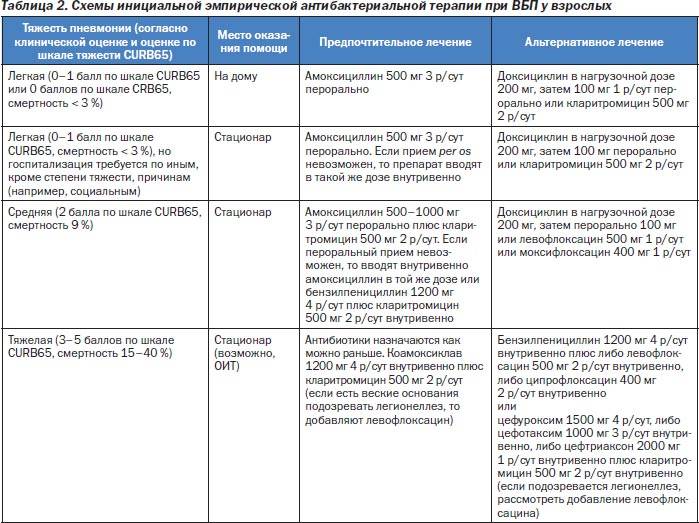
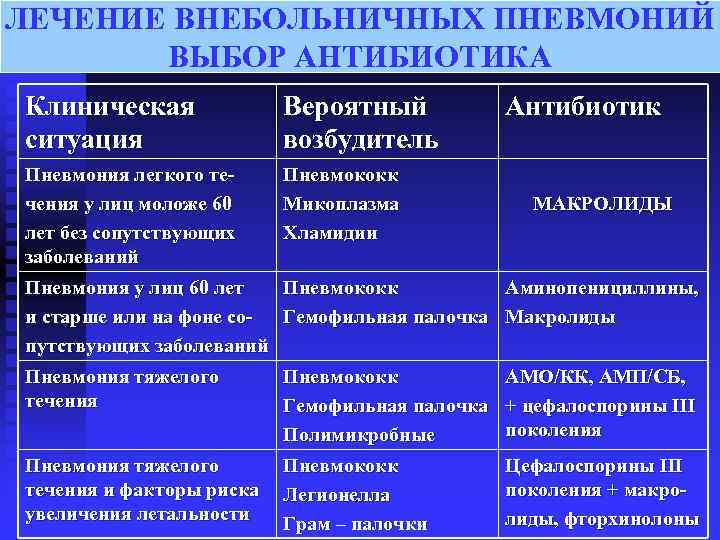
Лечение пневмонии
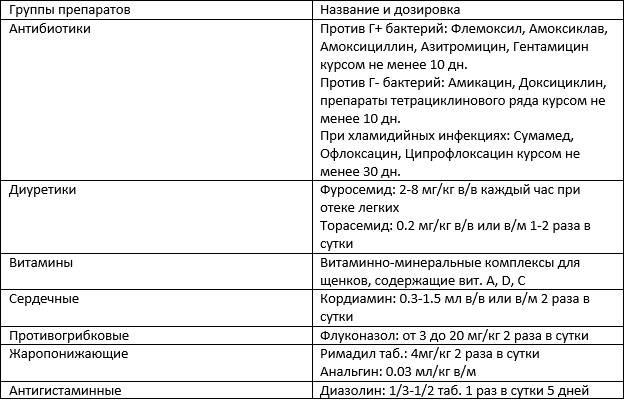
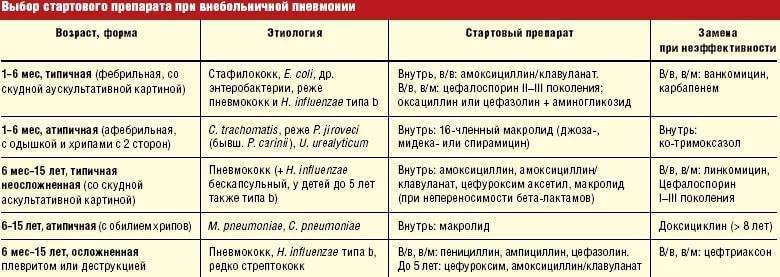
Важно: лечение должен назначать только врач. В зависимости от типа заболевания, характера его течения, он определит, как лечить пневмонию в конкретном случае и подберет ребенку грамотную антибиотикотерапию с нужной дозировкой и продолжительностью лечения
Родители должны соблюдать все предписания врача, поскольку некоторые виды антибиотиков очень опасны для детей и имеют побочные действия.
Дополнительно к лечению специалист может назначить антигистаминные препараты (чтобы исключить аллергию на продукты распада микроорганизмов, против которых применяются антибиотики при пневмонии), витамины, препараты для детоксикации, а также общеукрепляющую терапию.
Мария Органова: «Во время лечения соблюдайте постельный режим, с расширением после нормализации температуры, не забывайте проветривать помещение и увлажнять воздух. Температура в помещении должна быть не более 22 градусов.
Обильно поите ребенка, насильно не кормите, так как при улучшении состояния аппетит возвращается сам».
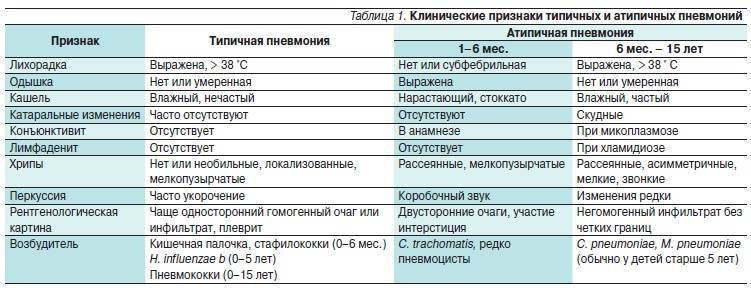
Атипичная пневмония у детей: симптомы и признаки
 Атипичная пневмония, или по другому – острый респираторный синдром – это определённая форма воспаления лёгких, вызванная атипичными микробами – хламидиями, микоплазмами, коронавирусами, легионеллой. Особенностями атипичных микроорганизмов является то, что они могут размножаться внутриклеточно. При этом, в отличие от других бактерий, существовать за пределами клеток «хозяина» они не способны
Атипичная пневмония, или по другому – острый респираторный синдром – это определённая форма воспаления лёгких, вызванная атипичными микробами – хламидиями, микоплазмами, коронавирусами, легионеллой. Особенностями атипичных микроорганизмов является то, что они могут размножаться внутриклеточно. При этом, в отличие от других бактерий, существовать за пределами клеток «хозяина» они не способны
Симптомы атипичной пневмонии в зависимости от возбудителя:
Микоплазма
Чаще диагностируется у детей старше 5 лет. Редко, но всё же встречаются случаи микоплазменной пневмонии новорождённых.
- Начинается заболевание постепенно;
- Среди симптомов присутствует кашель, приступообразный, с небольшим количеством мокроты;
- Прослушиваются сухие хрипы;
- Температура тела субфебрильная (от 37 до 38°C) с периодическими повышениями до 40°C;
- Дыхание сопровождается болями за грудиной;
- В одном случае из пяти пневмония не выслушивается, а выявляется при помощи рентгена.
Хламидия
Чаще поражает детей старше 5 лет, первым явным симптомом является сухой кашель, переходящий затем во влажный
- Протекает одновременно с фарингитом;
- Температура чаще субфебрильная, возможно значительное повышение, но без озноба;
- Заболевание сопровождается головными и мышечными болями, общей слабостью;
- Выслушивание обнаруживает сухие хрипы;
- Нередко на рентгеновских снимках отсутствуют чёткие признаки поражения.
Коронавирус
Может поражать организм детей любого возраста, но тяжелее протекает у малышей младше 2-х лет. Инкубационные период длится 2-3 суток
- Насморк;
- Болевые ощущения при сглатывании;
- Общее недомогание, мышечная слабость;
- Головная боль;
- Бронхиальная обструкция (форма дыхательной недостаточности, возникающая из-за нарушения проходимости бронхиального дерева).
Легионелла
Заболевание фиксируется у детей всех возрастов, в том числе и у грудничков. Средний инкубационный период 3-5 дней
- Начало недуга острое, с повышением температуры, ознобом, мышечными и головными болями;
- Первоначально кашель сухой, со временем перерастающий во влажный с отхождением слизи;
- Появляются боли за грудной клеткой;
- При прослушивании улавливаются мелкопузырчатые хрипы;
- Выраженные признаки интоксикации (потеря аппетита, рвота, слабость и др.);
- Тахикардия;
- Понижение артериального давления.
Первый случай легионеллёза зафиксирован в 1976 году в городе Филадельфия. Во время конгресса легионеров – участников военных действий на территории Индокитая, заболели более двухсот участников. Причиной оказалась заражённая вода, поступающая в отель, в котором остановились конгрессмены. Летальным исходом закончились 34 случая инфецирования.
Справочные материалы (скачать)
Щелкните соответствующий документ, чтобы загрузить его:
| # | файл | Размер файла |
|---|---|---|
| 1 |
Методологическая разработка. Пневмония у детей раннего возраста 2016 |
605 КБ |
| 2 |
Пневмония у детей. Клинические рекомендации. |
180 КБ |
| 3 |
Врожденная пневмония у детей. Клинические рекомендации |
0 Б |
| 4 |
Лабораторные и инструментальные руководства |
145 КБ |
| 5 |
Клиническая фармакология препаратов, используемых при лечении респираторных заболеваний |
4 МБ |
| 6 |
Лечение выздоравливающих больных хронической пневмонией с включением охлаждающих средств |
2 МБ |
| 7 |
Профилактика экологической пневмонии. Санитарно-эпидемиологические правила. СП 3.1.2.3116-13. |
1 МБ |
| 8 |
Иммунизация детей и взрослых (прививки, вакцины) |
167 КБ |
| 9 |
Иммунопрофилактика респираторно-синцитиальных вирусных инфекций у детей. Клинические рекомендации |
255 КБ |
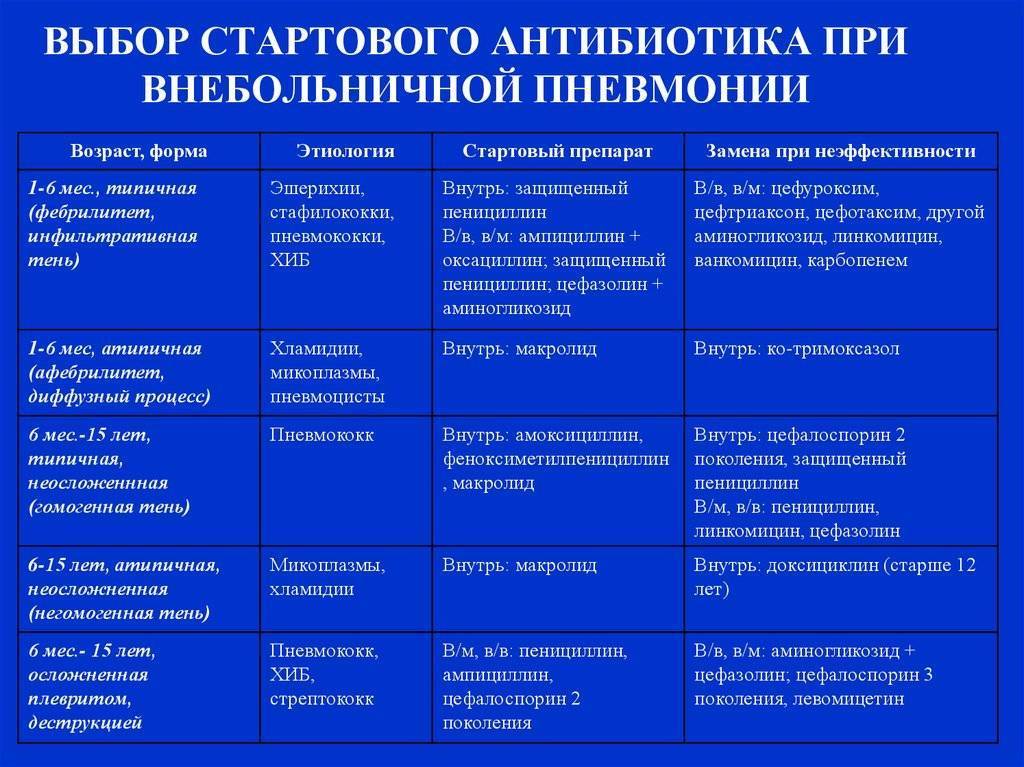
Внебольничная (внегоспитальная) пневмония: признаки заболевания
 Данная форма болезни возникает в первые двое суток со времени госпитализации ребёнка или же за пределами больницы и может поражать одну или обе лёгочные доли. В группе риска данного поражения находятся дети до 5 лет.
Данная форма болезни возникает в первые двое суток со времени госпитализации ребёнка или же за пределами больницы и может поражать одну или обе лёгочные доли. В группе риска данного поражения находятся дети до 5 лет.
На высокий уровень заболевания детей внебольничной, или домашней, пневмонией, влияет анатомическая особенность дыхательной системы и слабая иммунная защита организма. Детские трахея и бронхи узкие, и это становится причиной задержки и застоя мокротной слизи, в которой активно размножаются патогенные микроорганизмы. Дети грудного возраста больше времени проводят лёжа, что может привести к застою крови.
Симптоматика и течение болезни зависит от типа возбудителя и места локализации инфекции. Среди общих признаков можно выделить следующее:
- кашель;
- повышенная температура тела;
- выделение мокроты;
- боль в груди при кашле и дыхании;
- общая слабость;
- повышенное потоотделение в ночное время суток.
Распространённость внебольничной формы воспалении лёгких достаточно высок. Но точных статистических не существует, так как многие случаи заболевания не фиксируются в связи с низким обращением населения за медицинской помощью.
Симптомы воспаления у детей старше двух лет
Чаще пневмония развивается при наличии простудного заболевания. И резкий температурный скачок в стадии улучшения состояния должен обеспокоить родителей. В этот же период возможно усиление интоксикационных признаков и кашля.
У ребёнка может наблюдаться длительная, до недели, вялость, нарушение сна. Появляется одышка, дыхание учащается. Возможна бледность кожи. Высокая температура, которая держится дольше 4-х суток и не сбивается традиционными средствами, также может сигнализировать о наличие воспалительного процесса в лёгких.
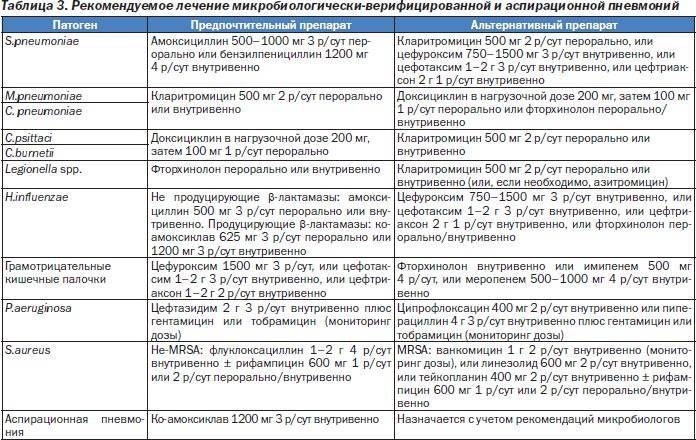
Методы диагностики заболевания у детей
Первичным методом выявления болезни является первичный приём, включающий в себя опрос, выслушивание при помощи стетоскопа, измерение температуры тела, осмотр и пальпация (прощупывание). При наличие определённых симптомов пациент направляется на подтверждение диагноза – рентгенологическое исследование. Снимок укажет точное расположения поражённого очага инфекции. Особенно эта информация важна при повторных заболеваниях пневмонией.
Для выявления типа возбудителя назначается лабораторное исследование слизистых выделений из носа и мокроты. В этих целях используют следующие методы:
- иммуноферментный;
- иммунофлуоресцентный;
- ДНК-полимеразный.
Общий анализ крови показывает количество лейкоцитов, ускорение СОЭ и токсическую зернистость нейтрофилов.
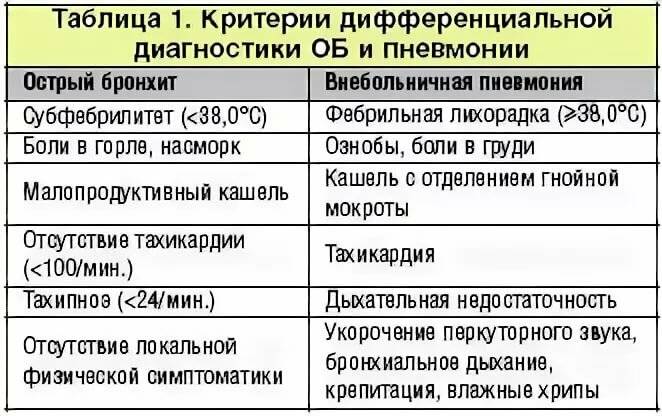
Дифференциальное диагностирование пневмонии
Симптомы пневмонии нередко похожи на признаки других заболеваний:
- бронхит;
- бронхиолит;
- туберкулез, тромбоэмболия легочной артерии (ТЭЛА), опухоли;
- аллергия, орнитоз;
- аллергический пневмонит;
- саркоидоз и коллагеноз.
Бронхиолит характеризуется наличием одышкой экспираторного характера, то есть затруднён выдох, рентген указывает только на усиление лёгочного рисунка, без затемнений. Нередко пневмонию путают с проявлениями туберкулёза. В этом случае помимо внешних признаков назначаются туберкулиновые пробы и микробиологические исследования.
Кроме того, для дифференциации болезни используются следующие методы:
- ультразвуковое исследование (УЗИ) лёгких;
- исследование биологических жидкостей – крови, слизи, мокроты и урины;
- тестовые биохимические пробы;
- состав плевральной жидкости;
- серологические исследования;
- инвазивные методы (с использованием введённых в организм контрастных веществ).
Современная медицина позволяет отличить пневмонию от других схожих заболеваний
Это очень коварная болезнь и только повышенное внимание к ребенку поможет ее вовремя распознать
Как выбрать лекарство от кашля
Чтобы правильно выбрать лекарство от кашля, важно для начала понять его природу. Подбор препаратов осуществляется с учетом следующих обстоятельств:
- тип кашля — продуктивный/сухой
- наличие/отсутствие мокроты;
- Причина кашля — лор-заболевание, аллергия итд.
Лечение сухого кашля
Что такое сухой кашель? Его ещё называют непродуктивным. Характеризуется значительной сложностью отхождения мокроты, её скудным количеством или вовсе отсутствием при кашле. На данном этапе лечение будет направлено на то, чтобы сделать кашель продуктивным и способствовать разжижению и отхождению мокроты. Важный момент заключается в том, чтобы не подавить рефлекс, иначе густая и вязкая мокрота, которая не смогла выйти из легких и бронхов станет причиной серьезных осложнений.
Чем лечить: препараты синекод, линкас, сироп гербион, сироп доктор Мом.
Избавиться от сухого кашля и сделать его продуктивным помогут небулайзер для ингаляций с лекарствами. Такая процедура очень эффективна в лечении сухого кашля. Действие лекарств, введенных в организм с помощью прибора, начнется быстрее и препарат попадет точно в очаг. В основном для небулайзера подойдут: физраствор, совместное применение физраствора и лекарственных растворов (беродуал, пульмикорт — по рекомендации специалиста)
Лечение кашля с мокротой
- Ацетилцистеин — это вещество эффективно разжижает слизистый секрет, оказывает противовоспалительное действие. Препараты на основе ацетилцистеина наиболее часто применяются для лечения сухого кашля, не более 7 дней. Чем лечить: АЦЦ, Флуимуцил, Викс Актив
- Амброксол — эффективное вещество, которое применяется при лечении сухого кашля. Чем лечить: Лазолван, Амбробене, Амброксол, Флавамед.
- Карбоцистеин — средства с ним улучшают эластичность вязкого секрета, ускоряют срок его отхождения, переводят сухой кашель во влажный. Чем лечить: Либексин; Флюдитек; Бронхобос; Флуифорт.
- Бромгексин – помимо разжижающего мокроту действия оказывает слабый секретомоторный эффект. Чем лечить: Бромгексин; Бронхосан; Солвин.
Лечение аллергического кашля
При аллергической реакции кашель отличается спазмическим характером, сухость и продуктивностью. Иногда срывается на “лай”, может быть с небольшим количеством мокроты. Возникает при контакте с аллергеном, при длительном его воздействии, в вялотекущем состоянии может перерастать в астму. Такой кашель может быть затяжным и вводить человека в заблуждение, провоцируя бесполезное медикаментозное лечение
Важно понять природу кашля и вовремя начать лечение. Для устранения аллергического кашля подойдут антигистаминные препараты: эриус, зиртек, цетрин, телфаст
ВАЖНО!
Как обезопасить себя от пневмонии?
1. Вакцинироваться от пневмококка
Самая частая причина внебольничной пневмонии – это пневмококковая инфекция. Вакцинация от пневмококка дает иммунитет на 5 – 10 лет, если вы провакцинировались 13-валентной вакциной, то она гарантирует пожизненный иммунитет. Стафилококк, стрептококк и гемофильная палочка – эти бактерии чаще всего являются причинами вторичных бактериальных пневмоний.
2. Увлажнять воздух
Увлажнение воздуха в помещении достоверно снижает риски возникновения в бронхах слизистых гнойных пробок, которые ведут к закупориванию бронхов, к образованию в бронхах сухой мокроты и развитию там инфекции. Поэтому, если влажность воздуха будет выше 40%, то есть шансы на то, что бактериальная пневмония развиваться не будет
Важно понимать, что бытовые увлажнители воздуха нужно вовремя чистить
Лечение абсцедирующей пневмонии
Консервативная схема терапии включает:
- Антибактериальную терапию. Антибиотики подбираются с учетом чувствительности инфекционного возбудителя к определенным препаратам этой группы. Если терапия продолжительная, после курса врач может сменить комбинацию препаратов, так как патоген со временем становится устойчивым к антибиотикам определенной группы.
- Дополнительная терапия. Чтобы ускорить выведение мокроты и гноя, дополнительно назначаются отхаркивающие, муколитические, бронхолитические лекарства. При сильной интоксикации проводится детоксикационная терапия, предполагающая капельное введение препаратов, а также процедуры плазмафареза, гемосорбции.
- Витаминотерапия. Для поддержания и укрепления подорванного иммунитета назначаются витаминно-минеральные комплексы. Помимо витаминов пациенту показано качественное, сбалансированное питание, обильное питье.
- Симптоматическое лечение. Включает применение обезболивающих, жаропонижающих, противовоспалительных препаратов, облегчающих патологическую симптоматику.
Для очищения легочной ткани от гнойных очагов проводятся хирургические процедуры:
- лечебная бронхоскопия;
- дренирование очага с удалением гноя и промыванием полости антисептическими растворами;
- пунктирование абсцесса.
Если консервативные методы не приносят должного эффекта, врач принимает решение о проведении операции по удалению пораженных участков легких.
Абсцедирующая пневмония, лечение которой назначено правильно и своевременно, имеет относительно благоприятный прогноз. Если же терапия отсутствует и болезнь прогрессирует, развиваются тяжелые, угрожающие жизни осложнения. Прогноз запущенной гнойной пневмонии серьезный: процент летального исхода высокий – 15 – 25 %.
Лечение кашля
Бронхит может сопровождаться сухим или влажным кашлем. Первый считается наиболее распространенным, он оказывает раздражающее воздействие на горло, из-за поверхностного характера затруднен процесс отхаркивания. Со временем кашель может трансформироваться во влажный, что не отменяет лечения болезни на данной стадии. Скопление мокроты способствует распространению вредоносных бактерий.
Влажный кашель сопровождается более глубоким отхаркиванием и выделением мокроты, горчичники в обоих случаях используются в качестве дополнительного метода лечения.
При влажном кашле и бронхите
При лечении бронхита, сопровождающегося усиленным выделением мокроты, горчичники использовать можно, но только после медицинской консультации. Сложность заключается в том, что при наличии определенных болезней применение согревающих компрессов строго запрещено. При бронхите горчичники рекомендуется ставить на грудь.
Метод не допустим к применению при воспалениях легких, патологиях сердечно-сосудистой системы, при сердечной недостаточности, диагностированной легочной гипертензии. Противопоказаниями считаются также бронхиальная астма, воспаление верхних дыхательных путей. В перечисленных случаях при лечении болезни используются исключительно лекарственные препараты.
При сухом кашле
Влажный кашель излечивается всего за пару дней, терапия сухого может занять неделю. Важную роль при этом играет причина воспаления. При инфекционном поражении теплый компресс будет только способствовать развитию болезни. Процедура эффективна в случае бактериального происхождения болезни, для окончательного уничтожения рекомендуется провести 6 процедур и более.
В целях обеспечения максимальной пользы рекомендуется определиться с местом, неправильный выбор может привести к осложнениям. Так как горчичный порошок оказывает раздражающее воздействие на кожу, оптимальным вариантом для проведения процедуры считается зона ступней и икроножных мышц, а также пространство между лопатками. Аппликации не следует размещать на груди близко к сердцу, это поможет избежать сердечных приступов.
Профилактика
Мария Органова: «Профилактика предусматривает профилактику ОРВИ и гриппа. Также обязательна вакцинация против туберкулеза, коклюша и кори, нередко осложняющихся пневмонией.
Сегодня существуют вакцины против гемофильной инфекции и пневмококка, особенно для детей из группы риска — с бронхиальной астмой, часто болеющих детей, с нейтропенией и т.д.
Важна и неспецифическая профилактика — соблюдать правильный режим дня с продолжительными прогулками на свежем воздухе, рациональное питание, а в сезон простуд с детьми лучше не посещать общественные места».
Материалы о других детских заболеваниях мы собираем для вас в серии «справочник».
Эксперты:
Мария Юрьевна Органова
В клиниках «Президент-Мед» вы можете
- пройти обследование и лечение по более чем 30 медицинским специализациям, реабилитацию после инсультов, операций, травм,
- сдать различные виды анализов (более 5000 видов анализов и лабораторных исследований),
- пройти функциональную диагностику (УЗИ, эндоскопия: гастроскопия), ЭКГ, установка и расшифровка СМАД и Холтер-ЭКГ и другие,
- пройти медицинскую комиссию за один день, пройти профосмотр (как для организаций, так и для частных лиц), пройти профосмотр (как для организаций, так и для частных лиц),
- получить всевозможные справки – справки в ГИБДД и для допуска к занятиям спортом, для приобретения оружия, в санаторий,
- при наличии показаний – оформить лист временной нетрудоспособности,
- оформить и получить другие виды медицинской документации,
- сделать любые инъекции,
- воспользоваться услугами хирургии одного дня или дневного стационара.
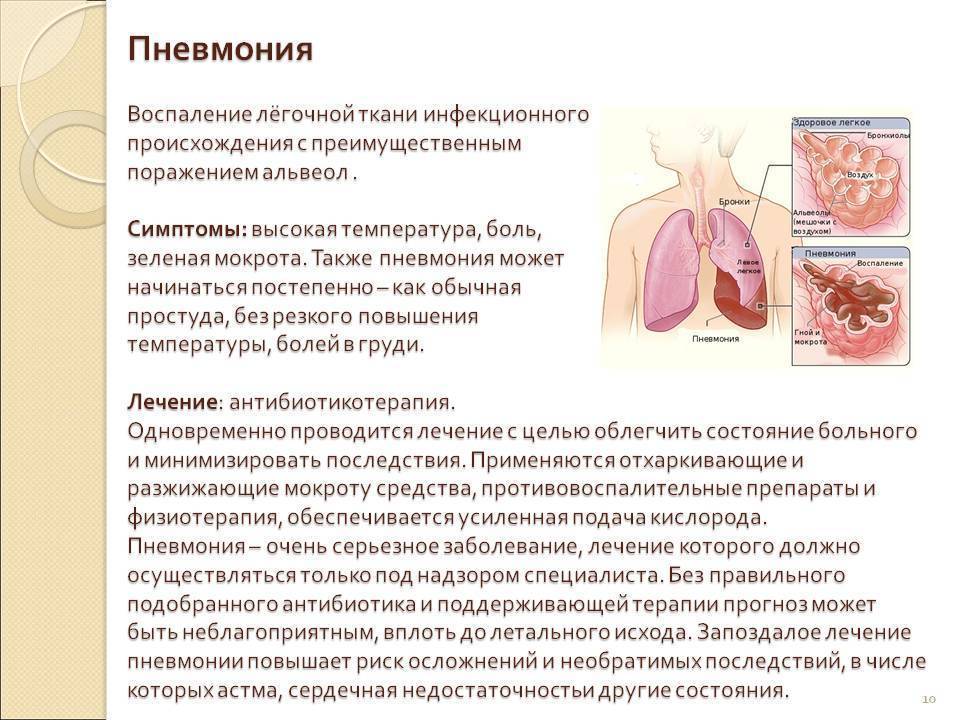
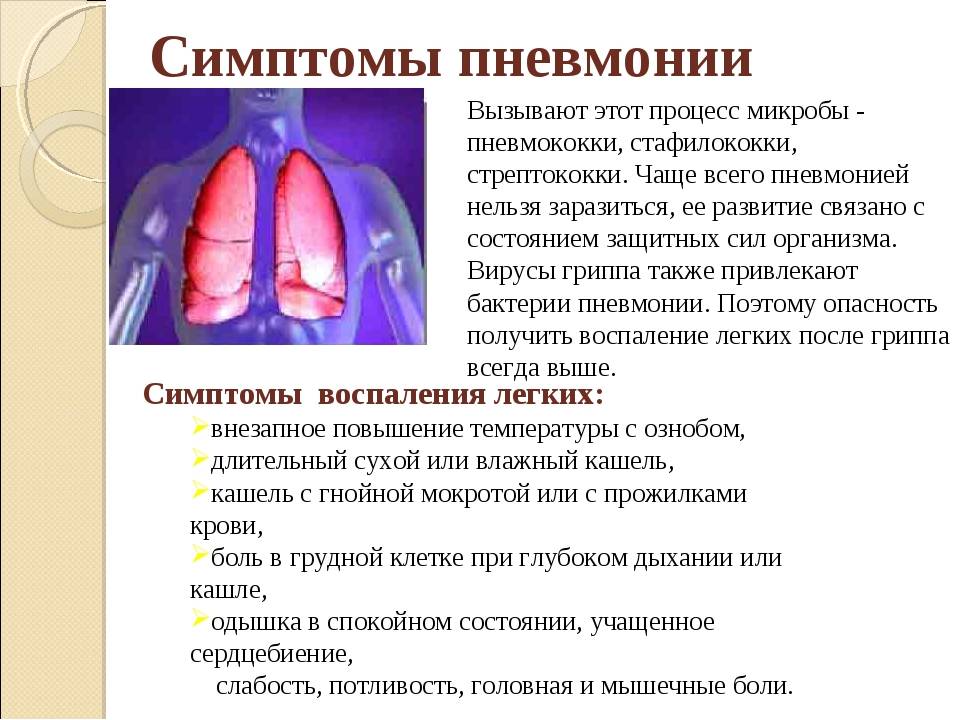
Пневмония: основные признаки
Необходимо уметь определить какие признаки пневмонии у детей проявляются первыми. Установить диагноз работа врача, но нужно не медлить с визитом к педиатру. Вот какие признаки пневмонии, настораживают и требуют обратить на себя внимания:
- Ребенок 5-7 дней сильно кашляет.
- Повышается температура, которую едва можно сбить на короткое время.
- Простуда дольше 7-ми дней.
- Одышка.
- Бледность, синюшность.
- Резкое ухудшение самочувствия.
Эти симптомы общие для известных разновидностей воспаления легких. Точно определить возбудитель недуга, а также все признаки пневмонии у детей можно в лишь медицинском центре после проведения всех необходимых исследований.
Опасность для детей
Чем младше ребенок, тем атипичнее протекает заболевание и после пневмонии с большей вероятностью возникают осложнения. Врачи отмечают, что воспаление легких у маленьких детей — крайне опасное состояние, поскольку клинические проявления заболевания в первые дни могут быть минимальны, температура тела не выше субфебрильной (то есть держаться в пределах 37,1–38 °C), при этом кашель не столь выраженный, как при течении заболевания у взрослого.
Мария Органова: «Чаще температура характеризует возбудителя, вызвавшего пневмонию. При стафилококковых — она гектическая, т.е. подъемы температуры с быстрыми спадами повторяются несколько раз в сутки, а при микоплазменной или хламидийной может даже и не повышаться».
Именно поэтому специалисты настаивают на госпитализации:
- детей до шести месяцев;
- детей с осложненной пневмонией;
- больных с обезвоживанием и сильной дыхательной недостаточностью;
- детей с пороками развития;
- при неэффективности стартовой антибактериальной терапии (через 36-48 часов).
Мария Органова: «Осложнения после пневмонии могут быть разного характера — от плеврита, абсцессов и гнойного пневмоторакса до летальных исходов (в 5-10% случаев в случае внутрибольничного инфицирования)».
Вирусная пневмония: возбудители и признаки
 Воспаление лёгких может быть вызвано различными вирусами, чаще всего его провоцирует вирус парагриппа, ветряной оспы, кори, цитомегаловирус вирусы категорий A и B. В этом случае у ребёнка лёгочные альвеолы наполняются гнойным экссудатом (жидкостью).
Воспаление лёгких может быть вызвано различными вирусами, чаще всего его провоцирует вирус парагриппа, ветряной оспы, кори, цитомегаловирус вирусы категорий A и B. В этом случае у ребёнка лёгочные альвеолы наполняются гнойным экссудатом (жидкостью).
Данная форма пневмонии поражает как деток до года, так и старшего возраста. Среди основных признаков болезни можно отметить следующее:
- в начальной стадии кашель сухой, «лающий», с развитием воспаления переходящий во влажный;
- дыхание учащённое, нередко появляются свисты;
- во время кашля больной ощущает боли в районе лопаток или грудной клетки;
- температура повышена;
- синюшность кожи кончиков пальцев и носогубного треугольника;
- снижение аппетита;
- озноб;
- одышка;
- головные, мышечные, суставные боли.
Нередко пневмония «маскируется» под обычную простуду и распознать её становится сложно. Но при воспалении лёгких, в отличие от обычной простуды, снижения температуры не наблюдается и через 2-3 суток после начала болезни.
Первоначально, вирусное поражение развивается в первые 2-3 суток, а затем, с 3-5 дня происходит присоединение инфекции бактериальной этиологии. Воспаление лёгких становится вирусно-бактериальным.