Профилактика частых заболеваний
Осень — начало учебного года, дети возвращаются из летнего отпуска в детские сады и школы. Можно ли как-то защитить ребенка от частого заболевания ОРВИ? Рекомендации педиатров простые и всем известны, но если их соблюдать — результат будет очень хорошим.
- Погода в осеннее время непредсказуема — непонятно как одевать ребенка. Главное — не перегревать. Если будет жарко и ребенок вспотеет, риск заболеть гораздо больше, чем когда, почувствовав холод, он начнет двигаться и согреется. Многослойность одежды — это здорово. Термобелье, флис и куртка обеспечивают правильный теплообмен и выведение влаги, а белье остается сухим.
- Завтрак нужен! Это не должен быть обязательно комплексный набор продуктов! Может быть просто какао (молоко при этом может быть обычным или безлактозным , миндальным и т.д). Может быть кусок сыра или печенье с маслом. Углеводы и жиры дают энергию на утро.
- Проверьте уровень витамина Д у вашего ребенка — в Москве уровень витамина Д у детей (да и у взрослых) очень часто снижен, несмотря на месяцы проведенные на море. Запаса солнышка хватает на месяц не больше. Если выявлен недостаток витамина Д — нужно подобрать правильную дозу с врачом. Нормальное содержание витамина Д — это не только крепкие кости, но и правильная работа центральной нервной системы, а значит правильная реакция ребенка на происходящее вокруг, повышение стрессоустойчивости.
- Дозируйте нагрузки ребенка. Да, конечно, в наше время нужно много успевать, ребенку необходима физическая активность после уроков в школе или занятий в детском саду. НО! Если ребенок занимается с репетиторами, ходит в музыкальную школу и еще на спорт каждый день, вместо пользы это вызывает накопление усталости, каждый шаг это преодоление — спазм, защитные силы организма снижаются — любая пролетающая мимо инфекция не встречает нужного сопротивления и ребенок заболевает.
- Режим дня и сон — это одно из главных условий здоровья. Мы все знаем, что ребенку в возрасте до 10 лет нужно спать по 10 часов за сутки, причем желательно лечь спать в 21.00. После 10 лет можно спать 9 часов в сутки и ложиться в 22.00. Это кажется недостижимым и абсурдным для наших детей с их нагрузками и уроками. Но если попробовать хотя бы в течение месяца — вы увидите отдохнувшего спокойного ребенка, у которого повышается трудоспособность, и все задания, которые делались по 3 часа будут исполнены гораздо быстрее и с хорошим настроением!
- После школы или детского сада нужно переодеть детей в другую одежду, проследить чтобы он умылся и, конечно же, помыл руки. Это мелочи из которых состоит профилактика, и соблюдение их работает.
Принимаем детей от рождения до 18 лет.
Лечение тревожного расстройства
В лечении тревожных расстройств применяют лекарственную терапию и метод рационального убеждения или их комбинирование. Психотерапия поддерживающей направленности поможет разобраться в факторах, оказывающих влияние на тревожное расстройство, а в конечном итоге – справиться с ними. Медитация и релаксация также могут стать причиной уменьшения тревожности. Для чрезмерно суетливых пациентов и людей с большим мышечным напряжением существуют абсолютно безопасных лекарственных препаратов, позволяющих справиться с данными симптомами и спать спокойно. От курения, употребления кофеина и алкоголя необходимо полностью отказаться: они усиливают тревогу. В случае, когда вы уже принимаете лекарственные средства от тревожных расстройств, обязательно консультируйтесь с врачом, когда появилась необходимость в употреблении других медикаментов или алкогольных напитков. В каждом конкретном случае план лечения является разным, индивидуальным. Поэтому лучше проконсультироваться у специалиста, чем потом пытаться перебороть необратимые последствия.
Тревожные расстройства как заболевание редко проходят, когда их пускают на самотек. Куда чаще они перерастают в нечто большее: в депрессию, тяжелую генерализованную форму заболевания, болезни внутренних органов, гипертонию, язвы и так далее.
Психотерапия – основа лечения тревожного расстройства. Благодаря данному методу лечения доктор, в первую очередь, узнает причины возникновения заболевания, а затем обучает пациента способам контроля над собой и своим необычным состоянием. Благодаря уникальным методикам чувствительность к факторам-провокаторам существенно снижается, у пациента появляется непреодолимое желание справиться с заболеванием. Именно это желание является необходимой составляющей успешного лечения.
Из медикаментов могут назначаться транквилизаторы, антидепрессанты и адреноблокаторы.
Адреноблокаторы позволяют справиться с симптомами по вегетативной части (артериальное давление, сердцебиение). Транквилизаторы снимают мышечное напряжение, нормализуют сон, а также существенно снижают чувство страха и тревоги. Однако медикаментозные препараты данной группы вызывают зависимость, поэтому их назначают, как правило, коротким курсом и только при острой необходимости
Также при приеме транквилизаторов требуется максимальная осторожность: употребление алкоголя вместе с этими медикаментами может привести к полной остановке дыхания. Их употребление не рекомендуется больным с профессией, требующей повышенного внимания.
При медикаментозном лечении чаще всего назначаются антидепрессанты. Они не вызывают зависимости, поэтому могут назначаться длительным курсом. Механизм действия препаратов данного профиля направлен на поступательный эффект: в течение нескольких дней либо даже недель эффективность лечения «разгоняется». Спустя некоторое время пациент ощущает значительное ослабление страха и тревоги. Также препарат помогает при вегетативных расстройствах, назначается при хронических болях.
При тревожных расстройствах необходимо обращаться к психологу.
Диагностика тревожного расстройства
Наличие вышеуказанных симптомов пока не говорит о заболевании. Диагноз должен ставить психиатр, а чтобы специалист признал проблему и подтвердил наличие болезни, симптомы тревожных расстройств должны беспокоить пациента, по меньшей мере, 2-3 недели.
Диагноз «Тревожное расстройство» не являются труднодиагностируемым. А вот вид тревожного расстройства выявить достаточно проблематично. Причиной тому являются схожие симптомы при различных видах заболевания. Выявить его вид и степень позволяет анализ мест и времени возникновения симптомов. А вообще в диагностике тревожного расстройства используют шкалу депрессии и тревоги, тест Спилбергера-Ханина, личностная шкала тревоги и многие другие.
При появлении подозрений на тревожное расстройство нужно собраться, адекватно расценить ситуацию и постараться ответить самому себе на несколько вопросов:
- Есть ли чувство страха и тревоги, проблемы вегетативной регуляции и нарушения сна;
- Как долго симптомы продолжают Вас беспокоить;
- Могут ли быть связаны симптомы с органическими заболеваниями. Лучше посетить доктора и проверить свое здоровье;
- Есть ли какая-то систематика в появлении симптомов (случаются в определенном месте, при тех или иных условиях, в конкретное время и так далее).
Тревожные симптомы во время беременности
Кровотечения – одна из самых частых причин обращения беременных в «скорую помощь»– это различные кровотечения, связанные с беременностью или заболеваниями репродуктивных органов.
Акушерские кровотечения – это выделения с примесью крови или кровь, выделяющаяся из половых путей женщины во время беременности, роженицы или в послеродовом периоде. Интенсивность и продолжительность подобных кровотечений может сильно варьироваться в зависимости от причины, их вызвавших – от скудных мазков крови на белье, до обильных и длительных кровотечений.
Они могут возникнуть на любом сроке беременности и при их появлении, больная чаще всего ощущает общее недомогание, головокружение, может возникнуть предобморочное состояние или сильная боль в низу живота и пояснице.
Причины кровотечения при беременности:
1. Самопроизвольный выкидыш или аборт – такая патология может возникнуть на любом сроке беременности, но выше всего риск – в течение первых трех месяцев беременности, в это время, в силу самых разных причин, беременности угрожает прерывание, начинается отторжение плода, отхождение плаценты, что может спровоцировать выкидыш. Это сопровождается следующей симптоматикой: появляются выделения с кровью или яркая алая кровь из половых путей, женщина ощущает острую боль, отмечается гипертонус передней стенки матки – «каменеет» живот.
Любые проявления первых признаков выкидыша, – это повод срочно обратиться за медицинской помощью, а до прибытия машины «скорой помощи» находится в полном покое, не вставать и принять 1-2 таблетки спазмолитиков (но-шпа, метацин или свеча с папаверином). При своевременно оказанной медицинской помощи увеличивается шанс сохранить беременность.
2. Предлежание плаценты – гинекологическая патология, при которой плацента прикреплена к месту выхода плода из матки. Такое расположение не мешает нормальному росту и развитию ребенка, но сильно увеличивает риск возникновения кровотечения.
Симптомы предлежания плаценты – это неожиданное кровотечение или мажущие выделения, которые возникают на фоне полного благополучия после двадцатой недели беременности. При появлении таких симптомов сразу же нужно позвонить в «скорую помощь», во время ожидания врачей, лечь на левый бок и постараться придать нижней половине туловища возвышенное положение – положить под бедра подушку или что-нибудь мягкое.
3. Преждевременная отслойка плаценты – «детское место» – это связь нерожденного малыша с матерью, при несвоевременном нарушении этой связи, возникает серьезная угроза вынашиванию ребенка. Риск возникновения подобной патологии увеличивается в последние месяцы беременности, первые признаки угрожающей отслойки плаценты – это болевой симптом, выделение крови из половых органов, слабость, гипертонус матки, возможно возникновение схваток.
При появлении подобных симптомов нужно сразу же вызвать скорую помощь, пока она не приедет, стараться не совершать лишних движений, лечь, приложить грелку со льдом на низ живота, и не принимать пищу или воду.
Любые , а также выделения из половых органов с примесью крови у беременной женщины – это признак серьезной акушерской патологии, которая возможно угрожает не только жизни будущего ребенка, но и жизни беременной женщины. Такие симптомы – явный показатель для экстренной госпитализации в гинекологическое отделение. Во время ожидания кареты «скорой помощи для беременных» нужно прекратить любые виды деятельности и находится в полном покое.
Методы лечения подростковых нервных расстройств
Термин «паническая атака», как отдельное заболевание, существует с 1980 года. До недавнего времени диагностировался у людей 20-40 лет. Сегодня 3% случаев приходится на возраст 10-15 лет, причем, более уязвимы девочки — они в 2 раза чаще мальчиков страдают этим нервным расстройством.
Диагностику нарушений проводит врач-невролог, психиатр, психолог на основе опроса юного пациента и родителей. Он выявляет появление и частоту приступов, наличие факторов, вызывающих панику, генетическую предрасположенность к нервным расстройствам, как одну из причин атак. Поскольку симптомы схожи с заболеваниями сердечно-сосудистой системы, органов дыхания и ЖКТ, нужно пройти обследование у профильных специалистов, чтобы исключить ошибки диагностирования.
В лечении панических атак в подростковом возрасте используются методы, направленные на купирование приступов и предупреждение их появления в дальнейшем:
- медикаментозное лечение. Лекарственные средства для детей не вызывают побочных явлений, привыкания, безопасны для длительного применения, обладают быстрым терапевтическим эффектом;
- психотерапия. Врач учит подростка управлять эмоциями, анализировать ситуации, расслабляться и снижать чувство страха, чтобы предотвратить панику и другие проявления. Используются дыхательные техники, которые помогают контролировать состояние.
Чтобы исключить рецидив, нужно периодически посещать врача, принимать лекарства и сделать все, чтобы подросток забыл о приступах.
По всем вопросам вас проконсультирует врач психиатр, психотерапевт И. Г. Гернет. Он ведет прием подростков и их родителей. Лечение проводится индивидуально, с учетом этиологии, клинической картины, возраста, психологических и социальных факторов. Звоните +7 (903) 968-60-37 или воспользуйтесь опцией «срочный вызов».
К списку статейДругие статьи
- Как обратиться к психиатру
- Лечение старческой деменции (слабоумия)
Боли в пояснице при беременности: причины и лечение
Если женщина сомневается, что изменение самочувствия имеет физиологический характер или поясничные болевые ощущения становятся резкими и интенсивными, то она обязательно должна показаться акушеру-гинекологу, который наблюдает ее беременность.
Боль в спине во время беременности наблюдается у половины женщин. Обычно дискомфортные ощущения связаны с повышением нагрузки на позвоночный столб и растяжением абдоминальных мышц. Чаще всего такая боль появляется ближе к концу II триместра и уменьшить ее до родов никак не удается. Боль в пояснице на ранних сроках беременности также может возникать. В каждом триместре будущие мамы сталкиваются с этим симптомом по разным причинам.
На ранних сроках
Болит поясница при беременности на ранних сроках чаще всего по физиологическим причинам:
- Уже во время первых недель вынашивания ребенка тело женщины постепенно готовится к тому, что плод будет постоянно увеличиваться. Поясничный отдел позвоночника претерпевает изменения, поскольку совсем скоро вся нагрузка будет идти именно на него.
- Спустя 1,5 месяца с момента оплодотворения изменения затрагивают крестцовый отдел. Со временем он становится более эластичным, чтобы женщина не испытывала сильного дискомфорта от давления массы ребенка на позвоночник. На этом этапе боли обычно появляются периодически и не сильно сказываются на общем самочувствии беременной.
- Поясница особенно напряжена, поскольку матка растет и изменяет свое расположение.
- Ближе к концу первого триместра поясничные боли связываются с динамичным ростом плода. На этом этапе женщина еще не успевает привыкнуть к тяжести живота, поэтому при ходьбе для удобства сильно прогибает позвоночник.
- На 12 неделе связки начинают интенсивно растягиваться под давлением ребенка. Женщина может испытывать сильный дискомфорт, но чаще повода для беспокойства нет, поскольку все происходит в физиологических рамках.
У некоторых женщин тянет поясницу на раннем сроке беременности вскоре после оплодотворения. После зачатия эмбрион преодолевает путь из маточных труб в матку за 4-5 дней. Затем он имплантируется в эндометрий (слизистую оболочку). Во время внедрения эмбриона в слизистую матки ее покров частично разрушается, что вызывает тянущую боль. После успешной имплантации яйцеклетки неприятное ощущение проходит само по себе. Наряду с тошнотой и небольшими кровянистыми выделениями, можно рассматривать боль в пояснице как признак беременности.
На поздних сроках
Болит спина при беременности во втором триместре по таким причинам:
- смещение центра тяжести;
- увеличение массы тела;
- действие гормона релаксина на связки и ткани;
- гормональные изменения;
- возрастающая нагрузка на определенные группы мышц;
- обострение хронических заболеваний (опорно-двигательного аппарата, мочеполовой системы);
- патологии, которые имели место еще до начала вынашивания ребенка (дегенеративные заболевания хребта).
В третьем триместре болит спина при беременности чаще всего из-за того, что женщина динамично набирает вес. Вместе с этим повышается нагрузка на позвоночник, усиливаются деформации поясничного отдела. Гормоны, со своей стороны, подготавливают таз к родам, размягчая соединительные связки. Место соединения костей таза с позвоночником становится подвижным, а от этого еще сильнее болит поясница при беременности в третьем триместре.
Если у женщины тянет поясницу в период 37-40 недель, то еще это может быть связано с такими причинами:
- Перед родами головка ребенка опускается и давит на область крестца, вызывая поясничные боли.
- Отслойка плаценты. Если наряду с поясничными болями у беременной появляются кровавые выделения, а также имеется маточный тонус, то откладывать визит к врачу нельзя. Лучше сразу же поехать в отделение патологии беременности. Слишком раннее отделение плаценты от стенки матки чревато тяжелыми последствиями и для мамы, и для малыша.
- Схватки Брэкстона-Хикса. Перед предстоящими родами организм тренируется с помощью ложных схваток. У них нет четкого ритма, они могут отдавать в поясничный отдел.
- Начало родового процесса. Если наряду с поясничными спазмами отходит слизистая пробка, подтекают околоплодные воды, а также болит нижняя часть живота через равные промежутки времени, то, скорее всего, близок процесс родоразрешения. Его следует ожидать уже с 38 недели.
Перед родами ноющие боли в пояснице – не редкость, они имеют чаще всего физиологическое объяснение, но также могут указывать на серьезные хронические заболевания, обострившиеся с наступлением беременности.
Подростковые панические атаки: причины, проявления
Подростковый возраст — с 10 до 17 лет. В это время организм активно растет, меняется физиология, психика.
Важный этап в жизни ребенка — половое созревание. Пубертат меняет все — тело, внешность, восприятие себя, окружающего мира. Повышение гормонального фона вызывает резкие перепады настроения. Ребенок старается казаться взрослым, но не готов принять на себя ответственность. Такое противоречие отражается на состоянии подростка. Он переживает, негатив накапливается, появляются внезапные выбросы неконтролируемых эмоций. Подростка одолевает приступ паники, признаками которого являются:
- спутанность мыслей;
- несвязность речи;
- двигательное беспокойство;
- головная боль;
- затрудненное дыхание, ощущение недостатка воздуха;
- скачки давления;
- учащенное сердцебиение;
- дрожь, озноб;
- повышенное потоотделение;
- тошнота;
- затрудненное глотание;
- онемение рук и ног;
- бледность или покраснение кожи;
- сухость во рту;
- учащенные позывы к мочеиспусканию.
Количество симптомов и признаков панической атаки у подростков — от 2 и более. К ним добавляется боязнь смерти, чувство страха, ощущение остановки сердца. Состояние длится 10-15 минут, возникает раз в неделю/месяц или несколько раз в сутки. В период между приступами ребенок может чувствовать себя нормально или, наоборот, у него меняется поведение, наступает депрессия, нарушается сон, болят мышцы.
Игнорировать эти признаки нельзя. Паника провоцирует нервный срыв, заболевание эпилепсией, болезни сердца, сосудов. Особо тяжелые случаи приводят к суициду. По официальным данным Росстата, за последний год из 2000 самоубийств более трети приходится на возраст 12-16 лет. Родители не понимают своих детей, навязывают им свое мнение, оказывают эмоциональное давление на ребенка, не хотят вникать в ситуации, не стараются помочь. В придачу к этому — загруженность в школе, усталость, проблемы в общении. Детская психика не может справиться с этим самостоятельно, что приводит к плачевному результату.
Первый раз ОРВИ! Рекомендации педиатра
Когда ребенок начинает ходить в детский сад или в развивающие группы, начинаются частые вирусные заболевания. В нашей жизни это норма.
Дети вырабатывают защиту от различных инфекций. Самое главное, о чем нужно помнить всем – и врачам и родителям – организм не знает, что есть лекарства! Он старается выживать самостоятельно.
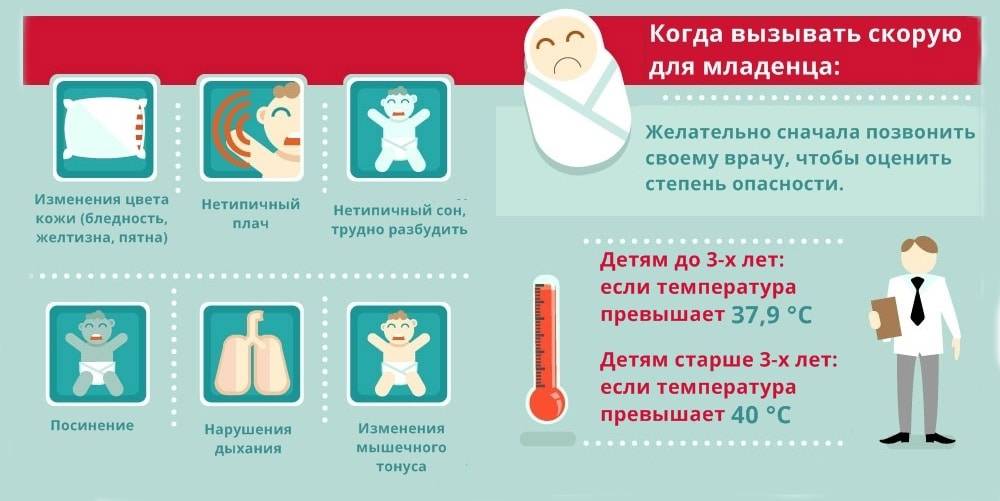
Когда при первых признаках заболевания (если это не тревожные симптомы) начинается массивное лечение противовирусными препаратами, многочисленными спреями в нос, и рот, сиропами от кашля, не дожидаясь кашля, нужно обязательно подумать – а не лечим ли мы свою панику? Нужно ли это ребенку? Или родителям? или врачу для спокойствия?. Первое заболевание ОРВИ это всегда волнительно для родителей –1. Повышение температуры: вот ребенок играл и веселился и вдруг пошел спать самостоятельно! Отказался от еды! Плачет без повода! Что делать?
- Прежде всего, особенно, если это первый раз – сразу показать врачу. Задать все вопросы. Оценить состояние ребенка при заболевании должен наблюдающий педиатр. Если есть тревожные симптомы, то врач скорой помощи.
- Много поить. Все что ребенок любит пить – компот, сок, чай, молоко в теплом виде и обычная вода.
- Когда повышается температура – снижается аппетит, не настаивайте на регулярном питании – предлагать еду обязательно, но главное, чтобы ребенок получал достаточное количество жидкости.
ОРВИ часто начинается с -повышения температуры. Есть общепризнанные нормы – жаропонижающее детям положено давать при температуре выше 38.5 градусов Цельсия. Но при повышении температуры впервые врач наблюдает за ребенком и решает индивидуально, когда и как давать жаропонижающее. Учитываются сопутствующие заболевания обязательно. Если температура невысокая, но ребенок перестал есть и отказывается от воды это тревожный симптом – нужно обратиться срочно к врачу.Чего не нужно делать – давать жаропонижающее при повышении температуры у ребенка впервые выше 37, но не выше 38, без согласования с врачом- после приема жаропонижающего через 30 минут ждать выраженного эффекта, и если температура не снизилась через час до нормальной, повторять дозу жаропонижающего – посоветуйтесь с доктором2. Насморк: конечно ребенку неудобно когда плохо дышит нос из за отека и обильной слизи в носовых ходах.
Как помочь? Конечно, промывать нос раствором морской соли, 6-8 раз в день. И, конечно же, все уже знают, но действительно стоит попробовать: когда ребенок заболел сделайте температуру дома 22 градуса, обеспечьте достаточную влажность воздуха, часто проветривайте помещение поите больше! Эти рекомендации работают.Что делать при этом нежелательно:
- запрокидывать голову ребенка резко назад,
- пользоваться постоянно аспиратором, особенно если он автоматический,
- пользоваться спреем если ребенку нет еще 5-6 лет,
- заставлять ребенка (когда он умеет) высмаркиваться так, что закладывает уши.
Ребенку будет легче, если закапывать в нос капли или спрей (по возрасту) в положении ребенка сидя или полулежа с чуть приподнятой головой так, чтобы жидкость стекала по глотке а не в уши. Аспиратором у маленьких детей пользоваться только, если отделяемое очень мешает дыханию. Все это и многое другое расскажет доктор.Тревожные симптомы при которых необходимо срочно обращаться к доктору, или, вызвать машину Скорой помощи:
- Резкая вялость, слабость ребенка , отказ от еды и питья, даже если температура невысокая
- Резкое повышение температуры выше 39.5 впервые
- Отказ ребенка от еды и питья
- Появление сыпи на теле
- Многократная рвота
- Судороги
Причины Тревожного расстройства
Причины возникновения тревожных расстройств объясняются несколькими теориями с биологической и психологической точки зрения.
Биологические теории. Согласно данным теориям, заболевание объясняется как некая биологическая аномалия, вызванная определенными изменениями в организме. Наиболее популярной версией возникновения тревожных расстройств является увеличение продукции нейромедиаторов.
Не стоит исключать возможность того, что именно голубое пятно отвечает за возникающие симптомы заболевания. Оно располагается в головном мозге, а именно в стволовой его части, и при электрической стимуляции становится причиной возникновения тревоги, страха. К медикаментам, снижающим активность голубого пятна и вследствие этого уменьшающим тревожность, относятся пропранолол, клонидин, бензодиазепины. В свою очередь, усиливают тревоги лекарства типа йохимбина.
Психологические теории. С точки зрения психоаналитики тревога – это проявление, сигнализирующее о наличии запретной потребности либо определенного импульса, который нуждается в сокрытии, предотвращении выражения потребности. Согласно данной теории симптоматика тревожных расстройств объясняется как сдерживание неприемлемой потребности внутри себя.
Фобии и тревоги в целом с точки зрения бихевиоризма рассматриваются как рефлекторная реакция на внезапное или ожидаемое появление устрашающих либо болезненных стимулов. Мозг привыкает к данной реакции и вскоре тревоги начинают возникать вне зависимости от того, есть стимул или нет.
Позднее появившаяся когнитивная психология делает акцент на ошибочных и искаженных мыслительных образах, предшествующих появлению симптомов тревоги. Например, при тревожных расстройствах пациенты могут панически реагировать на, казалось бы, стандартные в обыденной жизни ощущения и недомогания (ощущение сердцебиения, легкая головная боль). В результате этого страх усиливается, а со временем разрастается и приводит к мощному приступу паники. В отечественной медицине тревожные расстройства отнесены к группе функциональных неврозов (более современное название – невротические расстройства). По традиционной классификации заболевание относится к психогенно обусловленным, которые характеризуются осознанием болезни, многообразием симптомов и проявлений, а также полным отсутствием изменений сознания.
Что такое Тревожное расстройство
Человека на протяжении всей жизни охватывают различные тревоги. Как правило, они представляют собой реакцию на стрессовые ситуации, происходящие в быту, на работе и так далее. Однако говорить о тревожном расстройстве как о заболевании можно лишь в случаях, когда систематическая тревога существенно влияет на качество жизни человека, заставляет его корректировать свой образ жизни.
Симптомы тревожных расстройств крайне своеобразны и зависят от типа заболевания. На сегодняшний день выделяют генерализованное расстройство и адаптивное расстройство, имеющее тревожное нарастание. Генерализованное тревожное расстройство характеризуется постоянной излишней тревогой, которая окутывает больного практически при любой ситуации, даже самой обыденной. В свою очередь, люди с адаптивным тревожным расстройством сложно приспосабливаются к стрессовым ситуациям. Постоянный страх, беспокойство, напряженность и тревога при данном заболевании могут оказать влияние на работу различных органов и систем: человек может быть подвержен учащенному сердцебиению, одышке, «нервному» желудку и так далее.