Группы риска
Бывает нейродермит у детей и у взрослых. Обычно первые признаки дерматита возникают у малышей в возрасте от 6 месяцев до 7 лет. Болезнь протекает как пищевая аллергия. С наступлением полового созревания у 60-80% детей нейродермит самостоятельно устраняется, однако кожа по-прежнему остается очень чувствительной.

Нейродермит передается по наследству и носит семейный характер. Если ваши близкие родственники страдают аллергией, то у вас высокий риск появления болезни.
В группе риска находятся люди с патологиями нервной системы и гормональными нарушениями. В этом случае для того, чтобы спровоцировать болезнь, человеку достаточно испытать серьезный стресс.
Согласно статистике, городские жители из-за плохой экологии наиболее подвержены этому дерматологическому недугу, чем те, кто постоянно проживает в сельской местности.
Пути инфицирования
Ребенок может заразиться коревой краснухой только от инфицированного человека.
Заболевание распространяется воздушно-капельным образом. Вирус со слизистой дыхательных органов зараженного человека попадает в воздух. Во время вдыхания он внедряется в организм здорового ребенка.
Малыш может заболеть краснухой, если контактировал с:
- больными атипичной формой заболевания (при нехарактерном протекании краснухи может полностью отсутствовать сыпь, и многие другие признаки);
- инфицированными людьми, у которых наблюдаются все характерные симптомы;
- младенцами, у которых диагностируется врожденная форма болезни (у таких детей вирус в организме способен размножаться 1,5 года).
Вирус способен передаться от инфицированной матери через плаценту к плоду. У ребенка развивается врожденная краснуха. Возбудитель крайне негативно влияет на развитие плода и может спровоцировать множество пороков в развитии.
Наблюдения медиков показывают, что частота развития отклонений при врожденной краснухе полностью зависит от периода беременности:
- 3-4 недели – вероятность развития у новорожденного пороков – 60%;
- 9-12 недель – отклонения встречаются у 15 % младенцев;
- 13-16 недель – пороки развития диагностируются у 7 % новорожденных.
Что это такое?
Краснуха – вирусная инфекция, распространяющаяся воздушно-капельным путем преимущественно в детских коллективах. Несмотря на достаточно легкое течение и редкие случаи осложнений, краснуха считается серьезным заболеванием, а вакцинация от нее входит в национальный календарь прививок.
Исторические факты:
- 1740 г. – Ф. Хоффман впервые описал данное инфекционное заболевание.
- 1881 г. – оно выделено в конкретную нозологическую форму.
- 1938 г. – в Японии была доказана вирусная природа заболевания.
- 1941 г. – Н. Грегг – описал симптомы врожденной краснухи у детей.
- 1961 г. – выделен возбудитель заболевания.
Инфицированный человек становится контагиозным (заразным) за 7 дней до появления высыпаний на теле и остается таковым 2-3 недели после появления первых признаков краснухи. Чаще заболевание регистрируется в городах с большой скученностью, так как это создает большую вероятность для контакта с больным человеком.
Причины аллергического артрита
Причиной аллергического артрита является повышенная чувствительность организма к различным факторам окружающей среды – аллергенам. Аллергенами могут быть различные частички, попадающие в организм – продуктов питания, частичек кожи или шерсти животных, чешуи рыб, лекарств, возбудителей инфекции и т.д. Болезнь может развиваться также в ответ на введение вакцины или сыворотки.
Внедрение аллергена в организм вызывает сенсибилизацию – повышенную чувствительность организма к определенному веществу – антигену. В ответ на внедрение данного вещества организм вырабатывает нейтрализующие его антитела. При повторном попадании в организм этого аллергена образуются комплексы антиген (аллерген) – антитело, откладывающиеся на стенках органов-мишеней и вызывающих воспалительный процесс. При аллергическом воспалении суставов таким органом – мишенью является внутренняя синовиальная оболочка, выстилающая его полость.
Аллергический артрит у детей в большинстве случаев имеет инфекционно-аллергическую природу. Начало его связано с перенесенной бактериальной или вирусной инфекцией. Чаще всего это стрептококковая, стафилококковая, кишечная или хламидийная инфекция. Заболевание протекает остро, носит доброкачественный характер и при правильном лечении артрита заканчивается полным выздоровлением.
В некоторых случаях, при наличии наследственной отягощенности (близких родственников, болеющих аллергическими заболеваниями) сначала развивается аллергия на инфекцию, а затем к ней присоединяется аллергия на собственные ткани пациента. При артрите это аллергия на внутрисуставные ткани. В результате развивается длительный рецидивирующий аутоиммунный воспалительный процесс, разрушающий пораженный сустав – ревматоидный артрит.
Кроме детей к развитию инфекционно-воспалительного артрита склонны лица, страдающие сахарным диабетом, онкологическими заболеваниями, СПИДом, половыми инфекциями, страдающие другими аллергическими болезнями и хроническими артритами различной этиологии.
Народные средства от прыщей на локтях
В легких случаях симптомы можно лечить дома. Существует большое количество натуральных домашних средств, которые могут помочь облегчить симптомы и успокоить кожу. Если симптомы не проходят, обратитесь за медицинской помощью. Для лечения прыщей на локтях используют следующие народные средства:
Протирание локтя мякостью алоэ Вера
Считается, что алоэ вера обладает сильными антисептическими, антибактериальными, противовоспалительными свойствами, а также эффективно устраняет зуд. Когда гелеобразную мякоть из листьев растения наносят на пораженный участок кожи, например на фурункул или абсцесс, это предотвращает дальнейшее распространение инфекции и ускоряет процесс заживления ранок.
Паста из пищевой соды
Предполагается, что паста из пищевой соды может вытягивать бактерии из инфицированного нарыва или абсцесса. Таким образом, пищевая сода помогает снять боль Яблочный уксус
Антисептические и противовоспалительные свойства яблочного уксуса делают его одним из наиболее популярных народных средств для лечения инфекций кожи. При нанесении на зудящие прыщи на кожу яблочный уксус облегчает зуд, уменьшает воспаление и успокаивает кожу.
Для достижения оптимального результата используйте ватный тампон для нанесения раствора на пораженную область два раза в день в течение недели.
Паста из корицы и меда
Смесь меда и корицы содержит антимикробные и антибиотические свойства, которые помогают очистить кожу от бактериальной инфекции. Паста также поможет облегчить зуд, снять воспаление и устранить постоянное желание почесаться.
Отшелушивание
Натуральный сахарно-медовый скраб может помочь убрать слой мертвой кожи на коленях и локтях. Идеальное средство для отшелушивания будет включать в себя 3 части сахара, 1 часть сухого молока и 2 части меда, хотя рецепт можно и упростить. Аккуратно перемешайте ингредиенты и используйте полученную смесь для скрабирования пораженных областей.
Лечение заболевания
Приступая к терапии этого заболевания, следует помнить, что избавиться навсегда от него не получится. При правильном определении симптомов и лечения нейродермита возможно достижение впечатляющих результатов.
Основные способы терапии:
- диета;
- соблюдение режима дня;
- антигистаминные лекарства;
- витамины и ферментные препараты (при нарушении работы ЖКТ);
- физиотерапия.
Один из методов лечения — гормонотерапия. Прием гормональных средств показан при частых рецидивах. Однако такие медикаменты имеют множество противопоказаний. Мази с содержанием гормонов нельзя наносить на чувствительные участки кожи. Ограничено время применения таких препаратов (не более 5 дней).
Специалисты клиники «ПсорМак» в Москве работают по авторской методике. Врачи назначают мази собственного изготовления с учетом формы заболевания, что обеспечивает эффективность терапии. Методика полностью исключает небезопасное лечение гормонами и ультрафиолетом.
В основе терапии — комплексный подход, предполагающий использование мазей и препаратов на основе лечебных трав, а также иглотерапию. Если к нейродермиту присоединяется грибковая инфекция, врачи назначают антимикотики.
Гнойнички на лице: что делать?
Так как гнойнички указывают на воспалительный процесс, большинство косметических процедур при них противопоказано. Остается медикаментозное лечениеи домашний уход. Вот несколько рекомендаций, которым необходимо следовать:
- Бережный уход. При обилии гнойничков необходимо осторожнее ухаживать за кожей, чтобы их не повредить. Необходимо отбросить мысль о выдавливании угревых элементов. Это чревато распространением воспаления, усугублением клинической картины.
- Исключение спиртосодержащих средств из ухода. Попытки подсушивания угревых элементов не принесут пользы. Кожа ответит еще большей выработкой кожного сала, гиперкератинизацией. А это уже два звена в механизме образования акне.
- Коррекция питания. Так как появление акне может быть связано с употреблением некоторых продуктов, например, молочных. Есть данные, что при избытке в рационе сахара и жиров, а также питание «на ходу» может провоцировать обострение акне.60
- Легкий макияж. Гнойничковые высыпания очень сложно спрятать с помощью косметики. Как правило, при обильном накладывании тональной основы создается эффект маски. Лицо выглядит неестественным, а кожа не может дышать. В результате поры только больше закупориваются. Макияж при акне допустим, но лучше, чтобы он был легким. Вечером его нужно тщательно удалять, например, мицеллярной водой или молочком.
- Отказ от народных методов лечения. Не пытайтесь самостоятельно готовить маски или кремы. Во-первых, использование многокомпонентных составов, приготовленных своими руками, может спровоцировать раздражение, зуд, покраснение, аллергическую реакцию. Во-вторых, вы потеряете время и можете усугубить проблему.
Избавиться от гнойничковых высыпаний можно только с помощью применения лекарственных препаратов, которые назначены дерматологом.
Аллергия
Возникновение аллергического дерматита на руках может вызываться тем, что поражается такой слой, как эпидермис. Нарушается нормальная работа иммунной системы, начинаются стрессовые ситуации, и кожный покров может травмироваться. В результате нередко появляется сыпь на плечах.
Если говорить о детях, у них может продуцироваться малое количество ферментов или же их будущая мать употребляет во время беременности продукцию, оказывающуюся пищевыми аллергенами. Когда на коже появляются пятна, обладающие красным или розовым оттенком, впоследствии становящиеся пузырьками, это можно считать носновными признаками аллергического дерматита.
Впоследствии пузыри могут начать разрываться и меняться мокнущими язвочками. Вместе с этим человек страдает от зуда. При этом кожный покров чешется не только там, где возникли образования, но и на других участках. Подобная симптоматика аналогична признакам экземы. Тем не менее, характер у нее менее выраженный.
Если говорить о контактном дерматите, он является реакцией человеческого организма на то, что раздражитель попадает на кожный покров. Возникнуть же воспалительные элементы могут из-за действия щелочей, некоторых моющих средств и так далее. Проявление эритематозной формы обычно выражается в виде отека, дополнительной сухости, а также определенных трещин на кожном покрове плеч.
Методы диагностики кожных заболеваний:
- Диагностика кожных заболеваний
- Диагностика кожных заболеваний на дому
- Диагностика аллергических заболеваний кожи
- Диагностика бактериальных заболеваний кожи
- Диагностика вирусных заболеваний кожи
- Диагностика заболеваний волос
- Диагностика заболеваний ногтей
- Диагностика новообразований на коже
- Соскоб с кожи
- Пузыри на коже
- Дерматоскопия
- Анализы на демодекс
- Диагностика половых инфекций
- Анализы на грибы
- Соскоб с кожи
Как лечить краснуху?
Неосложненная краснуха у детей лечится в домашних условиях. Общие мероприятия включают:
- Постельный режим в течение 1 недели.
- Изоляция ребенка на 3 недели. Это примерный срок, в течении которого больной выделяет в окружающую среду вирус и может быть опасен для других детей.
- Обильное питье. Суточный объем жидкости – не менее 2 литров. Часть воды необходимо заменить минералкой без газа или Регидроном.
- Частое дробное питание. В основе рациона: кисломолочные продукты, перемолотые мясо и рыба, яйца и другая пища с высоким содержанием белка.
Что касается лекарственной терапии, специфического противовирусного лечения в случае с краснухой не существует. Препараты назначаются для снятия симптомов и профилактики осложнений:
- Сыпь ничем смазывать не нужно. Антигистаминные средства (Диазолин, Кларитин, Фенистил, Тавегил, Супрастин и др.) помогают снизить интенсивность высыпаний и зуд.
- Спазмолитики и НПВС (Но-Шпа, Детский Нурофен, Парацетамол) снимают головную боль, ломоту в теле, температуру.
- Антибиотики необходимы, если на фоне краснухи началось бактериальное воспаление – ангина, пневмония, лимфаденит.
- Аскорутин в дозировке 500 мг трижды в день принимается для предупреждения ДВС-синдрома.
Стойкая температура, судороги, признаки поражения ЦНС – прямые показания для экстренной госпитализации ребенка.

Особенности краснухи у детей до года
У детей до года краснуха встречается крайне редко. Это объясняется тем, что большинство женщин к моменту зачатия уже либо переболели краснухой в детстве, либо получили прививку от нее. В этом случае во время внутриутробного развития и последующего грудного вскармливания малыш получает от организма матери антитела к самым различным инфекциям, включая краснуху, и примерно до года его организм находится под защитой иммунитета матери.
Краснуха у грудничков опасна для здоровья. Она может сопровождаться судорожным синдромом, ДВС-синдромом (диссеминированное внутрисосудистое свертывание), развитием менингита и энцефалита. Особенностью течения заболевания в таком возрасте является быстрое развитие. Характерные высыпания могут присутствовать на кожных покровах не более 2 часов, а затем сразу исчезнуть, не оставив следа. У детей до года, переболевших краснухой формируется стойкий иммунитет к данному заболеванию, что позволяет уже не проводить им плановую вакцинацию.
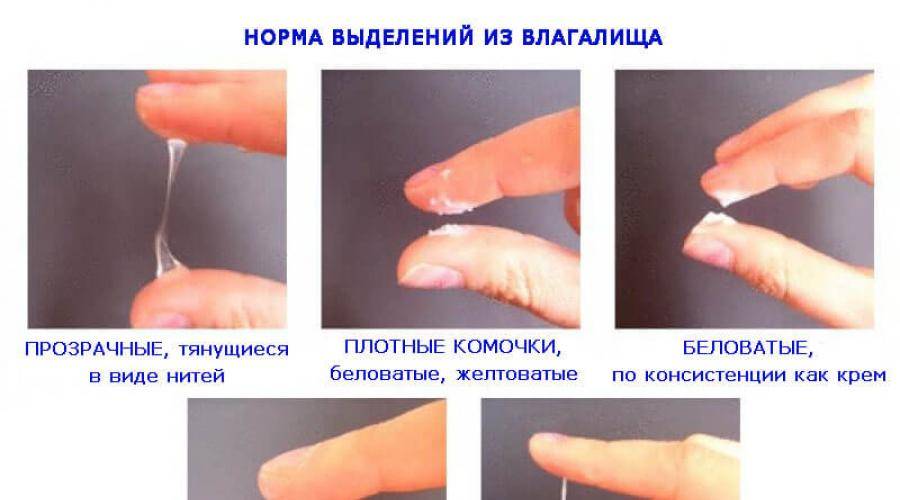
Высыпания на коже при гинекологических проблемах
Состояние детородных органов у женщины тесно зависят от гормонального фона. Многие заболевания (миома матки, киста яичника, эндометриоз) вызываются гормональным дисбалансом, в частности, соотношением андрогенов (мужских половых гормонов)и женских половых гормонов, о чём прежде всего просигнализирует специфическая сыпь на коже. Андрогены, в частности, тестостерон и ДГТ (дигидротестостерон), производятся у женщин надпочечниками и яичками. Клетки, выстилающие сальные железы кожи, имеют рецепторы андрогенов. При повышении количества гормонов рецепторы реагируют, и кожа выделяет больше сала, создавая питательную базу для бактерий. Причём ДГТ начинает производиться надпочечниками ещё до начала полового созревания, поэтому у подростков, особенно у девушек, высыпания наблюдаются уже лет с 10-12.
При поликистозе яичников у женщины падает количество женских гормонов эстрогена и прогестерона и резко возрастает уровень андрогенов. У женщины вместе с нарушением менструального цикла появляются сильные “подростковые” угри на лице и груди. В паху, подмышках и вокруг шеи заметно потемнение кожи. Также женщина отмечает повышенную волосатость ног, рук, над губой. Всё это связано с гормональным дисбалансом.
Повышение уровня женских гормонов также сказывается на состоянии кожи. Помимо прыщей на лице и теле, переизбыток эстрогена делает кожу вялой и тусклой. Она словно теряет тонус. Также отмечается снижение уровня сахара в крови и увеличение количества тромбоцитов.
Повышение прогестерона также не проходит бесследно. Кожа имеет прогестероновые рецепторы, которые реагируют на рост гормона увеличением выработки кожного сала вплоть до появления жирной себореи. Волосяная часть головы покрывается корочками, на лице и теле появляются розовые пятна, кожа на которых шелушится и отслаивается. У подростков лицо покрывается буграми, которые при надавливании выделяют жидкий сальный секрет.
У младенцев также бывает гормональная сыпь, которая может сильно напугать молодую маму. Это так называемый неонатальный цефалический пустулёз. Возникает он оттого, что малыш начинает жить отдельно от тела матери, и для него это серьёзный гормональный шок. Секреция сальных желез увеличивается, протоки закупориваются, что создаёт благоприятные условия для деятельности микробов.
Также организм новорождённого избавляется от гормонов, которые ему поставляла мама в период беременности. Помимо высыпаний на коже, у девочек набухает грудь, наблюдаются выделения из влагалища. У мальчиков отекает мошонка и пенис. Все эти симптомы проходят сами собой спустя несколько дней. Маме нужно следить, чтобы малыш не потел, чтобы на коже не размножались бактерии.
Профилактика образования сыпи
В случаях с инфекционными заболеваниями единственный способ избежать появления сыпи – предотвратить инфицирование, а именно ограничить контакт с больными людьми и соблюдать банальные правила личной гигиены.
При аллергических патологиях важно исключить контакт с триггерами, а если это невозможно – заблаговременно принимать ранее согласованные с лечащих врачом антигистаминные или кортикостероидные препараты. Ряд рекомендаций, которые помогут избежать кожных высыпаний другого происхождения для людей с чувствительной кожей:
Ряд рекомендаций, которые помогут избежать кожных высыпаний другого происхождения для людей с чувствительной кожей:
- Избегайте прямого контакта кожи с агрессивными, раздражающими веществами, например – бытовыми химикатами.
- Ограничивайте воздействие на кожные покровы солнечных лучей, холода.
- Отдавайте предпочтение одежде и белью из натуральный тканей.
- Избегайте использования тесной, неудобной одежды и механически грубых предметов, например – мочалок.
- Используйте мази или другие средства ухода за кожей, рекомендованные дерматологом или косметологом.
Виды сыпи у детей
Кожная сыпь, вызванная тем или иным заболеванием, обычно имеет свои особенности. Наиболее распространенные виды сыпи включают:
- Папулы. Это объемные образования небольшого размера (до 10 мм), которые возвышаются над кожей. Основной цвет – красный и розовый. Возникают при красном плоском лишае, детской розеоле, атопическом дерматите и др.
- Везикулы. Представляют собой пузырьки до 5 мм в диаметре, наполненные мутной жидкостью. После вскрытия часто оставляют после себя эрозии. Могут быть признаком ветрянки и других герпетических инфекций.
- Петехии. Кожная сыпь пурпурного цвета, которая не исчезает при надавливании на нее. Ее элементы не превышают 3 мм в диаметре, не возвышаются над кожей и не ощущаются на ощупь. Как правило, свидетельствуют о менингококковой инфекции, поражении сосудов (васкулиты), дефиците тромбоцитов.
- Эрозия. Это кожный дефект, который не проникает глубже эпидермиса. Имеет вид округлого, несколько углубленного образования красного цвета с мокнущей поверхностью.
- Корка. Вторичный элемент, образующийся при высыхании выделений из везикул, эрозий или крови. Твердая, имеет темно красный, бурый цвет.
- Макула или пятно. Это участок изменения цвета, находящийся на одном уровне с прилегающими участками кожи. Может быть как самостоятельным элементом при краснухе, кори, розеоле, так и остаточным явлением после папул, везикул или эрозий.
- Волдыри или уртикарии. Округлый элемент сыпи бледно-розового, красного или фиолетово-белого цвета, размеры которого варьируют от 1-2 мм до десятков сантиметров. Не оставляет после себя вторичных элементов. Встречаются при аллергических реакциях, крапивнице.
- Лихенификации. Это участки избыточного утолщения кожи с усилением кожного рисунка. Часто является вторичным элементом.
Осложнения
Обычно заболевание у детей протекает в легкой форме. Последствия от перенесенной болезни возможны в том случае, если у ребенка был ослаблен иммунитет, или в момент заболевания к нему присоединилось еще одно. Сложнее переносится болезнь не привитыми детьми.
Возможные осложнения:
- ангина;
- пневмония;
- менингоэнцефалит;
- отит;
- артрит;
- тромбоцитопеническая пурпура (понижение количества тромбоцитов в крови характеризуется частыми кровотечениями, локальными кровоизлияниями на коже);
- краснушный энцефалит (воспаление оболочек мозга). Ребенок выздоравливает и состоит на учете у невролога и инфекциониста еще 2 года (а может и больше). Есть вероятность смертельного исхода.
Врожденная патология имеет такие последствия:
- глухота;
- сахарный диабет;
- энцефалит;
- поражение костей;
- тромбоцитопеническая пурпура;
- пневмония;
- задержки в развитии;
- гепатолиенальный синдром (увеличение печени и селезенки);
- пороки развития глаз, пороки сердца.

Симптомы аллергической сыпи
Как видно по фото, у различных проявлений аллергической сыпи, могут быть разные симптомы. Крапивница. Крапивница проявляется в виде красных зудящих пятен, хаотично расположенных на любом участке тела. При надавливании заметны белые вкрапления. Пятна немного отечны. Крапивница возникает, обычно, во время введения прикорма либо при приеме антибиотиков ребенком или кормящей мамой. Экссудативный диатез. Проявляется на лице, шее, руках. Выглядит, как волдыри, заполненные жидкостью. При расчесывании они лопаются и покрываются корочкой. Осложнения страшны поражением нервной системы. Помимо кожных высыпаний малыш может проявлять беспокойство, плакать, плохо спать.
Дерматит. Контактный дерматит проявляется в местах соприкосновения с раздражителем. При аллергии на лекарства сыпь появляется по всему телу (при приеме внутрь) либо в месте укола (при инъекции).
По какой причине на коже ребенка появляется аллергическая сыпь?
Высыпания на коже часто появляются у детей с рождения и до 7 лет. Во многом это связано с тем, что в этот период иммунная система младенцев еще формируется.
Нарушения в ее работе нередко сопровождаются отечностью, гиперемией (покраснением кожных покровов) и/или сыпью.
Чаще всего аллергическая сыпь появляется из-за:
- лекарственных препаратов (детский организм может негативно отреагировать на отдельные компоненты в ходящие в состав медикаментов);
- грудного вскармливания, если мама не соблюдает диету (например, увлекается шоколадом, цитрусовыми, мёдом, клубникой);
- бытовой химии (стирального порошка, детского мыла или детского крема, жидкости для мытья посуды);
- аллергодерматозов (растений или животных, колючих или ядовитых);
- природных факторов (например, длительного пребывания на солнце);
- инфекции (неклеточных инфекционных агентов).
Сыпь на лице ребенка фото
Аллергический контактный дерматит51
Одна из самых распространенных причин появления прыщиков на руках – аллергический контактный дерматит (АКД). Он представляет собой воспалительную реакцию кожи, которая возникает в ответ на воздействие внешних раздражающих факторов. Протекает в сенсибилизированном организме. Воспаление при АКД – это проявление гиперчувствительности замедленного действия, которая проявляется спустя 10-15 дней после контакта с аллергеном.
АКД может быт вызван контактом с такими веществами:
- металлами;
- клейкими веществами;
- косметическими средствами;
- наружными лекарственными препаратами;
- красителями;
- химическими веществами, например, резиной, цементом, пр;
- пищевыми продуктами (в случае контакта с кожей);
- растениями.
Высыпания располагаются не только в месте, которое подвергалось воздействию раздражителя, но и на других участках. Помимо сыпи пациенты могут отмечать другие субъективные проявления: зуд, жжение, болезненные ощущения. Обязательно необходимо посетить дерматолога.

Прыщи* после родов: как избавиться?
Если после родов появилась угревая сыпь, необходимо обратиться к врачу. Он назначит максимально щадящее лечение, в том числе нацеленное на нормализацию гормонального фона. Ни в коем случае нельзя заниматься самолечением в период вынашивания плода или кормления грудью.
По окончании лактационного периода дерматолог может назначить топические препараты, например, азелаиновую кислоту для лечения акне5,9. Азелик является гелем азелаиновой кислоты5. Он уменьшает концентрацию свободных жирных кислот на коже, приводит в норму кератолитическое процессы, протекающие в фолликулах5.
Препарат проявляет противомикробную активность в отношении Propionibacterium acnes и Staphylococcus epidermidis5. Противовоспалительное действие геля Азелик может быть обосновано способностью снижать метаболизм нейтрофилов, уменьшать выработку ими свободнорадикальных форм кислорода5.
*акне