Осадок в моче у ребенка
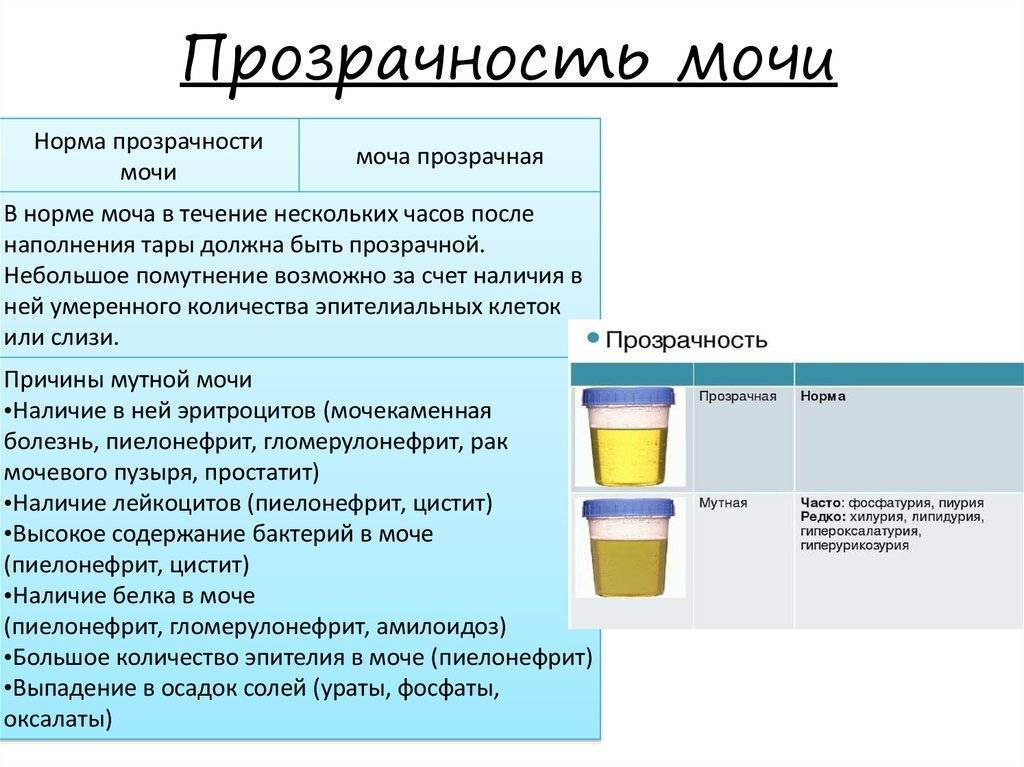
Вместе с помутнением мочи может проявиться осадок. По форме и происхождению он бывает органическим, кристаллическим и хлопьевидным. Немного мутная моча с осевшими кристаллами показывает увеличение солевой концентрации. Такое состояние может вызвать развитие мочекаменной болезни, камней и песка в почках.
Появление мутности, сопровождаемое осадком может свидетельствовать о сахарном диабете. Признаком этого будет сладковатый запах мочи, который нельзя не заметить. Необходима консультация врача, который назначит медикаментозное лечение с инъекциями инсулина, откорректирует питание.
Причины
Когда рождается ребенок, его мочевыделительная система только учится правильно функционировать, поэтому вполне естественно, что в первые несколько недель в моче будут наблюдаться белые хлопья. Если моча изменила свой оттенок, стала мутной и в ней появились хлопья у ребенка, находящегося в возрасте от года и выше, то данный симптом не следует оставлять без внимания.
Кроме того, родителям малыша перед сбором анализа нужно тщательно его подмывать, чтобы эпителий, находящийся на поверхности половых органов не попал в собираемую для урины емкость. Зачастую, причиной появления посторонних веществ в биологическом материале, является плохое очищение кожных покровов ребенка в области половых органов.
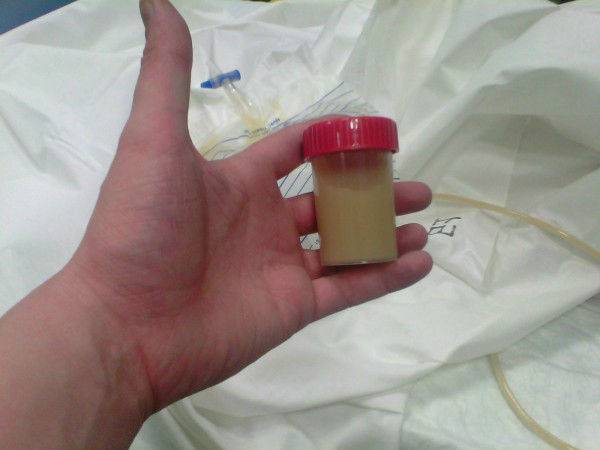
Если родители замечают у ребенка мочу с хлопьями, данный симптом не следует оставлять без внимания, особенно, если он сопровождается неприятным запахом, неестественным оттенком или странным осадком, так как может служить признаком патологического процесса, развивающегося в организме. В норме моча ребенка должна быть такой:
- прозрачный или немного желтоватый оттенок;
- без неприятного, ярко-выраженного запаха;
- без осадка;
- полностью однородная, так как почки отфильтровали все находящиеся в урине органические соединения.
Если в организме малыша происходит какое-либо нарушение, тогда после проведения анализа мочи может быть выявлен ацетон или желчные кислоты, а также большое количество глюкозы, белка, лейкоцитов, эритроцитов и пр.
Хлопья белые в моче у ребенка могут говорить о таких заболеваниях:
- цистит;
- пиелонефрит;
- кандидоз;
- уретрит, находящийся в особо острой форме;
- гломерулонефрит;
- наличие песка в почках, мочевом или мочеточниках;
- баланопостит;
- получение травмы в области органов малого таза;
- почечный амилоидоз;
- нехватка жидкости в организме;
- аномалии в развитии почек или мочеточника.
Как выглядят хлопья в моче можно увидеть на фото:
Питание
Любое сильное отклонение в рационе питания ребенка сразу проявляется в моче. Если организм взрослого человека устойчив к такому, то у ребенка он еще не успел сформироваться и изменение в питании воспринимает, как получение стресса извне и начинает выделять белые примеси.
Если у ребенка не идет воспалительный процесс в области мочевыводящих путей, то педиатры советуют пересмотреть его меню. Следует заменить обилие фруктовых и овощных соков обычной водой, а также снизить потребление рыбных, мясных или молочных продуктов.
Если родители малыша излишне сильно подвержены веяниям модных журналов и кормят его, не опираясь на рекомендации специалиста, также могут появиться в моче посторонние примеси. Так, например, данное явление встречается у детей, которых кормят исключительно вегетарианской пищей, что, в итоге, приводит к выделению фосфатов из организма.
И в заключение хотели бы отметить, что к здоровью своего малыша нужно относиться крайне бдительно. Если выявлено любое отклонение в его моче, следует сразу обратиться к педиатру, который назначит соответствующее обследование. В противном случае, можно упустить из виду развитие патологического процесса в организме ребенка. Каждый родитель должен понимать, что нужно лечить не следствие, а причину, что подвластно только опытному специалисту.
Диагностика
Как только появилась мутная моча у ребенка, необходимо срочно проконсультироваться с врачом. Это поможет выявить возможную патологию на ранней стадии развития. Проводятся следующие диагностические мероприятия:

- Общий анализ урины. При его проведении оцениваются физические и химические показатели биологической жидкости. Их отклонение от нормы позволяет определить круг возможных патологий и разработать дальнейшую программу исследований.
- Проба Нечипоренко. Для анализа берется 1 мл урины. Лаборант оценивает содержание в таком объеме лейкоцитов, эритроцитов и белковых соединений. Последних должно обнаруживаться не более 20 единиц. Чаще именно чрезмерное содержание белка становится причиной того, что у ребенка мутная моча с осадком белого оттенка.
- Проба Зимницкого. Такое исследование позволяет выявить нарушения функционирования почек, которые могли стать причиной того, почему у ребенка мутная моча. Особенностью анализа становится необходимость собирать образцы урины в течение всего дня.
- Исследование мочи на наличие патогенной микрофлоры. Чаще для этого применяется биохимическая методика, при которой образец помещают в питательную среду и наблюдают за ростом колоний бактерий.
- УЗИ. Обследуются органы малого таза. Это позволяет выявить патологические изменения и локализацию воспалительного процесса.
- Урография мочевого пузыря. При помощи такого исследования определяется правильность функционирования органа, наличие камней и опухолей, которые могли способствовать потемнению мочи.
Изменения в питании
Причина банальна, но, на самом деле прекрасный пол часто имеет дело с различными диетами, не зная о том, что они могут повлиять на результаты сдаваемых анализов. Обычно пациентки не предупреждают лечащих врачей о переменах в своем образе жизни, а потом удивляются, почему у них подозревали то или иное заболевание.
Причинами осадка могут стать:
- Резкий переход на вегетарианскую пищу;
- Увеличение белковой еды в рационе;
- Смена режима питания;
- Употребление непривычных продуктов.
Организм не сразу привыкает и адаптируется к переменам, поэтому не справляется с новыми нагрузками. Со временем проблема исчезает сама собой, но лучше обратиться к гастроэнтерологу для консультации.
Диагностика
Для определения причин отклонения от нормы цвета мочи у детей доктор назначает спектр анализов и исследований:

Моча по Нечипоренко. Норма и особенности проведения
| Исследование | Описание |
| Общий анализ | Он выполняется для определения химического состава мочи. Это позволит быстрее выявить заболевания почек, эндокринной системы и наличие опухолевых образований. Стоимость – около 200 руб. |
| Исследование мочи по методу Нечипоренко | Выявляет скрытые инфекции мочевыводящей системы и почек. Цена составляет примерно 290 руб. |
| Проведение проб по Зимницкому | Применяется при подозрении на такие болезни, как диабет, пиелонефрит, почечную недостаточность. Стоимость – 300 руб. и более |
| Метод Сулковича | Метод позволяет распознать заболевания эндокринной системы. Цена начинается от 150 руб. |
| Диагностика урины по Каковскому-Аддису и Амбурже | Метод используется для определения вероятности воспалительных процессов. Его цена – от 700 руб. |
| Бактериальный посев | Он выявляет наличие у человека вредоносных бактерий и микробов. Цена начинается от 800 руб. |
При обследовании стоит знать, что:
- у грудных детей, которых кормят грудным молоком или питательной смесью, урина чаще всего светлая и прозрачная;
- когда ребенок подрастает и начинает питаться самостоятельно, мочевая жидкость становится более желтой;
- если ребенку нужно сходить в туалет ночью, то цвет будет еще более концентрированным.
Каждый способ диагностики отличается своим способом сбора мочи. Часто это делается при помощи небольших мочеприемников. Это удобно как для мальчиков, так и для девочек.

Самым главным является общий анализ, который дает полную информацию о следующем:
- текстуре и цвете;
- плотности и весе;
- кислотности и уровне гемоглобина;
- наличие кетоновых тел и уролобилиногена;
- содержание глюкозы, нитратов, билирубина и белка.
Кроме того, осадок урины исследуется на предмет наличия:
- опухолевых клеток;
- грибков и паразитов;
- вредных бактерий;
- белых и красных кровяных телец;
- цилиндров.
В зависимости от соотношения содержащихся неорганических веществ, дополнительно назначаются другие анализы, а также УЗИ мочеполовой системы и биохимическое исследование крови.
Правила сбора мочи
Основные правила сбора мочи у маленьких детей заключаются в следующем:
- Сообщение лечащему врачу, какие лекарства принимал больной для назначения нужных анализов.
- Приобретение специального контейнера в аптеке.
- Сбор материала после пробуждения ребенка утром.
- Протирание половых органов салфеткой перед мочеиспусканием, чтобы они были чистыми. Брать нужно среднюю мочу.
Для хорошего анализа понадобится около 30 мл жидкости, которую отправляют в лабораторию не позже прошествии 2-х ч. с момента сбора.
Мнение специалиста
Комаровский по этому поводу говорит, что если моча мутнеет, но при этом малютку ничего не беспокоит, и нет клинических проявлений заболеваний, то не стоит паниковать. Такое изменение урины не всегда является патологией.
Мутнеет любая моча при контакте с воздухом. Чем больше площадь контакта, тем быстрее произойдет помутнение.
Это происходит и в случае, когда ребенок «сходил по маленькому» в свой горшочек. Моча вступает в реакцию с кислородом. При этом обязательным условием должно быть наличие невысокой температуры в помещении. В этом случае соли выпадут в осадок, а моча помутнеет. Именно по этой причине урину лучше всего собирать в утреннее время, и она обязательно должна быть свежей. Нередко, считает врач, причиной мутности урины является нарушение технологии забора материала.
Предпосылки для развития воспаления в почке
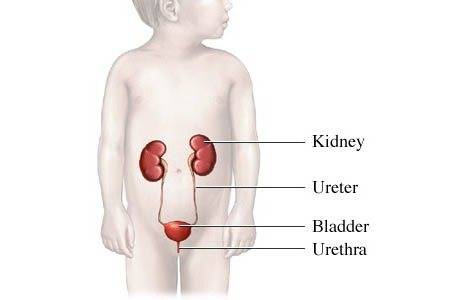
Система органов, образующих мочу, начинает действовать ещё до появления ребёнка на свет. В материнской утробе за девять месяцев формируются почки, мочеточники, мочевой пузырь, мочеиспускательный канал. Почки — главное звено в этой цепи. Именно здесь кровь, проходящая по мелким сосудам клубочков, очищается от шлаков и токсинов. Окончательный состав моча приобретает, проходя по узким извилистым трубкам — почечным канальцам.

Нефроны состоят из клубочков и канальцев
Из почечных канальцев моча попадает в чашки и затем лоханку — небольшую полость, окружённую мышцами. Они помогают перемещать мочу дальше — в мочеточник. Это извилистая трубка, в стенке которой тоже присутствуют мышцы. С мочой контактирует специальная оболочка — слизистая. Её клетки способны выдерживать влияние агрессивной среды. По двум мочеточникам моча попадает в мочевой пузырь. Здесь она накапливается некоторое время, после чего выводится наружу через уретру.
Почки ребёнка после рождения нуждаются в созревании. Клубочки становятся больше, канальцы шире, мочеточники менее извилистыми. В мочевом пузыре со временем может поместиться большее количество мочи. Эти особенности приводят к тому, что дети чаще взрослых страдают от болезней почек и мочевыводящих путей. Особенно подвержены неблагоприятным факторам младенцы — новорождённые и груднички.

Моча на своём пути проходит через несколько органов
Состав мочи — отражение всех этапов её образования и продвижения. Мутная моча указывает на неблагополучие в этой стройной и отлаженной системе
На этот признак своевременно следует обратить внимание, поскольку болезнь — серьёзная проблема для всего организма
Лейкоцитурия у беременных
ОАМ является обязательным скрининговым исследованием при ведении беременности. В 1-м триместре анализ необходимо сдавать один раз в месяц, во втором – каждые 2 недели, в третьем – раз в неделю.
При расшифровке необходимо учитывать то, что общий уровень лейкоцитов в крови у беременных повышен. Обусловлено это увеличением антигенной нагрузки на организм женщины. Поэтому и в моче концентрация лейкоцитов тоже повышается, но не более чем на несколько единиц.
Резкий скачок количества белых телец в ОАМ беременной может указывать на следующие заболевания:
- гестационный диабет (нарушение толерантности к глюкозе, которое развивается только в период беременности);
- лейкоцитоз (аномальное повышение количества лейкоцитов в крови);
- цистит;
- пиелонефрит;
- кандидоз;
- гестоз (осложнение второй половины беременности, характеризуется тяжелым поражением почек);
- атония (патологическое снижение или отсутствие тонуса) мочевого пузыря.
Диагностика
https://youtube.com/watch?v=sEipGlRk9x4
При наличии такого симптома может потребоваться консультация у таких узкоквалифицированных врачей:
- нефролог;
- инфекционист;
- гинеколог или уролог;
- хирург.
Изначально осуществляется физикальный осмотр больного, со сбором общего анамнеза и выяснением текущей клинической картины. На основании полученных результатов исследования определяется программа диагностики, которая может включать в себя следующие лабораторно-инструментальные методы исследования:
- общий клинический анализ крови и мочи;
- биохимический анализ крови;
- мазок из влагалища для микроскопического исследования;
- рентгенологическое исследование органов брюшной полости;
- КТ и МРТ мочеполовой системы.
Определить этиологический фактор, который привёл к данному симптому, и подобрать наиболее эффективную тактику лечения врач может только после получения результатов исследования.
Какие анализы необходимо сделать, зависит от симптомов и назначенного лечения. В норме моча выглядит таким образом: прозрачная жидкость желтоватого цвета или чуть темнее, без осадка, волокон и хлопьев, со слабым специфическим запахом.
- Общий анализ мочи определяет, соответствуют ли норме такие показатели: белок, глюкоза, гемоглобин, лейкоциты, эритроциты, эпителий и прочие. Проверяется наличие бактерий и грибков, которые могут спровоцировать инфекционное воспаление.
- Биохимический анализ мочи проводят для проверки состояния внутренних органов и обмена веществ по таким показателям: общий белок, глюкоза, амилаза, калий, магний, натрий, фосфор, креатинин, микроальбумин, мочевая кислота.
- Анализ мочи по Нечипоренко проводится таким образом: собирается средняя порция мочи, в которой проверяют уровень лейкоцитов, эритроцитов, цилиндрических образований. Высокие показатели указывают на такие болезни, как цистит, простатит, пиелонефрит, мочекаменную болезнь и прочие.
Для того чтобы проверить, нет ли нарушений анатомического строения мочеполовой системы, и выявить наличие конкрементов, используют такой метод диагностики, как ультразвуковое исследование почек и мочевого пузыря.
На УЗИ заметны различные аномалии, опухоли и воспалительные процессы, которые провоцируют появление белка в моче, белых хлопьев и слизи.
Диагноз по одному симптому наличия белых хлопьев в моче не ставят, поэтому осуществляют дифференциальную диагностику: проводится опрос пациента, оцениваются его жалобы и результаты анализов: ОАМ и бакпасев, берется мазок на определение флоры влагалища и его кислотности (pH).
Причины мутной мочи у ребенка
На цвет выделений влияют продукты питания, принимаемые накануне лекарственные препараты. Родители, которые следят за здоровьем своего малыша, заметят подобные изменения сразу. Если оттенок и состояние выделяемой мочи у ребенка изменились один раз, и до этого малыш ел, например, свеклу, поводов для беспокойства нет.
Детская моча изменяет цвет в зависимости от активности. Ребенок может мочиться мутноватой мочой после сна
Если больше не наблюдается никаких патологических симптомов, на это не следует обращать внимание. Мутная моча бывает и у абсолютно здоровых малышей с утра
Одним из факторов мутности мочи может быть обезвоживание организма, нехватка питья. Детскому организму требуется вода из расчета 50 мл на килограмм веса.
Это естественные причины помутнения мочи у ребенка.
Основные факторы, почему наблюдается мутная моча у ребенка:
- пиелонефрит;
- обезвоживание;
- длительный прием медикаментов, особенно антибиотиков;
- диабет;
- переизбыток витаминов;
- цистит;
- желтуха паренхимальная (моча мутная и темная);
- избыточное содержание солей.
Изменения прозрачности мочи у детей при некоторых распространенных заболеваний:
| Состояние мочи (прозрачность) | Патология |
| светлая моча, красного оттенка | травма мочевого пузыря, гломерулонефрит |
| мутная, темная моча | тяжелые ожоги, обезвоживание |
| мелкий песок в моче у ребенка | камни в мочевыделительных органах |
| мутная моча с примесями гноя, хлопьями | пиелонефрит |
| зеленоватая моча | гепатит |
Ребенка нужно непременно показать врачу и сдать дополнительные анализы при появлении таких симптомов:
- жжение;
- болезненные ощущения в животе;
- лихорадка;
- мутность не проходит длительное время.
Связь между здоровьем и состоянием мочи
Степень здоровья ребенка диагностируется в результате проведения анализа мочи. На цвет мочи влияет то, насколько ребенок активен, чем он питается. В ряде случаев моча ребенка мутнеет по утрам после сна. Но это не означает, что родители должны бежать в поликлинику.

Чтобы быть спокойной, мать должна знать, что можно делать в такой ситуации. Нужно лишь понаблюдать, как часто это происходит. Если это было один раз, и не было других симптомов, то это не говорит ни о каком заболевании. Мутная моча часто бывает у грудничков сразу после рождения. Волноваться мать ребенка не должна, поскольку это временное явление и спустя три — четыре дня моча должна вернуться в прежнее состояние.
Методы лечения
Если причиной патологии стало развитие воспалительного процесса, назначаются антибактериальные и противовоспалительные препараты. При отравлении и интоксикации следует много пить и принимать витаминные комплексы, восполняющие недостаток полезных веществ в организме.
Мутная моча у ребенка 2 года жизни и старше требует выполнения следующих действий:
- необходимо давать ребенку больше жидкости;
- нужно отказаться от кормления продуктами с красящими элементами;
- следует исключить слишком жирную и соленую еду;
- нужно отменить или заменить лекарства после консультации с педиатром.
Лекарственные препараты
Заболевания мочевой системы лечит детский нефролог. Для терапии используется не только медикаментозная терапия, но и физиотерапия, в некоторых случаях – хирургическое вмешательство.
Для лечения используются препараты, хорошо зарекомендовавшие себя в медицинской практике. Они эффективны для уничтожения болезнетворных микробов, воспалительных процессов и нормализации обменных процессов в организме. Какие препараты нужны в конкретной ситуации, решает врач. Он же выбирает дозировку лекарств и график их приема.
Если у ребенка выявлены патологические изменения, схема лечения включает в себя:
- мочегонные и снижающие давление препараты – при болезнях почек;
- гепатопротекторы – при травмах или инфекциях области печени;
Гепатопротекторы — Лекарства для печени
- антибиотики, спазмолитики и анальгетики – при мочекаменной болезни.
Дозировка зависит от сложности симптомов и возраста ребенка. Стоимость лечения зависит от длительности курса и вида назначенных лекарств.
Народные методы
Мутная моча у ребенка 2 года жизни и старше иногда может быть вылечена народными средствами.
Например:
| Рецепт | Описание |
| Настой противовоспалительный | Помогает при таких болезнях, как цистит и пиелонефрит. В состав входят:
Готовится следующим образом: 1. Растения берутся в равных частях. 2. 1 ст. л. сухого сырья заливается 400 мл крутого кипятка. 3. По прошествии 2-х ч, настой процеживается и его можно принимать. Прием осуществляется 4 раза в день за полчаса до еды. Курс приема – не менее 7-ми дней |
| Мочегонный состав | Для такого отвара: 1. Берется 1 ст. л. толокнянки. Сырье заливают 200 г воды и проваривают в течение 20 мин на слабом огне.
2. Емкость оставляют на полчаса для настаивания. 3. Процеженный напиток разбавляют 1 ст. воды (предварительно прокипяченной). Состав принимают по 50 мл 3 раза в сутки, через 30-40 минут после еды. Длительность курса – неделя |
| Общеукрепляющий состав | Для такого настоя нужно: 1. Взять 2 ст. л. кукурузных рыльцев и залить кипятком (300 мл).
2. Отправить настаиваться на 2 ч. Процеженное лекарство принимают 3 раза в день до еды по 1 ст. л. Курс приема – 2 недели |
Также для лечения легких воспалительных инфекций мочеполовой системы можно принимать морс из клюквы или брусники. Для нормализации достаточно пить по 1 ст. л. несколько раз в сутки в течение 3-х дней.
Диета
Иногда для восстановления нормальной работы мочеполовой сферы и нормального цвета мочи рекомендуется специальная диета. При ней увеличивается количество продуктов с повышенной мочегонной способностью. При этом запрещается есть жаренные и жирные блюда: они задерживают в организме жидкость.
В ежедневном меню должно быть много:
- свежих фруктов и овощей;
- круп;
- качественных кисломолочных продуктов;
- рыбы;
- соков и морсов, сделанных своими руками;
- яиц;
- зеленого чая.
Есть нужно не менее 5 раз понемногу. Также следует как можно больше пить чистой воды.
Прочие методы
Кроме медикаментозного лечения и использования народных способов, иногда применяется оперативное вмешательство. Это происходит, когда другие способы оказываются неэффективными. Для нормализации цвета и устранения симптомов мутности мочи применяется и физиотерапия.
Самыми эффективными в этом случае будут следующие методы:
- электрофорез. Проводится при воспалительных инфекциях, сопровождающихся болевыми приступами. Ток, проталкивает лекарство к больной зоне, снижая ее проявление;
- лазерная терапия. Луч света легко проникает к проблемному месту и снижает боль, восстанавливая поврежденные ткани;
- магнитная терапия. Мобилизует защитные свойства организма, оказывая общеукрепляющее воздействие;
- грязелечение. Эффективно при цистите и хроническом пиелонефрите. Перед использованием состав прогревают до комфортной теплой температуры. Тепло стимулирует кровоток и тем самым нормализует работу больной области.
Запрещено использовать любые методы физиотерапии при любых опухолях и диагностированном поликистозе. Они провоцируют рост больных клеток и могут стать причиной быстрого развития болезни.
Нормальный цвет мочи
Цвет мочи новорожденного необходимо регулярно контролировать. Особого внимания заслуживают малыши, находящиеся на искусственном вскармливании. В первые дни после рождения жидкие выделения младенцев могут иметь красноватый или оранжевый оттенок, в них присутствуют кристаллы мочевой кислоты. Это считается нормальным.
Через неделю, когда малыш поглощает все больше молока, моча становится светло-желтых оттенков и почти не имеет запаха. Такой она сохраняется примерно до 6 месяцев, времени введения первого прикорма. Затем может менять цвет в зависимости от съеденных продуктов, а после года, когда ребенок кушает разнообразную и преимущественно твердую пищу, урина приобретает более насыщенные желтые оттенки, почти как у взрослого человека.

Нормальный цвет мочи
Важно! Консультация с врачом необходима, когда у младенца после пятого дня жизни все еще остается красноватый оттенок мочи, а мочеиспускания очень редкие. Выделение малых количеств жидкости темно-желтого цвета у грудничка первых месяцев жизни может являться признаком недоедания и начальной фазы обезвоживания
Выделение малых количеств жидкости темно-желтого цвета у грудничка первых месяцев жизни может являться признаком недоедания и начальной фазы обезвоживания.
Причины мутности мочи у малыша
Как правило, родители незамедлительно бегут к врачу за помощью, который, в свою очередь, назначит необходимые анализы и обследования.
На основании полученной расшифровки анализов, врач устанавливает наличие либо отсутствие каких-либо отклонений.
Довольно часто мамочки дают своим деткам дополнительно специальные препараты, чтобы укрепить их иммунитет. В некоторых случаях наблюдаются нарушения дозировки, вследствие чего даже простые витамины могут стать причиной помутнения, а значит прием препаратов следует прекратить. Избыток некоторых витаминов влияет на функционирование печени, в связи с чем урина приобретает темный желтый и даже зеленый цвет с коричневым оттенком. К примеру, фосфаты появляются в моче из-за чрезмерного употребления молочных продуктов, а также различных овощей и фруктов.
Избыток в питании зелени, капусты, яблок и различного рода соков может привести к появлению солей оксалатов. Чрезмерное количество мясных продуктов является причиной появления ураты. При злоупотреблении витаминами не исключено появление аллергических реакций.
Патология почек и мочевыводящей системы
Если вы обнаружили, что мутная моча у ребенка утром появляется в течение нескольких дней, то стоит обратиться к врачу. Возможно, у малыша развивается воспалительный процесс в мочевыводящих путях. Чаще всего это может быть цистит, уретрит, пиелонефрит и так далее. К этому могут присоединяться сопутствующие симптомы: боль при мочеиспускании, резь в нижней части живота, повышение температуры тела и так далее.
Прояснить ситуацию в таком случае может только специалист после проведенного обследования. Чаще всего для коррекции назначаются противовоспалительные, мочегонные и противомикробные средства.