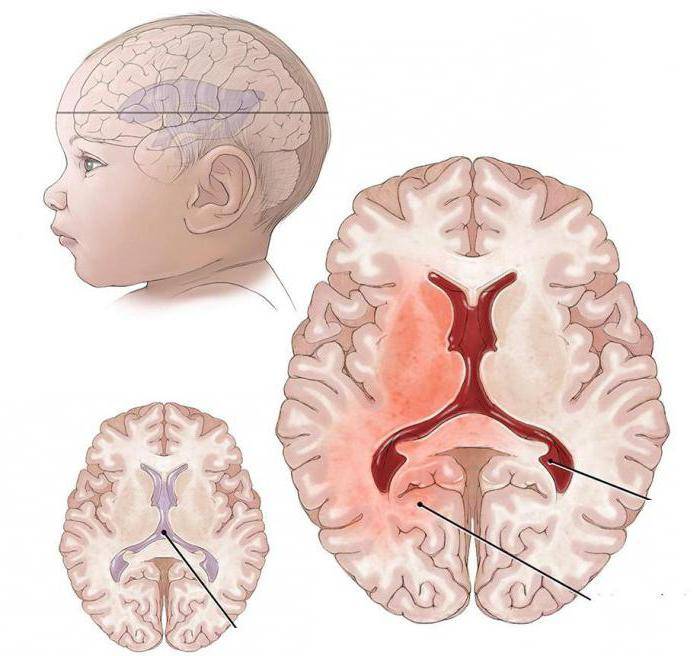
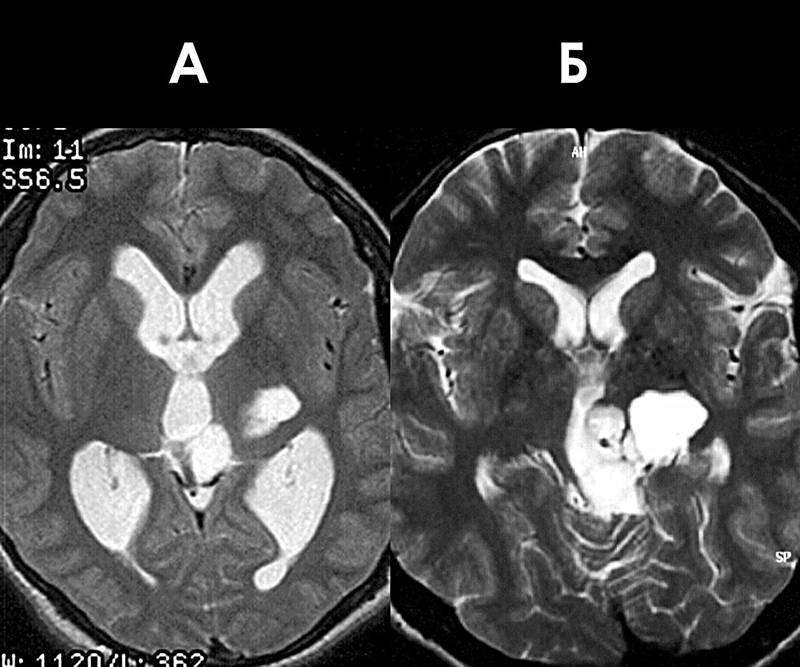
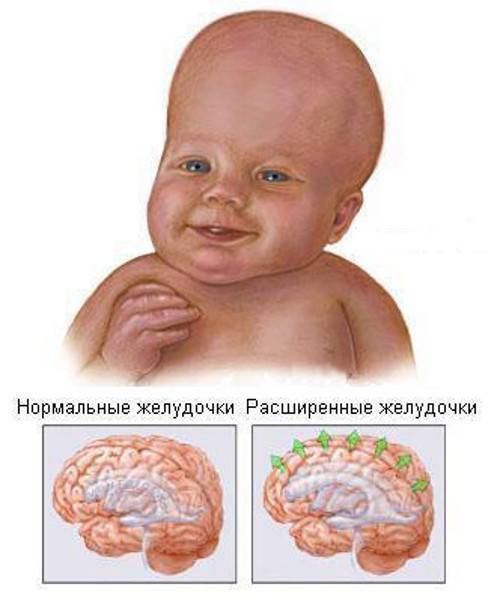
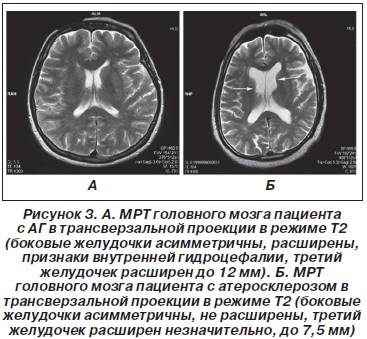
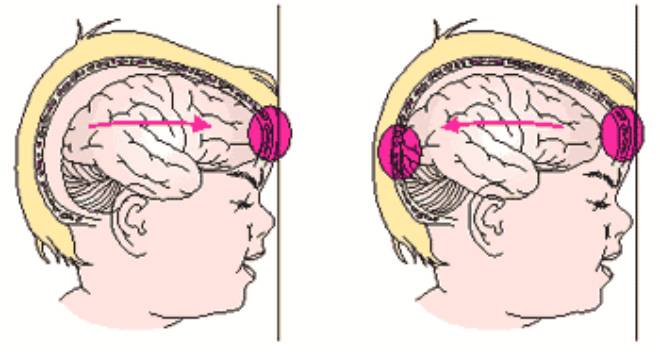
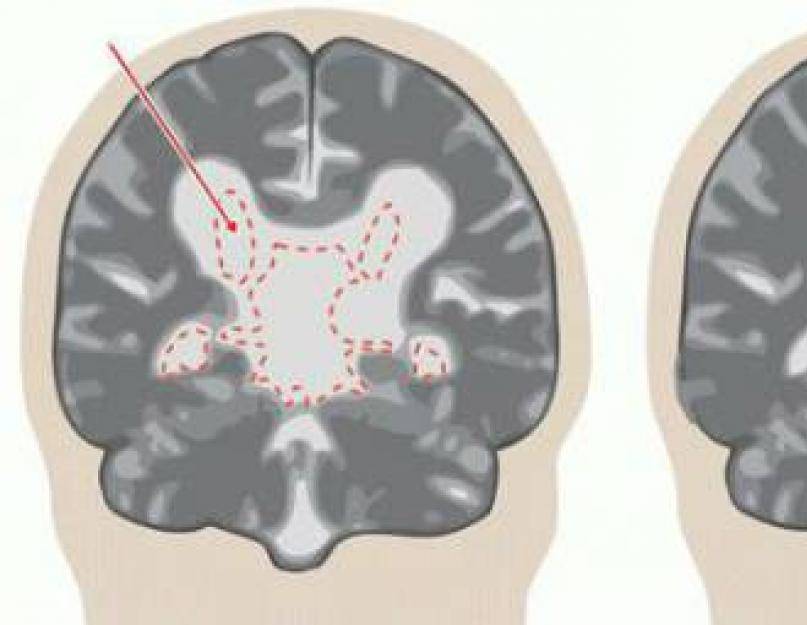
Вентрикуломегалия у плода
При УЗ — исследовании головы плода на втором и третьем скрининговом исследовании всегда обращают внимание на структуры мозга и размеры желудочков мозга
Вентрикуломегалия боковых желудочков у плода – что это?
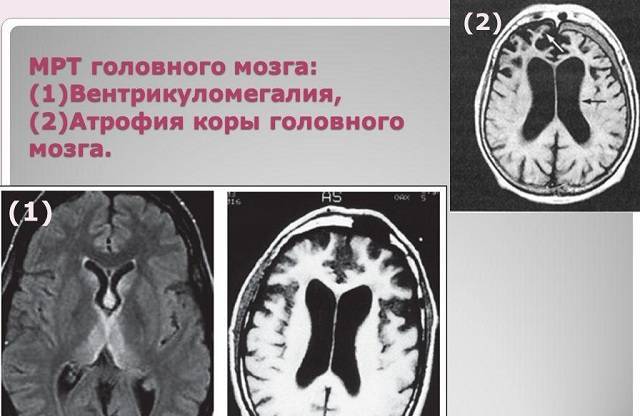
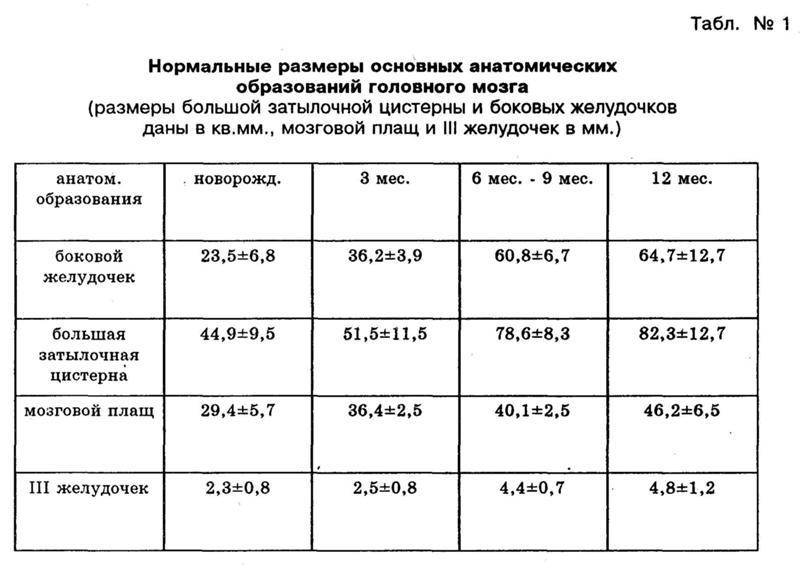
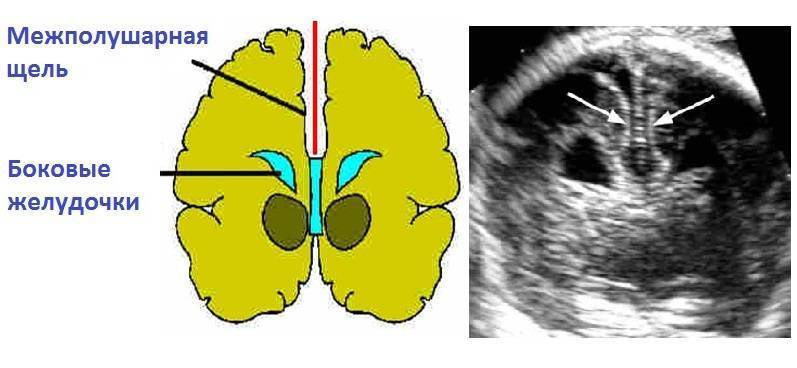
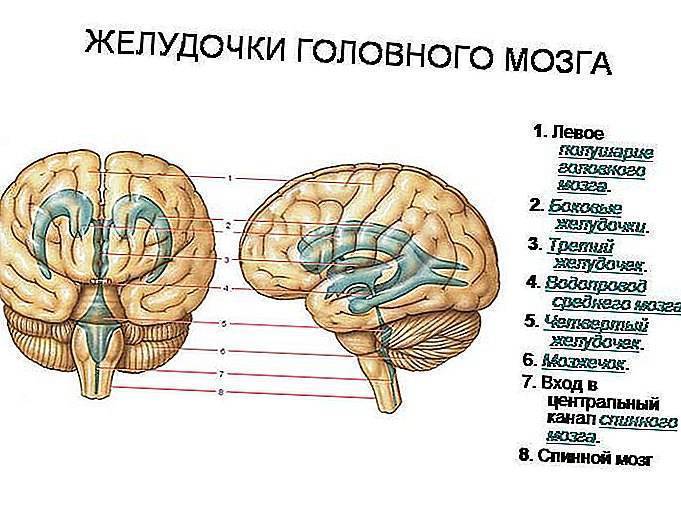
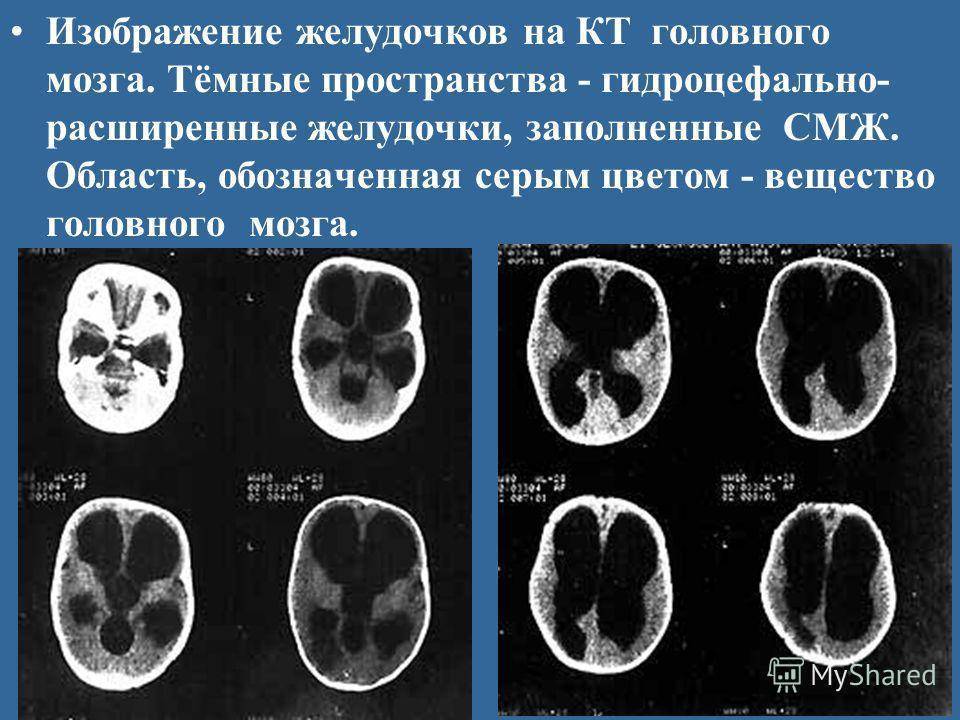
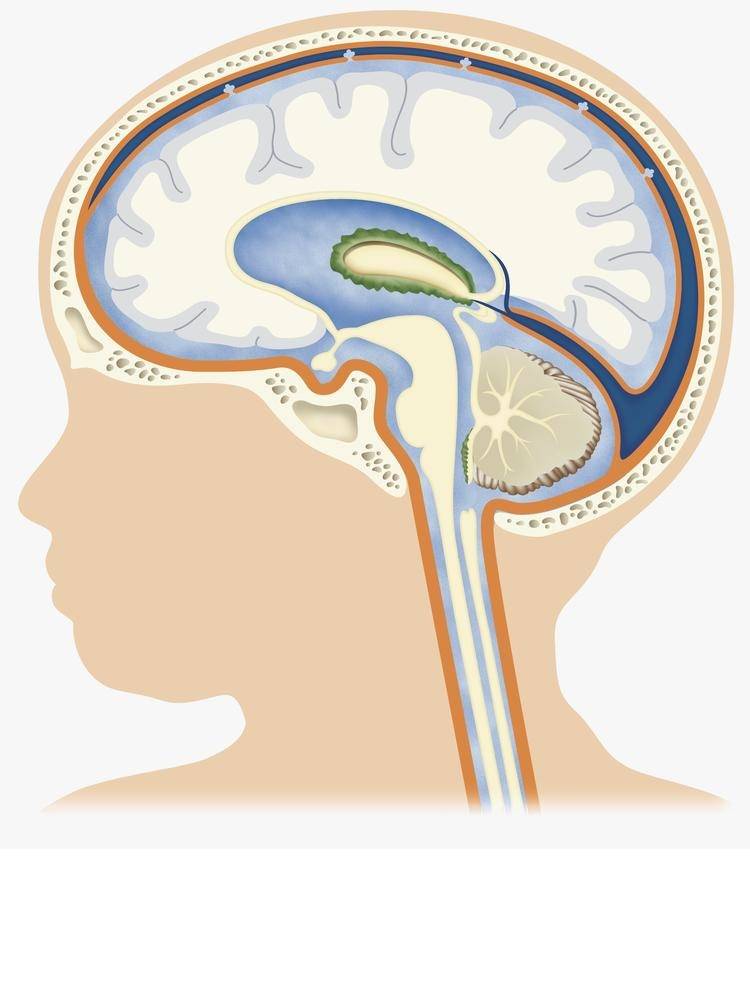
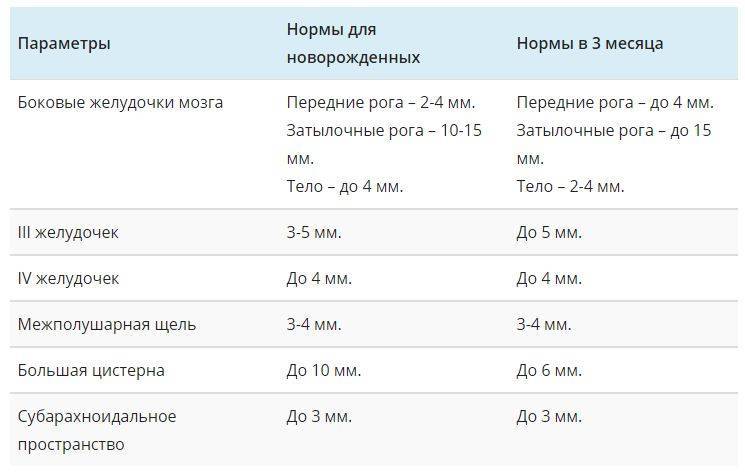
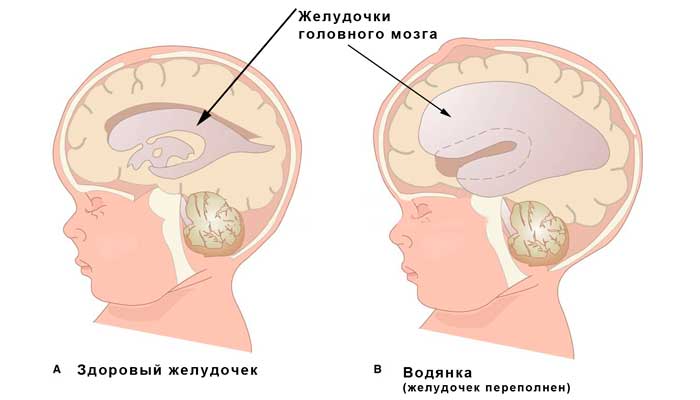
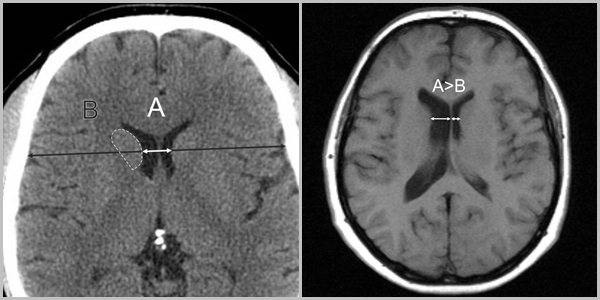
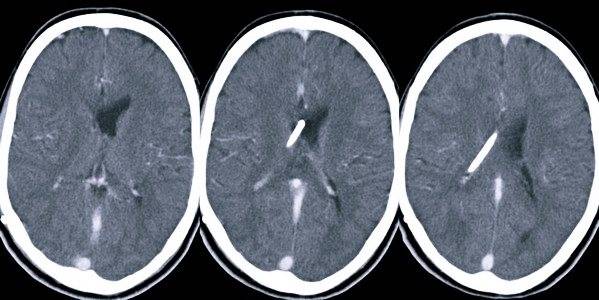
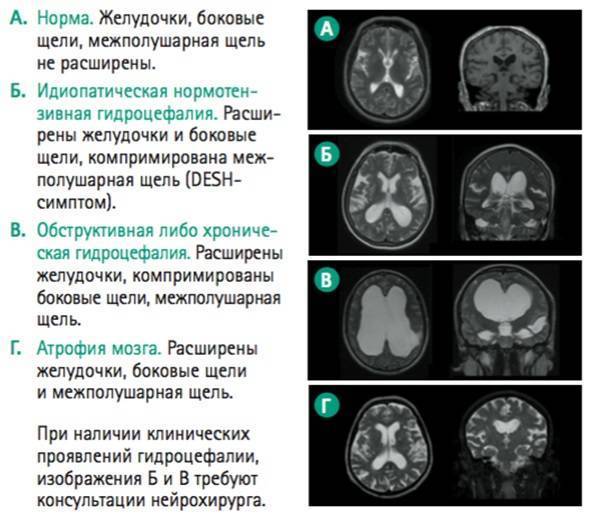
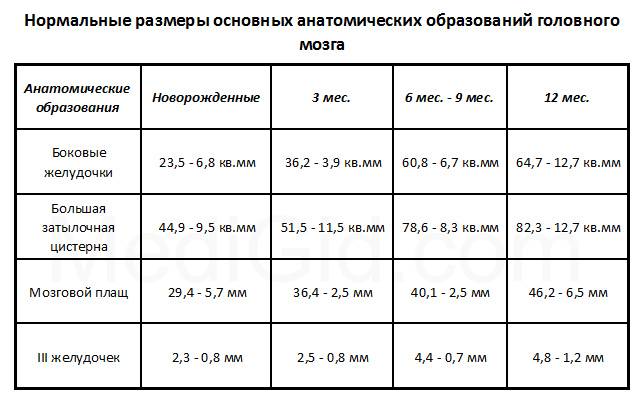
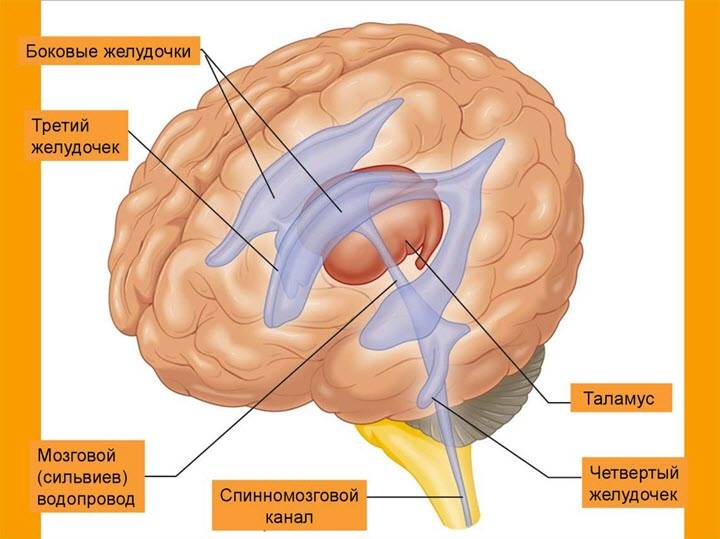
В норме есть 4 желудочка мозга. В толще белого вещества мозга находится два из них – боковые желудочки мозга, каждый из которых имеет передний, задний и нижний рог. С помощью межжелудочкового отверстия они соединяются с третьим желудочком, а он водопроводом головного мозга соединяется с четвертым желудочком, расположенном на дне ромбовидной ямки. Четвертый, в свою очередь, соединен с центральным каналом спинного мозга. Это система соединенных сосудов с ликвором. В норме оценивают размер боковых желудочков мозга, размер которых не должен превышать 10 мм на уровне задних рогов. Расширение желудочков мозга носит название вентрикуломегалии.
Вентрикуломегалия у плода — причины
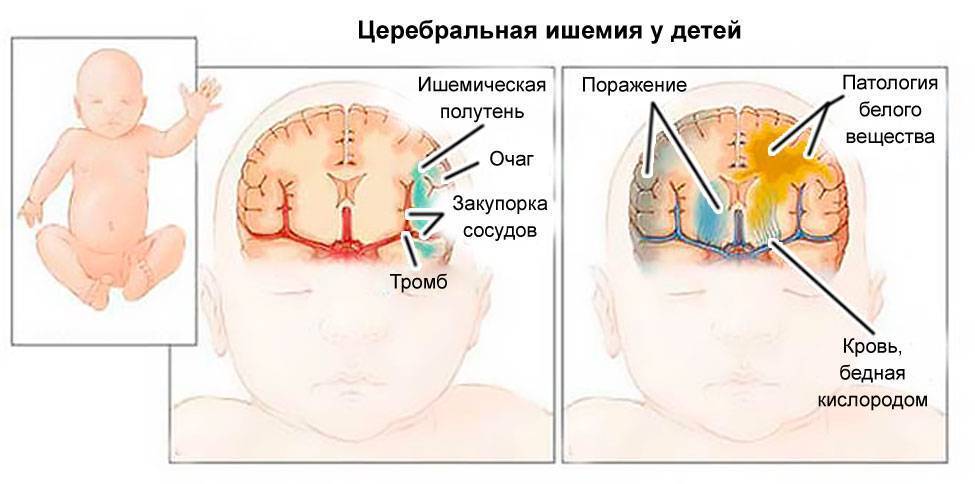
Расширение желудочков мозга, прежде всего, может быть следствием порока развития ЦНС (центральной нервной системы). Порок может быть как изолированным (только нервной системы), или сочетаться с другими пороками развития органов и систем, как это часто бывает при хромосомных заболеваниях.
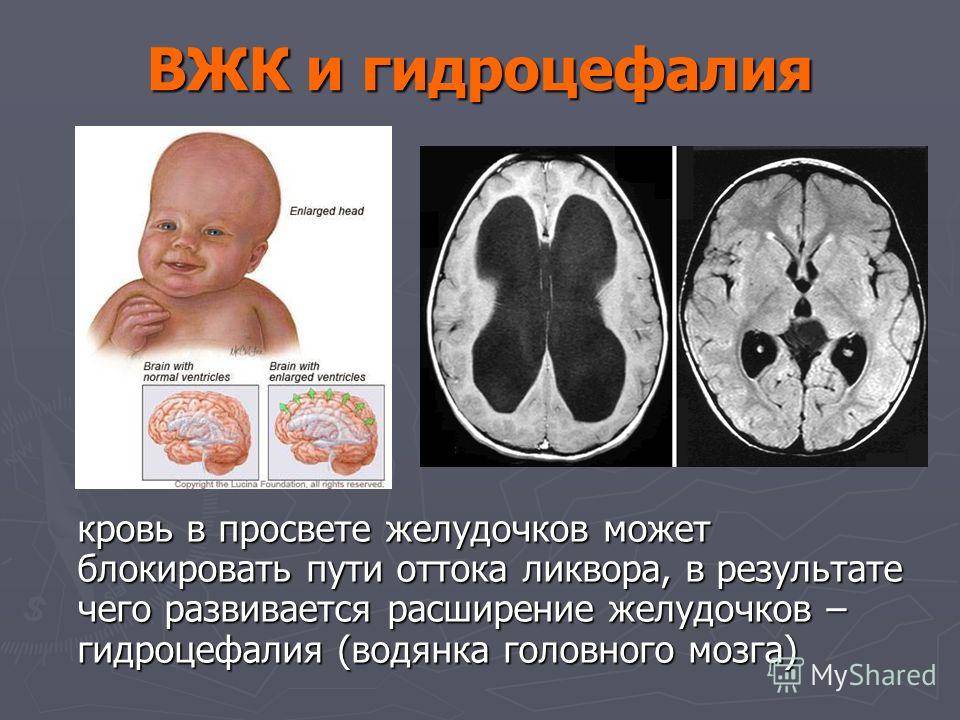
Другая частая причина вентрикуломегалии – вирусные и микробные инфекции матери. Особенно опасны цитомегаловирусная инфекция и токсоплазмоз, хоть любой вирус или микроб может стать причиной пороков развития мозга, вентрикуломегалии и гидроцефалии. Среди возможных причин вентрикуломегалии следует назвать травмы матери и плода.
Диагностика вентрикуломегалии плода
В отличие от гидроцефалии плода при вентрикуломегалии расширяются желудочки мозга более 10 мм, но меньше 15 мм, при этом размеры головки плода не увеличиваются. Диагностируют вентрикуломегалию по УЗИ, начиная с 17 недель. Она может быть асимметричной изолированной (расширение одного желудочка или одного из его рогов), симметричной изолированной без других пороков, или сочетаться с другими пороками развития мозга и других органов. При изолированной вентрикуломегалии сопутствующие хромосомные аномалии, например, синдром Дауна, встречаются в 15 — 20%.
Вентрикуломегалия у плода — последствия
Умеренная вентрикуломегалия у плода с размером боковых желудочков до 15 мм, особенно при соответствующем лечении, может не иметь никаких негативных последствий. Но если размеры желудочков превышают 15 мм, начинает нарастать гидроцефалия плода, то последствия могут быть самыми разными – от врожденных заболеваний ЦНС до гибели плода.
Чем раньше и быстрее нарастает вентрикуломегалия с переходом в гидроцефалию, тем хуже прогнозы. А при наличии пороков в других органах возрастает риск рождения ребенка с хромосомной аномалией (синдромом Дауна, Патау или Эдвардса). Внутриутробная гибель плода или гибель во время родов при вентрикуломегалии составляет до 14%. Нормальное развитие после родов без нарушения работы ЦНС возможно только у 82% выживших детей, у 8% детей бывают легкие нарушения со стороны нервной системы, а грубые нарушения с тяжелой инвалидизацией ребенка встречаются у 10% детей с вентрикуломегалией.
Вентрикуломегалия у плода — лечение
Медикаментозное лечение вентрикуломегалии направлено на уменьшение отека мозга и количества жидкости в желудочках (мочегонные препараты). Для улучшения питания мозга плода назначают антигипоксанты и витамины, особенно группы В.
Кроме медикаментозного лечения матери рекомендуют больше бывать на свежем воздухе, лечебную физкультуру, направленную на укрепление мышц тазового дна.
Причины увеличения желудочков
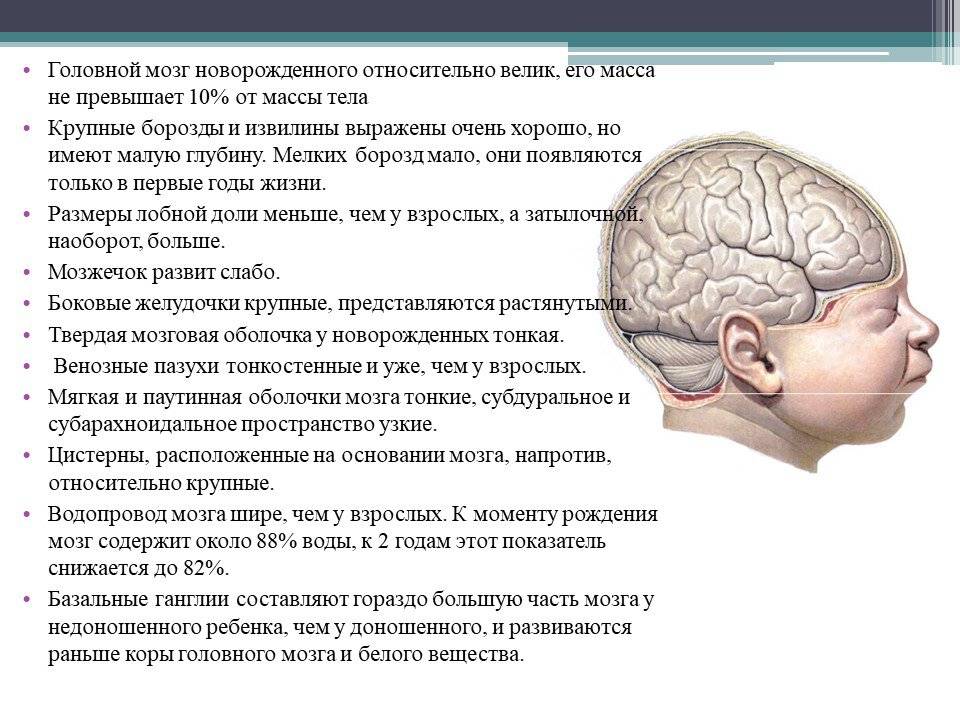
Недоношенные детки могут иметь расширенные желудочки сразу же после рождения. Они располагаются симметрично. Симптомов внутричерепной гипертензии у ребенка при данном состоянии обычно не возникает. Если же только один из рогов несколько увеличивается, то это может быть свидетельством наличия патологии.
К развитию увеличения желудочков приводят следующие причины:
-
плода, анатомические дефекты строения плаценты, развитие плацентарной недостаточности. Подобные состояния приводят к нарушению кровоснабжения головного мозга будущего ребенка, что может вызвать у него расширение внутричерепных коллекторов.
-
Черепно-мозговые травмы или падения. В этом случае нарушается отток спинномозговой жидкости. Это состояние приводит к застою воды в желудочках, что может привести к появлению симптомов повышенного внутричерепного давления.
-
Патологические роды. Травматические повреждения, а также возникшие непредвиденные обстоятельства во время родов могут привести к нарушению снабжения кровью головного мозга. Эти экстренные состояния часто способствуют развитию расширения желудочков.
-
Инфицирование бактериальными инфекциями во время беременности. Патогенные микроорганизмы легко проникают через плаценту и могут вызвать различные осложнения у ребенка.
-
Затяжные роды. Слишком долгое время между отхождением околоплодных вод и изгнанием малыша может привести к развитию внутриродовой гипоксии, что вызывает нарушение оттока спинномозговой жидкости из расширенных желудочков.
-
Онкологические образования и , которые находятся в головном мозге. Рост опухолей оказывает избыточное давление на внутримозговые структуры. Это приводит к развитию патологического расширения желудочков.
-
Инородные тела и элементы, которые находятся в мозге.
-
Инфекционные болезни. Многие бактерии и вирусы легко проникают через гематоэнцефалический барьер. Это способствует развитию многочисленных патологических образований в головном мозге.
Симптомы и проявления
Увеличение и расширение желудочков мозга может протекать по типу гидроцефалии и гипертензионно-гидроцефальному синдрому.
Характеристика первого типа.
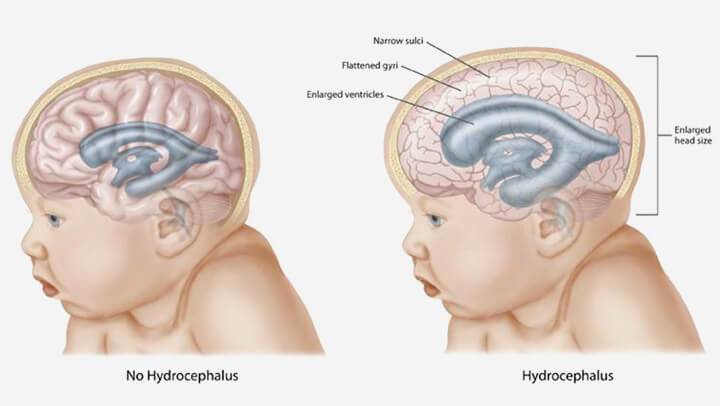
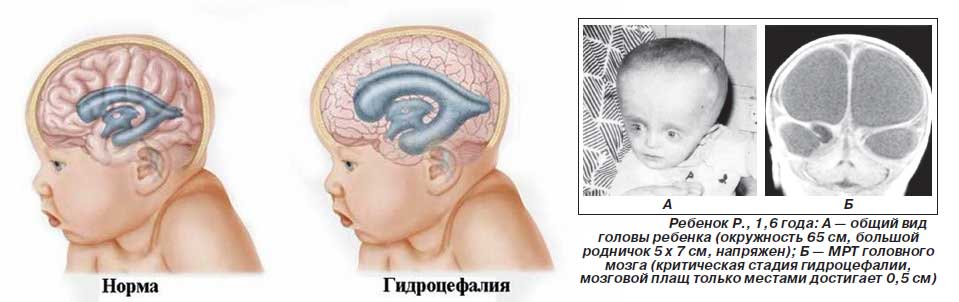
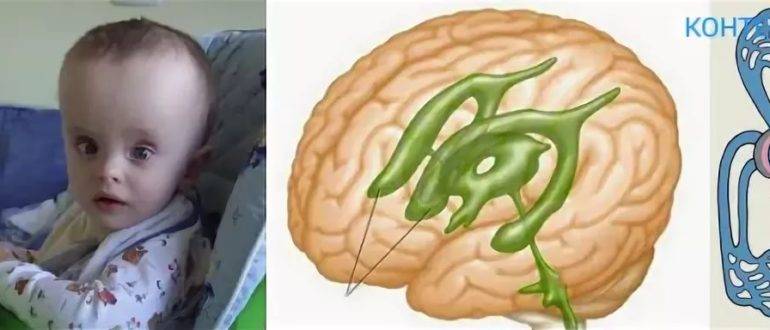
По клинической картине гидроцефалия отличается у детей до года и детей после одного года жизни. При первом варианте у грудного ребенка изменяется форма и размер головы: лоб выступает над лицом. Кожа головы бледнеет и сморщивается, становится похожей на голову стариков.
При гидроцефалии у детей после года наблюдается прогрессирующее изменение швов.
Симптомы увеличения желудочков обуславливаются повышенным внутричерепным давлением. Параллельно развиваются атрофические и дегенеративные изменения в центральной нервной системе.
У новорожденных детей глаза смещаются книзу – это симптом «заходящего солнца». Снижается точность и сужаются поля зрения. Патология может привести к полной или частичной потере зрения. Поражается отводящий нерв. Это приводит к косоглазию. Развиваются двигательные расстройства: парез – ослабление силы скелетной мускулатуры.
Поражается мозжечок. Расстраивается координация и статика. Как правило, дети-гидроцефалы сильно отстают в интеллектуальном и физическом развитии. У них нарушается эмоциональная сфера: они раздражительны, возбудимы, или наоборот, часто вялы и апатичны. Не играют с другими детьми и с трудном с ними контактируют.
Гидроцефалия у подростков и взрослых особей проявляется утренней сильной головной болью, тошнотой и рвотой. У больных угнетаются функции высшей нервной деятельности. Нарушается сознание, расстраивается память и мышление, нарушается речь. У пациентов отекают зрительные диски, что приводит к атрофии зрительного нерва и потере зрения.
Осложнение гидроцефалии – окклюзионный криз. Его причина – внезапное нарушение цереброспинальной жидкости из желудочков мозга. Патологические состояние развивается быстро. Накопленная жидкость сдавливает мозг и стволовые структуры.
Расширение 4 желудочка головного мозга – основной фактор развития окклюзионного криза. В таком случае ликвор сдавливает ромбовидную ямку и средний мозг. Симптомы: острая головная боль, рвота и тошнота, психическое возбуждение, вынужденное положение головы. Нарушается сознание, расстраиваются глазодвигательные функции. В остром состоянии учавствует вегетативная нервная система: усиливается потоотделение, замедляется сердечный ритм, бледнеет кожа, краснеет и теплеет лицо. Быстро развиваются двигательные нарушения: появляются тонические судороги.
Расширение боковых желудочков развивается также по второму варианту: по типу гипертензионно-гидроцефального синдрома. Его признаки:
- Ребенок плохо сосет грудь, часто отказывается от пищи. Если удалось покормить – грудничка рвет фонтаном.
- Сниженный мышечный тонус.
- Врожденные базальные рефлексы частично угнетены. Слабое хватание и глотание.
- Периодические судороги, дрожь конечностей.
- Косоглазие, ухудшение остроты зрения, выпадение боковых полей.
- Симптом «восходящего солнца».
- Выпирающие черепные швы.
- Стремительный рост головы.
У детей школьного возраста синдром обычно провоцируется черепно-мозговыми травмами.
Лечение
Лечение при опухолях, гематомах и паразитах Ж. г. м. только хирургическое. Для удаления внутрижелудочкового очага производят вентрикулотомию (см.) — рассечение стенки желудочка с вскрытием его просвета.
При воспалительных процессах к оперативному вмешательству прибегают в случаях развития окклюзионных явлений (см. Гидроцефалия). Как временную меру при острых окклюзиях путей ликворооттока для снижения внутрижелудочкового давления используют вентрикулопункцию (см.).
В случаях, когда окклюзия хирургически не может быть устранена, производят паллиативные операции, направленные на создание окольного пути оттока цереброспинальной жидкости из желудочков (операции вентрикулостомии, перфорации конечной пластинки, вентрикулосубдуральный анастомоз, вентрикулоцистерностомия).
Из консервативных методов лечения вентрикулитов для снижения внутричерепного давления и уменьшения гипертензивного синдрома применяют дегидратацию (см. Дегидратационная терапия). При острых и хронически протекающих инфекционных вентрикулитах проводят противовоспалительное лечение.
Прогноз при опухолях Ж. г. м. всегда серьезен и определяется их доброкачественностью, локализацией в пределах желудочковой системы и отношением к прилежащим образованиям мозга. При кровоизлияниях в Желудочки головного мозга в большинстве случаев прогноз неблагоприятный. При воспалительных процессах прогноз в большой степени зависит от сопутствующих нарушений циркуляции цереброспинальной жидкости. Прогноз при паразитарных поражениях определяется множественностью поражения и степенью сопутствующих воспалительно-слипчивых процессов в желудочках и оболочках головного мозга.
См. также Внутричерепное давление, Гипертензивный синдром.
Библиография: Многотомное руководство по неврологии, под ред. С. Н. Давиденкова, т. 5, М., 1961; Многотомное руководство по хирургии, под ред. Б. В. Петровского, т. 3, кн. 2, М., 1968; Пэттен Б. М. Эмбриология человека, пер. с англ., М., 1959; Шелия Р. Н. Опухоли желудочковой системы головного мозга, Л., 1973; Glara М. Das Nerven-system des Menschen, Lpz., 1953; Gorrales M. a. Torreаlba G. The third ventricle, Normal anatomy and changes in some pathological conditions, Neuroradiology, v. 11, p. 271, 1976, bibliogr.; Messert B., Wannamaker B. B. a. Dudley A. W. Reevaluation of the size of the laterol ventricles of the brain, Postmortem study of an adult population, Neurology (Minneap.), v. 22, p. 941, 1972.
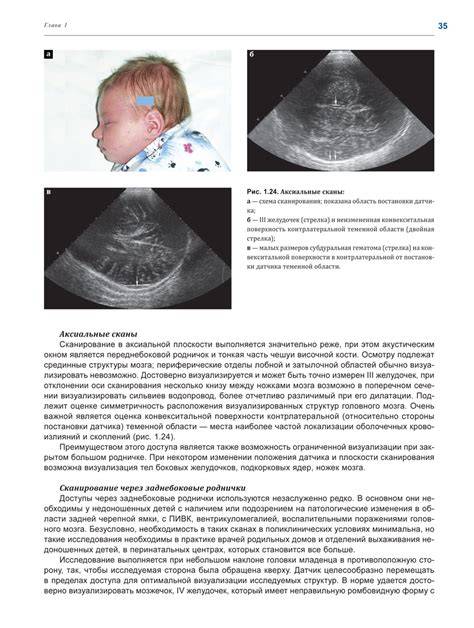
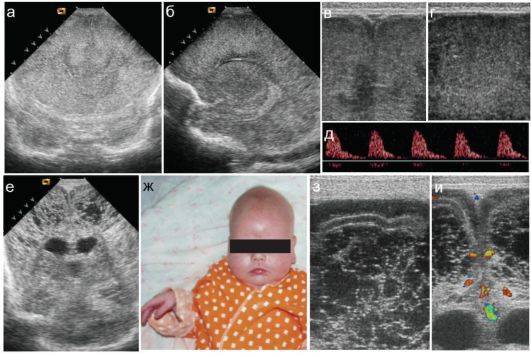
Техника проведения и интерпретация результатов
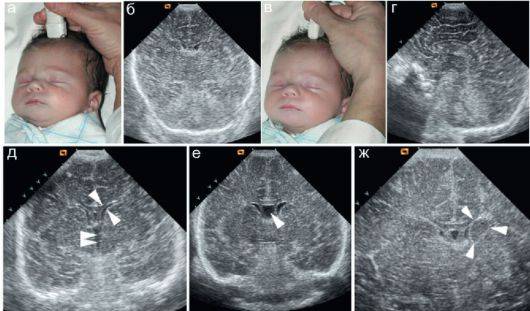
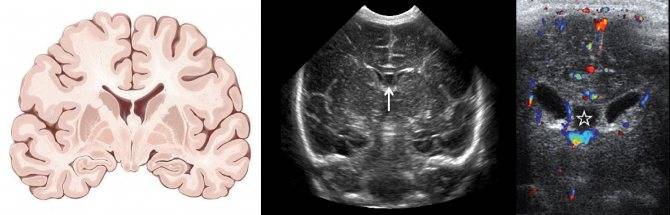
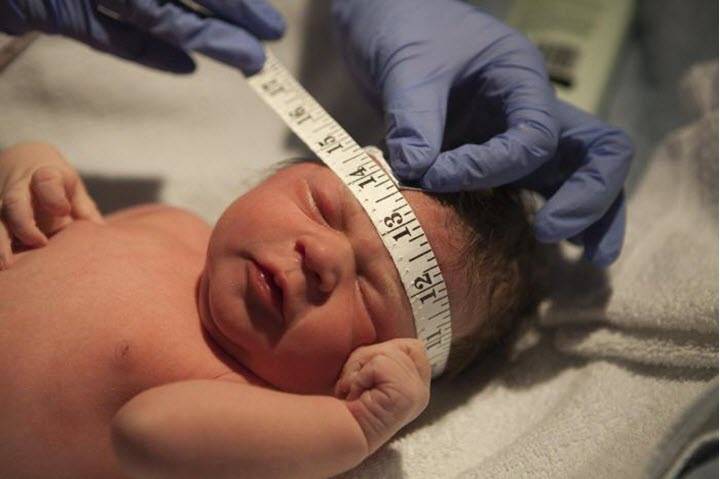
Главное требование к ребенку – «просьба» 10-15 минут полежать спокойно. Если в возрасте года это можно выполнить проще, то в возрасте, к примеру, 3 месяца, малыш может сильно плакать. Но даже в этом случае УЗИ головного мозга можно сделать и «сквозь плач». Главное – это нанести немного геля на область родничка, то есть на «окно», сквозь которое будет проводиться обследование.
В то время как врач выполняет исследование, ему нужно обращать особое внимание на симметричность, и визуализировать некоторые структуры мягких тканей головы и головного мозга:
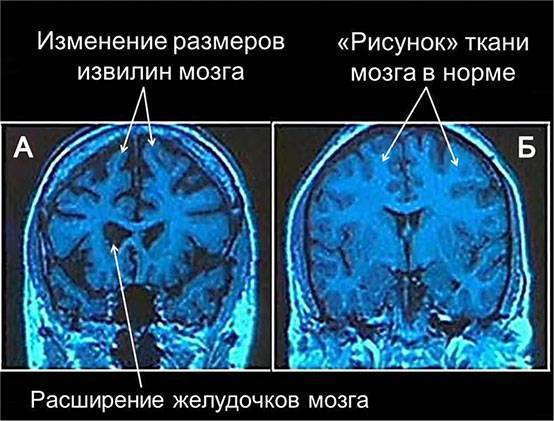
- оценить желудочки головного мозга, их размеры и форму. Расшифровка данных предполагает указание ширины боковых желудочков, их рогов, а также конфигурацию и размеры в миллиметрах. Нормы и отклонения от нее могут говорить о гидроцефалии и повышении внутричерепного давления;
- проводится оценка коры головного мозга. Нормы развития коры предусматривают четкую картину борозд и извилин, которые нужно оценить врачу УЗИ. Сквозь родничок делается «фотография», поскольку транскраниальная оценка коры может быть затруднена;
- визуализируют мозжечок, делают оценку его симметричности, локализации относительно большого затылочного отверстия;
- отыскивают сосудистые сплетения желудочков (пахионовы грануляции), их параметры. Зачем это делается? Чтобы оценить количество жидкости, которое находится в желудочках, а также способность грануляций к всасыванию цереброспинальной жидкости, или резорбции, а так же ищут элементы артериовенозного круга;
- особо тщательно детям младшего возраста нужно искать очаговые образования. Транскраниальная методика позволяет провести поиск крупных, контрастных образований в атипичных местах. Естественно, норма не предусматривает нахождение таких теней. В некоторых случаях, и достаточно часто, могут быть найдены кисты, например, или мозолистого тела. Данные о найденных очаговых образованиях могут быть представлены в сравнительной таблице. Расшифровка предполагает тщательное сравнение данных с левой и с правой стороны головы.
В случае обнаружения очаговых теней, кист, или чего-либо подобного, врач не только выполняет снимок, но и может записать видео.
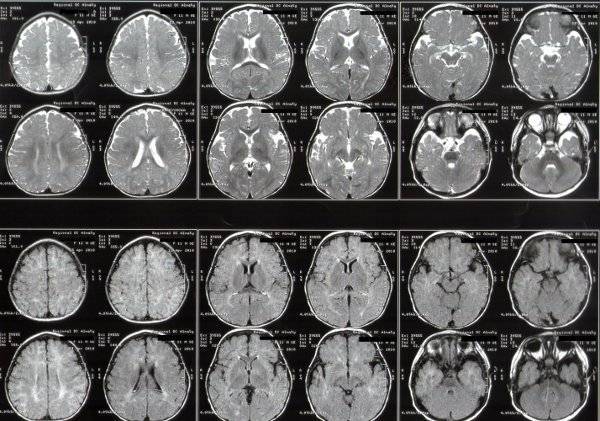
Кроме того, нейросонография – это предварительный метод. Например, в том случае, если выявляется киста, или какое-нибудь отклонение от нормы, но стабильное и не изменяющее свои размеры, то назначается, например, МРТ, которая позволяет часто или уточнить, или опровергнуть диагноз. И дело здесь не в уровне образования и опыте врачей ультразвуковой диагностики: их обучение длится достаточно долго, и они не один и не два месяца учатся, чтобы отличать вариант нормы от патологических изменений. Просто МРТ и компьютерная томография являются более чувствительными и специфичными способами исследования.
Просто проведение МРТ детям может быть затруднено: ведь спокойно полежать нужно будет 20 и более минут, и для этой цели маленьким детям, которым исполнился, например, месяц, врачи вынуждены назначить медикаментозную седацию, или ввести в сон.
Следует заметить, что УЗИ, в отличие от МРТ, может проводиться хоть каждый месяц, а вот рентгеновская компьютерная томография причиняет лучевую нагрузку на организм. И норма радиационной нагрузки не позволяет проводить это исследование часто, а при беременности оно вообще противопоказано.
В заключение
Таким образом, такое исследование, как нейросогонрафия, является простым, безопасным и высокоинформативным. Его расшифровка несложна, исследование проводится быстро и безболезненно. Противопоказаний к такому методу, как транскраниальное ультразвуковое исследование, практически не существует. Даже в случае тяжелого состояния малыша, этот метод может быть выполнен быстро, и одновременно с манипуляциями реанимационной бригады, которая может выполнять свою работу.
Единственное, чего требует транскраниальная НСГ, так это качественного аппарата для ультразвуковой диагностики и специального датчика, который может стоить весьма дорого. Несмотря на эти особенности, средняя стоимость этого исследования практически нигде, даже в платных медицинских центрах, не превышает 1500 рублей.
Оцените эту статью:
4.25
Всего голосов: 124
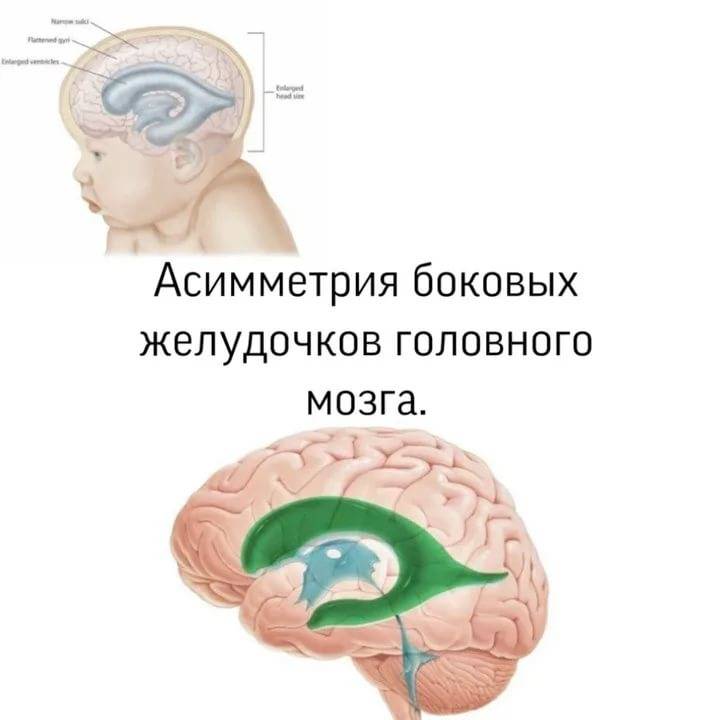
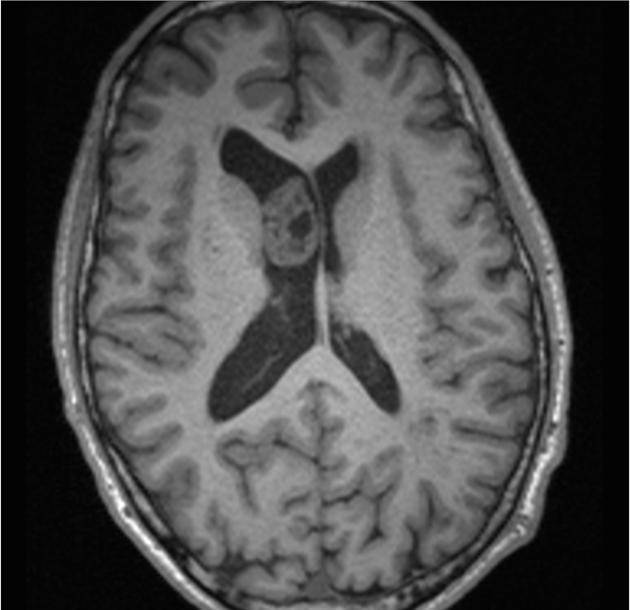
Виды латеровентрикулоасимметрии
Мозговая асимметричность боковых желудочков классифицируется на два типа:
- симптоматический — развитие патологии происходит вследствие конкретной причины;
- идиопатический — этиология заболевания неизвестна.

Помимо типов, заболевание различается по степени тяжести:
- легкая асимметрия — терапия не требуется, так как серьезных отклонений не наблюдается;
- умеренная латеровентрикулоасимметрия — определяется небольшим нарушением оттока ликвора, заметна незначительная асимметрия до 15-17 мм;
- тяжелая (или опасная) форма — наблюдается максимальная дилатация желудочков слева или справа, а также существенная дисфункция оттока спинномозговой жидкости.
При сильной степени тяжести к асимметрии добавляется сложная симптоматика, аномалии и патология головного мозга, а также нервной системы.
Латеровентрикулоасимметрия подразделяется на виды:
- изолированный вид — увеличение объема только боковых желудочков;
- обширный — дилатация разных групп, к примеру, асимметрия передних рогов боковых желудочков (ПРБЖ);
- наследственная предрасположенность.
Прогноз патологии производится после анализа всех типов, форм, видов, а также измерения несколько измененных параметров желудочков.

Как проявляется проблема
Если боковые желудочки увеличились незначительно, то на состоянии человека это никак не отражается. О развитии патологического процесса можно говорить при наличии выраженных изменений их объема. Кроме того, больной ощущает все симптомы первичной болезни, которая приводит к увеличению желудочков.
У многих людей при этом возникают жалобы на нарушение чувствительности и двигательной активности, ухудшение памяти и проблемы с концентрацией внимания. При латеровентрикулоасимметрии повышается внутричерепное давление. Это сопровождается:
- Головной болью. Особенно этот симптом ярко проявляется в утреннее время суток. Это происходит потому, что из-за длительного нахождения в горизонтальном положении внутричерепное давление значительно повышается. Голова может и не болеть, но при этом у больного возникает чувство сдавливания и распирания головы.
- Тошнотой и рвотой. После приступа рвоты не наступает облегчение. Этот симптом возникает, даже если человек правильно питается. Обычно при высоком давлении тошнит после пробуждения.
- Головокружением.
- Состоянием тревожности.
Больной чувствует апатию, сонливость, усталость. Эти признаки говорят о том, что патологический процесс прогрессирует. В результате нарушения оттока ликвора происходит сдавливание мозга, что приводит к:
- нарушению сознания, высока вероятность развития коматозного состояния;
- глазодвигательным нарушениям;
- ухудшению зрения;
- развитию слабоумия;
- проблемам со сном, которые проявляются сонливостью в дневное время и бессонницей ночью;
- апатии, равнодушию ко всему происходящему;
- нарушению двигательной функции. При этом больной не может нормально ходить: походка становится неуверенной, ноги ставит неправильно, шаркает;
- недержанию мочи;
- если сдавливается продолговатый мозг, то развиваются заболевания сердца и дыхательной системы.
У детей патологический процесс может проявляться по-разному. Малыш становится капризным, отказывается от пищи, глаза в таком состоянии будут чересчур раскрытыми, взгляд направлен вниз.
Так как у ребенка кости черепа еще не такие крепкие, как у взрослых, то при подобных нарушениях может увеличиваться размер головы, выбухают вены, пульсирует родничок.
Дети школьного возраста также могут страдать от латеровентрикулоасимметрии. Она обычно развивается в результате врожденных нарушений развития головного мозга, инфекционных процессов или генетических сбоев. В таком возрасте эта проблема проявляется:
- Уменьшением возможности двигать глазными яблоками.
- Расхождением швов между костями черепа.
- Специфическим звуком при постукивании по черепу.
- Замедлением в развитии.
- Резкими переменами настроения под влиянием незначительных событий.
- Нарушениями мыслительной деятельности.
- Снижением уровня физической активности.
- Лишним весом.
- Сниженной привязанностью к близким.

В подростковом возрасте подобные нарушения развиваются после черепно-мозговых травм, инфекционных заболеваний и сопровождаются сильной головной болью, тошнотой, приступами судорог и психозами.
Источники
- https://BolitGolova.info/mozg/asimmetriya-bokovyh-zheludochkov-golovnogo-mozga.html
- https://sortmozg.com/structure/funktsionalnaya-asimmetriya-mozga
- https://golmozg.ru/zabolevanie/lateroventrikuloasimmetriya-golovnogo-mozga.html
- https://vseoteki.ru/golova/asimmetriya-zheludochkov-mozga.html
- https://glmozg.ru/stroenie/asimmetriya-bokovyh-zheludochkov-golovnogo-mozga.html
- https://GolovaUm.ru/zabolevaniya/lateroventrikuloasimmetriya-golovnogo-mozga.html
Лечение вентрикуломегалии
При вентрикуломегалии лечение выполняет две задачи: во-первых, нужно устранить не сам симптом в виде увеличенных желудочков мозга, а причину, которая вызвала подобную патологию, а во-вторых, необходимо максимально нейтрализовать последствия заболевания для развития человека.
Если врач имеет дело с легким типом заболевания у плода, если зафиксировано увеличение желудочков головного мозга у новорожденных в изолированной форме, которое не связано с глубинными хромосомными нарушениями, то он назначает медикаментозную терапию, призванную стимулировать развитие нервной системы. Возможно применение мочегонных лекарств против отека мозга, препаратов, препятствующих кислородному дефициту в организме, витаминов. Также помочь может массаж и лечебная гимнастика.
При тяжелой форме вентрикуломегалии с изменениями в головном мозге и генетическими патологиями не исключено прерывание беременности
Вот почему так важно обнаружить увеличение желудочков головного мозга у ребенка или плода как можно раньше, чтобы не дать патологии прогрессировать
Наши медицинские центры
-
Северное отделение (МРТ и КТ)
Удельная
Развернуть
м. Удельная, пр-т Энгельса, д. 33
ПН-СБ: с 8.00 до 22.00ВС: с 9:00 до 18:00 (МРТ)
МРТ и КТ
-
Центральное отделение (Клиническое отделение)
Фрунзенская
Развернуть
м. Фрунзенская, ул. Киевская, д. 5 к.4
ПН-СБ: с 8.00 до 20.00ВС: 09.00 до 17.0002.05.2021 – выходной
Клиническое отделение
-
Центральное отделение (МРТ и КТ)
Фрунзенская
Развернуть
м. Фрунзенская, ул. Киевская, д. 5 к.5
ПН-ВС: с 8.00 до 22.00
МРТ и КТ
-
Южное отделение (многопрофильное отделение)
Ленинский проспект
Развернуть
м. Ленинский проспект, Ленинский пр., д. 160
ПН-ВС: с 8.00 до 0.00 (МРТ)ПН-ВС: с 8:00 до 22:00 (КТ)ПН-СБ: с 8:00 до 17:00, ВС: выходной (клиническое отделение)
Многопрофильное отделение
Диагностика
Вентрикуломегалия обнаруживается в процессе проведения планового исследования с помощью ультразвука, в период между 17 до 30 недель. Чтобы поставить точный диагноз, необходимо наблюдать процесс в динамике, а для этого назначается повторная диагностика. Через несколько недель, если подозрения подтверждаются, пациентку направляют к генетику на консультацию.
Проводятся дополнительные генетические исследования, назначается кариотипирование, что поможет выяснить структуру аномалии и состав хромосом.
Дополнительно пациентка сдает анализ крови, чтобы выявить наличие или отсутствие инфекции, которая могла повлиять на отклонение внутриутробного развития.
У плода или у новорожденных проверяют наличие врожденных отклонений.
Проводится магнитно-резонансная термограмма ребенка, а если выявлена легкая или средняя степень, то проводят нейросонографию, чтобы проследить процесс в динамике.
Если никаких отклонений не выявлено, назначается терапия в виде таблеток калия, что позволит восполнить клетки недостающим кислородом.
Если выявлена патология тяжелой степени, беременность прерывается, а в случае с легкой и средней степенью используются терапевтические мероприятия.
УЗ – навигация.
Отдельно хотелось бы остановиться на вмешательствах с использованием УЗ-навигации. Данный вид вмешательств относится к категории щадящих и малоинвазивных. При достаточной квалификации хирурга под УЗ контролем можно производить манипуляции с высокой точностью. Если ребенок грудного возраста, то датчик устанавливается на мембрану большого родничка. У старших детей датчик ставится на ТМО, для чего производится наложение трефинационного отверстия, часто и это не требуется, достаточно установить датчик на височную кость, которая даже у подростков сохраняет «прозрачность». Ниже пример осложненного течения гидроцефалии с т.н. изоляцией IV желудочка.
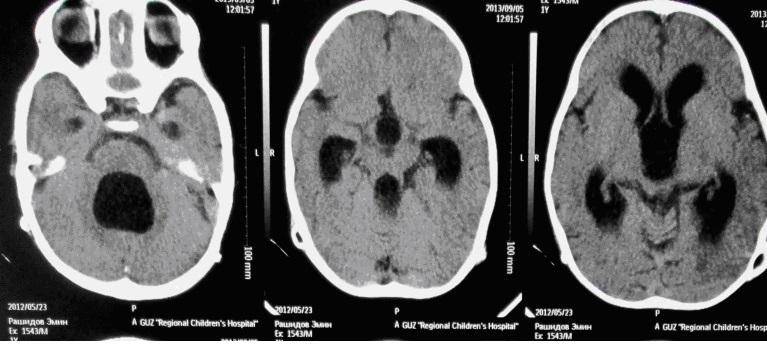
В этом случае УЗ-навигация позволила провести вентрикулярный катетер через отверстие Монро, III желудочек, провести реканализацию водопровода и провести его в IV желудочек, проведя т.о. Панвентрикулостомию:

На представленных томограммах у девочки 10 лет имеет место обширная киста хиазмально-селлярной области, затрудняющая отток ликвора через отверстия Монро и вызывающая окклюзионную гидроцефалию.
Под УЗ контролем выполнена пункция кисты через отверстие Монро с последующей ее катетеризацией и имплантацией резервуара Омайя. На последующих томограммах подтверждается точность установки катетера. Гидроцефалия значительно уменьшилась.
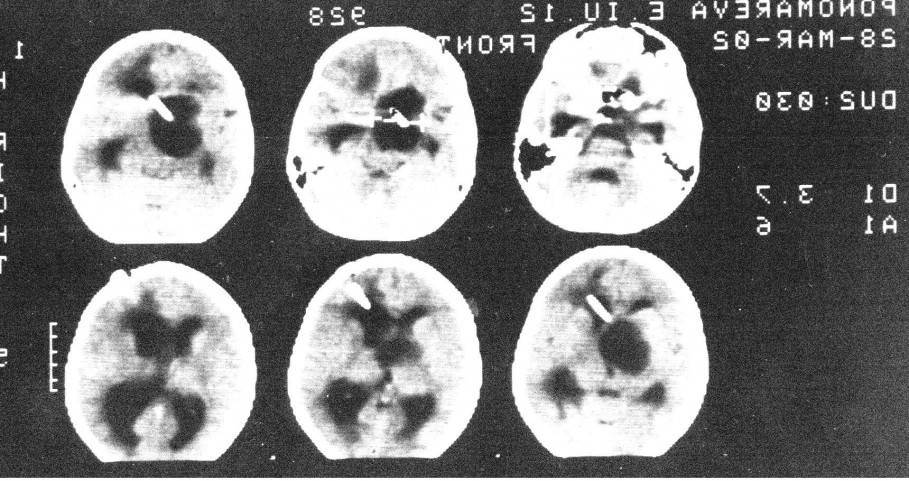
В дальнейшем производились регулярные( 1 раз в месяц) пункции резервуара, что обеспечило купирование гидроцефалии. Ребенок посещает обычную школу. Контрольные МРТ спустя год. Видно, что киста сохраняет свой объем, но гидроцефалия купирована.
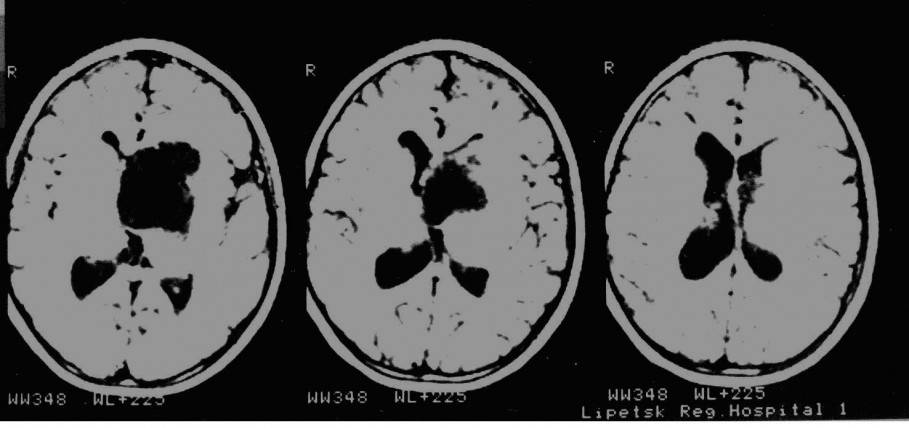
Очень важная проблема в детской нейрохирургии проблема гнойных заболеваний. Наиболее часто встречаются риногенные осложнения, как в данном случае контактный абсцесс лобной доли. СМ. снимок:
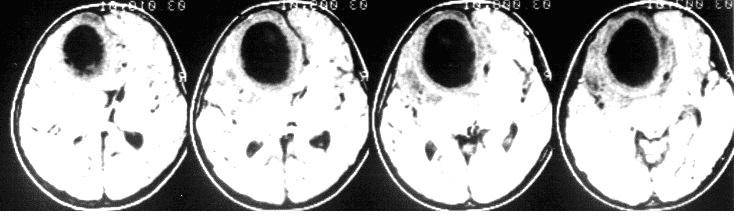
Этот пример имеет больше академическое значение, т.к. в свое время, как в этом случае абсцессы было принято удалять открыто в капсуле.
Послеоперационный снимок:
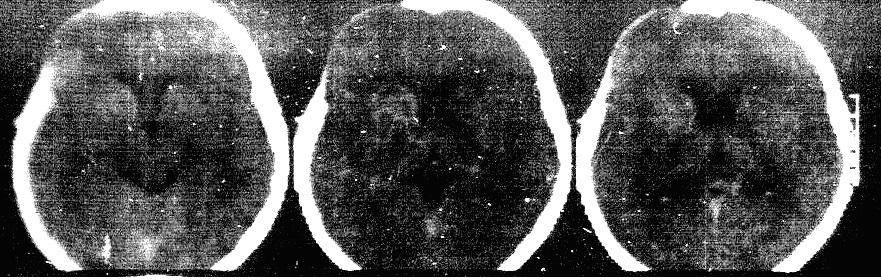
Хорошо видно, что мозг расправлен. Боковой желудочек не поврежден. В последствие через 6 мес. ребенку выполнена операция краниопластики. Выписан без неврологического дифицита.
В настоящее время удаление абсцесса в капсуле практически не используем. Современные методики малоинвазивные. Мы проводим катетеризацию абсцесса под УЗ навигацией и эвакуацию гноя, что позволяет легко излечивать даже небольшие и глубинно расположенные абсцессы как в этом случае у подростка с болезнью Дауна.
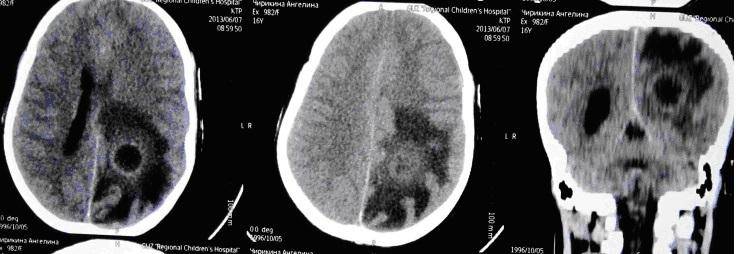
Диагностика
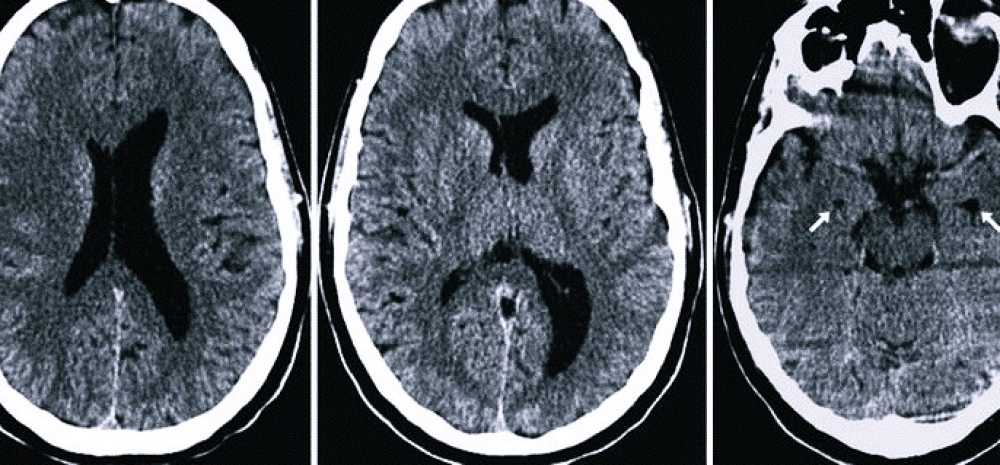
Для того, чтобы определить точные размеры желудочков, а также узнать их глубину врачи назначают несколько методов обследования.
Наиболее информативными и достоверными считаются:
-
Ультразвуковое исследование. Позволяет точно описать количественные показатели желудочков, а также рассчитать желудочковый индекс. С помощью ультразвука можно оценить объем ликворной жидкости, которая присутствует в мозговых коллекторах во время проведения исследования.
-
Компьютерная томография. С высокой точностью позволяет описать структуру и размеры всех желудочков головного мозга. Процедура безопасна и не вызывает у малыша болезненных ощущений.
-
Магнитно-резонансная томография. Применяется в сложных диагностических случаях, когда установление диагноза затруднительно. Подходит для детей более старшего возраста, которые способны не двигаться в течение всего проведения исследования. У маленьких деток МРТ проводят под общей анестезией.
-
Обследование глазного дна.
-
Нейросонография.